Период реконвалесценции при инфекций
Инкубационный период (скрытый) возникает с момента внедрения возбудителя в организм и длится до появления первых клинических признаков болезни. Длительность его может быть различной: при гриппе, сальмонеллезе, ПТИ он измеряется часами, а при вирусном гепатите В или бешенстве - месяцами. Продолжительность инкубационного периода зависит от вирулентности возбудителя и реактивности организма больного.
Продромальный период или период предвестников начинается с появления первых симптомов заболевания, не имеет специфических черт и сходен при многих инфекционных болезнях. Для него характерны такие признаки: недомогание, слабость, повышение температуры, головная боль, слабость, расстройство сна. Поэтому диагностика в этот период затруднена. Длительность продромального периода различна, чаще длится 1-3 дня.
Период разгара характеризуется полным развитием клинической картины, присущей для данной болезни. Например, желтуха – при вирусном гепатите, сыпь - при кори, скарлатине, ветряной оспе, брюшном тифе. Продолжительность его от нескольких дней (грипп, корь) до нескольких недель и месяцев (брюшной тиф, малярия, бруцеллез). В период разгара происходит иммунологическая перестройка организма, выработка и циркуляция в крови специфических антител.
Период выздоровления (реконвалесценции) – начинается с момента угасания клинических симптомов и сопровождается восстановлением нарушенных функций организма. Длительность периода выздоровления варьирует в зависимости от формы заболевания, тяжести течения, реактивности организма, эффективности лечения и ряда других факторов.
Исходом инфекционного заболевания, помимо выздоровления, могут быть рецидив (возврат болезни), хронизация (переход из острой в хроническую форму), формирование бактерионосительства, смерть.
По тяжести течения инфекционные заболевания подразделяются на легкие, среднетяжелые и тяжелые формы.
При легком течении симптомы заболевания выражены не резко. Для форм средней тяжести характерны типичные симптомы заболевания, непродолжительное течение и благоприятный исход. Тяжелая форма сопровождается резко выраженной клинической симптоматикой, продолжительным течением, нередко наличием осложнений.
В процессе болезни могут развиться осложнения. Специфические осложнения вызываются возбудителями данной болезни (например, перфорация язв при брюшном тифе; миокардит при дифтерии, печеночная кома при вирусном гепатите). Причиной неспецифических осложнений являются активация аутофлоры или эндогенное заражение другими возбудителями.
Понятие об эпидемическом процессе,
Эпидемическом очаге
Эпидемический процесс - это непрерывная цепь последовательно возникающих и взаимосвязанных инфекционных состояний обусловливается непрерывным взаимодействием трех его основных звеньев: 1 - источника возбудителя инфекции, 2- механизма передачи возбудителей, 3 – восприимчивого организма. Эпидемический процесс проявляется в виде эпидемических очагов с одним или несколькими случаями болезни или носительства.
Эпидемический очаг –это место пребывания источника инфекции с окружающей его территорией, в тех пределах, в которых он способен в данной конкретной обстановке и при данной инфекции передавать заразное начало окружающим.
Источник инфекции –первое звено эпидемического процесса. Источником возбудителей инфекционных заболеваний является организм человека или животного, в котором данный возбудитель нашел среду обитания, размножения и из которой он выделяется жизнеспособным во внешнюю среду. Источником инфекции могут быть больной человек, бактерио,- вирусоноситель, реконвалесцент, животные и птицы.
Из источника инфекции посредством соответствующих механизмов передачи возбудитель попадает в восприимчивый организм.
Механизм передачи возбудителя является вторым звеном эпидпроцесса, при этом возбудитель из зараженного организма попадает в восприимчивый организм. В процессе эволюции патогенные микроорганизмы выработали способность проникать в организм через определенные органы и ткани, которые получили название входных ворот инфекции. После внедрения возбудитель локализуется в определенных органах или системах. В зависимости от входных ворот и локализации возбудителя в организме выделяют следующие основные механизмы передачи инфекционных заболеваний.
Фекально-оральный механизм передачи. Попадание возбудителя в здоровый организм происходит через рот; локализуется он в желудочно-кишечном тракте человека; выводится из организма с испражнениями. Фекально-оральный механизм реализуется водным, пищевым и бытовым путями. Факторами передачи инфекции являются вода, пищевые продукты, загрязненные руки, почва, предметы обихода, мухи. Человек заражается кишечными инфекциями при питье инфицированной воды, использовании ее в хозяйственных целях или при купании в загрязненных водоемах; при употреблении инфицированных молока и молочных продуктов, яиц, мяса и мясных продуктов, немытых овощей и фруктов.
Аэрогенный (аспирационный) механизм передачи. Заражение происходит при вдыхании инфицированного воздуха. Возбудитель локализуется на слизистых оболочках верхних дыхательных путей; выделяется с выдыхаемым воздухом, мокротой, слизью, при кашле, чихании, разговоре. Аэрогенный механизм передачи реализуется воздушно-капельным и воздушно-пылевым путями; факторами передачи служат инфицированный воздух, предметы обихода (книги, игрушки, посуда, белье).
Трансмиссивный механизм передачи. Возбудитель находится в крови. Естественный путь передачи происходит через кровососущих насекомых (вши, комары, блохи, клещи, москиты); искусственный - при переливании крови и ее препаратов, парентеральных вмешательствах через медицинский инструментарий.
Контактный механизм передачивозникает при локализации возбудителя на кожном покрове и слизистых оболочках. Заражение происходит при непосредственном контакте с больным человеком или его личными вещами (одежда, обувь, расческа) и предметами обихода (постельные принадлежности, общий туалет и ванну).
Трансплацентарный (вертикальный) механизм передачи. Передача возбудителя от матери плоду осуществляется через плаценту или во время родов (при прохождении плода через родовые пути).
Восприимчивый организм– третье звено эпидемического процесса. Восприимчивость людей к инфекционным заболеваниям зависит от иммунологической реактивности организма. Чем больше иммунная прослойка (люди, переболевшие данной инфекцией или вакцинированные), тем меньше восприимчивость населения к данной инфекции. Выключение одного из звеньев эпидемической цепи позволяет ликвидировать очаг инфекции.
Вы все наверняка слышали такой термин, как реконвалесценция.
Это период восстановления организма после перенесенного заболевания.
Давайте обсудим как себя чувствует человек, который ОРВИ реконвалесцент.
Период восстановления
Данное состояние бывает после любого инфекционного процесса. Оно характеризуется возвращением всех функций организма в обычное русло.

Конечно в этот период затрачивается много сил, что требует дополнительного введения препаратов, либо использование естественных продуктов.
Сначала побываем в “шкуре” реконвалесцента. А затем попытаемся помочь ему восстановиться , используя живительные напитки.
Итак период реконвалесценции начинается с того момента, когда проходят все симптомы болезни. Ну вот именно тогда, когда перенесший ОРВИ уже кажется готов вернуться к обычной жизни и работе. Вот именно тогда его подстерегают различные неприятности в самочувствии.
Состояние после инфекции
Каждый конечно представляет это состояние.
Вспоминаем, как сами болели!
Ну вот уже температура тела нормальная, катаральный симптом купирован. Нос дышит, кашля нет. Голова не болит.

А вот вставать с кровати и бежать по делам почему то не хочется!
Да потому, что сил нет. Выражена слабость. Кажется , что руки и ноги налиты свинцом. Нет возможности передвигаться.

Конечно усилием воли можно заставить себя встать и пойти делать дела. Но работа через силу редко приводит к успеху.
Причина отсутствия сил
Отчего же так бывает. В нашем теле в момент заражения инфекцией происходит активация всех защитных сил. Усилия направлены на борьбу с возбудителем, нейтрализацию интоксикации, поддержание работы жизненно важных органов.
Ну вот справились с микроорганизмом и естественно с последствиями его жизнедеятельности.
И теперь происходит восстановление. Налаживается нормальная деятельность иммунитета, кроветворения, сосудистого тонуса.
На это необходимы силы, которые организм должен получить из вне. Вот на это и расходуется энергия. А на самого реконвалесцента пока не остается.
Так что еще беспокоит кроме слабости, мешающей активно жить и трудиться.
Другие симптомы
В этот период отмечаются такие проявления, как колебание артериального давления. Часто регистрируется повышение в течение дня, а утром оно довольно низкое.
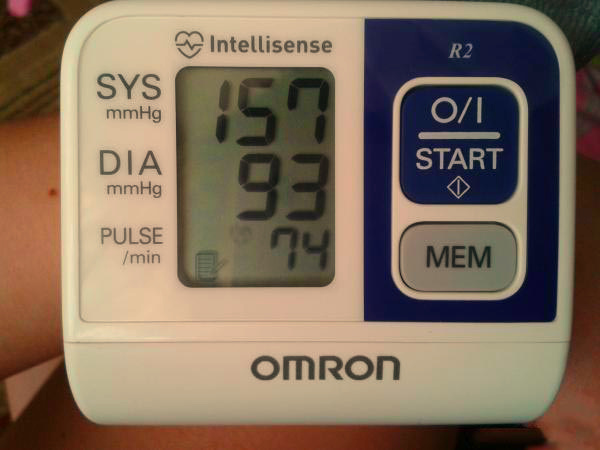
На этом фоне эпизоды сердцебиения, одышки.
Конечно повышенная раздражительность, неустойчивое настроение, плохой сон, сниженный аппетит.
Иногда больные характеризуют свое состояние, как такое, что даже хуже, чем при высокой температуре.
Чем же помочь нашему страдальцу?!
Волшебные напитки
Я рекомендую применять попеременно напитки здоровья. Это простые в приготовлении, всем знакомые, содержащие витамины и микроэлементы продукты.
Каждое утро не очень крепкий, но и не спитой. Заваренный перед употреблением чай. Обычный черный. Который заливают кипятком в заварном чайнике. Используются средней величины листочки. Заваривается чай в течение 20 минут. Его надо пить сладким и с добавлением обязательно дольки лимона. Количество сахара по вкусу.

Если вы не любите чай, а пьете кофе. Сварите себе кофе из свежеперемолотых зерен. Перелейте в чашку, добавьте по вкусу сахар и лимон. От одного запаха, который распространится по кухне появятся силы.

В течение дня пейте отвар шиповника. Это чудесный напиток. Он содержит большое количество витамина С. Желательно выпивать в течение дня до 1л. Заваривать лучше ягоды в кастрюле, заливайте на ночь. К утру продукт настоится и готов к употреблению. Полон витаминов.

Еще очень полезен. Придает сил и энергии свеже выжатый апельсиновый сок. Сделайте его перед непосредственно употреблением. На один раз достаточно двух апельсинов.
Пейте сок в 12 часов дня. Он поможет зарядиться энергией на вторую половину дня.

В обед хорошо поможет окрепнуть клюквенный или из черной смородины морс. Сваренный по рецепту бабушки. Ничего сложного нет. На весь рецепт используются ягоды ( достаньте из морозилки, наверняка мама или бабушка их туда положили). Добавьте воды и сахар по вкусу.
В период реконвалесценции напитки должны быть сладкими.Это поможет организму приобрести энергию и улучшит обмен веществ в клетках.

Ну и конечно в вечернем рационе обязательно присутствует стакан молока с ложкой меда. Это волшебное средство для восстановления после прошедшего дня. А также оно поспособствует спокойному сну. Что также не маловажно в период восстановления.
Молоко должно быть подогрето до температуры примерно 40 градусов. По возможности используйте натуральный продукт. Процент жирности не имеет значения. В теплое молоко размешиваем чайную ложку меда.

Применение этих шести напитков быстро поможет восстановиться организму.
Значительно сократит по времени период реконвалесценции после ОРВИ.
Цикличность инфекционного заболевания
Каждую инфекционную болезнь вызывает конкретный возбудитель. Однако известны инфекции (например, гнойно-воспалительные процессы), вызываемые различными микробами. С другой стороны, один возбудитель (например, стрептококк) способен вызывать различные поражения.
Контагиозность (заразительность) определяет способность возбудителя передаваться от одного лица к другому и скорость его распространения в восприимчивой популяции. Для количественной оценки контагиозности предложен индекс контагиозности — процент переболевших лиц в популяции за определённый период (например, заболеваемость гриппом в определённом городе за 1 год).
Развитие конкретного инфекционного заболевания ограничено во времени, сопровождается цикличностью процесса и сменой клинических периодов.
1. Инкубационный период — это время, прошедшее с момента попадания микроорганизма в макроорганизм до появления первых клинических признаков заболевания. Обычно инкубационный период характерен только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями.
Продолжительность инкубационного периода может варьировать от часов и суток до нескольких лет и зависит в основном от вида возбудителя. Например, при кишечных инфекциях инкубационный период не длительный — от нескольких часов до нескольких суток. При других инфекциях (грипп, ветряная оспа, коклюш) — от нескольких недель до нескольких месяцев. Но есть и такие инфекции, при которых инкубационный период длится несколько лет: лепра, ВИЧ-инфекция, туберкулез. В этом периоде происходит адгезия клеток и, как правило, возбудители не выявляются.
В этот период идет колонизация возбудителя на чувствительных клетках организма. В этот период появляются первые предшественники заболевания (повышается температура, снижаются аппетит и работоспособность и др.), микроорганизмы образуют ферменты и токсины, которые приводят к местным и генерализованным воздействиям на организм. При таких заболеваниях, как брюшной тиф, оспа, корь, продромальный период очень характерен и тогда уже в этом периоде врач может поставить предварительный диагноз. В этом периоде, как правило, возбудитель не выявляется, кроме коклюша и кори.
3. Период развития заболевания — в этот период идет интенсивное размножение возбудителя, проявление всех его свойств, максимально проявляются клинические проявления, характерные для данного возбудителя (пожелтение кожных покровов при гепатите, появление характерной сыпи при краснухе и т. д.).
В клинически выраженной фазе можно выделить:
- стадии нарастания симптомов (stadium werementum),
- расцвета болезни (stadium acme)
- угасания проявлений (stadium decrementum).
В этот период формируется защитная реакция макроорганизма в ответ на патогенное действие возбудителя, продолжительность этого периода также бывает различной и зависит от вида возбудителя. Например, туберкулез, бруцеллез текут долго, несколько лет — их называют хроническими инфекциями. При большинстве инфекций этот период является самым заразным. В разгар заболевания больной человек выделяет в окружающую среду очень много микробов.
Период клинических проявлений заканчивается выздоровлением или смертью больного. Летальный исход может наступить при таких инфекциях, как менингит, грипп, чума и др. Степень выраженности клинического течения заболевания может быть разной. Болезнь может протекать в тяжелой или легкой форме. А иногда клиническая картина может быть вообще нетипичной для данной инфекции. Такие формы заболевания называют атипичными, или стертыми. Поставить диагноз в таком случае трудно и тогда используются микробиологические методы исследования.
4. Период выздоровления (реконвалесценция) — как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. В благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, брюшного тифа) может исчисляться неделями.
В этот период погибают возбудители, нарастают иммуноглобулины класса G и А. В этот период может развиться бактерионосительство: в организме могут сохраняться антигены, которые длительно будут циркулировать по организму. Период выздоровления сопровождается снижением температуры, восстановлением работоспособности, повышением аппетита. В этот период из организма больного выводятся микробы (с мочой, испражнениями, мокротой). Продолжительность периода выделения микробов неодинакова при различных инфекциях. Например, при ветрянке, сибирской язве больные освобождаются от возбудителя при исчезновении клинических проявлений болезни. При других болезнях этот период продолжается 2-3 недели.
Инфекционный процесс не всегда проходит все стадии и может заканчиваться на ранних этапах заболевания. Например, если человек привит от того или иного заболевания, то периода развития заболевания может и не быть. В любом периоде инфекционной болезни, но особенно в период ее разгара, возможны осложнения: специфические и неспецифические.
Специфические — это осложнения, вызванные возбудителем данного заболевания и являющиеся следствием необычной выраженности функционально-морфологических изменений в организме больного (например, увеличение миндалин при стафилококковой ангине или перфорация язв кишечника при брюшном тифе).
Неспецифические — это осложнения, вызванные микроорганизмами другого вида, как правило, условно-патогенными, являющимися неспецифическими для данного заболевания (например, развитие гнойного среднего отита у больного корью).
Изучением условий возникновения инфекционных болезней и механизмов передачи их возбудителей, а также разработкой мероприятий по их предупреждению занимается отдельная медицинская наука — эпидемиология.
Практически любой эпидемический процесс включает три взаимосвязанных компонента:
1) источник инфекции;
2) механизм, пути и факторы передачи возбудителя;
3) восприимчивый организм или коллектив.
Отсутствие одного из компонентов прерывает течение эпидемического процесса.
Источники инфекции (возбудителя)
Различные одушевлённые и неодушевлённые объекты внешней среды, содержащие и сохраняющие патогенные микроорганизмы, обозначают термином резервуары инфекции, но их роль в заболеваемости человека далеко не одинакова. Для большинства инфекций человека основной резервуар и источник — больной человек, в том числе лица, находящиеся в инкубационном периоде (ранние носители) и на этапах реконвалесценции, либо бессимптомные (контактные) микробоносители. В соответствии с источником инфекции выделяют следующие типы инфекционных болезней.
Антропонозы - Инфекции, при которых источником инфекции является только человек. [от греч. anthropos, человек, + nosos, болезнь].
Зоонозы - Инфекции, при которых источниками инфекции являются животные, но ими могут болеть и люди. [от греч. won, животное, + nosos, болезнь].
Зооантропонозы - Инфекции, поражающие животных и способные передаваться человеку. [от греч. zoon, животное, + anthropos, человек, + nosos, болезнь], например сибирская язва, бруцеллёз.
Сапронозы - Инфекции, развивающиеся после проникновения свободноживущих бактерий или грибов в организм человека с объектов окружающей среды и поверхности тела (например, при попадании в рану) [от греч. sapros, гнилой, + nosos, болезнь].
Механизмы, факторы и пути передачи инфекции (возбудителя)
Механизмы передачи определяют способы перемещения инфекционного агента из заражённого организма в восприимчивый организм.
Для этого возбудитель должен быть выведен из заражённого организма, некоторое время пребывать во внешней среде и внедриться в восприимчивый организм.
Выделяют:
2. Аэрогенный (респираторный),
3. Кровяной (трансмиссивный)
4. Контактный механизмы передачи.
Указанные механизмы передачи характерны для подавляющего большинства инфекций человека; с позиций эпидемиологии пути их распространения рассматриваются как горизонтальная передача возбудителя. Существует также группа заболеваний (обычно вирусных), возбудители которых способны трансплацентарно переходить от матери к плоду (вертикальная передача).
Факторы передачи — элементы внешней среды, обеспечивающие передачу возбудителей инфекционных болезней.
Ими могут быть вода, различные пищевые продукты, воздух, почва, членистоногие переносчики, бытовые предметы и т.д. Пути передачи определяют конкретные факторы передачи или их сочетание, обеспечивающие перенос инфекционного агента от больного человека или от носителя здоровому.
Обычно механизмы передачи инфекционного агента имеют несколько путей:
- Фекально-оральный механизм включает алиментарный, водный или контактно-бытовой пути передачи.
- Кровяной (трансмиссивный) механизм включает передачу возбудителей через укусы переносчиков, парентеральный и половой пути передачи.
- Аэрогенный (респираторный) механизм включает воздушно-капельный и воздушно-пылевой пути передачи возбудителя.
- Контактный механизм включает раневой и контактно-половой пути передачи.
Специфичность пути передачи инфекции (возбудителя)
Для большинства патогенных микроорганизмов путь передачи от больного лица здоровому специфичен, и нарушение эпидемического цикла может либо прервать его (например, попадание шигелл в дыхательный тракт), либо усугубить тяжесть заболевания (например, попадание возбудителя сифилиса в кровоток через загрязнённую инъекционную иглу).
С другой стороны, проникновение патогенного микроорганизма в области, резистентные к его инвазивным потенциям, обычно не вызывает заболевания (например, большинство возбудителей респираторных инфекций, попав в ЖКТ, погибает под действием желудочного сока и пищеварительных ферментов).
В соответствии с механизмами передачи возбудителя принята классификация инфекционных болезней, которую разработал Л.В. Громашевский.
I группа — болезни с фекально-оральным механизмом передачи (например, кишечные инфекции);
II группа - болезни с аэрогенным механизмом передачи (например, грипп или корь);
III группа — болезни с трансмиссивным механизмом передачи (например, малярия, клещевой энцефалит);
IV группа — болезни с контактным механизмом передачи (например, венерические болезни).
Известно, что при наличии в популяции 95% невосприимчивых лиц циркуляция возбудителя прекращается, а сама популяция расценивается как эпидемически благополучная.
Для предупреждения развития инфекционных заболеваний широко применяют комплекс мероприятий, направленных на различные звенья инфекционного процесса.
Мероприятия I группы по предупреждению инфекционных заболеваний направлены на выявление, изоляцию и лечение (санацию) больного или бактерионосителя. Их часто дополняют карантинными мероприятиями.
Мероприятия II группы по предупреждению инфекционных заболеваний представлены комплексом санитарно-гигиенических мер, направленных на разрыв механизмов и путей передачи возбудителя. Мероприятия состоят из обеспечения и соблюдения гигиенических нормативов, разукрупнения организованных контингентов, санитарного контроля за пищевыми продуктами и предприятиями, их производящими, соблюдения правил асептики и антисептики в лечебно-профилактических учреждениях (ЛПУ), проведения дезинфекций и дезинсекций и т.д.
В соответствии с эффективностью проводимых мероприятий по предупреждению инфекционных заболеваний выделяют управляемые инфекции (для их предупреждения эффективно используют различные вышеуказанные мероприятия) и неуправляемые инфекции (меры предупреждения отсутствуют).
Спорадическая заболеваемость [от греч. sporadikos, рассеянный] — обычный уровень заболеваемости конкретной инфекцией в отдельном регионе за определённый период (обычно за год). Как правило, количество больных не превышает десяти случаев на 100 000 населения.
Эпидемия [от греч. epi-, над, + demos, народ].
В некоторых случаях обычный уровень заболеваемости конкретной инфекцией за определённый период резко превышает уровень спорадической заболеваемости. В таких случаях происходит эпидемическая вспышка, а при вовлечении в процесс нескольких регионов — эпидемия.
В соответствии с распространённостью инфекционные заболевания также выделяют повсеместные (убиквитарные) и эндемичные инфекции, выявляемые на определённых, нередко небольших территориях.
По частоте случаев различают:
- кризисные инфекции — заболеваемость более 100 случаев на 100 000 населения (например, ВИЧ-инфекция);
- массовые инфекции — заболеваемость составляет 100 случаев на 100 000 населения (например, ОРВИ);
- распространённые управляемые инфекции — заболеваемость составляет 20-100 случаев на 100 000 населения (например; корь);
- распространённые неуправляемые инфекции — заболеваемость составляет менее 20 случаев на 100 000 населения (например, анаэробные газовые инфекции);
- спорадические инфекции — заболеваемость составляют единичные случаи на 100 000 населения (например, риккетсиозы).
Возбудители убиквитарных инфекций распространены повсеместно. Эндемичные возбудители вызывают эндемии [от греч. еn-, в, + -demos, народ]. Как критерий эпидемического процесса эндемия не отражает его интенсивность, но указывает на заболеваемость в определённом регионе.
Выделяют истинные и статистические эндемии:
- Истинные эндемии обусловливают природные условия региона (наличие источников инфекции, специфических переносчиков и резервуаров сохранения возбудителя вне организма человека). Поэтому истинные эндемии также известны как природно-очаговые инфекции.
- Понятие статистической эндемии также применяют и в отношении убиквитарных инфекций, распространённых в различных природных условиях (например, брюшного тифа). Их частоту обусловливают не столько климатические, сколько социально-экономические факторы (например, недостатки водоснабжения). Кроме того, понятие социальной эндемии применяют и к неинфекционным болезням, например эндемичному зобу, флюорозу и др.
Учение о природной очаговости инфекционных болезней, ставшее неотъемлемой частью медицинской микробиологии, создал выдающийся отечественный паразитолог Е.Н. Павловский.
Природно-очаговые инфекции — особая группа болезней, имеющих эволюционно возникшие очаги в природе. Природный очаг — биотоп на территории конкретного географического ландшафта, заселённый животными, видовые или межвидовые различия которых обеспечивают циркуляцию возбудителя за счёт его передачи от одного животного другому, обычно через кровососущих членистоногих-переносчиков.
Природно-очаговые инфекции разделяют на эндемичные зоонозы, ареал которых связан с ареалом животных — хозяев и переносчиков (например, клещевой энцефалит), и эндемичные метаксенозы, связанные с ареалом животных, прохождение через организм которых является важным условием распространения болезни (например, желтая лихорадка). При появлении в определённое время в очаге человека переносчики могут заразить его природно-очаговой болезнью. Так зоонозные инфекции становится антропозоонозными.
Не нашли то, что искали? Воспользуйтесь поиском:
Институт клинической фармакологии ФГУ НЦ ЭСМП, Москва
Р яд исследований позволяет выделить в течении острых респираторных вирусных инфекций (ОРВИ) постклинический период восстановления метаболических процессов, который принято называть периодом реконвалесценции.
Реконвалесценция – период, начинающийся с момента подавления активного размножения (репликации) патогенных микроорганизмов и заканчивающийся полным восстановлением метаболических процессов в организме человека. Термин “реконвалесценция” применяется только в отношении инфекционных заболеваний.
Патологическую суть заболевания, независимо от его генеза, составляют метаболические нарушения в организме, иногда сопровождающиеся мембранодеструктивными процессами.
В период выздоровления регрессия клинических симптомов заболевания опережает нормализацию биохимических изменений, вызванных в организме самой болезнью. Причем чем тяжелее и длительнее болезнь, тем более выраженно отставание метаболической ремиссии от клинической.
Выявленные авторами [1] закономерности временного соотношения регрессии клинических симптомов и мембранодеструктивных процессов при ряде проанализированных ими заболеваний привели к выделению этапа метаболической ремиссии. Этап метаболической ремиссии после перенесенной инфекции по сути и есть период реконвалесценции.
После клинического выздоровления от ОРВИ в организме сохраняется ряд функциональных изменений. Достаточно часто выявляются изменения на ЭКГ, которые выражаются увеличением частоты сердечных сокращений в сочетании с удлинением внутрипредсердной и внутрижелудочковой проводимости. У подростков даже после легко протекающих ОРВИ обнаружено снижение легочного объема.
Признаки патологической перегрузки правого предсердия после перенесенной вирусной инфекции определялись исследователями у детей на протяжении достаточно длительного периода после купирования клинических симптомов ОРВИ. Анализ амплитуды, формы зубцов желудочкового комплекса и зубца Т свидетельствует о функциональной перегрузке сердца и изменении его метаболизма. Выявленные нарушения носили стойкий характер и прослеживались на протяжении 3 мес после перенесенного заболевания с отчетливым преобладанием в первую неделю. Также отмечено, что в этот временной период сохраняются и нарушения параметров центральной, периферической гемодинамики и легочного кровотока у детей.
Развитие синдрома послевирусной астении – одно из наиболее часто наблюдающихся осложнений течения периода реконвалесценции. Клинические проявления синдрома послевирусной астении в некоторых случаях регрессируют полностью в течение 10–20 дней у взрослых, 1–2 мес у детей. Однако достаточно часто на фоне синдрома послевирусной астении формируется синдром хронической усталости (СХУ).
Как нозологическая единица СХУ выделен относительно недавно, но медицинская литература свидетельствует о его существовании на протяжении многих веков. Известно, что у женщин СХУ встречается в 2 раза чаще, чем у мужчин. Типичный возраст для данного заболевания – 25–45 лет. СХУ встречается во многих развитых странах. В настоящее время достоверно установлено, что СХУ чаще возникает после перенесенной инфекции.
По данным ряда авторов, у больных с СХУ повышено содержание некоторых вирусных антигенов и вирусных нуклеиновых кислот, хотя эти данные не имеют абсолютного экспериментального подтверждения. Многочисленные клинические наблюдения свидетельствуют о том, что вирусные инфекции провоцируют СХУ [2].
Одним из критериев постановки диагноза “синдром послевирусной астении” является указание в анамнезе на перенесенную вирусную инфекцию, основанное на медицинской документации или ретроспективном описании пациентом своего заболевания и верифицированное достоверным 4-кратным повышением титра антител к соответствующему вирусу, вызвавшему первичное заболевание, развитие симптомокомплекса астении вскоре (от 24 ч до нескольких месяцев) после затихания клинических проявлений острого заболевания [3].
В клинической картине “синдрома послевирусной астении” ведущими являются усталость и эмоциональные нарушения. Явно прослеживается связь между перенесенной инфекцией и частотой возникновения депрессивных состояний. В неврологической симптоматике доминируют вегетативные расстройства. Наиболее часто встречаются неспецифические проявления “синдрома послевирусной астении”, которые выражаются головокружением, головными болями, диспноэ. При обилии разнообразных неспецифических жалоб, которые сохраняются у пациента на протяжении определенного периода после регрессии острых симптомов респираторной вирусной инфекции, результаты общеклинических методов обследования обычно остаются в пределах нормы. Эпидемиологические данные о частоте возникновения синдрома послевирусной астении имеют большой разброс, что объясняется отсутствием четких критериев диагностики, которые позволили бы дифференцировать синдром послевирусной астении от других астений, встречающихся в практике врача.
Как правило, во время реконвалесценции организм человека остается без фармакологического прикрытия в основном по причине недостаточности знаний врачей в области ведения этого периода. Однако применение веществ, корригирующих процессы нарушения обмена веществ и энергии в организме максимально физиологичным путем, может принести несомненную пользу при этом состоянии. Использование антиоксидантных свойств витаминов и витаминоподобных веществ, микроэлементов, фитопрепаратов, оказывающих общетонизирующее действие, позволит пациентам наиболее благополучно перенести период реконвалесценции.
Наиболее перспективным направлением ведения периода реконвалесценции с физиологической точки зрения является применение витаминов и витаминоподобных соединений в качестве антиоксидантов и естественных стимуляторов внутриклеточных метаболических процессов.
На сегодняшний день абсолютно доказана роль свободнорадикальных процессов в патогенезе гриппа. Вирус гриппа может вызвать повреждение тканей не только прямой инвазией, но и активацией окислительного метаболизма нейтрофилов, в результате которого происходит выброс во внеклеточную среду активных форм кислорода.
Установлено, что липидная пероксидация, активируемая вирусом гриппа, наряду с генерацией активных форм кислорода является одним из узловых метаболических процессов, определяющих тяжесть инфекционного заболевания.
В организме человека существует многокомпонентная антиоксидантная система, ключевым ферментом которой является супероксиддисмутаза. На сегодняшний день известны три ее активные формы, различающиеся нахождением в активном центре фермента различными ионами металлов: марганца, железа, меди, цинка.
Прием антиоксидантов в период реконвалесценции является одним из основных факторов профилактики развития синдрома послевирусной астении.
Основным представителем природных антиоксидантов является токоферола ацетат. Установлено также, что антиоксидантным действием обладает еще ряд витаминов: аскорбиновая кислота, b -каротин. К так называемым антиоксидантным элементам относятся цинк, медь, марганец и, конечно, селен, который входит в состав глутатионпероксидаз – одного из ключевых антиоксидантных ферментов, предотвращающих избыточное накопление в тканях активных форм кислорода. Наряду с селеном в состав глутатионпероксидаз входит рибофлавин [4].
Известен тот факт, что совместное применение различных антиоксидантов существенно повышает эффективность их воздействия на организм.
При недостаточности цинка существенно повышается риск развития инфекционных заболеваний различной этиологии, в том числе гриппа, ОРВИ. В период выздоровления также повышена потребность организма в магнии, так как он нормализует деятельность нервной и сердечно-сосудистой систем. Это особенно важно в период выздоровления для предотвращения развития астении и вегетативной дистонии. Магний необходим для синтеза АТФ, он является компонентом многих ферментов, участвующих в синтезе важнейших молекул и энергии.
Липоевая кислота играет важную роль в процессе образования энергии, участвует в регулировании липидного и углеводного обмена, оказывает антиоксидантный и липотропный эффекты, влияет на обмен холестерина, улучшает функцию печени.
Липоевая кислота тесно взаимодействует с витамином В1 (тиамин). Ряд важных процессов, происходящих в организме, регулируется ферментами, содержащими одновременно и липоевую кислоту, и витамин В1.
Несомненный интерес представляет использование в период реконвалесценции янтарной кислоты. Уникальность ее в том, что в отличие от других компонентов цикла Кребса, для извлечения энергии из которых требуются дополнительные химические превращения, янтарная кислота окисляется непосредственно, не требуя дополнительных превращений. Это приводит к активизации процессов биосинтеза, которые являются энергозависимыми. Показано, что янтарная кислота способна в условиях гипоксии в 2–7 раз увеличивать активность фермента сукцинатдегидрогеназы и тем самым существенно повышать образование энергии в форме АТФ [5].
Кроме того, янтарная кислота активизирует антиоксидантную систему клетки за счет восстановления активности витамина Е и коэнзима Q10, а также глутатиона [6].
В настоящее время экспериментально доказана эффективность янтарной кислоты при стрессе, за счет участия в образовании g-аминомасляной кислоты (ГАМК) [7]. Есть данные о способности янтарной кислоты стимулировать отдачу кислорода тканям за счет влияния на оксигемоглобин (переносящая кислород молекула крови) [3].
Запасы витамина В1 в организме невелики, и они очень быстро истощаются при физических и эмоциональных нагрузках, различных заболеваниях (грипп, острые респираторные заболевания и др.). Также инфекционные заболевания быстро истощают запасы в организме витамина В5, фолиевой и никотиновой кислот. Рибофлавин входит в состав фермента, предохраняющего клетки от воздействия активных форм кислорода (система антиоксидантной защиты). Известно, что прием антибиотиков быстро приводит к ощутимой организмом недостаточности рибофлавина и повышает потребность организма в никотиновой кислоте. Безусловно, необходимым является дополнительное поступление этих витаминов в организм в период реконвалесценции.
Витамин А особенно важен для функционирования иммунной системы, так как повышает сопротивляемость организма к респираторным инфекциям. При инфекционных заболеваниях, сопровождающихся температурой, использование витамина А в организме повышается, происходит существенная потеря его запасов, снижение содержания в тканях и инактивация в крови. Все это увеличивает потребность в нем в период выздоровления.
Витамин Е снижает вероятность осложнений и повторных заболеваний после перенесенной инфекции: улучшает процессы тканевого дыхания, нормализует синтез энергии и ускоряет процессы регенерации тканей, структура которых была нарушена в результате болезни. Интерфероногенное действие витамина Е заключается в стимуляции воспроизводства клеток иммунной системы, которым необходимо быстро “размножаться” при встрече с источником возможного заболевания. Активируя синтез цитокинов, токоферол стимулирует собственную противовоспалительную активность организма.
Поступающие извне в период реконвалесценции витамины и минералы, включаясь в обменные процессы выздоравливающего организма, играют важную роль в нормализации метаболизма. Более быстрое повышение переносимости физической нагрузки, активация когнитивных процессов в период реконвалесценции имеют особое значение для лиц трудоспособного возраста.
К сожалению, в период реконвалесценции обилие неспецифических жалоб со стороны больного без подтверждения лабораторными методами обследования не вызывает профессионального внимания со стороны врача. Недостаток знаний в области возможностей метаболической терапии со стороны врачей приводит к отсутствию квалифицированной помощи в этот период болезни.
Учитывая изложенное, можно уверенно сказать, что своевременная метаболическая коррекция течения периода реконвалесценции поможет пациенту предотвратить астенические проявления и значительно быстрее восстановить трудоспособность.
Литература
1. Эндакова Э.А., Новгородцева Т.П, Иванов Е.М. Вестн. РАМН. 1997; 8:
2. Harrison”principles of internal medicine 14 th edition McGraw – Hill Ed: Anthony S. Fauci, E. Braunvald et al. 2002; p. 3176.
3. Чучалин А.Г., Солдатов Д.Г. Тер. арх. 1989; 61: 110–6.
4. Копытько М.В. Экология моря. 2000; 54: 87–8.
5. Sivaramakrishnan S, Ramasarma T. Environ Physiol Biochem 1975; 5 (3): 189–200.
6. Роль нарушений системы антиоксидантной защиты в формировании критических состояний у пациентов с острыми тяжелыми отравлениями веществами с угнетающим действием на ЦНС и возможности их коррекции препаратом “Реамберин”. Мед. журн. 2001; 6:
7. Один В.И., Беликова Т.В., Пушкова Э.С. Успехи геронтологии. 2002; 9: 263.
Читайте также:


