Периорбитальные отеки при дерматомиозите
Гелиотропная сыпь при дерматомиозите проявляется в 75% случаев от общего числа пациентов с таким диагнозом. При заболевании двигательная функция мускулатуры нарушается. Важно вовремя заметить заболевание и начать лечение.

Особенности и причины
Заболевание нельзя назвать распространенным. Подтверждение диагноза наблюдается в среднем у 5 человек на один миллион. Специфика болезни встречается у пожилых людей, пересекших 50-летний рубеж, или у детей, не достигших пятнадцатилетнего возраста.
- Какие факторы провоцируют появление миозита
- Межреберный миозит: лечение недуга
Вредоносные микроорганизмы могут долго просуществовать в теле человека, пока не появится провоцирующий механизм. В его роли может выступать:
- Острые инфекционные заболевания.
- Частые стрессовые ситуации.
- Аллергическая реакция.
- Вакцинация.
- Солнечный удар или перегрев организма.
- Переохлаждение.
Чаще болезни подвержены женщины, мужчины болеют дерматомиозитом почти в два раза реже. Не стоит упускать факт, что болезнь имеет генетическую предрасположенность. Причины становятся лишь пусковым механизмом, вследствие которого начинается процесс поражения мускулатуры.
Симптомы заболевания

Начало заболевания не прогрессирующее, симптомы дерматомиозита проявляются постепенно. Слабость в мышцах ног и рук неуклонно растет, в некоторых случаях мышечная слабость проявляет себя в течение 5 лет в качестве редких, неназойливых болевых синдромов. Больные жалуются на следующие проявления симптомов:
- болевой синдром в мышцах,
- слабость в конечностях,
- повышение температуры тела, лихорадочное состояние,
- кожные сыпи, в том числе гелиотропный вид сыпи,
- ходьба по лестнице, подъем с кровати сопровождаются трудностями в виде болевых ощущений и дискомфорта,
- отечность мышц, локализованная очагом поражения,
- синдром Рейно.
В редких случаях симптоматика набирает резкие обороты. В течение 2-4 недель организм человека выдает полную клиническую картину болезни.
Дерматомиозит, как и многие аутоиммунные заболевания, протекает в трех формах:
- Острая, для которой характерен пик проявления симптомов. В этот период в организме больного может происходить распад мышечной ткани, который вызывает интоксикацию организма. Мускулатура подвергается обездвиживанию, существует риск поражения сердечно-сосудистой системы вплоть до летального исхода. Острое течение болезни развивается стремительно, для проявления осложнений достаточно 2-3 месяца.
- Подострая , с наблюдением снижения активности развития поражения. Проявляется после удачного на первый взгляд лечения дерматомиозита. Однако, по прошествии некоторого времени, болезнь рецидивирует, поражая внутренние органы. Симптомы развиваются достаточно медленно, проявление полной клинической картины может занять от года до двух лет.
- Хроническая, развивается, когда болезнь приобретает частый или постоянный характер, но имеющей более благоприятный вариант течения болезни. Поражение происходит лишь на небольшом участке мышц, что не мешает человеку вести обычный образ жизни. Если наблюдается кальциноз, существует огромный риск обездвиживания конечностей.
Помимо форм течения дерматомиозита, патологический процесс имеет три основных периода, которые отличаются степенью активности заболевания:
- Продромальный период. Он считается первой и начальной ступенью, во время которой наблюдаются признаки: отеки век, лихорадка.
- Манифестный период. Кожные проявления дерматомиозита в это время особо выражены.
- Дистрофический или кахектический период, во время которого проявляются осложнения. Третий период наступает вследствие бездействия на начальных стадиях болезни.
Когда отсутствует кожная сыпь, это говорит о полимиозите. Лечение полиомиозита отличается от терапии дерматомиозита только отсутствием методов, направленных на избавление кожи от покраснения и зуда. В остальном, симптоматика, диагностика и лечение этих болезней схожи. Дерматомиозит может поражать области, подверженные инфекционным заболеваниям:
- слизистая глаза, что ведет за собой конъюктивит,
- ротовая полость, вызывая стоматит,
- глотка, с вытекающим фарингитом.
При возникновении дерматомиозита самостоятельно, его классифицируют как первичную форму. Вторичный дерматомиозит развивается на фоне опухолевых процессов. Опухоль и поражение мышц имеют прямую связь друг с другом.
Болезнь развивается у взрослых и детей. Воспалительный процесс мышц в детском возрасте называется , ювенильный дерматомиозит. Заболевание может протекать с васкулитами – опухолями, склонными к рецидиву. От ювенильного дерматомиозита страдают одинаковое число мальчиков и девочек.
На начальных стадиях дерматомиозита, симптомы могут быть неярко выражены, эта стадия дает больше шансов на быстрое восстановление мышечной активности.
Поражение кожи при дерматомиозите
Поражение кожи является основным признаком заболевания. На кожных покровах возникают высыпания разного рода:
Пятна могут быть разного рода, проявляться в виде красных точек. Над суставами кистей рук, они покрываются чешуйками и вызывают зуд. Раздражение кожных покровов приводит к расширению сосудов, появляются предпосылки варикоза.
Эритема на открытых частях тела встречается у 40% больных. Затрагивание патологическим процессом мышцы лица, лишают человека возможности проявления эмоций. Мимика становится заторможенной. Не обойтись без помощи невропатолога, который займется лечением с учетом степени поражения лицевых мышц.
Подобная симптоматика – явный признак нарушения работы организма, в частности иммунитета человека.
Поражение мышц при дерматомиозите
Для дерматомиозита характерна слабость мышц шеи. Поражение проксимальных отделов мускулатуры затрудняют больному стереотипные телодвижения, становится трудно вставать, одеваться или совершать акты гигиены. При запущенном течении полиомиозита человеку сложно держать голову самостоятельно. Возникают трудности в передвижении, пациент не может долго держать предметы средней тяжести.

В некоторых случаях, болезнь повреждает мышцы пищеварительного тракта: глотки, гортани, пищевода. Это приводит к нарушению речи, внезапным и беспричинным приступам кашля. Глотание даже мягкой пищи вызывает болезненные ощущения.
Миозит затрагивает следующие отделы:
- Дистальные мышцы конечностей. Патология отзывается отечностью, болевым синдромом, в запущенных случаях развивается атрофия.
- Межреберные мышцы.
- Когда страдает диафрагма, легкие перестают полностью расправляться, что приводит к пневмонии.
- Область глаз поражается крайне редко.
Около 50% больных дерматомиозитом или миозитом отмечают проявление различных симптомов нарушения работы желудочно-кишечного тракта:
- кишечная непроходимость,
- запор,
- понос,
- в редких случаях наблюдается анорексия, полное отсутствие аппетита.
Когда дерматомиозит затрагивает мышцы, это становится первым звоночком, говорящем о возможности перехода патологического процесса на внутренние органы, в частности на сердце. Могут появиться следующие болезни сердца:
- Перикардит, при котором серозная оболочка вокруг сердца попадает под воспалительный процесс.
- Миокардит, характерный воспалением сердечной мышцы.
- Эндокардит. Внутренняя оболочка сердца воспаляется.
- Перебои в работе сердечно-сосудистой системы, одышка, отеки, нарушенное сердцебиение.
Данные симптомы служат основным показателем при постановке правильного диагноза.
Суставной синдром при дерматомиозите
Суставной синдром при сильном дерматомиозите встречается не часто, однако имеет место быть. Деформация суставной сумки может возникнуть вследствие отсутствия лечения или факторов, осложняющих течение болезни. В остальных случаях область поражения приходится только на мелкие суставы:
- кисти,
- лучезапястные сочленения,
- голеностопные,
- плечевые,
- локтевые,
- коленные.
При суставном синдроме возможно покраснение кожных покровов, боль и отек, локализованные очагом поражения. В редких случаях наблюдается отложение кальцификатов. При сильном поражении, наблюдается развитие анкилоза – невозможность движения суставов.
Если не предпринять лечебные меры, вскоре наступит ограничение подвижности.
Прогноз и профилактика
В большинстве случаев наблюдается положительная динамика после прохождения курса лечения. Реабилитационные мероприятия предполагают постепенную адаптацию к физической нагрузке, лечебная гимнастика обязательна.
При отсутствии грамотного лечения осложнений не избежать. Заболевание со временем будет только прогрессировать, мышцы станут слабее, что неизбежно приводит к инвалидному креслу. В крайне запущенных случаях возможен летальный исход.
- Природа заболевания фибромиозита
- Перечень симптомов при шейном миозите
- Курс терапии при миозите грудной клетки
Остановка патологического процесса происходит за счет длительного приема глюкокортикоидных гормонов, они эффективно справляются с поставленной задачей, но провоцируют развитие диабета и снижение массы кости. Человек набирает лишний вес и страдает повышением артериального давления. Избежать подобных осложнений можно придерживаясь диеты, ограничивающей углеводы, но при этом, обогащенной кальцием и витамином D.
Общие профилактические меры дерматомиозита включают:
- своевременное лечение инфекционных заболеваний,
- адекватное распределение нагрузок,
- избегание попадания прямых солнечных лучей,
- сокращение стрессовых ситуаций.
Своевременное обращение к врачу и грамотная постановка лечебных процедур – гарант возможности восстановления функциональности мышц и суставов. Пренебрежение мер профилактики и игнорирование симптомов, наоборот, приводит к плачевным последствиям.

Общие сведения
Дерматомиозит или по-другому — болезнь Вагнера является тяжелым диффузным прогрессирующим системным заболеванием соединительной ткани, поражающим скелетную и гладкую мускулатуру, микроциркуляторную систему сосудов, внутренние органы и кожные покровы. Приводит к замене функциональных структур на фиброзные.
Клиническая картина выражается в виде двигательной дисфункции, васкулита, отеков, эритемы, гиперкератоза и может быть:
- острой, начинающейся с лихорадки и запоминающегося развития симптомов, без лечения приводит к летальному исходу спустя 2-3 мес., вызванному полным обездвиживанием и тяжелой сердечно-легочной недостаточностью;
- подострой– с постепенным нарастанием на протяжении нескольких лет мышечной слабости, артралгии, эритемы, изменений во внутренних органах;
- хронической– с доброкачественным исходом, имеющим циклическое течение и длительные ремиссии, отличается наличием локальных атрофических и склеротических изменений мышц и кожных покровов, причем во внутренних органах происходят компенсированные изменения.
В результате дерматополимиозит приводит к осложнениям – фиброзу, кальцинозу, атрофии и гнойным инфекциям.
Болезнь Вагнера встречается редко – 2-6 взрослых особей и 1-2 ребенка на 100 тыс. человек. Патология более распространена в странах на юге Европы. Заболеваемость повышается в весенне-летний сезон, что связывают с инсоляцией — более интенсивным облучением солнечным светом.
Патогенез
Начинается патогенетический процесс с неспецифического воздействия — переохлаждения, избыточной солнечной инсоляции, вакцинации, острой интоксикации, травм и прочих экзогенных факторов. Он связан с наличием инфекционных агентов, внедренных в геном мышечных клеток, изменениями нейроэндокринной реактивности или генетической предрасположенностью — наличием антигенов гистосовместимости HLA, связанных с B8 либо DR3.
При дерматомиозите происходит развитие иммунновоспалительной реакции, направленной на деструкцию измененных внутриядерных структур клеток мускулатуры и кожи. Благодаря перекрестным реакциям в иммунное поражение вовлекаются родственные по антигенам клеточные популяции. Микрофагальные механизмы элиминации из организма иммунокомплексов приводят к активации фиброгенеза и системного воспаления мелких сосудов. Гиперреактивность иммунной системы направлена на разрушение внутриядерного строения вириона, она проявляется наличием в кровотоке антител Mi2, Jo1, SRP, а также аутоантител к ядерным белкам и другим антигенам растворимого типа.
Классификация
Примерно в 25-30% случаев отсутствуют кожные симптомы и тогда говорят о частном случае этого системного заболевания – полимиозите.
В зависимости от происхождения и течения выделяют:
- первичный идиопатический дерматополимиозит;
- вторичный паранеопластический или опухолевый тип встречается у особ старше 55 лет на фоне рака молочной железы, легких, яичников, предстательной железы, матки, желудка, толстой кишки, при гемобластозах и прочих злокачественных новообразованиях;
- ювенильный – детский;
- полимиозит, сочетающийся с прочими диффузными заболеваниями соединительных тканей.
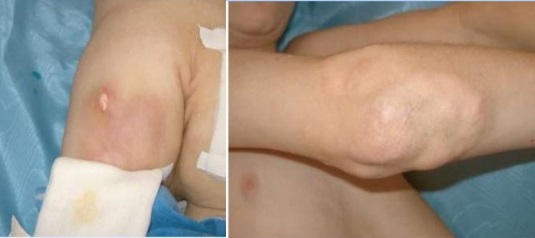
Отличается очаговым кальцинозом таких мягких тканей как мышцы, эпидермис и подкожная жировая клетчатка. Депозиты солей кальция – гидроксиапатиты могут откладываться на поверхности и глубоко, образуя ограниченные единичные или диффузно расположенные узелки и псевдоопухоли. Поверхностные бляшки с кальцинатами вызывают воспалительные реакции окружающих тканей, они нагнивают и отторгаются в виде крошковатой массы.
Как и у взрослых наблюдаются классические высыпания и симптом Готтрона. Постепенно нарастающая мышечная слабость начинается с причудливой походки ребенка, которая в дальнейшем еще больше сковывает движения, не давая возможности играть, бегать и обслуживать себя.
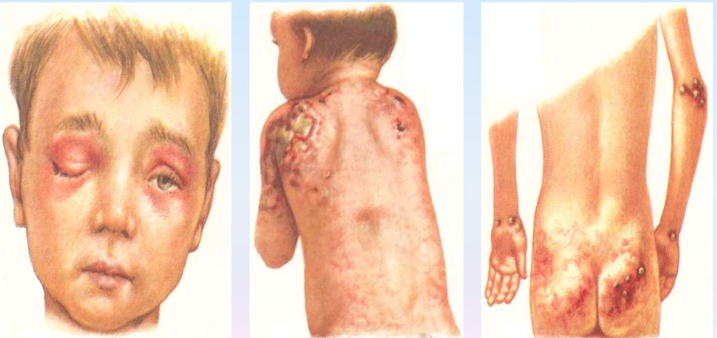
Причины
Патология полиэтиологическая, ей предшествует множество факторов:
- латентные инфекционные агенты: вирусы гриппа, парагриппа, гепатита B, пикорнавирусы, парвовирусная инфекция, бактериологические возбудителиболезни Лайма и бета-гемолитические стрептококкигруппы А, простейшие, например, токсоплазмы;
- злокачественные новообразования;
- вакцинирование от тифа, кори, паротита, холеры, краснухи;
- терапия Д-пеницилламинами, гормонами роста.
Симптомы дерматомиозита
Болезнь Вагнера представляет собой целый симпатокомплекс, обусловленный прежде всего генерализованными нарушениями микроциркуляторного кровяного русла и проявляющийся со стороны различных органов и систем, больше всего – со стороны эпидермиса и мускулатуры.
Симптом Готтрона – наличие розовых и ярко-красных шелушащихся папул, бляшек, локализованных на разгибательных поверхностях суставов, таких как: межфаланговые и пястнофаланговые складки, локтевые и коленные сгибы. Неяркие покраснения могут самопроизвольно регрессировать и оказываться полностью обратимыми.
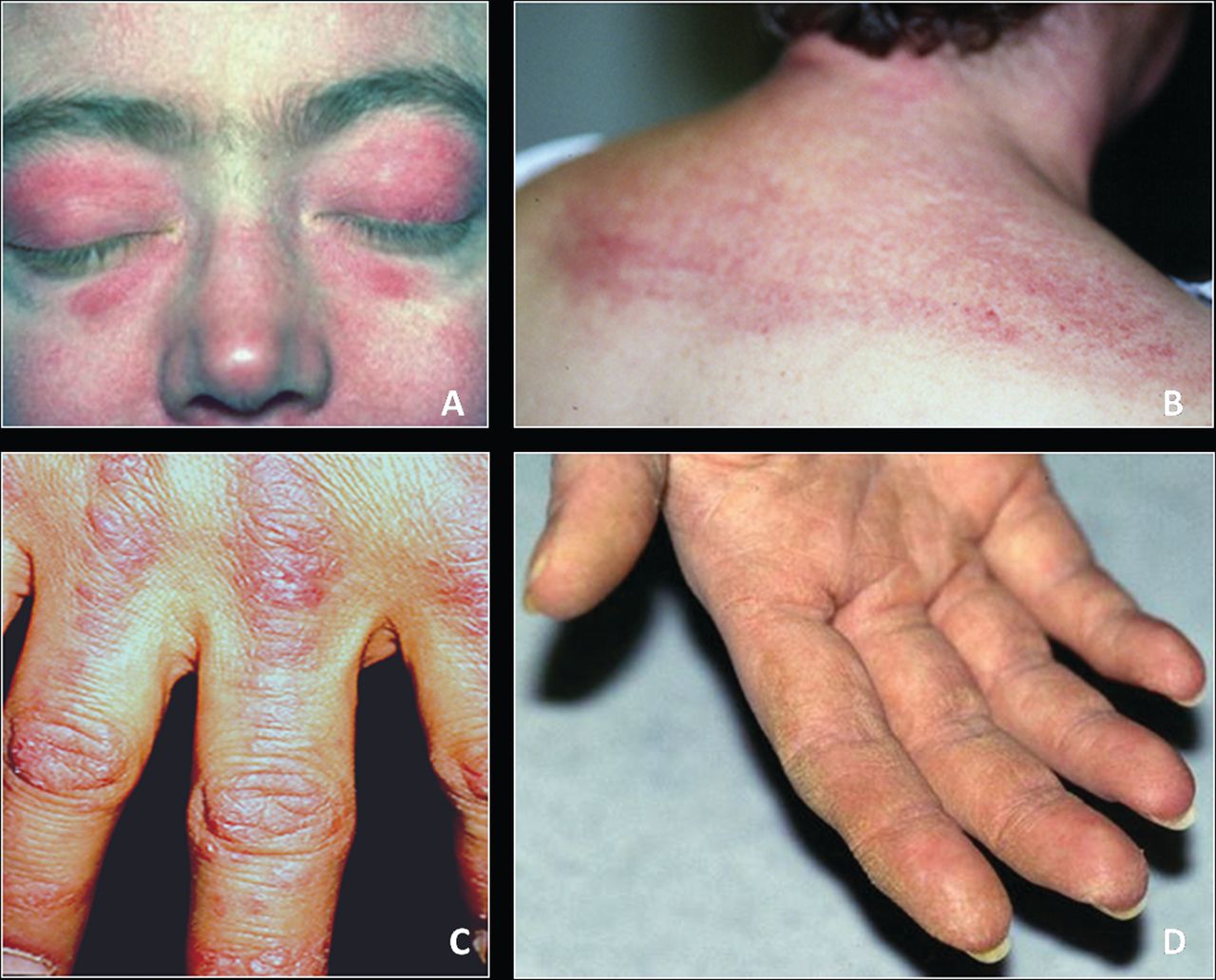
У больных развивается фотодерматит – повышение чувствительности к солнечным лучам открытой поверхности кожи.
Ранним симптомом дерматомиозита считается изменения ногтей – покраснение и разрастание кожи вокруг ногтевой пластинки.
Главные симптомы полимиозита – это атрофия и мышечная слабость, которая обычно симметрична и вовлекает в патологический процесс плечевой и тазовый пояс, сгибатели шеи и мышцы брюшного пресса, проявляется сложностью подъема по лестнице, вставания со стула, удержания головы.
Опаснее всего, когда задеты дыхательные, глазодвигательные и глотательные мышцы, ведь это провоцирует дыхательную недостаточность, дезориентацию и диплопию, трудности во время акта глотания (дисфагия), охриплость и изменения голоса. Воспалительный процесс в мускулатуре может сопровождаться болевым синдромом — миалгией. Нарушения кровоснабжения и трофики вызывает уменьшение мышечной массы, развитие тяжелого некротического миозита, в результате происходит разрастание соединительной ткани в мышечных волокнах и образование уплотнений, а также сухожильно-мышечных контрактур.
Влияние на сердечно-сосудистую систему вызывает не только патологию миокарда — миокардит, но и коронарных сосудов и всех трех оболочек сердца, провоцируя тахикардию, артериальную гипотензию, приглушенность тонов, дилатационную кардиопатию, нарушения сердечного ритма, вплоть до AV-блокады и инфаркта.
Обычно это вторичные осложнения, вызванные гиповентиляцией в результате слабости дыхательных мышц и диафрагмы, развитием инфекции, аспирацией при глотании. Чаще всего они приводят к фиброзирующему альвеолиту, базальному пневмофиброзу, интерстициальной пневмонии и даже метастатическим новообразованиям. Главными проявлениями являются такие симптомы как:
- одышка;
- хрипы;
- непродуктивный кашель;
- цианоз;
- крепитация– хрустящий звук, выявляющийся при аускультации;
- уменьшение объемов и диффузионных характеристик легких.
- скованность движений – вследствие поражения суставов ( артралгии и артрита), что может сопровождаться их припухлостью и болями;
- субфебрильная температура – до 38° в острых фазах;
- развитие гастрита, колита, эрозивно-язвенных поражений и геморрагиипрактически в 50% случаев приводят к утрате веса и спровоцированы изменениями сосудов и нарушениями питания слизистых ЖКТ, проходимости нервных импульсов и перистальтики;
- синдром Рейно – онемение рук и холодные пальцы после действия холода, эмоционального стрессалибо без явных причин, что в итоге вызывает боль и отечность, багрово-красный цвет кожных покровов;
- конъюнктивит, стоматит и другие поражения слизистых;
- умеренная гепатомегалия и незначительные нарушения функции печени;
- лимфаденопатия– наличие плотных распространенных отеков;
- нарушения чувствительности — гиперестезии, гипералгезии, арефлексии, чаще всего вызванные полиневритом;
- гормональный дисбаланс, сопровождающийся функциональными нарушениями работы половых желез и гипофизарно-надпочечниковой системы.
Анализы и диагностика
При подозрении на дерматомиозит необходим первичный осмотр и изучение состояния больного, сбор данных анамнеза и жалоб. В анализах крови можно выявить:
- незначительное повышение СОЭ;
- умеренный лейкоцитоз;
- увеличенное количество миоглобина, фибриногена, креатина, мочевой кислоты, гаптоглобинов, серомукоида, α-2-иγ-глобулинов;
- повышение ферментативной активности, вызванной мышечным распадом, наибольшее диагностическое значение имеет креатинфосфокиназа, лактатдегидрогеназа, АЛТ, АСТ, альдолаза.
При полимиозите важны электромиографические исследования нормальной электрической активности расслабленных мышц, низкоамплитудной — при их произвольных сокращениях, а также изучение коротких, полифазных потенциалов моторных единиц, выявляющих спонтанные потенциалы фибрилляции.
Для подтверждения диагноза следует провести:
- биопсию мышц;
- иммунологические пробы антител Jo 1 к гистидил-транспортной РНКсинтетазе;
- рентгенографию и УЗИ для выявления альвеолита, пневмонии, кальцинатов, остеопорозаили других глубинных изменений.
Лечение дерматомиозита
В основном лечение дерматомиозита медикаментозное. Обычно для ликвидации иммунновоспалительного фиброзирующего процесса назначают:
- глюкокортикоиды;
- цитостатики.
Кроме того, лечение полимиозита может включать симптоматическую коррекцию нарушений работы органов и систем – прием сердечных гликозидов, гепатопротекторов, поливитаминных комплексов, нестероидных противовоспалительных препаратов и средств, улучшающих нервно-мышечную передачу и повышающих метаболические процессы в мышечных тканях. При обнаружении глубинного или поверхностного отложения кальцинатов вводят внутривенно с 5%-раствором глюкозы динатриевую соль этилендиаминтетрауксусной кислоты, которая образует комплексы с ионами кальция, и они выводятся из организма.
В ходе лечения важно сохранять объем движений и препятствовать мышечной слабости, образованию контрактур, к примеру, при помощи лечебной физкультуры. Больным категорически противопоказана иммобилизация.
Клиническая картина
Начало заболевания может быть острым, но чаще симптоматика развивается постепенно, характеризуясь преимущественно кожными и мышечными проявлениями: отек и гиперемия в периорбитальной области, на открытых частях тела, миалгии, нарастающая мышечная слабость, иногда артралгии, субфебрильная температура.
При остром начале — лихорадка до 38—39°С, резкое ухудшение состояния, более генерализованная и яркая эритема на лице, туловище, конечностях, быстро нарастающая мышечная слабость, вплоть до обездвиженности уже в первый месяц заболевания. Имеются также наблюдения хронического ДМ, когда кожная симптоматика задолго предшествует поражению мышц, которое развивается исподволь и обычно не столь выражено, как при острых и подострых формах его.
При ПМ поражение кожи отсутствует, но уже с начала заболевания остро или постепенно развивается характерная мышечная симптоматика. Возможно и очень медленное развитие мышечной слабости (в течение 5—10 лет) как отражение картины хронического ПМ, которую иногда трудно дифференцировать от прогрессирующей мышечной дистрофии. При начале заболевания с синдрома Рейно или тугоподвижности суставов, иногда предшествующих лихорадочных состояний, к которым присоединяется в дальнейшем характерная картина ПМ, речь идет обычно о сочетании ПМ с другими заболеваниями соединительной ткани, чаще—ССД (overlap-синдром).

Развернутая картина болезни характеризуется полисистемностью и полисиндромностью с превалирующим поражением кожи и мышц, что обусловливает своеобразный вид больных ДМ и нарастающую обездвиженность. Нередко в процесс вовлекаются слизистые оболочки; поражение суставов, как и висцеральная патология, обычно нерезко выражены и не столь часты, как, например, при СКВ и ССД.
Частота основных клинических проявлений ДМ, по данным Е. М. Тареева и А. П. Соловьевой (1985), представлена выше.

Рис. 6.1. Периорбитальный отек и гелиотропная эритема у больной дерматомиозитом.
Яркая эритема чаще локализуется на лице, шее, в зоне декольте, над суставами, особенно над проксимальными межфаланговыми и пястно-фаланговыми (синдром Готтрона, рис. 6.2), на наружной поверхности предплечья и плеча, передней поверхности бедер и голеней. Такие кожные изменения, особенно при капилляритах, напоминают поражение кожи при СКВ, но отличаются большей стойкостью, синюшным оттенком, могут сопровождаться шелушением и зудом. Иногда дерматит имеет сквамозный характер и напоминает себорею или псориаз.

Рис. 6.2. Эритема Готтрона
Отек лица и конечностей преимущественно над пораженными мышцами имеет тестоватый или плотный характер, иногда имеет сходство с поражением кожи при склеродермии. Нередко наблюдаются трофические нарушения в виде сухости кожи, продольной исчерченности и ломкости ногтей, выпадения волос и др. Ногтевые валики могут быть гиперемированы вследствие дилатации капилляров и сладж-феномена, выявляемого при капилляроскопии.
Выделяют иногда разновидность хронического ДМ — пойкилодерматомиозит, которому свойственно поражение кожи по типу пойкилодермии, когда имеются очаги пигментации и депигментации, множественные телеангиэктазии, истончение кожи, сухость, участки гиперкератоза. Реже пойкилодермия развивается как исход эритематозных, буллезных, петехиальных и иных высыпаний, более свойственных острому и подострому течению, свидетельствуя о своеобразной хронизации процесса, наступившей спонтанно или под влиянием проводимой терапии.
Примерно у половины больных отмечаются одновременно конъюнктивит, стоматит, иногда сопровождающийся повышенной саливацией, гиперемия, отек зева, истинных голосовых связок. Кожный синдром может предшествовать появлению других признаков ДМ, в том числе и поражению мышц, однако у больных с ПМ изменения кожи практически отсутствуют. Редко кожные изменения в течение ряда лет служат практически единственным признаком заболевания.
Таким образом, хотя изменения кожи и слизистых оболочек различны, характерные признаки и преимущественная локализация процесса нередко позволяют заподозрить ДМ уже при первом взгляде на больного.
Поражение скелетных мышц — ведущий признак ДМ. Характерно развитие тяжелого, нередко некротического миозита с преимущественным поражением мышц проксимальных отделов конечностей, плечевого и тазового пояса, шеи, спины, глотки, верхних отделов пищевода, сфинктеров.
При поражении мышц шеи и спины больные не могут приподнять голову от подушки или удержать ее сидя (голова падает на грудь), не могут самостоятельно сесть и подняться с постели. Практически затруднены все движения, связанные с участием проксимальных мышц конечностей (плечевой и тазовый пояс), в то время как в дистальных отделах конечностей (в кистях и стопах) сохраняются удовлетворительная сила и полный объем движений.
Постепенное вовлечение в процесс мышц шеи и спины усугубляет тяжесть состояния больных, которые в связи с нарастающей инвалидизацией и обездвиженностью требуют постоянного ухода.
Вовлечение в процесс глоточных мышц вызывает дисфагию (поперхивание при глотании), возможна аспирация пищи в трахею. В отличие от дисфагии, наблюдающейся при ССД, у больных ДМ затруднено глотание как твердой, так и жидкой пищи, которая иногда выливается через нос. Поражаются преимущественно верхние отделы пищевода, мышцы мягкого неба, языка; развивающаяся псевдобульбарная симптоматика имитирует неврологическое заболевание.
Поражение межреберных мышц и диафрагмы, ведущее к ограничению подвижности и снижению жизненной емкости легких, способствует развитию пневмонических осложнений — одной из основных причин летального исхода при ДМ.
При поражении мышц гортани появляются носовой оттенок голоса (дисфония), охриплость, вплоть до афонии. Поражение мышц сфинктеров ведет к расстройству их деятельности. Тяжесть состояния и инвалидизации больных ДМ обусловлены также нередким последующим развитием сухожильно-мышечных контрактур, атрофией и кальцинозом ранее пораженных групп мышц.
Дерматомиозит (генерализованный фибромиозит, генерализованный миозит, ангиомиозит, склеродерматомиозит, пойкилодерматомиозит, полимиозит) – это системное воспалительное заболевание, поражающее мышечную ткань, кожные покровы, капилляры и внутренние органы.
Причины и факторы риска
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы. Под влиянием провоцирующих факторов она начинает воспринимать гладкие и поперечно-волосатые мышечные волокна как чужеродные и вырабатывать против них антитела (аутоантитела). Они не только поражают мышцы, но и откладываются в кровеносных сосудах.
Высказывается предположение, что развитие дерматомиозита может быть обусловлено и нейроэндокринными факторами. Это отчасти подтверждается развитием заболевания в переходных периодах жизни (при половом созревании, климаксе).
- некоторые вирусные инфекции (вирус Коксаки, пикорнавирусы);
- злокачественные новообразования;
- переохлаждение;
- гиперинсоляция (длительное пребывание на солнце);
- стресс;
- аллергические реакции;
- гипертермия;
- беременность;
- лекарственные провокации, в том числе вакцинация.
Формы заболевания
В зависимости от причины возникновения выделяют следующие формы дерматомиозита:
- идиопатический (первичный) – заболевание начинается само по себе, без связи с какими-либо факторами, выяснить причину не представляется возможным;
- вторичный опухолевый (паранеопластический) – развивается на фоне злокачественных опухолей;
- детский (ювенильный);
- сочетающийся с другими патологиями соединительной ткани.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Стадии заболевания
В клинической картине дерматомиозита выделяют несколько стадий:
- Продромальный период – появляются неспецифические предвестники заболевания.
- Манифестный период – характеризуется развернутой клинической картиной с яркой симптоматикой.
- Терминальный период – характерно развитие осложнений [например, дистрофии, истощения (кахексии)].
Симптомы
Один из самых ранних неспецифических признаков дерматомиозита – слабость мышц нижних конечностей, которая с течением времени постепенно усиливается. Также манифестному периоду заболевания могут предшествовать синдром Рейно, полиартралгии, кожные высыпания.
Основной симптом дерматомиозита – поражение скелетной (поперечно-полосатой) мускулатуры. Клинически это проявляется нарастающей слабостью мышц шеи, верхних конечностей, что со временем затрудняет выполнение самых обычных, рутинных действий. При тяжелом течении заболевания из-за выраженной слабости мышц больные утрачивают способность к передвижению и самообслуживанию. По мере прогрессирования дерматомиозита в патологический процесс втягиваются мышцы глотки, верхнего отдела пищеварительного тракта, диафрагмы, межреберные мышцы. В результате возникают:
- расстройства речевой функции;
- дисфагия;
- нарушения вентиляции легких;
- рецидивирующая застойная пневмония.
Для дерматомиозита характерны кожные проявления:
- эритематозно-пятнистая сыпь;
- периорбитальный отек;
- симптом Готтрона (околоногтевая эритема, исчерченность ногтевой пластинки, покраснение ладоней, эритематозные шелушащиеся пятна на коже пальцев);
- чередование участков атрофии кожи и гипертрофии, пигментации и депигментации.
Поражение слизистых оболочек на фоне дерматомиозита приводит к развитию:
- гиперемии и отечности стенок глотки;
- стоматита;
- конъюнктивита.
К системным проявлениям дерматомиозита относятся поражения:
- суставов (фаланговых, лучезапястных, локтевых, плечевых, голеностопных, коленных);
- сердца – перикардит, миокардит, миокардиофиброз;
- легких – пневмосклероз, фиброзирующий альвеолит, интерстициальная пневмония;
- органов желудочно-кишечного тракта – гепатомегалия, дисфагия;
- нервной системы – полиневрит;
- почек – гломерулонефрит с нарушением выделительной функции почек;
- эндокринных желез – снижение функции половых желез и надпочечников.
Особенности протекания дерматомиозита у детей
По сравнению с взрослыми пациентами у детей дерматомиозит начинается более остро. Для продромального периода характерны:
- общее недомогание;
- повышение температуры тела;
- миалгии;
- снижение мышечной силы;
- артралгии;
- общая слабость.
Клиническая картина ювенильного дерматомиозита сочетает признаки поражения различных органов и систем, но наиболее ярко выражены воспалительные изменения со стороны кожных покровов и мышц.
У детей и подростков на фоне дерматомиозита могут образовываться внутримышечные, внутрифасциальные и внутрикожные кальцификаты, обычно локализующиеся в проекции крупных суставов, ягодиц, плечевого пояса и области таза.
Диагностика
Основные диагностические критерии дерматомиозита:
- клинические симптомы поражения мышечной системы и кожных покровов;
- характерные патоморфологические изменения мышечных волокон;
- электромиографические изменения;
- повышение активности сывороточных ферментов.
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы.
К вспомогательным (дополнительным) диагностическим маркерам дерматомиозита относят кальцинозы и дисфагию.
Диагноз дерматомиозита ставится при наличии:
- кожной сыпи, сочетающейся с тремя любыми основными критериями;
- кожных проявлений, двух основных и двух дополнительных критериев.
Для подтверждения диагноза проводится лабораторно-инструментальное обследование:
- общий анализ крови (выявляются увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево);
- биохимический анализ крови (на повышение уровня альдолазы, трансаминаз, серомукоида, гаптоглобина, сиаловых кислот, миоглобина, фибриногена, α2- и γ-глобулинов);
- иммунологическое исследование крови (выявляются наличие неспецифических антител к эндотелию, миозину, тиреоглобулину, повышение уровня миозит-специфических антител, небольшое количество антител к ДНК и LE-клеток, уменьшение уровня IgA при одновременном повышении IgM и IgG, уменьшение числа Т-лимфоцитов, снижение титра комплемента);
- гистологическое исследование кожно-мышечного биоптата (устанавливаются утрата поперечной исчерченности, воспалительная инфильтрация миоцитов, дегенеративные изменения, выраженный фиброз);
- электромиография (выявляются фибриллярные колебания в состоянии покоя, полифазовые коротковолновые изменения, повышенная мышечная возбудимость).
Лечение
Терапия дерматомиозита направлена на подавление активности аутоиммунного воспалительного процесса и обычно проводится кортикостероидами длительным курсом (1-2 года). При необходимости в схему могут включаться нестероидные противовоспалительные средства, в частности салицилаты.
При неэффективности кортикостероидной терапии назначают цитостатики, обладающие выраженным иммуносупрессивным действием.
Для улучшения сократительной функции мышц используют инъекции Прозерина, витаминов группы В, кокарбоксилазы, АТФ.
В последние годы в комплексном лечении дерматомиозитов стали использовать плазмаферез, лимфоцитаферез.
Для профилактики формирования мышечных контрактур показаны регулярные занятия лечебной физкультурой.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
Возможные осложнения и последствия
При отсутствии адекватной терапии дерматомиозит медленно прогрессирует, приводя к выраженной мышечной слабости, поражению внутренних органов. Это становится причиной инвалидизации пациентов, а в тяжелых случаях – летального исхода.
Длительная кортикостероидная терапия дерматомиозита может вызвать ряд патологий:
- артериальную гипертензию;
- ожирение;
- остеопороз;
- сахарный диабет.
Прогноз
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Иммуносупрессивная терапия значительно улучшает долгосрочный прогноз. Однако даже на ее фоне у части больных формируются стойкие контрактуры суставов, происходит деформация верхних и нижних конечностей.
Профилактика
Первичные меры профилактики дерматомиозита не разработаны. Вторичная профилактика направлена на предотвращение обострений заболевания и снижение активности воспалительного процесса. Она включает:
- санирование очагов хронической инфекции;
- ограничение физических нагрузок;
- избегание чрезмерной инсоляции и переохлаждения;
- соблюдение режима дня;
- диспансерный контроль ревматолога;
- тщательное соблюдение назначенной врачом схемы медикаментозной терапии.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Синдром истощенных яичников – это недостаточность их функциональной активности, которая развивается у женщин моложе 40 лет и приводит к бесплодию. Если вовремя .
Читайте также:


