Пластика связок лучезапястного сустава
При разрушении сустава – полном или частичном – человека мучают невыносимые боли. Орган теряет функциональные особенности, что может приводить к инвалидности. Какое-то время больной может использовать обезболивающие средства, физиотерапевтические процедуры, но изменить ситуацию кардинально может только протезирование.
Медицина старается восстановить функцию сустава консервативными методами, но серьезные изменения такому лечению не поддаются. Если имеет место повреждение костных тканей или полностью стертый хрящ, никакие лекарства не исправят ситуацию.
Эндопротезирование суставов рук наиболее часто востребовано среди немолодых людей. Оно дает возможность активно двигаться и чувствовать себя хорошо. Благодаря таким операциям пациент возвращается к привычной жизни без боли.
Протезирование, как и любая операция, имеет риски. Они определяются:
- состоянием здоровья;
- серьезностью возникшей проблемы;
- типом протезирования.
Перед операцией проводят тщательное обследование, чтобы выявить показания и противопоказания для этого действия.
Показания к протезированию
- деформация сустава после травмы;
- давний вывих;
- воспаление сустава хронического характера;
- боль, которую невозможно купировать.
Когда назначают операцию замены суставов рук?
Вопрос о необходимости проведения операции решает врач на основании данных диагностики. Это может быть артроскопия, рентген и лабораторное исследование. В зависимости от полученных результатов врач назначает:
- лечебную физкультуру;
- лекарства для уменьшения воспаления;
- витаминные добавки.
Если лекарства не помогают, пациенту может быть предложена остеотомия, когда хирург исправляет деформацию сустава. Эта методика более проста, чем операция замены, но восстановительный период гораздо длиннее, поэтому проводят ее нечасто.
Эндопротезирование назначают, когда:
- движение сустава ограничено;
- пациент испытывает незатихающую боль;
- возникают проблемы с жизненно важными функциями организма.
Эндопротезирование лучезапястного сустава назначают, когда использование других методов восстановления его функции были неудачными. Операцию проводят, если суставу нанесен непоправимый вред в результате травмы, инфекции или заболевания. Причиной такого назначения может стать артрит или артроз.
В этом случае изношенный сустав извлекается и заменяется искусственным. Применение методики восстанавливает подвижность запястья и возвращает руке обычную работоспособность.
Этапы проведения протезирования:
- тыльная сторона руки разрезается;
- сухожилия раздвигаются;
- удаляются поврежденные части кости;
- в костях выполняются отверстия для удерживания протеза;
- вставляется имплантат и фиксируется костным клеем;
- ткани ушиваются постепенно - один слой за другим.
Реабилитация, как правило, занимает около полугода. Швы снимают через две недели, а гипс через несколько недель. Назначают занятия с физиотерапевтом. Подвижность сустава возобновляется постепенно, с помощью физических упражнений.
Как проводят эндопротезирование сустава кисти?
1 этап. Устраняется вывих и восстанавливается длина пальца.
2 этап определяется тем, какой сустав пострадал. Производится его замена через волнообразный разрез тыльной боковой поверхности.
После протезирования накладывается гипс, затем врач назначает схему восстановления.
Противопоказания
- атрофия мышц;
- нарушение кровоснабжения;
- деструкция, невозможность удерживания эндопротеза;
- сопутствующие заболевания в стадии обострения;
- высокая физическая активность с невозможностью ограничения высокой нагрузки на сустав, требующий замены;
- Если больной отказывается следовать инструкции.
Эндопротезирование сустава пальцев для восстановления их подвижности используется при ревматоидном полиартрите. Как восстановление после травм применение методики ограничено, и даже наоборот – повреждение сухожилий и связок вследствие травм считается противопоказанием и протезированию.
Задача решается поэтапно:
- восстанавливают правильное анатомическое строение;
- подготавливают мягкий сустав;
- ставят протез.
Риск развития побочных эффектов повышается, если:
- человек активно занимается спортом;
- дает физические нагрузки на сустав;
- при склонности к падениям;
- при инфекционных и аллергических заболеваниях.
После проведения операции врачи наблюдают за процессом восстановления, чтобы удостовериться в благоприятном результате.
Где сделать?
В клинике ЦКБ РАН операции по протезированию кистевых суставов проводятся ежедневно: мы восстанавливаем штатную работу пальцев, запястий пациентам из Москвы и регионов. Узнать больше о стоимости процедуры и отзывах пациентов, которые доверили нам проведение операции, можно в соответствующем разделе сайта клиники.
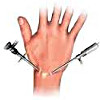
Операции на лучезапястном суставе – группа вмешательств в травматологии, применяемых при травматических повреждениях, последствиях травм и заболеваниях сустава нетравматического генеза. Осуществляются в условиях травматологического стационара планово или в экстренном порядке, традиционным способом или с использованием артроскопической техники. В большинстве случаев целью операции является восстановление функции сустава. Вмешательства также могут проводиться для устранения сдавления нервных стволов (при синдроме карпальной связки). Тактика последующего ведения (необходимость и длительность госпитализации, перечень лечебных мероприятий) определяется патологией и выбранной хирургической методикой.
Стоимость операций на лучезапястном суставе в Москве
Операции на лучезапястном суставе – группа вмешательств в травматологии, применяемых при травматических повреждениях, последствиях травм и заболеваниях сустава нетравматического генеза. Осуществляются в условиях травматологического стационара планово или в экстренном порядке, традиционным способом или с использованием артроскопической техники. В большинстве случаев целью операции является восстановление функции сустава. Вмешательства также могут проводиться для устранения сдавления нервных стволов (при синдроме карпальной связки). Тактика последующего ведения (необходимость и длительность госпитализации, перечень лечебных мероприятий) определяется патологией и выбранной хирургической методикой.
Операции на лучевом суставе включают диагностическую и лечебную артроскопию, иссечение внутрисуставных спаек (артролиз), устранение дефектов хряща (артропластику) и рассечение карпальной связки при сдавлении срединного и локтевого нерва вследствие отека конечности. В большинстве случаев производятся с использованием артроскопического оборудования, что обусловлено уменьшением травматизации, снижением количества осложнений и сокращением восстановительного периода. Чаще выполняются в плановом порядке под проводниковым обезболиванием.
Показания и противопоказания
В качестве показаний к операциям на лучезапястном суставе рассматриваются хронический болевой синдром, ограничение функции кистевого сустава, деформирующий артроз, асептический некроз костей кисти, остеохондральные повреждения, сдавление нервов, свободные внутрисуставные тела и контрактуры, обусловленные развитием фиброзных спаек в кистевом суставе. При наличии костных сращений проводятся только открытые вмешательства, применение артроскопических техник невозможно из-за уменьшения или частичного исчезновения суставной щели. Противопоказаниями к любым операциям в данной анатомической зоне являются местные инфекционные процессы (раны, ссадины, гнойнички в области сустава), общие острые инфекции и тяжелые декомпенсированные хронические заболевания.
Методика проведения
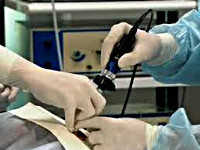
В ходе артроскопического вмешательства в травматологии используется оптическое оборудование и специальный инструментарий. Артроскопия менее травматична, чем обычная операция на кистевом суставе, позволяет снизить количество осложнений и сократить период реабилитации. Пациента укладывают на спину так, чтобы его кисть свободно свешивалась со стола (это положение дает возможность растянуть лучезапястный сустав). Разрез для введения артроскопа обычно производят по тыльной поверхности со стороны лучевой кости. При исследовании внутрисуставных стуктур возможно введение артроскопа по тыльной поверхности со стороны локтевой кости.
Чтобы давление в полости сустава сравнялось с атмосферным, и сустав еще больше растянулся, перед началом манипуляции его прокалывают иглой, а затем заполняют воздухом или углекислым газом. При исследовании сустава осмотр через артроскоп обязательно сочетают с проверкой всех внутрисуставных образований специальным щупом, который вводится через дополнительный разрез. После обследования сустава приступают к проведению лечебных мероприятий. Операцию заканчивают промыванием суставной полости и наложением единичных швов на область разрезов.
Традиционные вмешательства на лучезапястном суставе также осуществляют с использованием проводниковой анестезии. Доступ определяют с учетом особенностей патологии. Ткани рассекают послойно, после проведения всех необходимых манипуляций накладывают швы, устанавливают резиновый выпускник сроком на 1-2 суток. Швы обычно снимают через 10 суток.
Причины повреждений

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
При растяжении предплечья чаще страдают связки лучезапястного сустава – локтевая и лучевая коллатеральные. Они повреждаются при избыточном сгибании, разгибании или вращении кисти.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Повышают риск растяжений такие виды спорта :
- большой и настольный теннис;
- волейбол;
- баскетбол;
- метание диска.
Интенсивное подтягивание на турнике при большом весе спортсмена приводит к микроразрыву волокон.

В быту растяжение связок предплечья является следствием падения на вытянутую руку. Эта травма часто встречается в детском возрасте – при занятиях динамической гимнастикой, подкидывании, кружении малышей. Если взрослый неправильно удерживает руку ребенка (без фиксации запястья), резкое движение кистью приведет к растяжению или разрыву связок с вывихом сустава (см. рисунок).
Изолированное растяжение предплечья в области локтя встречается реже. При тяжелых травмах кольцевая и боковые связки разрываются. Это происходит при падении на руку с одновременным подворачиванием – внутрь и наружу, при ударе локтем об острый предмет, насильственном удержании конечности. Травмы предплечья с повреждением капсульно‐связочного аппарата локтя встречаются при ДТП, в спорте.
Провоцируют растяжение связок предплечья следующие факторы :
- повышенная эластичность связочного аппарата (при беременности, синдроме гипермобильности суставов);
- дисплазия соединительной ткани;
- детский возраст;
- монотонная активность с нагрузкой на локоть или запястье;
- привычный вывих предплечья или предшествующее растяжение связок.
Застарелые повреждения
В большинстве случаев пациенты предъявляют жалобы на боль при физической нагрузке и в покое, ограничение амплитуды движений в суставе и боль в крайних положениях, снижение силы захвата. Клиническая картина часто перекрывается жалобами, характерными для нейродистрофических процессов, сдавления нервов. Именно выделение жалоб, характерных для деформации как таковой, и является задачей врача.
Неоправданное оперативное вмешательство, например па фоне неразрешившегося синдрома Зудека, может только ухудшить положение.
Неправильно сросшиеся переломы дистального метаэпифиза лучевой кости:
1) без симптомов нестабильности связок запястья и дистального лучелоктевого сочленения;
2) с наличием симптомов нестабильности связок запястья и дистального лучелоктевого сочленения.
Ложные суставы дистального метаэпифиза лучевой кости:
1) без деформирующего артроза, с сохранением функции лучезапястного сустава;
2) с деформирующим артрозом и значительной потерей функции лучезапястного сустава.
Дефекты области дистального метаэпифиза лучевой кости.
Ложные суставы шиловидного отростка лучевой и локтевой кости:
1) без симптомов нестабильности триангулярного комплекса;
2) с наличием симптомов нестабильности триангулярного комплекса.
Деформации, связанные с неправильным положением отдельного осколка.
Для лечения пациентов первой группы молодого возраста и физического труда для самого полного восстановления утраченных анатомических соотношений применяют корригирующие остеотомии.
При операции Джексона-Барровса-Кемпбелла остеотомию выполняют на уровне метафиза. Дефект, образующийся после устранения деформации, заполняют трансплантатом из медиальной половины головки локтевой кости. В настоящее время более широко используется устранение деформации через тыльный доступ и через ладонный с заполнением дефекта трансплантатом из подвздошного гребня. Успех операции во многом зависит от предварительных расчетов, касающихся линии остеотомии и размеров трансплантата. Операция должна сопровождаться точным восстановлением дистального лучелоктевого сочленения и надежной фиксацией. Еще один вариант остеотомии: шарнирная, предпочтительна при деформации лишь в одной сагиттальной плоскости, когда желательно сократить время и травматичность операции. Дистальное лучелоктевое сочленение при этом не восстанавливают и головку локтевой кости резецируют. Традиционно широкое применение имеет фиксация фрагментов лучевой кости, трансплантата и лучелоктевого сочленения спицами Киршнера. Простота, надежность и эффективность оставляют этому способу фиксации право на жизнь до сих пор. Однако стремление к более современному подходу в решении подобных проблем все чаще заставляет использовать специальные металлические Т- и Г-образные пластины. При этом фиксацию лучелоктевого сочленения осуществляют дополнительными спицами. Сохранение лучезапястного сустава интактным позволяет приступить к более раннему восстановительному лечению и получить хороший функциональный результат.
При небольшой угловой деформации лучевой кости и превалировании жалоб, связанных с несостоятельностью лучелоктевого сочленения, чаще показана операция Лаунштейна, представляющая собой интенционную резекцию локтевой кости в сочетании с артродезом дистального лучелоктевого сочленения или без артродеза (операция Болдвина).
При лечении деформаций с очень большим смещением дистального фрагмента по длине неизбежно возникнут сложности, связанные с одномоментным восстановлением длины сегмента после остеотомии. Возможный в таких случаях вариант, связанный с укорочением кости, не всегда желателен. В подобной ситуации операция может быть выполнена в два этапа. Первым этапом выполняют остеотомию и устанавливают аппарат внешней фиксации. Далее проводят дистракцию в максимальном темпе до устранения деформации по оси с некоторой гиперкоррекцией. Вторым этапом выполняют точную репозицию сегментов и костную пластику образовавшегося дефекта. Подобная тактика может быть применена и при лечении застарелых повреждений других групп, где одномоментное устранение смещения затруднительно.
Жалобы, предъявляемые больными с последствиями перелома лучевой кости, связаны не столько с наличием неправильно сросшегося перелома как такового, сколько с имеющимися вторичными изменениями и осложнениями. Особое место среди этих осложнений, относительно оперативного лечения, занимает сдавление срединного и локтевого нервов. Правильное выделение данного патологического состояния из общей массы жалоб позволяет своевременно выполнить минимальное оперативное вмешательство, направленное на декомпрессию нерва и добиться при этом максимального эффекта. Такой подход к решению проблемы особенно актуален у пожилых пациентов.
Ложные суставы лучевой кости в метаэпифнзарной зоне редки и являются результатом особо неблагоприятных условий для консолидации.
Как правило, им предшествуют тяжелая травма, длительное многоэтапное лечение, неблагоприятный фон организма, возможно, осложнения инфекционного характера. Грубое нарушение биомеханики и другие факторы приводят к быстрому развитию деформирующего артроза лучезапястного сустава. При лечении больных данной группы на первый план выходит проблема стабилизации сегмента при правильной его оси. Пластика ложного сустава не имеет принципиальных отличий от таковой при других локализациях и предусматривает резекцию пораженных участков кости, иссечение рубцов, замещение дефекта кости аутокостным трансплантатом из подвздошного гребня. Высокие требования предъявляются к качеству фиксации отломков. Применение пластин здесь совершенно оправданно. Учитывая длительный срок иммобилизации, использование спиц возможно, но желательно их погружение под кожу.
Поскольку ложные суставы дистальной части лучевой кости часто сопровождаются деформирующим артрозом лучезапястного сустава, принципиальное значение имеет вопрос о целесообразности сохранения движений в последнем. Перспектива прогрессирования деформирующего артроза с исходом в фиброзный анкилоз при минимальном объеме движений и болевом синдроме должна склонять врача к выполнению артродеза одновременно с пластикой ложного сустава.
Дефекты дистального конца лучевой кости возникают, как правило, после тяжелых гнойных осложнений, остеомиелита и сопровождаются грубыми нарушениями функций всей кисти и пальцев. С тактической точки зрения, вопрос достаточно ясен: требуется восстановить опорность и стабильность кисти в функциональном положении. О восстановлении движений в кистевом суставе вопрос, как правило, не стоит. Дистальную часть локтевой кости резецируют для освобождения ротационных движений. С технической же точки зрения, задача является весьма сложной. Костная пластика часто носит нестандартный характер, консолидация в неблагоприятных условиях длится долго. Новые перспективы открывает использование васкуляризованных костных трансплантатов на сосудистых микроанастамозах. Фиксация фрагментов должна быть надежной и длительной. Возможно использование металлической пластины, которую устанавливают от средней трети III пястной кости до средней трети лучевой кости. Широкое применение находит комбинированная фиксация спицами и аппаратом внешней фиксации.
При деформациях V группы возникает ситуация, когда один из осколков оказывается в стороне от основных фрагментов, которые находятся в правильном положении. Попытки добиться полной репозиции сразу же, не всегда оправданны. После консолидации перелома в ходе восстановительного лечения могут возникнуть жалобы, связанные с давлением такого фрагмента на сухожилия, нервы или на край суставной поверхности. В подобных случаях показана моделирующая резекция.
Для лечения заболеваний суставов рекомендуется использовать гель Биотрин, который Вы можете купить, посетив официальный сайт производителя.
Препарат Биотрин производится в форме геля, предназначенного для обработки кожных покровов в местах локализации неприятных ощущений. Он оказывает мгновенный анельгетизирующий, противовоспалительный и укрепляющий эффект, устраняя отечность и острые болевые приступы. Средство, рекомендованное для курсового использования. Оно способно предотвратить износ хрящей, восстановить ткани и вернуть суставам утраченную подвижность.
Биотрин – это гель для суставов с комплексом активных природных компонентов. Его формула состава включает в себя 3 сильнейших действующих вещества, которые в синергии пробуждают клетки-строители, которые ускоряют процесс регенерации тканей. Биотрин помогает избавиться от боли в суставах и спине за 2 недели. При регулярном применении гель полностью восстанавливает поврежденные суставы.
Биотрин имеет направленное действие и лечит любое заболевание согласно следующему алгоритму:
- Мягко успокаивает раздраженную кожу, сквозь поры проникает глубоко к мышцам и сочленениям костей, вызывая обширную регенерацию пораженных тканей, обновляет старые клетки и ускоряет синтез молодых и здоровых;
- Устраняет сильную боль, восстанавливая нормальную подвижность, выводит лишнюю воду наружу, таким образом снижая отечность и нагрузку на сосуды и обеспечивая ощущение комфорта;
- Устраняет застои крови, активизирует местный кровоток, благодаря чему ткани получат необходимое питание и доступ кислорода, усиливает процессы обновления;
- Останавливает разрушение хряща, делает его более плотным и устойчивым к повторным повреждениям;
- Осуществляет накопительное воздействие, благодаря которому соединения костей будут нормально функционировать и процессы деградации будут окончательно остановлены.
В состав геля Биотрин входят такие компоненты:
- Порошок из пантов марала – оздоровляет хрящи, кости, суставную сумку. Обладает обезболивающим и противовоспалительным действием.
- Змеиный яд – запускает процесс роста новых клеток, улучшает кровоснабжение, насыщает ткани кислородом, мгновенно уменьшает выраженность болевого синдрома.
- Акулий жир – восстанавливает первоначальное состояние суставов, делает связки более эластичными, улучшает качество синовиальной жидкости.
- Гель обогащен комплексом 50 растительных экстрактов, которые улучшают подвижность, дарят комфорт, ускоряют доставку питательных веществ в ткани и провоцируют обновление клеток.

Чтобы результат от лечения был максимальным, очень важно понять, как пользоваться Биотрин.
Вы убедитесь, что это нетрудно, когда прочитаете инструкцию по применению:
- Проверьте перед нанесением, что кожа чистая.
- Распределите немного крема на поверхности тела, вотрите его и слегка помассируйте конечность.
- Подождите несколько минут, пока остатки средства впитаются.
- Повторяйте процедуру 3 раза в день.
Помните, что от регулярности использования будет зависеть то, как быстро вы пойдете на поправку, поэтому не забывайте применять препарат строго каждый день.
Растяжение связок суставов запястья довольно часто можно получить в результате падения человека на вытянутую руку. Это приводит к чрезмерному сгибанию кисти или переразгибанию. Такие травмы наиболее часто встречаются в среде людей, которые занимаются лёгкой атлетикой, спортивной гимнастикой и контактными видами спорта — хоккеем, футболом или борьбой.
Большое значение имеет умение вовремя отличить это повреждение от перелома костей запястья или лучевой кости. Перелом является более тяжёлой травмой, для которой требуется иная тактика лечения.
Сустав, с точки зрения анатомии – это сочленение костей, предполагающее наличие небольшого просвета между соединяющимися костями. Полость сустава содержит жидкость, которая уменьшает трение, амортизирует движения.
Анатомия
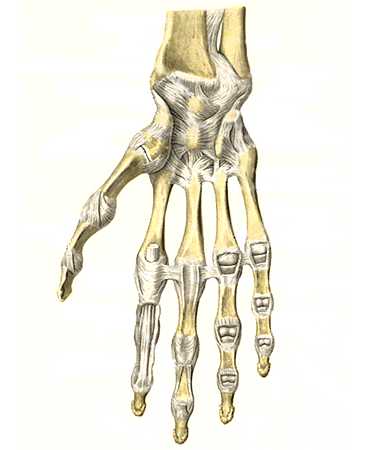
Кистевой сустав состоит из лучевой кости, костей запястья, суставного хряща и капсулы. Суставной хрящ имеет форму треугольника. Важной составляющей частью этого соединения являются связки.
Они являются объединяющим звеном между костями и обеспечивают стабильность сустава. Связки — это плотные, эластичные тяжи, состоящие из волокон соединительной ткани. Лучезапястный сустав содержит такие связки:
- боковая лучевая связка;
- боковая локтевая связка;
- тыльная лучезапястная связка;
- ладонная связка;
- межзапястная связка.
Имеющаяся капсула или суставная сумка прикрепляется сверху к лучевой кости и суставному диску, а снизу к верхнему ряду костей запястья. Говоря об анатомии можно отметить, что капсула довольно тонкая и широкая.
В движении сустава участвуют мышцы. С ладонной стороны – это сгибатели кисти и пальцев, со стороны тыла – это разгибатели.
Сустав является сложным по количеству соединяемых костей. По форме он эллипсовидный с двумя осями вращения. В суставе реализуются движения:
- отведение и приведение кисти;
- сгибание и разгибание.
Благодаря такой форме сустава также возможно вращение. Такая подвижность реализуется из-за большого количества костей, входящих в сустав. Но эта особенность имеет и негативное значение, поскольку увеличивается риск получения травмы.
Травмы
Повреждение может быть легкой степени тяжести (ушибы и растяжения связок) и тяжелой (вывихи и переломы). В зависимости от вида будет определяться выбор между такими методами диагностики, как МРТ, КТ, УЗИ или рентген, а также дальнейшее лечение.
Неправильно выбранная тактика может привести к серьезным последствиям — ограничению или даже невозможности функционирования лучезапястного сустава.
Эта травма является результатом надрыва волокнистых структур связки из-за действия большой силы. При этом анатомическая непрерывность волокон может остаться прежней. Для растяжения связок достаточно, чтобы к нему была приложена нагрузка, превосходящая эластичную ткань запястья.
Растяжение связок является результатом сгибания или разгибания выше возможностей связочного аппарата, резкого вращательного движения кистью. Повреждение не всегда проявляется сразу, иногда человек обращает на это внимание спустя какое-то время. Но обычно эта травма сопровождается такими признаками:
- Боль довольно сильная в первый момент после травмирования, позже утихает в условиях покоя, но возникает вновь при малейших движениях. Форма сустава не изменяется. В некоторых случаях болезненность появляется отсрочено. Тогда в первую очередь человек обращает больше внимания на ограничение функции руки.
- Появляются отек и припухлость мягких тканей, расположенных над местом повреждения
- Образуется кровоподтек или, в худшем случае, гематома при повреждении кровеносных сосудов.
- Нарушение объема движений может проявляться полным или частичным нарушением функции пальцев и кисти. В первое время это может произойти из-за нестерпимой боли, а затем ограничение происходит в результате появления отека, который не позволяет двигаться кисти.
- Бывают случаи, когда кожа над повреждением краснеет и становится горячей. Этот признак говорит о серьезности травмы.
В момент травмирования может быть слышен треск, который происходит в результате множественного разрыва волокон связки. В случае полного разрыва сустав становится разболтанным.
В медицине повреждение связочного аппарата классифицируется в зависимости от степени тяжести. Это очень важно для определения действий врача при лечении. Травмы делят на:
- I или легкую степень. Она характеризуется микроскопическими надрывами волокон. Боль, возникающая после травмы, не мешает функционированию кисти. Отек обычно отсутствует. Иногда возможно усиление боли при таких движения, как сгибание и разгибание.
- II или умеренную степень, для которой характерен частичный разрыв. Появляются кровоизлияния, становится заметен отек. Боль становится интенсивнее, а движения в суставе уменьшаются.
- III или тяжелую степень, которая диагностируется при полном разрыве связок. Человек чувствует очень интенсивную и резкую боль. Отек становится больших размеров, развивается гематома. Движения в суставе значительно ограничены из-за боли и отека. Становится заметным увеличение пассивной подвижности, так как связка в результате разрыва больше не ограничивает движения.
Ребенок чаще подвержен такой травме, чем взрослый человек, поскольку его связочный аппарат имеет более эластичную структуру и содержит больше воды. Это способствует легкости возникновения повреждения даже при незначительном воздействии. Кроме того, дети ведут более подвижный образ жизни, чем взрослые.

Травма приводит в основном только к повреждению мягких тканей, нервов, кровеносных сосудов. Лучезапястный сустав при этом отечен, может появиться кровоподтек. Человек жалуется на боль слабой интенсивности. Форма сустава при этом не изменяется, движения практически неограниченны.
Эта повреждение представляет собой стойкое нарушение анатомии (формы) соединяющих поверхностей сустава в результате действия физической силы. Вывих лучезапястного сустава — это редкая травма.
Вывих классифицируется как полный или неполный (подвывих). Также выделяют вправимые, невправимые и привычные вывихи. По срокам возникновения травмы:
- свежий вывих (травма получена меньше 3 суток назад);
- несвежий вывих (от 3 до 14 дней суток назад);
- застарелый вывих — повреждение произошло более 3 недель назад.
Во время получения повреждения появляется довольно резкая и сильная боль. Лучезапястный сустав значительно отекает, может образоваться гематома. Человек старается уменьшить движения в лучезапястном суставе всеми возможными способами. Вывих характеризуется изменением нормальной формы сустава.
При вывихах в сторону тыла кисти можно прощупать болезненный выступ в месте повреждения.
При ладонных вывихах конец лучевой кости ощущается в области тыльной стороны кисти, она при этом согнута. Основной признак – это отсутствие движений сустава и резкая боль при пальпации.
Половину всех травм лучезапястного сустава составляют переломы. Отличительным признаком являются прощупывание костных отломков и стойкое, значительное нарушение функции. В этом случае обязательно выполнение рентгена.
Когда нужно обратиться к врачу?

Так как травма может носить серьезный характер, то необходимо с настороженностью относится к симптомам. Обращение к врачу и выполнение рентгена обязательно в следующих случаях:
- Резкой отечности в области лучезапястного сустава.
- Боли, усиливающейся при ощупывании и движении.
- Заметное изменение формы сустава.
- Сильный болевой синдром.
- Наличие гематомы.
- Онемение кисти.
Если после ушиба в течение 2 недель сохраняются такие симптомы, как боль и отек, то лучше всего обратиться к врачу, который после проведения осмотра поставит диагноз и назначит лечение.
Диагностика травм
Врачом, который занимается данными видами повреждений является травматолог. Основу диагностики составляют клиническое и инструментальное исследования (МРТ, УЗИ, рентген). Методы визуализации сустава помогут полностью установить диагноз.
Врач для того чтобы предварительно определить состояние сустава, проводит опрос, осмотр, пальпацию (прощупывание) и определяет объем движений.
Очень важное значение имеют обстоятельства получения травмы, поэтому врач обращает на это особое внимание при расспросе пострадавшего.
Во время проведения осмотра оценивается состояние и цвет кожи, наличие отека или нетипичной формы сустава. При прощупывании обращают внимание на боль, патологическую подвижность костей.
Магнитно-резонансная томография (МРТ) травмированной кисти дает послойное изображение тканей в различных ракурсах. Метод предоставляет возможность определить количество поврежденных волокон связки и степень тяжести повреждения. Является наиболее приемлемым методом диагностики для детей.
Ультразвуковое исследование (УЗИ) – это также информативный метод обследования. Его наиболее важным достоинством является более низкая цена по сравнению с МРТ. Используют УЗИ довольно часто для того, чтобы оценить состояния связочного аппарата кисти до и после проведения лечения.
После выполнения рентгена врач-травматолог сможет с уверенностью определить характер травмы – перелом или растяжение связок. В некоторых серьезных случаях требуется также проведение компьютерной томографии. Признаки повреждений на рентгене:
- При ушибе и растяжении связок костно-травматические изменения на рентгене отсутствуют.
- Если говорить о вывихах, то можно выявить нарушение сопоставления суставных поверхностей.
- В случае перелома на рентгене будет отмечаться линия перелома, возможно смещение костных отломков.
Ввиду дешевизны этого метода диагностики, рентген можно сделать в любой больнице или травмпункте. Врач без долгого ожидания сможет уточнить диагноз.
Читайте также:


