Почему инфекции не вылечиваются
К настоящему времени открыто большое количество вирусов человека и животных (около 300), растений (более 200) и продолжают открывать всё новые вирусы.. Так, за последние пять лет описано более 70 новых вирусов, обитающих в организме человека.
Учение о вирусах разрослось в самостоятельную науку - вирусологию.
Потери человечества от вирусных инфекций огромны и намного превышают потери от заразных заболеваний, вызываемых бактериями, грибами и простейшими. Так, в 1918 г. гриппом переболело 500 млн. человек и погибло около 20 млн., т.е. больше, чем погибло на полях сражений за всю первую мировую войну. В пандемию азиатского гриппа в 1957 г. переболело свыше миллиарда людей, к счастью, без большой смертности.
Из огромного количества инфекционных вирусных заболеваний человека нужно отметить грипп, корь, оспу, полиомиелит, болезнь Боткина, вирусные энцефалиты, свинку и др.
Основными признаками, отличающими вирусы от других групп микробов, являются:
1) мельчайшие размеры вирусов, проходящих через бактериальные фильтры и невидимых в оптический микроскоп;
2) строгий паразитизм в клетках живого организма;
3) отсутствие собственного обмена веществ;
4) неклеточная форма строения.
Поэтому они не называются клетками, а частицами, особями, вирионами. Вирионами называют покоящиеся формы вирусов, которые способны вызывать инфекции. Отдельные особи вируса не имеют определённых структур, характерных для клетки, - оболочки, дифференцированного ядра и пр.
Вирусы являются самыми мелкими из всех микроорганизмов. Для них принято измерение в миллимикронах и в ангстремах.
Человек увидел вирусы только после 1940 г., когда был построен и усовершенствован электронный микроскоп. При увеличении в десятки и сотни тысяч раз удалось изучить форму, величину, а также строение частиц некоторых вирусов.
Было найдено, что как величина, так и форма отдельных особей (элементарных частиц) разных видов вирусов довольно разнообразны. Имеются крпные вирусы (например вирус орнитоза, оспы, трахомы и др.), вирусы средних размеров (гриппа, чумы, бешенства) и мелкие (вирус полиомиелита, кори, ящура, энцефалитов, вирусы многих растений).
Самые крупные вирусы приближаются по своим размерам к самым мелким бактериям, а самые мелкие вирусы близки к крупным белковым молекулам.
По внешнему виду одни вирусы имеют шарообразную форму (вирус гриппа), другие - кубовидную форму (вирус оспы), третьи - вид палочки.
При многих вирусных инфекциях (оспа, бешенство, трахом и др.) наблюдаются в цитоплазме или ядре клетки организма хозяина особые, специфические для каждой инфекции внутриклеточные тельца - включения. Они довольно крупные, и их можно видеть в световой микроскоп.
В большинстве случаев включения представляют собой скопление элементарных телец, вирусных частиц, как бы их колонию. Наличие их в клетках помогает при диагностике некоторых заболеваний.
Вирусная частица имеет сложное строение. Нуклеиновая кислота находится внутри вирусной частицы, она окружена белковой оболочкой. В вирусной частице обычно содержится одна молекула нуклеиновой кислоты.
В вирусах человека и животных находится или РНК, или ДНК. РНК содержится в вирусах гриппа (1.6%), полиомиелита (24%), некроза табака (18%), мозаики табака (6%), ящура (40%), саркомы Рауса (10%) и др. ДНК содержится в вирусах осповакцин (6%), папиломы (6.8%), герпеса (3ю8%), полиомы (12%) и др.
Как соединяются белок и нуклеиновая кислота, как они подгнаны друг к другу? Для разрешения этого вопроса пользуются методом рентгенокристаллографии. Если в вирусной частице есть субъединицы, то этот метод может установить их число, а также их взаимное расположение. Оказалось, что для большинства вирусов характерно закономерное, высокоупорядоченное расположение элементов вирусной частицы.
У вируса полиомиелита нуклеиновая кислота свёрнута в клубок, белковая оболочка состоит из 69 одинаковых субъединиц, которые объединены в 12 групп, по 5 субъединиц в каждой. Частица вируса имеет сферическую форму.
Нуклеиновая кислота вируса табачной мозаики имеет вид спирали или пружины. Белковая оболочка ВТМ состоит также из отдельных одинаковых по форме и размерам белковых субъединиц. Всего имеется 2200 субъединиц, расположенных в виде 130 витков вокруг стержня нуклеиновой кислоты. Молекулярный вес такой субъединицы 18000. Каждая субъединица представляет собой пептидную цепочку, содержащую 158 определённых аминокислот, причём уже определено поеследовательное расположение этих аминокислот. В настоящее время интенсивно изучается последовательность расположения 6500 нуклеотидов, образующих нуклеиновую кислоту. Когда эта задача будет решена, то станет известен план, которым определяется тип вируса, образующегося в заражённой клетке.
У более крупных вирусов, кроме нуклеиновй кислоты, белковой оболочки, есть ещё внешние оболочки, содержащие белки, липоиды, углеводы. Некоторые вирусы содержат ферменты. Так, гриппозный вирус имеет фермент нейраминидазу, парагриппозный вирус - сендай-зизин, вирус миелобластоза птиц содержит аденозинрифосфатазу. Эти ферменты растворяют оболочку клеток для проникновения вируса в тело своего будущего хозяина.
Другой особенностью вирусов является их внутриклеточный паразитизм. Вирусы развиваются и размножаются только внутри живых клеток поражаемых ими организмов, которые называются хозяевами. Разные вирусы приспособились к паразитированию у определённых хозяев. Так, вирус полиомиелита размножается только в организме человека и мыши; вирус кори поражает только людей. Кроме того, размножение вируса происходит не во всех тканях организма хозяина и неодинково в разных тканях: гриппозный вирус хорошо развивается в лёгочной ткани; вирус бешенства - нервной ткани; вирус трахомы обитает только на слизистой оболочке глаза. Таким образом, вирусы обладают специфичностью.
В свободном состоянии, во внешней среде вне живой клетки, вирусы не проявляют активности, они только сохраняют свою жизнеспособность, иногда продолжительное время. Но как только вирусы встречаются с чувствительными к ним клетками, они становятся активными, внедряются в них и проявляют все признаки жизнедеятельности.
В 1955 г. и позднее были получены необычные факты, вызвавшие недоумение у учёных биологов. Химическим путём вирус табачной мозаики был разделён на свои составные части: белок и нуклеиновую кислоту. Каждая из них в отдельности не вызывала заболевания мозаикой у листьев табака. Но когда их опять соединили вместе в пробирке (10 частей белка и 1 часть нуклеиновой кислоты) и заразили этой смесью листья табака, то получили типичную мозаику на листьях, как от исходного цельного ВТМ. При электронной микроскопии были найдены типичные палочки вируса, состоящие из белковой оболочки, в которой был заключен тяж нуклеиновой кислоты. Таким образом, нуклеиновая кислота связалась с белковой частью и заняла в ней своё нормальное положение. Открытие этого явления - ресинтеза (восстановления) вируса - является крупнейшим достижением современной микробиологии, открывающим новые пути в биологии и медицине.
Вопрос: Какие последствия могут быть, если не лечить инфекции, передающиеся половым путем?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что может быть, если не лечить половые инфекции?
Инфекции, передающиеся половым путем вызывают заболевания, которые не могут быть излечены без использования специальных лекарственных препаратов. Отсутствие лечения является причиной длительного пребывания возбудителей в организме человека с развитием множества осложнений.
Большинство половых инфекций являются скрытым, то есть обладают невыраженной симптоматикой. Однако скудность внешних проявлений не оправдывает отсутствие лечения, так как нелеченное венерическое заболевание является причиной ряда тяжелых последствий, которые рано или поздно поражают человека. Откладывание лечения также не является хорошей идеей, так как это увеличивает риск хронизации воспалительного процесса.
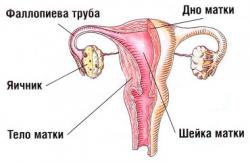
Цервицит.
Из-за своего расположения у свода влагалища, шейка матки часто поражается при кольпите (инфицирование влагалища). Симптоматика при этом крайне скудная, могут быть незначительные слизистые выделения из половых органов. Чаще всего цервицит обнаруживается случайно во время гинекологического осмотра.
Эндометрит.
Эндометрит возникает, когда возбудитель заболевания, передающегося половым путем, проходит через канал шейки матки и инфицирует внутреннюю выстилку матки.
Основными признаками эндометрита являются:
- тупые, ноющие боли внизу живота;
- выделения из половых путей;
- субфебрильная температура тела (37,5 – 38 градусов).
Сальпингит.
Сальпингитом называется воспаление фаллопиевых труб. Статистика обращения женщин не способных зачать ребенка показывает, что сальпингит является самой частой причиной женского бесплодия. Воспаление маточных труб изменяет их структуру и подвижность, делая их непроходимыми для сперматозоидов и яйцеклетки.
Эпидидимит.
Придаток яичка является органом, в котором происходит накопление и созревание сперматозоидов. Воспаление данного органа называется эпидидимитом. При этом возникают боли в области половых органов, мошонка становится отечной, в сперме могут появиться примеси крови.
Орхит.
Воспаление яичка у мужчин называется орхитом. Возникает после переохлаждения или травмы, когда нарушаются защитные силы органа и инфекция может в него проникнуть. Чаще всего вызывается возбудителями венерических заболеваний. Из-за воспаления канальцев яичка нарушается синтез мужских половых клеток – сперматозоидов.
Простатит.
Простатит является воспалением предстательной железы у мужчин. При венерических болезнях возникает довольно часто. Сопровождается тупыми болями в области промежности, нарушением мочеиспускания, снижением качества спермы.
Бесплодие.
Бесплодие развивается, когда венерические заболевания поражают внутренние половые органы и нарушают их репродуктивную функцию.
Причинами бесплодия могут быть:
- цервицит;
- эндометрит;
- сальпингит;
- эпидидимит;
- орхит;
- простатит.
Часто именно нарушение репродуктивной функции является причиной обращения к врачу, который и обнаруживает половую инфекцию.
Аномалии плода.
Некоторые половые инфекции способны поражать плод во время беременности. Инфицирование может произойти на разных сроках внутриутробного развития. Развиваются тяжелейшие врожденные аномалии, а иногда даже смерть плода.
Патологии беременности.
Половые инфекции могут повлиять и на течение самой беременности. Наиболее частыми патологиями являются спонтанный аборт, выкидыш, замершая беременность, преждевременные роды и излитие околоплодных вод. Очень часто именно из-за венерических заболеваний женщина не донашивает беременность.
Поражения новорожденных.
Во время родов возбудители венерических заболеваний могут поражать младенцев и быть причиной развития тяжелых инфекционно-воспалительных патологий.
Синдром Рейтера.
Синдром Рейтера – это аутоиммунное заболевание, возникающее в ответ на хламидиозную инвазию половой системы. При этом одновременно поражаются суставы, глаза (слизистая оболочка глаз), и предстательная железа.
Последняя стадия ВИЧ-инфекции называется СПИДом – синдромом приобретенного иммунодефицита человека. Данный синдром возникает, когда иммунная система человека перестает функционировать, и характеризуется множественными инфекционными поражениями организма.
Цирроз печени.
Причиной цирроза печени может быть хроническое течение вирусных гепатитов B или C. Носительство обоих вирусов одновременно значительно повышает риск этой патологии. Цирроз печени представляет собой замещение нормальных клеток органа соединительной тканью. Последствием этого является тяжелейшее нарушение функции печени, которое часто ведет к летальному исходу.

Каждую осень и зиму наши дети простужаются – кашляют, шмыгают носами. А эффективных лекарств от вирусных инфекций наука так и не придумала. Да и нужны ли они?
Лекарств не назначил
Многие ли родители, вызвавшие врача к своему затемпературившему и кашляющему ребёнку, готовы принять такую ситуацию: педиатр осмотрел маленького пациента и… никаких лекарств не назначил? Но, если это ваш случай, знайте: вам повезло с доктором.
В 2018 г. утверждены новые клинические рекомендации по лечению ОРВИ, разработанные Союзом педиатров России. Большая часть их посвящена тому, что НЕ надо делать при простудных заболеваниях. Главное – не надо лечить, как это ни парадоксально.

6 раз в год – нормально
– Прежде всего простуд не нужно бояться. Примите как данность: дети должны болеть и зарабатывать иммунитет. Нормально, если ребёнок заболевает ОРВИ до 6 раз в год. Не зря есть такая шутка: до свадьбы заживёт. К взрослому возрасту человек переболевает многими инфекциями и вырабатывает иммунитет.
Большинство основную массу инфекций даже не замечает – на день-два снизилось самочувствие, и всё прошло. Ну, ещё 2–3 раза в год сляжет с температурой. Мы живём и растём вместе с вирусами, здоровые малыши их нормально переносят. Они могут быть опасны для детей с хроническими заболеваниями, например, бронхиальной астмой. Если ребёнка изолировать, чтобы не простужался – не имел вирусных инфекций, его иммунная система будет склоняться в сторону аллергии.
Очень часто простудные заболевания вызывают риновирусы – они размножаются в слизистой оболочке носоглотки и дают лихорадку, насморк, кашель. Иногда ОРВИ у детей вызывает вирус Эпштейна – Барр. Маленькие болеют довольно выраженно (резко, иногда длительно повышается температура, сильно болят горло, голова, увеличиваются лимфоузлы), но выздоравливают и никаких осложнений не получают.
Аденовирусная инфекция даёт примерно 5% ОРВИ. Для неё типичны ангина и конъюнктивит – резь, зуд, слезотечение на фоне высокой лихорадки в течение 5–7 дней. Практически нет средств, чтобы облегчить состояние. Жаропонижающие помогут снизить температуру, но длительность лихорадки не сократят. Аденовирусная инфекция почти всегда заканчивается благополучно, а к взрослому возрасту обычно к этим вирусам вырабатывается иммунитет.
Не так давно были открыты новые возбудители – бокавирус (до 20% ОРЗ у детей), метапневмовирус и др. Но пугаться и их не стоит, от них не умирают. Бояться надо только гриппа. Это единственный смертельный вирус среди ОРВИ. Поэтому надо прививаться.

Не цепляйтесь за интерфероны
А теперь главное – никаких противовирусных лекарств нет! Есть противогриппозные, которые нужно принимать в первые 48 часов от начала симптомов заболевания. Позже – бесполезно. Большинство разрекламированных и не очень средств значимого эффекта не дают.
Отхаркивающие средства тоже принимать не стоит, за исключением редких случаев. Дети сами кашляют, стимулировать таблетками их не надо. Если болит горло, то для облегчения состояния можно использовать спреи, сосательные леденцы, таблетки и пастилки с антисептиком. Это не вредно. Ребёнка с больным горлом старше 4 лет желательно показать врачу, чтобы исключить стрептококковую инфекцию. Если она обнаружится, обязательно нужны антибиотики.
Капли в нос стоит применять, если он сильно заложен и ребёнку тяжело дышать, но не 3–4 раза в день, а по необходимости – скажем, на ночь, чтобы уснул. Не дольше 1–3 дней. А лучше промывать нос физраствором. Действие такое же. Гигиена носа поможет и от кашля: при ОРВИ он чаще вызван раздражением гортани стекающим в неё секретом.
Что остаётся? Обычные домашние средства – чай с малиной, молоко с мёдом, капелькой соды или минералкой, компоты и морсы. С жидкостью выводятся токсины – продукты жизнедеятельности вредных бактерий и вирусов. К тому же высокая температура приводит к обезвоживанию, и организму требуется влага. Обильное питьё способствует также разжижению мокроты, слизи и облегчает их отхождение. Если ребёнок не может пить, если у него начинается рвота, давайте воду понемногу – по чайной ложечке, но часто.
ОРВИ при отсутствии бактериальных осложнений проходят через несколько дней, хотя и могут оставлять на 1–2 недели такие симптомы, как насморк и кашель.

Профилактика
Хотя болеть ОРВИ ребёнку нужно, это не значит, что надо пренебрегать мерами профилактики. Они просты.
Больше гулять. На улице сложнее заразиться, чем в замкнутом помещении. Ведь почему мы чаще заболеваем в холодное время года? Не от холода, а оттого, что больше находимся в закрытых, плохо проветриваемых помещениях, где много людей, а воздух сухой. Когда слизистая носоглотки пересыхает, сопротивляемость болезням снижается.
Не кутать детей. Представление о том, что надо потеплее одеваться, чтобы не простудиться, – миф. Чем больше вы будете кутать ребёнка, тем чаще он будет болеть. Должна быть естественная стимуляция организма. На ребёнка нужно надевать на один слой одежды меньше, чем на взрослого. Ведь дети на улице всё время двигаются. В дождь, сырую погоду лучше обувать его в резиновые сапоги. Конечно, если ребёнок жалуется, что ему холодно, оденьте его теплее.
Поддерживать дома влажность и оптимальную температуру. В квартире днём – +21. 22°, ночью – +17. 18°. Полезно даже приучить ребёнка спать при открытой форточке и не кутать его в пуховые одеяла. При температуре выше +23. 25° воздух становится сухим. Поэтому регулярно проветривайте комнаты.
Чаще мыть руки. Причём не только после туалета. Каждый человек сотни раз за день залезает руками в нос, рот, глаза. Если на пальцах есть вирус, он попадёт в организм. Не позволяйте ребёнку хвататься лишний раз за ручки дверей в общественных местах – там скапливается огромное количество микробов.
Поменьше бывать на массовых сборищах. Например, в кино. Пока ребёнок ходит в свою группу в детском саду или свой класс в школе, он практически не болеет, потому что привыкает к тем микробам, которые циркулируют в коллективе. Когда коллективы смешиваются, дети начинают заражаться.
Не отказываться от прививок. Доказано, что вакцинация детей от гриппа и пневмококковой инфекции снижает риск развития острого среднего отита, то есть уменьшает вероятность осложнённого течения ОРВИ.
Молочница, гарднереллез, хламидиоз: лечение или просто бизнес?
После летних отпусков традиционно возрастает число анализов на хламидии, гарднереллы, уреаплазму, молочницу — симптомы этих якобы половых инфекций или просто секс с новым партнером заставляют девушек "проверяться". Какие анализы на ЗППП (заболевания, передающиеся половым путем) сдавать действительно надо, а какие инфекции заболеваниями не считаются, и выявлять и лечить их не нужно?
Лечение уреаплазмы — выброшенные деньги
Сколько скандалов, семейных драм и разводов "на совести" уреаплазмы — самого маленького на свете микроорганизма!
На самом деле микроорганизм здесь ни при чем. При чём здесь наше отставание от мировой медицины и нежелание образовываться и что-то менять. А в случае с уреаплазмой это еще помножено на огромный бизнес, лечение мнимых ЗППП — заболеваний, передающихся половым путем.
Все дело в том, что современные исследования выявили: уреаплазма является частью нормальной влагалищной среды! Больше 60% всех взрослых сексуально активных мужчин и женщин являются носителями уреаплазмы. И носительство уреаплазмы в мире больше не лечат, это не болезнь!
А у нас начинаются спекуляции: ведь уреаплазма может вызывать воспаления малого таза и уретры? Может! А заболевания плода во время беременности? Может! Тогда что же вы хотите?! Лечить, лечить и лечить! И себя, и партнера, который (которая) эту гадость откуда-то занес (занесла)!
Только вот вышеупомянутые воспаления могут быть списаны на уреаплазму лишь в единичных случаях, и то по принципу исключения, когда других "кандидатов" нет Почувствуйте разницу: сотни и сотни тысяч людей горстями принимают антибиотики и никому в мире не известные иммуностимуляторы, подозревают своих близких в измене — из-за нескольких десятков описанных неясных случаев!
В общем, нет симптомов ЗППП — не нужно лечение. Если симптомы — в первую очередь неприятные выделения у женщин — есть, не отвлекайтесь на лечение уреаплазмы, там, скорее всего, другая причина
Молочница — не от секса!
Все то же самое можно сказать и о кандидозе — "молочнице". Это заболевание встречается и у девственниц, и это не ЗППП! Около 6% девочек в возрасте до 12 лет и до 20% взрослых женщин являются носителями грибка кандиды. Откуда? Вероятно, из анального прохода рядом: при исследовании микроорганизмы и из влагалища, и из желудочно-кишечного тракта оказались идентичны.
Конечно, секс может провоцировать развитие кандидоза, но чаще причина молочницы — прием антибиотиков, повышенный уровень эстрогенов, прием противозачаточных препаратов, беременность, наличие диабета.
Гарднереллез: партнера лечить не надо
Упомяну и про причину бактериального вагиноза — бактерию с красивым названием "гарднерелла". Я неоднократно видел, как её преподносили бактерией, переносящейся половым путем, и лечили не только женщину, но и полового партнера.
Что надо знать про гарднереллез:
- если у женщины нет никаких симптомов — её не лечат (почти у половины женщин даже с симптомами болезнь проходит сама);
- гарденелез, хоть и не встречается у девственниц, не считается болезнью, передающейся половым путём.
Секс, возможно, может провоцировать симптомы гарднереллеза, но четких доказательств этому нет. Лечение полового партнера проводить не надо.

Хламидиоз у женщин и мужчин
Вот хламидии — другое дело! Это возбудитель заболеваний, передающихся половым путем, и виновник многих проблем как у мужчин, так и у женщин. При этом в большинстве случаев хламидийная инфекция может не проявляться вообще никак и даже иногда проходит самостоятельно, без лечения.
Однако у женщин хламидия ответственна за большинство случаев бесплодия, эктопический беременности, выкидышей, мертворожденных, воспаления органов малого таза (у нас это идет под названием "воспаление придатков"); у мужчин она поражает уретру и простату; у новорожденных вызывает бронхиты и воспаления легких, поражение глаз.
Хламидиоз — одна из самых распространенных бактериальных инфекций в мире: сто миллионов зараженных в год! А знаете, у кого хламидийная инфекция встречается чаще всего? У индейцев Аляски! Не спрашивайте, почему: такова статистика. Вероятно, потому что наших чукчей никто не обследовал! С другим феноменом столкнулись в Швеции — там появилась разновидность бактерии, которая не определяется стандартным анализом.
Факторы риска хламидиоза таковы:
- Молодой возраст: менее 20–25 лет. Потом частота заражений падает. Это объясняют не только тем, что с возрастом мы умнеем (тут кто как!), но и тем, что после уже перенесенного хламидиоза может оставаться определенный иммунитет к заболеванию.
- Новый партнер — и вообще, чем они (партнеры) чаще меняются, тем риск заразиться выше, особенно если.
- Отказ от презервативов. Не от всех ЗППП презервативы защищают, даже если и не рвутся: например, вирус папилломы человека может передаваться просто при контакте с кожей! Но хламидию презерватив останавливает.
- Исследования в Норвегии прибавили еще один пункт — низкий образовательный статус человека. Видимо, молодые норвежцы вместо того, чтобы над книжками корпеть, по углам обжимаются с соответствующими последствиями!
Как я уже говорил, в подавляющем большинстве случаев хламидиоз протекает незамеченным. Его даже называют "скрытой эпидемией". При этом со временем развиваются упомянутые осложнения, и не только связанные с урогенитальным трактом. Часто развиваются так называемые реактивные артриты, когда ни с того ни с сего начинают болеть суставы, и врачи не могут определить, почему. Ключом к разгадке здесь может стать одновременное наличие уретрита и/или конъюнктивита.
Из-за серьезных осложнений пусть и протекающей бессимптомно хламидийной инфекции ее стараются выявлять и лечить, благо пока антибиотики еще неплохо действуют. Скрининг (обследование здоровых людей — или бессимптомных пациентов?) проводят молодым женщинам до 25 лет.
Почему не поголовно? Дорого и неэффективно, слишком уж она распространена! А нам важно предотвратить в первую очередь такие осложнения, как бесплодие, внематочная беременность, патология плода и тому подобное, поэтому скрининг и сфокусирован на молодых женщинах. Хотя рекомендации в этой области медицины постоянно меняются.
Эрозия шейки матки: лечить не нужно!
Из книги в книгу я пишу, что это не болезнь, а физиологическое состояние, когда нормальный эпителий шейки матки замещается другим (но тоже нормальным!) эпителием из цервикального канала (часто после родов или у подростков). Что это выглядит как красное пятно, но никакой эрозии там нет, что иногда это может доставлять небольшие проблемы, но ни к онкологии, ни к бесплодию, ни к чему другому плохому не приводит. Что это везде в мире даже и называется по-другому, "эктопия (не на своем месте) шейки матки".
Нет, вы все держитесь за эту якобы болезнь, стоите стройными рядами насмерть! Из соцсетей: "Слышала по радио, как доктор Мясников говорил, что эрозия шейки матки — не болезнь!". И сотня комментариев: "Не слушай теледокторов, безответственный, вот моя гинеколог сказала, что рак будет, я ей верю, она меня от уреаплазмы вылечила!" (С уреаплазмой ведь уже все понятно?)
Я еще понимаю — врачи: для них лечение эрозии шейки матки и уреаплазмы — бизнес. Дорогие мои женщины, а вы-то что так в этот диагноз вцепились?! Может, из-за похожести названия с реальной и опасной болезнью, дисплазией шейки матки? Той самой, что реальный предрак, которую мы выявляем ежегодными мазками, от которой прививаем девочек?
Так это совершенно разные состояния! Одна — эрозия (правильно — эктопия), другая — дисплазия! Порядочный и грамотный врач обязан вам это объяснить. Но нет, у нас оперируют понятиями полувековой давности, когда все поголовно считали эрозию шейки матки болезнью. Когда же, наконец, мы начнем учиться и читать правильные современные источники?!
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Всё, что нужно знать о заболевании, ставшем родным

Текст: Ольга Лукинская
Может показаться, что медицина просто споткнулась о простуду. Трансплантация органов стала рутиной, создано новое поколение эффективных препаратов для лечения рака, но каждую зиму мы продолжаем чихать, кашлять, валяться с температурой, а эффективного лечения так и не появилось. В интернете разгораются споры о том, сбивать ли температуру детям, помогает ли новое лекарство с недоказанной эффективностью, можно ли купать простуженного ребёнка. Разбираемся, что такое ОРВИ, как к нему относится современная медицина и почему простуд так боятся в России.

Что такое простуда
и связана ли она с холодом
Хотя популярно мнение, что простуду вызывает холод, никаких научных подтверждений этому нет. Причина ОРВИ — вирус, а учащение простуд в холодное время года объясняется тем, что складывается благоприятная для инфицирования среда. Много людей дышат одним и тем же воздухом в помещении с закрытыми окнами (то есть без достаточной вентиляции), передавая вирусы друг другу, а отопление способствует высушиванию слизистых оболочек. Пару лет назад учёным удалось продемонстрировать более активное размножение риновируса в культуре клеток, охлаждённой до 33 градусов, но неизвестно, наблюдается ли такой эффект у животных или человека и может ли слизистая носа охладиться до такой температуры в обычной жизни.
Почему в разных странах к простуде относятся
по-разному

Существует ли эффективная профилактика ОРВИ
Один из видов ОРВИ — это грипп, вызванный одноимённым вирусом; грипп может протекать тяжело и приводить к серьёзным осложнениям (вплоть до летального исхода). Но против гриппа, в отличие от других простудных заболеваний, существуют вакцины. Это наиболее эффективное средство профилактики гриппа. Вакцинацию нужно повторять ежегодно, лучше всего осенью. В России стоимость вакцинации покрывает система обязательного медицинского страхования, а в 2016 году в Москве можно было сделать прививку в мобильных пунктах вакцинации, располагавшихся около двадцати четырёх станций метро. Особенно важно не забывать о ежегодной вакцинации, если у вас есть дети, пожилые родители, если кто-то в семье страдает хроническими заболеваниями. Во время беременности тоже рекомендуется прививаться от гриппа, если сезон вакцинации совпадает со вторым или третьим триместром. Вакцина безопасна для беременных и защищает не только мать, но и ребёнка в течение нескольких месяцев после рождения.
От других ОРВИ прививок не существует, но и протекают они, к счастью, не так тяжело и опасно, как грипп. Учитывая, что основная причина простуды — вирус, для профилактики желательно избегать тесных и плохо вентилируемых помещений с большим количеством людей. Понятно, что для человека, ежедневно пользующегося метро, это утопия, но хотя бы дома (и, если есть возможность, на работе) нужно почаще открывать окна и проветривать помещение. Не стоит забывать и о таких базовых аспектах здорового образа жизни, как физическая активность, отказ от курения, разнообразное питание, достаточное потребление жидкости, хорошая гигиена (мытьё рук, использование одноразовых носовых платков), качественный сон. Витамин С не предотвращает простуду, хотя, по некоторым данным, может сократить её длительность.
Нужно ли лечить простуду
При высокой температуре эффективны нестероидные противовоспалительные средства (НПВС), например парацетамол и ибупрофен. Считается, что при температуре до 38,5 градуса жаропонижающие можно не использовать. В конце концов, повышение температуры — это признак активации иммунитета, защитной системы организма. У детей температура может быстро подниматься даже до 39–40 градусов, но если удаётся снизить её парацетамолом, то можно не беспокоиться; в первые дни простуды лихорадка может быть стойкой, и тогда парацетамол и ибупрофен назначают через каждые четыре часа, чередуя их. Очень часто, чтобы снизить высокую температуру, достаточно раздеться и принять тёплый душ, а потом позволить телу высохнуть на воздухе. За счёт противовоспалительного и болеутоляющего эффекта НПВС облегчают и такие симптомы, как головная боль и ломота в мышцах.
Важно бороться с обезвоживанием, ведь при повышении температуры организм теряет жидкость. Врачи рекомендуют пить больше воды и прозрачных жидкостей, таких как чай, бульон, яблочный сок. Температура — на ваше усмотрение; холодные напитки и мороженое не осложняют протекание простуды и даже часто способствуют устранению боли в горле. Но если тёплый чай с малиной — единственное, что вы можете заставить себя употреблять во время ОРВИ, пейте его на здоровье (тем более что малина содержит салицилаты, производные аспирина). Главное — не допустить обезвоживания.

Чего не нужно делать при простуде
Читайте также:


