Подагрического артрита и остеопороза
Частнопрактикующий врач. Лечение остеопороза, артроза, остеохондроза, синовита, подагры, артрита.
Частнопрактикующий врач осуществляет лечение болезней на дому с использованием новейших медицинских методик и западных лекарственных средств.
— диагностика заболеваний;
Показать полностью…
— лечение остеохондроза;
— лечение артроза;
— лечение остеопороза;
— лечение синовита;
— лечение подагры;
— лечение артрита;
— лечение суставов;
— внутрисуставные параартикулярные
инъекции;
— паравартебральные блокады;
— лечение эпикондилита;
— лечение периартрита;
— лечение пяточной шпоры.
Обращайтесь — я постараюсь помочь каждому. Медицина — не просто область трудовой деятельности, но мое призвание.
Обсуждения открыты для создания новых тем. Каждый участник группы может создать тему с описанием своей проблемы, а я постараюсь дать рекомендации по лечению.
- Все записи
- Записи сообщества
- Поиск
вот рецепт цилиндры фараонов своими руками.
Готовы уже через месяц изменить ситуацию, стать здоровым и сильным человеком, забыть о жуткой боли?
Это средство очень быстро завоевало огромную популярность среди тех, кто страдает различными формами заболеваний суставов.
Это всего 5 минут в день и Вы на пути к свободе, к жизни без приступов интенсивной боли!
Главная причина возникновения подагры – повышение уровня мочевой кислоты и отложение ее кристаллов в суставах. Обычные лекарства, например, аллопуринол, не могут помочь, потому что эти препараты только препятствуют образованию новой мочевой кислоты, но не выводят ее из организма.
• Кора осины
• Шрот Расторопши пятнистой
• Листья Березы белой
• Трава Лабазника вязолистного (Таволга)
• Трава Тысячелистника
Продукт создан по новейшим технологиям с применением опыта предков в медицине. Он полностью растворяется в крови и усваивается организмом, поэтому нетоксичен.
Это может быть интересно:
Генетический тест и генетическая карта здоровья пациента ;
Лечение солевыми повязками от — А — до — Я ;
Лечение остеопороза в Израиле ;
Дикий Ямс Комплекс ;
Одной из болезней современного общества является подагра. И хотя она относится к заболеваниям обмена веществ, основным её проявлением является поражение суставов.
Процесс очень специфичный, характеризуется упорным и длительным течением. Он может стать причиной тяжелых деструктивных процессов в суставах, что требует знакомства с истинным лицом этого врага человечества.
Что такое подагрический артрит?
Подагрический артрит – это один из разновидностей воспалительного поражения суставов, который обусловлен скоплением в суставных структурах кристаллов мочевой кислоты, её разрушающим действием на гиалиновый хрящ и околосуставные ткани. В приведенном определении заболевания четко указаны все ключевые механизмы развития и проявления этого процесса.
Если объяснить все по порядку, то комплекс патологических изменений состоит из последовательной цепочки:
Нарушение обмена мочевой кислоты в сторону увеличения её количества в крови;
Оседание её кристаллов (уратов) на поверхности гиалинового хряща суставов;
Раздражение и повреждение суставных структур с развитием воспалительного ответа, который собственно и называется артритом;
Развитие последствий разрушительно процесса;
Околосуставные опухолевидные разрастания.
Для подагры также характерно поражение почек, сопровождающееся развитием нефрита и мочекаменной болезни, так как уратные камни откладываются и в лоханках почек и мочеточниках.
В большинстве случаев подагрический артрит поражает мелкие суставы (пальцев ног), реже – голеностопный и коленный суставы, пальцы рук, лучезапястный сустав и локтевой.
Заболеванию в большей степени подвержены лица мужского пола в зрелом возрасте (25-50 лет). Манифест подагрического артрита может возникнуть и в более раннем периоде. Характерно длительное течение процесса с постоянными рецидивами. Преимущественно поражаются мелкие суставы стоп, реже голеностопный сустав.
Истинная подагра встречается довольно редко, пожилые люди часто называют подагрой проявления артроза. Женщины болеют ею в 5 раз реже, чем мужчины. К группе риска относятся мужчины 40-50 лет и женщины старше 60 лет (в возрасте постменопаузы), так как это заболевание имеет некоторую связь с мужскими половыми гормонами.
Случаются и такие формы подагрического артрита, когда процессу подвергаются практически все крупные и мелкие суставы верхних и нижних конечностей. При медленно прогрессирующем течении постепенно в воспаление вовлекаются только небольшие сочленения. Заболевание редко вызывает тяжелые системные реакции, хотя они также могут иметь место. Помимо суставных проявлений подагра характеризуется почечными симптомами, которые являются результатом образования уратных камней.
Медицинской практике известны случаи тяжелого течения подагры с выраженной интоксикацией и массивными деструктивными процессами одновременно в нескольких крупных суставах. К счастью такие случаи возникают редко. Но, тем не менее, длительно текущий подагрический артрит рано или поздно приводит к нарушению функции пораженного сустава с возможной инвалидизацией больных.
Симптомы подагрического артрита
В развитии заболевания выделяют три периода:
Латентный , когда клинические симптомы отсутствуют и диагностировать начало болезни можно только по повышенному содержанию в крови мочевой кислоты (гиперурикемии);
Острый рецидивирующий, когда поражение суставов вызывает сильные подагрические приступы;
Хронический , при котором возможны длительные промежутки ремиссии.
Частота приступов может варьироваться от 1 раза в неделю-месяц до 1-2 раз в год.
Клиническая картина заболевания довольно типичная, что позволяет его вовремя диагностировать.
Первые проявления носят острый характер и состоят из:
Боль в области сустава большого пальца стопы;
Покраснение кожи над воспаленным суставом;
Усиление боли при движениях;
Повышение температуры тела выше нормальных цифр;
Появление вокруг суставов, которые воспалялись, белесоватых подкожных разрастаний (тофусов);
Последовательные периодические боли в разных мелких суставах.
На некоторых из этих проявлений болезни стоит отдельно остановиться и детализировать основные моменты. В первую очередь – это манифестация процесса. Большой палец страдает первым в 90% случаев. Если на этом фоне не будут предприняты адекватные лечебно-диагностические мероприятия, то заболевание обязательно обретет прогрессирующее течение. Постепенно начнут воспаляться и болеть другие мелкие суставы.
Когда подагрический артрит характеризуется высокой активностью, кожа над пораженным суставом обязательно краснеет, что дополняется общей температурной реакцией. Длительное течение воспаления при подагре приводит к образованию тофусов (подкожных узелков) вокруг суставов. Они представлены элементами суставных тканей и мочевой кислоты.
У женщин заболевание протекает значительно легче, чем у мужчин. Приступы не такие сильные и острые, тофусы и пробойники образуются крайне редко. Поэтому у женщин бывает сложно дифференцировать подагрический артрит с артрозом.
Причины подагрического артрита
Этиология заболевания до конца не изучена. К основным факторам риска его возникновения относятся:
Наличие сопутствующих заболеваний, таких как сердечная недостаточность, гемобластозы, болезни почек, гормональные отклонения;
Употребление некоторых лекарств: средств от повышенного артериального давления, диуретиков, цитостатиков и т.д.
Различают также первичный и вторичный подагрический артрит:
Первичная подагра развивается в результате сочетания генетической предрасположенности и большого потребления пуринов с продуктами, перечисленными выше;
Вторичная подагра возникает вследствие наличия перечисленных заболеваний и приема лекарств.
Диагностика подагрического артрита
Ключевым моментом диагностических процедур является обнаружение кристаллов урата натрия в синовиальной жидкости суставов, как во время приступа, так и в период ремиссии. Синовиальную жидкость для анализа можно взять из любого крупного сустава, даже ни разу не подверженного воспалению, например, из коленного. Также для исследования может быть взято содержимое тофуса или любого другого биологического материала.
Гиперурикемия (повышенное содержание мочевой кислоты в крови) в сочетании с периодическим воспалением сустава большого пальца ноги не считается подтверждением подагры, это лишь маркер нарушения пуринового обмена. У многих людей с гиперурикемией подагра отсутствует.
При длительном течении заболевания имеет смысл проведение рентгеновского исследования. На ранней стадии болезни отсутствуют какие-либо характерные изменения. Затем на рентгеновских снимках появляются признаки, типичные для подагры: деструкции хряща, дефекты концевых участков костей, пробойники.
При развитии подагры на верхних конечностях достаточно сложно дифференцировать её с другими заболеваниями суставов: ревматоидным артритом, остеоартрозом и т. д.
Диета при подагрическом артрите
Учитывая, что подагра является следствием неправильного питания, то и её полного излечения невозможно достичь без четкого выполнения необходимых диетических рекомендаций. Именно поэтому подагрический артрит в большинстве случаев носит прогрессирующее течение. Но хотелось бы акцентировать внимание больных именно на важности такого лечебного мероприятия, как диетотерапия. Согласно медицинской номенклатуре она относится к диетическому столу №6.
Самый главный принцип – исключение продуктов, которые являются источником пуринов. Ведь при их распаде происходит мощный выброс мочевой кислоты, которая не успевает связываться и выводиться из организма. Его ориентировочный состав приведен в таблице.
Пшеничный и ржаной хлеб;
Вегетарианские, молочные и крупяные супы: щи, борщ, окрошку, молочную лапшу;
Любые каши, кроме овсяной;
Вареную говядину, курицу, индейку, кроличье мясо – 2-3 раза в неделю;
Нежирные сорта рыбы в отварном виде – 2-3 раза в неделю;
Яйца – 1 шт. в день, приготовленные любым способом;
Натуральное молоко, творог, пресный сыр, кисломолочные продукты (кефир, простоквашу, сметану);
Крупы и макаронные изделия, приготовленные любым способом;
Любые фрукты и ягоды, кроме указанных в вышеприведенном списке;
Варенье, мед, желе;
Некрепкий чай и кофе с молоком;
Овощные и фруктовые соки, лимонный и клюквенный морс, зеленый, мятный и липовый чай, отвар шиповника;
Растительное и сливочное масло;
Щелочная минеральная вода (можно иногда добавлять соду в питьевую воду);
Допускается употребление вина вне обострений.
Мясные, рыбные, грибные наваристые бульоны;
Субпродукты (почки, печень, мозги);
Колбасы (особенно ливерную), ветчину;
Жирные сорта рыбы (скумбрию, сардины, макрель, сельдь, треску;
Любые консервы, копчености, соленые и острые блюда;
Морепродукты (креветки, анчоусы);
Соленый и острый сыр, брынзу;
Белые грибы и шампиньоны;
Выпечку из сдобного теста;
Зелень: салат, шпинат, щавель;
Ревень, редис, цветную капусту, спаржу, чечевицу;
Какао, шоколад, крепкий кофе и чай;
Спиртное (коньяк, виски, пиво);
Как видно из приведенных данных, многое запрещено, но и достаточно продуктов для нормального здорового питания. Главное, о чем нужно помнить – недопущение избытка. Даже если случилось так, что человек не удержался и съел запрещенную пищу, то желательно сразу же принять соответствующие препараты, которые выводят или связывают продукты метаболизма мочевой кислоты.
Завтрак: творог с фруктовым киселем, кофе с молоком;
Ланч: Томатный сок;
Обед: овощной рисовый суп, хлеб, компот;
Полдник: яблоко, некрепкий чай с мармеладом;
Ужин: картофельные оладьи, зеленый чай.
Завтрак: каша на молоке, ржаной хлеб, ананасовый сок;
Ланч: груша, грецкие орехи;
Обед: Тушеный кролик, овощное рагу, компот;
Полдник: Апельсиновый сок;
Ужин: бутерброд с сыром, чай с молоком.
Завтрак: Морковные котлеты со сметаной, морс;
Обед: Вегетарианский борщ со сметаной, отвар шиповника;
Полдник: грейпфрут, чай с джемом;
Ужин: тыквенная запеканка, зеленый чай.
Завтрак: вареное яйцо, бутерброд с сыром, чай с лимоном;
Ланч: стакан вишневого сока;
Обед: Форель, запеченная с картофелем, салат из овощей с маслом, морс;
Полдник: Кефир, пастила;
Ужин: Мюсли с орехами, морс.
Завтрак: гречневая каша, сваренная на молоке, зеленый чай;
Ланч: печеные яблоки с медом и орехами;
Обед: овощной салат, отварной рис, хлеб, апельсиновый сок;
Полдник: томатный сок;
Ужин: тушеный картофель, салат из свежих овощей, стакан обезжиренного молока.
Завтрак: яичница, кусок ржаного хлеба, кисель;
Ланч: персиковый сок, миндаль;
Обед: щи на бульоне из постного мяса, отвар шиповника;
Ужин: суп из крупы, сырные палочки, чай с молоком.
Завтрак: кукурузная каша на молоке, кофе с молоком;
Ланч: кефир, пастила;
Обед: винегрет, хлеб, морс;
Ужин: отварной тунец со свежими или тушеными овощами.
Спустя год лечения, при удовлетворительном самочувствии и отсутствии рецидивов, жесткие ограничения в питании могут быть сняты. В этом случае можно выбирать: либо продолжать придерживаться диеты и снизить дозировку принимаемых препаратов или вообще их отменить, либо продолжать приём медикаментов и допустить некоторые послабления в диете.
Как лечить подагрический артрит?
За многие десятилетия официальная медицина не придумала ничего нового в лечении подагры и подагрического артрита. Весь лечебный процесс все также состоит из двух этапов: снятия воспаления и поддерживающей противорецидивной терапии.
Когда происходит обострение или первичное возникновение подагрического артрита необходимо:
Введение препаратов нестероидного противовоспалительного происхождения. Наиболее эффективны при подагре индометацин, ибупрофен (имет, нурофен), мовалис, ревмоксикам. Хорошо использовать их ступенчатое назначение с поэтапным применением инъекционных форм с заменой на таблетированные;
Применение препарата колхицин – специфическое противовоспалительное средство при подагре;
Местное использование мазей на основе НПВП: индометацин, дип-рилиф, долобене, ремисид;
Примочки и компрессы на основе полуспиртового раствора или димексида в 25% концентрации;
Физиотерапевтические процедуры: парафин и другие тепловые процедуры, лазеротерапия, магнитолечение, ЛФК, массаж, гимнастика.
Лечение самого заболевания включает следующие составляющие:
Соблюдение диеты (нормализация пуринового обмена);
Применение медикаментозных средств, уменьшающих синтез уратов;
Устранение причин гиперурикемии.
Чтобы искоренить проблему напрочь, нужно воздействовать на её основу – избыток мочевой кислоты. Для этого назначаются:
Аллопуринол. Относится к препаратам, которые уменьшают выработку мочевой кислоты в организме. Его аналогом является зилорик;
Пробенецид. Способствует выведению с мочой избытка кристаллов мочевой кислоты, что уменьшает проявления подагры. К препаратам этой группы относятся сулфинпиразон, этебенецид, антуран;
Урикозим. Оказывает непосредственное разрушающее действия на уже имеющиеся кристаллы уратов в организме.
Аллопуринол (Аллупол, Пуринол, Ремид, Милурит), относящийся к препаратам первой группы, наиболее предпочтителен. Показаниями к его использованию являются высокая гиперурикемия (свыше 0,6 ммоль/л), частые острые приступы артрита, наличие тофусов, почечная недостаточность. Начальная доза составляет 300 мг/сутки. В случае неэффективности её увеличивают до 400–600 мг/сутки, а при достижении существенных результатов постепенно снижают. Поддерживающая доза составляет 100–300 мг/сутки в зависимости от уровня гиперурикемии.
Аллопуринол способствует ослаблению приступов и размягчению тофусов, нормализации показателей мочевой кислоты. В первую неделю его приема возможно небольшое обострение симптомов, поэтому на этом этапе терапии его комбинируют с противовоспалительными препаратами, низкими дозами колхицина или НПВП. Если приступ подагры возник впервые, и Аллопуринол никогда ранее не принимался, категорически нельзя начинать принимать его для уменьшения боли. Если приступ возник на фоне приема Аллопуринола, нужно продолжать его принимать в прежней дозировке. При лечении возможны аллергические реакции (кожная сыпь).
Препараты второй группы имеют меньшее значение в лечении подагрического артрита. Их не применяют при высоком содержании мочевой кислоты в крови, при нефропатии и почечной недостаточности. Сульфинпиразон принимают по 200–400 мг/сутки в 2 приема с большим количеством щелочной жидкости. Дополнительное противопоказание – язвенная болезнь желудка.
Пробенецид (производное бензойной кислоты) назначается по 1,5–2,0 г/сутки. Бензойная кислота содержится в клюкве, а также в бруснике и её листьях. Поэтому клюквенные и брусничные отвары и морсы очень полезны больным подагрой.
Препараты разных групп можно комбинировать между собой, однако, как сказано выше, при серьезной патологии почек урикозурические средства противопоказаны. Также их можно применять только после полного купирования приступа острого артрита, иначе можно спровоцировать еще одно обострение. Во время лечения лекарственными средствами данной группы суточное потребление воды должно быть не менее 2,5-3 литров.
Лечение длительное (от нескольких месяцев до нескольких лет), перерывы в лечении обычно приводят к рецидивам. При соблюдении всех врачебных рекомендаций состояние больных нормализуется в течение первого месяца. Рекомендуется осуществлять ежемесячный контроль уровня мочевой кислоты и в зависимости от результатов анализов корректировать дозировки препаратов. Основную терапию можно дополнять физиотерапией, массажем, ЛФК.
При наличии лишнего веса рекомендуется похудеть, так как существует связь между избыточным весом, повышенным синтезом уратов и их пониженным выведением почками. Также следует отказаться от приема тиазидных мочегонных препаратов для снижения артериального давления и аспирина. Эти препараты повышают содержание в организме мочевой кислоты и могут спровоцировать приступ.
Во время обострений следует максимально снизить нагрузку на пораженный сустав. Дополнительно можно делать ледяные компрессы несколько раз в день продолжительностью 5-7 минут.
Только комплексный подход к лечению, включающий в себя противовоспалительную терапию, местные воздействия, диету и медикаментозные препараты, влияющие на метаболизм мочевой кислоты, может помочь в борьбе с подагрическим артритом.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
22 причины полюбить бананы. Что будет, если есть их каждый день?
Причины боли под левой лопаткой сзади со спины, диагностика и лечение ,
Симптомы и лечение остеопороза тазобедренных суставов ,
Деформирующий спондилез ,
Хроническое заболевание, связанное с нарушением мочекислого обмена – повышенным содержанием в крови мочевой кислоты (уратов), что клинически проявляется рецидивирующим острым артритом и образованием подагрических узлов (тофусов).
T. Sydenham сравнивал ее с болями от зажима в прессе. Исключительная жестокость острого подагрического артрита послужила причиной появления многочисленных устрашающих аллегорических изображений.
Распространение подагры в наиболее развитых странах связано со значительным употреблением продуктов, богатых пуринами (мясо, рыба) и алкогольных напитков.
Болеют в основном мужчины. Первый приступ может быть в любом возрасте, но чаще после 40 лет. У женщин подагра наблюдается в климактерическом периоде.
Мочевая кислота – конечный продукт расщепления пуринов. Запасы мочевой кислоты в организме составляют в норме 1000 мг при скорости их обновления в пределах 650 мг/сутки, то есть ежесуточно из запасов убывает 650 мг кислоты и столько же пополняется. Выделяется почками, клиренс составляет 9 мл/минуту.
Источник образования мочевой кислоты в организме – пуриновые соединения. Непосредственный предшественник мочевой кислоты – гуанин и ксантин.
- Для женщин: 0,24-0,36 ммоль/л;
- Для мужчин: 0,30-0,42 ммоль/л.
Содержание мочевой кислоты выше этих цифр расценивается как гиперурикемия с высоким риском развития подагры.
Факторы риска подагры:
- Мужской пол.
- Пожилой возраст.
- Склонность к употреблению мяса, алкоголя, особенно пива и вина. В них содержится молибден, являющийся кофактором фермента ксантиноксидазы, переводящей ксантин в гипоксантин(непосредственный предшественник мочевой кислоты).
- Колебания уровня рН крови и синовиальной жидкости.
- Физические перегрузки, в том числе и статические – в тесной обуви - особенно частое поражение большого пальца стопы.
- Переохлаждение.
- Уменьшение выведения мочевой кислоты почками.
a. На функцию почек могут отрицательно влиять НПВС, особенно содержащие фенацетин (их используют для снятия мигрегозных болей, приступы которых типичны для лиц с подагрой).
b. Одним из эпидемиологически важных факторов, снижающих почечную экскрецию мочевой кислоты, признают избыточное накопление свинца. В Англии издавна наблюдались и четко документировались локальные эпидемии подагры, связанные с потреблением вина из Португалии (вино доставляли в сосудах, которые покрывали составом с содержанием свинца).
c. Большое значение, как фактора риска имеет парциальное уменьшение почечной экскреции уратов под действием алкоголя, диуретиков. Широкое использование диуретиков, при такой патологии, как ГБ, существенно увеличивает количество лиц с гиперурикемией и риском развития подагрических кризов.
Основной причиной подагры является гиперурикемия, которая возникает в результате
- Повышенного образования мочевой кислоты;
- Уменьшеного выведения мочевой кислоты;
- Сочетания 1 и 2 фактора.
- Первичная гиперурикемия. Наиболее частая причина первичной подагры. Это конституциальный диспуринизм, то есть семейно-генетическая аномалия пуринового обмена, детерменированная несколькими генами. Причины первичной гиперурикемии:
- Увеличение синтеза эндогенных пуринов, так называемый метаболический тип гиперурикемии, характеризующийся высокой урикозурией и клиренсом мочевой кислоты (наиболее частая форма).
- Нарушение выведения мочевой кислоты почками (почечный тип гиперурикемии), обусловлен низким клиренсом мочевой кислоты.
- Сочетание 1 и 2 причин.
Основная роль в патогенезе первичной гиперурикемии отводится генетически обусловленным нарушениям в системе ферментов, в первую очередь недостаточность фермента, принимающего участие в ресинтезе нуклеотидов из пуринов. Повышение активности этого фермента приводит к недостаточному использованию в организме пуринов и таким образом, повышению уровня уратов. Такой тип гиперурикемии характерен для синдрома Леша-Нихена. Повышенное образование пуринов может произойти под влиянием высокой активности фермента фосфорибозилпирофосфатазы (ФРПФ), который участвует в синтезе предшественников пуринов.
- Гиперурикемия в следствие неспособности почек компенсировать уратную нагрузку канальцевой экскрецией. В норме ураты полностью фильтрируются в почечных клубочках и полностью реабсорбируются в проксимальном отделе канальцев, а затем почти половина ресекретируется дистальными отделами и только 10% экскретируется с мочой. У некоторых больных гиперурикемия развивается в связи с неспособностью почек компенсировать уратную нагрузку увеличением канальцевой экскреции. Механизм изменения активности экскреции уратов полностью не ясен.
- Вторичная гиперурикемия.
- Почечная недостаточность. Наиболее частая причина.
- Болезни крови – болезнь Вакеза, хронический миелолейкоз, пернициозная анемия, миелома, гемолитическая анемия. Гиперурикемия вследствие распада клеточных ядер и усиления катаболизма клеточных нуклеотидов.
- Обширный псориаз. Обновление эпидермальных клеток и усиление образования пуринов из клеточных ядер.
- Торможение канальцевой экскреции и замедление выведения мочевой кислоты из организма при ЭГ, микседеме, гиперпаратиреозе, диабете, гестозе.
Метаболический тип (гиперпродукционная подагра)
Почечный тип (гипоэкскреторная подагра)
Повышенная продукция мочевой кислоты в организме
Недостаточное выделение мочевой кислоты с мочей
Высокая урикозурия (более 3,6 ммоль/сутки)
Ниже нормы (менее 1,8 ммоль/сутки)
Наиболее высокий, может доходить до 0,8 – 0,9 ммоль/л
Снижен (3,0-3,5 мл в минуту)
Показаны урикозоурические средства
Для дифференциации типа гиперурикемии рекомендуется следующий тест.
Пациента перводят на семидневную диету с ограничением пуринов и полным запрещением алкоголя. В суточных количествах мочи, собранных раздельно за 6 и 7 сутки, определяется содержание мочевой кислоты и таким образом, устанавливается ее среднее выведение за сутки. Ориентировочно считается, что при выведении за 24 ч 600 мг (3,6 моль) или более мочевой кислоты подагра развивается за счет гиперпродукции уратов, а при выведении 300 мг (1,8 ммоль) и менее – вследствие их недостаточной экскреции почками.
Особое значение имеет отложение мочевой кислоты в почках (подагрическая почка или подагрическая нефропатия).
Подагрическая нефропатия – собирательное понятие, включающее в себя всю почечную патологию, наблюдаемую при подагре:
- Тофусы в паренхиме почек (50%);
- Уратные камни (10-25%);
- Артериолосклероз с развитием нефросклероза.
Тофусы и уратные камни создают условия для инфицирования мочевых путей.
Отличительной особенностью подагры является интерстициальный нефрит в результате повсеместного отложения уратов в межуточной ткани.
Причины смерти – уремия, сердечная недостаточность и инсульты в результате почечной гипертензии.
Острый приступ развивается после стойкой и многолетней гиперурикемии. Провоцирующие факторы:
1. Неумеренное употребление алкоголя - увеличение концентрации мочевой кислоты, образовыващейся в результате нормального метаболизма алкоголя.
2. Продолжительное голодание - увеличение содержания кетоновых кислот. Все эти вещества нарушают нормальную секрецию мочевой кислоты канальцами и ведут к резкому повышению ее содержания в крови.
Острый приступ артрита развивается вследствие выпадения в полость сустава микрокристаллов урата натрия, что и вызывает острую воспалительную реакцию синовиальной оболочки.
Непосредственный механизм внезапного выпадения кристаллов урата натрия неизвестен. Предполагают, что он связан либо с быстрым увеличением содержания уратов в сыворотке, что приводит к выпадению кристаллов в кже перенасыщенную уратами синовиальную жидкость, либо с быстрым увеличением их количества в крови, что способствует их мобилизация из депо. Выпавшие кристаллы фагоцитируются нейтрофилами и синовиоцитами - разрушение лизосом - высвобождение лизосомальных структур, хемотаксических веществ, активация комплемента, ККС (развитие острого воспаления) - снижение рН - осаждение кристаллов уратов (порочный круг).
Такие заболевания встречаются у мужчин и женщин всех рас и возрастов. Например, ревматоидным артритом, системной красной волчанкой, системной склеродермией, остеоартрозом, остеопорозом чаще болеют женщины, а подагрой и спондилоартропатиями - мужчины.
Болезни поражают различные отделы опорно-двигательного аппарата, причем, наряду с воспалительными изменениями приходится наблюдать дегенеративные и метаболические нарушения, которые выходят на первый план в клинической картине болезни.
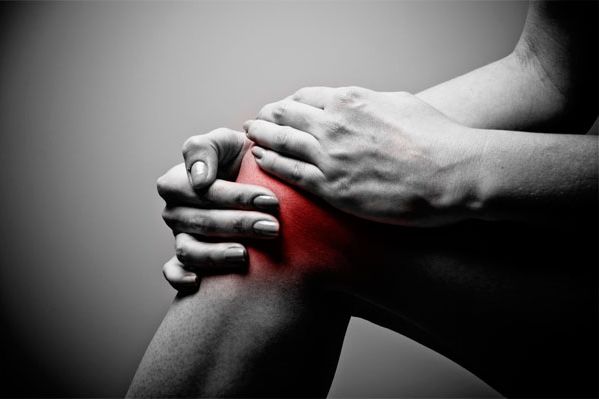
Остеоартроз
Это хроническая прогрессирующая болезнь суставов. Для заболевания характерны дегенеративные изменения хряща и поражение всех компонентов сустава.
Остеоартроз считается наиболее распространенной формой поражения суставов. На долю этого заболевания приходится до 60% нетрудоспособных больных в возрасте старше 40 лет.
Заболевание поражает разные суставы. Коксартроз (артроз тазобедренных суставов) и гонартроз (артроз коленных суставов) – формы, которые зачастую приводят к инвалидности.
У женщин велик риск поражения коленных суставов. Причинами заболевания являются:
- наследственность;
- дефекты развития;
- травмы;
- занятия спортом;
- профессиональная деятельность, связанная с нагрузкой на колени;
- избыточный вес.
Клиническим симптомом, указывающим на то, что нужно начинать лечение болезни, является боль в суставах после физической нагрузки, которая в состоянии покоя проходит. При прогрессировании болезни боль усиливается, длится дольше и появляется даже при незначительной нагрузке, нередко беспокоит ночью.
Подагра
У людей старше 40 лет достаточно часто диагностируется подагра. Это хроническое заболевание, возникающее при нарушении пуринового обмена. В результате в крови увеличивается уровень мочевой кислоты – возникает гиперурикемия. Подагра поражает преимущественно мужчин старше 40 лет, ею страдает около 0,1% людей. Сегодня заболевание встречается и в более молодом возрасте.
Особенности современного течения подагры во многом связаны с тем, что заболевание все чаще развивается у лиц молодого возраста и характеризуется более тяжелым течением, что проявляется множественным поражением суставов, частыми и длительными обострениями, ранним развитием осложнений, а также частым вовлечением в процесс почек и сердечно-сосудистой системы.
У женщин пик заболевания приходится на возраст старше 60 лет. Подагра может развиваться на фоне заболеваний почек, гематологических заболеваний, псориаза, онкологических заболеваний. При острой форме подагрического артрита боли интенсивно нарастают в одном суставе, он опухает, заметно покраснение кожи.
У мужчин подагра чаще поражает суставы стопы, преимущественно большого пальца. Движение больного сустава из-за сильной боли невозможно. Боль усиливается даже при легком прикосновении. У женщин поражаются кисти. Особенностью острого подагрического артрита является возможность спонтанного и полного выздоровления. При этом до начала хронической стадии ревматического заболевания между приступами подагры могут отсутствовать какие-либо симптомы.
По прошествии времени приступы протекают тяжелее. Процесс распространяется на новые суставы верхних и нижних конечностей, а также на внутренние органы (сердечно-сосудистую систему и почки).
Стоит отметить, что благодаря своевременному диагностированию подагры на ранних стадиях и проведению правильной терапии врачам удается сохранить трудоспособность пациентов и улучшить прогнозы болезни суставов.
Остеопороз
Болезнь диагностируют у все большего количества людей. Это ревматическое заболевание скелета. У больных снижается прочность костей и увеличивается риск переломов. Борьба с остеопорозом – одна из важнейших задач здравоохранения во всем мире.
- пониженная минеральная плотность костей;
- пожилой возраст;
- предшествующие переломы;
- малая масса тела;
- хронические болезни;
- указания на переломы у членов семьи;
- проведение длительного лечения глюкокортикоидами.
При денситометрическом обследовании лиц в возрасте 50 лет и старше в соответствии с критериями ВОЗ остеопороз в России выявляется у каждой третьей женщины и у каждого пятого мужчины. Это означает, что остеопорозом в России болеют более 10 млн. человек. Социальная значимость остеопороза определяется его последствиями – переломами позвонков и костей периферического скелета, обусловливающими значительный подъем заболеваемости, инвалидности и смертности среди лиц пожилого возраста. В связи с этим необходима своевременная диагностика заболевания.
Скрининг проводят с помощью стандартизированных методов лучевой диагностики и ультразвуковой денситометрии. Немаловажно проведение лабораторного обследования, в том числе исследование маркеров остеопороза.
В МСЧ №157 успешно проводится весь комплекс исследований для диагностирования остеопороза.
Читайте также:


