Подвывих первого пястно-запястного сустава
Прочные связки вместе с сухожилиями сгибателей и разгибателей надежно укрепляют пястно-фаланговые суставы, поэтому вывихи пальцев происходят относительно редко. Расположенные по краям указательный палец и мизинец подвержены такому типу повреждений в значительно большей степени, чем центральные два пальца. В большинстве случаев механизм травмы основан на резком переразгибании в суставе, при этом дистальный сегмент смещается в тыльную сторону. Вывихи можно разделить на простые и сложные.
Простые вывихи в пястно-фаланговых суставах (ПФС) являются, по существу, подвывихами и отличаются от сложных (полных) вывихов тем, что ладонная пластинка остается над головкой пястной кости, а не ущемляется между ней и основной фалангой. Для простых вывихов характерно заклинивание проксимальной фаланги в положении 60-80° переразгибания. При устранении подвывиха следует избегать переразгибания или тракций, которые могут перевести простой вывих в сложный.
Правильная техника вправления простого вывиха заключается в сгибании запястья, что расслабляет сухожилия сгибателей, и надавливании на тыльную сторону основания проксимальной фаланги в дистально-ладонном направлении. В результате манипуляции основание фаланги вместе с прикрепленной ладонной пластинкой соскальзывает на суставную поверхность головки пястной кости и занимает правильное положение.
При сложном вывихе палец находится в вынужденном положении умеренного разгибания, активное сгибание отсутствует. Пальпаторно на ладонной поверхности будет определяться выступающая головка пястной кости. При рентгенографии определяется расширенная суставная полость, в которой нередко определяются сесамовидные косточки, что подтверждает ущемление ладонной пластинки.
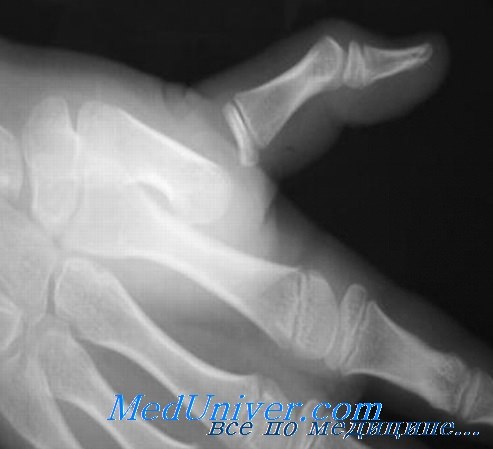
В литературе встречаются описания открытого вправления сложного вывиха, как через ладонный, так и через тыльный доступ. Подозрение на блокирование сустава ладонной пластинкой ограничивает показания к тыльному доступу. Тем не менее, через этот доступ можно выполнить остеосинтез любого сопутствующего перелома, поэтому его можно использовать в большинстве случаев. Если через тыльный доступ вправить вывих не удается из-за проблем с выделением ладонной пластинки, тогда добавляется разрез по ладонной поверхности.
Вывихи в I пястно-фаланговом суставе в большинстве случаев являются тыльными, и могут быть простыми или сложными. Как и при вывихах в остальных ПФС, механизм травмы основан на резком переразгибании I пальца. При этом происходит разрыв ладонной пластинки проксимальнее, дистальнее или на уровне сесамовидных косточек. Как правило, тыльные вывихи можно устранить путем закрытого вправления, но интерпозиция сухожилия длинного сгибателя пальца, обычно в области локтевого края головки пястной кости, или других мягкотканых или костных образований со стороны лучевого края препятствует репозиции суставных поверхностей.
Выявляемая при рентгенографии интерпозиция сесамовидных косточек обычно ассоциируется со сложным невправимым вывихом, тогда как перелом сесамовидных косточек, как правило, свидетельствует о возможности успешного закрытого вправления.
Еще раз следует подчеркнуть, что при закрытом вправлении необходимо избегать продольных тракций и переразгибания, которые могут перевести подвывих в сложный, неустранимый закрытым способом вывих. Вместо этого, вправление выполняют путем осторожного надавливания на основание проксимальной фаланги, чтобы вытолкнуть его поверх головки пястной кости.
Если попытки закрытой репозиции не достигают цели, то прибегают к хирургическому вмешательству через тыльный доступ для выделения ладонной пластинки и других ущемившихся тканей, что создает условия для вправления вывиха.
После устранения смещения следует убедиться в целостности коллатеральных связок. Если они не повреждены, палец иммобилизируют в положении сгибания не более чем на две недели, после чего накладывают тыльную лонгету и приступают к разработке движений по намеченному плану.
Вывих кисти – это травматическое повреждение лучезапястного сустава, сопряженное со смещением одной или нескольких костей. Не всегда удается распознать вывих кисти сразу, т.к. иногда его ошибочно можно принять за простой ушиб, что в последствие значительно усложняет лечение. Именно поэтому крайне важно знать, какие именно симптомы у вывиха. В нашей статье мы подробно рассмотрим наиболее распространенные варианты данной травмы.
Вывих в лучезапястном суставе
Могут наблюдаться тыльные, ладонные, боковые и расходящиеся вывихи, причем одни кости смещены дорсально, а другие – волярно. Первые два вида наблюдаются относительно часто, а остальные – исключительно редко. Часто вывих сопровождается переломом передней или задней части суставной поверхности лучевой кости и шиловидного отростка. Наблюдаются также открытые вывихи лучезапястного сустава.
Для возникновения вывиха необходима большая сила, вызывающая гиперэкстензию или гиперфлексию сустава.
Клинические признаки: деформация, которая при дорсальном вывихе до известной степени напоминает перелом Коллеса, пружинящее блокирование сустава, большая гематома и боль. Линия, связывающая оба апофиз а, не изменена. Часто налицо данные пареза или паралича срединного и локтевого нервов.
Для подтверждения диагноза необходимо произвести рентгенограмму в двух проекциях.
Лечение вывиха лучезапястного сустава в свежих случаях – бескровное вправление под местным обезболиванием или наркозом. Техника вправления по Усольцевой следующая. Один из ассистентов вытягивает кисть, причем одной рукой держит большой палец, а другой – средние три пальца. Второй ассистент производит противовытяжение над локтем. Оператор надавливает большими пальцами на выступающие в тыльную сторону кости в волярном и дистальном направлениях, а остальными пальцами производит противодавление на дистальный конец костей предплечья в дорсальном и проксимальном направлениях. После вправления руку иммобилизуют в функциональном положении в течение 3 недель при неосложненных вывихах или на 6-8 недель при наличии переломов.
При застарелых вывихах через 10-15 дней после травмы приходится прибегать к оперативной репозиции. При свежих вывихах после бескровного вправления наступает восстановление функции, а при застарелых часто остается ограничение подвижности и болезненность.
Дорсальный вывих запястных костей по отношению к полулунной кости
Механизм этого повреждения – толчок со стороны ладони при дорсо-флексионном положении кисти.
Клинические признаки выражаются в припухлости, боли и деформации кисти немного ниже, чем при переломе дистального конца лучевой кости. Движения кисти ограничены. Иногда наблюдаются симптомы сдавления срединного и локтевого нервов.
На боковой рентгенограмме видно характерное смещение. Головчатая кость расположена за полулунной костью, направление ее оси проходит дорсальное лучевой кости. Полулунная кость остается на месте, но может быть наклоненной в пределах 30-40°, т. е. на столько, на сколько дает возможность неповрежденная дорсальная лучеполулунная связка.
На прямой рентгенограмме видно, что между головчатой костью и полулунной костью нет сочленения. Головчатая кость смещена в лучевом и проксимальном направлениях. Между полулунной и ладьевидной костями часто наблюдается широкий промежуток – результат лучевого смещения ладьевидной кости. К вывиху часто прибавляются переломы апофиза.
Застарелые вывихи сопровождаются функциональными нарушениями вследствие расстройства равновесия мышечных сил, остеопороза костей и затвердения тканей сустава. Но наблюдаются отдельные случаи, когда функция сравнительно хорошо сохраняется, несмотря на анатомические изменения.
При свежих перилунарных вывихах производят бескровное вправление под местным или общим наркозом. Руку вытягивают в продолжение нескольких минут. Оператор большим пальцем надавливает выступающие в волярном и локтевом направлениях запястные кости и в то же время остальными пальцами оказывает противонажим на головку локтевой кости спереди кзади и в лучевом направлении. В случае необходимости вправление производят при участии больших пальцев обеих рук оператора. После успешной репозиции руку иммобилизуют в течение 2-3 недель в функциональном положении.
Результаты бескровного лечения хорошие. Боли сразу же после вправления уменьшаются, а функция кисти постепенно восстанавливается.
При неудачной бескровной репозиции и при застарелых вывихах (свыше 15 дней после травмы) показано оперативное лечение. Доступ к месту вывиха проходит между сухожилием длинного разгибателя большого пальца и собственным разгибателем указательного пальца. При очень застарелых вывихах вправление трудное. Необходимо удалить рубцы и спайки, мешающие репозиции, и преодолеть сокращение мышц. Для этой цели необходимо освободить вывихнутые кости с волярной стороны на протяжении 1-1,5 см. Только после этого производят дистракцию и вычищают ложе около полулунной кости. Репозицию осуществляют нажимом и противонажимом, как при бескровном вправлении. Использование подъемника и других инструментов, действующих как рычаги, не рекомендуется, так как хрящи костей легко повреждаются. При внимательном вправлении результаты хорошие, так как кровоснабжение костей не нарушается.
Дорсальный вывих запястных костей вместе с дистальным отломком сломанной ладьевидной кости
Механизм травмы такой же, как и при дорсальном перилунарном вывихе, но связки проксимальной половины ладьевидной кости с полулунной костью и лучевой костью оказываются настолько крепкие, что ладьевидная кость ломается. Проксимальный отломок вместе с полулунной костью остается на месте, а дистальная половина вместе с остальными костями кисти смещается в дорсальном и лучевом направлениях.
Клиническая картина не отличается от таковой при дорсальном перилунарном вывихе. На прямой рентгенограмме видно, что проксимальный отломок ладьевидной кости находится на своем месте, а дистальный смещен значительно.
При свежих случаях (до 15 дней после травмы) производят бескровное вправление. Применяют те же способы, что и при перилунарном вывихе. Руку иммобилизуют в функциональном положении в течение нескольких месяцев, пока наступит сращение перелома ладьевидной кости. Образование костной мозоли обычно значительно медленнее (3-5 месяцев) по сравнению с переломами ладьевидной кости без смещения. При застарелых случаях показана кровавая репозиция с продолжительной иммобилизацией. Через 2-3 месяца после травмы или при подозрении на асептический некроз одновременно с вправлением вывиха производят удаление проксимального отломка ладьевидной кости. Таким образом сокращают срок иммобилизации. При очень застарелых случаях с тяжелыми артрозными изменениями иногда требуется артродезирование кисти или удаление одного ряда запястных костей.
Прогноз по сравнению с неосложненным перилунарным вывихом хуже, так как перелом ладьевидной кости требует продолжительной иммобилизации.
Передний вывих полулунной кости
Вывих полулунной кости характеризуется следующими клиническими признаками:
1) припухлостью, болью и уплотнением при пальпации выше волярной складки кисти (переднезадний размер этой части руки выглядит увеличенным);
2) ограничением движений кисти и пальцев (вследствие удлинения пути мышц сгибателей пальцы находятся в полусогнутом положении);
3) очень часто прибавляются признаки сдавления или травмирования срединного, а иногда и локтевого нерва.
Для подтверждения диагноза необходимы рентгенограммы в двух проекциях. Особенно характерна боковая рентгенограмма. На ней видна вывихнутая вперед кость и степень ее поворота около переднего отростка (90-270°). Считается, что при повороте свыше 180° волярная лучесемилунарная связка разрывается. В этих случаях прогноз плохой, так как разрыв обеих лучесемилунарных связок означает полное нарушение кровоснабжения кости и дальнейшее развитие асептического некроза. На прямой рентгенограмме полулунная кость выглядит в виде треугольника вместо четырехугольника.
При запущенных случаях наступают разрежение костей, тугоподвижность руки, болезненность, нарушение чувствительности и трофики, атрофия мышц.
При свежих вывихах производят бескровное вправление. Требуется наркоз. Техника вправления следующая. В течение 10 минут один из ассистентов вытягивает пальцы по оси, а другой ассистент производит противовытяжение над локтем. Для этой цели могут быть использованы специальные приспособления для вытяжения к ортопедическому столу. Не прекращая вытяжения, производят дорсофлексию кисти. Оператор надавливает без особого насилия большими пальцами на выступающую полулунную кость, а остальными пальцами оказывает противонажим с дорсальной стороны кисти. В этот момент ассистент сгибает руку под углом в 45°. Вправление иногда происходит с легким щелканьем. Необходимо производить рентгенограмму для подтверждения вправления вывиха. Руку иммобилизируют на 1 неделю в легкой волярной флексии кисти, а после этого на 2 недели в нейтральном положении или легкой дорсофлексии. Используют две гипсовые лонгеты (волярную и дорсальную), хорошо моделированные и с небольшой подкладкой. Сверху их фиксируют обыкновенным бинтом.
При трудной репозиции прибегают к прямому вытяжению через головки запястных костей и противовытяжению через отросток локтевой кости. Для этой цели пользуются специальным аппаратом для вытяжения. После вправления аппарат удаляется. При значительном повороте кости (до 180° и больше) трудно, а иногда и невозможно бескровное вправление.
Результаты бескровного лечения в большинстве случаев хорошие. Нетрудоспособность больного часто продолжается несколько месяцев вследствие повреждений нервов.
К оперативной репозиции прибегают при неуспешном бескровном лечении и при застарелых случаях (свыше 12-15 дней после травмы). Доступ к пораженному участку бывает дорсо-радиальным или дорсоульнарным. Ложе кости вычищают. Производят оттягивание в течение нескольких минут; как только место окажется достаточным, маленьким подъемником осторожно приподнимают задний отросток полулунной кости, пока она войдет на свое место. Если же место недостаточно широкое, производят временное пересечение локтевой связки кисти. Таким образом создают более широкое оперативное поле и облегчают вправление. Но после репозиции вследствие склерозирования передней связки иногда кость может вновь частично вывихнуться. Чтобы избежать этого, ее фиксируют спицей Киршнера через трёхгранную кость . В таком случае в послеоперационном периоде руку можно иммобилизовать в функциональном положении.
Нередко после открытой репозиции наблюдаются артрозные изменения и тугоподвижность сустава между полулунной костью и головчатой костью. Причинами нарушения кровоснабжения кости являются травма передней связки во время операции, ранение хряща и пр.
В случаях с поворотом кости свыше 180° или данных асептического некроза, тяжелой зудековской атрофии и пр., а также при травме с большой давностью (свыше 3-4 месяцев) показано удаление кости. Делают небольшой разрез медиальнее мышцы радиальных сгибателей Карпи. Срединный нерв и разгибатели пальцев отводят в локтевом направлении. Рассекают суставную капсулу и попадают прямо на вывихнутую кость. После операции накладывают дорсальную гипсовую шину на несколько дней. Результаты после удаления кости удовлетворительные, хотя и остаются определенные нарушения в функции руки.
После бескровного лечения или оперативной репозиции необходимо проводить продолжительное функциональное лечение.
Вывихи в запястно-пястных суставах II-V пальцев
Для того чтобы мог возникнуть вывих оснований II-V пястных костей, должен наступить разрыв особенно крепких запястно-пястных связок. Вот почему эти вывихи всегда являются результатом тяжелой травмы. В большинстве случаев наблюдаются сопутствующие переломы и другие поражения в области кисти или в более верхней части конечности.
Механизмы этого вывиха следующие:
а) сильный толчок в средней или нижней части ладони при дорсо-флексионном положении кисти (например, во время автомобильной катастрофы, когда рука шофера находится на руле машины);
б) удар в области головок пястных костей при падении на согнутую кисть.
Для запястно-пястного вывиха характерна типичная деформация руки и расстройство взаимодействия мышечных сил. При свежих вывихах деформация большей частью замаскирована значительным отеком и гематомой. Рентгенологическое исследование способствует выяснению диагноза.
Так как пястные кости расположены дугообразно, боковые рентгенограммы необходимо производить при отдельном центрировании каждой из них (рентгенограмма III кости при боковой проекции, II кости при слегка выраженной супинации и IV и V пястных костей при небольшой пронации). На прямой рентгенограмме видно накладывание теней оснований вывихнутых пястных костей на запястные кости. Соответствующие пястно-фалангеальные суставы смещаются проксимально по отношению к соседним суставам.
Застарелые вывихи характеризуются деформацией тыльной поверхности руки. Головки пораженных пястных костей выступают со стороны ладони. Вывих II пястной кости, кроме этого, ведет к сужению первого межпальцевого промежутка.
Расстройство равновесия мышц выражается в следующем:
1) межкостные мышцы прекращают свое действие как мышцы-сгибатели основной фаланги и действуют как постоянные разгибатели;
2) путь мышц-сгибателей и мышц-разгибателей удлиняется.
Из-за этих изменений пальцы принимают характерное положение с гиперэкстензией основной фаланги и флексией двух дистальных фаланг. Вследствие развития склероза боковых связок активные, а впоследствии и пассивные движения в соответствующих пястно-фаланговых суставах ограничиваются. Захват в кулак становится невозможным.
В свежих случаях (до 10-12 дней после травмы) производят бескровное вправление. Необходим общий наркоз. В продолжение нескольких минут один из ассистентов вытягивает пальцы, а другой производит противовытяжение над локтем. После этого двумя большими пальцами врач нажимает на выпуклость с тыльной стороны в волярном и дистальном направлении, а остальными пальцами – в противоположном направлении со стороны ладони. После контрольной рентгенограммы руку иммобилизуют при 50° дорсо-флексионного положения кисти. С тыльной стороны гипс продолжается от локтя до головок пястных костей, а с ладонной стороны – до нижней ладонной складки. При накладывании гипса необходимо особенно внимательно моделировать свод ладони. При значительном отеке и недостаточной дорсальной флексии в гипсе может наступить повторный вывих. Поэтому необходимо в конце недели производить контрольную рентгенограмму. После вправления для предотвращения повторного смещения делают остеосинтез к соседним здоровым пястным костям или к нижнему ряду костей запястья спицами Киршнера. Концы спиц оставляют в подкожной клетчатке. В таких случаях иммобилизацию гипсовой повязкой производят в функциональном положении кисти. При бескровном вправлении длительность иммобилизации составляет от 4 до 6 недель. Результаты этого лечения хорошие.
При застарелых вывихах показано оперативное лечение. Техника операции следующая. При вывихе II и III костей разрезают кожу с тыльной стороны между m. extensor pollicis longus и m. extensor indicis proprius, а при вывихе IV и V пястных костей – между m. extensor digitorum communis и m. extensor digiti V proprius. Если же имеется вывих 4 костей, приходится делать два разреза. При застарелых вывихах, когда мышцы-разгибатели сокращены и мешают вправлению, производят временное отделение их сухожилий от мест прикреплений. Острым рассечением освобождают основания вывихнутых костей. Ложе очищают от заполняющей его рубцовой ткани. Вытягиванием по оси и нажимом на основании кости вправляются на свои места. Особое внимание следует обращать на точное восстановление поперечного свода ладони.
При застарелых вывихах производят артродез средних трех пястных костей к дистальному запястному ряду, без каких-либо последствий для функции руки. Для того чтобы избежать нового вывиха после вправления, производят остеосинтез спицами Киршнера к соседним пястным костям и к дистальному ряду запястных костей. После операции руку иммобилизуют в гипсовой шине в функциональном положении кисти в течение 45 дней. Результаты кровавой репозиции хорошие. Функция руки постепенно восстанавливается. В некоторых случаях наблюдается ригидность пястно-фаланговых суставов вследствие склероза межкостных мышц и боковых суставных связок.
Вывих в запястно-пястном суставе большого пальца
Механизм вывиха седловидного сустава тот же, как и запястно-пястного вывиха 4 остальных пальцев.
Клинические признаки при дорсальном вывихе I пястной кости напоминают переломо-вывих Беннета. Для выяснения диагноза необходимы рентгенограммы сустава в трех проекциях – прямой, боковой и косой.
При застарелых, нелеченных вывихах хватательная способность руки сильно нарушена, так как седловидный сустав имеет исключительное значение для функции руки.
При свежих вывихах показано бескровное вправление. Для этого необходим местный или общин наркоз. Пальцы вытягивают в продолжение нескольких минут, причем большой палец поддерживают в положении противопоставления и отведения. При помощи манжеты, накладываемой на область нижней трети плечевой кости, производят противовытяжение. После этого оказывают прямое давление в области основания вывихнутой кости. После контрольной рентгенограммы, подтверждающей вправление, руку иммобилизуют в функциональном положении в течение 6 недель. Гипсовая повязка достигает межфалангового сустава большого пальца. Во избежание опасности нового вывиха под влиянием мышечных сил целесообразно произвести фиксацию I пястной кости ко II двумя спицами Киршнера.
При застарелых вывихах и при склонности вывиха стать привычным показано оперативное лечение – кровавая репозиция или артродез.
Кости запястья сочленяются друг с другом плоскими, тугоподвижными межзанястными суставами. Суставы с тыла и с ладони подкреплены мощной системой коротких и прочных связок, и вывихи запястья наблюдаются редко.
Рис. 94. Боковая проекция кистевого сустава в норме (а), при перилунарном вывихе кисти (б), при чресладьевидно-перилунарном вывихе (в), при переломовывихе Де Кервена (г) — по М. В. Громову с соавт. (1977). Различные степени смещения полулунной кости в зависимости от повреждения межзапястного связочного аппарата (3).
Могут быть различные варианты вывиха костей запястья, вовлекающие одну или все кости. Более часты вывихи полулунной кости, затем — ладьевидной и реже — гороховидной. Как большая редкость описан случай тыльного вывиха трапециевидной кости.
Вывихи полулунной кости происходят в тыльную и ладонную сторону (рис. 94). Трудности вправления зависят от разновидности вывиха и повреждения связок. М. В. Громов с соавт. (1977) за 15 лет наблюдали 67 больных с вывихами и переломо-вывихами костей запястья: перилунарных вывихов кисти было 22, чресладьевидно-перилунарных — 30, вывихов полулунной кости — 9, переломо-вывихов Де Кервеиа — 4, чрестрехгранно-перилунарных вывихов кисти — 2. Возраст больных — от 16 до 68 лет.
Распознавание вывиха полулунной кости довольно трудно. По нашим данным, до рентгенологического обследования почти в половине случаев был поставлен неправильный диагноз: растяжение связок, перелом луча, перелом ладьевидной кости и др. При внимательном осмотре и ощупывании запястья можно заметить выступ на ладонной стороне в центре запястья и западение на тыльной, боли при ощупывании этой области и при выпрямлении пальцев. Пальцы полусогнуты и почти неподвижны: часто имеет место парез срединного нерва вследствие сдавления сместившейся костью. Луче-запястный сустав припухший с ладони, движения ограниченны и болезненны.
Решающее значение для распознавания и выбора правильных приемов вправления имеет рентгеновский снимок в двух проекциях, из которых особенно важен снимок в строго боковом положении. При этом обнаруживается расположение кости впереди запястья, с суставной поверхностью, обращенной к кости-трапеции. Существенным признаком является изменение обычной четырехугольной формы полулунной кости (тыльная рентгенограмма) на треугольную.
Согласно единодушному мнению хирургов, вывих полулунной кости должен быть немедленно вправлен путем тяги, противотяги и проталкивания по методу Белера.
Рис. 95. Застарелый окололунный вывих запястья.
а — смещение кисти к тылу; полусогнутое положение пальцев, вдавление в области луче-запястного сочленения; б — схема с рентгенограммы.
Вправление достигается тем легче, чем совершеннее обезболивание и миорелаксация и чем тщательнее выполняются акты вправления.
Анализируя причины неудавшегося вправления, мы почти в каждом из них могли отметить излишнюю поспешность действий хирурга. Если вывих полулунной кости не удается вправить, то не следует откладывать с операцией открытого вправления. При этом рекомендуется предварительное скелетное вытяжение, использование компрессионно-дистракционного аппарата, что обеспечивает атравматичность и успех вправления. Такого мнения придерживается большинство современных хирургов.
После вправления накладывается двухлонгетная гипсовая повязка на 4 нед. Затем вновь делается контрольная рентгенография. Дальнейшее лечение проводится, как при переломе луча. Средняя продолжительность лечения — 4—6 нед.
Из осложнений вывиха полулунной кости наиболее часты случаи сдавления срединного нерва, проявляющиеся синдромом запястного канала. При застарелых вывихах полулунной кости М. В. Громов с соавт. (1977) рекомендуют двухэтапное вправление с использованием дистракционного аппарата собственной конструкции в течение 7—14 дней с последующим открытым вправлением кости. Другие авторы в запущенных случаях рекомендуют удаление кости или артродез запястья.
Нередко полулунная кость сохраняет нормальное положение по отношению к лучу, в то время как остальные кости запястья смещаются косо и к тылу. Это так называемый окололунный вывих костей запястья. Характерный признак данного вывиха — ступенчатая деформация, провал в области луче-запястного сочленения (рис. 95). При свежих, вывихах вправление легко осуществляется при вытяжении и надавливании на соответствующую область запястья.
Показанием к оперативному вправлению вывиха является неудавшееся бескровное сопоставление. Редко наблюдается чресладьевидный вывих полулунной кости, при котором проксимальная половина ладьевидной кости сохраняет нормальное соотношение с полулунной, а остальные кости запястья смещаются по отношению к ним косо кзади. Вправление осуществляется по той же методике, но представляет еще большие трудности удержание правильных соотношений.
Вывих ладьевидной кости
Вывихи и подвывихи ладьевидной кости без перелома наблюдаются редко. Вывихи ладьевидной кости происходят в тыльно-лучевую сторону. Распознавание без рентгенологического обследования затруднено, так как отмечающиеся симптомы (припухлость, сглаженность контуров запястья, ограничение подвижности) наблюдается при всех видах повреждений. Только в первые часы после повреждения можно прощупать болезненный выступ в области анатомической табакерки и заметить отведение кисти и большого пальца в лучевую сторону.
Вывихи ладьевидной кости рекомендуется вправлять под наркозом или внутрикостным обезболиванием. Пользуясь тягой за пальцы и противотягой за локоть, хирург, поставив ногу на табурет, коленом создает упор в запястье. Помощник, тянущий за пальцы, придает кисти крайнее локтевое приведение и ладонное сгибание. Достигнув достаточного растяжения, хирург надавливает на выступающую кость и подталкивает ее к ладони. Получив ощущение удавшегося вправления, хирург постепенно переводит кисть в положение небольшого локтевого приведения и ладонного сгибания и фиксирует руку гипсовыми лонгетами от головок пястных костей до локтя. Сейчас с помощью дистракционных аппаратов вправление осуществляется легче и атравматичнее.
Повязка при вывихе, не осложненном переломом, накладывается на 3—4 нед. Лечебная гимнастика назначается, как только хирург убедится в правильности соотношений костей, проверит состояние кровоснабжения и иннервации кисти, а также удобство гипсовой повязки. После снятия гипсовой повязки уроки лечебной гимнастики продолжаются, назначается физиотерапия в зависимости от течения. Трудоспособность восстанавливается через 5—6 нед. При невправленных и застарелых вывихах рекомендуется хирургическое вмешательство в соответствующих условиях.
В нашей практике дважды встретились вывихи гороховидной кости: у юноши-спортсмена вывих произошел во время борьбы и у молодой женщины — при падении на руку. В первом случае гороховидная кость была смещена в лучевую сторону; повернувшись на 90°, косточка встала ребром, и сочленяющаяся поверхность ее оказалась обращенной к большому пальцу. Вывих очень легко вправился.
Во втором случае гороховидная кость была смещена проксимально и в локтевую сторону. Вывих распознан через две недели при рентгенологическом обследовании. Несмотря на прошедший срок, хирургу удалось вправить вывих.
Изолированных закрытых вывихов других костей запястья и вывихов в межзапястном сочленении мы не наблюдали, и в литературе они почти не отражены. Вывихи в запястно-пястных сочленениях.
Закрытые вывихи в запястно-пястных суставах (за исключением I луча) наблюдаются очень редко.
В 1941 году описано наше наблюдение вывиха II—III—IV и V пястных костей с симптомом сдавления локтевого нерва. Спустя 14 ч после травмы под наркозом вывих легко вправлен с помощью тяги, противотяги и проталкивания кисти в сторону ладони. После вправления вывиха расстройства со стороны нерва прошли. Распознавание вывихов в запястно-пястном суставе нетрудно, если пациенты обращаются к хирургу сразу после травмы, когда заметна характерная ступенчатая деформация. Однако ошибочные диагнозы более часты, чем правильные. Вправление вывиха в запястно-пястном сочленении легко сразу после травмы, а при несвоевременном обращении пациентов приходится вправлять вывих с помощью дистракцинного аппарата или оперативным путем.
При рецидивирующих вывихах рекомендуется оперативное вправление с фиксацией сочленяющихся поверхностей спицей Киршнера.
Вывихи большого пальца
При застарелых вывихах, осложненных стойкими болями и функциональными расстройствами, производится артродез сочленения.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Читайте также:


