Подвздошная часть большеберцовой кости
Одна из распространённых причин болей в коленях — воспаление части подвздошно-большеберцового тракта.
Гид по травмам — это не руководство по самолечению. Его задача — лишь помочь вам разобраться, что могло вызвать травму, какие её основные признаки, и что полезно делать для профилактики. Точно определить проблему и назначить лечение может только врач, а не статья в интернете.
Содержание:
Сегодня же рассмотрим синдром подвздошно-большеберцового (илиотибиального) тракта (англ. iliotibial band syndrome, ITBS), который тоже может стать причиной болезненных ощущений в коленях.
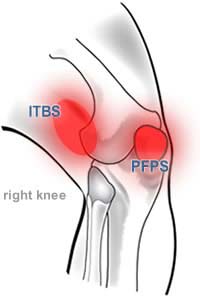
Чтобы лучше понимать, о чём будет идти речь, обратите внимание на анатомические особенности строения коленного сустава, описанные в предыдущей статье.
Подвздошно-большеберцовый тракт представляет собой плотное сухожилие, которое проходит от гребня подвздошной кости вниз по внешней стороне бедра и через коленный сустав, соединяясь с внешней частью коленной чашечки на своём пути и доходя до наружного края большеберцовой кости. Это сухожилие пересекает тазобедренный и коленный суставы, проходя возле наружного мыщелка, а также связывается с двуглавой мышцей бедра и надколенником.
Работа подвздошно-большеберцового тракта и прилегающих мышц обеспечивают движение и стабилизацию коленного сустава во время постановки стопы на землю. Благодаря этому также предотвращается избыточная ротация ноги внутрь при повороте бедра в сторону.
Синдром подвздошно-большеберцового тракта (СПБТ) — беговая травма, вызванная воспалением части подвздошно-большеберцового тракта, что приводит к боли снаружи-сбоку колена. В некоторых случаях боль может локализироваться вверху илиотибиального тракта.
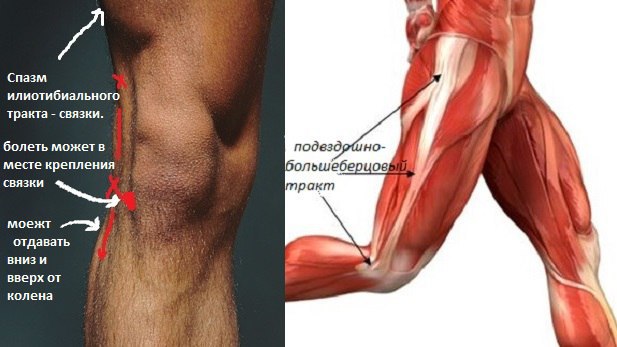
Сама боль при синдроме появляется в результате чрезмерного трения нижней части подвздошно-большеберцового тракта о наружный надмыщелок бедра.
Но этой травме подвержены также хоккеисты, футболисты, велосипедисты, лыжники — представители видов спорта с достаточно высокой нагрузкой на коленные суставы.
От этого синдрома страдают не только спортсмены. Далёкие от спорта люди, ведущие малоактивный способ жизни и, как следствие, имеющие слаборазвитые мышцы ног и недостаточно эластичные фасции, тоже находятся в зоне риска.
В целом, несмотря на достаточно сильную боль в области колена, СПБТ хорошо поддаётся лечению консервативным методом, предполагающим уменьшение тренировочных нагрузок, использование альтернативных нагрузок, а также специальных упражнений для укрепления илиотибиального тракта.
Обычно илиотибиальный тракт начинает болеть через 3–4 минуты после начала пробежки. Сначала может ощущаться небольшая скованность снаружи коленного сустава, которая быстро переходит в резкую боль. Болевые ощущения могут значительно усиливаться на спусках, а в случае хронизации травмы — боль может сохраняться даже в состоянии покоя.
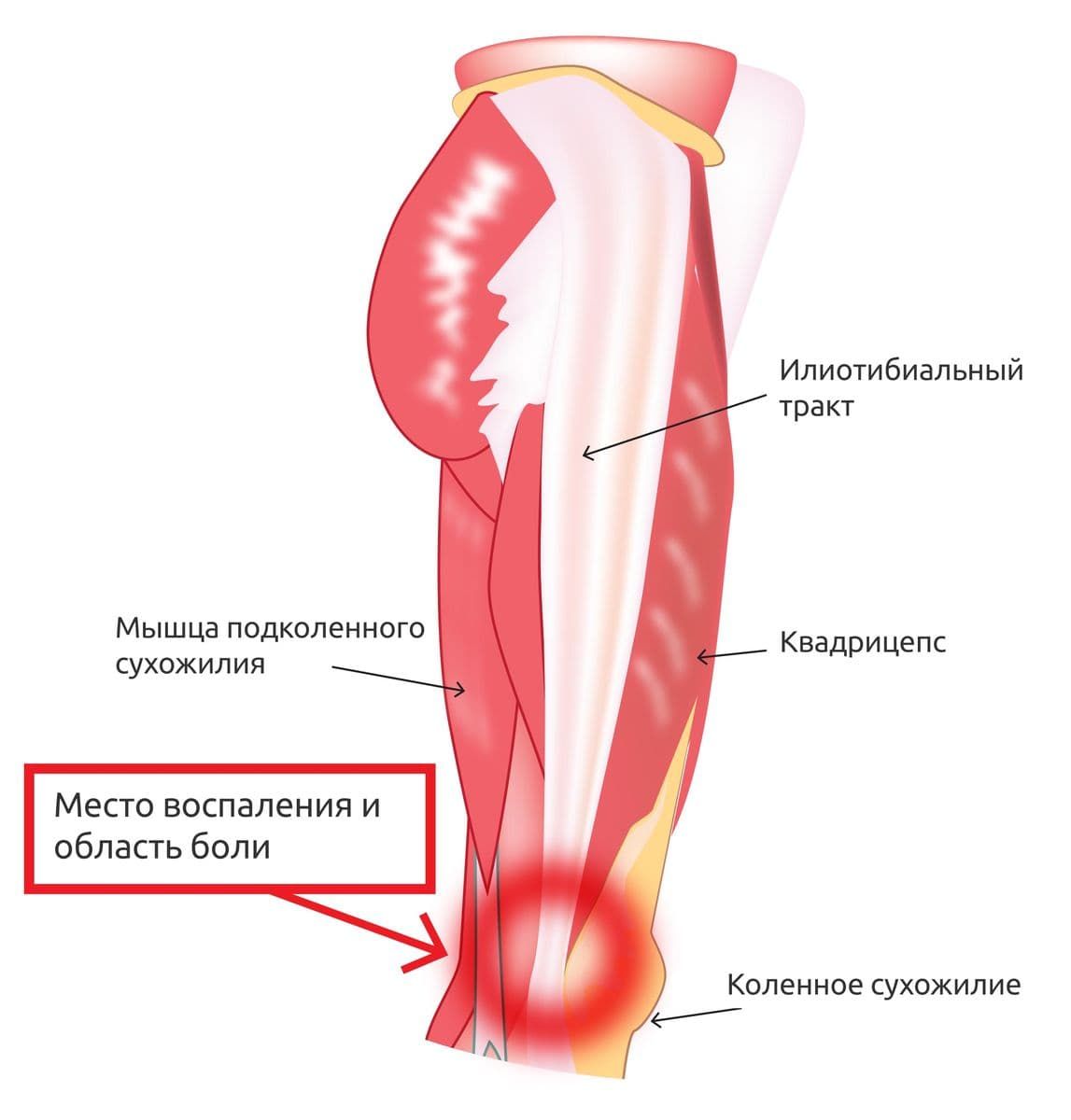
Для диагностики СПБТ используют ряд специальных тестов, например, тест Обера или пробу Нобеля. Однако, для исключения других возможных патологий коленного сустава (разрыв бокового мениска, растяжение боковой коллатеральной связки, пателофеморальный болевой синдром и др.), а также для более точной диагностики состояния прилегающих к области воспаления тканей, часто дополнительно назначают магнитно-резонансную томографию (МРТ).
Как и в случае с пателлофеморальным болевым синдромом, причины появления и развития СПБТ у одних атлетов и отсутствие у других остаются малопонятны.
В ряде исследований с помощью МРТ было показано, что при СПБТ происходит утолщение дальней части илиотибиального тракта из-за хронического воспаления, которое возникает от постоянного его трения о надмыщелок бедренной кости. Во многих случаях наблюдалось также значительное сужение промежутка между илиотибиальным трактом и коленным суставом по сравнению со здоровыми атлетами, а также заполнение его воспалительной жидкостью.
Некоторые исследования показывают существенное влияние на развитие СПБТ некорректной биомеханики бега в связке с перетренированностью. Но, в то же время, у многих бегунов со схожими нарушениями синдром может абсолютно не проявляться.
Факторы, увеличивающие риск появления СПБТ:
- большие беговые объёмы, резкое увеличение километража
- много бега по холмистой местности (особенно спуски)
- недостаточно развитые мышцы: ягодичные, квадрицепсы, разгибатели, сгибатели, отводящие мышцы бедра
- дефекты в строении стопы, плоскостопие
- неправильно подобранные кроссовки
- неправильная биомеханика/техника бега, в том числе ширина шага
- некачественная разминка перед пробежкой.
Как и в случае с пателлофеморальным болевым синдромом, СПБТ, как правило, можно успешно лечить дома. Но в любом случае стоит обратиться к ортопеду-травматологу или к физиотерапевту. Это позволит грамотно спланировать программу реабилитации и постепенно привести работу колена в норму.
Наиболее популярный и успешный подход к реабилитации при СПБТ из описанных в научной литературе — метод Фредериксона (2005).
Острая фаза
Главная задача на этом этапе — исключить всю лишнюю нагрузку на травмированную ногу, чтобы обеспечить ей отдых.
Для уменьшения боли и отёка можно использовать холодные компрессы, прикладывая пакет со льдом (замороженными овощами), обязательно через ткань (!) на 20–30 минут, 2–3 раза на протяжении дня.
При сильной боли часто применяют нестероидные противовоспалительные препараты (аспирин, ибупрофен и др.). Но прежде обязательно проконсультируйтесь с лечащим врачом.
В качестве дополнения можно использовать ультразвуковые методы, включая фоноферез (введение противовоспалительных препаратов через кожу в воспаленную ткань с помощью ультразвука) и ионофорез (вместо ультразвука используется электричество), чтобы помочь уменьшить раздражение в мягких тканях, окружающих колено.
Можно дополнительно фиксировать коленный сустав эластичным бинтом, обеспечивая ему внешнюю поддержку.
Консервативный метод
Лечебно-физкультурные упражнения состоят из комплексов включающих растяжку и укрепление разных групп мышц травмированной ноги.
Обратите внимание, что сам илиотибиальный тракт довольно-таки жёсткий, поэтому не доказана эффективность его растягивания как для лечения, так и для профилактики СПБТ.
Затем переходят к тренировкам с безударной нагрузкой (орбитрек, велосипед) и, наконец, к лёгким беговым тренировкам по ровной не жёсткой поверхности.
Чтобы уменьшить трение илиотибиального тракта о надмыщелок коленного сустава, вначале можно использовать ортез (давящую повязку) для коленного сустава. Также можно применять кинезиотейпирование.
Следует отметить, что ношение ортеза и кинезиотейпирование — это дополняющие методы при лечении, уменьшающие болевые ощущения, и их эффективность в длительной перспективе пока не доказана.
Для ускорения процесса реабилитации при СПБТ рекомендуется использовать глубокий массаж прилежащих тканей: каждый день для профессиональных спортсменов и 2–3 раза в неделю — для любителей.
В качестве альтернативы можно использовать массажный ролл. Обратите внимание, что не следует прокатывать травмированный участок илиотибиального тракта — это только усугубит синдром. В то же время, раскатывание фасции выше и ниже травмированной области, а также раскатывание ягодичных, грушевидных мышц, аддукторов, квадрицепса — определённо даст позитивный результат, поскольку снимая лишнее напряжение с этих мышц, мы сбалансируем и работу тракта.
Лечение СПБТ с помощью хирургического вмешательства используется редко, только в особо тяжёлых случаях.
Для профилактики СПБТ используют целый ряд подходов — от контроля графика тренировок и постепенного наращивания тренировочной нагрузки, до укрепления мышц бедра и других. Могут помочь:
- регулярные тренировки и плавное повышение нагрузок
- оптимизация техники бега
- подходящая спортивная обувь
- качественная разминка перед основной тренировкой
- укрепление мышц бедра, а также мышц стабилизаторов движения коленного сустава.
Для профилактики синдрома необходимо укреплять квадрицепс и ягодичные мышцы с помощью упражнений.
Боковые подъёмы ноги
Исходное положение: лёжа на боку, ноги вместе, травмированная нога сверху; нижнюю руку можно положить под голову.
Напрягите мышцы ноги и поднимите выпрямленную ногу под углом 45 градусов.
Зафиксируйте ногу в этом положении в течение нескольких секунд, медленно опустите ее, не касаясь здоровой ноги.
Внешнее вращение бедра
Исходное положение: лёжа на боку, ноги согнуты в коленях под углом 90 градусов, бедра согните под углом около 60 градусов к телу.
Держа пятки сложенными вместе, а таз прижатым к земле, поднимите колено верхней ноги как можно выше, подержите секунду или две, затем опустите его.
Повторите упражнение 10–15 раз на сторону, сделав 2–3 подхода.
Приседания на одной ноге
Исходное положение: стоя прямо, ноги на ширине плеч, руки опущены.
Переносим вес тела на правую ногу, колено чуть присогнуто. Левую ногу выпрямляем и выносим вперед, оторвав ее от пола. Подаем таз назад и начинаем опускаться в присед, не отрывая пятки рабочей ноги от пола. Руки вытягиваем перед собой в качестве противовеса. Сохраняя баланс, нужно опуститься как можно ниже, стараясь ягодицами коснуться пятки. Не помогая себе левой ногой, вернуться в исходное положение.
Исходное положение: ноги на ширине плеч, на бёдрах либо голенях резиновая лента.
Сделайте шаг влево левой ногой, следом — шаг влево правой ногой. Сделайте шаг вправо правой ногой, подтяните левую ногу — сделав шаг вправо левой ногой. Повторите движение в противоположном направлении (вправо).
Поскольку на появление СПБТ влияет несколько факторов (техника бега, сила мышц бедра, обувь и другие), то, как скоро можно будет возобновить беговые тренировки, зависит от устранения причин появления синдрома, а также от прогресса в укреплении мышц бедра.
В любом случае, на начальном этапе необходимо несколько дней (иногда — недель) воздержаться от беговых нагрузок, пока не пройдёт воспаление снаружи коленного сустава.
Как только начальное воспаление пройдёт, можно начинать работу над укреплением мышц бедра и постепенно добавлять беговые нагрузки.
Полное выздоровление может наступить уже через месяц ежедневных занятий. Причём на протяжении этого периода уже можно бегать: главное, чтобы пробежки были относительно короткими и не приводили вновь к раздражению подвздошно-большеберцового тракта. Иногда для полного восстановления может потребоваться больше времени.
Оттачивайте технику, поддерживайте форму с помощью альтернативных нагрузок, продолжайте укреплять мышцы — и очень скоро вы сможете опять наслаждаться бегом.
Фотографировал Дима Коваленко, показывала упражнения тренер Диляра Букатар.
Кости голени: большеберцовая и малоберцовая кости. Анатомия костей голени. Строение большеберцовой кости. Анатомия малоберцовой кости. Интересные факты.
В данной статье будет рассмотрена анатомия голени (большеберцовая и малоберцовая кости). Большеберцовая кость располагается медиально, а малоберцовая – латерально.
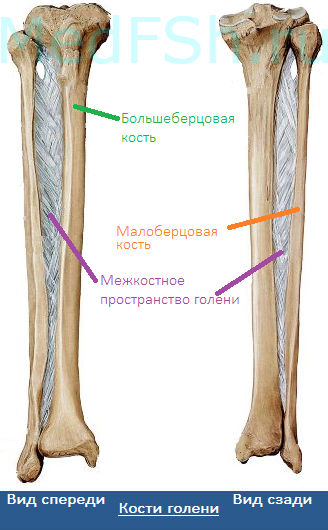
Между данными костями располагается межкостное пространство голени (spatium interosseum cruris). И большеберцовая, и малоберцовая кости – длинные трубчатые кости.
Строение большеберцовой кости
Проксимальный конец имеет:
- Медиальный и латеральный мыщелки (condylus medialis et lateralis) — образуют утолщения.
- Верхнюю суставную поверхность (facies articularis superior) — располагается в верхнем отделе обоих мыщелков, служит для соединения с бедренной костью.
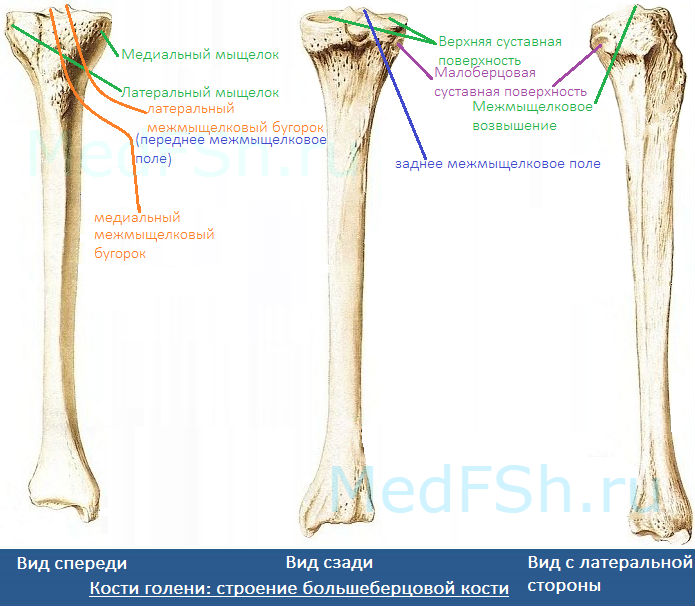
- Межмыщелковое возвышение (eminentia intercondylaris) — располагается сверху на мыщелках. Возвышение, в свою очередь, имеет:
- медиальный межмыщелковый бугорок (tuberculum intercondylare mediale),
- а также латеральный межмыщелковый бугорок (tuberculum intercondylare laterale). Данные бугорки служат для прикрепления крестообразных связок.
- Заднее межмыщелковое поле (area intercondylaris posterior) — находится сзади от медиального межмыщелкового бугорка.
- Переднее межмыщелковое поле (area intercondylare anterior) — располагается впереди латерального межмыщелкового бугорка.
- Малоберцовую суставную поверхность (facies articularis fibularis) – находится ниже латерального мыщелка.
- Медиальную (facies medialis)
- Латеральную (facies lateralis)
- Заднюю (facies posterior)
А также три края:
- Передний край (margo anterior) – самый острый относительно других краев. Верхний отдел данного края утолщается и образуется бугристость большеберцовой кости (tuberositas tibiae).
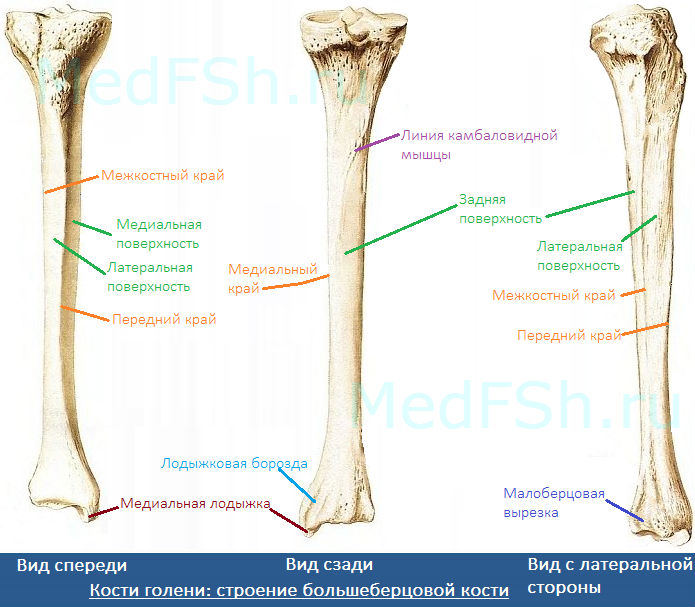
- Межкостный край (margo interosseus) — направляется латерально и ограничивает межкостное пространство.
- Медиальный край (margo medialis) – имеет закруглённую форму.
Тело большеберцовой кости также имеет:
- Линию камбаловидной мышцы (linea m. solei) – располагается в верхней части тела, на задней поверхности, располагается косо.
- Малоберцовую вырезку (incisura fibularis) – находится на латеральной стороне. К ней прилежит дистальный конец малоберцовой кости.
- Лодыжковую борозду (sulcus malleolaris) – располагается на задней поверхности в нижней части кости.
- Медиальную лодыжку (malleolus medialis) – уплощённой формы отросток. На ней можно увидеть суставную поверхность (facies articularis malleoli medialis).
Анатомия малоберцовой кости
Малоберцовая кость – тонкая, тело имеет три поверхности:
- Латеральную поверхность (facies posterior),
- Медиальную поверхность (facies medialis),
- Заднюю поверхность (facies lateralis).
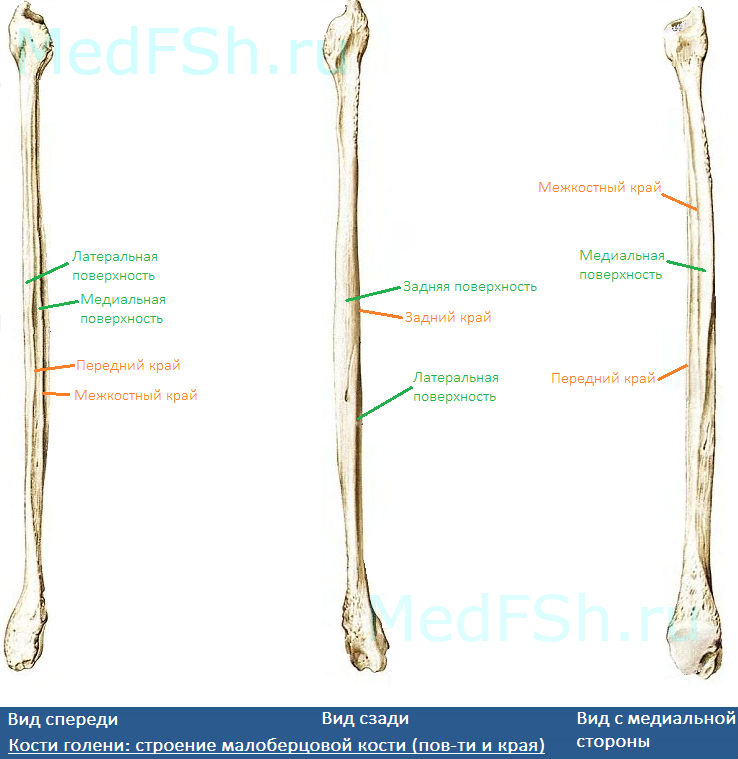
Данные поверхности отграничиваются друг от друга краями:
- Передним краем – самый острый,
- Межкостным краем,
- А также задним краем.
Проксимальный конец имеет:
- Головку малоберцовой кости (caput fibularis).
- Суставную поверхность малоберцовой кости (facies articularis capitis fibulae) – располагается на головке с медиальной стороны.
- Верхушку головки малоберцовой кости (apex capitis fibulae) – суженый конец головки.
- Шейку малоберцовой кости (collum fibulae) – продолжается в тело кости.
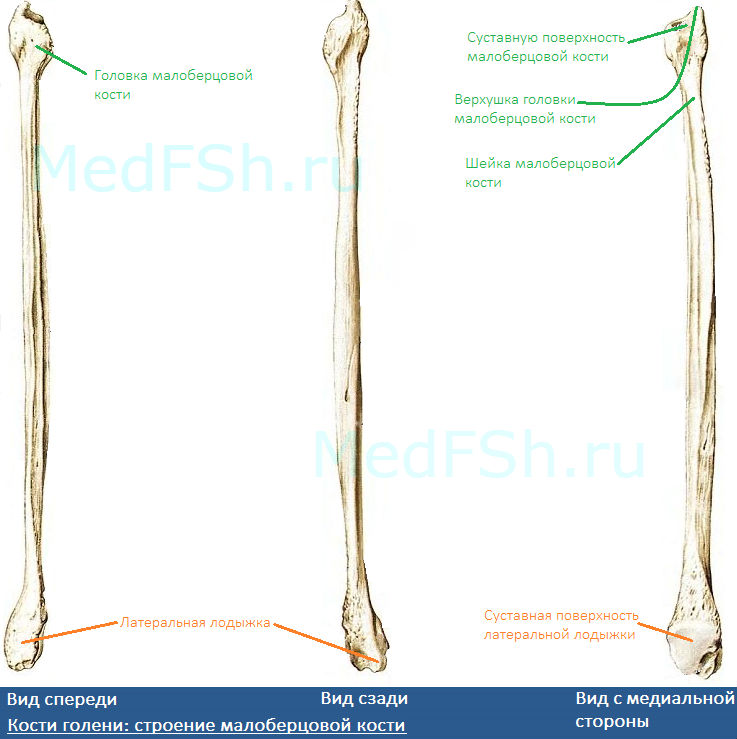
Дистальный конец имеет латеральную лодыжку (malleolus lateralis). На внутренней поверхности лодыжки находится суставная поверхность латеральной лодыжки (facies articularis malleoli lateralis) для соединения с костями стопы.
Интересные факты
Кости голени: малоберцовая и большеберцовая кости имеют интересные особенности:
Большеберцовая кость — самая прочная кость. Она может раздробится при нагрузке на данную кость в 4 тыс. кг! На втором месте находится бедренная кость. Малоберцовая не менее прочная, по некоторым данным может выдержать около 800 кг!
Подвздошная кость – это одна из парных костей тазового кольца. Она соединяется с крестцовым отделом позвоночника с помощью малоподвижного сустава. С её помощью осуществляется крепление нижних конечностей к позвоночному столбу. В нижней латеральной части располагается вертлужная впадина, являющаяся составной частью тазобедренного сустава.
Если подвздошная кость болит, то для постановки точного диагноза потребуется провести несколько обследований. Потенциальными причинами появления болевого синдрома могут стать как патологические изменения в самой кости, так и поражения окружающих тканей. Это могут быть заболевания полости малого таза, опухоли брюшной полости, остеохондроз и изменение осанки, повышение внутрибрюшного давления, повреждения мышц, связок и сухожилий.
В этом материале рассказано про самые распространенные заболевания, которые сопровождаются болевым синдромом в области подвздошной кости. Помимо потенциальных причин рассказано про способы диагностики, клинические проявления, возможности современного эффективного лечения без применения небезопасных фармаколочгеиские препаратов.
Может ли болеть подвздошная кость
Первый и самый важный вопрос: а может ли болеть подвздошная кость, или это отраженные неприятные ощущения? Как определить и к какому врачу обратиться при появлении подобного клинического симптома?
Начнем с первого вопроса: подвздошная кость может болеть сама по себе. Она состоит из плотной ткани костных трабекул, покрытых снаружи надкостницей. В ней располагаются кровеносные сосуды и нервные окончания. Поэтому любые патологические изменения кости с нарушением целостности надкостницы приводят к тому, что человек испытывает серьезный болевой синдром. Среди потенциальных причин можно назвать сильные ушибы с образованием гематомы внутри надкостницы, трещины и переломы кости.
Непосредственно в костной структуре могут возникать разные деформации. Это может быть остеопороз, остеомаляция и остеонекроз. Все три состояния отличаются тем, что происходит распад костной структуры, внутри неё образуются участки разреженного вещества, вымывается кальций. Кость становится хрупкой и подверженной травматическому разрушению даже при небольшой нагрузке.
Еще одна распространённая группа причин, по которым болит непосредственно подвздошная кость – опухолевые процессы. Это могут быть полостные внутрикостные кисты, заполненные кровью и лимфатической жидкостью. Постоянно протекающий в них воспалительный процесс провоцирует отечность ткани надкостницы и боль. Онкологические новообразования довольно быстро метастазируют в расположенные рядом костные структуры. Также не редко встречается и рак самой кости – остеосаркома.
Далее рассмотрим другие потенциальные причины появления болевых ощущений в области подвздошной кости.
Причины, почему болит подвздошная кость
Давайте рассмотрим, почему болит подвздошная кость, если сама по себе она не подвергалась травматическому или иному патологическому воздействию. Чаще всего болит в области подвздошной кости при поражении других структур опорно-двигательного аппарата.
Распространенные причины того, что болит подвздошная кость – это:
- поражения тазобедренного сустава (деформирующий остеоартроз, некроз головки бедренной кости, неправильное её положение в полости вертлужной впадины, искривление нижних конечностей, артрит и т.д.);
- разрушение крестцово-подвздошного сустава (деформирующий остеоартроз, смещение, образование остеофитов, перекос костей таза, симфизит и т.д.);
- патологии пояснично-крестцового отдела позвоночника (дегенеративные дистрофические изменения в межпозвоночных дисках, грыжи, протрузии, смещение тел позвонков относительно друг друга, спондилоартроз, болезнь Бехтерева и т.д.);
- патологические изменения в окружающих кость мышцах, наиболее часто встречается синдром подвздошной и грушевидной мышц (в последнем случае происходит ущемление седалищного нерва, что дает сильнейший болевой синдром);
- повреждения сухожильного и связочного аппарата в области гребня и других поверхностей;
- патологии внутренних органов малого таза и брюшной кости (цистит, колит, вздутие кишечника, аднексит, простатит, камень в мочеточнике и т.д.).
Обнаружить точные причины того, почему болит подвздошная кость, может только опытный доктор с помощью специальных методов обследований.
В первую очередь, если появляются подобные болевые ощущения, на прием нужно обращаться к ортопеду. Этот специалист при первичной осмотре уже сможет исключить ряд заболеваний. Затем он назначит обследования, которые позволят поставить точный диагноз и назначить эффективное и безопасное лечение.
Самостоятельно заниматься диагностикой при подобных клинических проявлениях не стоит. Вы вряд ли в силу субъективного восприятия сможете отличить соматическую патологию кишечника или придатков матки от разрушения самой кости или иррадиации боли из пояснично-крестцового нервного сплетения.
Подвздошная кость болит с правой или с левой стороны
Болит подвздошная кость справа или слева – это не имеет значения для постановки диагноза в принципе. Топография болевых ощущений может лишь указывать на расположение очага патологических изменений.
Например, если болит правая подвздошная кость по причине поражения корешкового нерва на фоне дегенеративного дистрофического разрушения межпозвоночного диска и снижения его высоты. В этом случае диагноз будет: пояснично-крестцовый остеохондроза на стадии протрузии. А вот то, что подвздошная кость болит с правой стороны, будет обозначать, что топография дегенерации межпозвоночного диска находится именно с этой стороны. Соответственно при разработке курса мануальной терапии доктор сделает упор на тщательную проработку именно этого сегмента.
Если болит подвздошная кость слева по причине деформирующего остеоартроза, то диагноз будет составляться соответствующим образом. В карточке больного будет записано, что у него левосторонний деформирующий остеоартроз 1-ой, 2-ой или 3-ей степени.
Если левая подвздошная кость болит по причине поражения органов брюшной полости, то топография патологического процесса имеет значение только в тех случаях, когда поражаются парные органы. Это мочеточники, придатки матки (трубы, яичники). В случает поражения участка толстого кишечника может устанавливаться диагноз воспаление обычной кишки, сигмовидной, подвздошной и т.д.
Не важно, подвздошная кость болит с левой стороны или с правой, постановка точного диагноза потребует детальной диагностики и исключения целого ряда патологических изменений. Поэтому важно как можно быстрее обратиться к врачу при появлении симптомов на ранней стадии заболевания. Это позволит начать своевременное лечение и исключить вероятность развития осложнений.
При появлении неприятных ощущений в области костей таза необходимо обращаться к ортопеду, неврологу, вертебрологу. Эти специалисты смогут разобраться в потенциальных причинах развития болевого синдрома. В случае необходимости они назначат консультацию андролога, гинеколога, гастроэнтеролога, невролога и других узких специалистов.
Диагностика заболеваний
Если болит гребень подвздошной кости справа или слева, то нужно провести тщательную дифференциальную диагностику. Уже в ходе первичного осмотра опытный врач ортопед исключит разные патологические изменения и даст рекомендацию по проведению только тех исследований, которые необходимы в вашем клиническом случае.
Как правило, если гребень подвздошная кость болит, то обследования начинают с:
- проведения рентгенографического снимка обзорного типа (включает в себя все кости таза, пояснично-крестцовый отдел позвоночника и тазобедренный сустав – позволяет исключить деформирующий остеоартроз, разрушение подвздошно-крестцового сустава, травматические поражения костной структуры и т.д.;
- УЗИ внутренних органов брюшной полости и малого таза;
- МРТ обследования всех структур таза.
Если в этом есть необходимость, то проводят такие исследования кишечника, как ректороманоскопия или колоноскопия. Также показана консультация нефролога, гинеколога и уролога.
Если гребень подвздошной кости болит слева, то рекомендуем начинать обследования с рентгенографического снимка пояснично-крестцового отдела позвоночника. Чаще всего такая локализация болевых ощущений присуща остеохондрозу и его осложнениям. А при правосторонней локализации и остром болевом синдроме, сопровождающемся тошнотой и головокружением рекомендуем как можно быстрее обратиться на приём к хирургу. Это может быть приступ острого аппендицита.
Лечение боли в области подвздошной кости
Сама по себе боль не является заболеванием. Это всего лишь клинический симптом, который указывает на развитие того или иного патологического изменения в тканях. Поэтому, если болят подвздошные кости таза, то необходимо сначала установить точный диагноз и только после этого начинать проводить лечение.
Очень часто пациенты жалуются на то, что болит подвздошная кость слева при ходьбе, для опытного мануального терапевта иди ортопеда это означает, что патологию нужно искать либо в опорном механизме, либо в мышечном каркасе. Поскольку болевые ощущения возникают исключительно при ходьбе, то обследуют тазобедренный и подвздошно-крестцовый сустав, грушевидную и подвздошную мышцу.
После постановки диагноза деформирующий остеоартроз 1 – 2 стадии назначается курс мануальной терапии. Он может включать в себя:
- остеопатию – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения хрящевой синовиальной ткани;
- массаж – достигается расслабление чрезмерно напряженных мышц и восстанавливается капиллярное кровоснабжение пораженных участков;
- лечебную гимнастику – запускается усиленный обмен веществ, восстанавливается диффузное питание хрящевой ткани;
- кинезиотерапию – необходима для восстановления тонуса окружающих сустав мышц;
- физиотерапию – для ускорения регенерационных процессов;
- иглоукалывание – для воздействия на биологически активные точки на теле человека для активации скрытых резервов организма для запуска процесса восстановления.
- также может быть показана лазерная терапия, электромиостимуляция и многие другие методики.
Очень важно своевременно начинать лечение синдрома грушевидной мышцы. В её толще проходит туннель, в котором располагается седалищный нерв. Это самый крупный нерв, отвечающий за иннервацию нижних конечностей. Если синдром грушевидной мышцы не лечить, то в области туннеля будет образовываться рубцовые деформации ткани. Седалищный нерв будет подвергаться постоянному давлению. Это может запустить процесс атрофии нервного волокна. При нарушении иннервации восстановить её будет очень сложно.
Не используйте для лечения боли в области подвздошной кости нестероидные противовоспалительные препараты. Они причиняют вред здоровью. В первую очередь они подавляют воспалительный процесс и тем самым маскируют течение и прогрессирующе развитие основного заболевания. Также огни негативно сказываются на системе кроветворения. Снижают продукцию эритроцитов и увеличивают время агрегации тромбоцитов. Нестероидные противовоспалительные препараты при длительном приеме способы разрушать костную и хрящевую ткань. Поэтому не стоит ими злоупотреблять. Выпейте таблетку обезболивающего средства только в том случае, если прямо сейчас нет возможности обратиться к врачу. И постарайтесь попасть на прием к специалисту в ближайшее время.
Имеются противопоказания, необходима консультация специалиста.
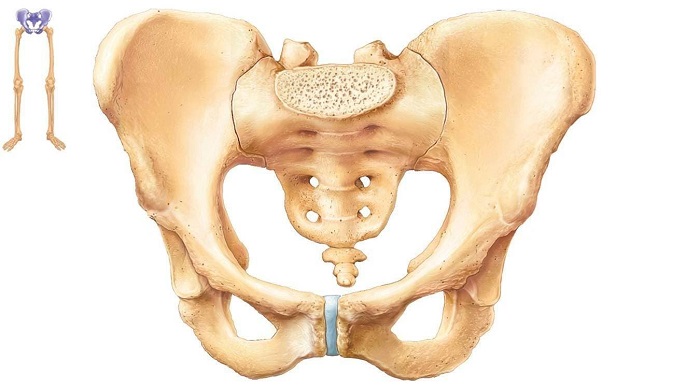
Важной частью скелета человека является правая и левая подвздошная кость, которые располагаются в верхних отделах тазовой кости. Это парная структура, причем обе ее составляющие симметричные – имеют одинаковые размеры, форму. Подробно изучая тело подвздошной кости, важно понимать, что в случае перелома происходит массивное внутреннее кровоизлияние, а на коже проявляется обширная гематома. Характерная патология больше свойственна детям, требует немедленного врачебного участия.
Что такое подвздошная кость
Если изучать анатомию человека, необходимо уточнить, что это одна из самых крупных костей человеческого скелета – тазобедренного сустава. По своей конструкции кость подвздошная является парной, массивной, симметричной. Рельеф этого элемента скелета обусловлен мышцами, конструктивно имеется несколько характерных отделов различных размеров, плотности.
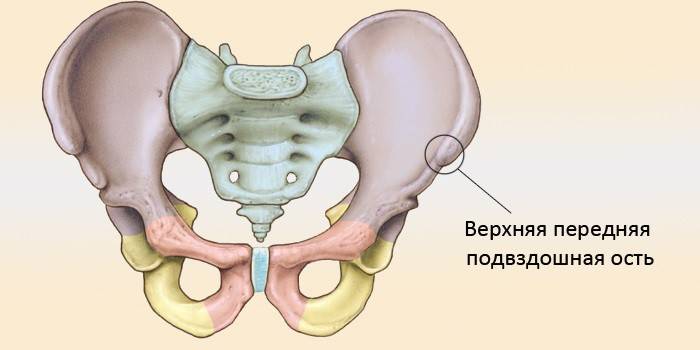
Где находится
Кость подвздошная располагается в верхних отделах тазовой кости, находится в составе вертлюжной впадины и считается парной. Это так называемая опора скелета, является верхней границей подвздошной области. Кость подвздошная образует тазовый отдел скелета человека, а при желании этот структурный элемент можно прощупать общедоступным методом пальпации.
Строение
Правый и левый сегменты с обеих сторон крепятся к крестцу, конструктивно имеют закругленные верхушки. Нижняя часть заметно утолщена и укорочена, и в медицине называется телом кости подвздошной, которое совместно с лобковым и седалищным элементами образуют верхнюю часть вертлужной впадины. К телу крепятся бедренная и крестцовая кости.
В верхней части кости подвздошной идет расширение, которое как раз и образует крыло подвздошной кости. Это более хрупкая структура. Ее внешний изогнутый край получил название подвздошный гребень, имеет форму выступа, а ниже находится седалищная вырезка. Вогнутая часть крыла формирует подвздошную ямку, выпуклая – поверхность ягодиц, а в задней области внутри сосредоточено место сочленения крестца и тазовой кости, которое получило название ушковидная поверхность.
- Рисовая каша с тыквой: рецепты с фото
- Кольпоскопия шейки матки, что это такое
- Яблочный уксус польза и вред для организма человека
Болит подвздошная кость
Поскольку структура подвержена систематическому сдавливанию, открыта для прямых ударов, врачи не отрицают частые клинические картины переломов у пациентов разной возрастной категории. Если характерная бугристость начинает болеть, требуется немедленно обратиться к специалисту, своевременно определить этиологию патологического процесса. Возникает острый болевой синдром не только по причине перелома костных структур, врачи делают акцент и на других патогенных факторах. Восстановление целостности поврежденных тканей – длительный процесс.
- злокачественные опухоли;
- остеомиелит;
- туберкулез;
- метаболические болезни костей;
- врожденное нарушение синтеза коллагена;
- возрастные изменения организма;
- болезнь Педжета;
- длительный постельный режим;
- хронические заболевания крови.
При резкой боли с правой стороны кости подвздошной тоже речь идет об обширной патологии, которая может вызывать и другие симптомы, например, снижение подвижности конечностей, смещение костных структур области тазобедренного сустава с дальнейшим дискомфортом, уверенным продвижением пациента к инвалидности. Причины, почему некогда крепкая правая структура может болеть, следующие:
- заболевания крови, например, лейкоз, поражение костного мозга, миеломная болезнь;
- дефицит минеральных веществ, как вариант – витамина Д;
- следствие травмы;
- продолжительный прием медицинских препаратов – синтетических гормонов;
- избыточная секреция кортизола;
- преклонный возраст пациента;
- профессиональные занятия спортом;
- грыжи межпозвоночных дисков;
- остеохондроз;
- онкология.
Перелом подвздошной кости
Одна из причин, что может вызывать боль характерной области, - перелом. Это следствие аномального сдавливания костных структур, результат получения прямого удара. В такой клинической картине происходит масштабное кровоизлияние, на коже появляется обширная гематома синего оттенка. Происходит нарушение функций опорно-двигательного аппарата, мышцы передней стенки брюшины патологически напряжены. Другие признаки характерного недуга представлены ниже:
- резкая боль при попытке пошевелить ногой;
- нарушение функций правой или левой ноги в зависимости от локализации очаг патологии;
- сильный отек поврежденных тканей, специфическая припухлость.
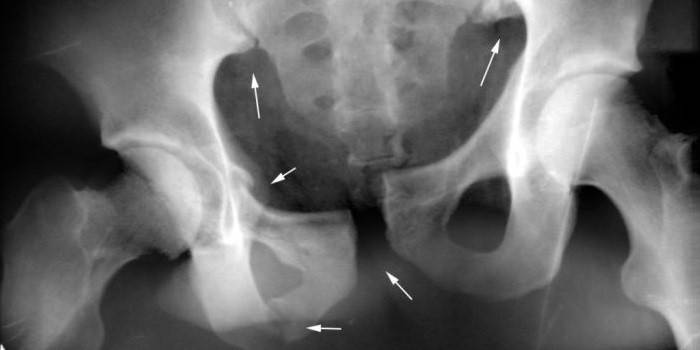
При подозрении на перелом выполнять какие-либо мероприятия в домашних условиях не рекомендуется. Пациента в срочном порядке требуется доставить в больницу на спине, при этом под колени предупредительно положить валик на высоту 15-20 см. При отсутствии смещения больному выполняют местную анестезию (вводят иглу с обезболивающим в зону поражения), на ногу надевают специальную фиксирующую шину, рекомендуют на ближайшие 3-4 недели постельный режим. При смещении – общий наркоз и операция.
- Инструкция по применению Флуимуцила для ингаляций
- Польза чеснока - применение для лечения. Полезные свойства чеснока для здоровья человека
- На какой день цикла сдавать прогестерон
Рак подвздошной кости
Определить такое заболевание можно только после комплексного исследования. Пациент должен наблюдаться в стационаре, врачами же производится ряд процедур для постановки окончательного диагноза. Среди таковых МРТ, КТ, рентген, общий и биохимический анализ крови, биопсия, позитронно-эмиссионная томография. Пациент жалуется на постоянную боль в правой или левой области кости подвздошной, которая при движении только усиливается. При столь обширном поражении требуется немедленная диагностика и лечение, клинический исход неблагоприятный.
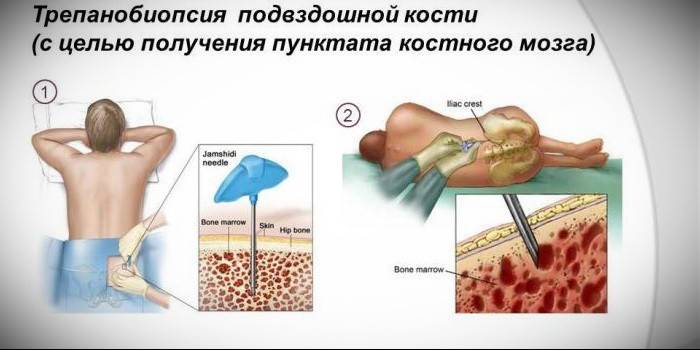
Трепанобиопсия кости подвздошной
Если у человека ни один месяц болит характерная зона, необходима помощь медиков, а начинать лучше с полного обследования. При подозрении на онкологию в обязательном порядке должна применяться трепанобиопсия подвздошной кости, которая подтверждает факт присутствия злокачественного новообразования. Указанный инвазивный метод диагностики используется, если после пункции не удалось получить достаточное количество костного мозга для исследования на предмет преобладания раковых клеток.
Для забора биологического материала используется тонкая игла диаметром до 3 мм, которая на конце имеет спиралевидную форму, позволяющую срезать костную ткань. Прокол выполняется в зоне подвздошного гребня, предварительно дезинфицируется спиртовым составом и йодом. Процедура проводится под местной анестезией, а врачи специально для этих целей задействуют 2% раствор новокаина. После забора биологического материала может образоваться пустота, которая в скором времени восстанавливается за счет регенерации поврежденных тканей.
Лечение
Зная, где находится подвздошная область, врачи могут предположить диагноз, но окончательно его поставить способны после комплексного обследования. Лечение назначается в зависимости от характера патологии с учетом индивидуальных особенностей каждого организма. Ели очагом патологии является подвздошно-лобковое возвышение и его перелом, пациенту показана местная анестезия и срочная госпитализация. При смещении поврежденных костных структур прогнозы менее благоприятные, требуется немедленное хирургическое вмешательство – репозиция (сопоставление обломков).
Особенности интенсивной терапии при переломах кости подвздошной со смещением или без включают длительный период реабилитации. Для пациента это строгий постельный режим продолжительностью не менее 45 суток, курс массажа, физиотерапевтические процедуры, лечебная физкультура. Если речь не идет о нарушении целостности кости и травмах, схема лечения полностью зависит от поставленного врачом диагноза. Терапевтические мероприятия могут быть следующими:
- При заболеваниях крови и прогрессирующей онкологии показано срочное хирургическое вмешательство, далее курс химиотерапии;
- При повышенных физических нагрузках и профессиональным спортсменам требуется снизить чрезмерную активность, пройти курс массажа, ЛФК, лечебную физкультуру.
- При поражении суставов и соединительной ткани требуется курс регенерирующих препаратов, ЛФК, электрофорез, а при межпозвоночной грыже показана операция по ее удалению.
- При дефиците минеральных веществ, возрастных изменениях кости показано симптоматическое лечение с обязательным применением поливитаминных комплексов.
- Если причина патологии в длительном приеме гормональных препаратов, требуется немедленная коррекция предписанной дозы, заместительная терапия.
В любом случае, кость подвздошная нуждается в своевременной реабилитации, поэтому не стоит терпеть боль характерной зоны, даже если она по характеру тупая или возникает периодически. Необходимо сразу обследоваться, определить характер преобладающей патологии, устранить провоцирующий фактор и в полном объеме пройти реабилитационный курс с обязательным участием физиотерапевтических процедур.
Читайте также:


