Поражение легких при внутриутробных инфекции
Внутриутробные инфекции — инфекционно-воспалительные заболевания плода и детей раннего возраста, которые возникают в антенатальный (дородовый) и (или) интранатальный (собственно родовой) периоды при вертикальном инфицировании от матери.
В 80% случаев ВУИ осложняет здоровье ребенка разнообразными патологическими состояниями и пороками развития различной степени тяжести. По результатам аутопсии определяется, что в каждом третьем случае перинатальная инфекция была основной причиной летального исхода новорожденного, сопутствовала или осложняла течение основного заболевания.
Многолетние исследования показывают, что дети первых лет жизни, перенесшие внутриутробную инфекцию, обладают более слабыми иммунными возможностями и в большей степени подвержены инфекционным и соматическим заболеваниям.
Причины и факторы риска
Основной источник инфекции при ВУИ, как уже было отмечено, – мать, от которой возбудитель в анте- и (или) интранатальный период проникает в организм плода (вертикальный механизм передачи).
Возбудителями внутриутробной инфекции могут выступать бактерии, грибы, простейшие, вирусы. Согласно статистическим данным, первое место в структуре внутриутробных инфекций занимают бактериальные заболевания (28%), на втором месте – хламидийная и ассоциированные с ней инфекции (21%).
Прогноз внутриутробной инфекции улучшается по мере увеличения срока беременности, на котором произошло инфицирование.
Инфекционные агенты, наиболее часто являющиеся причинами внутриутробной инфекции:
- вирусы краснухи, простого герпеса, ветряной оспы, гепатита В и С, гриппа, аденовирусы, энтеровирусы, цитомегаловирус;
- патогенные бактерии (эшерихии, клебсиеллы, протей и другие колиформные бактерии, стрептококки группы В, Haemophylus influenzae, альфа-гемолитические стрептококки, неспорообразующие анаэробы);
- внутриклеточные возбудители (токсоплазма, микоплазма, хламидия);
- грибы рода кандида.
Факторы риска внутриутробной инфекции:
- хронические заболевания урогенитальной сферы у матери (эрозивное поражение шейки матки, эндоцервицит, кольпит, вульвовагинит, киста яичников, уретрит, цистита, пиело- и гломерулонефрит и др.);
- заболевания инфекционного характера, перенесенные матерью во время беременности;
- длительный безводный период.
Факторы, косвенно свидетельствующие о возможном внутриутробном инфицировании:
- отягощенный акушерский анамнез (самопроизвольное прерывание беременности, бесплодие, мертворождение, рождение детей с множественными пороками развития);
- многоводие, наличие в околоплодных водах включений и примесей;
- лихорадка, не сопровождающаяся признаками воспаления в какой-либо системе органов, развившаяся у матери во время беременности или в родах;
- рождение недоношенного ребенка раньше установленного срока родов;
- задержка внутриутробного развития ребенка;
- оценка по шкале Апгар 0–4 балла на 1-й минуте жизни ребенка с сохранением неудовлетворительных показателей или ухудшением оценки к 5-й минуте жизни;
- лихорадка новорожденного неясной этиологии.
Формы заболевания
В зависимости от срока беременности, на котором произошло инфицирование, различают:
- бластопатии – реализуются в течение первых 14 суток беременности;
- эмбриопатии – появляются в период от 15 суток беременности до 8 недель;
- фетопатии – развиваются после 9 недель беременности (ранние фетопатии – с 76-х по 180-е сутки беременности, поздние фетопатии – со 181-х суток беременности до момента родов).
Внутриутробная инфекция, развившаяся в первые 2 недели беременности, чаще всего приводит к гибели зародыша (замершая беременность) или формированию тяжелых системных пороков развития, сходных с генетическими аномалиями развития. Самопроизвольное прерывание беременности, как правило, происходит спустя 2-3 недели от момента инфицирования.
Поскольку в эмбриональном периоде осуществляется закладка всех органов и систем, развитие ВУИ на этих сроках приведет к гибели эмбриона или так же, как и в предыдущем случае, к формированию пороков развития различной степени тяжести.
Согласно статистическим данным, первое место в структуре внутриутробных инфекций занимают бактериальные заболевания (28%), на втором месте – хламидийная и ассоциированные с ней инфекции (21%).
Фетопатии имеют ряд характеристик:
- врожденные пороки реализуются только в тех органах, формирование которых не было завершено на момент рождения ребенка;
- инфекционные процессы чаще носят генерализованный (распространенный) характер;
- инфекция нередко сопровождается развитием тромбогеморрагического синдрома;
- морфологическое и функциональное созревание органов происходит с отставанием.
Всемирной организацией здравоохранения (МКБ-10) предложена обширная классификация внутриутробных инфекций, основными формами которых являются:
- врожденные вирусные болезни;
- бактериальный сепсис новорожденного;
- другие врожденные инфекционные и паразитарные болезни;
- омфалит новорожденного с небольшим кровотечением или без него;
- другие инфекционные болезни, специфичные для перинатального периода.
В данной классификации отдельно вынесены разделы, предполагающие возможность постановки диагноза неуточненной вирусной, бактериальной и паразитарной ВУИ.
Симптомы
Зачастую внутриутробные инфекции не имеют характерной симптоматики, поэтому заподозрить их наличие позволяют неспецифические признаки инфекционно-воспалительного процесса у новорожденного (отмечена их схожесть при ВУИ, провоцируемых различными возбудителями):
- снижение или отсутствие аппетита;
- значительная потеря веса (снижение массы тела более чем на 10% от исходной массы при рождении);
- повторное снижение веса, плохое восстановление массы тела (медленный набор, незначительные прибавки);
- воспаление кожи и подкожно-жировой клетчатки (склерема);
- вялость, сонливость, апатичность;
- серовато-бледное окрашивание кожных покровов, анемичные слизистые оболочки, возможны желтушное окрашивание кожи и слизистых, иктеричность склер;
- отечный синдром различной степени выраженности и локализации;
- дыхательные расстройства (одышка, кратковременные эпизоды остановки дыхания, вовлечение в акт дыхания вспомогательной мускулатуры);
- диспепсические нарушения (срыгивания, в том числе обильные, фонтаном, неустойчивый стул, увеличение размеров печени и селезенки);
- симптомы вовлечения сердечно-сосудистой системы (тахикардия, снижение артериального давления, отечность или пастозность, цианотичное окрашивание кожи и слизистых, мраморность кожи, похолодание конечностей);
- неврологическая симптоматика (гипер- или гипотонус, дистония, снижение рефлексов (в том числе ухудшение сосательного рефлекса);
- изменения формулы крови (лейкоцитоз, ускорение СОЭ, анемия, снижение числа тромбоцитов).
Признаки внутриутробной инфекции чаще манифестируют в первые 3 суток жизни новорожденного.
Диагностика
При диагностике ВУИ учитываются данные анамнеза, лабораторных и инструментальных методов исследования:
- общий анализ крови (выявляются лейкоцитоз с нейтрофильным сдвигом влево, ускорение СОЭ);
- биохимический анализ крови (на маркеры реакции острой фазы – С-реактивный белок, гаптоглобин, церулоплазмин, плазминоген, альфа-1-антитрипсин, антитромбин III, С3-фракцию комплемента и др.);
- классические микробиологические методики (вирусологическая, бактериологическая);
- полимеразная цепная реакция (ПЦР);
- метод прямой иммунофлюоресценции с помощью моноклональных антител;
- иммуноферментный анализ (ИФА) с количественным определением специфических антител классов IgМ, IgG;
- УЗИ органов брюшной полости, сердца, головного мозга.
Лечение
Лечение внутриутробной инфекции комплексное, состоит из этиотропного и симптоматического компонентов:
- противовирусные, противопаразитарные, противогрибковые или противомикробные препараты;
- иммуномодуляторы;
- дезинтоксикационные средства;
- жаропонижающие препараты.
Возможные осложнения и последствия
Исходы беременности при ВУИ:
- внутриутробная гибель плода;
- мертворождение;
- рождение живого жизнеспособного или живого нежизнеспособного (при пороках развития, несовместимых с жизнью) ребенка с признаками внутриутробного инфицирования.
В 80% случаев ВУИ осложняет здоровье ребенка разнообразными патологическими состояниями и пороками развития различной степени тяжести.
Осложнения внутриутробной инфекции:
- пороки развития внутренних органов;
- вторичный иммунодефицит;
- отставание ребенка от сверстников в физическом и психическом развитии.
Прогноз
При своевременной диагностике и комплексном лечении внутриутробной инфекции, возникшей на поздних сроках, прогноз в целом благоприятный (прогноз улучшается по мере увеличения срока беременности, на котором произошло инфицирование), хотя является сугубо индивидуальным.
Вероятность благоприятного исхода заболевания зависит от множества характеристик: вирулентности возбудителя, его типа, способа инфицирования, наличия сопутствующей патологии и отягчающих факторов со стороны матери, функционального состояния организма беременной и т. д.
При возникновении ВУИ на ранних сроках прогноз, как правило, неблагоприятный.
Согласно результатам некоторых исследований, инфицирование выявляют приблизительно у 50% доношенных и у 70% недоношенных детей.
Профилактика
Профилактика развития ВУИ состоит в следующем:
- профилактика инфекционных заболеваний матери (санация очагов хронического воспаления, своевременная вакцинация, скрининговое обследование беременных женщин на наличие ТОRCH-инфекций);
- антибактериальная или противовирусная терапия беременных при развитии острого или обострении хронического инфекционного воспаления;
- обследование новорожденных от матерей из групп высокого риска;
- ранняя вакцинация новорожденных.
Видео с YouTube по теме статьи:

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Внутриутробная пневмония – воспаление легочной ткани, возникшее антенатально, сопровождающееся развитием клинических проявлений в первые 72 часа жизни ребенка. Проявляется выраженной дыхательной недостаточностью, явлениями респираторного дистресс-синдрома, интоксикацией, неврологическими нарушениями вследствие отека мозга и др. Внутриутробная пневмония диагностируется рентгенологически, лабораторные исследования позволяют выявить конкретного возбудителя инфекции. Показана этиотропная терапия (антибиотики, противовирусные препараты и др.), кислородотерапия, коррекция симптомов полиорганной недостаточности.
Общие сведения
Внутриутробная пневмония – одна из наиболее часто встречающихся патологий в структуре внутриутробных инфекций. Примерно 30% всех внутриутробных пневмоний протекает в виде локализованных форм, в остальных случаях воспаление легких у новорожденных возникает в рамках генерализованной внутриутробной инфекции. В настоящее время внутриутробные пневмонии продолжают представлять опасность. Средний показатель заболеваемости – около 2 случаев на 1000 новорожденных, также на долю заболевания приходится до 80-90% младенческой смертности. Отдельный акцент делается на внутриутробной пневмонии, вызванной условно-патогенной флорой. Во-первых, оппортунистическим микроорганизмам, как правило, не уделяется должного внимания. Во-вторых, именно они часто остаются резистентными к терапии.
Внутриутробная пневмония остается актуальной проблемой современной педиатрии. Даже будучи успешно вылеченной, болезнь наносит серьезный удар по детскому иммунитету. Впоследствии любая простуда легко может осложняться пневмонией. Если диагностика была запоздалой, высок риск развития осложнений, опасных для жизни (плеврит, сепсис и др.). Часто у детей, перенесших внутриутробную пневмонию, развивается спаечный процесс в плевре, что ведет к хронической дыхательной недостаточности с неизбежной инвалидностью.

Причины внутриутробной пневмонии
Внутриутробная пневмония одинаково часто вызывается бактериями и вирусами, реже – бактериально-вирусными ассоциациями и грибами. Бактерии, наиболее часто являющиеся причинами инфекции, – стрептококк, стафилококк, энтерококк, кишечная палочка, микоплазма и др. Вирусная внутриутробная пневмония развивается, как правило, при участии вирусов TORCH-группы, вирусов гриппа и др. Грибковая этиология связана с грибами рода Candida. Особую роль играют ИППП, которые также могут быть причиной заболевания. Встречается также врожденная сифилитическая пневмония.
Помимо причин заболевания, существует множество факторов риска, способствующих развитию внутриутробной пневмонии. Отдельно выделяют факторы риска со стороны матери и со стороны плода. К акушерско-гинекологическим патологиям, повышающим вероятность развития заболевания, относятся аборты и выкидыши в анамнезе женщины, патологии родов, гестозы и хронические заболевания малого таза, в том числе вследствие широкого применения внутриматочных контрацептивов. К факторам риска со стороны плода относится недоношенность и низкая масса ребенка при рождении, воспалительные процессы в плаценте и фетоплацентарная недостаточность.
Существует два пути заражения плода – восходящий и гематогенный. Первый из них подразумевает наличие у матери инфекции внутренних половых органов, чаще бактериальной природы. Гематогенный путь инфицирования – это трансплацентарное проникновение возбудителя через пупочную вену в кровь плода, характерное в большей степени для внутриутробной пневмонии вирусной этиологии. Независимо от ворот инфекции, микроорганизм попадает в кровь плода и уже оттуда достигает легочной ткани. Поскольку в утробе матери ребенок не дышит воздухом, инфекционный агент остается в тканях бессимптомно до момента родов. С первых вдохом кровоснабжение в легких резко возрастает. Именно этот момент является пусковым, и внутриутробная пневмония начинает проявляться клинически.
Классификация внутриутробных пневмоний
Этиологически выделяют бактериальную, вирусную и грибковую внутриутробную пневмонию, иногда встречаются бактериально-вирусные инфекции. По степени тяжести заболевание делится на легкую, средней тяжести и тяжелую формы. В зависимости от момента заражения внутриутробная пневмония бывает врожденной и интранатальной, когда инфицирование происходит в момент прохождения плода по родовым путям. Течение заболевания может быть острым и затяжным, с осложнениями и без. Различают легочные осложнения в виде пневмоторакса, ателектаза, абсцедирования легкого, а также внелегочные осложнения, основными из которых являются менингит, поражение оболочек сердца и сепсис. Отдельно выделяют 3 степени дыхательной недостаточности.
Симптомы внутриутробной пневмонии
Часто развиваются осложнения со стороны легких, такие как пневмоторакс, ателектаз легкого, респираторный дистресс-синдром, абсцессы легкого, сепсис. Внутриутробная пневмония редко встречается как локализованное заболевание. В связи с этим всегда имеются другие, внелегочные симптомы внутриутробных инфекций: со стороны нервной, сердечно-сосудистой, пищеварительной системы, органов слуха и зрения. У недоношенных детей заболевание протекает тяжелее, вероятность осложнений всегда выше.
Неврологическая симптоматика представлена запрокидыванием головы назад, повышением или снижением мышечного тонуса. Среди осложнений – менингит, который особенно часто встречается при микоплазменной внутриутробной пневмонии. Неврологические расстройства связаны в первую очередь с отеком мозговых оболочек, причиной которого является дыхательная недостаточность. Примерно у половины заболевших детей диагностируются гастроинтестинальные нарушения, в частности, срывания и позывы на рвоту, метеоризм, парез кишечника. Таким образом, при внутриутробной пневмонии речь часто идет о полиорганной недостаточности, основные причины которой – генерализация инфекции и общее нарушение кровообращения.
Диагностика внутриутробной пневмонии
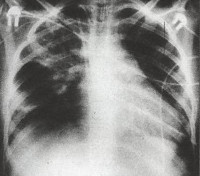
Дыхательная недостаточность легко выявляется при физикальном осмотре ребенка. На рентгенограмме легких заметно усиление легочного рисунка, перибронхиальные изменения, многочисленные очаги инфильтрации легочной ткани. Изменения на рентгенограмме сохраняются до месяца с момента начала острой фазы внутриутробной пневмонии. В тяжелых случаях инфекции возможно отсутствие признаков заболевания по данным рентгенографии легких в течение первых трех дней.
Лабораторная диагностика внутриутробной пневмонии включает общий и биохимический анализ крови, мазок из зева на флору, микробиологическое исследование трахеобронхиального аспирата, анализ отделяемого из полости носа. Анализ крови позволяет выявить признаки воспалительного процесса, анемию разной степени, гипербилирубинемию и др. Обязательно проводятся серологические исследования (ИФА-диагностика) для обнаружения различных классов антител к конкретным возбудителям. В отношении диагностики вирусной этиологии внутриутробной пневмонии эффективен метод ПЦР. Необходимо выявление первичного очага инфекции у матери.
Лечение внутриутробной пневмонии
Лечение проводится в отделении интенсивной терапии или реанимации новорожденных. В зависимости от выраженности дыхательной недостаточности используются различные методы кислородной поддержки: кислородная маска, ИВЛ. Этиотропная терапия внутриутробной пневмонии – антибиотики, противовирусные, противогрибковые препараты – может назначаться эмпирически, либо подбираться исходя из других признаков, патогномоничных для конкретных внутриутробных инфекций (краснуха, токсоплазмоз, хламидиоз и др.). Список антибиотиков ограничен возрастом, противопоказано применение препаратов аминогликозидного ряда.
Недоношенным детям обязательно назначение сурфактантов, способствующих развитию легочной ткани и расправлению спавшихся альвеол. Санация трахеобронхиального дерева проводится практически всем детям, частота регулируется тяжестью состояния. Проводятся дегидратационные мероприятия, детоксикация солевыми растворами, коррекция ацидоза, анемии, нарушений свертываемости крови, симптоматическая терапия. Переливание эритроцитарной массы осуществляется по показаниям. По окончании острой фазы внутриутробной пневмонии показана физиотерапия.
Прогноз внутриутробной пневмонии определяется конкретной нозологией и тяжестью состояния. Заболевание было и остается одной из основных причин детской смертности. Более благоприятное течение отмечается при внутриутробной пневмонии стафилококковой этиологии (кроме золотистого стафилококка) и вирусного генеза. Частота летального исхода выше в случае инфицирования энтерококками, кишечной палочкой, микоплазмой, золотистым стафилококком; особенно опасны бактериально-вирусные ассоциации. Также уровень смертности повышается в случае развития осложнений, в частности, сепсиса.
Первичная профилактика внутриутробной пневмонии сводится к определению возможных факторов риска заболевания у беременной женщины. Это обеспечит высокую настороженность и готовность медицинского персонала к реанимационным мероприятиям непосредственно в родовом зале. Также необходима своевременная диагностика внутриутробных инфекций, поскольку клиника многих из них включает поражение легких в виде внутриутробной пневмонии. Всем детям, перенесшим заболевание в период новорожденности, проводится профилактика повторной пневмонии: витаминотерапия, массаж, гимнастика и др.
Медицинский эксперт статьи

Внутриутробная пневмония - острое инфекционное заболевание плода и новорождённого - возникает в результате внутриутробного инфицирования, протекает с поражением респираторных отделов лёгких, включая альвеолярные пространства и интерстиций.
Заболевание может быть одним из проявлений врождённого генерализованного инфекционного процесса, протекающего с гепатоспленомегалией, высыпаниями на коже и слизистых оболочках, поражением ЦНС и другими симптомами врождённой инфекции: хориоретинит (при краснухе и токсоплазмозе); костные изменения (при сифилисе) и т.д. Возможно течение внутриутробной пневмонии как самостоятельного заболевания, вызванного внутриутробным инфицированием лёгких плода.
Заболеваемость внутриутробной пневмонией - 1,79 на 1000 живорождённых.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
Чем вызывается внутриутробная пневмония?
Причина развития внутриутробной пневмонии зависит от путей инфицирования.
При гематогенном трансплацентарном заражении плода воспаление легких чаще всего вызывают возбудители TORCH-инфекции: Toxoplasma gondii, Polynosa rubeolae (вирус краснухи), Cytomegalovirus hominis (цитомегаловирус), Herpes simplex virus (вирус простого герпеса), а также Treponema pallidum и Listeria monocytogenes. Обычно в подобных случаях внутриутробная пневмония является частью врождённого генерализованного инфекционного процесса и развивается в первые 72 ч жизни.
Основными возбудителями внутриутробной пневмонии, развившейся вследствие интранатального инфицирования, считают микроорганизмы, колонизирующие половые пути матери: стрептококки группы В, С. trachomatis, грамотрицательные энтеробактерии (Е. coli, Klebsiella spp.). Реже встречают заболевания, вызванные Mycoplasma spp. и Ureaplasma urealyticum.
Стрептококки группы В - самая частая (около 50% случаев) причина врождённого воспаления лёгких. По данным зарубежных исследователей, их обнаруживают у 15-25% беременных (причём колонизированы преимущественно органы ЖКТ и мочеполовой системы), что приблизительно в 1% случаев приводит к интранатальному инфицированию плода. Риск заражения существенно возрастает при длительном безводном периоде в родах, лихорадке у роженицы, развитии хориоамнионита и недонашивании беременности. В основном внутриутробную пневмонию вызывают серовары I и II. Стрептококки группы В серовара III играют роль возбудителей внутриутробной пневмонии значительно реже, причём заболевание обычно развивается на 2-й неделе жизни и носит приобретённый характер.
Причиной внутриутробной пневмонии может стать Listeria monocytogenes. Их довольно часто обнаруживают в непастеризованном молоке и молочных продуктах, особенно в сметане и мягких сортах сыра. У практически здоровых людей они обычно не вызывают заболеваний. Листериоз встречают в основном у беременных с иммунодефицитом, их плодов и новорождённых. Потомство заражается от матерей в результате вертикальной передачи инфекции при листериозном хориоамнионите, респираторном (гриппоподобном) или кишечном листериозе беременных.
Грамотрицательные бактерии (Е coli, Klebsiella spp., стафилококки) в роли возбудителей внутриутробной пневмонии выступают редко.
С. trachomatis - облигатный внутриклеточный паразит, передающийся половым путём. По данным отечественных исследователей, почти у 26% рожениц есть признаки активной инфекции, что может стать причиной заражения ребёнка. После инфицирования хламидийная инфекция органов дыхательной системы развивается в 13-33,3% случаев, а внутриутробная пневмония - в 10-20%.
Роль U. urealyticum в этиологии внутриутробной пневмонии долгое время была сомнительна. Однако накопленные за последние годы данные свидетельствуют о том, что данный возбудитель способен вызвать заболевания у новорождённых.
Генитальные микоплазмы (М. hominis) служат причиной воспаления лёгких только у особой группы пациентов: глубоконедоношенных и новорождённых, получающих иммунодепрессивное лечение.
Большинство внутриутробных пневмоний развиваются в течение первых 3-6 сут жизни, исключение составляют микоплазменные (7 сут) и хламидийные (3-6 нед).
У глубоконедоношенных новорождённых с массой тела менее 1500 г воспаление лёгких могут вызвать Cytomegalovirus hominis (цитомегаловирус), Herpes simplex virus (вирус простого герпеса), Varicella zoster virus (вирус ветряной оспы) и Enterovirus (энтеровирусы).
- Инфекционные заболевания матери во время беременности (поражение мочевой системы, кишечника, вагиниты, вульвовагиниты и т.д.).
- Лихорадка у роженицы.
- Хориоамнионит, цервицит, вагинит, эндометрит у роженицы.
- Внутриутробная гипоксия плода, асфиксия в родах.
- Аспирационный синдром (особенно синдром мекониальной аспирации новорождённого).
- Недоношенность, синдром дыхательных расстройств (СДР), нарушение сердечно-лёгочной адаптации.
Как развивается внутриутробная пневмония?
Большую роль в развитии внутриутробной пневмонии играют:
- инфекционно-воспалительные заболевания органов мочевой и половой систем матери (эндометрит и т.д.);
- гестационная зрелость плода, состояние системы сурфактанта и бронхолёгочного аппарата, пороки развития бронхиального дерева, перенесённая внутриутробная гипоксия, асфиксия в родах, аспирация мекония, околоплодных вод и т.д. Заболевание развивается вследствие гематогенного заноса возбудителя в последние дни или недели беременности или в результате инфицирования лёгких при поступлении в них околоплодных вод (заражённых при эндометрите, хориамнионите и т.д.), или при аспирации инфицированного содержимого родовых путей.
Недоношенность, СДР, нарушение сердечно-лёгочной адаптации, гипоксия плода способствуют развитию инфекционного процесса вследствие функциональной, морфологической и иммунологической незрелости ткани лёгких.
Во всех случаях обнаруживают двустороннее поражение лёгких (как альвеол, так и интерстиция). Оно обусловливает возникновение после рождения гиперкапнии, гипоксемии, смешанного ацидоза и гипоксии, ухудшение синтеза сурфактанта, что вызывает появление ателектазов, паренхиматозного отёка лёгких, повышение внутрилёгочного давления. В результате прогрессирующей гипоксии, ацидоза и нарушения микроциркуляции очень быстро развивается полиорганная недостаточность (вначале - сердечно-лёгочная, затем - других органов).
Для внутриутробной пневмонии, вызванной стрептококками группы В, характерно сочетание дыхательных расстройств и болезни гиалиновых мембран. В их формировании ведущее значение придают двум механизмам:
- микроорганизмы, влияя на альвеолярные пневмоциты и эндотелиальные клетки капилляров, вызывают экссудацию белков плазмы в альвеолы с последующим отложением фибрина и формированием гиалиновых мембран;
- иммунные комплексы, состоящие из компонента комплемента СЗ, и глыбок фибрина, повреждают лёгочную ткань.
Обычно в первые 24 ч жизни развивается воспалительная реакция в интерстициальной ткани лёгких, образуются множественные мелкие диффузно расположенные ателектазы.
Симптомы внутриутробной пневмонии
У новорождённого уже с первых часов жизни наблюдают одышку, включение в акт дыхания вспомогательной мускулатуры грудной клетки, приступы апноэ и цианоза, пенистые выделения изо рта. Оценка по Сильверману 4-6 баллов. Отмечают нарастающую вялость, бледность кожи (часто с цианотичным оттенком), тахикардию, увеличение размеров печени. Нередко развиваются склерема, кровоточивость. Пневмония сопровождается выраженным нарушением общего состояния: ребёнок становится вялым или беспокойным, снижается аппетит, появляются срыгивания, рвота, метеоризм, расстройство стула, присоединяются симптомы сердечно-сосудистой недостаточности, нарушения функции ЦНС.
У недоношенных новорождённых характерно доминирование в клинической картине симптомов угнетения ЦНС, нарастающей дыхательной недостаточности (периорбитальный и периоральный цианоз, появление приступов апноэ); наблюдают падение массы тела.
Пневмонии, вызванные стрептококками группы В, развиваются в первую очередь у недоношенных новорождённых, чаще в первые 24-72 ч жизни. Наблюдают усиливающуюся одышку, нарушение ритма дыхания (апноэ, гаспсы). Характерно появление хрипящего шумного выдоха, вздутия и снижения эластичности грудной клетки, разлитого цианоза, прогрессирующей гипоксемии. При рентгеновском исследовании выявляют симптом воздушной бронхографии, ретикулярно-нодозную сетку (за счёт множественных мелких ателектазов) и воспалительную инфильтрацию интерстиция.
Пневмонии, вызванные неотрицательными бактериями, протекают тяжело: с лихорадкой, апноэ, нарушениями гемодинамики, респираторным дистресс-синдромом, лёгочной гипертензией, инфекционно-токсическим шоком. При рентгеновском исследовании обнаруживают признаки, подобные синдрому гиалиновых мембран, - появление ретикулярно-нодозной сетки.
Листериозная внутриутробная пневмония не обладает какими-либо клиническими и рентгенологическими особенностями.
Хламидийная внутриутробная пневмония обычно развивается на 3-6-й нед жизни. В половине случаев ей предшествует конъюнктивит (его выявляют на 5-15-е сут). Для нее характерны отсутствие лихорадки, подострое малосимптомное начало и сухой непродуктивный кашель (кашель стакатто), бронхообструктивный синдром.
Токсикоза нет. При физикальном обследовании выявляют незначительные изменения в лёгких. На рентгенограммах отмечают двустороннюю диффузную неравномерную инфильтрацию с преобладанием интерстициального компонента. В общем анализе периферической крови иногда обнаруживают умеренную эозинофилию.
Уреаплазменная внутриутробная пневмония обычно возникает на второй неделе жизни у детей, рождённых от матерей с указанной инфекцией. Характерно медленное развёртывание клинической картины. Пожалуй, единственный типичный симптом - упорный непродуктивный кашель. Рентгенологические особенности также отсутствуют, обнаруживают двустороннее поражение лёгких с инфильтративными неравномерными очаговыми тенями. Изменения в общем анализе периферической крови могут отсутствовать.
Читайте также:


