Поражение сердце при системной красной волчанке
Поражение сердца при системной красной волчанке проявляется в виде волчаночного кардита.
Суставно-сердечный синдром при системной красной волчанке вследствие характерных особенностей позволяет отличать это заболевание от ревматизма. Волчаночный кардит нередко составляет сущность обострения болезни, является непосредственной причиной госпитализации. Он снижает трудоспособность и в известной мере омрачает прогноз, в то же время представляет благоприятный объект для правильно проводимой гормональной терапии.
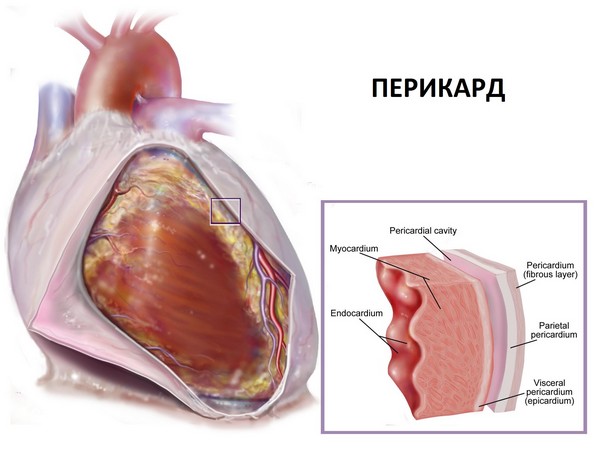
При системной красной волчанке поражаются все отделы сердца. Наиболее постоянным и наиболее длительно определяющим сердечную симптоматику, субъективные ощущения и электрокардиографические изменения является волчаночный миокардит.
Поражение перикарда в виде волчаночного перикардита часто делает наиболее очевидным, как и при ревматизме, раннее участие сердца в клинике системной красной волчанки.
Поражение клапанного аппарата сердца редко достигает такой степени, чтобы вызвать само по себе существенные гемодинамические нарушения, однако оно настолько характерно, что служит одним из важных оснований для подтверждения диагноза системной красной волчанки на вскрытии.
Характерной особенностью волчаночного кардита является его значительная обратимость. Основные гемодинамические показатели (скорость кровотока, сердечный индекс) длительное время остаются малонарушенными, а если и изменяются, то относительно кратковременно. Таким образом, даже после перенесенных тяжелых сердечных атак сердечная недостаточность развивается лишь сравнительно редко; в этих случаях более благоприятное действие, чем сердечные гликозиды, обычно оказывают стероидные гормоны, средства мочегонные и нормализующие электролитный обмен, сосудо- и бронхорасширяющие (резерпин, эуфиллин), осторожно применяемые антикоагулянты.
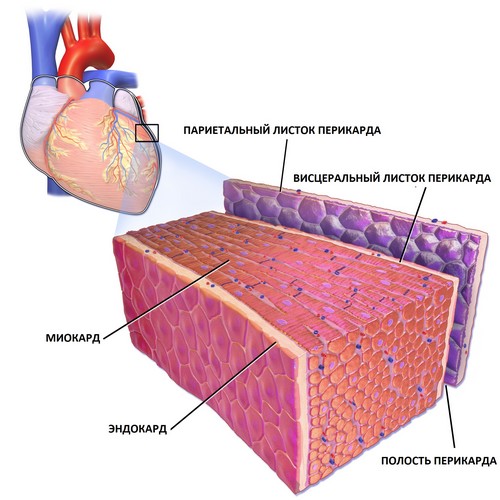
В то же время следует иметь в виду, что сердечная недостаточность у больных системной красной волчанкой может в определенной степени зависеть от перегрузки правого сердца при фиброзе легких и легочных васкулитах или от перегрузки левого сердца при прогрессирующем поражении почек с гипертоническим синдромом (артериальная гипертония) и почечной недостаточностью. Иногда перегрузка сердца в целом развивается и от анемии того или иного происхождения (элементы анемического сердца) и нередко от вызванных гормональной терапией нарушений электролитного и водного обмена. Эти в не сердечные причины и недостаточности сердца приобретают большое значение в связи с тем, что пока не удается надежно задержать современными методами лечения развитие прогрессирующего поражения легких и особенно почек.
Таким образом, поражение сердца при системной краской волчанке представляется по своему генезу более сложным, чем например, при таких чаще встречающихся менее редких причинах сердечной недостаточности, как ревматический порок сердца или коронарный атеросклероз (хотя, конечно, и при ревматических пороках сердца или при активном ревматизме также нередко недоучитывается значение легочных тромбоваскулитов и других возможных причин перегрузки сердца).
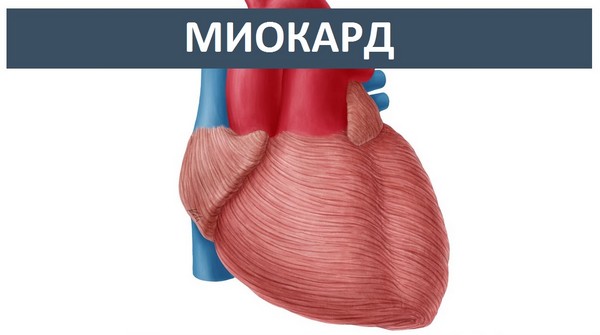
Эмболические осложнения, даже при наличии волчаночного эндокардита, весьма редки, вероятно, вследствие редкости мерцательной аритмии, а также, возможно, вследствие высокой фибринолитической активности крови при системной красной волчанке.
На поражение сердца при системной красной волчанке давно обращено внимание. Уже Kaposi, внесший огромный вклад в историю изучения системной красной волчанки, упоминает одышку, тахикардию до 116 ударов в минуту, аритмичный пульс, бурно развивающийся коллапс. Harvey и соавторы (1951) обнаруживали у 55 % больных в различные периоды болезни изменения пери-, мио- или эндокарда. По сводной парижской статистике, поражения сердца наблюдались в 17 из 35 случаев (Degeorges и Slama, 1962).
Характеристика отдельных, наиболее частых при системной красной волчанке сердечных и сердечно-сосудистых синдромов понятна на основании сказанного выше, хотя и заслуживала бы более подробного описания. Коротко можно сказать, что при системной красной волчанке чаще, несомненно, имеет место малое поражение сердца — эндокардит или умеренный эндо-, мио- и перикардит. Реже наблюдается более выраженный перикардиальный синдром и острый тяжелый миокардит и совсем нечасто — хроническое легочное сердце.
У больных системной красной волчанкой наиболее часто поражается сердце (65-100 % случаев). В основе волчаночного кардита лежат диффузное поражение сосудистой системы миокарда и последующая дезорганизация соединительной ткани с исходом в склероз. Более интенсивное развитие экссудативных реакций определяет ряд особенностей кардиального синдрома в клинике системной красной волчанки у детей. Сердце поражается в период генерализации процесса. Волчаночный кардит у детей сочетается с другими висцеральными проявлениями заболевания.
Наиболее часто изменяется миокард, что сопровождается сочетанием воспалительного и дистрофического процессов. При высокой активности заболевания развивается диффузный, многоочаговый миокардит, при умеренной и минимальной активности преобладают явления миокардиодистрофии. Дистрофические изменения обусловлены нарушением транскапиллярного обмена в результате поражения микроциркуляторного русла, а также общими метаболическими сдвигами в организме больных.
Диффузный волчаночный миокардит, как правило, сочетается с поражением эндокарда, перикарда и может приобретать ведущее значение в тяжести клинических проявлений заболевания.
Рентгенологически у большинства больных выявляют расширение тени сердца, преимущественно за счет дуги левого желудочка. Сердце выглядит распластанным на диафрагме, атоничным, верхушка погружена в диафрагму.
На ЭКГ регистрируются синусовая тахикардия и аритмия, снижение вольтажа, деформация зубцов Р и Г, иногда инверсия зубца Т, а также нарушение внутрипредсердной, внутрижелудочковой проводимости, у части детей с более тяжелым поражением миокарда - блокада ножки пучка Гиса. Электрическая систола удлинена, систолический показатель увеличен. Степень указанных изменений определяется тяжестью поражения миокарда.
Изменения на ФКГ характеризуются снижением амплитуды тонов, наличием патологических III и IV тонов, усилением II тона над легочной артерией. На основании сердца, в четвертом межреберье у левого края грудины, регистрируется низкоамплитудный, низко- и среднечастотный систолический шум, занимающий примерно половину систолы. Часто определяется синдром энергетически-динамической недостаточности сердца по Хегтлину.
У некоторых больных поражение миокарда может протекать стерто. Затруднительна дифференциальная диагностика очагового миокардита и миокардиодистрофии. Выраженная динамика данных ЭКГ характерна для воспалительных изменений.
Фазовый анализ систолы левого желудочка свидетельствует о снижении сократительной способности миокарда (синдром гиподинамии по Карпману - удлинение периода напряжения и укорочение периода изгнания). Исследования Д. А. Тулягановой показали, что изменения фазовой структуры систолы левого желудочка нарастают по мере стихания активности процесса в связи с усугублением степени дистрофических изменений и обусловленным гормональной терапией нарушением электролитного баланса в мышце сердца.
Наиболее постоянным проявлением нарушения центральной гемодинамики является снижение показателей сердечного выброса. По мере стихания активности процесса гемодинамические показатели восстанавливаются. При высокой активности заболевания удельное периферическое сопротивление повышается.
В случае поражения почек оно достигает наибольших величин и не соответствует показателям сердечного выброса.
Особенностью волчаночного миокардита является относительно быстрая обратная динамика симптомов и редкость клинически выраженных нарушений гемодинамики. Однако у отдельных больных диффузный миокардит, обычно сочетающийся с поражением других оболочек сердца, может вызвать тяжелые расстройства кровообращения и оказаться непосредственной причиной летального исхода.
Поражение эндокарда в виде атипичного бактериального бородавчатого эндокардита известно со времени его описания Е. Libman, В. Sachs. Макроскопически волчаночный эндокардит отличается от ревматического расположением бородавок не по линии смыкания клапанов, а на обеих поверхностях створок на некотором расстоянии от их края. Поражаются также хордальные нити, сосочковые мышцы, пристеночный эндокард, фиброзное кольцо. При патологоанатомическом исследовании эндокардит определяется в половине случаев. Иногда наличие его устанавливают только при гистологическом исследовании. Чаще всего поражается левый предсердно-желудочковый, реже - аортальный клапаны. Прижизненная диагностика эндокардита представляет значительные трудности, так как обычно преобладает поражение пристеночного эндокарда либо изменения створок носят поверхностный характер и приводят к их краевому склерозу. Важно учитывать высокую активность заболевания, протекающего с лихорадкой, признаками генерализации процесса и локализацией в сердце. Большое диагностическое значение придают появлению жесткого систолического и диастолического шума над верхушкой и в четвертом межреберье у левого края грудины. На ФКГ определяется средне- и высокочастотный систолический шум средней или высокой амплитуды, часто сочетающийся с коротким среднечастотным низкоамплитудным мезодиастолическим шумом. Проводимая гормональная терапия у части больных способствует полному обратному развитию эндокардита. В некоторых случаях могут формироваться клапанные пороки сердца, среди которых первое по частоте место занимает митральная недостаточность. Реже возникает недостаточность аортального клапана. Ряд авторов не исключают редких случаев развития при системной красной волчанке митрального стеноза. Часто формирование порока протекает клинически бессимптомно. Деструкция клапанного аппарата сравнительно невелика и характеризуется медленной эволюцией. Волчаночные пороки сердца отличаются относительной доброкачественностью и обычно не вызывают заметных нарушений гемодинамики.
Поражение перикарда по частоте занимает второе место после миокардита. Перикардит развивается на высоте активности процесса и обычно сочетается с поражением миокарда, плевры, реже - эндокарда. Частота перикардитов, по данным различных авторов, составляет 18-50%. В детском возрасте выпотной перикардит встречается чаще, чем у взрослых. Л. А. Исаева наблюдала его у 50 % больных детей с перикардитом. Морфологически у большинства больных были признаки только гидроперикарда. Развитию экссудата способствует венозный стаз, чем можно объяснить близость характера выпотной жидкости к транссудату. Она обычно прозрачная либо мутная, иногда серозно-геморрагическая, в ней обнаруживаются ЛЕ-клетки, противоядерные антитела. При перикардите отмечаются стертость и замаскированность клинических проявлений, нестойкость отдельных симптомов, в частности - эфемерность шума трения перикарда, особенно на фоне гормональной терапии. Однако у части больных, в том числе и детей, перикардит может проявляться бурно, в отдельных случаях вызывая тампонаду сердца либо ее угрозу. В большинстве случаев рыхлые перикардиальные спайки рассасываются, но может развиться слипчивый перикардит с облитерацией полости сердечной сорочки, особенно - при рецидивировании процесса.
Развитие перикардита, особенно выпотного, сопровождается ухудшением общего состояния больных. Температура тела обычно повышена, появляется боль в области сердца, часто под грудиной, нередко - интенсивная, иногда иррадиирует в левую руку. При значительном экссудате больные принимают вынужденное положение в постели, появляются одышка, бледность и одутловатость лица, увеличивается цианоз. Сердце расширено, нарастает глухость тонов, шум трения перикарда обычно нестойкий. Менее выражена клиническая симптоматика при ограниченном выпоте и сухом фибринозном перикардите. Течение волчаночного перикардита обычно благоприятное. Нередко его можно заподозрить лишь по косвенным данным клинико-инструментального исследования. Одной из особенностей перикардита является отсутствие выраженных нарушений кровообращения даже при значительном выпоте. При волчанке может развиться уремический перикардит. При наличии перикардита рентгенологически определяют значительное расширение тени сердца, которая приобретает треугольную или шаровидную форму со сглаженностью сердечных дуг, выпрямлением левого контура сердца, вялую, поверхностную, учащенную пульсацию. После перенесенного перикардита иногда обнаруживаются плевроперикардиальные спайки. Поражение перикарда при комплексном клинико-рентгенологическом исследовании выявляют более чем у 50% больных подростков.
На ЭКГ выражено снижение вольтажа, снижение и сглаженность зубца Т с последующей его инверсией, исчезающей в динамике, конкордантное смещение сегмента S - T.
На ФКГ появляются высокочастотные апериодические осцилляции во всех проекционных точках, часто резкое снижение амплитуды обоих тонов на верхушке.
Значительно повышает возможности диагностики перикардита и поражения клапанов сердца при волчанке метод эхокардиографического исследования.
Особенностью волчаночного кардита у детей является сочетанное поражение оболочек сердца. По данным Л. А. Исаевой, Л. К. Баженовой, панкардит диагностирован у 50%, поражение двух оболочек - у 33% больных детей.
Признаки поражения миокарда сохраняются более продолжительное время.
Застойная недостаточность сердца возникает сравнительно редко даже при распространенном его поражении. Выраженные нарушения гемодинамики обычно являются результатом смешанной почечно-сердечной и сердечно-легочной недостаточности.
При волчаночном кардите относительно редко возникают выраженные нарушения ритма сердечной деятельности. Описаны отдельные случаи полного сердечного блока. В ряде исследования установлено наличие дегенеративных изменений синусового, предсердно-желудочкового узлов и пучка Гиса вследствие васкулитов питающих сосудов. Заслуживают внимание случаи развития полного сердечного блока и кардиопатии у новорожденных детей, рожденных больными системной красной волчанкой матерями, что, как полагают, обусловлено патологическим воздействием ИК на сердце плода в результате их трансплацентарной передачи.
Васкулиты мелких артерий могут вызвать мелкоочаговые некрозы миокарда, не связанные с тромботическими осложнениями, возможно, в результате продолжительной гормональной терапии.
Аневризма сосудов - редкое осложнение при системной красной волчанке. В литературе имеются сообщения о развитии аневризмы венечных сосудов, расслаивающей аневризмы аорты у взрослых больных. При специальном исследовании (реовазография и др.) обнаружена недостаточность периферических артерий, обусловленная васкулитами.
Нарушение микроциркуляции - проявляется сужением артериол, расширением и извитостью вен, увеличением артериовенозных анастомозов и запустеванием капилляров. Постоянно наблюдается феномен сладжа.
Медицинский эксперт статьи

Симптомы системной красной волчанки характеризуются выраженным полиморфизмом, однако почти у 20% детей наблюдают моноорганные варианты дебюта заболевания. Течение системной красной волчанки обычно волнообразное, с чередованием периодов обострений и ремиссий. В целом системная красная волчанка у детей отличается более острым началом и течением болезни, более ранней и бурной генерализацией и менее благоприятным исходом, чем у взрослых.

[1], [2], [3], [4], [5], [6], [7], [8]
Общие симптомы системной красной волчанки
Первыми симптомами начала системной красной волчанки или его обострения у большинства детей бывают лихорадка (обычно интермиттирующая), нарастающая слабость, недомогание, снижение аппетита, уменьшение массы тела, усиленное выпадение волос.

[9], [10], [11], [12], [13], [14]
Поражение кожи и её придатков при системной красной волчанки
Кожный синдром, отмечаемый у детей с системной красной волчанкой, отличается большим разнообразием.
Дискоидные очаги - эритематозные высыпания с гиперемированными краями и депигментацией в центре, инфильтрацией, фолликулярным гиперкератозом и последующей рубцовой атрофией. Локализуются преимущественно на коже волосистой части головы, лица, шеи, верхних конечностей. У детей такие высыпания наблюдают обычно при хроническом течении системной красной волчанки.
Фотосенсибилизация - повышение чувствительности кожи к воздействию солнечного излучения, типично для больных системной красной волчанкой. Характерные эритематозные высыпания на коже обычно появляются у детей в весенне-летний период, их яркость увеличивается после пребывания на солнце или лечения УФО.
Капиллярит - отёчная эритема с телеангиэктазиями и атрофией на подушечках пальцев, ладонях и подошвенной поверхности стоп, наблюдаемая у большинства детей в остром периоде заболевания.
Геморрагические высыпания в виде петехиальных или пурпурозных элементов, располагающихся обычно симметрично на коже дистальных отделов конечностей, в первую очередь нижних, нередко отмечают у детей с системной красной волчанкой как кожный васкулит.
Сетчатое ливедо (синевато-фиолетовые пятна, образующие сетку, на коже нижних, реже верхних конечностей и туловища) и подногтевые микроинфаркты (тромбоваскулит капилляров ногтевого ложа).
Неспецифические кожные высыпания часто наблюдают у больных при высокой активности системной красной волчанки; они могут быть представлены всеми основными морфологическими видами кожных элементов: от пятнисто-папулёзных до буллёзных.
Синдром Рейно (периодически развивающаяся ишемия пальцев, обусловленная вазоспазмом и структурными поражениями сосудов) наблюдают у детей значительно реже, чем у взрослых.
Алопеция очень характерна для больных системной красной волчанкой. В активном периоде заболевания у больных отмечают истончение и повышенное выпадение волос, что приводит к гнёздному или диффузному облысению.
Поражение слизистых оболочек при системной красной волчанки
Поражение слизистых оболочек полости рта, отмечаемое более чем у 30% детей преимущественно в активном периоде заболевания, включает:
- волчаночную энантему (эритематозно-отёчные пятна с чёткими границами и иногда с эрозивным центром, располагающиеся в области твёрдого нёба);
- афтозный стоматит (безболезненные эрозивные или, реже, более глубокие язвенные очаги с кератотическим ободком и интенсивной эритемой);
- хейлит - поражение красной каймы губ, чаще нижней (подчёркнутость ободка по краю губы, отёчность, гиперемия, формирование трещинок, в некоторых случаях эрозии и язвочки с последующим развитием рубцовой атрофии).
Поражение суставов при системной красной волчанки
Суставной синдром наблюдают практически у всех детей с системной красной волчанкой, причём у 80% из них уже в начальном периоде заболевания. Этот синдром имеет мигрирующий характер поражения, редко приводит к формированию стойких деформаций, за исключением симметричных веретенообразных деформаций проксимальных межфаланговых суставов II-IV пальцев кистей без нарушения их функции.
Артралгии характерны для активного периода заболевания. Они локализуются в крупных и мелких суставах конечностей, чаще всего коленных, голеностопных, локтевых и проксимальных межфаланговых суставах пальцев кистей, реже - в плечевых, локтевых, лучезапястных, иногда в тазобедренных суставах и шейном отделе позвоночника.
Артрит. Острый артрит при системной красной волчанке обычно протекает с множественным, чаще симметричным поражением суставов (в первую очередь проксимальных межфаланговых пальцев рук, коленных, голеностопных, локтевых), сопровождается выраженными периартикулярными реакциями, болевыми контрактурами, но быстро исчезает после начала лечения глюкокортикостероидами. Подострый и хронический полиартрит характеризуется более длительным, волнообразным и нередко прогрессирующим течением, болезненностью, умеренной экссудацией, сопровождается ограничением функции поражённых суставов, жалобами на непродолжительную утреннюю скованность. При рентгенологическом исследовании обнаруживают умеренные изменения в виде эпифизарного остеопороза (I стадия по Штейнброкеру).
Костные изменения при системной красной волчанки
Асептические некрозы, характеризующиеся костно-хрящевой секвестрацией с вторичным остеосклерозом, у детей формируются значительно реже, чем у взрослых. Обычно они локализуются в области эпифиза головки бедра (редко в других костях), приводя к нарушению функции поражённой конечности и инвалидизации больного.

[15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Поражение мышц при системной красной волчанки
Поражение мышц наблюдают у 30-40% детей в активном периоде системной красной волчанки. Оно выражено миалгиями или полимиозитом с вовлечением симметрично расположенных, чаще проксимальных мышц конечностей.
При полимиозите, кроме болей в мышцах, отмечают их болезненность при пальпации, некоторое снижение мышечной силы, умеренное повышение активности ферментов мышечного распада (креатинфосфокиназы - КФК, альдолазы). Исходом полимиозита может быть развитие умеренной гипотрофии. Волчаночный полимиозит следует дифференцировать от стероидной миопатии, развивающейся у больных на фоне лечения глюкокортикостероидами.
Поражение серозных оболочек
Поражение серозных оболочек (полисерозит) - характерное проявление системной красной волчанки, наблюдается у 30-50% детей.
Плеврит обычно симметричный, сухой, реже выпотной, редко имеет яркую клиническую манифестацию. Клинически развитие плеврита может проявляться кашлем, появлением боли в грудной клетке, усиливающейся при глубоком дыхании, шумом трения плевры при аускультации. На рентгенограммах отмечают утолщение костальной, междолевой или медиастинальной плевры, а также плевро-перикардиальные спайки. В отдельных случаях заметно массивное скопление экссудата в плевральных полостях.
Перикардит у детей наблюдают чаще, чем у взрослых. Типичные клинические симптомы перикардита включают тахикардию, одышку, шум трения, но в большинстве случаев перикардит протекает клинически малосимптомно, его обнаруживают только с помощью ЭхоКГ: на снимке заметны утолщение и сепарация листков эпи- и перикарда. При высокой активности заболевания перикардит обычно сопровождается скоплением экссудата. Редко при возникновении массивного выпота может возникнуть угроза тампонады сердца. При редко встречающемся констриктивном перикардите формируются спайки в полости перикарда вплоть до её облитерации.
В отдельных случаях у больных наблюдают картину асептического перитонита.
Поражение дыхательной системы при системной красной волчанки
Наблюдают у 10-30% детей с системной красной волчанкой на разных этапах заболевания.
Острый волчаногный пневмонит изредка наблюдают при высокой активности заболевания, проявляясь симптомокомплексом, характерным для пневмонии (кашлем, одышкой, акроцианозом, выявлением ослабления дыхания и хрипов в лёгких при аускультации и т.д.). На рентгенограмме в этих случаях выявляют обычно симметрично расположенные инфильтративные тени в лёгких, дисковидные ателектазы.
Хроническое диффузное интерстициальное поражение лёгких может формироваться при относительно длительном течении системной красной волчанки. Физикальные признаки поражения лёгких при этом скудные или отсутствуют. С помощью методов функциональной диагностики выявляют снижение функции лёгких, нарушения лёгочного кровотока, на рентгенограмме отмечают усиление и деформацию сосудисто-интерстициального рисунка с потерей чёткости его очертаний и расширением просвета сосудов.
Лёгочные (альвеолярные) геморрагии, обнаруживаемые у детей очень редко, могут привести к летальному исходу. У больных при этом отмечают признаки острого респираторного дистресс-синдрома с быстрым снижением показателей гемоглобина и гематокрита и развитием выраженной гипоксемии.
Лёгочную гипертензию у детей наблюдают очень редко, она формируется обычно при антифосфолипидном синдроме (АФС).
Характерно высокое стояние диафрагмы вследствие диафрагматита, плевродиафрагмальных спаек и сращений, снижения тонуса мышц диафрагмы.
Поражение сердца при системной красной волчанки
Поражение сердца у детей с системной красной волчанкой наблюдают в 50% случаев.
Миокардит при тяжёлом течении характеризуется расширением границ сердца, изменениями звучности тонов, нарушениями сердечного ритма и проводимости, снижением сократительной способности миокарда, появлением признаков сердечной недостаточности. При высокой активности заболевания миокардит обычно сочетается с перикардитом. В большинстве случаев миокардит имеет скудные клинические признаки, его диагностируют только при комплексном инструментальном исследовании.
Вероятно формирование у больных миокардиодистрофии.
Эндокардит. При системной красной волчанке может быть поражён клапанный или пристеночный эндокард. В большинстве случаев наблюдают вальвулит митрального, реже аортального или трёхстворчатого клапанов или его последствия в виде уплотнения створок, не вызывающие нарушений гемодинамики и не создающие условий для возникновения органических шумов. Формирование пороков сердца вследствие эндокардита при системной красной волчанке не характерно и встречается крайне редко.
Для системной красной волчанки характерен атипигный бородавчатый эндокардит Либмана-Сакса с образованием бородавчатых наложений диаметром 1-4 мм в участках мелких изъязвлений эндокарда и возможным появлением мелких перфораций створок клапанов и разрывом хорд.
Коронарит (васкулит коронарных артерий), обусловливающий нарушение перфузии миокарда, может сопровождаться болью за грудиной или в области сердца, но обычно протекает клинически асимптомно. Отмечены единичные случаи развития у подростков инфаркта миокарда.
Поражение почек при системной красной волчанки
Нефрит клинически диагностируют у 70-75% детей с системной красной волчанкой, у большинства из них он развивается в течение первых 2 лет с момента начала заболевания, а примерно у трети - уже в дебюте. От характера поражения почек во многом зависят прогноз и исход заболевания в целом.
При морфологическом исследовании почек отмечают признаки иммунокомплексного гломерулонефрита различного типа.
Классификация Всемирной организации здравоохранения поражения почек при системной красной волчанке
Отсутствие изменений по данным световой, иммунофлюоресцентной и электронной микроскопии
Мезангиальный гломерулонефрит с минимальными изменениями (отсутствие светооптических изменений в биоптате при наличии отложений иммунных комплексов в мезангиуме по данным иммунофлюоресцентной и электронной микроскопии)
Мезангиальный гломерулонефрит (различная степень мезангиальной гиперклеточности с наличием иммунных депозитов в мезангии)
Протеинурия 2 г/сут, эритроциты >20 в п/зр, артериальная гипертензия, почечная недостаточность
Мембранозный гломерулонефрит (равномерное утолщение базальной мембраны клубочков вследствие субэпителиального и внутримембранного отложения иммунных комплексов)
Протеинурия >3,5 г/сут, скудный мочевой осадок
Хронический гломерулосклероз (диффузный и сегментарный гломерулосклероз, атрофия канальцев, интерстициальный фиброз, артериолосклероз)
Артериальная гипертензия, почечная недостаточность
В классификацию волчаночного нефрита у детей, основанную на клинических данных (В.И. Карташёва, 1982), включены:
- нефрит выраженной формы с нефротическим синдромом (НС) (характеризуется диффузными отёками, массивной протеинурией, гипопротеинемией, гиперхолестеринемией, выраженной гематурией в большинстве случаев со стойкой артериальной гипертензией и гиперазотемией);
- нефрит выраженной формы без нефротического синдрома (характеризуется протеинурией с потерей белка в пределах 1,5-3 г/сут, значительной эритроцитурией, нередко макрогематурией, умеренной артериальной гипертензией и азотемией);
- нефрит латентной формы (характеризуется умеренно выраженным мочевым синдромом: протеинурия 1
Клубочковая фильтрация 3,5 г/сут
Конечная стадия почечного заболевания (вне зависимости от диализа или трансплантации)
Лёгочная гапертензия (выбухание правого желудочка или звонкий II тон над лёгочной артерией)
Фиброз лёгкого (физикально и рентгенологически)
Сморщенное лёгкое (рентгенологически)
Плевральный фиброз (рентгенологически)
Инфаркт лёгкого (рентгенологически)
Инфаркт миокарда когда-либо (счёт 2 балла, если >1)
Кардиомиопатия (дисфункция желудочков>
Поражение клапанов (диастолический или систолический шум >3/6)
Перикардит в течение 6 мес (или перикардэктомия)
Перемежающаяся хромота в течение 6 мес
Значительная потеря ткани когда-либо (потеря пальца или конечности) (счёт 2 балла, если более чем в одном месте)
Тромбоз вены с отёком, изъязвлением или венозным стазом
Инфаркт/резекция кишечника (ниже двенадцатиперстной кишки), селезёнки, печени или жёлчного пузыря когда-либо по любым причинам (счёт 1 балл, если более чем в одном месте)
Стриктуры или хирургические операции на верхней части ЖКТ
Атрофия мышц или слабость
Деформирующий или эрозивный артрит (включая вправимые деформации, исключая васкулярные некрозы)
Остеопороз с переломами или коллапсом позвонков (исключая аваскулярный некроз)
Аваскулярный некроз (счёт 2 балла, если >1)
Читайте также:


