После операции кол сустава
Из этой статьи вы узнаете: при каких заболеваниях может потребоваться операция на коленном суставе. Как проводят разные типы операций, подготовка и реабилитация.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Операции на суставе колена показаны при заболеваниях, которые сопровождаются его деформацией. Хирургическое вмешательство назначают, когда консервативные методы неэффективны.
Оперативное лечение успешно применяется в таких ситуациях, как:
- артроз 3–4 стадии;
- артрит на этапе деформации сустава;
- гнойный артрит;
- травмы: разрыв связок: собственной связки надколенника, крестообразных связок, повреждение мениска, раздробление сустава, перелом надколенника и др.;
- привычный вывих сустава;
- киста Бейкера (новообразование, заполненное жидкостью, на задней поверхности коленного сустава);
- синовит (воспаление синовиальной оболочки сустава);
- липоартрит (патология жировой прослойки, окружающей коленный сустав).

Коленный сустав (вид сзади). Нажмите на фото для увеличения
Пять вариантов оперативного вмешательства:
Реабилитация после операции длится от нескольких недель до нескольких месяцев в зависимости от типа вмешательства и общего состояния пациента. Например, после восстановления целостности связок коленного сустава реабилитация длится 3–4 недели. После артропластики и эндопротезирования сустава восстановление занимает 3–6 месяцев. Обычно функционирование колена полностью возобновляется.
В реабилитационном периоде рекомендуется снизить нагрузку на сустав. Для восстановления его функций показана физиотерапия, лечебная гимнастика.
- назначает лечащий врач – травматолог-ортопед, ревматолог, спортивный врач;
- проводит хирург-артролог – врач, который специализируется на лечении суставов.
В восстановительном периоде подключаются реабилитолог, физиотерапевт.
Все операции на суставах проводятся в основном под эпидуральной анестезией (лекарство вводят в эпидуральное пространство (между стенкой позвоночного канала и твердой мозговой оболочкой позвоночника), иногда под общим наркозом. Если используется общий наркоз, пациент во время операции находится без сознания и ничего не чувствует. При эпидуральной анестезии пациент остается в сознании, но не чувствует нижнюю половину тела.
Вмешательства на околосуставных тканях возможны и под местной анестезией.

Проведение эпидуральной анестезии в промежутке между 3 и 4 поясничными позвонками (L3–L4)
Показания к проведению операции на колене
Хирургическое вмешательство требуется при ряде заболеваний:
- Артроз на 3 стадии. При данной патологии хрящевая ткань полностью разрушена, что приводит к образованию массивных остеофитов (костных наростов), а также к деформациям костных концов сустава. Это сильно сказывается на функционировании колена. Консервативное лечение уже не поможет.
- Артрит на тяжелой стадии – воспалительный процесс приводит к деформациям и контрактурам (ограничениям подвижности) в суставе. Также вследствие воспаления возможны фиброзно-анкилозные изменения – сращения концов сустава, приводящие к неподвижности.
- Септические формы артрита – при таком заболевании в суставе вследствие воспалительного процесса накапливается гной. Его можно вычистить с помощью операции.
- Разрыв крестообразных связок. Для нормального функционирования колена нужно их сшивание или пластика (пластика – это восстановление целостности связки с помощью собственных тканей (сухожилие связки надколенника и др.) или искусственных материалов).
- Разрыв собственной связки надколенника – возникает на последней стадии тендинита (воспаления связки, развивающегося на фоне повышенных нагрузок на сустав).
- Суставная мышь – патология, при которой внутри сустава свободно перемещается фрагмент костной ткани, который откололся при травме. От него можно избавиться только хирургическим путем.
- Повреждение мениска. В зависимости от тяжести травмы, мениск можно зашить либо же удалить частично или полностью.
- Привычный вывих надколенника – нужна операция для фиксации колена в нормальном положении.
- Перелом надколенника, особенно открытый или со смещением.
- Закрытое раздробление сустава.
- Синовит – при воспалении синовиальной сумки (которое иногда возникает как самостоятельное заболевание, а иногда – на фоне артрита) может потребоваться ее удаление.
- Киста Бейкера – слизистая межсухожильная сумка, заполненная жидкостью, которая расположена на внутренней поверхности коленного сустава. От нее можно избавиться, только удалив методами хирургии.
- Липоартрит (болезнь Гоффа) – заболевание, при котором жировая ткань в области крыловидных складок тел Гоффа коленного сустава хронически воспалена.

Патологии коленного сустава: 1 – артрозо-артрит; 2 – перелом надколенника; 3 – разрыв крестообразной связки; 4 – киста Бейкера
Подготовка к операции
Специальной подготовки в большинстве случаев не требуется. Как и перед любыми другими операциями, нужно:
- сделать кардиограмму;
- сдать анализы крови: общий, на группу крови и на инфекции;
- предупредить врача о принимаемых медикаментах;
- пройти аллергологические пробы на лекарства, которые будут применяться в ходе и после операции.
За 12 часов до хирургического лечения нельзя есть и пить.
Основная причина назначения эндопротезирования коленного сустава – непрекращающиеся боли и невозможность самостоятельного передвижения. Решение об операции принимается врачом и пациентом, если консервативное лечение не помогло. Любое вмешательство, даже если оно проведено хирургом-ортопедом с богатым опытом – стресс для организма. Рана, даже правильно обработанная и зашитая, реагирует на агрессивное вторжение болью, отеками, инфекционными заболеваниями.
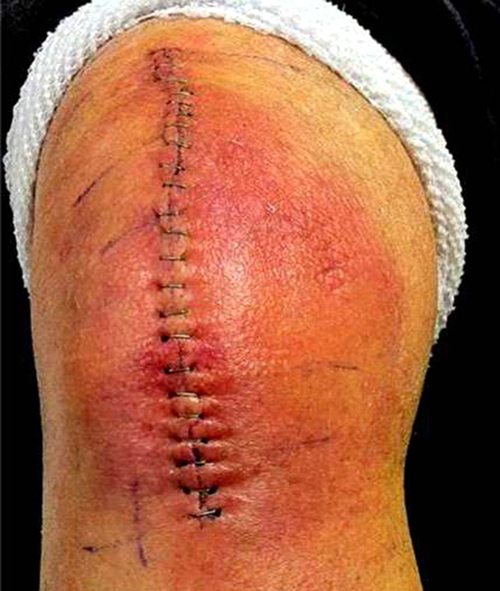
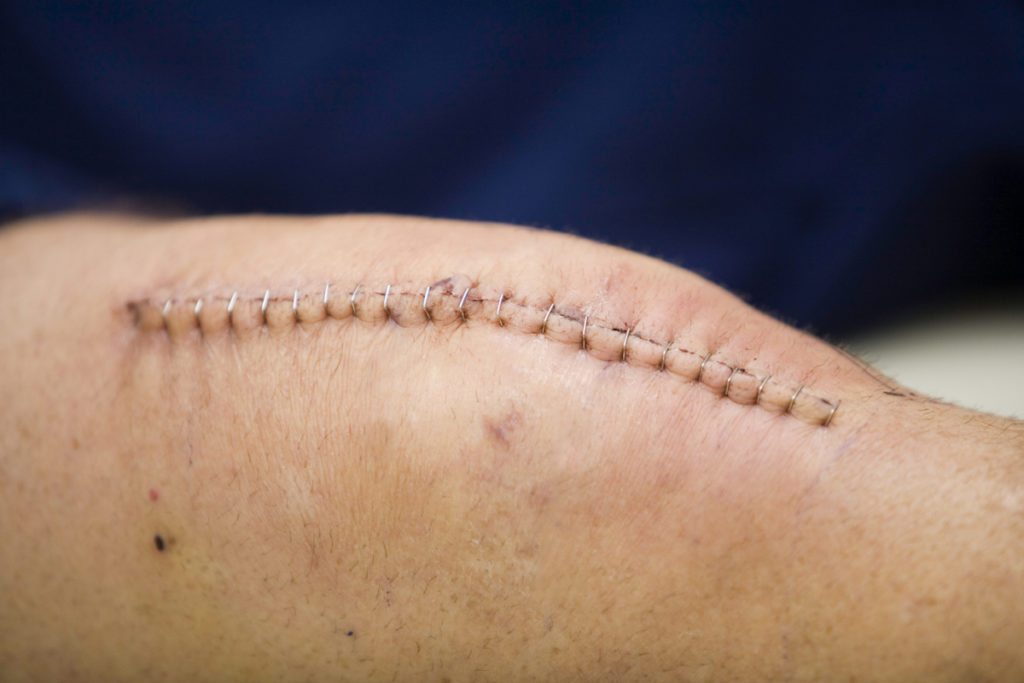
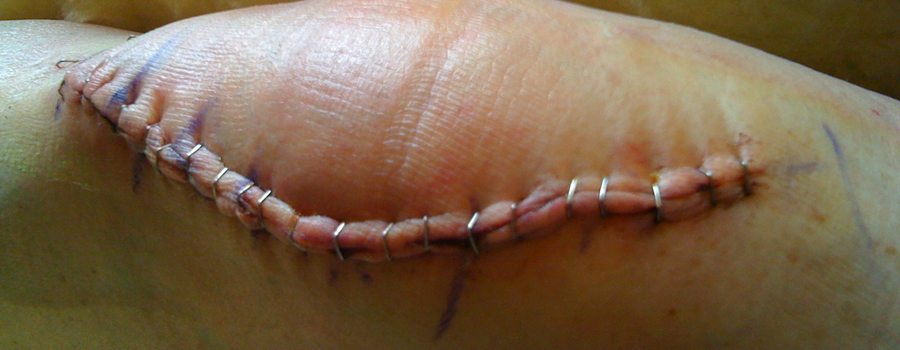
Рассчитывать на мгновенное чудо – неправильно. Боль в первое время после операции – нормальное явление, не нужно паниковать. Просто организм адаптируется к новым условиям. Чтобы купировать болезненные ощущения, вернуть природную кинематику, проводятся реабилитационные мероприятия, как в условиях стационара, так и после выписки.
Благодаря современным разработкам в хирургии, использованию миниинвазивных методик, повреждение здоровых тканей минимизировано, что уменьшает риски. Отеки, резкое повышение температуры, тугоподвижность и сильные боли после эндопротезирования коленного сустава проявляются только у 1,3-1,6% пациентов.
Виды и признаки послеоперационных осложнений
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Проблема
Симптом
Ограничение сгибания/разгибания, вплоть до полной неподвижности
Сильная боль, невозможность передвигаться без подручных средств, отечность
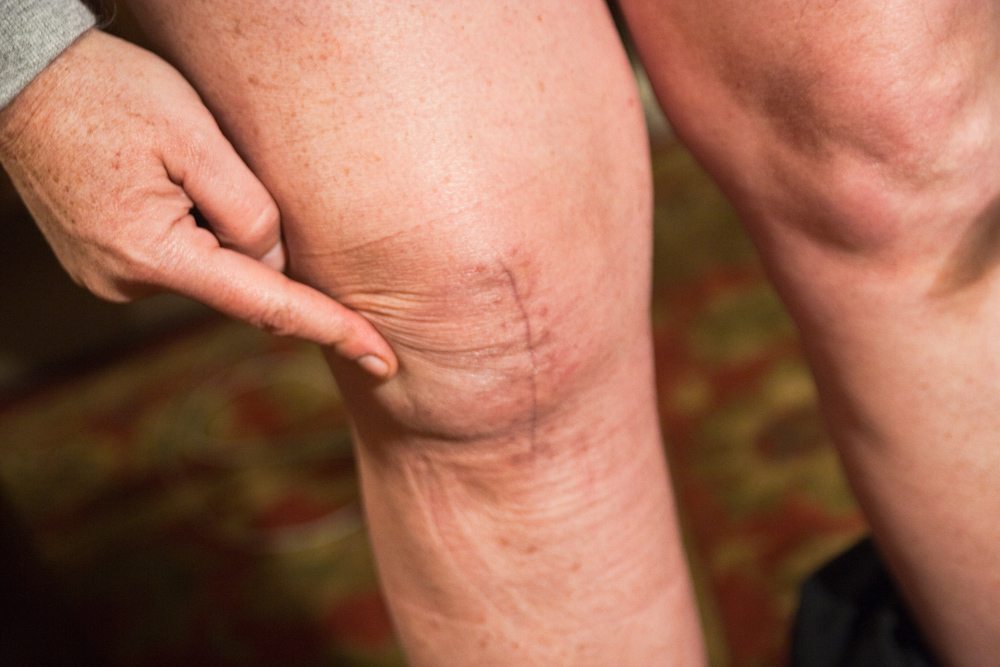
Самое худшее, что вы можете предпринять — терпеть или заняться самолечением. Дискомфорт и отсутствие положительной динамики – повод срочно обратиться к врачу. Использование народных способов лечения и прием таблеток, мазей снижают болевую симптоматику, но не избавляют от проблемы.
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.

Если у вас диагностировали контрактуру, нельзя скрещивать ноги и начинать ходить без помощи специалиста. При таком отклонении лучше соблюдать диету – избыточный вес ведет к прогрессированию болезни.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
В редких случаях причин занесения инфекции — нарушение санитарных норм в операционной, использование некачественного имплантата и шовного материала. Перед выбором клиники ознакомьтесь с отзывами людей, которые делали замену в этой больнице.
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Купировать боль, а тем более назначать себе антибиотики – категорически противопоказано. Прописать антибиотики, назначить обезболивание и подсказать, какую мазь использовать, может только хирург-ортопед после обследования. Несоблюдение врачебных рекомендаций чревато ревизионным эндопротезированием коленного сустава.
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
При появлении хруста не ждите дальнейших осложнений. Обратитесь к специалисту для коррекции дефектов. Часто можно обойтись терапевтическим воздействием, избежать ревизии.
Эндопротезирование коленного сустава: осложнения и рекомендации
Операция по замене суставного сочленения – не прихоть, а возможность сохранить самостоятельность и избежать инвалидности. Имплантация рекомендуется, если консервативными методами вернуть природную подвижность конечности невозможно. Хирургическое вмешательство проводят при:
- сильном повреждении связок, когда терапия и компрессия неэффективны;
- остеоартрите, ревматоидном артрите, для стабилизации патологии, удаления поврежденных элементов;
- костной дисплазии, когда нарушен рост костей;
- прогрессирующем асептическим некрозом. Начинается отмирание тканей, прекращается природный кровоток, сустав полностью перестает функционировать;
- подагре.

Чтобы минимизировать операционные и послеоперационные риски, врач проводит обследования. Только после исключения всех противопоказаний может быть назначена замена коленного сустава на имплантат.
Медики предпочитают щадящие методики, вмешательства на открытом операционном поле проводят только при невозможности провести процедуру миниинвазивным способом. При артроскопии с компьютерным наблюдением здоровые ткани практически не повреждаются, уменьшается риск кровотечений и занесения инфекции.
Для удаления лишней жидкости, кровяных сгустков из раны на первое время устанавливается дренаж. Ежедневно в период стационарного наблюдения снимаются жизненно важные показатели, чтобы сделать процесс восстановления эффективным.
Если эндопротезирование коленного сустава прошло успешно, назначается курс антибиотиков, реабилитационных мероприятий:
- ЛФК под контролем методиста. Рассчитывать на чудо сразу после операции не стоит, сначала даже сгибать/разгибать ногу придется с помощью врача;
- лечебный массаж;
- процедуры в физиокабинете в зависимости от показаний здоровья.

Если восстановление идет правильно, на 2-3 день можно начинать ходить с ходунками или костылями. По отзывам пациентов, грамотная схема реабилитации позволяет избежать осложнений, быстрее вернуться к привычной жизни.
Чтобы реабилитация была эффективной и не затягивалась, профессионал посоветует, как изменить бытовые условия, скорректировать питание, равномерно распределить нагрузку на прооперированную ногу. Швы при удачном исходе снимают на 10-й день, далее предстоит домашнее лечение под наблюдением местного доктора.
Кроме основных осложнений, после замены суставного сочленения могут возникнуть такие проблемы:
- аллергическая реакция;
- отторжение имплантата;
- послеоперационное загнивание тканей;
- повреждение нерва, паралич конечности;
- повреждение сосудов и дефицит кровоснабжения. Без притока крови, питательных компонентов ткани истончаются. Игнорирование проблемы может привести к ампутации;
- ощущение онемения колена;
- тромбоз глубоких вен;
- бактериально-инфекционные патологии протеза.
Нетипичная реакция организма на постоперационный стресс – булимия: постоянно хочется есть, а вес не набирается. При нервном расстройстве и булимии необходимо посетить психолога, чтобы разработать антистрессовую программу. Нервные расстройства, сбой в режиме мешают быстрой реабилитации.
Реабилитационный комплекс
Реабилитация нижней конечности проходит в несколько этапов:
| Период | Цели |
| Стационарный | Снятие рисков осложнений, постепенная разработка мышц и сустава, привыкание к вертикальному положению |
| Ранний | Освоение ходьбы по ступенькам, восстановление функционирования колена, укрепление мышц обеих ног для равномерного распределения нагрузки |
| Поздний | Полное восстановление природной подвижности, тренировка мышечной массы всего тела для минимизации риска отдаленных осложнений |
Стационарный этап длится первые две недели после операции (иногда пациента выписывают домой раньше, через 4-6 дней). Все мероприятия и процедуры проводятся под контролем. Для профилактики тромбофлебита надевают компрессионный бандаж, что ограничивает подвижность. 1-3 дня конечность нельзя нагружать, проверять кинематику будет лечащий врач. Далее рекомендуется выполнение простейших упражнений:
-
сгибание колена из положения лежа на спине. Выполнять 10 подходов несколько раз в день, но без перенапряжения;
Существует три наиболее часто встречающихся ситуации, при которых больному назначается операция на колене: нарушения в процессе синтеза организмом костной ткани, воспаление сустава, а также тяжелая травма колена. Несмотря на то, что современные методы лечения без оперативного вмешательства показывают хорошую результативность, в ряде ситуаций хирургическая операция неизбежна.
Если в суставе нарушен процесс образования костной ткани, это может спровоцировать развитие дистрофии и процессы разложения в тканях, которые, в конечном итоге, приводят к истончению коленного хряща, снижению уровня подвижности связок и остеоартрозу в различных его формах. Наиболее часто эта проблема встречается у людей старшего возраста.
Когда нужна операция на коленном суставе

Данные медицинской статистики говорят о том, что у более, чем 80% людей старше 60-ти лет наблюдаются симптомы деформирующего артроза в хронической стадии. Дело не только в повышенном риске возникновения этой проблемы среди старшего населения и более яркого проявления симптоматики в пожилом возрасте.
Актуальные на сегодня консервативные методы борьбы с заболеваниями суставов показывают высокую эффективность и позволяют существенно снизить темпы развития заболевания, максимально отдалив день, когда установка протеза станет необходимостью.
Консервативное лечение заболеваний суставов не всегда эффективно, поэтому, если больной долгое время страдает от проблем с суставами, рано или поздно понадобится эндопротезирование коленного сустава.
Также прямым показанием к оперативному вмешательству является травма колена, при которой нельзя собрать все осколки кости и зафиксировать их для обеспечения подвижности сустава.
Еще одна причина назначения оперативного лечения колена – болевой синдром в колене, утрата суставом подвижности, слабость в мышцах.
Невозможно провести замену коленной чашечки имплантом при наличии у пациента одной из перечисленных ниже патологий:
- заболевания органов, ответственных за кроветворение;
- наличие гнойной инфекции;
- сердечные недуги в стадии декомпенсации;
- расстройства психики;
- онкологические заболевания в 3-4 стадии;
- тромбофлебит;
- заболевания почек.
После того, как хронический недуг (тонзиллит, гайморит, стоматит, герпес или бронхит) был пролечен, пациент проходит повторную диагностику, на основании которой принимается решение о возможности оперативного лечения.
Виды оперативных вмешательств
Операция на колене может быть как диагностической, так и малоинвазивным вмешательством, либо полноценной артротомией с выполнением большого разреза и длительным периодом восстановления. Ниже описаны основные разновидности хирургических операций, осуществляемых при проблемах с коленным суставом.
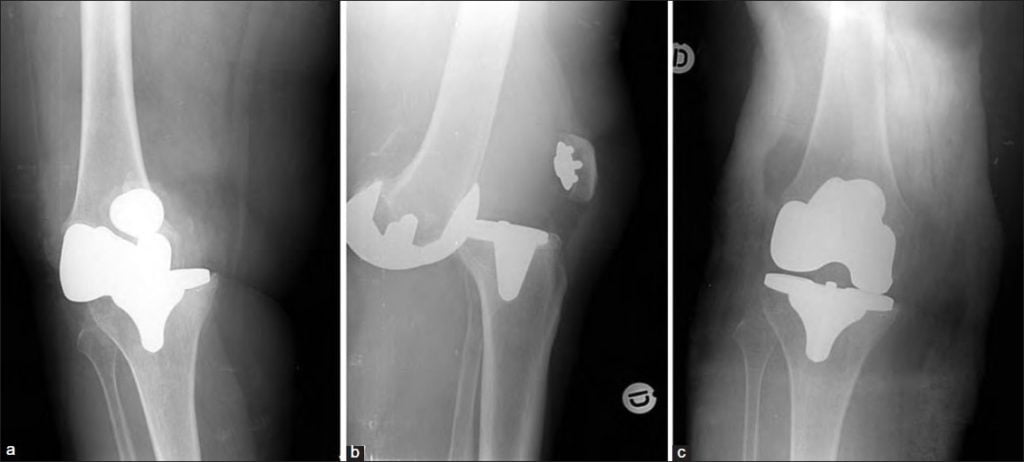
Эндопротезирование колена – это операция, в процессе которой раздробленные компоненты сустава меняют на протез, максимально повторяющий форму удаленного костно-мышечного ф
рагмента. Существует две разновидности протезирования коленного сочленения:
- одномышелковое или частичное;
- тотальное: замена коленного сустава целиком.
Если суставы пациента в удовлетворительном состоянии и способны выдержать нагрузку протеза, то применяют бесцементный метод крепления: через некоторое время костная ткань прорастает в шероховатую поверхность протеза, фиксируя его максимально естественным образом.
Если же частичные протезы, которые были установлены ранее, не эффективны, структура их хрупкая, применяют костный цементный состав.
Одномышелковое эндопротезирование коленного сустава применяют, как понятно из названия, при протезировании одного коленного мышелка, к которому крепятся мышечные ткани: латерального, либо медиального. Такой вариант вмешательства используется при нормальном функционировании суставных связок. Этот вид оперативного вмешательства показан пациентам старшего возраста, ведущим малоподвижный образ жизни.
При частичном протезировании области воздействия минимальна, операция малоинвазивна, а значит, организм меньше травмируется и быстрее приходит в норму. Кровопотери при данном виде операции также минимальны. Современные разработки в области медицины позволяют выполнять все манипуляции через разрез всего в 10 см, при котором не требуется вывиха надколенника. Боковые связки и тазобедренное сочленение практически не травмируются.
Уже спустя неделю после того, как был установлен протез, пациент не чувствует боли или иного дискомфорта. Стабилизация полученного результата достигается благодаря проведенной хирургами балансировке коллатеральных и крестообразных связок.
Главный минус, которым обладает эндопротезирование коленного сустава, – он имеет ограниченный срок службы. У пенсионера, который ведет малоактивный образ жизни, имплант может сохранять свои свойства на протяжении 5-7 лет. Затем придется снова ложиться на операционный стол.
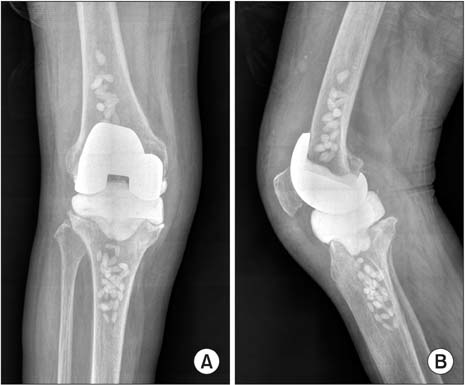
Тотальное протезирование в коленной области подразумевают операцию на оба мышелка, то есть, это замена коленного сустава целиком. Протез – это устройство сложной конструкции, выполненное из сплавов металла, керамики и композитных материалов. Такая конструкция может проработать от 15 до 20 лет.
Сегодня хирурги применяют импланты на подвижной платформе: выполненный из полиэтилена вкладыш конструкции совершает движения одновременно с конечностью, что позволяет эндопротезу брать на себя функцию мениска, хрящевой прокладки коленного сустава.
Полное эндопротезирование коленного сустава подойдет тем, кто ведет активный образ жизни, занимается спортом. Противопоказаниями к столь кардинальному вмешательству могут быть слабый связочный аппарат или прогрессирующий остеопороз. Основной минус данного вида вмешательства: большие кровопотери в процессе операции. Операция с целью протезирования коленного сустава считается сложным процессом и длится несколько часов. Реабилитация после эндопротезирования колена также занимает немало времени.
Артроскопия – хирругическое вмешательство с целью уточнения диагноза, когда иными способами прояснить картину заболевания не получается. Процедуру проводят с использованием артроскопа, прибора, состоящего из системы линз, расположенной внутри металлического цилиндра. С одной стороны цилиндра находится объектив, а с другой – световой кабель, передающий изображение на монитор.
Артроскопию назначают, если:
- нужно извлечь материал для проведения гистологии;
- необходимо осуществить исследование тканей синовиальной мембраны, мениска или связочного аппарата;
- нужно осуществить пластику мениска или связок, резекцию мениска.
Также артроскопию назначают с целью подготовки в артротомии. Это необходимо, когда жалобы больного не совпадают с данными исследований, либо противоречат им.
Применение артроскопа позволяет провести следующие виды диагностики:
- детальный осмотр полости сустава;
- оценку состояния тканей при помощи прощупывания зондом;
- оценку элементов коленного сустава.
Артроскоп используется в лечебных целях, например, для очистки полости сустава больным ревматоидным артритом. Во время процедуры полость промывают от кристаллов уратов, хрящевого детрита, фибриновых хлопьев и вводят внутрь противовспалительные препараты. Проведенная диагностика позволяет определиться с методикой дальнейшего лечения. В ходе исследования врач получает сведения о наличии деформаций, а также развитии воспалений в компонентах сустава. Чтобы получить максимально точные данные, врач может выполнить прицельную биопсию проблемного участка.
Стоит отметить, что артроскопия не может заменить клиническое обследование, и является лишь дополнением к нему. Информацию, которую удалось получить в ходе операции, рассматривают в совокупности с результатами других анализов и обследований.
Артроскопия связок позволяет восстановить подвижность сустава, удалив поврежденные ткани и заменив их трансплантатом. Для процедуры используют искусственные компоненты или живые ткани: сухожилия подколенной мышцы, либо связки надколенника. В роли связующего элемента выступает имплант, который постепенно растворяется и способствует естественной стабилизации сустава. Этот метод дает эффективные результаты: спортсмены, прошедшие хирургическую артроскопию, достигают высокихрезультатов на соревнованиях и не чувствуют дискомфорта даже при сильных нагрузках на сустав.
При сильном ударе колена или падении с высоты может произойти разрыв мениска. Чаще всего с подобной проблемой сталкиваются спортсмены. Разрыв мениска – очень болезненная травма, которая ведет к утрате подвижности ноги. Артроскопия позволяет удалить поврежденные фрагменты сустава, полностью, либо частично, и восстановить его функциональность. Вмешательство является малоинвазивным и проходит с минимальной травматизацией колена. Уже спустя пару часов после проведения операции на колене больной может ходить, а через один-два дня его выписывают из больницы.
Артротомия проводится с целью рассечения капсулы и вскрытия полости сочленения сустава. Операция дает возможность санировать полость, ввести в нее медикаменты, удалить жидкость в колене и свободные костно-хрящевые фрагменты, инородные тела, провести резекцию омертвевших тканей.
Данный вид операции выбирают, если планируется удаление коленного сустава с последующей установкой протеза, а также когда артроскоп не сможет справиться с задачей. Причинами выбора артротомии как способа лечения могут стать:
- нагноения внутри сустава вследствие локального туберкулеза или артрита;
- объемные скопления жидкости, сопровождающиеся воспалением;
- посттравматические гемартрозы в тяжелой форме;
- повреждение заднего рога медиального мениска коленного сустава;
- врожденные пороки сустава;
- переломы костей, образующих коленный сустав;
- прогрессирующие новообразования различного происхождения;
- вывихи, которым необходимо внутреннее вправление;
- гонартроз и анкилоз в запущенной форме;
- аваскулярный некроз, осколки хряща или фибриновые сгустки в полости и др.
Артротомия относится к агрессивным методам лечения. Врачи стараются по возможности избегать ее, устраняя проблему при помощи малоинвазивных методов, таких как артроскопия.
Современные разработки специалистов из Германии позволили восстанавливать поврежденный хрящ коленного сустава, используя в качестве донорского материала собственные клетки пациента. Сначала хирург осуществляет малоинвазивное вмешательство, в ходе которого оценивается состояние поврежденного участка и берется донорский материал из здорового хряща. В лабораторных условиях из полученных клеток выращивается новый хрящ, который затем размещают на месте удаленного с использованием артроскопа. Пересадка хряща во многих случаях может стать полноценной альтернативой протезированию коленного сустава.
Восстановление

Срок восстановления колена после операции, зависит от вида осуществленного вмешательства. Программа реабилитации также назначается врачом, исходя из масштаба проведенных работ и состояния пациента.
Нормальная походка возвращается примерно через один или пару месяцев после выполнения эндопротезирования коленного сустава. В это же время возвращается естественная подвижность, проходят болевые ощущения. Операцию можно признать успешной, если через месяц пациент может ходить по прямой линии, передвигаться по лестнице и наклонным поверхностям, приседать и выполнять вращательные движения в колене, которое было прооперированно.
Артроскопия считается малоинвазивной методикой лечения суставов, поэтому восстановление пациента проходит довольно быстро. Однако, то, как быстро прооперированный сустав придет в норму, зависит от того, сколько лет пациенту, состояния его здоровья, а также того, насколько внимательно он будет соблюдать предписания врача.
В первые дни после проведения хирургического вмешательства врач назначает пациенту антикоагулянты, а также низкомолекулярный гепарин и поддерживающую антибактериальную терапию. Кроме того, доктор может прописать обезболивающие препараты. После выполнения артроскопии полезно применять холод на прооперированный сустав и фиксировать ногу в прямом положении, а также туго бинтовать сустав во избежание кровоизлияния и образования опухоли.
Если вмешательство было довольно масштабным, первые две недели стоит провести в малоподвижном режиме и с минимальными нагрузками на прооперированную ногу, либо вовсе без них. Можно спросит врача, как разрабатывать колено, пока есть необходимость соблюдения постельного режима. Как правило, хирург рекомендует поднимать прооперированную конечность вверх и совершать легкие вращательные движения коленом, не отрывая пятку от поверхности, а также сокращать и расслаблять мышцы.
Важно :выполнение любых физических нагрузок возможно только по совету врача.
В течение второй недели может быть использован велотренажер. Первый месяц после вмешательства пациенту назначают комплекс специальных упражнений для восстановления мышечного каркаса, но запрещают спортивные нагрузки. Спустя четыре недели после вмешательства можно приступать к активным прогулкам в ортезе. На второй месяц физические занятия дополняются упражнениями, в которых задействована сразу группа мышц, а также тренировками с отягощениями и занятиями на блоковых тренажерах.
Также важно заниматься в бассейне под наблюдением инструктора, посещать сеансы массажа, физиотерапию и занятия лечебной физкультурой.
По окончании второго месяца, если самочувствие пациента стабильное и не наблюдается осложнений, можно переходить в свободный двигательный режим.
Обратите внимание: до того момента, как сустав полностью восстановится, недопустимо выполнять скручивания.
Период восстановления после артротомии более долгий и может занять, как пару месяцев, так и полгода. Ранний этап реабилитации после операции на колене подразумевает прием назначенных врачом антибиотиков и сильных противовоспалительных препаратов, что позволяет снизить вероятность развития инфекции или воспаления на травмированном при вмешательстве участке. Также пациенту прописывают сосудистые препараты для исключения тромбоза.
Быстрее всего восстанавливаются пациенты, которым была проведена резекция мениска, устранение вывиха, а наиболее долгий период реабилитации у подвергшихся устранению гноя из коленного сустава.
Уже спустя шесть недель дефект хряща покрывают новые живые клетки. Однако, они еще не способны выдерживать столь же сильные нагрузки, что и окружающие их ткани. Для облегчения процесса восстановления можно использовать трость, а для того, чтобы не застаивалась кровь, выполнять легкие упражнения, не перегружающие сустав.
Через три месяца после процедуры можно приступать к занятиям спортом. Лучше всего начать с посещения бассейна, велопрогулок и ходьбы, что позволит улучшить приток питательных веществ в область хряща.
Восстановление после операции на колено с пересадкой хрящевой ткани происходит через год.
Осложнения после операции
Проблемы, возникающие после операции, зависят от того, какого рода вмешательство было осуществлено, общего самочувствия пациента, а также того, насколько точно он выполнял предписания врача в течение всего периода реабилитации. Если у пациента начался жар, появился озноб, подскочила температура, либо покраснел и начал отекать шов, нужно сразу же позвонить к врачу или направиться в больницу. Также незамедлительно информировать доктора необходимо при боли в колене или икроножной мышце, проблемах с дыханием.
Проблемы со здоровьем, возникающие после операции, как правило, связаны либо с функционированием протеза, либо с общим состоянием здоровья пациента. Возможно образование отека колена, который не сходит более 10 дней. Это нормальное развитие событий, и пациенту не стоит пугаться. Но если отек не спадет и через две недели, это свидетельствует о развитии инфекции в области протеза, либо об аллергии на материалы, из которых состоит конструкция. В таком случае нужно немедленно обратиться к врачу.
Другие возможные послеоперационные осложнения – это тромбоз глубокой вены, вывихи, отторжения протеза. При тщательном соблюдении предписаний врача подобные проблемы возникают крайне редко.
Ортроскопия относится к малотравматичным методам лечения, поэтому проблемы после операции возникают редко. Чаще всего встречаются следующие негативные последствия:
- кровоизлияние в полость сустава;
- развитие инфекции;
- чрезмерное растяжение связок.
Также возможно плохое самочувствие вследствие плохой переносимости наркоза, которое проявляется в виде тошноты и головной боли. Уже через несколько дней восстанавливается нормальное самочувствие.
То, как быстро восстановится прооперированный пациент, зависит от объема осуществленных в ходе вмешательства работ, а также площади пораженного участка сустава. Большая часть пациентов направляется домой уже на следующий день после операции и еще несколько дней использует костыли. Также в первую неделю пациенту и его ноге необходим покой, прикладывание холода к колену и расположение его на высоте относительно тела во избежание застоя крови. Физиотерапия нужна далеко не всем пациентам, чаще ее назначают в индивидуальном порядке.
Важно помнить, что при чрезмерной нагрузке на колено в первые дни после операции повышается риск возникновения отека, что может негативно сказаться на скорости реабилитации.
Как правило, требуется несколько контрольных визитов к хирургу после оперативного вмешательства. Это позволит убедиться в нормальном ходе восстановления, вовремя предупредить осложнения и выполнить пункцию для отвода лишней жидкости в случае необходимости.
Читайте также:


