После травм и переломов суставов
Основные причины возникновения травм — это ДТП (40%), падения с большой высоты (30%), различного рода ранения (10%). Каждая травма чревата десятками осложнений вплоть до летального исхода, например, в случае сепсиса. Некоторые осложнения дают о себе знать моментально, тогда как другие выявляются не сразу. Чтобы избежать серьезных последствий после травмирования, очень важно правильно провести период реабилитации.




Этапы медицинской реабилитации после перенесенной травмы
К сожалению, никто из нас не застрахован от травм. С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы. А это в свою очередь становится причиной общего ослабления организма и может спровоцировать появление новых болезней. Вот почему так важно серьезно отнестись к восстановительному периоду.
Реабилитация после переломов и травм должна проходить по индивидуальной программе, но в целом она состоит из следующих этапов:
- Устранение сосудистых изменений и отеков. Эти явления, увы, неизбежны при долгой неподвижности конечностей или всего организма.
- Повышение эластичности и тонуса мышц. Прежде чем переходить непосредственно к двигательной активности, нужно убедиться в том, что мышцы готовы к этому, иначе возвращение к привычному образу жизни может стать чересчур болезненным.
- Восстановление двигательных функций. Процесс должен носить поступательный характер и не предполагать чрезмерных физических нагрузок. Это позволит избежать растяжений и физиологических стрессов.
- Укрепление общего состояния организма — соблюдение режима дня и питания, пребывание на свежем воздухе. Этими рекомендациями необходимо руководствоваться на протяжении всех этапов реабилитации, так как от этого во многом зависят темпы выздоровления.
Основное место в восстановительной медицине занимает физическая реабилитация. Она предполагает комплексное применение как физических упражнений и воздействий, так и природных факторов. Этот тип реабилитации направлен на восстановление функций поврежденных органов, адаптацию после травм, вовлечение в привычный образ жизни. Рассмотрим более подробно методы физической восстановительной терапии:
Каждый из описанных выше методов применяется с учетом характера и особенностей травмы. Об этом мы и поговорим далее.
Они могут быть получены в результате ушибов, падений, сдавливаний и других воздействий. Это один из самых опасных видов механических повреждений, так как может привести к крайне тяжелым последствиям: нарушению проводящих путей спинного мозга. Последнее влечет за собой неподвижность и потерю чувствительности.
Программа и сроки реабилитации зависят от степени тяжести полученной травмы, а также от индивидуальных особенностей пациента.
Начальный этап реабилитации нужно проводить уже в первые дни после травмы. Прежде всего больному необходимо помочь занять правильное положение на кровати, следует проводить профилактику возникновения пролежней и застойных явлений в легких. Пациентам, получившим травму позвоночника, также сразу назначают дыхательную гимнастику, диетическое питание.
На втором этапе восстановления рекомендуется массаж, рефлексотерапия, физиотерапевтическое лечение, механотерапия и лечебная гимнастика.
На третьем этапе комплекс упражнений меняется: к лечебной физкультуре, физиотерапии и механотерапии может быть добавлено плавание в бассейне. Для восстановления утраченных навыков проводятся занятия с эрготерапевтом.
Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах — при соблюдении режима, правильном питании и физиотерапевтическом лечении — восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий.
Что же касается тяжелых и среднетяжелых черепно-мозговых травм, то они способны вызвать, затруднение передвижения, пациентам становится сложно самим себя обслуживать. Могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
К этому виду травм относятся переломы, трещины, травмы суставов, вывихи, разрывы мышц и сухожилий, растяжения связок. Во время раннего реабилитационного периода пациентам в индивидуальном порядке назначается физиотерапия, помогающая избавиться от отеков, ЛФК и механотерапия. Лечебный массаж также пойдет на пользу.
Как мы убедились, реабилитация после травм и переломов — процесс сложный. Он состоит из комплекса методов восстановительной терапии. Составить индивидуальную программу может только специалист.
«В первую очередь стоит оценить медицинское оборудование центра, узнать, какие специалисты здесь работают, какие медицинские и реабилитационные услуги оказываются. Затем стоит оценить уровень сервиса и комфорта в клинике. Немаловажную роль играет и местоположение: в идеале центр должен быть за городом, чтобы выздоравливать помогал свежий воздух, но при этом в хорошей транспортной доступности.
По статистике, 54% переломов и переломо-вывихов голеностопного сустава случаются в молодом возрасте, когда человеку важно сохранять трудоспособность. Эти травмы относятся к тяжелым повреждениям опорно-двигательного аппарата. Даже при качественном лечении они приводят к инвалидности в 3-12% случаев. Поэтому восстановление функций голеностопного сустава требует тщательного подхода, индивидуального для каждого пациента.
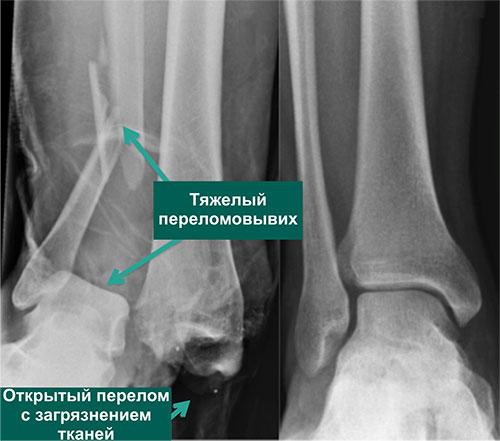
С повреждениями связочного аппарата ситуация аналогична. Голеностоп часто травмируется у спортсменов и молодых, активных людей. У 30-50% из них несвоевременная диагностика или некачественное лечение приводит к хронической нестабильности голеностопного сустава. Она мешает вести активный образ жизни, а со временем и вовсе приводит к инвалидности.
Ранняя диагностика и качественное лечение помогают снизить риск инвалидизации. Более того, повреждения связок, вывихи и переломы гораздо легче лечить вначале, сразу после травмы. При этом шансы восстановить функции голеностопа гораздо выше. А само лечение и реабилитация – менее инвазивны и занимают меньше времени.
Поэтому после травмы лучше сразу же обращаться в хорошую клинику, где применяют самые эффективные алгоритмы диагностики и лечения.
Как восстановить функции голеностопа после травмы
Каким способом врачи будут проводить лечение – зависит от тяжести травмы и характера повреждения сустава. Ведь надрывы связок лечить гораздо легче, чем, к примеру, переломы со смещением или переломо-вывихи. С лечебной тактикой специалисты определяются лишь после обследования пациента, имея полное представление о его состоянии и тяжести травмы.
Для восстановления функций голеностопного сустава используют несколько способов:
- Консервативное лечение. Эффективно при легких травмах, которые не сопровождаются переломами, вывихами и полным разрывом связок. Функции голеностопа восстанавливают с помощью покоя, фиксации эластичным бинтом, обезболивающих и противовоспалительных препаратов, физиопроцедур и ЛФК.
- Гипсовая иммобилизация. Применяют в лечении переломов, при которых нет смещения костных отломком и нестабильности голеностопа. Гипс накладывают и при свежих разрывах и надрывах связок (не позже двух-трех месяцев после травмы). Также гипсовую иммобилизацию используют после остеосинтеза и скелетного вытяжения в качестве завершающего метода лечения.
- Закрытая репозиция с дальнейшей гипсовой иммобилизацией. Применяется при закрытых переломах со смещением. При сопутствующих подвывихах голеностопа ее не рекомендуют использовать из-за высокого риска неудовлетворительного исхода лечения.
- Открытая репозиция с фиксацией погружными конструкциями. Таким путем лечат все открытые и часть закрытых переломов. В некоторых случаях после операции сустав дополнительно фиксируют гипсом.
- Скелетное вытяжение и чрескостный компрессионный остеосинтез. Используются для лечения сложных и застарелых переломов в области голеностопного сустава. Проводится с помощью специальных аппаратов внешней фиксации.
- Хирургическое лечение. Проводится при застарелых повреждениях связок, посттравматическом остеопорозе, тяжелых переломах и переломо-вывихах. Позволяет восстановить функции голеностопа даже тогда, когда другими путями сделать это невозможно.
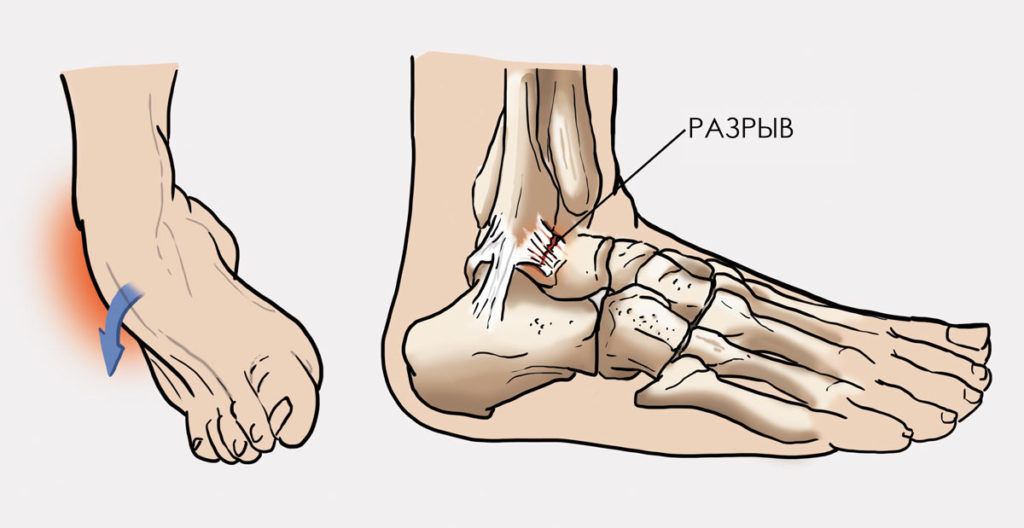
Иммобилизация голеностопа
При полных разрывах и значительных надрывах связок используют гипсовую иммобилизацию или аппараты внешней фиксации. Однако они эффективны только на ранних сроках, пока у человека не успела развиться нестабильность голеностопного сустава. При застарелых травмах, которым больше 2-3 месяцев, эти методы не дают ожидаемого результата.
Если у человека вовремя не обнаружили разрыв связок или он не получил качественного лечения, у него развивается нестабильность голеностопа. В таком случае восстановить функции сустава уже не поможет никакая иммобилизация. И чтобы вернуть трудоспособность, необходимо делать операцию.
Безоперационное лечение переломов
Консервативное лечение возможно лишь когда нет смещения костных фрагментов, а голеностопный сустав остается стабильным. В таком случае больному на 1-2 месяца накладывают гипсовую повязку или предлагают носить ботинок для реабилитационной ходьбы.
Несмотря на доступность и малотравматичность гипсовой иммобилизации она имеет ряд недостатков:
- ограничивает подвижность нижней конечности и затрудняет реабилитацию;
- нарушает периферическое кровообращение;
- вызывает необратимые изменения в нервно-мышечном аппарате голени и стопы.
Чтобы частично нивелировать вред длительной иммобилизации, со второго-третьего дня после наложения гипса человек начинает заниматься лечебной гимнастикой. ЛФК помогает снять отек, улучшить кровообращение в области голеностопа, укрепить мышцы стопы, голени и бедра. А это ускоряет восстановление и препятствует развитию посттравматического остеопороза.
После снятия гипса реабилитация продолжается в течение еще нескольких месяцев. В этот период больному назначают массаж, физиопроцедуры, лечебную физкультуру и т.д. Главная задача этих процедур – укрепить мышцы и связки, улучшить обменные процессы в тканях, нормализовать кровообращение и восстановить функции травмированного сустава.
Закрытая репозиция с дальнейшей гипсовой иммобилизацией
Это распространенный метод лечения, который применяют в основном при переломах лодыжек. Его суть заключается в ручной репозиции костных фрагментов и последующей фиксации голеностопа гипсовой повязкой. Данный метод доступный и малотравматичный, но имеет свои недостатки.
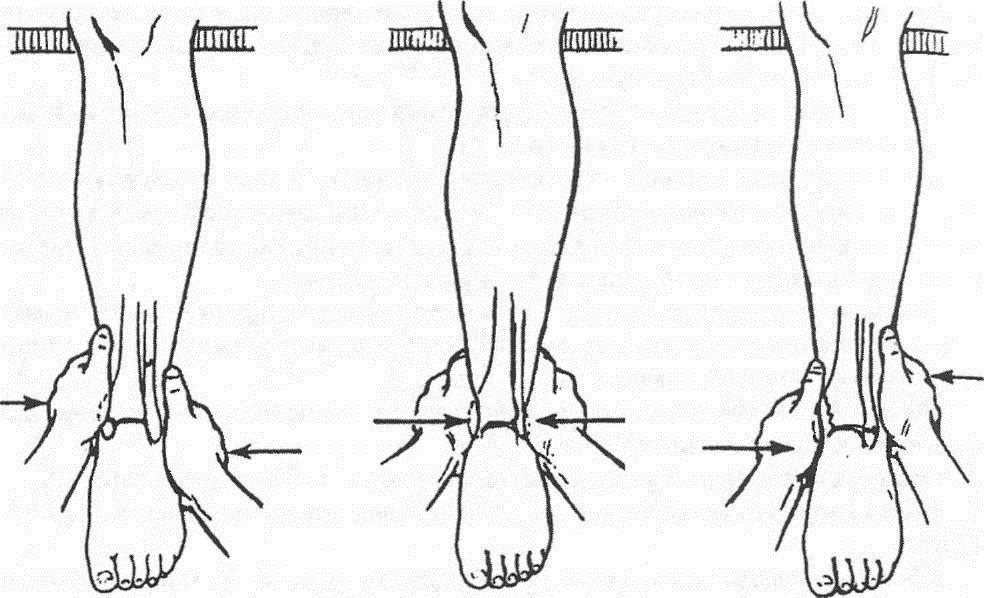
Длительная гипсовая иммобилизация нарушает трофику и ухудшает кровообращение в тканях конечности, вызывая необратимые изменения в нервах и мышцах голени, стопы, голеностопного сустава. Она не обеспечивает достаточно стабильную фиксацию и не гарантирует полную неподвижность отломков. Все это может привести к неправильному сращению костей и образованию ложного сустава.
При сопутствующих вывихах и подвывихах голеностопа закрытую репозицию рекомендуют не использовать. Причина – высокий риск неудовлетворительных результатов лечения.
Самые частые из них:
- послеоперационные контрактуры;
- ложные суставы;
- деформирующий артроз тяжелой степени.
Поэтому многие специалисты предпочитают иной подход к лечению переломов со смещениями. Пациентам трудоспособного возраста они рекомендуют выполнять открытую репозицию с фиксацией костных фрагментов металлоконструкциями. А больным старшей возрастной группы – репозицию под ЭОП-контролем и фиксацию спицами Киршнера.
Открытая репозиция с внутренней фиксацией
Метод применяют для лечения сложных переломов, когда невозможна ручная репозиция отломков и удержание их в нужной позиции с помощью гипса. Чтобы сопоставить костные фрагменты и надежно зафиксировать их, используют погружные элементы и конструкции:
- болты-стяжки;
- винты;
- болты с клеммами-накладками;
- спицы Киршнера;
- болты с гибкой тягой;
- лавсановые ленты и прочее.
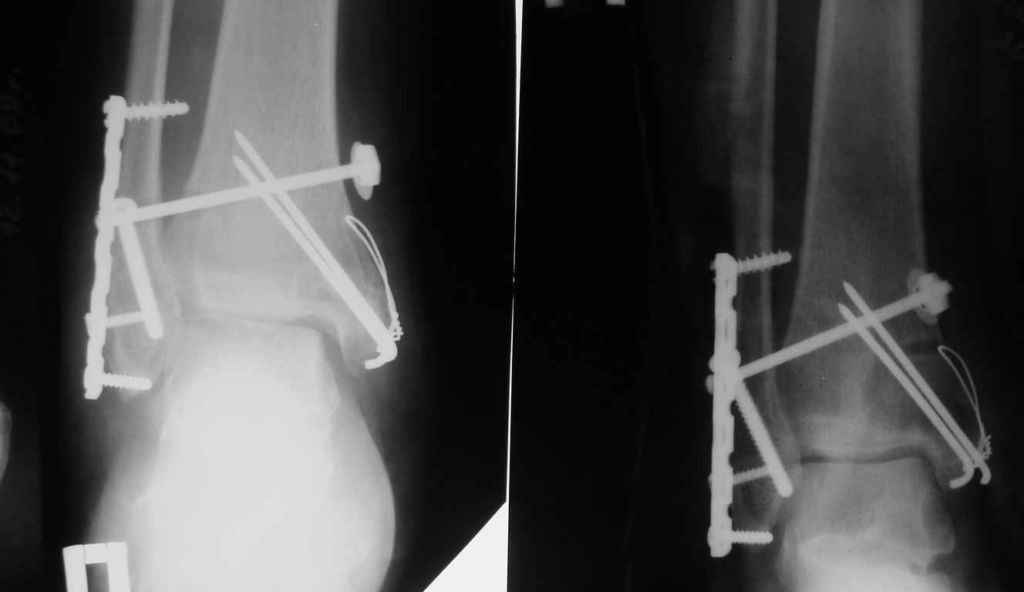
Открытая репозиция обеспечивает одномоментное точное сопоставление отломков и их надежную фиксацию. После операции нередко сохраняется ранняя опороспособность конечности, что позволяет нагружать ее вскоре после операции. И тем не менее многие специалисты уверены, что ни один из методов открытой репозиции не может обеспечить полной неподвижности костных фрагментов. Поэтому после операции пациентам требуется дополнительная гипсовая иммобилизация.
Оперативное сопоставление и фиксация отломков имеет и другие недостатки:
- Травмирование мягких тканей в месте проведения хирургического вмешательства.
- Риск развития инфекционных осложнений.
- Вероятность вторичных смещений отломков из-за несостоятельности фиксаторов.
- Высокая частота развития псевдоартрозов.
В ряде случаев закрытые переломы лучше лечить путем скелетного вытяжения или чрескостного остеосинтеза. Эти методы исключают вмешательство травматолога в естественный процесс заживления. Регенерация ускоряется, поскольку врач не удаляет гематому и не повреждает мышцы, сосуды, надкостницу. А противопоставление отломков и растяжение мягких тканей дополнительно стимулирует регенеративные процессы.
Чрескостный остеосинтез
Сегодня остеосинтез проводят с помощью шарнирно-дистракционных аппаратов и аппаратов для скелетного вытяжения. Методика позволяет надежно зафиксировать костные отломки, что создает идеальные условия для их сращения.

Главное преимущество чрескостного остеосинтеза в том, что он не требует открытого хирургического вмешательства. Недостаток – он не всегда позволяет сопоставить фрагменты костей. Поэтому чрескостный остеосинтез могут комбинировать с операцией. Сначала отломки соединяют хирургическим путем, а зачем кости дополнительно фиксируют аппаратом внешней фиксации.
Реконструктивные операции
С помощью реконструктивных операций лечат застарелые разрывы связок, которые сопровождаются нестабильностью голеностопа. Целостность связок восстанавливают хирургическим путем, после чего сустав фиксируют аппаратом Илизарова. При давности травмы менее 5 месяцев операцию часто делают путем артроскопии. А вот застарелые разрывы требуют открытой реконструкции.
Целостность связок могут восстанавливать:
- местными тканями;
- аллотканями;
- синтетическими эндопротезами.
Пластика местными тканями сопряжена с дополнительной травматизацией донорского участка, поэтому ее выполняют редко. Для восстановления связок чаще используют синтетические ткани или аллосухожилия.
Эндопротезирование и артродез
Операции на голеностопном суставе делают в основном при тяжелом посттравматическом остеопорозе, который сопровождается сильными болями и ограничением подвижности голеностопа.
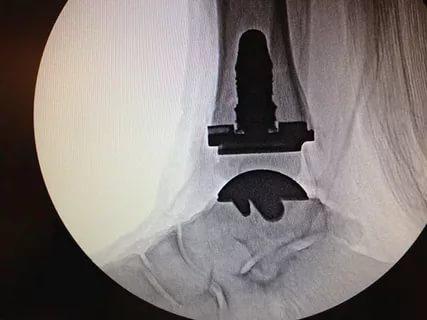
Молодым пациентам чаще выполняют эндопротезирование – замену сустава искусственным эндопротезом. Такая операция позволяет полностью восстановить функции голеностопа. Когда сделать эндопротезирование нет возможности (пожилой возраст, наличие тяжелых сопутствующих заболеваний), больному выполняют артродез – обездвиживание сустава. К этой операции прибегают в крайнем случае.
- Разрывы связок и переломы голеностопа часто случаются в молодом возрасте. Они тяжело поддаются лечению и нередко приводят к инвалидности.
- Свежие травмы лечить намного легче. Чем раньше человек получит медицинскую помощь, тем выше шансы, что функции сустава восстановятся.
- Для лечения травм используют разные методы, начиная консервативным лечением и заканчивая хирургическим.
- Выбор метода лечения зависит от многих факторов. Играет роль тяжесть и давность травмы, нестабильность голеностопа, степень посттравматического остеопороза и т.д.
- Хирургическое вмешательство – радикальный метод лечения. Как правило, операцию делают тогда, когда восстановить функции сустава другими путями невозможно.
По статистике, количество травм в зимнее время в целом в 2–3 раза выше, чем летом.
Зимой на травмы в общей структуре причин получения больничного листа приходится до 18%, из которых в 15-20% становится причиной инвалидности.
Основные травмы, возникающие при падении на улицах, — переломы и вывихи (до 75% всех случаев), ушибы мягких тканей и растяжения (до 25%).
С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы, что может приводить к общему ослаблению организма и провоцировать появление новых болезней. Вот почему так важно серьезно отнестись к реабилитации после травмы.
Этапы медицинской реабилитации после перенесенной травмы
Реабилитация после переломов и травм проходит по индивидуальной программе, но в целом разделяется на несколько этапов:
- Восстановление сосудистых нарушений и купирование отеков.
- Повышение эластичности и тонуса мышц.
- Восстановление двигательных функций.
- Укрепление общего состояния организма — соблюдение режима дня и питания, пребывание на свежем воздухе.
Процесс реабилитации должен носить поступательный характер и не предполагать чрезмерных физических нагрузок.
Основное место в медицинской реабилитации занимают физические методы реабилитации:
1. Массаж — один из самых распространенных методов реабилитации после травм. Чаще всего применяется при инсультах, переломах, остеохондрозе.
Массаж стимулирует циркуляцию крови, уменьшает отеки, активизирует мышцы и является отличной подготовкой к лечебной физкультуре. Курс лечебного массажа обычно включает от 10 до 20 сеансов, проводить их рекомендуется ежедневно или через день.
2. Лечебная физкультура (ЛФК) — это специально разработанный комплекс физических упражнений, выполняющихся под контролем инструктора.

Физические упражнения способствуют активизации мышечных сокращений, кровотока в тканях, снимают отечность, повышают энергетические возможности мышц. Важно не переусердствовать в выполнении ЛФК, следует заниматься согласно разработанной врачом программе.
3. Эрготерапия. Часто после серьезных травм и переломов и связанной с этим неподвижностью пациент может утратить элементарные навыки самообслуживания. И необходимо помочь ему заново освоить мелкую моторику, развить координацию, приспособиться к повседневной жизни.
4. Физиотерапия — это методы восстановительного лечения с помощью физических факторов: магнитного излучения, электрического тока, света, тепла, звука и т.д.
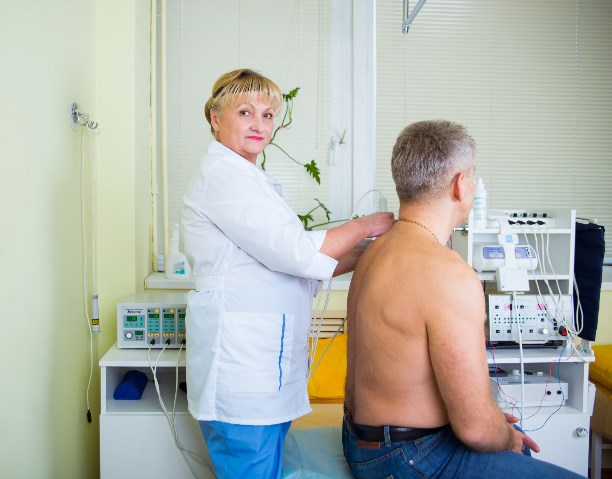
Физиотерапия использует специальных приборы и аппараты. При нарушении двигательной активности применяют электростимуляцию. Лазеротерапия и магнитотерапия помогают устранить боли и отеки, улучшить общее состояние организма.
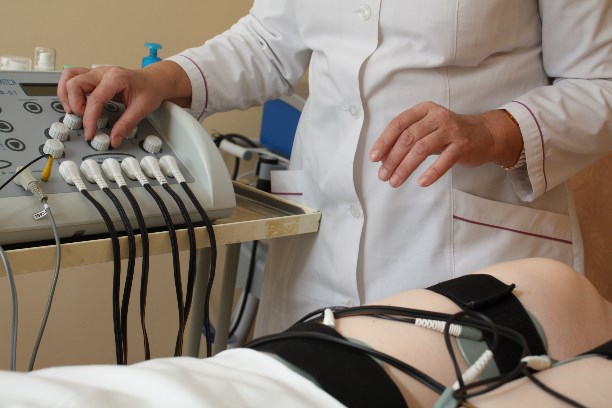
Эти процедуры безболезненны, хорошо переносятся пациентами. Но каждый из методов физиотерапии имеет ряд противопоказаний, поэтому они должны проводиться по назначению врача физиотерапевта.
5. Диетотерапия. Для скорейшего выздоровления очень важно питание. Так, при переломах процессу срастания костей способствует коллаген. Он содержится в заливных блюдах, холодце. Для формирования костной мозоли нужен кальций. И здесь полезны молочные продукты, особенно творог и сыр. Для усвоения кальция необходим витамин D3, его много в рыбьем жире, икре, кунжуте, яичном желтке, орехах. Ну и, конечно, полезно употреблять свежие овощи и фрукты — в них много витаминов и клетчатки.
Каждый из описанных методов применяется с учетом характера и особенностей травмы.
Травмы позвоночника. Они могут быть получены в результате ушибов, падений и других воздействий. Травмы позвоночника могут привести к тяжелым последствиям: повреждению спинного мозга, что может повлечь за собой неподвижность и потерю чувствительности в конечностях. Начальный этап реабилитации нужно проводить уже в первые дни после травмы, сразу назначают дыхательную гимнастику, диетическое питание. На втором этапе рекомендуется массаж, физиотерапевтическое лечение, лечебная гимнастика. На третьем этапе комплекс упражнений расширяется: к лечебной физкультуре, физиотерапии и механотерапии добавляются водные процедуры, плавание в бассейне.
Черепно-мозговые травмы. Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах — при соблюдении режима, правильном питании и физиотерапевтическом лечении — восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий. Тяжелые и среднетяжелые черепно-мозговые травмы способны вызвать затруднение передвижения, могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
Травмы опорно-двигательного аппарата. К этому виду травм относятся переломы, вывихи, повреждения мышц и сухожилий, ушибы. Реабилитация в травматологии и ортопедии имеет ключевое значение — она позволяет существенно сократить период нетрудоспособности и создать оптимальные условия для восстановления активности пациента.
Реабилитация после травм и переломов — процесс сложный. Он состоит из комплекса методов восстановительной терапии. Грамотно составить индивидуальную программу может только специалист. Успешность реабилитационного курса зависит от: правильного подбора индивидуальной схемы мероприятий; максимально раннего начала; непрерывности; комплексного характера.
Высокоэффективным методом в восстановительном лечении травм и заболеваний опорно-двигательного аппарата является ударно-волновая терапия.
Суть метода заключается в воздействии на поврежденные ткани инфразвуковых импульсов с высоким давлением. Ударно-волновая терапия стимулирует процессы микроциркуляции, устраняет отеки, уменьшает воспаление, снижает болевой синдром, разрыхляет плотные костные посттравматические образования, стимулирует регенерацию тканей, в том числе и регенерацию костной ткани, что позволяет в короткие сроки добиваться сращения переломов, восстановления подвижности в суставах.

До сеансов УВТ После 5-и сеансов УВТ
Это очень важно для социально активных пациентов, для спортсменов, где главным условием является быстрое возвращение к привычному ритму жизни и профессиональным обязанностям.
Для скорейшего восстановления пациента крайне важно создать комфортные условия и при этом обеспечить грамотное лечение. Для таких целей существует множество реабилитационных центров.

– В первую очередь стоит оценить медицинское оборудование центра, узнать, какие специалисты здесь работают, какие медицинские и реабилитационные услуги оказываются. Следует оценить уровень сервиса и комфорта в центре.
Немаловажную роль играет и местоположение: в идеале центр должен находиться в хорошей транспортной доступности.
Какие бывают травмы

В медицине под травмой понимается любое нарушение анатомической целостности или физиологических функций органов, тканей. Причина нарушений — внешняя.
Бывают механические травмы (ушибы, переломы, вывихи), термические (ожоги, обморожения), химические, электрические и другие.
Сегодня поговорим о механических травмах в быту, спорте, дорожно-транспортных происшествиях и, конечно, о травмах, от которых страдают дети.
Как это чаще всего случается: поскользнулся на обледеневшем тротуаре или в ванной на мокром полу. Споткнулся на улице, не доглядев, а то и выпив лишнего. Даже эмоциональные домашние разборки нередко приводят к травматизации. В результате переломы, вывихи, ушибы.
Чаще всего бытовым травмам подвержены пожилые люди. Самые частые травмы в быту:
- вывихи и растяжения,
- повреждения головы,
- сотрясение мозга,
- переломы и травмы костей носа и переносицы.
Хотя автомобили снабжены системами безопасности, травмы при ДТП могут стать причиной сильного ухудшения здоровья и даже инвалидности. Страдают суставы, кости, сухожилия, связки. Нарушается равновесие анатомических и физиологических механизмов.
Самые частые травмы при ДТП:
- черепно-мозговые травмы (ЧМТ),
- переломы, ушибы позвоночника,
- травмы ног,
- повреждения внутренних органов.

Ребенок от природы любопытен и подвижен. Дети должны выплескивать энергию в движении, это нормально. К сожалению, в детских играх возможны столкновения, падения, сопровождающиеся травмами.
Среди наиболее часто встречающихся детских повреждений:
- ушибы головы, копчика,
- переломы рук или ног,
- растяжения.
К ним относятся:
- выступающий затылок,
- тонкие кости черепа,
- хрупкие мышцы,
- маленький размер тела (большое число органов под ударом),
- пластичная скелетная и связочная структура,
- подверженность шоку, гипоксии и нарушению дыхания.

Любой спорт (кроме, пожалуй, шашек и шахмат) по определению травмоопасен. Да, спортсменов учат приемам, как избежать травмы. Однако неумолимая статистика свидетельствует, что среди наиболее частых спортивных повреждений:
- травмы стопы, голеностопного сустава,
- повреждения колена,
- переломы, вывихи, подвывихи, растяжения в кисти, лучезапястном, локтевом суставах,
- травмы ключицы, ребер, крестца, копчика, тазовых костей.
Лечение травм
Хорошо, если пострадавший попадает в руки опытного травматолога или хирурга сразу после происшествия. Вовремя проведенное обследование, правильная репозиция, грамотно наложенный гипс, мастерски сделанная операция (при переломах со смещением) дают высокий шанс на нормальное срастание костей, связок, восстановление сухожилий.
Прошло время, кости срослись. Однако каждый второй больной жалуется, что он хромает или рука движется как-то не так, где-то нарушена биомеханика движения. Есть чувство дискомфорта, ломоты в месте перелома, хруст, ноющие боли. При переломе костей носа ухудшается дренаж, возникают застойные явления, синуситы, риниты, гаймориты.
Ни травматолог, ни хирург уже не помогут. На этапе посттравматической реабилитации нужны именно методы кинезиологии и остеопатии.
Остеопатия и помощь при травмах

Меры реабилитации после травм — это комплекс действий для полного восстановления функций организма, утраченных из-за травмы.
Травмируются не только кости, но и суставы, мышцы, связки. К примеру, при переломе со смещением отломки костей задевают, смещают и рвут мягкие ткани. Наступает состояние местного шока, мышцы спазмируются, растут отеки, усиливается боль.
Даже при удачной операции остеосинтеза при помощи спиц, шурупов, штифтов и т.д. возможны тяжелые последствия в виде хромоты, хронической боли, снижения качества жизни, инвалидизации.
Методы кинезиологии помогают опытному врачу точно определить, где есть напряжение и дисфункция. Далее он использует приемы остеопатии, мягкой пальпацией снимает напряжение тканей, чтобы травмированная зона адаптировалась, а физиологичные процессы в ней восстановились.
В результате уменьшается отек тканей, снижается воспалительный процесс, нарастает амплитуда движений.
При любой, казалось бы, незначительной травме следует сходить на консультацию к остеопату.
Вывод: при любой травме чем раньше вы обратитесь к остеопату, тем меньше вероятность печальных последствий, а лечение и реабилитация пройдут легче и быстрее.
Если травма была серьезной, с операцией или без, помощь остеопата в реабилитационный период станет жизненно необходимой!
Наши специалисты помогут в период восстановления: после операций на колене, плече, при компрессионном переломе позвоночника, травме лодыжки, переломе ноги, руки, лучевой кости, малой берцовой кости, плечевой кости, ребра, после черепно-мозговых, родовых травм и т.д.
При срощенных переломах и застарелых травмам остеопатическое лечение возвращает максимально возможную подвижность в суставах, снимает излишнее напряжение в тканях и внутренних органах. Эти меры стимулируют организм к дальнейшему успешному самовосстановлению.
Ситуация с детьми требует особого внимания. Ребенка должен осмотреть врач-остеопат, даже если рентгеновский снимок не показал патологий. Ведите малыша в клинику остеопатии в случаях:
- упал и сильно ушибся,
- находился в машине во время ДТП,
- столкнулся с другим ребенком или препятствием,
- находится в восстановительном периоде после травмы.
Вовремя проведенная коррекция повреждений устранит вероятность проблем со здоровьем, которые могут проявиться через месяцы или даже годы. Например, хронические головные боли, головокружения, снижение зрения, энурез, нарушения сна, трудности усвоения школьного материала, вегетососудистая дистония.
Что касается реабилитации после спортивных травм, российские спортсмены все больше понимают и оценивают важность в этом вопросе методов кинезиологии и остеопатии.
В Европе каждый спортсмен обязательно посещает остеопата после травмы. Несколько сеансов дают возможность восстановиться, избежать отдаленных последствий.
Из отзывов наших пациентов:
Миронова Оксана, мама Максима 14 лет: «Мой мальчик рос слабеньким и болезненным. В 10 лет он выглядел на 7 Мы думали, что это нормально и такая конституция. В клинике остеопатии врач провел обследование и сказал, что это следствие родовой травмы и что кости черепа как-то неправильно сжаты. К тому же, в детстве Максимка часто падал на детской площадке. Я никогда не обращала на это внимания. Оказывается, зря.
Почему стоит пойти именно к нам?
Ваше физическое и эмоциональное состояние – это то, на чем строится репутация любого врача. И мы зарабатываем ее честным трудом, профессионализмом и неизменно высоким уровнем врачебной этики в заботе о вашем здоровье.
Познакомьтесь с квалифицированными специалистами Центра в области остеопатии и неврологии.
OSTO Clinic готов помочь вам забыть, что такое терпеть боль и ждать лучших времен, чтобы начать лечиться!
Запишитесь на прием уже сейчас или закажите обратный звонок по номеру: 8 (499) 180-80-40
Полный перечень услуг с ценами в центре остеопатии OSTO Clinic представлен по ссылке.
Есть вопросы? Спросите доктора!
Позвоните, напишите нам или отправьте сообщение.
Читайте также:


