Послеоперационные осложнения нагноение шва грыжа
Удаление паховой грыжи у мужчины, как и любое другое хирургическое вмешательство, часто приводит к ряду осложнений. В норме послеоперационный период длится десять дней. Некоторые из осложнений проявляются уже в этот период, некоторые позже.

Нормальное течение восстановительного периода
Последствия проведенной операции проявляются даже при нормальном ходе выздоровления. Возможен дискомфорт, зуд, ноющая боль в области рубца. Кроме того, кожные покровы часто меняют цвет, появляется небольшая отёчность, кровоподтёки. Нарушение чувствительности также не является патологией.
Важно! Жалобы обязательно следует озвучить лечащему врачу.
Для облегчения состояния назначаются обезболивающие препараты, рубец закрывается марлевой повязкой. В это время пациенту рекомендован постельный режим, исключаются физические нагрузки, соблюдается специальная диета.
Послеоперационные осложнения
Все послеоперационные осложнения сводятся к следующему списку:
- нагноение шва;
- рецидив заболевания;
- образование гематом;
- механические повреждения;
- гидроцефалия яичка;
- тромбоз вен;
- проблемы с кишечником;
- кровотечение.
Последствия после операции по удалению паховой грыжи возникают по разным причинам. Это может быть врачебная ошибка, нарушение послеоперационного режима, инфицирование. Наиболее частое осложнение – нагноение шва. Такая ситуация возникает при попадании в область рассечения тканей возбудителей инфекции (стафилококка, синегнойной палочки). Происходит как во время проведения хирургического вмешательства, так и в период восстановления.
Возможно повторное возникновение паховой грыжи. При несоблюдении пациентом назначений врача, нарушении диеты, отказе от бандажа риск рецидива значительно возрастает.
Первое время после устранения паховой грыжи мужчина должен отказаться от физических нагрузок, вредной пищи, курения, употребления алкоголя. Следует беречь себя от простудных заболеваний, так как при кашле излишне напрягаются брюшные мышцы и возможно повторное выпячивание.
Рецидив провоцируют ошибки хирурга, если применён неподходящий способ устранения проблемы или плохое укрепление задней стенки пахового канала.

Довольно частое осложнение после удаления паховой грыжи. Небольшие гематомы рассасываются самостоятельно. Иногда требуется применение компрессов. Для гематом большего размера делают пункцию и убирают лишнюю кровь.
Возникают в результате хирургической ошибки. Возможно нарушение целостности мелких сосудов. Это приводит к атрофии яичка. При повреждении нервов характерна небольшая потеря чувствительности в области мошонки, внутренней части бёдер. Она может сохраниться навсегда.
Травма части семенного канатика приводит к нарушению половой функции. Самое серьёзное и необратимое последствие – развитие мужского бесплодия.
Это так называемая водянка. Она может быть односторонней (увеличивается одна часть мошонки) и двусторонней. Сильный отёк приводит к дискомфорту при ходьбе и наклонах. Двигательная активность пациента при этом значительно снижена. Устраняется исключительно хирургическим способом.
Повреждаются вены голеней – проявляется данное осложнение сильными болями икроножных мышц при отсутствии визуальных изменений и стабильной температуре тела. Страдают этим осложнением пожилые мужчины. Лечение медикаментозное. Заканчивается, как правило, полным выздоровлением пациента.

При иссечении скользящей грыжи, возможна некорректная обработка медицинским инструментом грыжевого мешка. Это является причиной нарушений функций кишечника.
Наложение грубых швов на область операции приводит к повреждению бедренного сустава, сильному кровотечению. Данное осложнение устраняется в ходе хирургического вмешательства, его возникновение зависит от квалификации врача, его опыта проведения подобных операций.
Интересное видео: Возникновение паховой грыжи у мужчин
Реабилитация после операции
После того, как пациент вернулся домой, нельзя сразу продолжать привычный темп жизни.
Важно! Паховый бандаж обязательно носить 1 месяц после операции.
Следует придерживаться диеты, носить бандаж. Физическую нагрузку увеличивают постепенно. Рекомендуется посещать занятия лечебной физкультуры, укреплять паховые мышцы.
Первые три – четыре недели после операции пациенту рекомендован половой покой. Также нельзя поднимать тяжести больше 5 кг. Полное восстановление стенок брюшной полости происходит через шесть месяцев.
Несмотря на то, что операция по иссечению паховой грыжи у мужчины не является сложной, восстановление занимает некоторое время. Осложнения могут возникнуть непосредственно в ходе операции, в результате нарушения врачебных назначений в реабилитационный период.
Осложнения в виде местных инфекционных и нагноительных процессов после операций на спине в общей структуре всех вмешательств занимают от 1% до 8%. Среди хирургических манипуляций на позвоночнике, связанных с установкой имплантатов, металлоконструкций, частота подобного рода воспалительных реакций существенно выше (6%-20%). Инфекционно-гнойный постхирургический патогенез способен негативно сказаться на окончательном исходе примененной тактики хирургической коррекции позвоночника, даже если она была выполнена безукоризненно.
Хороший спокойный шов после операции.
Несмотря на огромные достижения спинальной нейрохирургии в сфере интра-, постоперационного инфекционного контроля, инфекции и гнойные воспаления все еще остаются лидерами среди всех возможных осложнений. К развитию неблагополучного патогенеза могут подтолкнуть разные факторы: от специфики организма пациента до предоперационных, операционных и послеоперационных нарушений.
Инфекции, воспаления гнойного характера в проекции хирургического поля могут быть поверхностными и глубокими, ранними и поздними. При этом каждый тип требует экстренной медицинской помощи, направленной на усиленное искоренение патогенной среды. Интенсивные лечебные меры необходимы не только для увеличения вероятности наступления позитивного функционального исхода в отношении прооперированного отдела спины. Их ценность заключается также в недопущении развития и распространения сепсиса по организму, который ставит под большую угрозу жизнь человека.
Чем обширнее вмешательство, тем выше вероятность осложнений.
Инфекционное осложнение (ИО) – проблема достаточно серьезная, не всегда легко решаемая, поэтому о ней должен быть ознакомлен каждый пациент, независимо от того, есть она у него или нет. Как говорится: предупрежден – вооружен. Далее подробно проинформируем об осложнениях инфекционного, гнойного характера после операций на спине: после удаления грыжи, протезирования диска, резекции новообразований, вмешательств с использованием металлоконструкций, др. Обязательно ознакомим и с тем, как в такой ситуации специалисты лечат пациентов.
Симптомы и признаки осложнения
Инфекционные и гнойные реакции в области хирургического вмешательства принято классифицировать на 2 основных вида:
- поверхностные (надфасциальные) – инфицирование затрагивает исключительно кожные поверхности и подкожно-жировой слой в месте разреза;
- глубокие – инфекция проникает глубже, поражая фасциальные, мышечные структуры (запущенные случаи приводят к инфицированию костных тканей).
Поверхностное инфицирование раневого участка образуется не позже первого месяца с момента проведенной операции, возбудителем обычно является стафилококк. Глубинное развитие пагубной микрофлоры больше ассоциировано с отдаленными сроками, и, как правило, появляется в течение 3 или более месяцев после сеанса хирургии.
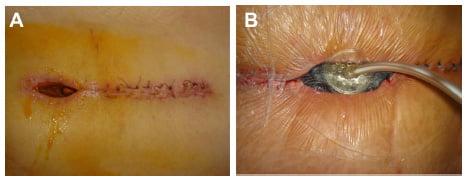
Один из примеров открывшегося шва.
Первыми специфическими проявлениями диссеминации патогенных микроорганизмов в пределах операционного поля являются:
- покраснение тканей вокруг шва;
- уплотнение;
- болезненные ощущения.
Независимо от вида патогенного агента, об активизированном воспалительном процессе в зоне, имеющей причастность к оперативному вмешательству, можно судить также по наличию одного или нескольких симптомов:
- выделение серозной, серозно-гнойной жидкости из поверхностных тканей разреза;
- ограниченная тканевая отечность;
- локализированная болезненность, которая имеет тенденцию к нарастанию;
- локальная гиперемия кожных покровов с повышением местной температуры;
- гнойное отделяемое из глубины операционной раны, наличие фистул;
- самопроизвольное расхождение шва с разъединением краев раны, если добавочно присутствуют болевой синдром и/или гипертермия организма (общая температура тела до 38 или более градусов).
Воспаление на спине в месте хирургического доступа и вокруг него не всегда свидетельствует об инфекционном осложнении. Отечность, болевые признаки, покраснение практически всегда проявляются сразу после операции как естественная реакция организма на операционную агрессию. И такая симптоматика может быть вариантом нормы, но с условием, что через 3-5 дней эти три признака после миниинвазивной хирургии (без применения имплантов) ликвидировались. Когда речь идет об обширной открытой операции с фиксацией металлоконструкций или протезов, нормальным считается динамичное сокращение выраженности воспаления травмированных тканей в ранний период, окончательное избавление от него максимум на 7-10 сутки.
Причины инфекции
Согласно рекомендательным предупреждениям специалистов по хирургическому лечению патологий позвоночника, факторы риска инфекционно-гнойных последствий классифицируют на несколько условных групп.
Последствия, обусловленные состоянием пациента
Изначально по основному диагнозу тяжелое клиническое состояние больного, поступившего в стационар.
Сопутствующие болезни и состояния, которые понижают сопротивляемость организма к патогенам или мешают нормальной регенерации ран:
- сахарный диабет;
- иммунодепрессия;
- ожирение;
- дерматозы;
- онкология;
- пожилой возраст;
- младенческий возраст.
- Наличие активного инфекционно-бактериального, гноеродного очага в совершенно любой части организма (кариес зубов, инфекции мочеполовой системы, горла/носа, пр.).
![]()
Дооперационные факторы риска
- Продолжительный срок госпитализации до операции на спине. Установлено, что чем больше больной находится в больничных условиях, тем выше риски возникновения нозокомиальной (внутрибольничной) инфекции.
- Отсутствие антибиотикотерапии или неадекватная ее схема назначения на этапе предоперационной подготовки пациента, особенно у ослабленных пациентов.
- Некачественная дезинфекция кожных покровов антисептическими средствами перед началом хирургической процедуры.
Интраоперационные причины
Послеоперационные причины
- недостаточное количество или, наоборот, слишком частое проведение бактерицидной обработки раны, процедур перевязки;
- низкокачественное обеспечение очистки раневых зон, замены тампонов и дренажей;
- несоблюдение норм асептики в ходе перевязочных манипуляций (слабая дезинфекция оборудования, использование нестерильных салфеток/бинтов, невыполнение техники мытья рук и применения одноразовых перчаток со стороны медработника, медработник является носителем штамма инфекции MRSA и т. п.);
- несоблюдение правил содержания раны в сухости и повязочной защите (пациент раньше срока мочит водой рану водой и/или обнажает ее, вопреки озвученному врачами запрету);
- некорректная техника перевязки в домашних условиях, выполняемой пациентом самостоятельно.
![]()
- некорректность рекомендованного пациенту курса лечения антибиотиком (вида, кратности, дозы, срока применения препарата), пропуски или полное отсутствие обязательной антибиотикотерапии после любой спинальной операции;
- несоблюдение пациентом послеоперационного режима физической активности, что тоже может увеличивать риски ИО (ранний отказ от физического покоя, недопустимо высокая нагрузка на прооперированную область, самовольное назначение себе упражнений, игнорирование ношения ортопедических корсетов, др.).
Лечение инфекционного (гнойного) очага
Базисный принцип лечения, одинаково распространяющийся на всех больных с подобным осложнением, основывается на фундаментальной санации раны и интенсивной антибиотикотерапии. Однако шаблонов в приемах оказания медицинской помощи здесь не может быть, лечебная программа разрабатывается индивидуально и только на основании характера, тяжести послеоперационного последствия. После диагностической оценки пораженной области могут быть применены разные стратегические подходы с возможной компоновкой:
- хирургическое вскрытие гнойного очага с эвакуацией патологического содержимого раны и удалением очагов некроза;
- очистка от гноеродного компонента, промывание раны струей антибактериального раствора, внутрираневое введение антибиотика;
- использование ультразвуковой/лазерной кавитации гнойной полости;
- применение способов VAC-терапии на базе вакуум-систем;
- рыхлый марлево-антисептический тампонаж и проточно-промывное дренирование раны;
- установка специальных систем всасывающего и/или ирригационного типа;
- в случае глубокой инфекции чаще рекомендовано снятие вживленных имплантов диска, металлических конструкций, эндофиксаторов, чтобы произвести максимально полную санацию и эррадикацию очагов инфекции. В единичных случаях сразу допускается замена извлеченного инструментария/имплантов на новые изделия.
Местное лечение с использованием выше перечисленных методик, как правило, включает иммобилизацию пациента. Локально мероприятия продолжаются обычно от 5 дней до 14 суток. Однако при генерализированном патогенном процессе, незначительном прогрессе лечения их могут продлить на месяц или дольше.
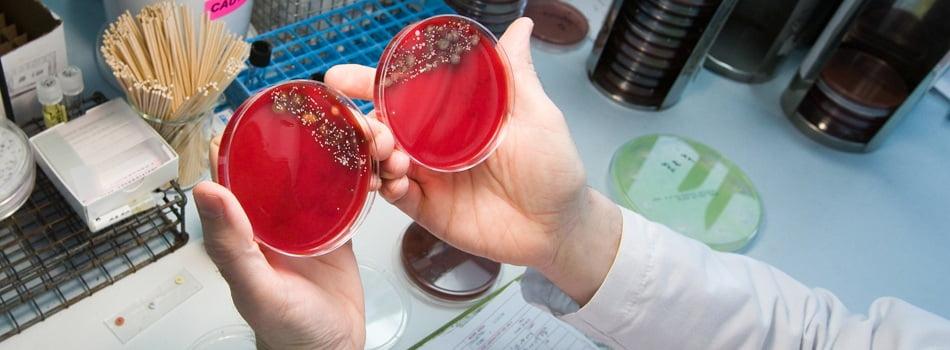
Бактериальный посев на выявление роста колоний.
Следующая обязательная лечебная мера – общее антибактериальное медикаментозное пособие. Оно подбирается с учетом результатов выполненного бактериологического посева и чувствительности конкретного возбудителя к антибиотикам. Общая антибактериальная терапия (в основном инъекционная) в среднем назначается на 6-8 недель. К пероральному приему антибиотиков при данном последствии медики настроены скептически, не считая такой способ надежным.
В комплексе с антибиотикотерапией неотъемлемо должны присутствовать детоксикационные, иммунокорректирующие, симптоматические методы лечения. Грамотно разработанный алгоритм борьбы с развившейся инфекционно-воспалительной, гноеродной средой позволяет в подавляющем количестве случаев прийти к положительному прогнозу.
Профилактика, минимизация рисков развития раневой инфекции на спине
Профилактические меры нацелены на выявление и учет всех возможных провокационных факторов, которые могут вызвать осложнение. Исходя из этого, на протяжении всего периоперационного периода должны в полном объеме обеспечиваться адекватные действия со стороны медперсонала и пациента. Только так реально исключить или максимально обезопасить человека от местной инфекционной атаки. Перечислим ведущие принципы профилактики ИО в хирургии позвоночного столба.
Запомните, что инфекционные осложнения на начальной стадии легче остановить и устранить, чем запущенные его формы, причем в ряде случаев безоперационно. И, безусловно, не допустить отторжения имплантов, расшатывания, смещения, поломки, миграции по анатомическим просторам чужеродного тела. Ранняя диагностика, своевременное лечение ИО – основополагающие критерии благополучного исхода, менее тяжелого и длительного восстановления после перенесенной спинальной хирургии.
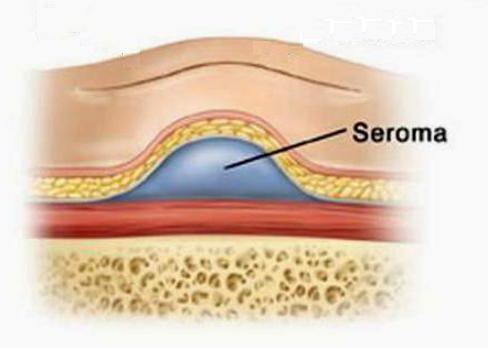
Что это такое - серома послеоперационного шва
Однако есть ситуации, когда проблемы со швом не имеют никакого отношения к халатности врачей. То есть даже при соблюдении во время операции стопроцентной стерильности у пациента в области разреза вдруг скапливается жидкость, внешне напоминающая сукровицу, или гной не очень густой консистенции. В таких случаях говорят о сероме послеоперационного шва. Что это такое, в двух словах можно сказать так: это образование в подкожной клетчатке полости, в которой скапливается серозный выпот. Его консистенция может варьировать от жидкого до вязкого, цвет обычно желто-соломенный, иногда дополнен кровяными прожилками.
Группы риска
Как видим, в группе риска находятся, в основном, женщины, причем те из них, у кого имеются солидные подкожные жировые отложения. Почему так? Потому что эти отложения при повреждении их целостной структуры имеют свойство отслаиваться от мышечного слоя. В результате образуются подкожные полости, в которых начинает собираться жидкость из разорванных в ходе операции лимфососудов.
Также в группу риска попадают такие пациенты:
- страдающие сахарным диабетом;
- люди в возрасте (особенно полные);
- гипертоники.
Причины
Чтобы лучше понять, что это такое - серома послеоперационного шва, нужно знать, почему она образуется. Основные причины не зависят от компетенции хирурга, а являются следствием реакции организма на хирургическое вмешательство. Таковыми причинами являются:
- Жировые отложения. Об этом уже упоминалось, но добавим, что у слишком тучных людей, жировые отложения которых 50 мм и более, серома появляется практически в 100 % случаев. Поэтому врачи, если у пациента есть время, рекомендуют перед основной операцией выполнить липосакцию.
- Большая площадь раневой поверхности. В таких случаях повреждается слишком много лимфососудов, которые соответственно, выделяют много жидкости, а заживают дольше.
Повышенная травматизация тканей
Выше упоминалось, что серома послеоперационного шва от добросовестности хирурга зависит мало. Зато данное осложнение напрямую зависит от навыков хирурга и от качества его хирургических инструментов. Причина, по которой может возникнуть серома, очень простая: работа с тканями проведена слишком травматично.
Избыточная электрокоагуляция
Клинические проявления серомы малых швов
Если хирургическое вмешательство было на небольшом участке кожи, и шов получился маленьким (соответственно, и травмирующие манипуляции врача затронули малый объем тканей), серома, как правило, себя никак не проявляет. В медицинской практике известны случаи, когда пациенты о ней даже не подозревали, а обнаружилось такое образование при инструментальных исследованиях. Лишь в единичных случаях вызывает незначительные болезненные ощущения небольшая серома.
Как ее лечить и нужно ли это делать? Решение принимает лечащий врач. Если сочтет нужным, он может назначить противовоспалительные и обезболивающие медикаменты. Также для более быстрого заживления раны врач может назначить ряд физиотерапевтических процедур.
Клинические проявления серомы больших швов
Если хирургическое вмешательство затронуло большой объем тканей пациента или шов получился слишком большим (раневая поверхность обширная), у пациентов возникновение серомы сопровождается рядом неприятных ощущений:
Кроме того, может возникнуть нагноение и большой, и маленькой серомы послеоперационного шва. Лечение в таких случаях проводится очень серьезное, вплоть до хирургического вмешательства.
Диагностика
Мы уже разобрали, отчего может возникнуть серома послеоперационного шва и что это такое. Способы лечения серомы, которые мы рассмотрим чуть ниже, во многом зависят от стадии ее развития. Чтобы не запускать процесс, это осложнение нужно вовремя обнаружить, что особенно актуально, если оно никак о себе не заявляет. Диагностика проводится такими методами:
Осмотр лечащим врачом. После операции доктор обязан осматривать рану своего пациента ежедневно. При обнаружении нежелательных реакций кожи (покраснения, отека, нагноения шва) проводится пальпация. Если имеется серома, врач должен ощутить под пальцами флюктуацию (перетекание жидкого субстрата).
УЗИ. Данный анализ отлично показывает, есть или нет скопления жидкости в области шва.
В редких случаях из серомы берут пункцию, чтобы уточнить качественный состав экссудата и принять решение о дальнейших действиях.

Консервативное лечение
Такой вид терапии практикуется чаще всего. При этом пациентам назначаются:
- антибиотики (чтобы предупредить возможное дальнейшее нагноение);
- противовоспалительные лекарства (они снимают воспаление участков кожи вокруг шва и уменьшают количество выделяемой в образовавшуюся подкожную полость жидкости).
Хирургическое лечение
По показаниям, включающим величину серомы и характер ее проявления, может быть назначено хирургическое лечение. Оно включает:
1. Пункции. При этом врач удаляет содержимое образовавшейся полости шприцом. Положительные стороны таких манипуляций состоят в следующем:
- можно выполнять амбулаторно;
- безболезненность процедуры.
Недостатком можно назвать то, что делать пункцию придется не раз, и даже не два, а до 7 раз. В некоторых случаях приходится выполнять до 15 пункций, прежде чем структура тканей восстановится.
2. Установка дренажа. Этот метод применяется при слишком больших по площади серомах. При постановке дренажа пациентам параллельно назначаются антибиотики.
Народные средства
Важно знать, что независимо от того, по каким причинам возникла серома послеоперационного шва, лечение народными средствами этого осложнения не проводится.
Но в домашних условиях можно выполнять ряд действий, способствующих заживлению шва и являющихся профилактикой нагноения. Сюда относятся:
Если в области шва появилось нагноение, нужно обрабатывать его антисептическими и спиртсодержащими средствами, например, йодом. Кроме того, в этих случаях назначаются антибиотики и противовоспалительные лекарства.
Народная медицина с целью скорейшего заживления швов рекомендует делать компрессы со спиртовой настойкой живокоста. Для ее приготовления подходят только корни этой травы. Их хорошо отмывают от земли, измельчают на мясорубке, складывают в банку и заливают водкой. Настойка готова к использованию через 15 дней. Для компресса нужно разбавлять ее с водой 1:1, чтобы на коже не получился ожог.
Для заживления ран и рубцов после операции есть много народных средств. Среди них масло облепихи, масло шиповника, мумие, пчелиный воск, растопленный вместе с оливковым маслом. Эти средства нужно наносить на марлю и прикладывать к рубцу или шву.
Серома послеоперационного шва после кесарева
Осложнения у женщин, родовспоможение которым было осуществлено кесаревым сечением, встречаются часто. Одна из причин такого явления – ослабленный беременностью организм роженицы, не способный обеспечить быструю регенерацию поврежденных тканей. Помимо серомы, могут возникнуть лигатурный свищ или келоидный рубец, а в наихудшем варианте нагноение шва или сепсис. Серома у рожениц после кесарева сечения характерна тем, что на шве появляется небольшой плотный шарик с экссудатом (лимфой) внутри. Причина тому – поврежденные сосуды в месте разреза. Как правило, беспокойства она не доставляет. Серома послеоперационного шва после кесарева лечения не требует.
Единственное, что может делать женщина в домашних условиях – обрабатывать рубец маслом шиповника или облепихи для скорейшего его заживления.

Осложнения
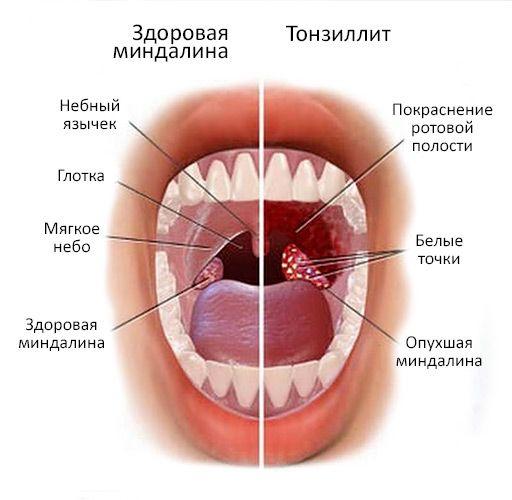
Серома послеоперационного шва не всегда и не у всех проходит сама. Во многих случаях без проведенного курса терапии она способна нагноиться. Спровоцировать это осложнение могут хронические заболевания (например, тонзиллит или гайморит), при которых патогенные микроорганизмы по лимфососудам проникают в образовавшуюся после операции полость. А собирающаяся там жидкость является идеальным субстратом для их размножения.
Еще одно неприятное последствие серомы, на которую не обращали внимания, состоит в том, что подкожная жировая клетчатка не сращивается с мышечными тканями, то есть полость присутствует постоянно. Это приводит к ненормальной подвижности кожи, к деформации тканей. В таких случаях приходится применять повторное хирургическое вмешательство.
Профилактика
Со стороны медперсонала профилактические меры заключаются в точном соблюдении хирургических правил проведения операции. Врачи стараются щадяще выполнять электрокоагуляцию, меньше травмировать ткани.
Со стороны пациентов профилактические меры должны быть такие:
- Не соглашаться на операцию (если нет в этом срочной необходимости), пока толщина подкожной жировой клетчатки достигает 50 мм и более. Это значит, что сперва нужно сделать липосакцию, а по истечении 3-х месяцев проводить операцию.
- После хирургического вмешательства носить качественный компрессионный трикотаж.
- Не менее чем на 3 недели после проведенной операции исключить физические нагрузки.
Нагноение послеоперационного шва является довольно частым осложнением течения послеоперационного периода. Его развитие зачастую зависит от состояния здоровья пациента. Если его иммунная система и другие системы крепкие, то организм справляется с таким стрессом, как операция и послеоперационный период протекает гладко.
Гноится шов после операции из-за того, что в область раны попадают микроорганизмы. Чаще всего в послеоперационную рану попадают аэробные микробы, т.е. жизнь которых зависит от достаточного содержания кислорода в окружающей среде. Но может быть и нагноение, вызванное анаэробными возбудителями, в том числе и клостридиальные и неклостридиальные микробы. Анаэробная инфекция всегда протекает тяжелее, чем аэробная, поэтому во всех случаях требует госпитализации в стационар в отделение гнойной хирургии.
Часто нагноение послеоперационной раны бывает в случае, если по ходу разреза образовались гематомы, т.е. скопления крови, так как кровь - это хорошая питательная среда для бактерий и других возбудителей.
Нагноение раны после операции может быть как в больнице, так уже и после выписка из стационара. Во время перевязки врач оценивает состояние раны и, в случае ее нагноения, сразу может это заметить. Хуже дело будет обстоять, если вы уже дома и на прием к врачу в поликлинику не приходите, считая это лишним. Вряд ли вы сами поставите себе правильный диагноз. Однако наша статья сможет вам в этом помочь или подскажет, что пора срочно бежать на прием к врачу, чтобы не было поздно. Первые признаки воспалительной реакции в области раны характеризуются появлением припухлости, гиперемии (покраснения) и местного повышения температур. Также вас беспокоит боль, которая может иметь разный характер - пульсирующий, давящий, сжимающий, однако он будет отличаться от боли, которая у вас была до развития воспаления. Эти признаки воспалительной реакции универсальны и были описаны еще древними медиками. Выраженность этих проявлений будет зависеть от слоя, в котором первоначально развивается воспалительная реакция. Если он будет ниже апоневроза, то вы не увидите ни покраснения, ни отека, ни повышения температуры, а будет только боль. Расскажу вам немного анатомию передней брюшной стенки, начиная снаружи. Вначале идет кожа, потом подкожно-жировая клетчатка, апоневроз (соединительнотканная пластинка, покрывающая мышцы), мышцы и брюшина, покрывающая органы брюшной полости. Поэтому чем глубже воспалительная реакция развивается, тем меньше она будет иметь визуальных проявлений, но тем серьезнее она будет протекать.
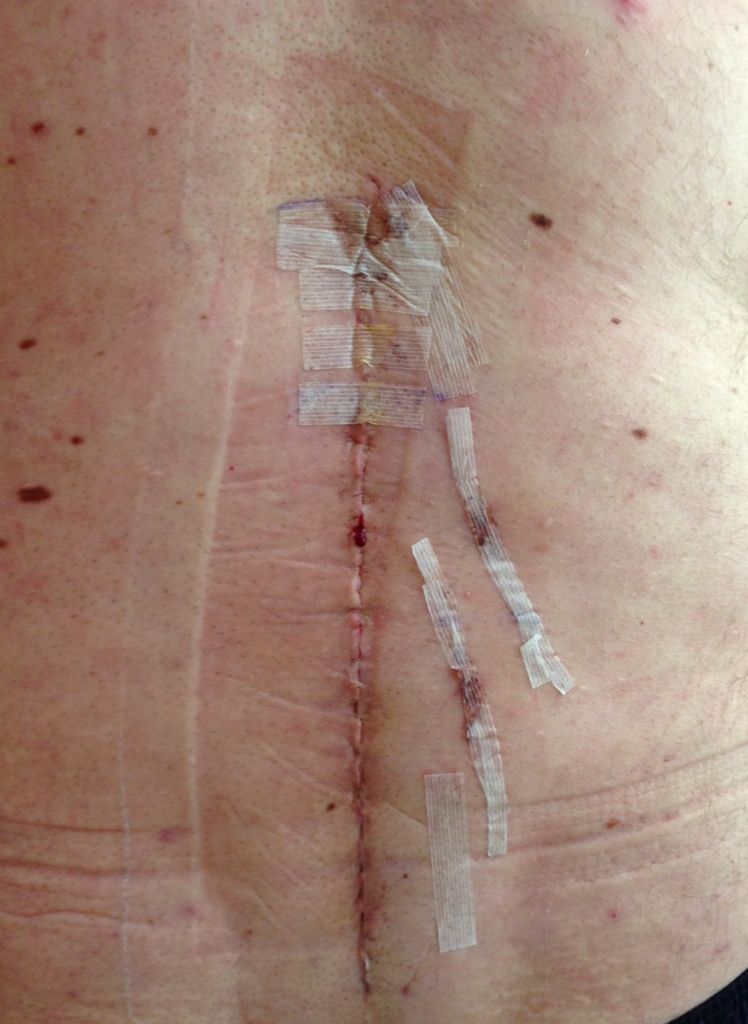
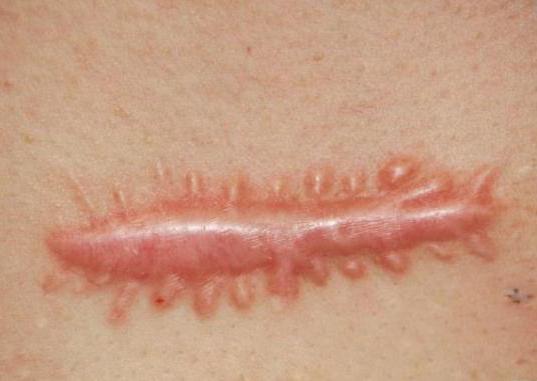
Швы хирургические — наиболее распространенный способ соединения биологических тканей (краев раны, стенок органов, и т.д.), остановки кровотечения, желчеистечения и др. с помощью шовного материала. Кожные швы снимают чаще всего на 6—9-е сутки после их наложения, однако сроки снятия могут варьировать в зависимости от локализации и характера раны.
Хирургические швы - это самый распространенный, на сегодняшний день, способ соединения биологических тканей: стенок органов или краев раны различной локализации, который применяется для остановки кровотечения или в процессе хирургического вмешательства. Для наложения швов используют разнообразный медицинский шовный материал: не рассасывающиеся или рассасывающиеся нити синтетического или биологического происхождения, а также металлическую проволоку.
В родах обстоятельства могут складываться так, что может потребоваться наложение швов. Если родильнице наложили швы, то она должна соблюдать определенные меры предосторожности, обязательно обрабатывая их, чтобы не занести инфекцию.
Любая операция сопровождается травмированием мягких тканей пациента. Непосредственно на месте хирургического вмешательства образуется открытая рана и одна из главных задач хирурга — предупредить проникновение и развитие инфекции в ране, а также ускорить процессы её заживления и послеоперационного восстановления пациента. Конечно, заживление операционной раны зависит и от общего состояния организма, и от здоровья кожи.
Операция это всегда большой стресс для любого организма. В постоперационный период организм обычно ослаблен, часто возникают осложнения после операции.
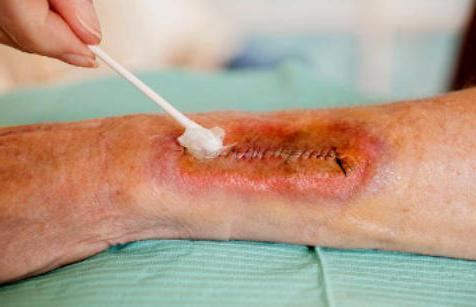
Зачастую они выражаются в развития нагноений швов и операционных ран. Определить то, что в ране начались процессы нагноения довольно не сложно, так как основные симптомы нагноения выражаются припухлостью швов, кожа обычно гиперемирована, ярко выражена болезненность при пальпации, хотя иногда могут наблюдаться не все симптомы сразу. К сожалению не все сразу придают значение появлению этих признаков, считая что болезненность шва еще является следствием самой операции.
Так как вы написали, что хирурги боятся делать проколы чтобы не задеть внутренние органы, то можно предположить, что имеет место проникновение очага нагноения в более глубокие ткани, в таком случае показана хирургическая операция, по вскрытию постоперационного шва, иссечение некротических тканей, мощная антибактериальная терапия.
Так как в большинстве нагноение вызывается аэробной флорой, или анаэробной неклостридиальной микрофлорой, то необходима срочная госпитализация, где в условиях стационара проводят хирургическое вмешательство по вскрытию раны, иссечению некротических тканей, лекарственную терапию с применением антибиотиков, чаще всего пенициллина.
Прекратить воспалительный процесс без проведения хирургического вмешательства, конечно можно, путем проведения сильнейшей антибактериальной терапии, повышении иммунитета организма, применения ряда физиотерапевтических процедур, но, к сожалению, удаление гнойно-некротических тканей возможно лишь при оперативном вмешательстве. И самое главное, как и при любом заболевании не стоит заниматься самолечением, так как количество летальных исходов в послеоперационном периоде в результате гнойно-септических осложнений находится в пределах 40% от всех летальных случаев.
Которые были поздно диагностированы или не было проведено их своевременное лечение.
Основная причина нагноения – это попадание в рану инфекции, как во время операции, так и после нее в результате неправильного послеоперационного ведения пациентки.
Есть два пути попадания инфекции в рану:
Попадание микроорганизмов в рану через плохо обработанные инструменты и материалы.
- Гематогенный и лимфогенный
Инфицирование микробами через кровь или лимфу из другого хронического очага инфекции. Например, при обострении хронического тонзиллита, гайморита и др.
Чаще всего нагноение развивается на 3-7 сутки после операции, но при лечении в послеоперационном периоде антибиотиками нагноение может развиться и на 14 сутки после операции.
Помимо инфицирования раны, причинами развития нагноения являются:
Клиника нагноения
Клиника нагноения послеоперационной раны вызвана развитием локального воспалительного процесса и синдромом системного воспалительного ответа, который проявляется в виде повышения температуры, появлением общей слабости, озноба и другими симптомами общего недомогания.
Среди локальных проявлений отмечаются усиливающийся болевой синдром в ране, нарастающая гиперемия и отечность области рубца, появление раневого отделяемого.
После попадания инфекции в ткани организма происходит образование большого количества лейкоцитов и других продуктов иммунной системы, которые стараются противостоять инфекции.
Продуктом этого противостояния является гной, состоящий из мертвых лейкоцитов, погибшей ткани и продуктов распада. Гной замедляет процесс заживления, поэтому организм старается от него избавиться.
Проявление симптомов нагноения, как правило, начинается со 2 суток, а максимальное развитие они достигают к 4-7 суткам.
Симптомы процесса нагноения:
Местные симптомы
- усиление болей в месте нагноения
- появление отечности краев раны в области нагноения
- изменение цвета тканей в области нагноения - гиперемия (покраснение)
- увеличение раневого отделяемого
- увеличение плотности окружающих тканей
- увеличение и болезненность регионарных лимфатических узлов
Общие симптомы интоксикации
- повышение температуры
- общая слабость, утомляемость
- повышение лейкоцитоза и СОЭ в общем анализе крови
Диагностика

Диагностикой нагноения после абдоминопластики занимается в первую очередь хирург , проводивший операцию и занимающийся послеоперационным ведением пациента. Помимо клинической картины патологии ориентирами для ее диагностики являются изменения в клиническом и биохимическом анализах крови. Осмотр послеоперационной раны врачом-хирургом - обязательная процедура диагностики.
В случае подозрения на нагноение глубже лежащих тканей может потребоваться УЗИ в области предполагаемого нагноения. При малейшем подозрении на наличие инфекции в ране лечащий врач должен незамедлительно произвести лечебные манипуляции. Они заключаются в снятии швов, промывании раны антисептическим раствором и установке дренажа - устройства для очищения раны.
Производится изменение схемы антибактериальной терапии с учетом чувствительности возбудителя воспаления к антибиотикам. Нагноение послеоперационной раны чаще всего возникает у людей с ослабленным иммунитетом, поэтому таким больным показано назначение иммуностимуляторов.
По клиническому течению пациенты с нагноениями ран делятся на три группы:
У пациентов, относящихся к первой группе, выражены местные признаки нагноения. Из общих симптомов отмечалось лишь повышение температуры.
У пациентов второй группы помимо местных симптомов присутствовали такие симптомы, как выраженная интоксикация, вторичное истощение и длительное заживление раны.
У пациентов прогрессировало нагноение раны, которое в последующем распространялось на окружающие ткани, что приводило к необходимости широкой обработки тканей и интенсивному медикаментозному лечению.
Как правило, локализация очага нагноения находится в подкожной клетчатке и может распространяться на часть или всю область послеоперационного шва.
Профилактика
Основой профилактики нагноений является соблюдение правил асептики и антисептики.
1. Во время подготовки к операции и при ее проведении.
2. В послеоперационном периоде.
Пациент на этапе подготовки к операции должен вылечить все хронические заболевания, являющиеся очагами инфекции в организме.

Лечение пациентов проводится по общепринятым хирургическим правилам, и заключается в широком дренировании очага нагноения, иссечении некротических тканей, общем и местном медикаментозном лечении.
Способы лечения
1. Хирургическая обработка нагноившейся послеоперационной раны, при которой хирург одновременно с раскрытием ее иссекает некротизировавшуюся ткань и создает условия для оттока отделяемого.
2. Промывание раневой поверхности антисептическим раствором.
3. Введение антибиотиков в раневую поверхность
4. Ультразвуковая или лазерная обработка раны.
Методы лечения
Выделяют два метода лечения нагноившейся послеоперационной раны:
1. Закрытый метод
Заключается в первичной хирургической обработке, орошении антисептическими растворами, ушиванием и раневого отделяемого через специальные дренажи.
2. Открытый метод
Полное самостоятельное очищение и заживление с последующим наложением вторичного шва.
- глубокие карманы и затеки
- широкие очаги некроза ткани
- выраженные воспалительные изменения
Ход лечения:
- Проведение мероприятий, направленных на ограничение и ликвидацию воспалительного изменения тканей
- Местное применение лекарственных средств, имеющих противовоспалительное, антибактериальное и осмотическое действие.
- Использование физиотерапевтических процедур.
- Применение гипертонических растворов солей, протеолитических ферментов, антисептиков, антибиотиков.
- Применение мазей на водорастворимой полиэтиленоксидной основе, которые улучшаю регенерацию тканей.

А вот мази на жировой основе использовать не рекомендуется, так как они затрудняют отток отделяемого и отторжение некротических масс, оказывая при этом, достаточно слабое антибактериальное действие. Эти препараты эффективны во второй фазе заживления раны, когда начинается процесс регенерации.
Процесс заживления может длиться до 4-8 недель, а в некоторых случаях и дольше.
Чтобы ускорить процесс заживления используют методику наложения ранних или поздних вторичных швов, при большой раневой поверхности выполняется аутодермопластика.
При этом раневая поверхность должна быть полностью очищена от некротических масс и гноя, а также появление островков грануляционной ткани.
Одновременно с местным воздействием проводят общие мероприятия при лечении гнойных послеоперационных ран:
- антибактериальная терапия
- дезинтоксикационная терапия
- противовоспалительная и симптоматическая терапия
- применение средств, повышающих неспецифическую резистентность организма и активность иммунных механизмов
- проведение коррекции обменных и водно-электролитных отклонений
- коррекция функциональных нарушений органов и систем организма
Большое значение в этот период имеют перевязки, которые проводятся ежедневно, а в случае обширной гнойной раны 2 раза в день.
Профилактике нагноений после абдоминопластики должно уделяться самое первостепенное значение. К сожалению, небольшая вероятность нагноения все-равно существует несмотря на все меры профилактики. Частота такого осложнения 1-2% от всех операций.
Чаще всего нагноение носит локальный характер и поддается лечению без последствий для эстетического результата операции и здоровья пациента.
Читайте также: