Повреждения запястно-пястного сустава большого пальца
Кисть — уникальный орган, отличающий человека от животных, самая сложная и функциональная часть скелета. Травма пястно‐фалангового сустава — причина неспособности выполнять движения, профессиональной непригодности, тяжёлой инвалидности. Реконструкция суставных поверхностей повреждённых сочленений, восстановление утраченных функций кисти, требуют совершенной диагностики и эффективного лечения.
Строение и функции
Кисть состоит из запястья, пястья и костей пальцев. Пять пястных костей на дистальных концах имеют головки, которые формируют пястно‐фаланговые суставы. Сочленения укреплены связками — коллатеральными, от боковой стороны пястных костей до основания фаланг, поперечными — между смежными головками.

Кисть осуществляет сложные двигательные акты. Функция пястно‐фаланговых суставов — обеспечить удержание пальцами предметов и выполнение мелких, точных движений. Повреждение 3 и 4 пястно‐фалангового сустава существенно нарушает или полностью исключает функции кисти.
Виды травм 3 и 4 пястно‐фаланговых суставов
В клинической практике чаще встречаются травмы первого пястно‐фалангового сочленения. Это обусловлено анатомическими особенностями большого пальца, его подвижностью. Травма 3 и 4 пястно‐фалангового сустава бывает реже. Возникает во время драки, дорожно‐транспортных происшествий, занятий спортом — у боксеров, тяжелоатлетов, волейболистов.
Механизм травмирующего воздействия — удар кулаком о твёрдый предмет, падение с упором на пальцы, сдавливание кисти. Открытые повреждения возникают при работе с режущими инструментами — бензопилой, станками, обрабатывающими дерево или металл.
Различают следующие виды травм 3 и 4 пястно‐фаланговых суставов:
- разрывы связок;
- вывихи сочленений;
- внутрисуставные переломы головки плюсневых костей и проксимального отдела основных фаланг пальцев.
Разрывы связок и вывихи

Вывих пястно‐фалангового сустава
Повреждения мягких тканей сочленений бывают разной степени тяжести. Травмирование связок сопровождается гематомой в окружающих сустав тканях, кровоизлиянием в полость сочленения. Разрыв поперечной связки происходит при резком смещении пальца в сторону. Коллатеральные связки повреждаются при осевом усилии, в сочетании с вращением.
Вывихи в 3 и 4 пястно‐фаланговых суставах возникают при изолированном ударе по одному пальцу, вызывающему его переразгибание, отклонение в тыльную сторону. Суставные поверхности разобщаются, головка пястной кости сдвигается в сторону ладони, основная фаланга пальца — к тыльной стороне кисти. Капсула сочленения разрывается и ущемляется между смещенными костями.
Переломы

Перелом головки пястной кости.
Повреждение головки пястной кости — причина внутрисуставного перелома. Функция сочленения нарушается, если линия перелома проходит дистальнее места крепления коллатеральных связок. Механизм травмы — прямой удар по кисти, расположенной на твёрдой поверхности. Такой характер травмы приводит к многооскольчатому перелому с последующей сложной хирургической реконструкцией суставной поверхности пястно‐фалангового сочленения.
Диагностика
Травма 3 и 4 пястно‐фалангового сустава клинически проявляется:
- болью, усиливающейся при движении;
- отёком мягких тканей;
- кровоизлиянием, гематомой в зоне повреждения;
- деформацией сочленения.
При разрыве поперечной пястно‐фаланговой связки пальпация выявляет повышенную боковую смещаемость основной фаланги пальца. При повреждении коллатеральной — ротацию травмированного пальца вокруг оси. Симптом выявляется при сжатой в кулак кисти.


При вывихе 3 и 4 пястно‐фалангового сустава палец укорочен, основная фаланга расположена под углом к тыльной поверхности кисти. При попытке придать ей нормальное положение, ощущается упругое сопротивление — симптом пружинящей фиксации. На ладонной поверхности кисти определяется бугорок — смещенная головка пястной кости. Палец полностью неподвижен, средняя и концевая фаланги в полусогнутом положении.

Отсутствие головки пястной кости.
При травмах 3 и 4 пястно‐фаланговых суставов проводят рентгенологическое исследование.
Рентгенографию выполняют минимум в 2 проекциях — прямой и боковой. Разрыв связок рентгенологически проявляется расширением суставной щели на стороне повреждения. При вывихах определяют характер и степень смещения суставных концов костей.
Необходимую для лечения информацию получают при рентгенографии переломов 3 и 4 пястно‐фаланговых сочленений.
Лечение
Терапия поврежденных сочленений предусматривает решение следующих задач:
- иммобилизация травмированного сустава;
- сопоставление костей при вывихах;
- репозиция отломков, реконструкция суставных поверхностей при переломах;
- реабилитация, восстановление функций сочленений и кисти.
При травме 3 пястно‐фалангового сустава лечение определяется видом и тяжестью повреждения. При разрыве связок накладывают гипсовую лонгету от середины предплечья до концевой фаланги пальца. Срок иммобилизации – 3 недели. Этого достаточно для восстановления связочного аппарата сочленения.
Иммобилизация сустава при вывихах возможна только после сопоставления смещенных костей.
Под местной анестезией ассистент тянет больного за палец, хирург одной рукой с тыла кисти сдвигает основную фалангу к периферии, другой — надавливает на головку пястной кости со стороны ладони, сопоставляя вывихнутые кости. Наложение фиксирующей гипсовой лонгеты на 4 недели завершает лечение.
Для достижения хороших функциональных результатов при внутрисуставных переломах 3 пястно‐фалангового сочленения, костные фрагменты необходимо точно сопоставить, полностью реконструировать суставные поверхности. При одном или двух крупных отломках их возможно совместить с помощью специальных инструментов и зафиксировать спицами через кожу. Операция выполняется с обезболиванием, под рентгеноскопическим контролем.

Остеосинтез спицами перелома головки пястной кости.
При многооскольчатом переломе выполняют открытую репозицию отломков. Через разрез кожи на тыльной поверхности сустава хирург сопоставляет костные фрагменты, фиксирует их спицами, винтами или пластинами. Иммобилизацию выполняют фиксирующей повязкой из гипса, которую снимают через 4 – 6 недель.
Кисть — главный рабочий орган. От неё зависит всё, что делает человек — от ударов молота кузнеца до исполнительского мастерства пианиста. Травма пястно‐ фаланговых сочленений, отсутствие своевременной диагностики и лечения у квалифицированных специалистов, приводят к потере трудоспособности, тяжёлой инвалидности.
Полезное видео
В этом видео врач травматолог дает советы по диагностике и лечению переломов пястных костей.
Бурсит – это острое заболевание, при котором воспаляется синовиальная сумка сустава. Бурсит руки включает в себя несколько вариантов заболевания в зависимости от локализации. В международной классификации болезней (МКБ-10), бурситы получили код: М-70.

Причины и симптомы бурсита руки
Предназначение данных образований – устранение трения между сухожилием и костью. Воспалительный процесс приводит к нарушению функционирования конечности.
- Варикоз и остеохондроз: связь между недугами
- Симптомы остеохондроза сердца
Главные причины заболевания:
- различного характера травмы,
- гнойные воспалительные заболевания на руке (фурункул, карбункул, абсцесс),
- постоянная нагрузка на суставы руки. Это касается спортсменов (штангистов, теннисистов), людей физического труда,
- осложнение артрита,
- подагра,
- иммунодефицит. Организм теряет способность противостоять инфекции. Малейшая травма может привести к развитию гнойного воспалительного процесса.
Основные симптомы:
- боль во время движения,
- болезненная припухлость в области сустава,
- гиперемия кожи в области припухлости,
- ограниченность движений.
Виды заболевания по локализации
Виды синовиальных сумок:
- подкожные , располагаются в местах, где выступающая кость испытывает постоянное давление,
- подфасциальные , под фасцией и устраняют излишнее трение мышц,
- подсухожильные , под сухожилием мышц, устраняя трение сухожилия о костное образование. Обычно такие сумки сообщаются с полостью сустава,
- подмышечные , обеспечивают защиту мышц от трения о кость. Располагаются между мышечным брюшком и костным выступом (между большой ягодичной мышцей и вертелом бедренной кости).
Подобные образования являются важными вспомогательными аппаратами сустава. Их воспаление приводит к утрате полноценной функции конечности.
Виды бурсита по локализации:
- плечевой,
- локтевой,
- лучезапястный,
- воспаление синовиальной сумки пальца,
- колена,
- стопы,
- локтя.
В зависимости от динамики процесса:
- острый , симптоматика проявляется выражено и в течение небольшого промежутка времени после получения травмы,
- подострый , симптомы выражены в меньшей степени,
- хронический , в эту форму переходит в случае неправильного лечения, либо прерывания лечения,
- рецидивирующий , возникший повторно.

Лучезапястный сустав обеспечивает прочное соединение костей предплечья с кистью. Он образован:
- суставной поверхностью дистального конца лучевой кости,
- суставным диском,
- ближайшим рядом костей запястья, куда входит ладьевидная, полулунная, трехгранная кости.
Он является сложным суставом по своему строению. Форма сочленения эллипсоидная с двумя осями движения. Укреплен четырьмя связками: лучевой и локтевой коллатеральными связками, тыльной и ладонной лучезапястными связками.
Бурсит в области запястья имеет характерную особенность. Недуг при данной локализации протекает без тяжелых осложнений и стремительного прогрессирования. Чаще он встречается у женщин. К основным причинам относятся:
- травмы, полученные в результате занятия спортом или на производстве,
- травматизация в результате несчастного случая,
- чрезмерные постоянные нагрузки на сустав,
- осложнение артрита, подагры,
- туберкулез (реже),
- аутоиммунные заболевания,
- послеоперационное воспаление синовиальной сумки.
Бурсит лучезапястного сустава имеет следующие признаки:
- медленно нарастающая боль при прогрессировании,
- местное покраснение и повышение температуры в зоне гиперемии,
- отек (болезненный) в запястной области, который может захватить пальцы кисти, ладонь,
- ограниченность движений.
Наиболее безопасная форма – серозная.
В этом случае развивается асептическое воспаление. Купировать его намного проще. Если затягивать с лечением, вероятен переход в хроническую форму, особенностью которой является метеозависимость. При перемене погоды будет обостряться болевой синдром.
В случае присоединения инфекции, наблюдается общая интоксикация организма с лихорадкой, головокружением, тошнотой. В месте скопления гноя отек будет мягким. Процесс может перейти на кисть и пальцы, либо прорвать наружу, образовав свищ.
К суставам кисти, кроме лучезапястного, относятся:
- среднезапястный , образованный суставными поверхностями первого и второго ряда запястья. Он блоковидный по форме и функционально связан с лучезапястным сочленением,
- межзапястный.
Эти синовиальные соединения укреплены: лучистой связкой запястья, ладонной и тыльной межзапястными связками и межкостными межзапястными связками.
- запястно-пястные,
- запястно-пястный сустав большого пальца. По своей форме седловидный и обладает большой подвижностью,
- межпястные,
- пястно-фаланговые,
- межфаланговые.
Бурсит кисти руки или воспаление суставной сумки кисти, сопровождается симптоматикой, характерной для иных локализаций этого недуга:
- опухоль (шишка) в области сустава,
- постоянно нарастающая пульсирующая боль во время движений кисти. Может отдавать в область вдоль руки до плеча,
- невозможность крепко что-либо сжать и длительно удерживать,
- утрачивается функциональность кисти,
- отмечается сильная гиперемия и местное повышение температуры. Кисть горячая на ощупь.
Чаще всего причиной являются травмы, такие как царапины, удары, заусеницы, ушибы, уколы. В случае уменьшения резистентности (сопротивляемости организма) незначительные повреждения приводят к проникновению инфекции и активному размножению бактерий.

Пястно-фаланговое сочленение расположено между основанием проксимальной фаланги пальцев и суставной поверхностью головок пястных костей.
Отличительной чертой при воспалении околосуставной синовиальной сумки является затрудненное движение пальцами. Соединение фалангов с пястными костями отекает, болезненное. Любое движение вызывает распирающую или острую боль. Человек не в состоянии выполнять работу, требующую точные, мелкие движения.
Развивается из-за травм при падении. Часто поражается безымянный палец и мизинец.
Главная причина болезни – микротравмы и повреждения пальцев кисти. В случае появления воспаления можно наблюдать следующие проявления:
- кожа пальца становится гиперемированной, опухшей,
- палец отекает и имеет четкие границы опухоли,
- ощущение распирания,
- невозможность сжать или разжать пальцы. Человек не может выполнять элементарные действия: взять предмет, причесаться, почистить зубы,
- нарушается качества сна, ночью боль усиливается.
Недуг часто возникает вследствие тендинита сухожилия бицепса. Чтобы понять, что есть проблемы с сухожилием двуглавой мышцы плеча, необходимо обратить внимание на наличие таких симптомов:
- боль, распространяющаяся по ходу двуглавой мышцы плеча и, особенно, в области межбугорковой борозды, где проходит сухожилие этой мышцы,
- боль усиливается во время физической нагрузки. Особенно это заметно, если приходится поднимать груз выше уровня головы,
- во время работы или выполнения упражнений слышен щелчок, который свидетельствует о нестабильности сухожилия бицепса.
Подобное состояние является предрасполагающим фактором.
Причинами воспаления синовиальной сумки в области плеча являются травмы, полученные во время выполнения спортивных упражнений с нарушением техники (во время жима штанги и тд.) или на производстве. К иным причинам можно отнести растяжения, аллергические реакции, аутоиммунные заболевания, артрит.
Симптомы, характерные для болезни:
- плечо отекает,
- появляется гиперемия,
- повышается температура (локально),
- появляется слабость конечности и быстрое утомление,
- невозможность долго удерживать руку в поднятом состоянии.

Методы лечения бурсита руки
Лечение болезни предполагает комплексный подход, включающий применение таких методов:
- антибактериальная терапия, если присутствует присоединение инфекционного агента или для профилактики перехода в гнойную форму,
- противовоспалительные лекарственные средства,
- обезболивающие препараты,
- пункция (с диагностической и лечебной целью),
- хирургическое лечение,
- физиотерапия.
Антибактериальная терапия
В начале назначаются препараты, обладающие широким спектром действия. Врач точно не может знать, каким микроорганизмом было вызвано гнойное воспаление. Это актуально и при профилактике.
Пункцию в этом случае проводят для установления характера экссудата, вероятного определения возбудителя, целенаправленного введения медикаментов (антибиотиков и противовоспалительных средств) в очаг воспаления. После получения пунктата определяют чувствительность возбудителя к антибиотикам. После чего корректируют терапию, чтобы лечить недуг эффективно.
Противовоспалительные средства
Анальгезирующие препараты позволяют снять болевой синдром и обеспечить покой больному.
- Апитерапия остеохондроза
- Остеохондроз нервных окончаний
- Какой образ жизни оптимальный для остеохондроза
Хирургическое лечение
Хирургически лечиться необходимо при нагноении. Проводят частичное иссечение сумки с последующей обработкой антисептиками либо удаляют сумку полностью (бурсэктомия). Если произошли деструктивные процессы с необратимым нарушением функций сустава, сочленение резецируют и проводят операцию по созданию жесткого соединения костей (артродез).
Физиотерапия
Основными методами является:
- УВЧ,
- электрофорез,
- СВЧ-терапия,
- аппликации парафина.
Чаще к физиотерапии прибегают в периоде восстановления.
Самолечение в домашних условиях может навредить здоровью! Прежде чем использовать методы народной медицины, проконсультируйтесь с лечащим врачом.
Народная медицина пестрит различными рецептами, один из них
Йод оказывает раздражение, будьте внимательны во время применения данной смеси.
Методы восстановления после бурсита бицепса
Для скорейшего восстановления необходимо обеспечить полный покой конечности. Ее фиксируют косынкой (повязкой) или лонгетой.
Важны физиотерапевтические процедуры, которые путем воздействия на конечность физическими факторами, позволяют нормализовать обменные процессы, активировать регенерацию тканей за счет улучшения микроциркуляции крови и лимфы.
Часто применяют электрофорез. Он позволяет доставлять лекарство глубоко в ткани, чем обеспечивает скорейшее разрешение процесса и реабилитацию.
УВЧ-терапия заключается в действии колебаний электромагнитного поля на ткани. Образуется тепло, которое рассеивается в тканях и обеспечивает следующие эффекты:
- активизирует процессы заживления,
- увеличивает микроциркуляцию,
- усиливает проникновение клеток иммунной системы в очаг воспаления.
Восстанавливаться после подобной болезни поможет диета:
- исключить быстрые углеводы, консервацию, алкоголь, копченые продукты, сладкие напитки,
- употреблять любые овощи, фрукты, орехи, масла, а также продукты, содержащие желатин: холодец (студень), заливную рыбу, желе.
Артроз большого пальца руки — это частая проблема, возникающая с возрастом. При этой патологии происходит износ суставного хряща между первой пястной костью и костью-трапецией.
Артроз пальца может доставлять серьезный дискомфорт, боль, отек, ограничение движений большого пальца кисти. При далеко зашедшей стадии становится трудно брать в руку различные предметы. Боль возникает при повороте ключа, открытии плотно закрытой крышки.
Лечение артроза большого пальца руки в целом состоит из комбинации лекарств и различных ортезов. Тяжелые случаи подлежат хирургическому лечению.
Симптомы артроза большого пальца.
Боль — это первые и самый частый симптом ризартроза большого пальца руки (на самом деле, такая формулировка — это масло масляное, потому что ризартроз — это отдельный термин, описывающий артроз большого пальца руки). Боль может возникать в основании первого пальца при движении, захвате, обхвате и нагрузке на палец.
Другие проявления болезни:
- Воспаление, тугоподвижность, болезненность в основании большого пальца
- Снижение силы хвата
- Ограничение движений
- Увеличение, костная деформация в основании большого пальца. Переразгибание в пястно-фаланговом суставе, также называемое деформацией по типу “лебединой шеи”.
Когда стоит обратиться к врачу?
Постоянная боль, воспаление и тугоподвижность в основании большого пальца — вот поводы для обращения к специалисту по хирургии кисти.
Причины артроза большого пальца руки
Ризартроз обычно возникает с возрастом. Предшествующая травма или повреждение также могут приводить к развитию деформирующего артроза пальца.
В нормальном седловидном суставе (такое название первый пястно-запястный сустав получил за его характерную форму) хрящ покрывает концы костей, выступая своего рода прокладкой, позволяющей костям гладко скользить друг относительно друга. По мере развития артроза хрящ, покрывающий суставные поверхности повреждается, истончается, они становятся грубыми и шероховатыми. Кость начинает тереться о кость, что провоцирует излишнее трение и повреждение сустава.
Повреждение сустава в свою очередь вызывает формирование краевых костных разрастаний, которые иногда можно увидеть и прощупать под кожей.
Факторы риска для артроза большого пальца
- Женский пол
- Возраст старше 40 лет
- Ожирение
- Врожденные особенности, такие как гипермобильность суставов, деформации суставов
- Перенесенные травмы большого пальца, такие как растяжения или переломы
- Системные заболевания, поражающие структуру и функцию суставного хряща, такие как ревматоидный артрит. Несмотря на то, что артроз основания первой пястной — это в большинстве случаев остеоартрит (он же деформирующий артроз), ревматоидный артрит также может поражать и этот сустава, однако реже, чем другие мелкие суставы кисти.
- Работа или другая повторяющаяся активность, связанная с большой нагрузкой на большой палец.
Диагностика артроза большого пальца руки
Во время консультации стоит спросить о ваших жалобах и осмотрит ваши суставы на предмет деформаций, разрастаний, признаков воспаления.
Характерным проявлением ризартроза является боль при вращении и давлении первой пястной кости в сторону запястья, я всегда выполняю этот тест. При этом движении пациент может почувствовать боль, хруст, то самое неприятное ощущение трения кости о кость.
Из лучевой диагностики обычно достаточно рентгеновских снимков. При подозрении на ризартроз следует выполнять снимки именного первого пястно-запястного сустава, а не всей кисти или только большого пальца.
На снимках можно увидеть:
- Костные разрастания
- Уплотненную из-за стертого хряща кость
- Сужение суставной щели
Лечение артроза большого пальца руки
На ранних стадиях ризартроза обычно достаточно консервативной терапии. Лечение выраженного деформирующего артроза пальцев рук все же связано с хирургией.
Ортезирование — фиксатор для кисти
Жесткая повязка может поддержать поврежденный сустав и снять боль. При ризартрозе удобнее всего индивидуальный ортез, изготовленный непосредственно по руке. Он ограничивает болезненные движения большого пальца, но при этом сохраняет свободным лучезапястным суставе.

Носить фиксатор можно днем, надевать при работе или же наоборот только на ночь. Основные его функции:
- Снятие боли
- Правильное позиционирование поврежденного сустава при работе
- Отдых для сустава
Лекарства
Для снятия боли подходят нестероидные противовоспалительные препараты, которые можно применять в виде гелей или мазей, а также для приема внутрь. Стоит помнить, что это дает лишь временный результат, и никто не отменял побочные эффекты длительного приема этих лекарств.
Инъекции
- Глюкокортикоиды (дипроспан) — мощные противовоспалительные препараты, которые дают быстрое, но кратковременное избавление от боли. Я использую их, как тест или как средство экстренной помощи для купирования выраженного болевого синдрома.
- Препараты гиалуроновой кислоты (ферматрон) — гелеобразное вещество, улучшающее реологические свойства синовиальной жидкости, транспорт питательных веществ. Введение таких лекарств выполняется курсом, эффект от которого может быть дольше года. Дальнейшее разрушение сустава при этом несколько замедляется.
Операция при артрозе большого пальца
Консервативное лечение деформации суставов пальцев рук может быть неэффективно, тогда встает вопрос об оперативном вмешательстве.
Наиболее распространенной хирургической техникой для лечения деформирующего артроза большого пальца руки является трапезэктомия. При этой операции удаляется кость-трапеция, та самая на которую опирается и давит первая пястная кость. Методика хорошо зарекомендовала себя во всем мире и является одной из наиболее частых процедур в кистевой хирургии.
Эту операцию можно выполнить под местной анестезией, без наркоза. Это не больно и нет рисков, связанных с общей анестезией.
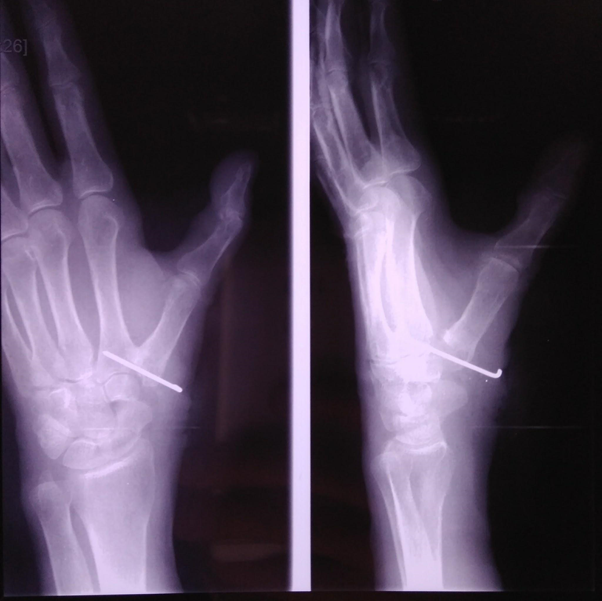
После операции будет стоять спица, фиксирующая первую пястную. Рука будет в гипсе. Через 12-14 дней можно снять швы, удалить спицу, а гипс сменить на легкий и удобный пластиковый ортез. Разработку сустава начинают после 6 недель с момента операции.
Восстановление функции стоит ожидать через 2-3 месяца после операции. Занятия с кистевым терапевтом несомненно облегчают выздоровление.
Рекомендации по самолечению
Снизить боль и улучшить функцию можно следующим образом:
- Изменить вещи повседневного обихода. Используйте большие открывалки, насадки на ключи, крупные замки для молний на одежде. Можно сменить дверные ручки на максимально крупные, легкие и удобные.
- Приложите лед. Охлаждение перетруженного сустава в течение 5-15 минут несколько раз в день поможет снять боль и воспаление.
Ориентировочная стоимость хирургического лечения данной патологии 40000 — 60000 рублей в зависимости от объема вмешательства
Вывих кисти – это травматическое повреждение лучезапястного сустава, сопряженное со смещением одной или нескольких костей. Не всегда удается распознать вывих кисти сразу, т.к. иногда его ошибочно можно принять за простой ушиб, что в последствие значительно усложняет лечение. Именно поэтому крайне важно знать, какие именно симптомы у вывиха. В нашей статье мы подробно рассмотрим наиболее распространенные варианты данной травмы.
Вывих в лучезапястном суставе
Могут наблюдаться тыльные, ладонные, боковые и расходящиеся вывихи, причем одни кости смещены дорсально, а другие – волярно. Первые два вида наблюдаются относительно часто, а остальные – исключительно редко. Часто вывих сопровождается переломом передней или задней части суставной поверхности лучевой кости и шиловидного отростка. Наблюдаются также открытые вывихи лучезапястного сустава.
Для возникновения вывиха необходима большая сила, вызывающая гиперэкстензию или гиперфлексию сустава.
Клинические признаки: деформация, которая при дорсальном вывихе до известной степени напоминает перелом Коллеса, пружинящее блокирование сустава, большая гематома и боль. Линия, связывающая оба апофиз а, не изменена. Часто налицо данные пареза или паралича срединного и локтевого нервов.
Для подтверждения диагноза необходимо произвести рентгенограмму в двух проекциях.
Лечение вывиха лучезапястного сустава в свежих случаях – бескровное вправление под местным обезболиванием или наркозом. Техника вправления по Усольцевой следующая. Один из ассистентов вытягивает кисть, причем одной рукой держит большой палец, а другой – средние три пальца. Второй ассистент производит противовытяжение над локтем. Оператор надавливает большими пальцами на выступающие в тыльную сторону кости в волярном и дистальном направлениях, а остальными пальцами производит противодавление на дистальный конец костей предплечья в дорсальном и проксимальном направлениях. После вправления руку иммобилизуют в функциональном положении в течение 3 недель при неосложненных вывихах или на 6-8 недель при наличии переломов.
При застарелых вывихах через 10-15 дней после травмы приходится прибегать к оперативной репозиции. При свежих вывихах после бескровного вправления наступает восстановление функции, а при застарелых часто остается ограничение подвижности и болезненность.
Дорсальный вывих запястных костей по отношению к полулунной кости
Механизм этого повреждения – толчок со стороны ладони при дорсо-флексионном положении кисти.
Клинические признаки выражаются в припухлости, боли и деформации кисти немного ниже, чем при переломе дистального конца лучевой кости. Движения кисти ограничены. Иногда наблюдаются симптомы сдавления срединного и локтевого нервов.
На боковой рентгенограмме видно характерное смещение. Головчатая кость расположена за полулунной костью, направление ее оси проходит дорсальное лучевой кости. Полулунная кость остается на месте, но может быть наклоненной в пределах 30-40°, т. е. на столько, на сколько дает возможность неповрежденная дорсальная лучеполулунная связка.
На прямой рентгенограмме видно, что между головчатой костью и полулунной костью нет сочленения. Головчатая кость смещена в лучевом и проксимальном направлениях. Между полулунной и ладьевидной костями часто наблюдается широкий промежуток – результат лучевого смещения ладьевидной кости. К вывиху часто прибавляются переломы апофиза.
Застарелые вывихи сопровождаются функциональными нарушениями вследствие расстройства равновесия мышечных сил, остеопороза костей и затвердения тканей сустава. Но наблюдаются отдельные случаи, когда функция сравнительно хорошо сохраняется, несмотря на анатомические изменения.
При свежих перилунарных вывихах производят бескровное вправление под местным или общим наркозом. Руку вытягивают в продолжение нескольких минут. Оператор большим пальцем надавливает выступающие в волярном и локтевом направлениях запястные кости и в то же время остальными пальцами оказывает противонажим на головку локтевой кости спереди кзади и в лучевом направлении. В случае необходимости вправление производят при участии больших пальцев обеих рук оператора. После успешной репозиции руку иммобилизуют в течение 2-3 недель в функциональном положении.
Результаты бескровного лечения хорошие. Боли сразу же после вправления уменьшаются, а функция кисти постепенно восстанавливается.
При неудачной бескровной репозиции и при застарелых вывихах (свыше 15 дней после травмы) показано оперативное лечение. Доступ к месту вывиха проходит между сухожилием длинного разгибателя большого пальца и собственным разгибателем указательного пальца. При очень застарелых вывихах вправление трудное. Необходимо удалить рубцы и спайки, мешающие репозиции, и преодолеть сокращение мышц. Для этой цели необходимо освободить вывихнутые кости с волярной стороны на протяжении 1-1,5 см. Только после этого производят дистракцию и вычищают ложе около полулунной кости. Репозицию осуществляют нажимом и противонажимом, как при бескровном вправлении. Использование подъемника и других инструментов, действующих как рычаги, не рекомендуется, так как хрящи костей легко повреждаются. При внимательном вправлении результаты хорошие, так как кровоснабжение костей не нарушается.
Дорсальный вывих запястных костей вместе с дистальным отломком сломанной ладьевидной кости
Механизм травмы такой же, как и при дорсальном перилунарном вывихе, но связки проксимальной половины ладьевидной кости с полулунной костью и лучевой костью оказываются настолько крепкие, что ладьевидная кость ломается. Проксимальный отломок вместе с полулунной костью остается на месте, а дистальная половина вместе с остальными костями кисти смещается в дорсальном и лучевом направлениях.
Клиническая картина не отличается от таковой при дорсальном перилунарном вывихе. На прямой рентгенограмме видно, что проксимальный отломок ладьевидной кости находится на своем месте, а дистальный смещен значительно.
При свежих случаях (до 15 дней после травмы) производят бескровное вправление. Применяют те же способы, что и при перилунарном вывихе. Руку иммобилизуют в функциональном положении в течение нескольких месяцев, пока наступит сращение перелома ладьевидной кости. Образование костной мозоли обычно значительно медленнее (3-5 месяцев) по сравнению с переломами ладьевидной кости без смещения. При застарелых случаях показана кровавая репозиция с продолжительной иммобилизацией. Через 2-3 месяца после травмы или при подозрении на асептический некроз одновременно с вправлением вывиха производят удаление проксимального отломка ладьевидной кости. Таким образом сокращают срок иммобилизации. При очень застарелых случаях с тяжелыми артрозными изменениями иногда требуется артродезирование кисти или удаление одного ряда запястных костей.
Прогноз по сравнению с неосложненным перилунарным вывихом хуже, так как перелом ладьевидной кости требует продолжительной иммобилизации.
Передний вывих полулунной кости
Вывих полулунной кости характеризуется следующими клиническими признаками:
1) припухлостью, болью и уплотнением при пальпации выше волярной складки кисти (переднезадний размер этой части руки выглядит увеличенным);
2) ограничением движений кисти и пальцев (вследствие удлинения пути мышц сгибателей пальцы находятся в полусогнутом положении);
3) очень часто прибавляются признаки сдавления или травмирования срединного, а иногда и локтевого нерва.
Для подтверждения диагноза необходимы рентгенограммы в двух проекциях. Особенно характерна боковая рентгенограмма. На ней видна вывихнутая вперед кость и степень ее поворота около переднего отростка (90-270°). Считается, что при повороте свыше 180° волярная лучесемилунарная связка разрывается. В этих случаях прогноз плохой, так как разрыв обеих лучесемилунарных связок означает полное нарушение кровоснабжения кости и дальнейшее развитие асептического некроза. На прямой рентгенограмме полулунная кость выглядит в виде треугольника вместо четырехугольника.
При запущенных случаях наступают разрежение костей, тугоподвижность руки, болезненность, нарушение чувствительности и трофики, атрофия мышц.
При свежих вывихах производят бескровное вправление. Требуется наркоз. Техника вправления следующая. В течение 10 минут один из ассистентов вытягивает пальцы по оси, а другой ассистент производит противовытяжение над локтем. Для этой цели могут быть использованы специальные приспособления для вытяжения к ортопедическому столу. Не прекращая вытяжения, производят дорсофлексию кисти. Оператор надавливает без особого насилия большими пальцами на выступающую полулунную кость, а остальными пальцами оказывает противонажим с дорсальной стороны кисти. В этот момент ассистент сгибает руку под углом в 45°. Вправление иногда происходит с легким щелканьем. Необходимо производить рентгенограмму для подтверждения вправления вывиха. Руку иммобилизируют на 1 неделю в легкой волярной флексии кисти, а после этого на 2 недели в нейтральном положении или легкой дорсофлексии. Используют две гипсовые лонгеты (волярную и дорсальную), хорошо моделированные и с небольшой подкладкой. Сверху их фиксируют обыкновенным бинтом.
При трудной репозиции прибегают к прямому вытяжению через головки запястных костей и противовытяжению через отросток локтевой кости. Для этой цели пользуются специальным аппаратом для вытяжения. После вправления аппарат удаляется. При значительном повороте кости (до 180° и больше) трудно, а иногда и невозможно бескровное вправление.
Результаты бескровного лечения в большинстве случаев хорошие. Нетрудоспособность больного часто продолжается несколько месяцев вследствие повреждений нервов.
К оперативной репозиции прибегают при неуспешном бескровном лечении и при застарелых случаях (свыше 12-15 дней после травмы). Доступ к пораженному участку бывает дорсо-радиальным или дорсоульнарным. Ложе кости вычищают. Производят оттягивание в течение нескольких минут; как только место окажется достаточным, маленьким подъемником осторожно приподнимают задний отросток полулунной кости, пока она войдет на свое место. Если же место недостаточно широкое, производят временное пересечение локтевой связки кисти. Таким образом создают более широкое оперативное поле и облегчают вправление. Но после репозиции вследствие склерозирования передней связки иногда кость может вновь частично вывихнуться. Чтобы избежать этого, ее фиксируют спицей Киршнера через трёхгранную кость . В таком случае в послеоперационном периоде руку можно иммобилизовать в функциональном положении.
Нередко после открытой репозиции наблюдаются артрозные изменения и тугоподвижность сустава между полулунной костью и головчатой костью. Причинами нарушения кровоснабжения кости являются травма передней связки во время операции, ранение хряща и пр.
В случаях с поворотом кости свыше 180° или данных асептического некроза, тяжелой зудековской атрофии и пр., а также при травме с большой давностью (свыше 3-4 месяцев) показано удаление кости. Делают небольшой разрез медиальнее мышцы радиальных сгибателей Карпи. Срединный нерв и разгибатели пальцев отводят в локтевом направлении. Рассекают суставную капсулу и попадают прямо на вывихнутую кость. После операции накладывают дорсальную гипсовую шину на несколько дней. Результаты после удаления кости удовлетворительные, хотя и остаются определенные нарушения в функции руки.
После бескровного лечения или оперативной репозиции необходимо проводить продолжительное функциональное лечение.
Вывихи в запястно-пястных суставах II-V пальцев
Для того чтобы мог возникнуть вывих оснований II-V пястных костей, должен наступить разрыв особенно крепких запястно-пястных связок. Вот почему эти вывихи всегда являются результатом тяжелой травмы. В большинстве случаев наблюдаются сопутствующие переломы и другие поражения в области кисти или в более верхней части конечности.
Механизмы этого вывиха следующие:
а) сильный толчок в средней или нижней части ладони при дорсо-флексионном положении кисти (например, во время автомобильной катастрофы, когда рука шофера находится на руле машины);
б) удар в области головок пястных костей при падении на согнутую кисть.
Для запястно-пястного вывиха характерна типичная деформация руки и расстройство взаимодействия мышечных сил. При свежих вывихах деформация большей частью замаскирована значительным отеком и гематомой. Рентгенологическое исследование способствует выяснению диагноза.
Так как пястные кости расположены дугообразно, боковые рентгенограммы необходимо производить при отдельном центрировании каждой из них (рентгенограмма III кости при боковой проекции, II кости при слегка выраженной супинации и IV и V пястных костей при небольшой пронации). На прямой рентгенограмме видно накладывание теней оснований вывихнутых пястных костей на запястные кости. Соответствующие пястно-фалангеальные суставы смещаются проксимально по отношению к соседним суставам.
Застарелые вывихи характеризуются деформацией тыльной поверхности руки. Головки пораженных пястных костей выступают со стороны ладони. Вывих II пястной кости, кроме этого, ведет к сужению первого межпальцевого промежутка.
Расстройство равновесия мышц выражается в следующем:
1) межкостные мышцы прекращают свое действие как мышцы-сгибатели основной фаланги и действуют как постоянные разгибатели;
2) путь мышц-сгибателей и мышц-разгибателей удлиняется.
Из-за этих изменений пальцы принимают характерное положение с гиперэкстензией основной фаланги и флексией двух дистальных фаланг. Вследствие развития склероза боковых связок активные, а впоследствии и пассивные движения в соответствующих пястно-фаланговых суставах ограничиваются. Захват в кулак становится невозможным.
В свежих случаях (до 10-12 дней после травмы) производят бескровное вправление. Необходим общий наркоз. В продолжение нескольких минут один из ассистентов вытягивает пальцы, а другой производит противовытяжение над локтем. После этого двумя большими пальцами врач нажимает на выпуклость с тыльной стороны в волярном и дистальном направлении, а остальными пальцами – в противоположном направлении со стороны ладони. После контрольной рентгенограммы руку иммобилизуют при 50° дорсо-флексионного положения кисти. С тыльной стороны гипс продолжается от локтя до головок пястных костей, а с ладонной стороны – до нижней ладонной складки. При накладывании гипса необходимо особенно внимательно моделировать свод ладони. При значительном отеке и недостаточной дорсальной флексии в гипсе может наступить повторный вывих. Поэтому необходимо в конце недели производить контрольную рентгенограмму. После вправления для предотвращения повторного смещения делают остеосинтез к соседним здоровым пястным костям или к нижнему ряду костей запястья спицами Киршнера. Концы спиц оставляют в подкожной клетчатке. В таких случаях иммобилизацию гипсовой повязкой производят в функциональном положении кисти. При бескровном вправлении длительность иммобилизации составляет от 4 до 6 недель. Результаты этого лечения хорошие.
При застарелых вывихах показано оперативное лечение. Техника операции следующая. При вывихе II и III костей разрезают кожу с тыльной стороны между m. extensor pollicis longus и m. extensor indicis proprius, а при вывихе IV и V пястных костей – между m. extensor digitorum communis и m. extensor digiti V proprius. Если же имеется вывих 4 костей, приходится делать два разреза. При застарелых вывихах, когда мышцы-разгибатели сокращены и мешают вправлению, производят временное отделение их сухожилий от мест прикреплений. Острым рассечением освобождают основания вывихнутых костей. Ложе очищают от заполняющей его рубцовой ткани. Вытягиванием по оси и нажимом на основании кости вправляются на свои места. Особое внимание следует обращать на точное восстановление поперечного свода ладони.
При застарелых вывихах производят артродез средних трех пястных костей к дистальному запястному ряду, без каких-либо последствий для функции руки. Для того чтобы избежать нового вывиха после вправления, производят остеосинтез спицами Киршнера к соседним пястным костям и к дистальному ряду запястных костей. После операции руку иммобилизуют в гипсовой шине в функциональном положении кисти в течение 45 дней. Результаты кровавой репозиции хорошие. Функция руки постепенно восстанавливается. В некоторых случаях наблюдается ригидность пястно-фаланговых суставов вследствие склероза межкостных мышц и боковых суставных связок.
Вывих в запястно-пястном суставе большого пальца
Механизм вывиха седловидного сустава тот же, как и запястно-пястного вывиха 4 остальных пальцев.
Клинические признаки при дорсальном вывихе I пястной кости напоминают переломо-вывих Беннета. Для выяснения диагноза необходимы рентгенограммы сустава в трех проекциях – прямой, боковой и косой.
При застарелых, нелеченных вывихах хватательная способность руки сильно нарушена, так как седловидный сустав имеет исключительное значение для функции руки.
При свежих вывихах показано бескровное вправление. Для этого необходим местный или общин наркоз. Пальцы вытягивают в продолжение нескольких минут, причем большой палец поддерживают в положении противопоставления и отведения. При помощи манжеты, накладываемой на область нижней трети плечевой кости, производят противовытяжение. После этого оказывают прямое давление в области основания вывихнутой кости. После контрольной рентгенограммы, подтверждающей вправление, руку иммобилизуют в функциональном положении в течение 6 недель. Гипсовая повязка достигает межфалангового сустава большого пальца. Во избежание опасности нового вывиха под влиянием мышечных сил целесообразно произвести фиксацию I пястной кости ко II двумя спицами Киршнера.
При застарелых вывихах и при склонности вывиха стать привычным показано оперативное лечение – кровавая репозиция или артродез.
Читайте также:


