Препарат применяемый при протозойных инфекциях
К данной группе относятся противомалярийные и противоамебные препараты, а также препараты для лечения лямблиоза, токсоплазмоза, лейшманиоза и трихомо-надоза.
Лекарственные средства для лечения малярии Возбудители малярии - плазмодии. Выделяют две формы заболевания: относительно доброкачественную — с преходящей гиперпирексией и тенденцией к многократным рецидивам, которая вызывается P. vivax, P. ovale (обе формы трехдневные), P. malariae (четырехдневная), и прогрессирующую — со злокачественным течением, которая без лечения часто заканчивается летально и вызывается Р. falciparum (тропическая).
Малярийный плазмодий имеет два цикла развития. Бесполый цикл (шизогония) проходит в организме человека, половой (спорогония) - в теле комара. При укусе комаром в организм человека попадают спорозоиты, быстро внедряющиеся в клетки печени. Там они проходят цикл развития, эти формы получили название преэритро-цитарных. Преэритроцитарные формы плазмодия делятся и превращаются в тканевые мерозоиты. Мерозоиты, попадая в кровь, внедряются в эритроциты, где осуществляется развитие эритроцитарных форм. Момент разрушения эритроцитов и выхода эритроцитарных форм (мерозоитов) в кровь проявляется приступом лихорадки. Из части эритроцитарных мерозоитов образуются мужские и женские половые клетки -гамонты. Их оплодотворение происходит только в теле комара. Половой цикл завершается образованием спорозоитов, которые при укусе со слюной комара попадают в кровь человека и дают начало новому бесполому циклу развития малярийного пла з-модия. При трех и четырехдневной малярии после окончания преэритроцитаного цикла развития часть тканевых мерозоитов вновь внедряется в клетки печени. Эти формы получили название параэритроцитарных, они обусловливают возобновление эритроцитарного цикла развития плазмодия и наступление отдаленных рецидивов. При тропической форме параэритроцитарные формы отсутствуют.
Эффективная терапия этого заболевания должна быть направлена на формы возбудителя, находящиеся как в крови, так и в печени. Классификация противомалярийных средств:
1. Препараты, действующие на эритроцитарные формы плазмодия (гематоши-зотропные средства): хингамин, хлоридин, хинин, мефлохин. Резервные средства: сульфаниламиды, доксициклин.
2^ Препараты, действующие на тканевые формы плазмодия (гистошизотропные средства)
а), на преэритроцитарные формы: хлоридин.
б), на параэритроцитарные формы плазмодиев: примахин.
4. Препараты, действующие на половые формы плазмодия (гамонтотропные средства): примахин, хлоридин.
Хингамин (хлорохин) - производное 4-аминохинолина, воздействует на способность паразита поглощать гемоглобин эритроцитов, содержащий необходимые для развития плазмодия аминокислоты, нарушает также функцию ДНК. Препарат хорошо всасывается из кишечника, на 50% связывается с белками крови. Он медленно выделяется из организма в неизмененном состоянии. Наряду с антипаразитарным действием, хингамин в терапевтических дозах оказывает противовоспалительный, фотопротективный, антиоксидантный, антипролиферативный, антиагрегантный, эффекты. При применении лекарства возможны диспептические явления, головная боль, дерматит. При длительном лечении возможно токсическое действие на глаза, в частности на сетчатку.
Примахин - производное 8-аминохинолина действует на митохондрии паразитов, прежде всего тех форм, которые развиваются в печени. При приеме внутрь препарат хорошо всасывается, концентрация в крови достигает максимума через 6 часов, быстро метаболизируется. При лечении могут возникать диспептические явления, метгемоглобинемия, гемолитическая анемия, особенно у людей с генетически обусловленным дефицитом глюкозо-6-фосфатдегидрогеназы эритроцитов.
Хлоридин (пириметамин) является бигуанидом, ингибирует фермент - дигид-рофолатредуктазу, которая превращает фолиевую кислоту в фолиновую (в клетках паразита, но не в тканях человека). Устойчивость к препарату развивается относительно быстро. Хорошо всасывается из кишечника и связывается в основном с белками плазмы крови, мало концентрируется в тканях. Побочное действие препарата проявляется диспепсией.
Профилактику клинических проявлений малярии проводят посредством разрушения бесполых эритроцитарных форм плазмодия. Препараты следует вводить регулярно для длительного поддержания в крови достаточной концентрации лекарственного вещества. Их начинают принимать за день до приезда в местность, где распространена малярия. Прием препаратов продолжают в течение 6 недель после прекращения возможного контакта с переносчиком возбудителя. Для профилактического лечения применяются: хлоридин — 25 мг однократно, затем 25 мг 1 раз в неделю; хингамин — 0,15 г в первый прием, затем по 0,3 г 1 раз в неделю.
Лекарственные средства для лечения амебиаза
Это заболевание вызывает Е. histolytica. Оно существует в двух формах. Кишечный амебиаз (бессимптомный) характеризуется выделением амеб и кист с калом. Тканевой амебиаз протекает с симптомами дизентерии и поражением печени. Средства для лечения амебиаза:
1. Препараты, действующие на тканевые формы амёбы: эметин, хингамин.
2. Средства, действующие на на амёб в просвете кишечника: хиниофон.
3. Препараты, действующие на просветную и тканевую формы амёбы: метро-нидазол, тинидазол.
Метронидазол (трихопол, орвагил, клион, тинидазол, флагил) является гетероциклическим соединением - производным нитроимидазола. Этот препарат эффективен при лечении анаэробных инфекций, в частности, вызванных негазообразующими анаэробными и Helicobacter pylori. К нему чувствительны трихомонады, лямблии, амебы, спирохеты. Препарат активен по отношению к микроорганизмам, имеющим ферментные системы, способные восстанавливать нитрогруппу белков. Механизм действия связан с восстановлением нитрогруппы препарата под влиянием нитроре-дуктаз микроорганизмов. Продукты восстановления нитромидазола образуют комплексы с ДНК, вызывая ее деградацию, нарушают процессы репликации и транскрипции ДНК.
Метронидазол хорошо всасывается из желудочно-кишечного тракта при применении внутрь. Прием препарата с пищей не влияет на его фармакокинетику. Максимальная концентрация в крови определяется через 30-60 минут. Т1/2 в плазме составляет 8 часов. Метронидазол слабо связывается белками крови (от 4 до 20%). Из крови препарат поступает в печень и в высоких концентрациях накапливается в желчи. Из тонкой кишки вновь всасывается и поступает в кровь. Метронидазол хорошо проникает в ткани и через гематоэнцефалический барьер (где содержится в терапевтической концентрации). Метронидазол проникает через плацентарный барьер и в молоко матери, поэтому его нельзя назначать во время беременности и кормления. Метронидазол показан для лечения трихомонадоза, кожного лейшманиоза, амебиаза, лямблиоза. Препарат эффективен при анаэробных инфекциях, применяют его при эндокардите, абдоминальной, гинекологической и хирургической инфекциях, инфекц и-ях ЦНС, абсцессах легких, инфекциях кожи, костей, соединительной ткани, раневой инфекции, язвенной болезни желудка. Метронидазол вызывает сенсибилизацию к алкоголю при совместном применении, поэтому его используют для лечения алког о-лизма. Он может вызывать нарушение кроветворения, поражения ЦНС, аллергические заболевания, что проявляется в виде крапивницы, тошноты, рвоты, поноса, болей в желудочно-кишечном тракте, может возникнуть металлический и горький вкус во рту. Длительное введение препарата может осложниться цитопенией. При лечении метронидазолом возможно развитие кандидамикозов. Следует отметить, что при очень высоких концентрациях метронидазола в крови у него обнаруживаются канцерогенные свойства. Метронидазол противопоказан при нарушении кроветворения, аллергии, беременности, органических поражениях ЦНС (эпилепсии, невриты), в период кормления ребенка молоком матери. Запрещается назначать препарат детям до 5 лет.
Эметин (алкалоид ипекакуаны) применяют при плохой переносимости или неэффективности метронидазола. Этот препарат иногда оказывает токсическое действие на миокард. При появлении аритмий, нарушений проводимости лечение эметином прекращают. Ввводят эметин по 60 мг внутримышечно в течение 5-10 дней.
Хингамин (хлорохин) эффективен только при печеночном амебиазе (причем еще в меньшей степени, чем эметин). Вводится по 0,5 г ежедневно в течение 2 дней, затем по 0,25 г ежедневно в течение 2-3 нед.
Тетрациклины оказывают непрямое противоамебное действие. Они подавляют рост бактерий в кишечнике, которые поглощают кислород. Это неблагоприятно сказывается на развитии анаэробных амеб в просвете и стенке кишечника.
Средства для лечения лямблиоза.
Для лечения лямблиоза используют Метронидазол, тинидазол (см. выше), ами-нохинол, фуразолидон (см. нитрофураны).
Аминохинол - производное хинолина, эффективен при лямблиозе, токсоплаз-мозе, кожном лейшманиозе,коллагенозах. При преименении препарата могут возникнуть головная боль, потеря аппетита, шум в ушах, общая ел абость.
Для лечения токсоплазмоза используются хлоридин, аминохинол, сульфаниламиды.
Для лечения трихомонадоза применяют следующие средства:
1. препараты для резорбтивного и местного применения: Метронидазол, тинидазол, нифурател, фуразолидон, трихомонацид.
2. средства местного действия: нитазол, клион Д (метронидазол с миконазо-лом).
При лейшманиозе применяют солюсурьмин, акрихин, мономицин, метронидазол. При висцеральной форме и кожной форме используют препарат пятивалентной сурьмы - солюсурьмин. Вводят его внутривенно. Продолжительность курса лечения - 3-4 недели. Из побочных эффектов возможны тошнота, рвота, кожные высыпания. При кожной форме лейшманиоза применяют акрихин (местно), мономицин.
Простые одноклеточные микробы способны нанести человеку большой вред, убить иммунную систему и сделать уязвимым к привычным болезням. Протозойные инфекции, возбудителями которых являются паразиты, при попадании в организм могут спровоцировать серьезные (даже смертельные) заболевания. В мире существует много видов патогенных микроорганизмов, но не все они одинаково опасны.
Что такое протозойные инфекции
В процессе жизнедеятельности большинство микробов используют органические вещества, которые есть в организмах людей, домашних животных. Угрозу здоровью человека представляют только 50 видов паразитов. Протозойные инфекции – это паразитарные инфекции, которые способны оккупировать здоровые органы и ткани тела. Некоторые микроорганизмы не вредят человеку со здоровым иммунитетом, но для пациентов с вирусом иммунодефицита могут стать смертельным приговором. Клиническая картина болезни зависит от вида протозооза, диагностики и выбора метода лечения.
Где можно заразиться паразитами класса протозоозов (основные пути попадания возбудителя в организм человека):
- употребление плохо помытой еды или неочищенной воды;
- нарушение правил гигиены;
- контакт с болеющими животными (даже без признаков острого заболевания);
- укусы насекомых (они переносят инфекции);
- половой путь.
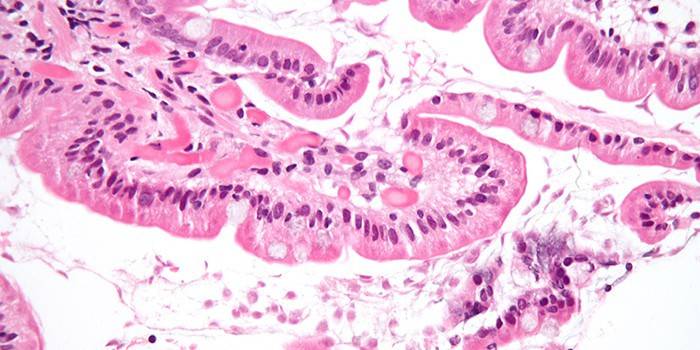
Возбудитель протозойной инфекции
Возбудитель заболеваний проходит в организме человека определенные этапы жизнедеятельности. Жизненный цикл паразитов состоит из 3 стадий:
- этап заражения человека (попадание возбудителя в организм);
- размножение, в результате которого создается большое количество паразитов;
- откладывание паразитом цист и выведение их из организма с фекалиями.
Болезни, вызываемые простейшими
Паразиты, попадая в организм человека, вызывают его интоксикацию и разрушают иммунную систему. Некоторые заболевания, вызываемые протозоозами, широко распространены в странах с жарким климатом и плохими санитарными условиями. В нашем регионе известны такие протозойные заболевания: лямблиоз, токсоплазмоз. Болезни, вызываемые простейшими, могут протекать бессимптомно, но в некоторых случаях (неправильная расшифровка результатов анализов, некачественное изучение симптомов либо упущенное время) могут привести к смерти.
По внешним признакам ученые выделяют несколько видов одноклеточных паразитов (протозоозов), способных вызвать протозойные заболевания:
- корненожки – представитель амеба;
- жгутиконосцы – опасный паразит лейшмания, трипаносомы (провоцируют сонную болезнь, переносятся мухой Цеце);
- ресничные инфузории – возбудитель балантидий;
- споровики – представитель малярийный плазмодий.
Симптомы протозойных инфекций
Признаки протозойных заболеваний отличаются в зависимости от вида возбудителя и работы иммунной системы организма, но есть и такие, которые характерны для большинства болезней. Симптомами протозойной инфекции могут быть диарея, рвота и расстройства желудочно-кишечного тракта, слабость в теле, повышенная температура, сонливость или воспаление слизистых оболочек. При обнаружении этих признаков, нужно пройти обследования (анализы крови, кала). Протозойные болезни могут протекать бессимптомно, а могут приобретать острую или хроническую (рецидивирующую) форму.
Амебы, попадая в организм человека, вызывают нарушения в работе желудочно-кишечного тракта. Симптомы заражения:
- частая дефекация;
- кал с примесями крови, слизи;
- лихорадка;
- метеоризм, вздутие, диарея;
- болезненные ощущения в спине, животе;
- запоры.
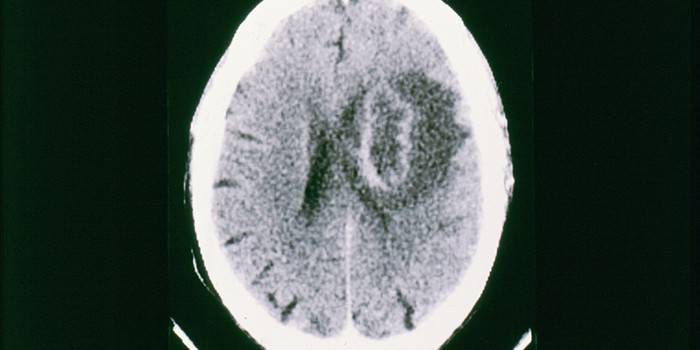
Зачастую промежуточными хозяевами и носителями лямблий становятся собаки, кошки и домашний скот. Заражение протоозами происходит фекально-оральным путем. Для большинства случаев заболеванию характерно бессимптомное протекание, но оно может проявляться и в острой форме. Лямблиоз вызывают кишечные протозоозы, поэтому они, в основном, поражают желудочно-кишечный тракт. Особенно часто при заражении появляются такие симптомы: отсутствие аппетита, метеоризм, вздутие, жидкий стул, изжога, диарея и понос, боли в животе.
Одна из самых опасных болезней, вызванных протоозами – малярия. Инфицирование происходит через контакт со слюной комара, симптомы проявляются через неделю после заражения. Малярия зачастую начинается с тяжелого течения, с повышением температуры до 40-41 градусов, сильной головной боли, нарушений сердечного ритма, одышки, анемии. После окончания приступа человек обильно потеет, температура спадает, состояние улучшается до следующего рецидива. При отсутствии лечения и помощи, болезнь может привести к церебральной малярии, смертельному исходу.
Разные виды возбудителей малярии отличаются симптомами и длительностью вызываемого протозойного заболевания:
- Plasmodium falciparum – возбудитель болезни тропическая малярия (высокая смертность);
- Р. vivax (вивакс-малярия) – возбудитель болезни 3-дневная малярия (приступы через 40-45 часов);
- Р. ovale – возбудитель болезни овале-малярия (приступы через 40-45 часов);
- Р. malariae – возбудитель болезни 4-дневная малярия (приступы через 72 часа).
Болезнь, вызванная токсоплазмами, зачастую носит хронический характер. Острая фаза встречается у пациентов очень редко, но может привести к летальному исходу. Переносят это заболевание кошки, возбудитель попадает в пищевой тракт через плохо вымытые продукты или сырое мясо. Очень опасно заражение токсоплазмозом для женщин, во время беременности недуг может передаваться плоду и вызывать пороки развития организма и даже гибели.
Часто симптомы протозойной инвазии токсоплазмозом путают с проявлениями гриппа, другими инфекциями или расстройствами желудочно-кишечного тракта. Признаки токсоплазмоза:
- лихорадка, повышение температуры;
- увеличение печени;
- головная боль, боль в животе;
- заболевания желудочно-кишечного тракта (рвота, диарея, запор, частая дефекация, метеоризм, вздутие).
Диагностика протозойных инфекций
Для подтверждения предварительного диагноза проводят лабораторную диагностику протозойных инфекций. Зачастую лаборатории ограничиваются анализом кала или соскобом со слизистой оболочки толстой кишки, но более информативным является анализ крови на обнаружение следов паразита. Поскольку у паразитов есть способность размещаться в разных органах и тканях, необходимо точно определить предмет исследования. Это может быть моча, костный мозг, кровь, мокрота.
Методы лабораторной диагностики на наличие в организме разных видов паразитов
Дизентерийные амебы (корненожки)
Анализ кала, анализ крови мало информативен.
Мазки кала и слизи.
Жгутиконосцы (трихомонады, лямблии, лейшмании)
- лямблии – анализ кала и мочи;
- лейшмании – мазки крови, исследования костного мозга.
- трихомонады – лабораторный анализ соскобов со слизистых оболочек.
Споровики (малярия, бабезиоз, кокцидоз, изоспороз)
Исследования мазков крови и толстых капель крови.
Основная задача исследования фекалий – выявить цисты паразитов, которые выходят из организма. Анализы кала на протозоозы проводятся при подозрении на заражение, при поступлении в детские учреждения и во время госпитализации. Чтобы результаты были достоверными, нельзя принимать перед забором кала слабительные препараты. Фекалии нужно собрать в чистую банку, без мочи, поставить в прохладное место и на протяжении 10-12 часов занести на лабораторные исследования. Если нужно обнаружить живые микробы, кал на копрограмму сдают не позднее, чем через час после сбора.
Лечение протозойных инфекций
Каждый возбудитель имеет свои особенности, поэтому схема лечения очень отличается в зависимости от симптомов. Лечение протозойных инфекций зачастую проводят в условиях стационара, особенно если есть симптомы острого течения заболевания. Для быстрого снятия тяжелых симптомов, приступов и рецидивов используют антибактериальные препараты, но их можно применять только наблюдаясь у специалиста. Если обнаружены негативные изменения в работе организма или другие признаки, необходимо обязательно посоветоваться с врачом.
Обезопасить себя от риска заражения инфекцией можно, если правильно проводить профилактику от протозойных заболеваний. Меры профилактики заключаются в следующем:
- качественное мытье еды;
- термическая обработка мяса и рыбы;
- соблюдение правил содержания животных;
- при контакте с грунтом надевать защитные перчатки;
- личная гигиена;
- минимальное посещение стран с высоким риском заражения паразитами;
- защита от насекомых-носителей.
Для того чтобы вылечить протозойные заболевания, необходимо использовать противомалярийные и противоамебные лекарственные препараты. Они отпускаются по рецепту врача, существуют разные формы выпуска. Антипротозойные препараты нельзя применять без консультации с врачом, ведь только специалист может назначить правильную дозировку и метод применения (зависит от клинической картины пациента). Взаимодействие с другими лекарственными средствами и влияние на организм больного с хроническими болезнями не изучено. В таком случае схема лечения требует корректировки.
Для устранения бактериальных инфекций применяют разные лекарственные препараты, один из самых эффективных Трихопол. Существуют разные формы выпуска лекарства: для орального или наружного применения. Препарат назначают для лечения инфекций дыхательных путей, при заболеваниях кожи (также внешних половых органов) и поддержки центральной нервной системы Курс лечения препаратом Трихопол не менее 10 дней, желательно перейти на диетическое питание. Лечение Трихополом имеет побочные эффекты – уничтожение полезных бактерий, появление вторичных симптомов.
* В России не зарегистрирован
Фурамид, Энтамизол
Синтетический препарат, используемый для эрадикации цист при кишечном амебиазе.
Спектр активности
E.histolytica (включая цисты).
Фармакокинетика
Изучена недостаточно. Препарат применяется внутрь в виде пролекарства - дилоксанида фуроата. Под влиянием эстераз кишечника гидролизуется с высвобождением активного дилоксанида, который быстро всасывается. Экскретируется преимущественно с мочой.
Нежелательные реакции
- Диспептические расстройства, чаще всего метеоризм.
- Кожа - крапивница, зуд.
Показания
- Бессимптомный кишечный амебиаз (носительство цист).
- Амебиаз с клиническими проявлениями - в сочетании с метронидазолом или другими амебицидами.
Дозировка
Взрослые
Внутрь - 0,5 г каждые 8 ч в течение 10 дней.
Внутрь - 20 мг/кг/сут в 3 приёма в течение 10 дней.
Форма выпуска
Таблетки по 0,5 г.
ХИНАКРИН *
* В некоторых странах известен под генерическим названием мекаприн
Акрихин
Синтетический препарат, проявляющий активность в отношении многих простейших и ленточных гельминтов. В настоящее время считается одним из наиболее эффективных средств для лечения лямблиоза. Эффективность у взрослых достигает 90%, у детей несколько ниже. Еще одно достоинство препарата - низкая стоимость.
Спектр активности
Фармакокинетика
При приеме внутрь хорошо всасывается и распределяется. Прочно удерживается в тканях. Избирательно накапливается в печени. Концентрация внутри лейкоцитов в 6 раз выше, чем в плазме. Медленно выводится, преимущественно через почки. Т1/2 - 5 дней.
Нежелательные реакции
- ЖКТ - в связи с горьким вкусом часто вызывает тошноту и рвоту, особенно у детей, поэтому следует принимать после еды.
- Нейротоксичность - головная боль, головокружение; значительно реже возбуждение, острый психоз, судороги.
- Ототоксичность.
- Кожа - хронический дерматоз, синдром Лайелла.
Фактор риска: псориаз. - Дисколорация - желтое окрашивание мочи, кожи, склер; иногда темно-синее окрашивание неба и склер. Дисколорация кожи может сохраняться от нескольких недель до нескольких месяцев после отмены препарата.
- Дисульфирамоподобный эффект.
Лекарственные взаимодействия
При сочетании с примахином ингибирует его метаболизм в печени и повышает токсичность.
Показания
Лямблиоз (как альтернатива нитроимидазолам).
Дозировка
Взрослые
Внутрь - 0,1 г каждые 8 ч после еды в течение 5 дней. Повторный курс возможен через 2 недели.
Внутрь - 6 мг/кг/сут (не более 0,3 г) в 3 приёма после еды в течение 5 дней.
Формы выпуска
Таблетки по 0,05 и 0,1 г.
ЭФЛОРНИТИН *
* В России не зарегистрирован
Орнидил
Синтетическое соединение, обладающее широким спектром антипротозойной активности. Один из наиболее эффективных препаратов для лечения гамбийской разновидности африканского трипаносомоза (западно-африканский трипаносомоз). Менее токсичен, чем пентамидин, сурамин и меларсопрол, которые также используются при этой инфекции.
Спектр активности
T.brucei gambiense (менее активен в отношении T.brucei rhodesiense).
Активен также в отношении P.falciparum, лейшманий, лямблий, но клиническое значение не установлено.
Фармакокинетика
Биодоступность при приеме внутрь - 50%. Хорошо проникает через ГЭБ, особенно у пациентов с церебральными формами трипаносомоза. Экскретируется почками, на 80% в неизмененном виде. Т1/2 - около 3 ч, возрастает при почечной недостаточности.
Нежелательные реакции
Препарат в целом хорошо переносится. Нежелательные реакции, как правило, выражены умеренно.
- Гематотоксичность - обратимая лейкопения, анемия, тромбоцитопения.
- Диспептические и диспепсические расстройства.
- Ототоксичность - временные нарушения слуха.
- Нейротоксичность - судороги, чаще при тяжелом церебральном трипаносомозе.
- Алопеция.
Показания
- Западно-африканский трипаносомоз, включая церебральные формы.
- Пневмоцистная пневмония (препарат резерва).
Дозировка
Взрослые
Внутривенно медленно (за 45 минут) - 100 мг/кг каждые 6 ч в течение 14 дней, далее внутрь - по 300 мг/кг/сут в течение 3-4 недель.
У детей не применяется.
Форма выпуска
Инфузионный концентрат - 0,2 г/мл.
МЕЛАРСОПРОЛ *
* В России не зарегистрирован
Арсобал
Органическое соединение трехвалентного мышьяка, предназначенное для лечения церебральных форм африканского трипаносомоза. Обладает высокой токсичностью, поэтому должен применяться только в стационаре.
Спектр активности
Мощный и быстрый эффект в отношении обоих разновидностей африканских трипаносом (T.brucei gambiense, T.brucei rhodesiense).
Фармакокинетика
При внутривенном введении распределяется во многие органы и ткани. Плохо проникает через ГЭБ. Концентрации в ликворе в 50 раз ниже, чем в плазме, однако достаточны для трипаноцидного действия. Экскретируется почками. Т1/2 - 1,5 суток, при почечной недостаточности возрастает.
Нежелательные реакции
- Острые реакции (по типу Яриша-Герксгеймера) - лихорадка, озноб в ответ на первое введение. Обусловлены распадом большого количества трипаносом, находящихся в крови.
Меры профилактики: перед началом лечения меларсопролом производится 2-3 введения пентамидина или сурамина. - Нейротоксичность - периферические полинейропатии, энцефалопатия (у 10%). Энцефалопатия обусловлена как токсическим действием препарата, так и антигенным влиянием распавшихся трипаносом. Как правило, развивается на 3-4 день лечения, остро или постепенно. Проявляется лихорадкой, головной болью, тремором, судорогами, нарушениями речи, комой. Летальность - 3-5%.
Меры профилактики: применение глюкокортикоидов.
Меры помощи: глюкокортикоиды, дегидратирующие препараты, диазепам, адреналин. - ЖКТ - схваткообразные боли в животе и рвота в момент внутривенного введения.
Меры профилактики: медленное введение натощак, пациент не должен принимать пищу в течение 5 ч после инфузии. - Сердечно-сосудистая система - аритмии, гипертензия.
- Гепатотоксичность.
- Нефротоксичость - протеинурия, появление хлопьев в моче.
- Гематотоксичность - агранулоцитоз, гемолитическая анемия.
- Местные реакции - флебиты в местах введения, при попадании в ткани возможен некроз (инъекционный раствор меларсопрола содержит пропиленгликоль, усиливающий местнораздражающее действие).
Показания
- Африканский трипаносомоз - лечение на поздних стадиях, сопровождающихся поражением ЦНС.
Предупреждение
Не рекомендуется применять на ранних стадиях заболевания.
Дозировка
Взрослые и дети
Внутривенно медленно - 2-3,6 мг/кг/сут в одно введение в течение 3 дней. Рекомендуется начинать (особенно у детей) с дозы 0,36 мг/кг/сут и постепенно ее увеличивать. Курс терапии повторяется 2-3 раза с интервалами в 1 неделю.
Формы выпуска
Раствор для внутривенного введения, 3,6%.
СУРАМИН *
* В России не зарегистрирован
Синтетический препарат, главным образом применяемый при африканском трипаносомозе. Кроме того, действует на некоторые гельминты. Характеризуется высокой токсичностью, особенно при плохом питании пациентов.
Спектр активности
T.brucei gambiense, T.brucei rhodesiense.
Микрофилярии Onchocerca volvulus.
Фармакокинетика
Применяется внутривенно. Обладает выраженными кумулятивными свойствами за счет прочного связывания с белками плазмы. Плохо проникает через ГЭБ. Не метаболизируется, экскретируется преимущественно с мочой. Т1/2 - около 50 суток.
Нежелательные реакции
- Ранние (в момент внутривенного введения) - тошнота, рвота, лихорадка, крапивница, шок, потеря сознания, описаны летальные исходы.
Меры профилактики: тест-доза 0,1-0,2 г для выявления переносимости, медленное введение. - Поздние (через 24 ч и более после введения):
- нейротоксичность - парестезии в области ладоней и подошв, фотофобия, слезотечение;
- кожа - папулезная сыпь, эксфолиативный дерматит;
- нефротоксичность - гематурия, протеинурия;
- гепатотоксичность - желтуха;
- гематотоксичность - гемолитическая анемия, лейкопения, агранулоцитоз;
- прочие - лихорадка, хроническая диарея, тяжелая прострация.
Показания
- Африканский трипаносомоз - чаще на ранних (гематолимфатических) стадиях. На поздних стадиях иногда кратковременно используется перед применением меларсопрола.
- Онхоцеркоз.
Противопоказания
Тяжёлые нарушения функции печени и почек.
Дозировка
Взрослые и дети
Внутривенно медленно в виде 10% раствора.
Ранние стадии трипаносомоза:
1-й день - 0,1-0,2 г, 3-й день - 10 мг/кг, 5-й, 11-й, 17-й, 23-й и 30-й дни - 20 мг/кг.
Поздние стадии трипаносомоза:
1-й день - 5 мг/кг, 3-й день - 10 мг/кг, 5-й день - 20 мг/кг.
Далее назначается меларсопрол.
Онхоцеркоз:
Тест-доза - 0,1-0,2 г, далее 1 раз в неделю в возрастающей дозировке (0,2 г, 0,4 г и т.д.) до общекурсовой дозы 4-6 г.
Формы выпуска
Флаконы по 1,0 г порошка для приготовления раствора для инфузий.
НИФУРТИМОКС
Лампит
Производное нитрофурана. Обладает широким антимикробным спектром, включающим грамположительные и грамотрицательные бактерии, а также простейшие (см. Производные нитрофурана). При бактериальных инфекциях не применяется. Является основным препаратом для лечения американского трипаносомоза (протекает более тяжело и труднее поддается терапии, чем африканский). Характеризуется плохой переносимостью.
Спектр активности
| Простейшие | T.cruzi, малоактивен против T.brucei gambiense. |
| Бактерии | Стрептококки, стафилококки, E.coli, сальмонеллы, шигеллы и др. (клиническое значение не установлено). |
Фармакокинетика
Хорошо всасывается в ЖКТ. Быстро метаболизируется в печени, экскретируется почками. Имеет короткий Т1/2 - 2-4 ч, который не изменяется при почечной недостаточности.
Нежелательные реакции
Отмечаются у 40-70% пациентов (у взрослых чаще, чем у детей) и во многих случаях являются причиной преждевременного прекращения лечения.
- Диспептические и диспепсические расстройства.
- Нейротоксичность - головокружение, головная боль, нарушение ориентации, общая слабость, раздражительность, бессонница, периферические полинейропатии, ригидность мышц, тремор, судороги, психические расстройства.
- Прочие - кожные сыпи, нейтропения.
Показания
- Американский трипаносомоз (болезнь Шагаса).
Дозировка
Взрослые
Внутрь - 8-10 мг/кг/сут в 3-4 приёма в течение 3-4 месяцев.
Внутрь - 1-10 лет: 15-20 мг/кг/сут, 11-16 лет: 12,5-15 мг/кг/сут, в 3-4 приёма в течение 3 месяцев.
Форма выпуска
Таблетки по 0,1 г.
БЕНЗНИДАЗОЛ *
* В России не зарегистрирован
Является производным нитроимидазола. В отличие от других представителей этого класса (метронидазол, тинидазол и др.) обладает более узким спектром активности. Действует только на T.cruzi.
Фармакокинетика
Хорошо всасывается в ЖКТ. Метаболизируется в печени, экскретируется почками. Т1/2 - 10-13 ч, при почечной недостаточности не изменяется.
Нежелательные реакции
- Диспептические расстройства.
- Нейротоксичность - периферические полинейропатии.
- Кожа - сыпи, дерматиты.
- Гематотоксичность.
Показания
- Американский трипаносомоз (ранние стадии).
Дозировка
Взрослые
Внутрь - 5-7 мг/кг/сут в 2 приёма в течение 1-3 месяцев.
Внутрь - 10 мг/кг/сут в 2 приёма в течение 1-3 месяцев.
Форма выпуска
Таблетки по 0,1 г.
ПРЕПАРАТЫ СУРЬМЫ
Органические соединения пятивалентной сурьмы (Sb) рассматриваются как препараты выбора при лечении лейшманиоза. Наиболее известными в мире являются стибоглюконат натрия (близкую химическую структуру имеет отечественный препарат солюсурьмин) и меглюмин антимонат (глюкантим). Оба препарата сравнимы по эффективности и безопасности. Имеются лишь некоторые географические различия в частоте их использования. Так, меглюмин антимонат более распространен в странах Центральной и Южной Америки, а стибоглюконат - в Центральной Азии и Африке, что связано с исторически сложившимися особенностями маркетинговой политики.
СТИБОГЛЮКОНАТ НАТРИЯ
Пентостам
Спектр активности
Фармакокинетика
При парентеральном введении хорошо распределяется. Накапливается в коже, клетках ретикулоэндотелиальной системы. В печени пятивалентная сурьма может частично трансформироваться в трехвалентную, которая более токсична. Экскретируется почками. Т1/2 - 2-30 ч при внутривенном введении, до 1 месяца - при внутримышечном.
Нежелательные реакции
- Диспептические расстройства.
- Реакции гиперчувствительности - сыпи, лихорадка, артралгии, миалгии, кашель, пневмонит.
- Нефротоксичность.
- Нейротоксичность - головная боль, общая слабость.
- Кардиотоксичность - удлинение интервала QT, изменение зубца Т, боли в сердце, нарушения ритма.
- Боль в месте введения.
- Прочие - повышение активности сывороточных трансаминаз и амилазы, панкреатит (чаще в субклинической форме).
Показания
Лейшманиоз - кожный, слизистокожный, висцеральный (является препаратом выбора).
Дозировка
Взрослые и дети
Внутривенно (предпочтительнее) или внутримышечно - 20 мг 5-валентной сурьмы/кг/сут (не более 0,85 г) в течение 20-28 дней. Внутривенно можно вводить двумя вариантами: (1) без разведения в течение 5 минут или (2) в течение 20 минут после разведения в 50 мл 5% глюкозы.
При кожной форме инфекции возможно местное применение путём обкалывания краев язвы.
Формы выпуска
Флаконы по 10 мл, 330 мг/мл (соответствует 100 мг 5-валентной сурьмы/мл).
Противопротозойной активностью обладают также производные нитроимидазола (метронидазол и др.), фуразолидон, относящийся к производным нитрофурана, и противогрибковый препарат амфотерицин В.
Дата последнего изменения: 24.05.2004 18:56
Читайте также:
- Первые признаки инфекции гриппа
- Чем подмывать ребенка при инфекции
- Цитомегаловирусная инфекция у детей диссертация
- У меня нашли в водах инфекцию
- Лекарства от инфекции в паху


