Препараты для лечения легочной инфекции
Заболевания органов дыхания. Продуктивный и непродуктивный кашель. Противокашлевые и отхаркивающие средства. Лекарства, уменьшающие отек слизистых оболочек. Правильное лечение простуды и гриппа.
Общеизвестным является тот факт, что слизистая оболочка, выстилающая внутреннюю поверхность носоглотки, трахеи и бронхов, является первым барьером на пути патогенных микроорганизмов и различных вредных веществ (включая никотин), поступающих с вдыхаемым воздухом. Кроме механической защиты – например, мерцания ресничек эпителиальных клеток,- слизистая оболочка продуцирует вещества, убивающие микробы (лизоцим и другие). Однако постоянный контакт обширной по площади слизистой оболочки респираторного тракта с воздухом (и всем тем, что он с собою несет) зачастую вызывает реакцию воспаления. В результате появляются всем хорошо известные симптомы простуды: повышение температуры тела, отек слизистой оболочки дыхательных путей, проявляющийся насморком, кашлем. Виновниками этого могут быть присутствующие в воздухе химические вещества, микробы, перепад температур и так далее. Вам известны, наверное, такие названия как ринит (воспаление слизистой оболочки носа, или насморк), ларингит (воспаление слизистой оболочки гортани), синусит (воспаление слизистых оболочек лицевых пазух), трахеит (воспаление слизистой оболочки трахеи), бронхит (воспаление бронхов). Они доставляют немало неприятностей человеку, подрывая его здоровье и отнимая время и средства на лечение. Игнорирование этих заболеваний не приводит ни к чему хорошему. Заболевание, возможно, и пройдет, если ваш организм сам справится с причиной его возникновения и симптомами. Если же заболевание не пройдет, оно может перейти в хроническую форму, избавиться от которой очень и очень трудно. Так происходит в случае хронического бронхита, который характеризуется поражением (иногда необратимым) бронхов. Единственное, что остается в этой ситуации, это профилактика и подавление обострений хронических заболеваний.
Сложным многопричинным заболеванием органов дыхания является бронхиальная астма. Она может быть вызвана инфекцией, аллергенами, применением лекарств (например, “аспириновая” астма) и другими причинами, но в любом случае в основе ее лежит повышенная способность бронхов реагировать на воздействие различных раздражителей (гиперреакция). Это проявляется бронхоспазмом, повышенной секрецией мокроты в бронхах и отеком их слизистой оболочки с развитием удушья.
Весомую роль в развитии воспалительных реакций органов дыхания играет аллергия (повышенная чувствительность организма к некоторым веществам – аллергенам) – очень распространенное в настоящее время заболевание. Подробнее о ее причинах и лечении мы расскажем в главе 3.10. Здесь же достаточно отметить, что, независимо от вида аллергена (а их множество), воспаляются и набухают слизистые оболочки дыхательных путей, повышается образование мокроты.
Но аллергенами не ограничиваются причины заболеваний дыхательной системы. Их очень много. Это могут быть внутренние пороки развития или повреждения органов дыхания, а также нарушения механизмов (клеточных, гормональных, нервных), которые регулируют их деятельность. Широко распространены такие инфекционные заболевания легких, как туберкулез, пневмония. И, конечно же, вносят свою лепту онкологические заболевания, главным образом, рак легких, который, как правило, возникает на фоне хронического бронхита, обусловленного вдыханием воздуха, содержащего канцерогенные вещества, и курением. Почему так много говорят об опасности курения в связи с возможным развитием рака легких? Причина очень проста. Легкие фильтруют вдыхаемый воздух, и многое из того, что содержится в табачном дыме, оседает в них. А в сигаретах содержится целый “букет” канцерогенов – смолистых веществ. Эти вещества не только накапливаются в легких, но и постоянно раздражают слизистую оболочку дыхательных путей, вызывая ее воспаление и отек. Отсюда и особое название – бронхит курильщиков, сопровождаемый нудным, изнуряющим кашлем. В итоге к шестидесяти годам развивается рак легких, которым мужчины страдают чаще женщин примерно в 6-8 раз. Вывод каждый делает для себя сам.
Лекарственная терапия заболеваний органов дыхания, как правило, носит комплексный характер и включает применение лекарств, помогающих справиться с причиной заболевания ( этиотропная терапия ), устраняющих симптомы заболевания ( симптоматическая терапия ), а также поддерживающих и восстанавливающих нарушенные функции организма ( поддерживающая терапия ). Индивидуальный комплекс медикаментов для лечения конкретного заболевания определяется только врачом на основе диагноза и состояния пациента. Никогда не следует ставить диагноз самому себе. Неопытному человеку легко сделать ошибку и вместо того, чтобы победить болезнь, можно ее усугубить.
В этой главе мы рассмотрим специфические лекарственные средства, которые помогают подавить непродуктивный кашель, облегчить отхаркивание путем разжижения и усиления выведения мокроты, снять отек слизистой оболочки. Эти лекарства применяют, главным образом, в качестве симптоматических средств при воспалительных заболеваниях респираторного тракта. Отдельный раздел посвящен комплексному симптоматическому лечению простуды и гриппа, при котором широко используется также поддерживающая терапия. Противоинфекционные средства, которые назначают в качестве этиотропных (например, для лечения туберкулеза или пневмонии), будут подробно рассмотрены в главе 3.11, а противоаллергические – в главе 3.10.
Воспалением лёгких можно заболеть не только зимой, когда холодно или сыро и слякотно. Пневмонию можно подхватить даже жарким летом, постояв, например, перед кондиционером. И вот как только человек почувствовал первые симптомы этого недуга, следует пойти к врачу на приём. Начав лечение в первые 8-10 часов можно надеяться на быстрое выздоровление без осложнений.
Конечно, в основе лечения бактериотерапия. Но возбудители пневмонии не только бактерии, а ещё и вирусы, грибы, легионеллы и другие вредоносные микроорганизмы. Поэтому чем быстрее и точнее относительно каждого возбудителя будет подобрано лекарство, тем лучший прогноз можно ожидать. Кроме того, проводят и симптоматическое лечение. Поэтому, только правильно подобрав лекарство от воспаления лёгких, доктор сможет гарантировать быстрое избавление от болезни. Конечно, это в том случае если и больной будет чётко следовать инструкциям.
Пневмония или воспаление легких – определение заболевания
Воспаление лёгких (пневмония) это инфекционное заболевание нижней части дыхательной системы. Начинается воспалительный процесс в альвеолах. Может накапливаться экссудат. Почему это плохо? Дело в том, что именно в лёгких происходит газообмен. Кровь насыщается кислородом, а углекислый газ выводится тоже через лёгкие. Воспалённые участки не могут участвовать в этих процессах в полную силу. Количество кислорода уменьшается и от этого страдает в основном головной мозг и сердечно-сосудистая система. Пневмония может быть самостоятельным заболеванием и тогда она называется первичной, но в некоторых случаях осложнением других болезней (вторичная). Например, на фоне хронического бронхита.
Симптомы
Симптомы пневмонии часто схожи с симптомами простуды и гриппа. Её непросто диагностировать, поэтому может быть упущено время, а это повлечёт за собой серьёзные последствия. Как правило, обнаруживаются такие симптомы:
- Слабость, утомляемость;
- Одышка даже при небольшой физической нагрузке;
- Повышение температуры, озноб, лихорадка;
- Головная боль;
- Вначале сухой кашель, а потом с мокротами рыжеватого оттенка или гнойными;
- Боль в груди;
- Боль в суставах;
- Тошнота и даже рвота;
- Потливость особенно в ночные и предутренние часы.
При прослушивании пациента определённо слышны хрипы в поражённой части лёгких. Более точный диагноз доктор может поставить после рентгена, анализа крови, в некоторых случаях бронхоскопии, лабораторного анализа отхаркиваемых мокрот. Последнее нужно для определения возбудителя, чтобы потом назначить медикаментозное лечение в первую очередь на его устранение.
Медикаментозное лечение
В зависимости от того, где будет проходить лечение – дома или в больнице определяется форма введения препарата в организм. Если лечение амбулаторное, то выписывают таблетки, капли, капсулы, сиропы. Если же в стационаре, то назначают инъекции препаратов вместе с таблетированными формами.
Для лечения используют антибиотики широкого спектра действия с низкой токсичностью для человека, когда пневмония протекает в лёгкой форме. Это могут быть лекарственные средства из группы пенициллинов: Амоксициллин, Амоксиклав, Аугментин и другие.
В связи с низкой токсичностью этих антибиотиков по сравнению с другими препаратами их можно назначать детям.
Предпочтение врачи отдают препаратам:
Для лечения воспаления лёгких применяют антибиотики из группы цефалоспоринов (Супракс, Цедекс)
Антибиотики из группы цефалоспоринов назначают с осторожностью пациентам, которым более 65 лет, а также страдающим заболеваниями почек.
Антибиотики резерва: Моксифлоксацин, Супракс, Цефтибутен.
Также назначают симптоматическое лечение параллельно с приёмом антибиотиков. Это должны быть жаропонижающие и противовоспалительные средства. Самые востребованные: Ибупрофен, Парацетамол, Нимесулид, Анальгин, Аспирин, Ринза, Терафлю.
Нимесудид можно применять детям с 12 лет и не раньше.
Используют также муколитические и отхаркивающие средства, способствующие разжижению мокроты и эвакуации её из организма (Мукалтин, Термопсис, Бромгексин, Аскорил).
Для лечения пневмонии последнее время стали широко использовать ингаляторы. Особенно популярны небулайзеры. Ингаляции очень эффективны в борьбе против кашля, если использовать Лазолван, Амбробене, Амброксол, Беротек, Атровент. Эти лекарства действуют как отхаркивающие и муколитики.
Амброксол и Карбоцистеин выпускаются фармакологической промышленностью в виде сиропов от кашля.
Для лечения пневмонии в тяжёлой форме на стационарах больше используют для введения лекарственных средств уколы. Предпочтение лечащий врач, скорее всего, отдаст антибиотикам группы цефалоспоринов (Цефабол, Талцеф, Зинацеф).
При очень тяжело протекающей пневмонии применяют флорхинолоны (Офлоксацин, Ципрофлоксацин). Вводятся внутривенно капельно.
Не используются для лечения детей и беременных. Лекарственные средства этой группы антибиотиков способны тормозить рост костей.
Если температура превышает 38, 5 градуса стараются, чтобы она стабилизировалась, так как высокая температура даёт огромную нагрузку на сердце. Обычно её сбивают сиропами и таблетками, но в крайних случаях, когда появляются судороги, врачи назначают укол тройчатки (Димедрол, Папаверин, Анальгин). Но это делают всего один раз.
Как лечить пневмонию народной медициной
Народные средства можно применять только тогда, когда минует кризис. Они помогут избавиться от кашля и укрепят общее состояние организма:
Как принимать лекарства – общие рекомендации
Лечение пневмонии должно начинаться сразу же при появлении первых симптомов. Так как болезнь при неправильно поставленном диагнозе или позднем начале лечения может привести к всевозможным осложнениям и даже летальному исходу. Благоприятный прогноз также зависит и от грамотно подобранных лечащим врачом лекарств. А также соблюдения всех инструкций по применению со стороны пациента.
Неправильно подобранные антибиотики или слишком короткий период их приёма приводит к привыканию и нечувствительности бактерий к данному лекарству.
Доза зависит от тяжести заболевания, а период приёма должен быть таким, чтобы концентрация действующего вещества в организме не уменьшалась между приёмами. Желательно лечиться даже со средней формой тяжести стационарно под постоянным контролем врача.
Если заболевание в тяжелой формы, то пациент будет обязательно направлен в больницу. Госпитализации подлежат также такие группы пациентов:
Для эффективного лечения воспаления лёгких существуют общие рекомендации:
- Антибактериальная терапия должна проводиться в комплексе с противовоспалительной.
- Если инфильтрат медленно рассасывается, или появляются приступы удушья у пациента, применяют глюкокортекостероиды.
- Для того чтобы восстановить проходимость бронхиального дерева назначают муколитические и отхаркивающие препараты.
- При пневмонии рекомендован постельный режим.
При воспалении лёгких не назначают лекарства, блокирующие кашлевые рефлексы в головном мозге.
Когда у больного проблемы с сердечно-сосудистой системой, то назначают соответствующие препараты индивидуально.
Советы по выбору препаратов
Если доктор назначает антибактериальные средства, то учитывать должен индивидуальные особенности пациента, форму течения болезни, отклик организма на тот или иной препарат. Так, при лёгкой или средней тяжести внебольничной пневмонии назначают:
Макролиды и фторхинолы третьего поколения (Моксифлоксацин, Ципрофлоксацин). Больным с тяжёлой формой заболевания – в комплексе цефалоспорины, макролиды или же фторхинолы. Введение в организм лекарственных средств в течение 2–3 дней через капельницу, а потом, если состояние больного улучшается, то переводят его на антибиотики таблеточной формы. Применяются лекарственные средства, позволяющие сократить их приём до одного-двух раз в сутки.
Длительность приёма антибиотиков зависит от состояния больного и может быть в пределах от семи дней и до двадцати одного.
Среди муколитиков лучше всего зарекомендовал себя Бромгексин. У него при хорошей эффективности немного побочных действий. Также в первой тройке популярных лекарственных средств этой группы Лазолван и Амброксол. Ацетилцистеин и Лазолван лучше всего применять для ингаляций небулайзером.
Среди востребованных противовоспалительных средств, уменьшающих отёк и снимающих боль – Диклофенак, Ибупрофен.
Какие симптомы при туберкулезе расскажет эта статья.
Видео
Выводы
Самолечение этого заболевания недопустимо даже потому, что эффективные лекарственные препараты можно выбрать только тогда, когда известен возбудитель. А его можно выявить только в лабораторных условиях. При лёгком или среднем течении болезни возможно применение таблеток, сиропов. Если же форма течения пневмонии тяжелая, то в первые дни лекарства водят через капельницу и только после стабилизации состояния больного (а это видно по стойкому спаду температуры тела) его переводят на приём лекарств в таблеточной форме. Кроме антибактериальной терапии проводят и симптоматическую, устраняя боль, кашель, поддерживающую иммунитет. Для положительного прогноза требуется слаженная работа грамотного специалиста и пациента. Если температура нормализуется и держится на уровне несколько дней можно использовать народные средства.
Лечение инфекции легких варьируется в зависимости от микроорганизма, который вызывает эту инфекцию. Таким образом, если он вызван вирусом, инфекция обрабатывается противовирусным препаратом, если он вызван бактериями, используется антибиотик.
Обычно лечение происходит быстрее в случае бактерий, потому что существует множество антибиотиков для различных типов бактерий, тогда как для некоторых типов вирусов существуют только антивирусные препараты, и поэтому вирус необходимо удалить организмом.
Антибиотики, наиболее часто назначаемые penumologist, включают:
- Амоксициллин и клавулановая кислота;
- кларитромицин;
- азитромицин;
- цефуроксим;
- Ципрофлоксацин.
Кроме того, все еще могут быть инфекции легких, вызванные грибами, и в таких случаях врач может посоветовать, например, использовать противогрибковую таблетку, такую как итраконазол или флуконазол. Грибковые инфекции легких обычно более распространены у людей с ослабленной иммунной системой и поэтому могут занять больше времени для заживления.
Интернирование обычно необходимо только в случае очень продвинутой инфекции, при которой препараты необходимо вводить непосредственно в вену для более быстрого эффекта. Эти случаи чаще встречаются у пожилых людей или детей, потому что они имеют более хрупкую иммунную систему.
Посмотрите на симптомы пневмонии, вызванные вирусами и пневмонией, вызванные бактериями.
Когда начинать лечение
Лечение наиболее эффективно, когда пульмонолог идентифицирует причину инфекции, и по этой причине перед началом лечения можно заказать различные тесты, такие как анализ крови, рентгеновское обследование или исследование мокроты. Однако некоторые врачи могут также указывать на использование антибиотика даже до результатов теста, поскольку бактериальная инфекция является наиболее распространенной.
После результатов, если обнаружено, что инфекция в легких вызвана вирусом или грибом, антибиотик можно остановить и начать новое лечение с более подходящим средством для устранения ответственного микроорганизма.
Как ускорить восстановление
Средства правовой защиты от инфекции легких очень важны для лечения исцеления, однако есть некоторые меры, которые помогают укрепить организм и ускорить выздоровление, например:
- Выпейте 2 литра воды в день, чтобы организм хорошо гидратировался и помог устранить легкие;
- Избегайте выхода из дома во время лечения, чтобы избежать резких изменений температуры;
- Не используйте лекарство от кашля без консультации врача, поскольку они предотвращают вытекание секретов;
- Капельный физиологический раствор выпадает в ноздри, чтобы помочь устранить выделения и облегчить дыхание;
- Спите с высокой подушкой, чтобы облегчить сон и не засорить нос.
Кроме того, рекомендуется носить маску и не кашлять или чихать рядом с другими людьми, особенно в случае вирусной инфекции, чтобы предотвратить передачу заболевания.
Кормление также может помочь в восстановлении, поэтому ознакомьтесь с советами наших диетологов о том, что есть во время лечения:
Эта помощь еще важнее в случаях заражения легочной вирусом, поскольку, поскольку для всех этих типов микроорганизмов нет противовирусных препаратов, необходимо помочь укрепить иммунную систему, чтобы она могла быстрее их устранять. Смотрите более естественные варианты укрепления иммунной системы.
Возможные осложнения
Когда легочная инфекция плохо лечится, она может прогрессировать до пневмоторакса, абсцесса, дыхательной недостаточности и даже сепсиса с риском смерти.
Признаки улучшения обычно появляются до 3 дней после начала лечения и включают снижение лихорадки, подавление кашля и снижение секреции.
Ухудшение симптомов обычно возникает, когда лечение неэффективно, или когда оно не начинается быстро, и включает повышенную лихорадку, затрудненное дыхание и, например, кашель с мокротой с кровью.
Рак легких является самой распространенной болезнью среди прочих онкологических. Смертность от нее превышает 80%.
В зоне риска оказываются активные курильщики, а также люди, страдающие туберкулезом и другими легочными заболеваниями. Чаще болеют мужчины, чем женщины.
Не все, даже инновационные препараты, в состоянии справится с этим страшным недугом. Не зря, онкология считается чумой 21 столетия.
- Препараты при химиотерапии
- Гормональные препараты против рака
- Лекарства, уменьшающие боли
- Противовирусные и противоопухолевые лекарства для лечения рака
Виды лекарственных средств
Несмотря на это, нужно лечить эту патологию и лекарства от рака легких существуют. Множество исследователей и ученых работают над новыми препаратами для полного уничтожения болезни. Выбор метода лечения зависит от расположения и размера опухоли, от состояния пациента, стадии и вида рака. Рассмотрим, какие же виды лечения и медикаментозные препараты для лечения рака легких применимы в наше время.
На первых стадиях обнаружения онкологии легких проводится удаление опухоли, либо ее части, либо всего легкого. Такая операция назначается, когда опухоль небольшая, и она не успела распространиться на другие органы.
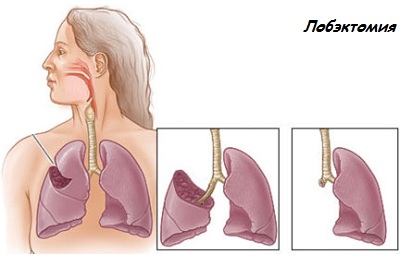
Операция имеет разновидности:
- Пульмонэктомия – удаляется все легкое целиком,
- Лобэктомия – удаляется только часть легкого.
Перед удалением рака нужно сдать необходимые анализы, чтобы удостовериться, что пациент в состояние перенести операцию. Существуют противопоказания, при которых операцию делать не можно. К ним относятся:
- сахарный диабет,
- сердечная, печеночная или почечная недостаточность,
- инфаркт миокарда.
При наличии таких заболеваний проводится другой вид лечения, например химиотерапия.
Химиотерапия является одним из основных и самых эффективных методов лечения этого недуга. Она приостанавливает рост раковых клеток. Но вместе с этим препараты негативно влияют на ряд органов, и организм в целом. Такие лекарства вводятся в кровь человека и могут действовать и распространяться по всему организму.
Доктор выписывают каждому пациенту индивидуальный курс процедур и приема лекарств после сдачи всех необходимых анализов. Перерыв необходим после каждого курса химиотерапии, так как для организма это большой стресс, он должен будет восстановиться через определенное время.
Есть много видов препаратов, которые применяются на практике. Препараты для лечения рака легких, которые используются параллельно с химиотерапией, делятся на два основных вида в зависимости от формы выпуска: таблетки и медикаменты для инъекций, которые вводятся внутривенно.
Среди них чаще всего встречаются следующие названия:
- Карбоплатин,
- Винорелбин,
- Паклитаксел,
- Цисплатин,
- Доцетаксес.
Лекарства также для лучшего эффекта используют в паре по назначению лечащего врача. Схему лечения доктора назначают индивидуально для каждого пациента. Раковые клетки быстро привыкают к препаратам, поэтому через определенное время их чередуют и применяют новые. При возникновении побочных эффектов доктора назначают дополнительные лекарственные препараты.
Химиотерапия может сочетаться с другими видами лечения, например хирургическим или лучевой терапией. Результат напрямую зависит от стадии развития болезни и ее течения.
При плоскоклеточном раке легких химиотерапия имеет ряд особенностей. Такая болезнь возникает при раке кожи и слизистых, при наличии родинок и папиллом, которые быстро растут. Заболевание возникает при раке кожи. Для лечения назначают такие препараты, как:


Часто препараты применяются комплексно. При грамотном подходе к лечению такой способ дает больным людям надежду на полное выздоровление.
Онкологические заболевания могут быть как мужскими, так и женскими. Их развитие зависит от половых гормонов: тестостерона и эстрогена. Главным заданием лекарств является снижение и блокирование их роста. Такой вид терапии изменяет количество гормонов для профилактики и лечения онкологии. Такая терапия будет эффективной, только если рак является гормоночувствительным.
Лечение подразделяется на:
- хирургическое,
- радиационное,
- лекарственное.
При начальной стадии используют хирургический способ, и опухоль удаляется. В случае наличия ряда противопоказаний применяются радиационное и лекарственное лечение.
Выбор зависит от состояния больного, его возраста и уровня гормонов.
При выборе вида лечения стоит обязательно проконсультироваться со специалистом и найти оптимальный вариант. Качество лечения зависит от количества гормонов у женщин и мужчин.
Рак легких отличается сильными болевыми ощущениями. Этот факт заставляет врачей выписывать пациенту обезболивающие препараты. К ним относятся: Трамадол, Ацетаминофен,Омнопон, Морфий и другое обезболивающие лекарство от рака. Одни препараты применяются самостоятельно, иные в комплексе с другими.
Часто практикуется применение блокаторов циклооксигеназы-2, которые не имеют побочных действий, таких как кровотечения, влияние на состояние желудка и прочих. Хотя организм часто привыкает к такому виду лечения. И периодические лекарства нужно чередовать и заменять.
Основной схемой, которая применяется для уменьшения болевого синдрома, есть:

ненаркотические анальгетики и адъювантные препараты: Напроксен, Аспирин, Пироксикам, Индометацин, Парацетамол, Лорноксикам.- применение слабых опиоидов, адъювантных перпаратов и анальгетиков: Кодеин, Трамадол.
- использование сильных опиоидов, ненаркотических анальгетиков и адьювантных средств: Фентанил, Метадон, Оксикодон, Бупренорфин и прочих лекарств, которые воздействуют на нервную систему.
Если боли не проходят, проводятся дополнительные исследования для выявления их причин и назначения лечения.
Метод иммунотерапии встречается все чаще, так как чем лучше организм борется с вирусами, тем сильнее он становится, тем больше вероятность побороть недуг. Такой вид лечения применяется в тех случаях, когда болезнь возникала под влиянием вирусов и инфекций. Это особенно актуально при легочной онкологии. Организм ослабляется и нуждается в дополнительной поддержке и помощи со стороны.
Для повышения иммунной сопротивляемости организма используют препараты, в которых содержится интерферон. Он помогает увеличить сопротивляемость организма, сдерживать развитие вирусов, а также полностью уничтожает их.
Сегодня существует множество лекарств, которые борются с такой проблемой. Группы препаратов разные, начиная от винкалкалоидов, и заканчивая антрациклинами. Выбор зависит от состояния пациента, его возраста и степени болезни.
Данный вид средств имеет узкий спектр действия, поэтому нужно знать их взаимодействие с другими препаратами, а также механизм действия.
Инновационные препараты для иммунотерапии рака легких
Существуют новейшие препараты для борьбы с недугом. Их суть заключается в стимулировании иммунитета и направлении его против заболевания. Преимущество заключается в том, что их можно использовать на всех стадиях онкологии.
В организм человека вводятся биологические вещества, такие как:
- моноклональные антитела,
- цитокины.
После чего они начинают бороться со злокачественными опухолями. Если опухоль перестает расти – значит препараты подействовали.
Этот вид лечения можно сочетать с другими для достижения лучшего эффекта. Над этим вопросом работаю лучшие врачи современной медицины. Кроме этого, ученые произвели новое средство, которое уничтожает рак. Оно состоит из смеси двух лекарств: Вандетаниба и Селуметиниба.
Исследователи считают, что лекарство должно помогать на всех стадиях протекания болезни, когда обычные уколы и антибиотики бессильны. Несмотря на то, что это новейшие средства, и они пока только тестируются, надежда на полное выздоровление больных есть. Побочные эффекты при употреблении препаратов могут быть следующими:

тошнота,- аллергия,
- слабость и усталость,
- низкое давление,
- кровотечения и гематомы,
- постоянные атаки со стороны вирусных и инфекционных возбудителей болезней при ослабленности и пониженной сопротивляемости организма,
- воспаление на слизистых.
Для восстановления сил необходимо принимать противовирусные препараты и железо. В ряде некоторых сложных случаев больным проводят переливание крови.
К проблеме нужно относиться серьезно. Лечить онкологию нужно комплексно. Важно подобрать квалифицированного и опытного врача, а также хорошо оборудованную клинику с новыми приспособлениями и компетентным персоналом.
Пневмония – одно из наиболее распространенных и тяжелых заболеваний дыхательной системы. Его причиной, как правило, выступают патогенные микроорганизмы, поэтому основой лечения патологического процесса выступают антибиотики – препараты, которые воздействуют непосредственно на возбудителя заболевания.
От правильного выбора лекарственных средств и соблюдения условий их приема во многом зависит успех лечения пневмонии и состояние больного в будущем. Рассмотрим подробно по названиям, чем лечить, какие препараты пить против воспаления легких, какие колят уколы при тяжелых формах заболевания у взрослых и детей, а так же сколько дней может держатся температура, при лечении антибиотиками.

Зачем нужны при воспалении легких
Пневмония представляет собой патологический процесс, который в разных масштабах затрагивает легочную ткань и приводит к образованию в альвеолах гнойного экссудата. Воспаление легких относится к заболеваниям, которые требуют неотложной консультации со специалистом и медицинской помощи, поэтому при появлении первых симптомов нужно немедленно обратиться к врачу.
В число признаков пневмонии входят:
- кашель, сухой, или продуктивный, с отхождением гнойной и ржавой мокроты;
- повышение температуры тела до 39 градусов и выше;
- боль в области груди, которая особенно заметна при кашле и глубоких вдохах;
- синюшность кожных покровов;
- одышка, учащенное дыхание;
- признаки интоксикации организма (головные боли, тошнота, потеря сознания);
- снижение артериального давления;
- тахикардия или учащенный пульс.

При возникновении вышеперечисленных симптомов больного следует как можно скорее доставить в медицинское учреждение для проведения комплексной диагностики.
Возбудителями заболевания, как правило, выступают пневмококки, реже стрептококки, стафилококки, гемофильная палочка, хламидии, микоплазмы и т.д.
Наиболее эффективным средством борьбы с бактериями являются антибиотики – они воздействуют на микроорганизмы на клеточном уровне, благодаря чему чужеродные агенты перестают размножаться и быстро погибают.
Противомикробные препараты были изобретены в 40-50-х годах прошлого столетия – до этого времени от пневмонии умирал каждый третий человек, а у многих развивались тяжелые осложнения. Соответственно, использование антибиотиков уже не один десяток лет считается оптимальным вариантом лечения воспалительных процессов в легких.
Антибиотики назначаются врачом после определения возбудителя заболевания и его чувствительности к конкретному веществу, для чего проводится исследование мокроты больного. Современные препараты из группы противомикробных средств обладают высокой эффективностью и минимальным количеством побочных эффектов, поэтому при неосложненном воспалении легких лечение можно проводить в домашних условиях. Запущенные и тяжелые пневмонии, а также воспалительные процессы в легких у детей и людей старше 60 лет требуют госпитализации.
Можно ли вылечить пневмонию без антибиотиков? Большинство специалистов отрицательно отвечают на этот вопрос. Использования противомикробной терапии не требует только пневмония вирусной этиологии, но данный факт можно установить только после проведения соответствующих исследований. До получения результатов врачи в любом случае назначают больному антибиотики, чтобы не рисковать его здоровьем и жизнью – полное отсутствие лечения может привести к серьезным последствиям.
ВАЖНО! Cамостоятельно принимать антибиотики при пневмонии категорически запрещено, так как при неконтролируемом использовании подобных препаратов патогенные микроорганизмы могут выработать устойчивость к воздействию противомикробной терапии, вследствие чего подобрать эффективное лечение будет сложнее.
Принципы назначения

Антибиотики при воспалении легких подбираются врачом, исходя из ряда общих принципов, соблюдение которых крайне важно для успешного исхода терапии.
- При лечении пневмонии используется комбинация из нескольких противомикробных препаратов – как правило, 2-3 наименования.
- Перед приемом любого антибиотика врач должен убедиться в отсутствии у пациента аллергии на лекарственные средства из данной группы. Кроме того, следует учесть возраст пациента, особенности его организма, сопутствующие заболевания и противопоказания.
- До определения возбудителя патологического процесса больному назначаются антибиотики первого ряда, как правило, из лекарственных средств нового поколения или пенициллиновой группы. Принимать их нужно регулярно, чтобы в крови постоянно поддерживалась необходимая концентрация действующего вещества.
- После проведения диагностики пациенту назначается препарат, который обладает терапевтическим воздействием на конкретный вид бактерий – чаще всего антибиотики широкого спектра действия. Если у человека была выявлена атипичная пневмония, вызванная хламидиями, микоплазмами или легионеллами, нужно принимать особые лекарственные средства – например, суммамед или кларитромицин, дополнительно используя препараты широкого спектра.
- Противомикробная терапия обязательно должна дополняться симптоматическим лечением – жаропонижающими, отхаркивающими, общеукрепляющими препаратами.
Эффективность антибиотикотерапии зависит от правильного подбора схемы лечения и соблюдения условий приема лекарств. Противомикробные препараты попадают в очаг воспаления с током крови, после чего по-разному воздействуют на патогенные микроорганизмы – одни (бактерицидные) разрушают их структуру, другие, которые называют бактериостатическими, препятствуют размножению бактерий.
Следует отметить, что возбудители пневмонии постоянно мутируют, вырабатывая устойчивость к определенным группам препаратов, поэтому привычные противомикробные препараты могут быть неэффективны при разных формах пневмонии. Особенно тяжело поддается терапии госпитальная пневмония – заболевание, которое развивается в стенах медицинского учреждения.
СПРАВКА! Самыми эффективными для взрослых и детей считаются препараты нового поколения широкого спектра действия, так как они способны бороться с несколькими типами патогенных микроорганизмов.
Какие группы применяют при лечении

Раньше для лечения воспаления легких назначались препараты пенициллиновой группы, но они имеют немало побочных эффектов, и воздействуют исключительно на определенные типы патогенных микроорганизмов.
Кроме того, многие штаммы бактерий уже выработали устойчивость к воздействию пенициллинов, поэтому их применение оправдано далеко не всегда. В современной медицине применяются более эффективные и безопасные средства, которые могут использоваться у больных разного возраста.
- Макролиды. Как правило, антибиотики данной группы назначаются в качестве лекарственных средств первой линии (при наличии противопоказаний или аллергии к препаратам пенициллинового ряда). Эффективны при атипичных формах заболевания, вызванных микоплазмами, хламидиями, легионеллами, гемофильной палочкой. Практически не воздействуют на стрептококки и стафилококки.
- Пенициллины полусинтетические. Препараты, которые обладают большей эффективностью, чем обычные пенициллины – в спектр их действия входят большинство грамположительных микроорганизмов, пневмококки, гемофильная палочка, гонококки и т.д. Назначаются при легких формах пневмонии после определения возбудителя патологического процесса и его чувствительности к антибиотикам. Считаются одними из наименее токсичных противомикробных средств, поэтому часто назначаются детям и беременным.
- Цефалоспорины. Применяются при доказанной непереносимости макролидов и неосложненных формах воспаления легких, вызванных стрептококками, пневмококками, энтеробактериями. Не обладают воздействием на кишечную палочку и клебсиеллы. Достаточно хорошо переносятся организмом, но не назначаются при выраженной почечной недостаточности и в пожилом возрасте.
- Фторхинолоны. Группа антибиотиков, которые способны бороться с пневмококками, некоторыми штаммами стафилококков и ряда атипичных микроорганизмов. Препараты-фторхинолоны считаются оптимальным лекарственным средством для борьбы с тяжелыми формами пневмонии.
- Карбапенемы. Уничтожают бактерии, которые устойчивы к влиянию цефалоспоринов, назначаются при осложненных формах болезни и септическом процессе.
- Монобактамы. Действие препаратов схоже с эффектом антибиотиков пенициллиновой и цефалоспориновой группы, хорошо воздействуют на грамотрицательные бактерии.
К отдельной категории можно отнести комбинированные препараты, которые, помимо основного действующего вещества, содержат другие компоненты, усиливающие его терапевтическое воздействие. Примеры – Аугментин, Флемоклав Солютаб, содержащие амоксициллин в сочетании с клавулановой кислотой. Она защищает антибиотик от воздействия вещества под названием бета-лактамаза, которое вырабатывается некоторыми бактериями и снижает эффект от лечения.
Все противомикробные препараты для взрослых и детей выпускаются в двух формах – таблетки (капсулы) и порошок для внутримышечных уколов или внутривенных вливаний. Средства в форме таблеток используются при неосложненных формах заболевания, которые лечатся амбулаторно (в домашних условиях).
В тяжелых случаях воспаления легких взрослым и детям необходимы уколы или капельницы – они быстрее достигают очага поражения и начинают бороться с чужеродными агентами. Как правило, подобные процедуры проводятся в условиях медицинского учреждения, но иногда возможно домашнее лечение (если среди близких больного есть люди с определенными навыками).
ВАЖНО! Антибиотики используются исключительно для лечения бактериальных инфекций – в случае заражения организма вирусами они неэффективны.
Список самых лучших препаратов по названиям

Наиболее эффективными противомикробными препаратами для лечения воспаления легких у взрослых считаются средства нового поколения, которые имеют высокую эффективность и минимальное количество противопоказаний:
- Пенициллины: Амоксиклав, Флемоклав, Амоксициллин;
- Цефалоспорины: Цефтриаксон, Цефотаксим;
- Макролиды: Азитромицин, Эритромицин, Кларитромицин;
- Фторхинолоны: Левофлоксацин, Моксифлоксацин.
Самыми сильными и хорошими при формах заболевания, вызванных грамотрицательными организмами, считаются препараты 3-го поколения цефалоспоринов – Цефтриаксон, Цефотаксим, при атипичных формах воспаления легких – Азитромицин, Кларитромицин.
Так как схема лечения при пневмонии, как правило, включает 2-3 наименования препаратов, важно учитывать их взаимодействие между собой. Основные цели составления комбинаций антибиотиков – усилить терапевтический эффект без усиления токсичности и увеличения риска побочных эффектов. Основные правила составления схем заключаются в следующем: не назначать лекарственные средства из одной группы и комбинировать бактериостатические антибиотики с бактерицидными (например, макролиды можно назначать вместе с цефалоспоринами, карбапенемами, монобактамами).
ВАЖНО! Перед применением нескольких антибиотиков необходимо внимательно изучить инструкцию к каждому из препаратов – в ней указаны особенности фармакологического взаимодействия, допустимые и запрещенные комбинации.
Как принимать взрослым и детям

Антибиотики при пневмонии вводят внутривенно или принимают орально, запивая большим количеством воды. Прием следует осуществлять в одно и то же время в строго рекомендованной врачом дозировке.
Так как противомикробные препараты уничтожают не только патогенную, но и полезную микрофлору, в комплексе с данными препаратами следует принимать пробиотики – они помогут избежать дисбактериоза и других заболеваний пищеварительной системы, которые могут развиться на фоне лечения.
Сколько дней колоть или принимать препарат зависит от формы и сложности заболевания. В среднем курс применения антибиотиков составляет 7-10 дней (иногда его увеличивают до 21-го дня), причем прерывать терапию нельзя даже в случае улучшения состояния больного – в организме могут остаться живые бактерии, которые спровоцируют рецидив пневмонии. Взрослым на начальной стадии заболевания, а также при лечении в доманих условиях, когда она протекает в легкой форме, рекомендуется следующая схема:
- амоксициллины по 0,5 мг каждые 8 часов;
- цефуроксим по 0,5 мг каждые 12 часов.
При тяжелых формах болезни применяются цефалоспорины (Цефелим или Цефотоксим), которые дополняют препаратами из группы макролидов, в случаях пневмонии у взрослых, вызванных стафилококками или пневмококками, проводят внутривенные инъекции данными препаратами. Пожилым людям, как правило, не назначают терапию интенсивными средствами, и останавливаются на лечении аминопенициллинами, которые имеют минимальное количество противопоказаний.
В детском возрасте применяются Амоксициллин, Флемоксин, Эритромицин и Цефтриаксон в форме инъекций, таблеток или суспензий – данные препараты достаточно эффективны и безопасны, но в случае с грудными детьми их нужно принимать под строгим наблюдением врача.
Каждый из препаратов может вызвать побочные эффекты со стороны разных органов и систем – в число наиболее распространенных входят аллергические реакции (сыпь, зуд и покраснение кожных покровов) и нарушения работы пищеварительного тракта, включая диарею, тошноту, отсутствие аппетита. При развитии подобных явлений следует прекратить прием антибиотика и как можно скорее обратиться к врачу, который назначит другое лекарственное средство.
ВАЖНО! Даже при эффективной, правильно подобранной антибиотикотерапии средний срок полного выздоровления после пневмонии составляет около 21 дня – на протяжении этого времени больной должен вести здоровый образ жизни, избегать переохлаждений и вирусных инфекций.
Что делать если не помогают

Проверить эффективность назначенной противомикробной терапии можно уже на третий день приема антибиотиков – у больного должна упасть температура и наступить облегчение состояния.
После 7-ми дней приема назначается контрольный рентген легких, с помощью которого врач оценивает состояние респираторной системы пациента и эффективность проведенного лечения.
Если положительных сдвигов не произошло, причину следует искать в одно из следующих факторов:
- устойчивость патогенных микроорганизмов к воздействию конкретного антибиотика (чаще всего это происходит в случаях самолечения);
- ошибки при определении возбудителя заболевания либо неправильно назначенный препарат;
- неправильная дозировка, нарушения правил приема.
При отсутствии желаемого эффекта от приема антибиотиков схему лечения пересматривают и корректируют – назначают другие препараты и дозировки. В некоторых случаях больным назначают повторное исследование для выявления возбудителей заболевания и их чувствительности к лекарственным средствам.
Полезное видео
Ознакомьтесь подробно, о лечении пневмонии антибиотиами:
Отказ от лечения пневмонии антибиотиками может привести к серьезным последствиям для здоровья вплоть до летального исхода. При применении противомикробных препаратов не стоит забывать о том, что они относятся к лекарственным средствам с интенсивным воздействием, поэтому самолечение и нарушение правил приема в данном случае недопустимо.
Читайте также:


