Презентации по врожденной мышечной кривошее
Презентация была опубликована год назад пользователемалла гречанова
Презентация на тему: " ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ. Кривошея (torticollis, caput obstipum) деформации шеи, различные по этиологии, патогенезу, клинике, объединяющиеся ведущим." — Транскрипт:
1 ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
2 Кривошея (torticollis, caput obstipum) деформации шеи, различные по этиологии, патогенезу, клинике, объединяющиеся ведущим симптомом неправильным положением головы.
3 Формы кривошеи Врожденная Приобретенная
4 Врожденная кривошея Идиопатическая. Часто развивается при патологической беременности и осложненных родах. При прощупывании пораженная мышца напряжена, ее форма и длина без изменений. Часто идиопатическая кривошея сочетается с перинатальной энцефалопатией, сегментарной недостаточностью шейного отдела позвоночника.
5 Врожденная кривошея Миогенная врожденная – возникает вследствие органического поражения грудино-ключично-сосцевидной мышцы, клинически выражена ее укорочением и уплотнением.
6 Врожденная кривошея Остеогенная – возникает в результате патологии шейных позвонков (чаще - болезнь Клиппеля Фейля), шейные ребра, клиновидные позвонки.
7 Врожденная кривошея Нейрогенная врожденная – следствие дистонического синдрома, который проявляется повышенным тонусом скелетных мышц с одной стороны и сниженным тонусом с другой. На стороне поражения ручка сжата в кулачок, ножка согнута. При положении ребенка на животе голова повернута в пораженную сторону, позвоночник приобретает форму дуги. Движения в шейном отделе сохранены в полном объеме.
9 Врожденная кривошея Артрогенная – как результат ротационного подвывиха атлантоаксиального сочленения. Движения в шейном отделе резко ограничены и болезненны.
10 Врожденная кривошея Дермодесмогенная ( складки шеи – pterigium colli)
11 Приобретенная кривошея Установочная ( неправильное положение закрепляется в результате постоянного нахождения ребенка в одинаковой позиции на руках матери,либо в кроватке, повреждений нет)
12 Приобретенная кривошея Миогенная – как результат воспаления мышц шеи с последующим их органическим изменением; Дерматогенная – развивается вследствие рубцовых изменений на коже после травм и ожогов; Десмогенная – развивается вследствие воспалительных процессов клетчатки и лимфоузлов шеи; Вторичная (компенсаторная) – при заболеваниях уха, глаз.
13 Приобретенная кривошея Нейрогенная приобретенная – нейроинфекции или детский церебральный паралич; Травматическая костно-суставная – обусловлена переломом тела первого шейного позвонка (атланта); Болезнь Гризеля – подвывих атланта (первого шейного позвонка), вызванный воспалением мягких тканей глотки или зева. Встречается у детей возраста шести- десяти лет; Инфекционной этиологии - остеомиелит, сифилис, туберкулез; Опухолевая природа – (опухоли позвоночника); Истерическая кривошея – неестественный поворот головы, который развивается на фоне истерического психоза.
14 ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ стойкое укорочение грудино-ключично-сосцевидной мышцы, обусловленное ее недоразвитием, а также травмой в перинатальном периоде; характеризуется наклоном головы и поворотом в здоровую сторону, ограничением подвижности в шейном отделе позвоночника, а в тяжелых случаях - деформацией черепа, позвоночника, надплечий; 3-13% врожденной аномалии ( 3 место).
15 ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Ранняя форма(4,5-14%) - уже с рождения или в первые дни жизни обнаруживаются укорочение грудино-ключично-сосцевидной мышцы, наклонное положение головы, асимметрия лица и черепа; Поздняя форма - клинические признаки деформации нарастают постепенно с 3-4 недели.
16 ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Односторонняя Двухсторонняя 1,9% (С. Я. Долецкий, П. Я. Фищенко, И. Л. Симеон)
17 ЭТИОЛОГИЯ - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Маловодье, патологическая беременность приводят к гипоксическим явлениям у плода или вынужденному неправильному положению его головки; обвитие пуповиной шейки приводит к деформации ее мышц; фиброзные патологические состояния шейных мышечных волокон вследствие перенесенной внутриутробной инфекции; родовые травмы (роды в ягодичном предлежании, кесарение, недоношенность).
18 ПАТОГЕНЕЗ - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Возникает фиброз мышцы, и она становится неэластичной. Голова наклонена к плечу со стороны пораженной мышцы и повернута в противоположную сторону. Вынужденное положение приводит к нарушению развития костей и мышц черепа, плечевого пояса, к искривлению позвоночника. Лицо становится асимметричным: на стороне поражения глаз, бровь и ухо опущены ниже, кости уплощены.
19 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Симптоматология у ребенка первых 7 10 дней жизни не выражена, и деформация подмечается лишь у незначительной части больных
20 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ к началу 3 недели мышца утолщается в с-н/3, появляется припухлость, заметная на глаз. У части больных мышца вообще не утолщается, а только уплотне- на и более, чем здоровая, натянута
21 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ В дальнейшем голова наклоняется в сторону поражения, а лицо повернуто в противоположную сторону.
22 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Вспомогательные симптомы ( у некоторых отмечаются уже на первом месяце): - асимметрия лица и черепа; - уменьшение ушной раковины; - низкое расположение ушной раковины на стороне повреждения
23 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ С 3-5 летнего возраста увеличивается асимметрия лица
24 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ На стороне поражения: - снижен угол глаза и носогубная складка; -атрофия мышц щеки; -меньше развит теменной бугор; -ниже расположена ушная раковина.
25 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ На стороне поражения: -высокое стояние лопатки и надплечья; -шейный сколиоз; -иногда укорочение трапециевидной и зубчатой мышц.
26 Клиника - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
27 Диагностика - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Прежде всего – дифференциальная ( с кривошеей иной этиологии – костной, спастической, воспалительной и т.д.); Затруднения в первые 2-3 недели; Наличие перечисленных симптомов; УЗИ диагностика! Рентгенограмма ( при костных формах).
28 Диагностика - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
30 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Консервативное Оперативное
31 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Проводится до 1,5 лет; Корригирующая гимнастика наклон головы в противоположную сторону и поворот в сторону укороченной мышцы. Корригирующие упражнения лучше выполнять вдвоем по 3-4 раза в день по 4-5 минут, завершать упражнение следует на области здоровой половины шеи. Также применяют такой комплекс упражнений (выполняют вдвоем). Плечевой пояс располагают параллельно краю стола, а голова и шея должны немного свисать. Голова и тело должны быть расположены ровно, по одной линии. Один человек удерживает руки и туловище ребенка, другой удерживает голову. Постепенно поддержку головы уменьшаем. Мышцы расслабляются и постепенно растягиваются. При этом руки ограничивают ребенку поворот и наклон головы. Другое упражнение поднимаем голову грудничка до касания подбородком груди (это упражнение выполнять утром и вечером, не более 5 раз).
32 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
34 Массаж скользяще-давящее поглаживание измененной мышцы и более энергичный массаж здоровой половины шеи.
35 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Укладки ребенка следует укладывать в кровати так, чтобы искривление шеи не усиливалось. Для этого предметы которые привлекают внимание (игрушки, картинки) должны висеть с больной стороны, а со здоровой ровная однотонная стена. Это будет провоцировать ребенка поворачивать голову, в результате чего мышца будет растягиваться и проявления кривошеи будет выражены в меньшей степени;
36 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
37 Ортопедические изделия ( для коррекции)- воротник Шанца
38 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
42 Физиолечение: с 6-ти недельного возраста детям проводят электрофорез с йодистым калием, лидазой, согревание шеи при помощи специальной лампы или аппарата;
43 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Гидрокинезотерапия
45 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Оперативное лечение - проводится в 1,5-3 года; Показания к хирургическому лечению: кривошея, не поддающаяся консервативному лечению в течение первых полутора лет жизни; поздняя диагностика; рецидив кривошеи после хирургического лечения.
46 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Операция Микулича – Зацепина (С.Т.Зацепин род в 1923 г.) – резекция ножек грудинно-ключично-сосцевидной мышцы и рассечение поверхностной фасции шеи в боковом треугольнике шеи
47 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Удлиняющая миотенопластика по И.Э.Гаген- Торну: выделяют ножки ключичной порции, пересекают у места прикрепления, а грудин- ную на 5-6 см выше, и сшивают. После чего накладывают торакокраниальную гипсовую повязку на 4-6 недель).
48 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ Послеоперационное лечение - сохранение достигнутой гиперкоррекции головы и шеи, предупреждение развития рубцов, восстановление тонуса перерастянутых мышц здоровой половины шеи, выработка правильного стереотипа положения головы.
49 Лечение - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ И СПОСОБЫ ИХ УСТРАНЕНИЯ Ранний вид осложнений: Ранения крупных сосудов и нервов – шов сосудов и нервов. Поздний вид осложнений: Рецидив заболевания – повторное оперативное вмешательство.
50 Профилактика - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ здоровая беременность, прогулки на свежем воздухе, выполнение врачебных рекомендаций, правильное питание матери; следить за здоровьем ребенка, не допускать его переохлаждения, вовремя пролечивать инфекции или простудные заболевания; поддерживать головку малыша, следить за положением в кроватке во время сна, поворачивать его на разные бока, разнообразить позы для кормления;
51 Профилактика - ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ овладение родителями приемами гимнастики для новорожденных и массажем.
53 Косолапость Косолапость – pes eqvinovarus congenitalis - деформация при которой стопа находится в положении подошвенной флексии, аддукции и супинации, причем конец стопы опущен и более или менее значительно повернут внутрь.
54 Косолапость 1 место среди врожденных заболеваний одс; составляет 35,8 %; 1-4 случая на 1000 новорожденных; генетический риск развития косолапос- ти возрастает до 10%.
55 Косолапость : этиология Большинство случаев - идиопатические; Причину удается выявить в 25-40% случаев; Идиопатическая косолапость у детей не имеющих других заболеваний, по всей видимости результат мультифакториальной наследственности.
56 Косолапость : этиология Основные теории развития косолапости : - задержка внутриутробного развития малоберцовой кости; - дефект хряща таранной кости; - нейрогенные факторы ( гистохимические изменения в заднемедиальной и перонеальной группе мышц при косолапости);
57 Косолапость : этиология - механическая теория: деформация стопы обусловлена повышенным давлением на нее стенок матки (при ее узости, маловодии, наличии опухолей), тазовое предлежание плода; Генетическая: косолапость у младенцев обусловлена наследственностью.
58 Косолапость : этиология Развитие косолапости связывают со следующими патологическими состояниями: артрогриппоз, синдром каудальной регрессии, ДЦП, краниокарпотарзальная дистрофия, дистрофическая карликовость, синдром Ларсена, синдром Эдвардса, миеломенингоцеле, прогрессирующая мышечная атрофия (малоберцовый тип), опухоли спинного мозга, миотоническая дистрофия, неполная трисомия 4q, тибиальная гемимелия, spina bifida. (3,4,5,6,9,10) У 10% больных деформация сочетается с другими врожденными пороками развития (вывихом бедра, синдактелией, незаращением верхней губы или твердого нёба и пр. ); это свидетельствует о нарушении нормального развития зародыша в первой половине беременности под влиянием различных тератогенных факторов;
59 Косолапость : патогенез При spina bifida варусные и эквиноварусные деформации развиваются в 35%; фиброз или миофиброз (при фетальных исследованиях Ponseti находит, что коллаген во всех связках и сухожилиях (кроме ахиллового) малоизвитой и растянутый); Т. С. Зацепин: основные факторы деформации стопы - укорочение и утолщение связочного аппарата задневнутренней поверхности голеностопного сустава, укорочение дельтовидной связки, фиксирующей таранно- пяточный и таранно-берцовый суставы.
60 Формы врожденной косолапости - типичная (80%) - в основе которых лежит дефект развития связок, сухожилий и мышц; - атипичная (20%) - вследствие образова- ния амниотических перетяжек, артрогрипоза, недоразвития большеберцовой кости.
61 Формы врожденной косолапости Типичные формы (по Зацепину): - легкие формы или варусные контракту- ры, хорошо поддающиеся лечению; -мягкотканые формы встречаются наиболее часто и труднее исправляются; - костные формы – довольно редкое заболевание, плохо поддающееся лечению.
62 Компоненты косолапости 1. Уменьшение объёма голени: трицепс голени (икроножная, камбаловидная, подошвенная мышцы), задняя больше- берцовая мышца, сгибатели пальцев укорочены и уменьшены в размере.
63 Компоненты косолапости 2. Эквинусное положение стопы (фиксиро- ванное подошвенное сгибание в голеностоп- ном суставе,высокое положение пяточной кости, таранная кость находится в положении подошвенного сгибания.
64 Компоненты косолапости 3. Варусное отклонение заднего отдела (супинация и приведение пяточной кости).
65 Компоненты косолапости 4. Инверсия среднего отдела стопы (в комплексе подошвенное сгибание, приведение и супинация): - Ладьевидная кость смещена внутрь, приведена и супинирована по отношению к таранной кости. - Ладьевидная кость сочленяется только лишь с внутренней частью головки таранной кости. - Наружная часть головки таранной кости не покрыта ладьевидной костью. - Ладьевидная кость сближается с внутренней лодыжкой. - Кубовидная кость смещена внутрь и приведена. - Клиновидные кости опущены и смещены внутрь по отношению к ладьевидной кости. -Связки и сухожилия (задней и внутренней части) удерживают стопу в неправильном положении.
67 5. Кавус (увеличение высоты продольного свода стопы, передний отдел по отношению к среднему отделу пронирован, средний отдел более супинирован по сравнению с передним отделом.
68 Компоненты косолапости 6. Первая плюсневая кость находится в более выраженном подошвенном сгибании по отношению к другим плюсневым костям
69 Компоненты косолапости 7. Стопа с косолапостью обычно имеет меньший размер по отношению к здоровой стопе
70 Прочие симптомы косолапости супинация стопы может быть настолько существенной, что пятка касается внутренней поверхности голени, опора на наружный край, появляются омозолелости, бурсы
71 Прочие симптомы косолапости поперечный перегиб подошвы (инфлексия) с поперечной борозды, идущей по внутреннему краю среднего отдела стопы (борозды Адамса);
72 Прочие симптомы косолапости скручивание костей голени кнаружи (торсия); варусная деформация пальцев стопы; Вторичная вальгусная деформация коленных суставов; Нарушение статики, неуклюжая походка.
73 Прочие симптомы косолапости Укорочение подошвенного апоневроза;
74 Диагностика косолапости Рентгенография, УЗИ, МРТ
75 Диагностика косолапости 1. Таранно-пяточный угол (ТПУ) - снижение величины; 2. Таранно-первоплюсневый (ТППУ) и пяточно-первоплюсневый ( ПППУ) - уменьшение; 3. Таранно-большеберцовый (ТБУ) и пяточно-большеберцовый углы (ПБУ).
76 Консервативное лечение косолапости бинтование конечности по Финку-Эттингену
77 Консервативное лечение косолапости метод ручной коррекции с закреплением достигнутого результата этапными гипсовыми повязками ( Ponseti). Их меняют сначала каждую неделю. Это патогенетически оправдано, т.к. на 7 день максимально нарастает отек тканей, а более гидрофильные ткани лучше поддаются коррекции. Гипсования продолжают до полного исправления стопы. После окончания иммобилизации назначают теплые ванны, массаж ног и ЛФК. Ребенку изготовляют гипсовую или полиэтиленовую лонгету на 68 месяцев. Лонгету надевают на ночь для профилактики рецидива.
78 Консервативное лечение косолапости
80 Консервативное лечение косолапости
82 С началом ходьбы – ортопедическая обувь (с жестким двусторонним берцем и внутренним бочком, пронатором, без выкладки сводов и выносом каблука кнаружи
83 Консервативное лечение косолапости ЛФК, Массаж
84 Консервативное лечение косолапости
85 Оперативное лечение косолапости В 1831 году немецкий хирург Штроммейер выполнил ахиллотомию известному английскому врачу Литтлу, страдавшему косолапостью, в 1836 г. ахиллотомию при косолапости возобновил Байр. В 1951 году В. А. Штурм предложил тенолигаментокапсулотомию (из разреза по внутренней поверхности голеностопного сустава выделяют и удлиняют сухожилие передней большеберцовой мышцы, рассекают капсулярно-связочный аппарат сустава Лисфранка с внутренней, тыльной и подошвенной сторон и капсулярно-связочный аппарат между 1 клиновидной и ладьевидной костями. Затем выделяют и удлиняют сухожилие задней большеберцовой мышцы и длинного сгибателя большого пальца. Дополнительно рассекают капсулярно-связочный аппарат таранно-пяточного сочленения, пучки дельтовидной связки и капсулу голеностопного сустава. Из второго разреза по задней поверхности голени удлиняют ахиллово сухожилие). Гипсовую иммобилизацию осуществляют в течение 6 месяцев. По данным В. А. Штурма, хороших и удовлетворительных результатов после операции получено 81, 9%. Наилучшие послеоперационные исходы наблюдались у детей в возрасте 36 лет.
86 Оперативное лечение косолапости 1. У детей младше 5 лет коррекция осуществляется путем вмешательства на мягких тканях. 2. У детей старше 5 лет производятся вмешательства на костях ( например, дорзолатеральная клиновидная резекция пяточно-кубовидного сустава или остеотомия пяточной кости для коррекции варуса). 3. У детей старше 10 лет проводится латеральная клиновидная тарсэктомия или артродез (например, трехсуставный удлиняющий артродез стопы). Применяют дистракционно-хирургический метод лечения аппаратами внешней фиксации (коррекция по Илизарову). Цель операции - не только исправить деформацию, но и при односторонней косолапости ликвидировать укорочение стопы, а при необходимости и укорочение конечности.
87 Оперативное лечение косолапости Анатомические структуры на которых проводится вмешательство: -Ахиллово сухожилие; - Сухожильные оболочки мышц пересекающих подтаранный сустав; - Задняя поверхность суставной капсулы и дельтовидная связка; -Нижняя межберцовая связка; -Малоберцовопяточная связка; - Капсулы талонавикулярного и субталарного суставов; -Связки, расположенные вокруг субталарного сустава; -Подошвенная фасция и внутренние мышцы.
88 Оперативное лечение косолапости Т.С. Зацепин, , сов. ортопед) - хирургическая операция пластики сухожильно-связочного аппарата стопы при врожденной косолапости:
89 Оперативное лечение косолапости Z-образное удлинение сухожилий задней большеберцовой мышцы и длинного сгибателя пальцев, ахиллова сухожилия, пересечение связок подтаранного сустава, разрушение межкостной таранно- пяточной связки;
Классификация, этиология, статистика, причины и патогенез кривошеи. Клинические симптомы врожденной мышечной кривошеи у новорожденных в первые дни жизни. Дифференциальная диагностика, лечение, профилактика рецидива кривошеи. Специальные упражнения в воде.
- посмотреть текст работы "Врожденная кривошея"
- скачать работу "Врожденная кривошея" (презентация)
Врожденный порок развития грудино-ключично-сосцевидной мышцы. Особенности ранней и поздней формы врожденной мышечной кривошеи. Медленные, непроизвольные, поворачивающие и наклонные движения головы. Рубцовые изменения на коже после травм и ожогов.
презентация, добавлен 02.02.2018
Возбудители сепсиса, причины и предрасполагающие факторы заражения. Этиология, патогенез, основные клинические формы проявления сепсиса новорожденных. Методика диагностики, симптомы и стадии протекания заболевания. Профилактика и лечение сепсиса.
реферат, добавлен 19.05.2011
Экономические потери от незаразных болезней животных. Этиология, патогенез, дифференциальная диагностика перикардитов. Патологоанатомические изменения, клинические симптомы, течение и прогноз болезни. Лечение и профилактика травматического перикардита.
реферат, добавлен 30.04.2016
Определение понятия стенокардии. История изучения болезни, причины ее возникновения. Классификации стенокардии и статистика заболеваемости в России. Этиология, патогенез, клинические симптомы, диагностика заболевания. Основные методы лечения стенокардии.
реферат, добавлен 14.10.2014
Определение понятия стомалгии, ее классификация, этиология, патогенез, дифференциальная диагностика, клинические симптомы, источники и распространение. Осмотр и дополнительные методы исследования заболевания. Методы лечения при разных формах стомалгии.
реферат, добавлен 11.11.2014
Острое инфекционно-воспалительное заболевание с очаговым поражением респираторных отделов легких, лихорадкой и интоксикацией. Классификация, этиология и патогенез пневмоний, дифференциальная диагностика. Осложнения; лечение неосложненной пневмонии.
реферат, добавлен 15.09.2015
Педикулёз (вшивость) — паразитарное заболевание кожи и волос. Возбудители: вши - облигатные кровососущие эктопаразиты, их виды. Эпидемиология и патогенез вшивости. Клинические симптомы, дифференциальная диагностика, лечение и профилактика педикулеза.
реферат, добавлен 11.12.2013
Классификация врожденной глаукомы (ВГ). Клинические проявления ВГ и сопутствующей им врожденной патологии глаз. Основные формы и стадии заболевания. Диагностика ВГ и диспансерное наблюдение детей до операции. Медикаментозное гипотензивное лечение.
курсовая работа, добавлен 20.12.2018
Клинические проявления врожденной глаукомы и сопутствующей врожденной патологии глаз. Современные высокоинформативные методы обследования. Характеристика медикаментозного гипотензивного лечения. Описание реабилитации детей с врожденной глаукомой.
курсовая работа, добавлен 20.12.2018
Этиология, симптомы и классификация желтух, профилактика и лечение заболевания. Физиология билирубинового обмена. Механизм разрушения эритроцитов в селезенке. Особенности действия вируса гепатита на клетки печени. Клинические проявления холедохолитиаз.
реферат, добавлен 10.07.2015
- главная
- рубрики
- по алфавиту
- вернуться в начало страницы
- вернуться к подобным работам
- Рубрики
- По алфавиту
- Закачать файл
- Заказать работу
- Вебмастеру
- Продать
- посмотреть текст работы
- скачать работу можно здесь
- сколько стоит заказать работу?
Работы в архивах красиво оформлены согласно требованиям ВУЗов и содержат рисунки, диаграммы, формулы и т.д.
PPT, PPTX и PDF-файлы представлены только в архивах.
Рекомендуем скачать работу и оценить ее, кликнув по соответствующей звездочке.
Физическая реабилитация при врожденной мышечной кривошее
В группе врожденных пороков, зарегистрированных в ортопедии, кривошея занимает третье место после врожденного вывиха тазобедренного сустава и врожденной косолапости.
Наиболее часто встречаются следующие виды кривошеи:
· Врожденная кривошея костного происхождения. Дефект обусловлен структурно измененными шейными позвонками (например, клиновидными позвонками).
· Врожденная кривошея мышечного происхождения. В основе дефекта – изменения грудинно-ключично-сосцевидной мышцы (ГКСМ), приведшие к ее укорочению. Например, в связи с разрывом ГКСМ во время родов, с хроническим интерстициальным миозитом, дистрофическими изменениями в мышце из-за нарушений кровоснабжения при обвитии пуповины, с пороком развития ГКСМ.
· Привычная кривошея. Деформация состоит в привычной постановке головы с наклоном ее в направлении одной стороны и без тканевых изменений в ГКСМ.
· Приобретенная кривошея. Может возникать после травм, в результате воспалительных заболеваний, при дефектах слуха, зрения и т.д.
Врожденная мышечная кривошея обусловлена односторонним укорочением ГКСМ, приводящим к боковому наклону головы в сторону укороченной мышцы и одновременной ротации головы в противоположную сторону.
Клиника тем более выражена, чем большая часть грудинно-ключично-сосцевидной мышцы поражена. В первые дни после рождения кривошея мало заметна, но на 8-9-й день обнаруживается утолщение и уплотнение в средней части мышцы, а через 3-4 недели наклон и поворот головы. Если больше укорочена грудная ножка мышцы, которая в основном участвует в повороте головы, то более выражен поворот головы, если ключичная – более выражен боковой наклон головы. При отсутствии лечения деформация шеи постепенно нарастает, возникает асимметрия лица и черепа, затылок со здоровой стороны нередко скошен. Надплечье и лопатка при выраженной кривошее на стороне поражения выше. При средней и тяжелой степенях ВМК может отмечаться отставание ребенка в психомоторном развитии. С ростом детей, перенесших ВМК, отмечаются сглаженность шейного лордоза, формирование патологического кифоза, отставание в росте тел позвонков за счет травмы ростковых зон, явления остеохондроза. При декомпенсированных стадиях ВМК развивается сколиотическая болезнь в шейном и верхнегрудном отделе позвоночника. Наблюдается неправильное развитие верхней и нижней челюсти, околоносовых пазух, носовой перегородки и твердого неба.
Консервативное лечение нужно начинать с первых дней жизни ребенка, когда оно особенно эффективно, т.к. ткани еще эластичны и представляется возможным растянуть пораженную мышцу. Первостепенное место при лечении детей с ВМК занимает ЛФК, задачи которой выражаются в улучшении трофики пораженной и здоровой ГКСМ; уравновешивание мышечного тонуса за счет устранения контрактуры пораженной и укрепления мышцы на здоровой стороне; нормализация объема движений в шейном отделе позвоночника; профилактика вторичных изменений (асимметрия лица, шеи, искривления позвоночника); предупреждение или устранение отставания в психомоторном развитии; повышение неспецифической сопротивляемости организма.
Для решения этих задач используются: лечение положением, массаж, физические упражнения, упражнения в воде и физиотерапия.
Цель лечения положением - увеличение расстояния между точками прикрепления пораженной мышцы.
Лечение положением применяют 2-3 раза в день по 1,5-2 ч. Кроватку ребенка нужно поставить таким образом, чтобы к стене была обращена здоровая сторона, а голос и движение лиц, находящихся в комнате, поощряли его повернуть голову в сторону укороченной мышцы. Точно также следует поступать и с игрушками – они должны быть разного цвета, яркими, озвученными и подвешенными так, чтобы ребенок, глядя на них, также поворачивал голову в сторону укороченной мышцы. Ребенка надо чаще укладывать спать на бок. Причем, если ребенок лежит на стороне поражения, то под голову подкладывается высокая подушка, а плечо должно находится ниже ее, если он лежит на здоровой стороне, то подушка не используется совсем, а под туловище ребенка подкладывается более толстый слой, например, одеяло, при этом голова должна выступать за край одеяла, свисая на матрац. Под спину подкладывается валик, чтобы ребенок не перевернулся на спину.
Во время дневного сна ребенка нужно укладывать в положение лежа на спине с головой, помещенной между двумя мешочками с песком. Мешочки располагают с обеих сторон головы так, чтобы они стабилизировали ключицы, не допуская поднятия плеч, и одновременно удерживали голову в правильном срединном положении. При тенденции к боковому искривлению позвоночника в грудо-поясничном отделе следует уложить третий мешочек на уровне таза, чтобы туловище и голова сохраняли срединное положение.
Перед каждым кормлением нужно ребенка укладывать в положении лежа на животе с руками, согнутыми в локтевых суставах, и предплечьями, упирающимися в плоскость, на которой лежит ребенок, для того, чтобы выпрямлялся шейный отдел позвоночника. При этом надо легко нагрузить таз ребенка рукой и, таким образом, облегчить активное поднимание головы.
Во время кормления бутылочку нужно всегда подавать со стороны укороченной мышцы, вынуждая ребенка к активной коррекции.
Независимо от положения ребенка используется ватно-марлевый воротник Шанца.
Лечебная гимнастика состоит из специальных и общеукрепляющих упражнений, к которым относятся рефлекторные, пассивные и активные упражнения, соответствующие возрасту и физическому развитию ребенка. Лечебную гимнастику проводят 3-4 раза в день по 5-10 минут. Все упражнения выполняют плавно, без насилия, так, чтобы ребенок не чувствовал боли и не плакал. После соответствующего инструктажа занятия с ребенком может проводить мать.
Массаж делают ребенку, лежащему на спине, стоя у его изголовья. Массируют и пораженную и здоровую мышцу. Одну расслабляют, другую тонизируют, используя соответствующие приемы массажа. Сразу после него или попеременно применяют физические упражнения.
При безуспешно коррекции кривошеи консервативным методом или при поздней диагностике прибегают к операции, не ранее 3-4 лет. Операция состоит в рассечении мышечных волокон в нижней трети ГКСМ с целью удлинения укороченной мышцы.
До 14 лет дети с ВМК находятся на диспансерном учете.
Врожденная мышечная кривошея по частоте занимает третье место среди врожденных заболеваний опорно-двигательной системы (5—12%). Патология занимает ІІ-ІІІ место после врожденного вывиха бедра и врожденной косолапости, встречается преимущественно у девочек и чаще бывает правосторонней (М.О. Фридлянд, С. Т. Зацепин).
Отмечают преимущественное поражение у девочек, чаще правосторонней локализации. Наибольшее признание получила теория, согласно которой кривошея является врожденным пороком развития грудиноключичнососцевидной мышцы. Травма во время родов усугубляет деформацию.
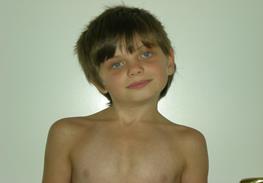
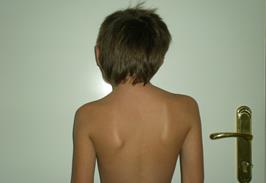
Рис. 16. Врожденная правосторонняя мышечная кривошея
Приведенные в литературе теории возникновения деформации не могут объяснить происхождения этого порока. Клинико-экспериментальные исследования не отбрасывают категорически, но и полностью не подтверждают предположения авторов о возможности возникновения мышечной кривошеи из-за неправильного расположение зародыша в полости матки и повреждение грудинно-ключично-сосцевидной мышцы во время родов. Не подтверждается теория возникновения мышечной кривошеи из-за восспалительного процесса, а также как следствие ишемии грудинно-ключично-сосцевидной мышцы. Наиболее достоверными являются предположения С.Т. Зацепина (1960), М. В. Волкова и В.Д. Дедовой (1980), что врожденная мышечная кривошея является следствием врожденного порока развития грудинно-ключично-сосцевидной мышцы.
Клиника врожденной мышечной кривошии зависит от возраста ребенка. В первые 7-10 дней жизни во время внимательного осмотра новорожденного ребенка отмечают припухлость плотной консистенции, не спаянную с прилежащими тканями, и натяжение грудинно-ключично-сосцевидной мышцы, которая в дальнейшем приводит к заметному наклону головы и поворотом ее в противоположную сторону.
На первом году жизни изменения грудинно-ключично-сосцевидной мышцы прогрессируют, она уменьшается в объеме, становится менее эластичной, отстает в росте от одноименной мышцы с противоположной стороны шеи и становится подобной сухожильному тяжу. Увеличивается наклон главы в сторону пораженной мышцы и поворот лица в здоровую сторону, объем движений головы уменьшается, появляется асимметрия черепа и лица. В дальнейшем деформация прогрессирует, что, как правило, приводит к искривлению шейного и других отделов позвоночника. Отмечают более высокое стояние надплечья и лопатки на стороне поражения, изменяются форма ключицы и сосцевидного отростка, направление слухового хода. Половина головы на пораженной стороне становится меньшей и более широкой, глаз и бровь расположены ниже, чем на здоровой стороне, наблюдается неправильное развитие верхней и нижней челюсти, , носовой перегородки, твердого неба. Выражены признаки ограничения поля зрения.
Очень редко наблюдается укорочение обеих грудинно-ключично-сосцевидных мышц. При этом голова ребенка наклонена назад таким образом, что затылок приближается к спине, а лицо обращено кверху или вперед. Как правило, у таких больных движения головы резко ограниченны, преимущественно в сагитальной плоскости, шейный отдел позвоночника укорочен.
Рентгенологическое исследование детей недостаточно информативное.
Дифференцировать врожденную мышечную кривошию необходимо с синдромом Клиппеля-Фейля, который характеризуется значительным синостозированием шейных или верхнегрудных позвонков. Диагноз подтверждают во время рентгенологического исследования.
Мышечную кривошию следует также дифференцировать с крылообразной шеей, наличием дополнительных клиновидных позвонков, которые клинически проявляються асимметрией лица и черепа, значительным ограничением активных движений в шейном отделе позвоночника.
Приобретенная кривошея может быть следствием перенесенных воспалительных процессов в участке шеи: миозита, лимфаденита, флегмоны, сыпного тифа, малярии, скарлатины, хронического процесса в зеве, болезни Гризеля, патологического процесса в телах шейных позвонков - остеомиелита, туберкулеза, актиномикоза, новообразований, а также черепно-мозговой травмы (спастичний гемипарез) или энцефалита.
Анамнез, клиника, дополнительные методы исследований, как правило, дают возможность сориентироваться в установлении диагноза.
Лечение мышечной кривошеи следует начинать с двухнедельного возраста ребенка. Оно направлено на растяжение укороченной грудинно-ключично-сосцевидной мышцы. Для этого ребенка вкладывают на спину, голову захватывают обеими руками, наклоняют в здоровую сторону и поворачивают лицо в сторону пораженной мышцы. Корректирующие гимнастические упражнения проводят 3-4 раза на день по 5-20 мин. Одновременно назначают массаж здоровой мышцы и растяжение пораженного; курс физиотерапевтических процедур (УВЧ), а детям возрастом старше 1 месяца можно проводить електрофорез калия йодида, ронидазы, лидазы, парафиновые аппликации.
Для удержания головы ребенка в корректированном положении ре-комендується применять картонно-ваттный воротничок Шанца, в положении лежа голову ребенка фиксируют между валиками с песком. Кровать ребенка должно быть установлена таким образом, чтобы к стене была повернута здоровая часть шеи. При этом ребенок должен поворачивать голову в сторону пораженной мышцы и таким образом постепенно достигать правильного положения. Консервативное лечение, особенно в случае значительного недоразвития грудинно-ключично-сосцевидной мышцы, проводят до трехлетнего возраста и лишь при отсутствии эффекта и прогрессирования асимметрии лица и черепа проводят оперативное лечение.

Рис. 17. Схема оперативного лечения.
Операцию выполняют под общим обезболиванием. Одной из методик оперативного вмешательства есть пересечение и частичная резекция участка грудинно-ключично-сосцевидной мышцы длиной до 3 см в нижней части по Микуличу-Зацепину. На операционном столе больной лежит на спине, под лопатками находится корректирующий валик толщиной 7-10 см для забрасывания головы назад и увеличения напряжения укороченой грудинно-ключично-сосцевидной мышцы. Разрез длиной до 5 см делают на 2 см выше от верхнего края ключицы и параллельно ему. Выделяют и поэтапно резецируют на протяжении 2-3 см рубцово-измененную грудинную и ключичную ножки мышцы. На оба конца каждой ножки мышцы накладывают кетгутовые лигатуры. После этого анестезиолог поворачивает голову ребенка в противоположную сторону. Если определяется натяжение внешнего и глубокого листков поверхностной фасции шеи, для предотвращения рецидива С.Т. Зацепин предлагает их пересекать. Рану пошарово ушивают наглухо, накладывают асептическую повязку. С целью удержания головы в положении коррекции или гиперкоррекции в послеоперационном периоде проводят витяжение петлей Глиссона на наклоненной плоскости; под лопатки больного подкладывают валик. Голову ребенка наклоняют в здоровую сторону и поворачивают к послеоперационному рубцу. Через 10-12 дней после снятия швов, в зависимости от степени тяжести мышечной кривошеи и проведенной операции, для сохранности диастаза между концами резецированной мышцы, растяжение укороченных мягких тканей, петлю Глиссона снимают, накладывают сьомный воротничок Шанца или торакокраниальную гипсовую повязку. С целью предотвращения рецидива деформации сьомный воротничок Шанца рекомендуют носить не меньше, чем 5-6 месяцев после операции.
Кроме операции по Микуличу-Зацепину по поводу мышечной кривошеи, которая получила широкое признание и применение в медицине, известны и другие виды оперативных вмешательств - простое вскрытие ножек грудинно-ключично-сосцевидной мышцы; перерезание, частичное иссечение мышцы, замещение дефекта алосухожильным трансплантатом; удлинение сухожилища, а также отсечение грудинно-ключично-сосцевидной мышцы от сосцевидного отростка. Эти методы менее надежны и более травматичны, поэтому не имеют широкого применения.
Прогноз врожденной мышечной кривошеи при условии раннего начала лечения, как правило, благоприятный.
У детей старшего возраста, когда появились изменения лица и шеи, оперативное лечение оказывает воздействие уменьшению косметических дефектов. После лечения ребенок должен находиться под диспансерным наблюдением на протяжении всего периода роста.
Читайте также:


