При миелопролиферативных заболеваниях костный мозг
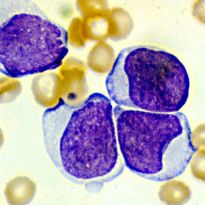
Далеко не каждый человек имеет представление о том, что такое миелопролиферативное заболевание. Однако те, кто столкнулся с данной патологией, знают о ней абсолютно все.
Это объясняется тем, что такие люди вынуждены на протяжении всей жизни наблюдаться у специалиста и поддерживать свое здоровье медикаментозными препаратами. Ведь не так просто самостоятельно вести борьбу с нарушениями в костном мозге, который производит стволовых кровяных клеток больше, чем это необходимо.
Описание патологии
Хроническое миелопролиферативное заболевание крови относится к группе патологий, характеризующихся чрезмерной выработкой тромбоцитов, эритроцитов, лейкоцитов.
В нормальном состоянии вырабатываются стволовые незрелые клетки. С течением времени происходит их созревание, они преобразуются в полноценные. Несформированные, в свою очередь, образуют три типа:
- тромбоциты, которые способствуют предотвращению кровотечений посредством формирования кровяных сгустков;
- эритроциты, которые участвуют в транспортировке кислорода и питательных веществ ко всем жизненно важным органам и тканям человеческого организма;
- лейкоциты, которые отвечают за обеспечение защитной реакции в борьбе с болезнями инфекционного характера или иными патологиями.
Прежде чем происходит их трансформация, стволовые клетки развиваются в несколько этапов. В случае проявления миелопролиферативного заболевания их большое количество преобразуется в один тип форменного кровяного элемента. Как правило, прогрессирование патологии происходит медленными темпами.
У пациентов, имеющих такой недуг, значительно возрастает риск образования тромбов и геморрагических осложнений.
Миелопролиферативные заболевания в большинстве случаев наблюдаются у мужчин в возрасте старше 40 лет. Женщины такому состоянию подвергаются значительно реже. Данные формы болезней нехарактерны для лиц младше двадцатилетнего возраста, у детей отмечаются лишь единичные случаи.
Виды патологий
По типу недуга выделяют следующую классификацию миелопролиферативных заболеваний:
- Истинная полицитемия. Характеризуется избытком эритроцитов, в результате чего наблюдается загустение крови. Находясь в большом количестве, данные клетки начинают скапливаться в селезенке, на фоне чего она увеличивается в размерах. Кроме этого, возможны кровотечения и формирование тромбов в сосудах. Такие нарушения способствуют инсульту или инфаркту. Но несмотря даже на такой возможный исход, протекает в доброкачественной форме и отличается большей выживаемостью по сравнению с остальными патологиями.
- Эссенциальный тромбоцитоз — большое количество тромбоцитов.
- Хроническая форма миелолейкоза. При данной патологии в костном мозге происходит избыточное скопление лейкоцитов.
- Эозинофильная лейкемия характеризуется чрезмерным содержанием эозинофилов, которые являются одним из видов лейкоцитов. Борются с инфекционными болезнями, спровоцированными определенными типами паразитов и отвечают за аллергические реакции организма на раздражители.
- Идиопатический миелофиброз. Наблюдается выработка патологических форменных элементов, постепенное замещение костного мозга фиброзной тканью.
- Хронический нейтрофильный лейкоз. Стволовые клетки формируют нейтрофилы, отвечающие за борьбу с патологиями инфекционного характера. Развивается медленно.
Все патологии могут переходить в лейкемию острой формы.
Стадии развития
Миелопролиферативный синдром не имеет стандартной системы стадирования, которую используют при выявлении степени развития опухолевых образований. Выбор метода лечения осуществляется в зависимости от типа патологии у больного.
Выделяют 3 основных пути, по которым опухолевый процесс распространяется по человеческому организму:
.jpg)
- Проникновение в клетки здоровой ткани.
- Лимфогенный путь. Попадание патогенных клеток в другие системы и органы происходит посредством лимфатических сосудов.
- Гематогенный. При проникновении в кровеносную систему злокачественные элементы с кровотоком попадают в здоровые ткани.
Характерные признаки
Клиническая картина каждого из заболеваний будет проявляться по-разному. Однако выделяют общие распространенные симптомы, характерные для всех миелопролиферативных патологий. К ним относят:

- утомляемость;
- стремительную потерю в весе, вплоть до анорексии;
- звон в ушах;
- нарушенное сознание;
- предрасположенность к синякам;
- возможные кровотечения;
- симптомы тромбоза;
- отеки;
- боли в суставах;
- болезненные ощущения в животе и левом предплечье.
У пациента могут наблюдаться такие признаки, как:
- кровоизлияние;
- бледность кожных покровов;
- увеличение печени или селезенки;
- плетора;
- лихорадка, сопровождающаяся проявлением пятен лилового окраса на конечностях и лице.
Только осмотр позволит дать оценку общему состоянию, а также выявить любые патологические отклонения, не соответствующие норме здорового организма.
Диагностические мероприятия
Лабораторная диагностика включает:
- проведение микроскопии мазка;
- сдачу общего анализа крови;
- цитогенетический анализ, определяющий уровень изменений в рh-хромосомах;
- полимеразную цепную реакцию.
Биопсия и аспирация возможны не во всех случаях. Проведение процедуры заключается во введении иглы в область грудины для взятия образца крови и костной ткани. Изучение полученных материалов позволяет определить наличие патологических элементов.
.jpg)
При подтвержденном диагнозе больные в течение всей жизни должны наблюдаться у гематолога.
Как лечатся миелопролиферативные болезни
В настоящее время применяют несколько терапевтических методов для лечения таких заболеваний. Выбор того или иного варианта зависит от общего состояния больного и выраженности клинических проявлений. Лечение возможно стандартным способом, неоднократно проверенным на практике, или экспериментальным, когда применяется новое средство.
Среди наиболее часто используемых методов выделяют следующие:
- Флеботомия. При данном методе берут забор крови из вены. После этого материал отправляется на биохимию или общий анализ. При лечении миелопролиферативного заболевания основная задача будет заключаться в понижении уровня эритроцитов.
- Аферез тромбоцитов. Этот способ похож на предыдущий, разница лишь в том, что действия направляются на уменьшение количества тромбоцитов с помощью предназначенного для этого оборудования. Суть метода заключается в следующем: кровь больного пропускается через так называемый сепаратор. В очищенном виде ее заново вливают пациенту.
- Химиотерапия. Подразумевает использование препаратов цитостатической группы. Они эффективно воздействуют на опухолевые клетки, в результат чего устраняют их и препятствуют развитию новообразований. Применение их возможно перорально, внутримышечно или внутривенно. В любом случае происходит проникновение активных компонентов лекарства в кровоток, что способствует подавлению патологических клеток. Такой метод называют системным. При региональном лекарственный препарат вводится в канал спинномозговой области или же непосредственно в орган, где происходят опухолевые изменения.
- Лучевая терапия. Основана на применении рентгеновского или иного излучения, имеющего высокие частоты. Данный метод способствует полному удалению опухолей и замедляет развитие новых образований. В медицинской практике используется два типа такого лечения:
- внешнее, при этом излучение идет от препарата, который располагают непосредственно около больного;
- внутреннее, когда трубки, иголки и катетеры наполняют средством, содержащим радиоактивные вещества; после этого их вставляют в саму опухоль или в ткань, находящуюся вблизи нее.
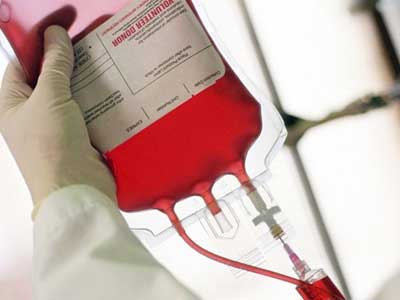
- Трансфузия — переливание крови, характеризуется замещением одних элементов на другие. В результате вместо клеток, подвергшихся разрушению, человек получает трансфузию, состоящую из тромбоцитов, эритроцитов и лейкоцитов.
- Химиотерапия с клеточной трансплантацией. Медикаментозные средства назначают в высоких дозах, а пораженные клетки замещают здоровыми, которые получают у самого больного или у донора. Такие элементы подвергаются заморозке. По завершении курса химиотерапии данный материал помещают в организм. Там они уже созревают и формируют новые клетки.
В каждом конкретном случае специальная диета для пациента разрабатывается индивидуально. Необходимо в как можно меньших количествах употреблять жирную, соленую и острую пищу. Питание обязательно должно быть сбалансированным.
Период восстановления
После того как все терапевтические мероприятия будут проведены, больной в обязательном порядке должен находиться постоянно под присмотром специалиста, то есть регулярно приходить на прием.
Чтобы оценить, насколько эффективным оказалось лечение, могут быть назначены те процедуры, которые применялись при диагностировании заболевания. Только после получения повторных результатов врач может прекратить, продолжить или сменить применяемую до этого схему терапии.
Ряд обследований должен проводиться постоянно, даже после окончания всего курса лечебного процесса. Это позволит прослеживать изменения в организме и не допустить или вовремя обнаружить рецидив.
Прогнозирование
При хронической форме течения заболевания с применением стандартных терапевтических методов в среднем продолжительность жизни примерно 5–7 лет.
В случае проведения трансплантации прогноз наиболее благоприятный. Излечение составляет около 60%. Эффективность данного метода будет зависеть от фазы патологии.

В норме в губчатом веществе костного мозга, находящегося в полостях крупных костей скелета, продуцируются незрелые стволовые клетки. Постепенно они созревают и преобразуются в полноценные форменные элементы:
- эритроциты, доставляющие кислород к органам и тканям,
- лейкоциты, защищающие организм от инфекционных агентов и прочих чужеродных веществ,
- тромбоциты, формирующие кровяной сгусток и останавливающие кровотечение.

созревание форменных элементов крови в норме
При наличии у человека миелопролиферативного заболевания в кровь поступают клетки, неспособные выполнять свои функции. Стволовые клетки при патологии часто преобразуются только в один тип форменных элементов. Патологический процесс отличается медленным прогрессированием.
Миелопролиферативное заболевание — это собирательное понятие, включающее группу гемобластозов, которые характеризуются аномальным разрастание костномозговых структур, отвечающих за образование кровяных телец. Выделяют несколько основных форм МПЗ, при которых поражаются разные клеточные элементы крови:
- Истинная полицитемия,
- Эссенциальная тромбоцитемия,
- Хронический миелолейкоз.
Причины

пример jak2 мутации при истинной полицитемии (избытке эритроцитов)
В основе МПЗ лежит приобретенная генная мутация, обусловленная влиянием негативных внешних или внутренних факторов. Мутация генов MPL и jak 2 приводит к повреждению ДНК одной гемопоэтической клетки, которая дает начало всем типам клеточных элементов. Аномально изменившаяся бластная форма приобретает отрицательные черты — перестает развиваться, не созревает полностью, не самоуничтожается, а непрерывно делится и порождает многочисленные клоны. Именно поэтому МПЗ называют клональным. Клоны также остаются на начальном уровне развития и имеют полностью недифференцированную структуру. Повреждаться может как один, так сразу несколько ростков кроветворения.
В результате в костном мозге увеличивается количество клеток-предшественниц эритроцитарного, тромбоцитарного и лейкоцитарного типов. По мере их накопления в кровяном русле ухудшается самочувствие больных. От того, какой росток переродился, зависит характер патологии, ее симптоматика и прогноз. Формы МПЗ отличаются медленным развитием. Если заболевание было выявлено на ранней стадии, у больного есть все шансы добиться стойкой ремиссии.
Причины, вызвавшие мутационные процессы, остаются до конца неизученными. Одни ученые относят к ним негативные факторы окружающей среды, другие — ошибки при делении клеток. МПЗ не является наследственным. Мутации генов могут возникать на протяжении всей жизни человека. Они называются приобретенными. Риск развития патологии увеличивается с возрастом. Лицам старше 50 лет необходимо внимательно относиться к здоровью и при появлении подозрительной симптоматики обращаться к гематологу. Вероятность развития недуга повышается под воздействием факторов риска — облучения и химикатов, оказывающих токсическое влияние на организм.
Классификация
Миелопролиферативные заболевания имеют код по МКБ 10 — D47.1. По типу течения их подразделяют на острые и хронические. В первую группу входят максимально агрессивные и быстро прогрессирующие недуги, поражающие в основном молодых людей. К группе хронических миелопролиферативных заболеваний относятся медленно развивающиеся патологии, имеющие относительно благоприятный прогноз и возникающие у пожилых лиц.
В зависимости от пораженного ростка кроветворения выделяют следующие формы процесса:
- Истинная полицитемия — гиперпродукция красных кровяных телец и сгущение крови. Эритроциты задерживаются в селезенке, развивается спленомегалия. У больных возникают признаки тромбогеморрагического синдрома, повышается риск инсультов и инфарктов. В целом данная форма отличается доброкачественным течением. По сравнению с другими видами МПЗ она характеризуется высокой выживаемостью.
- Эссенциальный тромбоцитоз — опасное для жизни состояние, при котором происходит усиленное образование тромбоцитарных клеток.
- Хронический миелолейкоз — злокачественное заболевание, характеризующееся преимущественным поражением гранулоцитарного ростка и появлением в крови недифференцированных лейкоцитов.
- Эозинофильная лейкемия — усиленное разрастание и повреждение эозинофилов, которые относятся к лейкоцитарным клеткам. При этом нарушаются их главные функции — борьба с инфекцией и иммунный ответ на потенциальные аллергены.
- Миелофиброз — образование в косном мозге патологически измененных клеток с заменой функциональной ткани соединительнотканными волокнами.
- Хронический нейтрофильный лейкоз — формирование незрелых нейтрофилов, которые перестают защищать организм от патогенов.

Классификация МПЗ имеет важное значение для диагностики онкологических заболеваний органов кроветворения. С ее помощью гематологи-онкологи могут легко определить тип сформировавшейся патологии и подобрать больному адекватную терапию, которая может спасти жизнь.
Видео: лекция по классификации и патогенезу ХМПЗ
Развитие и симптомы
Существует три пути распространения заболевания по организму:
- Лимфогенный — аномальные структуры проникают во внутренние органы по лимфатическим сосудам.
- Гематогенный — проникновение видоизмененных клеток в здоровые ткани по кровеносному руслу.
- Имплантационный — прорастание пораженных бластных форм в соседние органы и близлежащие ткани.
Гематогенное распространение злокачественных клеток считается самым опасным. Таким пациентам вместе с лечебными мероприятиями проводят динамическое наблюдение за функционированием внутренних органов. Данный тип патологии дает метастазы в самые отдаленные участки организма человека, что приводит к формированию вторичных онкологических очагов.
Клиническая картина МПЗ зависит от конкретной формы процесса, сопровождающегося разрастание кроветворных тканей костного мозга и чрезмерным поступлением в кровоток остановившихся в своем развитии атипичных кровяных телец. Каждый вид заболевания отличается характерной симптоматикой. Но существуют общие распространенные симптомы. Это признаки анемии или тромбоза:
- не проходящая слабость, быстрая утомляемость, упадок сил,
- отсутствие аппетита и похудание,
- шум в ушах и головокружение,
- помрачение сознания,
- дезориентация во времени и пространстве,
- гематомы на теле,
- частые кровотечения и кровоизлияния,
- отечность тканей и артралгия,
- абдоминальная боль,
- бледность кожи,
- гепатоспленомегалия,
- плетора (“полнокровие”),
- лихорадка.
Это общая симптоматика, возникающая при любой форме МПЗ. Существуют также специфические проявления, характерные для каждой из них.
-
Признаки, типичные для полицитемии: гепатомегалия и спленомегалия, гиперемия кожи, гипертензия, ночная потливость, головная боль, кожный зуд, диплопия, нечеткость зрения, онемение и жжение в ступнях, распирание и тяжесть в левом подреберье.


картина крови при тромбоцитемии

общая клиника лейкозов
Диагностика
Симптоматика МПЗ — основание для назначения пациенту диагностических процедур, позволяющих подтвердить или опровергнуть наличие процесса, а также выяснить, в какой именно форме протекает патология органов кроветворения.
Обследование начинают с опроса и сбора анамнеза. Врачи уточняют, какой образ жизни ведет больной, имеет ли пагубные пристрастия, какие заболевания перенес и чем лечился. Осмотр пациента – определение общего состояния и выявление признаков, которые обычно отсутствуют у здоровых людей.

Лабораторная диагностика МПЗ заключается в проведении целого ряда исследований и испытаний:
- Гемограмма — подсчет лейкоцитарной формулы, определение количества эритроцитов, тромбоцитов, уровня гемоглобина, гематокрит.
- Микроскопия мазка периферической крови — обнаружение бластных форм.
- БАК — определение функционального состояния печени и других внутренних органов.
- Миелограмма – результат микроскопии мазка пунктата костного мозга, отражающий качественный и количественный состав ядросодержащих клеток миелоидной ткани.

пункция КМ для миелограммы
Помимо лабораторной диагностики для постановки диагноза необходимы результаты инструментальных исследований. Больным проводят УЗИ брюшной полости для определения степени гепатоспленомегалии. В диагностически сложных случаях их направляют на томографическое исследование.
Лечение
Онкогематологи назначают лечение своим больным по результатам диагностических исследований. Существуют стандартные терапевтические методики, которые применяют при различных видах МПЗ. Если у пациента обнаружена начальная стадия процесса, когда еще отсутствуют клинические признаки, за ним устанавливают динамическое наблюдение. При появлении первых признаков патологии переходят непосредственно к лечению.

Каждому больному подбирается индивидуальная лечебная методика в соответствии с его состоянием и степенью выраженности имеющихся нарушений.

трасплантация КМ – наиболее радикальная, но и потенциально действенная методика при удачном исходе
После проведения полного лечебного курса наступает период реабилитации. Больной должен находится под постоянным наблюдением доктора и строго выполнять все его предписания, позволяющие организму быстрее восстановиться.
- правильное, сбалансированное питание с ограничением жирных, соленых, острых блюд и полным исключением алкоголя, курения;
- долгие пешие прогулки на свежем воздухе, желательно около водоема;
- исключение чрезмерного физического перенапряжения;
- соблюдение режима дня – полноценный сон, чередование труда и отдыха.
Миелопролиферативное заболевание — рецидивирующий процесс, способный обостриться в любое время. Именно поэтому всем пациентам необходимо регулярно посещать лечащего врача и проходить диагностические исследования с профилактической целью.
Прогноз МПЗ считается благоприятным только в случае успешной трансплантации костного мозга, которая разрешена не всем больным. Хронические формы переносятся легче острых. Продолжительность жизни пациентов в этом случае составляет 5–7 лет при условии получения комплексной терапии. Если у больных обнаружены метастазы, прогноз становится неутешительным — они погибают в течение 6 месяцев.
Видео: лекция об опыте лечения ХМПЗ
Миелопролиферативные заболевания, причины, симптомы, диагностика которых будут рассмотрены далее, представляют собой группу состояний, на фоне которых в костном мозге отмечается повышенная выработка тромбоцитов, лейкоцитов либо эритроцитов. Всего существует шесть типов патологий.
Общие сведения
Костный мозг в норме осуществляет выработку стволовых (незрелых) клеток. Спустя время они созревают, становятся полноценными. Стволовая клетка может являться исходной для образования двух типов элементов: клеток лимфоидного и миелоидного ряда. Незрелые клетки являются материалом для формирования лейкоцитов. Из элементов миелоидного ряда образуются:
- Эритроциты. Они транспортируют кислород и прочие питательные соединения к органам и тканям.
- Лейкоциты. Эти элементы отвечают за противостояние инфекционным и прочим патологиям.
- Тромбоциты. Эти клетки предотвращают кровотечения, формируют сгустки.
Перед трансформацией в эритроциты, лейкоциты либо тромбоциты стволовой клетке нужно пройти несколько стадий. Если присутствует миелопролиферативное заболевание, то из большого количества исходного материала формируется 1 или более типов форменных клеток. Обычно патология прогрессирует достаточно медленно, по мере повышения избытка элементов крови.
Классификация
Тип, который может иметь миелопролиферативное заболевание, зависит от количества эритроцитов, тромбоцитов или лейкоцитов. В некоторых случаях в организме отмечается избыток элементов более одного вида. Патологии разделяются на:
- Хроническую нейтрофильную лейкемию.
- Истинную полицитемию.
- Хроническую миелогенную лейкемию.
- Эссенциальную тромбоцитопению.
- Идиопатический (хронический) миелофиброз.
- Эозинофильную лейкемию.
Стадии патологий
Хроническое миелопролиферативное заболевание может трансформироваться в острую лейкемию. Это состояние характеризуется переизбытком лейкоцитов. Хроническое миелопролиферативное заболевание не имеет определенной схемы стадирования. Терапевтические мероприятия будут зависеть от типа патологии. Что касается путей распространения, то миелопролиферативное заболевание может развиваться одним из трех способов:
- Прорастанием в другие ткани. При этом злокачественное новообразование распространяется в окружающие здоровые сегменты, поражая их.
- Лимфогенным путем. Миелопролиферативное заболевание может проникать в лимфатическую систему и по ее сосудам распространяться по остальным тканям и органам.
- Гематогенным путем. Клетки злокачественного новообразования проникают в капилляры и вены, питающие ткани и органы.
Когда происходит распространение опухолевых клеток, вероятно формирование нового (вторичного) новообразования. Этот процесс именуется метастазированием. Вторичные, как и первичные новообразования, относят к одному типу злокачественной опухоли. К примеру, имеет место распространение лейкемических клеток в мозг. В нем обнаруживаются опухолевые элементы. Они относятся к лейкемии, а не к раку мозга.

Признаки патологии
Как проявляется миелопролиферативное заболевание? Симптомы патологии следующие:
- Потеря веса, анорексия.
- Быстрая утомляемость.
- Дискомфорт в области желудка и ощущение быстрого насыщения едой. Последнее спровоцировано увеличением селезенки (сплентомегалией).
- Предрасположенность к кровотечениям, синякам или проявления тромбозов.
- Нарушение сознания.
- Боль в суставах, отечность, спровоцированные подагрическим артритом.
- Звон в ушах.
- Болезненность в левом верхнем квадранте живота и левом плече, являющаяся следствием воспалительного процесса либо инфаркта селезенки.
Обследование
Миелопролиферативное заболевание крови выявляется на основании результатов лабораторных исследований. В обследование входят следующие мероприятия:
- Осмотр пациента. В данном случае специалист определяет общее состояние, выявляет признаки патологи (припухлости, к примеру), а также проявления, не отмечающиеся у здорового человека. Врач также расспрашивает пациента об образе жизни, перенесенных заболеваниях, вредных привычках, назначавшемся лечении.
- Развернутый ОАК. Забор крови осуществляется для определения:
- количества тромбоцитов и эритроцитов;
- соотношения и числа лейкоцитов;
- уровня гемоглобина;
- объема, который занимают эритроциты.
- Аспирация и биопсия костного мозга. В ходе процедуры полую толстую иглу вводят в грудину либо подвздошную кость. Эти манипуляции позволяют взять образцы костного мозга и ткани, а также крови. Материал изучается под микроскопом на предмет присутствия в нем патологических элементов.
- Цитогенетический анализ. Эта процедура позволяет выявить изменения в хромосомах.
Хроническое миелопролиферативное заболевание: лечение
На сегодняшний день существует несколько методов терапии патологии. Тот или иной вариант выбирается в зависимости от состояния пациента и проявлений, которые сопровождают миелопролиферативное заболевание. Лечение может назначаться стандартное – проверенное практикой, или экспериментальное. Второй вариант представляет собой исследование с применением тех или иных новых средств.
Флеботомия
Эта процедура представляет собой взятие крови из вены. Материал после этого отправляют на биохимический либо общий анализ. В некоторых случаях флеботомия назначается пациентам, которым диагностировано миелопролиферативное заболевание. Лечение в данном случае направлено на уменьшение количества эритроцитов.
Аферез тромбоцитов
Этот метод аналогичен предыдущему. Разница в том, что здесь осуществляется устранение лишних тромбоцитов при помощи специального оборудования. У пациента берется кровь, которую пропускают по сепаратору. Он задерживает тромбоциты. "Очищенная" кровь возвращается пациенту.
Трансфузия
Эта процедура представляет собой переливание крови. В данном случае происходит замещение одних элементов другими. В частности, пациент вместо своих разрушенных и поврежденных клеток получает трансфузию лейкоцитов, эритроцитов и тромбоцитов.

Химиотерапия
Этот метод предполагает применение цитостатических препаратов. Их действие направлено на уничтожение клеток опухоли либо замедление роста новообразования. При пероральном, внутривенном или внутримышечном применении лекарств, активные их компоненты проникают в системный кровоток, уничтожая патологические элементы. Такая химиотерапия называется системной. Регионарная методика представляет собой введение средств в спинномозговой канал, пораженный орган либо полость организма непосредственно.
Лучевая терапия
Лечение осуществляется с использованием рентгеновского или другого излучения высокой частоты. Лучевая терапия позволяет добиться абсолютного устранения опухолевых клеток и замедления роста новообразования. В практике применяется два вида этого лечения. Внешняя терапия излучением представляет собой воздействие от аппарата, находящегося рядом с пациентом. При внутреннем способе осуществляется наполнение радиоактивными веществами иголок, катетеров, трубок, которые впоследствии вводятся непосредственно в опухоль либо в ткани, расположенные около нее. Какой метод будет применяться специалистом, зависит от степени злокачественности процесса. Пациентам, которым диагностировано миелопролиферативное заболевание крови, облучают, как правило, зону селезенки.

Химиотерапия с трансплантацией клеток
Этот метод лечения заключается в применении препаратов в высоких дозах и замещении пораженных противоопухолевым воздействием клеток новыми. Незрелые элементы получают от донора либо самого пациента и замораживают. После окончания химиотерапии, в организм внедряется сохраненный материал. Нововведенные клетки начинают созревать и активизируют формирование новых элементов крови.
Восстановительный период
После проведения лечения пациент должен регулярно посещать врача. Для оценки эффективности терапии может требоваться проведение ряда процедур, использованных ранее перед назначением. В соответствии с полученными результатами принимается решение о продолжении, завершении либо смене схемы лечения. Некоторые обследования следует повторять регулярно даже после завершения терапевтического курса. Они позволяют оценить результативность мероприятий и вовремя выявить рецидив.
Читайте также:


