При переломе кости с захождением отломков на рентгенограмме выявляется
Рентгенологическое исследование является важной и обязательной составной частью клинического исследования при любых травматических повреждениях костно-суставного аппарата. Недопустимо, в частности, в сомнительных или спорных случаях при подозрении на перелом на основании одних только клинических данных отрицать наличие перелома. Методически правильное и целенаправленное рентгенологическое исследование позволяет с необходимой достоверностью установить локализацию и протяженность перелома, вид перелома, определить количество отломков и характер их смещения, установить внесуставной или внутрисуставной характер перелома, а также наличие или отсутствие вывихов и подвывихов, осложняющих течение перелома. В ряде случаев только рентгенологическое исследование дает возможность на основании характерных признаков (деформация кости, костная мозоль) установить ретроспективно диагноз перелома. В процессе лечения перелома рентгенологическим исследованием устанавливают результаты репозиции отломков (при наличии смещения) и наблюдают за развитием костной мозоли и заживлением перелома.
Рентгенограмма, произведенная в одной только проекции, как правило, дает недостаточное, а иногда и неверное представление о характере перелома. При рентгенодиагностике перелома трубчатых костей, костей черепа, позвоночника необходимо иметь, как минимум, две рентгенограммы, произведенные в двух взаимно перпендикулярных проекциях. В отдельных случаях при распознавании переломов костей, имеющих сложную конфигурацию или не поддающихся исследованию в двух взаимно перпендикулярных проекциях (ключица, лопатка, отдельные участки ребер, позвоночника, таза, челюсти, тазобедренный и плечевой суставы), приходится пользоваться специальными проекциями-укладками (см. Рентгенодиагностика, проекции в рентгенодиагностике).
При рентгенологическом исследовании переломов длинных трубчатых костей следует добиваться, чтобы главная линия перелома находилась в центре рентгеновской пленки, а один из отломков, желательно более длинный, соответствующий оси конечности, располагался в плоскости, параллельной пленке. Кассета с пленкой должна быть достаточных размеров, для того чтобы на снимках получили отображение наряду с поврежденной костью и смежные суставы; это позволяет избежать просмотра множественного перелома и внутрисуставных повреждений. Рентгенограммы должны быть достаточно резкими и контрастными, с четкой структурой кости, что при переломе затрудняется из-за влияния так называемой динамической нерезкости, зависящей от непроизвольных движений поврежденного органа в результате усиленных мышечных сокращений, связанных с болевыми ощущениями, исходящими из зоны повреждения. Чтобы по возможности избежать влияния динамической нерезкости, следует мягко, но надежно фиксировать объект съемки мешками с песком и применять при рентгенографии короткие выдержки.
В редких случаях приходится прибегать к томографии (см.), которая показана при небольших, трудно поддающихся выявлению травмах черепа, позвоночника и перелома мелких костей запястья и стопы. Применение томографии показано также при необходимости произвести рентгенологическое исследование конечности после наложения гипсовой повязки, если снятие последней почему-либо нежелательно.
Основными рентгенологическими признаками перелома являются: линия перелома, представляющая на рентгенограмме линейное изображение плоскости перелома и смещение отломков — признак, исключающий необходимость дифференциальной диагностики.
При переломе костей без смещения отломков на рентгенограмме определяется более или менее узкая полоска просветления, соответствующая плоскости перелома — линия перелома, которая, прерывая костную структуру, проходит через корковый и губчатый слои кости, но наиболее отчетливо прослеживается в корковом веществе. Края линии перелома обычно неровные, а направление ее различно в зависимости от вида перелома. При неполных переломах — трещинах (рис. 14, 1, 2), чаще встречающихся в плоских костях, линия перелома не достигает противоположного края кости, а, постепенно суживаясь, теряется в структуре неповрежденного костного вещества.
Иногда трещины и переломы без смещения отломков непосредственно после травмы выявляются настолько неотчетливо, что увидеть их удается только при очень тщательном анализе рентгенограммы (или томограммы) и то при помощи лупы. В этих случаях при наличии клинических данных, указывающих на перелом, рекомендуется произвести повторную рентгенографию через 5—10 дней. За это время происходит частичное рассасывание некротизированного костного вещества в зоне повреждения и линия перелома становится более отчетливой.
При дифференциальной диагностике линию перелома следует отличать от сосудистых каналов, имеющихся почти в каждой кости, от лоозеровских зон перестройки кости, имеющих характерный вид и локализацию (см. Лоозера зоны перестройки), от так называемого тангенциального эффекта — рентгенооптического явления, возникающего вследствие наложения контуров костей одного на другой (рис. 15 и 16), и от других линейных теней некостного происхождения, а иногда теней артефициального характера. Во всех случаях дифференциальная диагностика переломов должна исходить из клинических данных, знания основ рентгеноанатомии костного скелета и рентгеновской семиотики.
В зависимости от плоскости перелома различают: поперечный, косой, продольный и спиральный переломы (рис. 14, 3—6). Комбинацию продольного и поперечного переломов обозначают как Т-образный перелом, двух косых — как V-образный перелом, двух косых и продольного — как Y-образный перелом.
По характеру смещения отломков различают: угловое, боковое, продольное — с захождением и расхождением отломков, с вклинением отломков — так называемый вколоченный перелом (рис. 14, 7—9), а также смещение по периферии (с поворотом по окружности).
Сложность и многообразие рентгенологической картины при переломах костей, частые, нередко причудливые комбинации плоскостей перелома и характера смещения отломков убеждают в том, что при лечении переломов, особенно сложных, лечащий врач должен иметь перед собой наряду с подробным описанием данных рентгенологического исследования оригинальные рентгенограммы или их копии.
Важное значение имеет рентгенологическое исследование при травматических повреждениях позвоночника. Наиболее частыми являются компрессионные и компрессионно-отрывные переломы тел позвонков. Особенностью компрессионных переломов тел позвонков является характерная клиновидная деформация поврежденного позвонка и усиление тени костного вещества, особенно вдоль краниальной площадки тела в результате компрессии. Вариантом компрессионного перелома считают также так называемую травматическую хрящевую грыжу, возникающую в результате внедрения хрящевого диска в краниальную площадку тела, обычно у переднего его края. Существенное отличие между компрессионным переломом и травматической хрящевой грыжей состоит в том, что первый в дальнейшем протекает без существенных изменений основной рентгенологической картины, в то время как хрящевая грыжа, проявляясь вначале лишь незначительным сужением рентгеновской межпозвонковой щели (диска), в последующем принимает характерный вид (ограниченное вдавление на контуре тела со склеротическим ободком вокруг пролабировавшего диска).
Известные трудности могут возникнуть при рентгенодиагностике эпифизеолиза, представляющего разновидность внутрисуставного перелома, при котором линия перелома проходит через ростковый эпифизарный хрящ. Рентгенологическое распознавание эпифизеолиза возможно лишь в том возрасте, когда появляются ядра окостенения и при условии смещения при переломе ядра окостенения относительно метафиза.
Рентгенологическая картина заживления переломов. В начале развития первичная соединительнотканная, или провизорная, мозоль, как и остеоидная мозоль, еще не содержит солей извести и поэтому на рентгенограмме не обнаруживается. Лишь иногда на фоне окружающих кость мягких тканей удается различить более или менее плотную тень остеоидной мозоли, что, однако, еще не дает оснований для достоверного распознавания мозоли.
Одновременно на рентгенограммах отчетливо выявляются расширение щели, соответствующей линии перелома, и остеопороз поврежденной кости, особенно заметный на концах костных отломков. При этом мелкие костные отломки постепенно полностью рассасываются, а более крупные разрыхляются и окружаются остеоидной тканью и иногда ошибочно расцениваются как обызвествленные участки мозоли.
У взрослых примерно спустя 30—35 дней после перелома рентгенологически обнаруживаются первые признаки очагового, или островкового, обызвествления остеоидной мозоли. В дальнейшем происходит процесс образования массивной костной мозоли, имеющей характерную костную структуру и охватывающей в виде муфты костные отломки. Эта картина наблюдается обычно спустя 8—24 недели после перелома. Лишь при поднадкостничных переломах, надломах, трещинах, особенно у детей, процесс заживления происходит быстрее и заканчивается раньше.
Структура костной мозоли на рентгенограмме несколько грубее, чем нормальная структура кости, и представлена грубыми, несколько утолщенными костными балками, имеющими в основном направление, параллельное длиннику кости. У костных отломков костная мозоль постепенно переходит в утолщенную обызвествленную надкостницу, имеющую грубослоистое строение. Щель перелома обычно уже не видна, хотя остеопороз поврежденных костей достигает к этому времени максимального развития.
В зависимости от местоположения и происхождения различают параоссальную, периостальную и эндостальную костную мозоли. В отличие от периостальной мозоли, представленной в виде параллельно расположенных наслоений вдоль краев костных отломков (рис. 14, 10), параоссальная мозоль обычно представлена рентгенологически более массивными наслоениями, расположенными в толще мягких тканей, в некотором отдалении от костных отломков (рис. 14, 11 и 12).
Эндостальная костная мозоль по своим размерам обычно меньше, чем параоссальная и периостальная костные мозоли. Эндостальная мозоль располагается в основном у краев костных отломков и в полости костномозгового канала, приводя иногда к его заращению.
При оценке процессов консолидации перелома, по данным рентгенологического исследования, следует иметь в виду, что рентгенологические признаки заживления перелома значительно запаздывают по сравнению с критериями, принятыми в клинической практике.
Продолжительность процессов заживления и интенсивность формирования костной мозоли в значительной мере зависят от локализации перелома. В местах прикрепления мышц, межкостных мембран и связок, богатых шарпеевыми волокнами, процессы заживления происходят быстрее и сопровождаются образованием мощной костной мозоли. Массивная костная мозоль характерна также для сросшихся переломов диафизов больших трубчатых костей, окруженных рыхлой активной надкостницей и массивными мышцами. Более длительно и менее выраженно происходит процесс образования костной мозоли в местах с тонкой надкостницей, где мало представлены места прикрепления мышц и связок, например в области между средней и нижней третями голени и предплечья. Еще менее выражены признаки консолидации при переломах мелких плоских костей и особенно при внутрисуставных переломах, где при более или менее выраженных смещениях отломков заживления вообще не наступает, а развивается ложный сустав (см.).
Рис. 14 (1—6). Рентгенодиагностика переломов; 1—косая трещина проксимального метафиза большеберцовой кости и перелом малоберцовой кости; 2—трещина теменной кости; 3—поперечный перелом бедра (боковое смещение отломков); 4 — косой перелом голени; 5 — продольный внутрисуставной перелом дистального конца плечевой кости; 6 — спиральный перелом костей голени со смещением отломков по периферии (с поворотом по окружности);
Рис. 14 (7—12). Рентгенодиагностика переломов: 7 — угловое смещение отломков; 8— продольное смещение с расхождением отломков локтевой кости; 9 — вколоченный перелом лучевой кости; 10 — небольшая периостальная костная мозоль вокруг отломков костей предплечья у ребенка (отломки смещены под углом); 11 — обширная параоссальная костная мозоль при оскольчатом переломе диафиза бедра; 12 — параоссальная костная мозоль при смещении под углом отломков костей предплечья.
Рис. 15. Линейное разрежение компактного вещества III и IV пястных костей на месте перекреста их изображения.
Рис. 16. Возникновение тангенциального эффекта при наложении теней корковых слоев костей голени друг на друга: 1 — до сближения костей; 2 — при сближении костей.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Второй основной рентгенологический симптом перелома, а именно смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Строго говоря, перелом кости может стать рентгенологически определяемым только в том случае, когда налицо смещение — хотя бы самое ничтожное, в пределах долей миллиметра.
Смещение отломков есть решающий практический признак перелома, ибо смещение в пределах одной кости мыслимо лишь при нарушенной целости этой кости. Правда, смещение может иметь место и при псевдартрозе, но отличие между свежим переломом и ложным суставом с элементарной легкостью проводится анамнестически, клинически и на основании других рентгенологических признаков. Поэтому и в тех случаях, где на рентгенограмме обнаруживается несомненное смещение отломков, а сама линия перелома не видна, диагноз перелома может считаться установленным без сомнений.
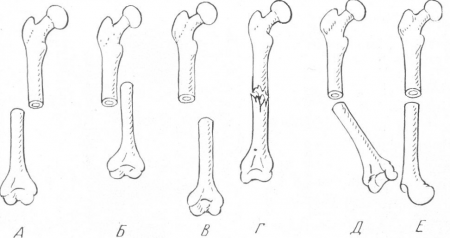
Рис. 18. Схема различных видов смещения отломков. А — боковое смещение; Б — продольное смещение с захождением отломков; В — продольное смещение с расхождением отломков; г— продольное смещение с вклинением отломков; Д — угловое смещение; Е — периферическое смещение.
Отломки могут сместиться в различных плоскостях (рис. 18), смещение может быть : А — боковое, Б, В, Г — продольное, причем в случае Б отломки могут заходить один задругой, В — расходиться и Г — вклиниться один в другой. Смещение может происходить Д — под углом (угловое смещение), и, наконец, Е — с поворотом по окружности, периферическое смещение.
Боковое смещение (рис. 18, А) происходит часто. Оно легко узнается на снимке по штыкообразному положению отломков, а при небольших степенях — по тому признаку, что прямая линия, проведенная через корковый слой одного из отломков, проходит за линию перелома либо по костномозговому каналу второго отломка — неполное боковое смещение, либо по мягким тканям, оставаясь параллельной длинной оси второго отломка — полное боковое смещение. Снимок дает правильное представление о степени бокового смещения только в том случае, когда плоскость смещения параллельна плоскости рентгеновской пленки, или, другими словами, когда центральный луч перпендикулярен к плоскости смещения. При обратных условиях небольшое боковое смещение остается просмотренным; значительное смещение еще может быть распознано, так как контуры отломка, лежащего ближе к пленке, резче, чем контуры другого отломка, стоящего ближе к аноду (рис. 19).
Рентгенологическая картина продольного смещения зависит в первую очередь от того, в каком направлении подлиннику кости смещены отломки — с расхождением, с захождением или с вклинением. Продольное смещение с захождением (рис. 18, Б) встречается довольно часто при переломах диафизов больших трубчатых костей. Рентгенологическое заключение безошибочно лишь в том случае, когда на снимке отломки лежат рядом. Если же снимок произведен в такой проекции,
что концы отломков расположены по ходу центрального луча один за другим, то их тени накладываются друг на друга, сливаются, происходит так называемая суперпозиция теней с увеличением интенсивности тени в 2 раза. Поэтому, имея перед собой один единственный подобный снимок цилиндрической кости, рентгенолог не может исключить вклинения отломков. При переломах плоских костей, например лопатки, суперпозиция отломков имеет большое диагностическое значение, так как сама линия перелома в виде просветления не видна, она дает только полоску затемнения, и смещение служит собственно единственным рентгенологическим симптомом перелома (рис. 20, 87).
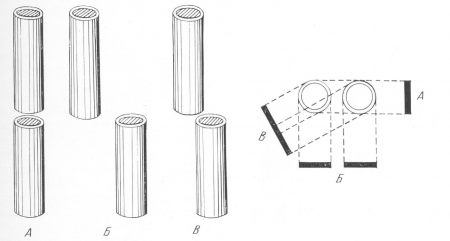
Рис. 19. Схема бокового смещения отломков в рентгеновском изображении. А — отломки смещены в плоскости, перпендикулярной к пленке; в этой проекции смещение рентгенологически не определяется; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает истинное представление о характере и степени смещения; В — промежуточное положение, неправильно ориентирующее исследователя.
Определение продольного смещения с расхождением отломков (см. рис. 18, В) — это всегда самая легкая задача для рентгенодиагностики. Этот вид смещения встречается редко, он характерен для переломов надколенной чашки, локтевого отростка локтевой кости, одного из вертелов бедра и различных костных выступов, к которым прикрепляются сильно сокращающиеся мышцы. Попадается диастаз отломков иногда и при переломах плечевой кости, где сказывается действие силы тяжести дистальной части конечности, или при применении слишком большого вытяжения. При любом обычном положении исследования рентгенограмма дает точное представление о степени смещения.
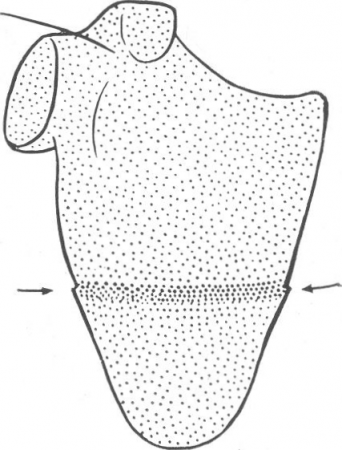
Рис. 20. Перелом лопатки. Продольное и боковое смещение с захождением отломков является единственным симптомом перелома. Линия перелома видна как полоска затемнения.
Вклиненные (вколоченные, импактированные, имплантированные) переломы (см. рис. 18, Г) встречаются главным образом близ суставных концов длинных трубчатых костей. Как правило, крепкий корковый слой диафиза врезывается в эпифизарное губчатое вещество, вызывая подчас большое разрушение костных балок. Типичные места для вклинения отломков — это шейка бедра, верхний конец плеча, дистальный эпифиз лучевой кости, проксимальный эпифиз первой пястной кости и т. д. Некоторые авторы, как, например, К. Ф. Вегнер, проводят резкую грань между „вклиненными” и „сколоченными” переломами; при вклиненном переломе один из отломков разрушен, расколот на несколько частей, при сколоченном же переломе непременным условием является шероховатая поверхность обоих отломков, вследствие чего отдельные зубцы и выступы сцепляются друг с другом, и отломки фиксированы.
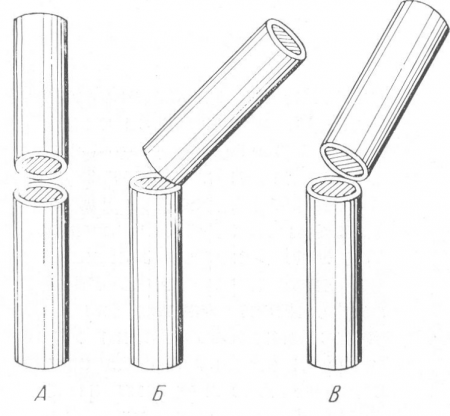
Рис. 21. Схема углового смещения отломков в рентгеновском изображении. А — отломки лежат в плоскости, перпендикулярной I? пленке; смещения не видно; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает правильное представление о характере и степени смещения; В — промежуточное положение, показывающее на рентгенограмме меньшее смещение, чем в действительности.
Вколоченные переломы могут представлять значительные трудности при клинической диагностике, так как основные симптомы перелома (подвижность в пределах кости, боли, нарушение функции, крепитация, припухлость и пр.) могут отсутствовать. Поэтому рентгенологическое исследование является здесь особенно ответственным. Рентгенодиагностика не трудна, если на снимке видна линия перелома или если имеется еще другое смещение, кроме вклинения, хотя бы и самое незначительное. Нередко, однако, линия перелома в губчатом веществе не видна, а всякое другое смещение отсутствует; в этих случаях распознавание вклиненного перелома и рентгеновыми лучами представляет нелегкую задачу. Единственным рентгенологическим симптомом вклинения может иногда служить деформация кости, как, например, варусная деформация при переломе шейки бедра.
Угловое смещение (см. рис. 18 ,Д) — это наиболее частый вид смещения, и он происходит при всевозможных переломах. Оси отломков образуют угол, величина которого колеблется в широких пределах, от нескольких градусов до почти прямого угла. Длинная ось одного из отломков, продолженная за линию перелома, при этом проходит мимо длинника другого отломка. Рентгенограмма дает истинное представление о направлении угла и о его размерах только в том случае (рис. 21), если центральный луч идет перпендикулярно к той плоскости, в которой лежат смещенные под углом отломки и которая параллельна плоскости пленки. Если же отломки лежат в плоскости центрального луча, то смещение под углом не видно совсем или же едва только намечается по одному вторичному признаку. Этот косвенный рентгенологический симптом выражается в том, что резкость контуров отломков нарастает по направлению к линии перелома, когда верхушка угла смотрит в сторону пленки, или же, наоборот, когда более резко контурируются в случае направления угла смещения вверх эпифизарные концы трубчатой кости. Таким образом, если на одном снимке определяется большое смещение под углом, а на втором снимке, произведенном в плоскости, перпендикулярной к плоскости первого снимка, углового смещения не видно совсем, то, значит, первый снимок показывает максимальную, т. е. истинную величину угла. Если же угловое смещение обнаруживается на обоих снимках, то рентгенограммы.
Если угловое смещение обнаруживается на обоих снимках, то рентгенограммы показывают промежуточную, какую-то среднюю степень смещения, и истинное смещение отломков на самом деле еще больше, чем это видно на каждой рентгенограмме в отдельности. Этот вид смещения всегда имеет важное клиническое значение, и даже небольшое угловое смещение, особенно вблизи суставов, должно быть в протоколе рентгенологического исследования подчеркнуто (рис. 22).
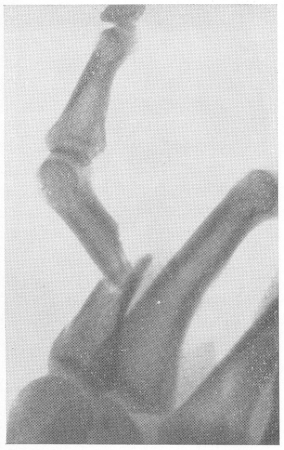
Рис. 22. Резко выраженное угловое смещение отломков при переломе диафиза основной фаланги одного из пальцев руки. Всякое угловое смещение, даже самое незначительное, требует исправления.
Смещение по периферии (рис. 18, Е), наконец, также встречается часто, почти при всех переломах конечностей, причем вокруг длинной оси конечности обычно поворачивается дистальный отломок. Таково, например, характерное периферическое смещение при переломах диафиза бедра, когда надколенник и передний конец стопы смотрят наружу, и поэтому по одному виду нижних конечностей на носилках под одеялом опытный травматолог правильно оценит положение. Рентгенодиагностика этого вида смещения является простым делом в том случае, если на снимке видны оба эпифизарных конца длинной трубчатой кости с характерными опознавательными образованиями; поворот кости обнаруживается по косому или боковому рисунку одного суставного конца кости при неизмененной картине другого эпифиза. Вообще, смещение по периферии легче узнать, если линия перелома находится вблизи сустава. Просматривается же этот, наиболее трудный для рентгенологического исследования вид смещения в том случае, если снимок произведен на небольшой пленке, захватывающей только небольшую область перелома, в особенности же если переломана трубчатая цилиндрическая кость. Поэтому в принципе прав Г. А. Зедгенидзе, когда он выставляет требование всегда производить рентгенологическое исследование при переломах костей так, чтобы на снимках были захвачены обязательно оба соседних с переломом сустава и прилегающие к ним кости, т. е. когда он распространяет на рентгенологическое исследование общеизвестный принцип фиксации отломков при их лечении. Периферическое смещение и степень его определяются клинически и проще и точнее, чем рентгенологически.
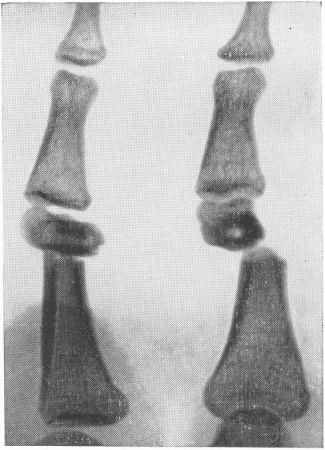
Рис. 23. Т-образное смещение отломков при поперечном переломе диафиза основной фаланги пальца руки.
Практически смещение отломков происходит при переломах не в одной плоскости, а в нескольких, т. е. имеется комбинация различных только что описанных элементарных видов смещения. Так, например, продольное смещение с захождением отломков невозможно без бокового смещения. При переломе диафиза может одновременно быть и боковое, и угловое, и продольное, и периферическое смещение отломков. Примером значительного комбинированного смещения может служить Т-образное смещение, когда один из отломков „сидит верхом”, т. е. своим корковым слоем упирается в конец другого отломка (рис. 23). Для типичных переломов в определенных местах костей в зависимости от механизма происхождения перелома и натяжения мышц, как известно, типичным является и характер смещения. Наиболее резкие смещения отломков наблюдаются при огнестрельных переломах. При описании смещения в заключении в каждом отдельном случае лучше не следует пользоваться словами „большое”, „небольшое”, „значительное” и пр.; здесь в особенности подобные выражения слишком субъективны и ведут к недоразумениям, поэтому необходимо давать точные цифры — число градусов, измеренное простым гониометром при угловом смещении, сантиметры и миллиметры при других видах, а также, само собой разумеется, направление смещения (в анатомических выражениях — дистально, в латеральном направлении и т. д.).
Для правильной оценки смещения отломков с клинических позиций голая рентгенологическая характеристика совершенно недостаточна. Рентгенолог должен вкладывать и в это дело, как во всех областях клинической рентгенодиагностики, компетентное знание клиники травматических повреждений. Ведь некоторые, совсем небольшие смещения при одних переломах могут давать очень плохие клинические исходы и поэтому обязательно требуют немедленного исправления, между тем как при других переломах грубые и бросающиеся в глаза смещения отломков относительно безразличны для будущей функции, поэтому вполне терпимы и исправлению совсем не подлежат.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

- Признаки перелома на рентгеновском снимке
- Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
- Визуализация перелома костей черепа на рентгенограмме
- Как выглядят переломы верхних конечностей на рентгенограмме
- Рентгенография переломов нижних конечностей
- Переломы позвоночника на рентгенограммах
- Частота проведения рентгенологического обследования при переломах
- Нужно ли снимать гипс перед рентгенографией
- В каких еще случаях может понадобиться рентгенография костей
- Травматология – рентгенограммы 2 часть: Видео
Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.

Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.

При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.

Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса. 
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Читайте также:


