Применение гормонов при лечении суставов
Гормоны при артрите – были и остаются одной из основных лекарственных групп, применяемых для лечения суставных болезней.

Они отличаются быстрым началом действия, мощными противовоспалительными свойствами, по эффективности превышающими любое нестероидное противовоспалительное средство. Однако глюкокортикоиды имеют немало побочных действий и назначаются лишь при развитии синовита или если двухнедельное применение НПВС не принесло положительных результатов.
Роль гормональных препаратов
Сложно переоценить роль стероидных гормональных средств в лечении суставных патологий, особенно ревматических. Однако многие пациенты и даже специалисты неоднозначно относятся к глюкокортикоидам.
Кто-то готов принимать их пожизненно, лишь бы снять невыносимый болевой синдром, другие наотрез отказываются использовать гормональные препараты при артрите, опасаясь развития побочных действий. Оба подхода ошибочны!
В благоприятных условиях и при грамотном подходе, гормональное лечение артрита показывает хорошие результаты. Хотя в некоторых случаях их применение нецелесообразно. Внутрисуставное введение глюкокортикоидов показано при следующих состояниях:
- Ревматоидный артрит у взрослых и детей.
- Подагра.
- Остеоартроз.
- Острый травматический артрит.
- Псориатический артрит.
- Реактивные артриты.
- Периартрит плечевого сочленения.
- Болезнь Бехтерева.
- Синовит коленного сочленения, образовавшийся после пластики противоположного тазобедренного сустава.
Иммуносупрессивные и противовоспалительные свойства глюкокортикоидов обеспечивают быстрое клиническое улучшение – через несколько часов после укола в сустав, внутримышечного или внутривенного введения.
Есть данные о способности гормонов подавлять эрозивные процессы в сочленениях, при условии длительной терапии низкими дозировками, а также их положительного воздействия на качество жизни пациента.
Воздействие гормональных препаратов на организм

- Нарушают синтез медиаторов воспаления и быстро снимают воспалительный процесс.
- Снимают аллергическую реакцию, регулируют активность иммунной системы, что особенно важно при артритах с аутоиммунной природой.
И в то же самое время:
Из перечисленного видно, что терапия гормональными лекарствами сопровождается множеством побочных эффектов. Поскольку каждый отдельный препарат требует серьёзного мониторинга, от самолечения следует отказаться и проконсультироваться со специалистом.
Список препаратов
Если у пациента диагностирован ревматоидный артрит, гормональная терапия неизбежна. Кортикостероиды применяются системно (перорально, внутримышечно, внутривенно) или локально, как правило, путём внутрисуставного введения.

Форму и дозировку определяет лечащий врач, отталкиваясь от диагноза, индивидуальных особенностей пациента. Нужно принимать гормоны с осторожностью, если присутствуют следующие состояния:
- Язва желудка, 12-перстной кишки.
- Сахарный диабет.
- Остеопороз.
- Расстройства психики.
- Эпилепсия.
- Тяжёлая степень сердечной недостаточности.
- Беременность.
- Лактация.
- Возраст до 16 лет.
- Выраженная артериальная гипертензия.
От внутрисуставного введения лучше воздержаться, если имеется:
- Воспалительный процесс инфекционной природы.
- Тяжёлая степень околосуставного остеопороза.
- Не поддающаяся коррекции деформация сочленения или выраженное повреждение костной ткани.
- Нарушение свёртываемости крови.
Широко применяется для лечения суставных болезней с аутоиммунной природой. При длительном приёме больших доз препарата, увеличивается вероятность передозировки. Это приводит к развитию побочных эффектов. В некоторых случаях Преднизолон незаменим, а в некоторых может спасти от летального исхода. Для лечения взрослых и детей используют разные лекарственные формы.
Этот препарат применяется для устранения воспаления, болевого синдрома. Занимает особое место в терапии заболеваний опорно-двигательного аппарата, поскольку оказывает комплексное целебное воздействие на суставные структуры.
Применяют Дексаметазон исключительно с разрешения специалиста. Внутривенное введение назначают лишь в экстренных случаях, когда пациенту необходима срочная медицинская помощь. Дозировку определяет лечащий врач.
Противовоспалительный эффект медленный, но более длительный, чем у водорастворимых средств. Максимальная концентрация достигается в течение суток и длится несколько дней или недель.
При лечении суставных патологий применяется для внутримышечного и внутрисуставного введения. Резкий уход от гидрокортизоновой терапии вызывает патологии коры надпочечников.
Применяется в виде внутрисуставной, внутримышечной инъекции, таблеток или наружных средств (мазь, крем). Обладает высоким противовоспалительным свойством. Эффективен при терапии ревматических заболеваний. Не задерживает натрий и жидкость в организме, не повышает давление. Назначается взрослым и подросткам старше 16 лет.
Останавливает воспаление и разрушительные процессы в суставах, налаживает работу иммунной системы. Средство в 5 раз мощнее Гидрокортизона. Регулирует обменные процессы. Назначается при тяжёлых ревматических патологиях, реактивных артритах.

Длительное использование Метилпреднизолона в детском возрасте может повлечь задержку роста. При инъекционном введении может возникнуть чувство жжения, боли. При резкой отмене препарата может появиться суставная, мышечная боль, повысится температура тела.
Синтетический кортикостероид отличается выраженным противовоспалительным свойством, воздействуя на все фазы воспалительного процесса. При инъекционном введении действующее вещество быстро всасывается. Это позволяет добиться мгновенного, но кратковременного эффекта. Попадая в организм, усиливает концентрацию эстрогенов и действие гормональных контрацептивов. Детям в период активного роста назначают по абсолютным показаниям.
Как обойтись без гормонов
Воспалительные заболевания суставов сопровождаются болями, для снятия которых назначают гормональные препараты. Всё больше пациентов отказываются от применения глюкокортикоидов. И всё чаще, на приёме у ревматолога звучит вопрос: как уйти от гормонов при ревматоидном артрите?
Достойной альтернативой гормональному лечению является плазмолифтинг. В полость повреждённого сочленения вводится собственная плазма больного, предварительно обогащённая тромбоцитами. Основные эффекты плазмотерапии:
- Развитие новых сосудов.
- Снятие боли, отёчности и других проявлений воспалительного процесса.
- Укрепление местного иммунитета.
- Активизация восстановительных процессов.
- Стимуляция выработки коллагена.
- Улучшение питания околосуставных тканей.

Плазмолифтинг с лёгкостью заменяет дорогостоящие гормоны. При этом не страдают внутренние органы или иммунная система.
Отзывы
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
Аркадий 61 год: два года назад у меня диагностировали ревматоидный артрит и назначили лечение. Но лекарства не помогали снять боль в руках и ногах. Доктор назначил гидрокортизоновую мазь. Уже после первого применения боль отпустила, и я смог спокойно пошевелить пальцами.
Суставы имеют свойство снашиваться с возрастом, выдерживать перенагрузки при занятиях спортом, принимать на себя удар при течении какой-то болезни. Из-за этого суставные поверхности требуют дополнительной поддержки извне. Чаще всего в целях восстановления и поддержания деятельности суставов используются лекарственные препараты.
Для восстановления и лечения суставов используются препараты из разных групп. Между собой они отличаются механизмом действия и в целом задачей, которую они выполняют.
Показания к использованию препаратов

Использовать средства для суставов пациенты обычно начинают при появлении симптомов патологических процессов в хрящевых тканях. Основными показаниями к использованию лекарственных препаратов являются:
- Артроз — хроническая болезнь, которая приводит к стачиванию суставных поверхностей и хрящей, в результате чего подвижность в суставе снижается;
- Артрит — воспалительная болезнь суставов, которая, в зависимости от специфики, может иметь разные формы;
- Бурсит — воспаление суставной сумки (бурсы);
- Остеомиелит — воспаление всех костных структур;
- Травмы сустава и растяжение связок — приводят к нарушению целости тканей, воспалений.
Среди других причин артралгий и остальных неприятных симптомов можно выделить грипп и васкулит (воспаление и разрушение сосудистых стенок). Конечно, заниматься подбором медикаментозного комплекса должен исключительно врач. Это может быть ортопед, кардиолог, ревматолог или травматолог.
Нестероидные противовоспалительные средства
НПВС назначают при многих заболеваниях суставов. Чаще всего это артрит (в особенности подагра), остеомиелит, бурсит, артроз, ревматизм. Нестероидные противовоспалительные средства выпускаются в нескольких фармакологических формах:
- Таблетки;
- Уколы;
- Местные средства.
На рынке представлены НПВС с разными действующими компонентами. Это могут быть:
- Диклофенак;
- Индометацин;
- Ацетилсалициловая кислота;
Часто назначение нестероидных противовоспалительных средств обусловлено их широким спектром действия.
Они одновременно оказывают на пораженный сустав сразу несколько эффектов:
- Жаропонижающий;
- Противовоспалительный;
- Обезболивающий.
Противовоспалительный эффект достигается путем блокирования стимуляторов воспалительного процесса. Такими стимуляторами являются простагландины. Из-за устранения воспалительного очага гаснут и все сопутствующие симптомы (отек, скованность в подвижности сустава, локальная гипертермия, болезненность).
Большинство НПВС дают выраженный противовоспалительный эффект, однако препараты на основе ибупрофена по действенности значительно отстают.
Обезболивающий эффект выраженнее и устойчивее всего у лекарств с диклофенаком, кетопрофеном, лорноксикамом. Их действие на сустав сохраняется от 6 до 8 часов и действуют они даже при средне- и высокоинтенсивной боли. В течение 2-3 часов обезболивают средства с аспирином, напроксеном. Они подходят только при легкой боли и дискомфорте.
Эффективнее всего работают нестероидные противовоспалительные средства в уколах. После них идут таблетки, местные мази и гели расположены на последнем месте. Однако стоит отметить, что местные препараты являются самыми безопасными, так как не проникают в кровь.
Основным недостатком данных препаратов в форме таблеток или уколов является большое количество побочных реакций и ограничений по использованию. Использовать НПВС запрещено в случае:
![]()
Эрозивно-язвенных болезнях кишечника;- Патологиях печени и почек;
- Беременности;
- Цитопении;
- Индивидуальной непереносимости составляющих препарата.
Стоит отметить, что препараты на основе индометацина и фенилбутазона могут нарушать способность к концентрации, поэтому их нельзя амбулаторно потреблять пациентам, работающим на потенциально-опасной работе.
Длительное лечение нестероидными противовоспалительными средствами чревато развитием разных осложнений или обострением текущих болезней. Особенно часто наблюдаются негативные реакции со стороны ЖКТ, сердечно-сосудистой системы, почек и печени.
Миорелаксанты
Суть действия миорелаксантов основывается на снятии спазма в поперечнополосатых мышцах, окружающих сустав. Такой эффект достигается за счет угнетения некоторых структур в центральной или периферической нервной системе, отвечающих за тонус в мышечных структурах. За счет снятия спазма сустав и все близлежащие структуры перестают сдавливаться. К ним начинает поступать больше крови, с которой в него приносятся питательные вещества и кислород. К тому же нормализация обменных процессов способствует выведению из сустава минеральных и солевых отложений.
Чаще всего использование миорелаксантов практикуется при артрозе. Эффективность препаратов отмечается даже на 2 и 3 этапах артроза. Такие лекарства редко используются изолированно, чаще всего ими дополняют назначаемый пациенту медикаментозный комплекс.
Для снятия мышечного спазма пациентам назначают лекарства с такими действующими веществами:
-
С действием на центральную нервную систему: толперизон (Мидокалм), лидокаин, хлорзоксазон, тизанидин (Сирдалуд, Тизалуд), баклофен (Лиорезал, Баклосан);
Миорелаксанты способны вызывать привыкание, увеличение массы тела и ряд других побочных эффектов. По этой причине лечение ими никогда не бывает длительным.
Противоревматические лекарства
Используются чаще всего при дегенеративно-дистрофических поражениях суставов. Основные цели таких лекарств:
- Уменьшение воспалительного процесса;
- Снятие болевого симптома;
- Смягчение и торможение патологического процесса (деструкция костей и другие подобные поражения).
Эффективность таких препаратов связывается с их специфической противовоспалительной и иммуносупрессивной активностью. При этом, в сравнении с нестероидными и стероидными противовоспалительными средствами, они не эффективны в борьбе с воспалениями, которые имеют аутоиммунный механизм.
Распространенные антиревматоидные препараты:
-
Иммуносупрессивные: Ремикейд, Арава, Декарис, Пури-Нетол, Сандиммун Неорал;
Недостатком противоревматических средств является длительное получения эффекта. Чтоб они повлияли на сустав, нужно пройти несколько лечебных курса.
Стероидные гормоны

По своему действию препараты со стероидными гормонами частично схожи с НПВС, но они обладают более выраженным и мощным эффектом. Попадая в организм они действуют мгновенно, именно поэтому их используют в тяжелых и шоковых случаях.
Данные лекарственные средства воздействуют на гормональном уровне на надпочечники и стимулируют их вырабатывать больше кортизола.
Кортизол, в свою очередь, запускает ряд биохимических реакций, в результате которых блокируются медиаторы воспалительного процесса.
Во время воспалительного процесса иммунные клетки активно синтезируют антитела против чужеродного агента (а иногда и против собственных клеток организма). Кортикостероиды уменьшают активность иммунной системы, чтоб она не уничтожала дружественные структуры организма. Но когда иммунитет перестает вести себя агрессивно, страдает защитная функция организма.
Гормональные препараты
В аптеках можно приобрести стероидные средства в форме таблеток/капсул и внутрисуставных/внутримышечных инъекций. Наибольшая эффективность достигается при вводе препаратов непосредственно в сустав. Действенность препарата также зависит от вводимой дозы препарата. Необходимая дозировка зависит от стадии болезни, возраста и состояния здоровья больного. Терапия гормональными средствами — это очень серьезное лечебное мероприятие, которое должно проводится только под контролем врача.
Для лечения болезней суставов врачи назначают препараты:
- Преднизолон;
- Кортизон;
- Дексаметазон;
- Флуоциналон;
- Метилпреднизолон;
- Флуметазон.
Использовать стероидные средства нельзя при наличии инфекционных заболеваний, эрозивных поражениях кожи над суставом. Также нежелательно сочетать их с разжижающими кровь средствами. Курс лечения стероидами должен длиться максимум 3 дня (1 укол в день).
Хондропротекторы

Если болезнь суставов протекает длительное время, она почти со 100% вероятностью сопровождается дегенеративно-дистрофическими процессами в хрящевой ткани. Основной целью хондропротекторов является остановки этих патологических процессов и восстановление структуры хрящей. Лекарства выпускаются в нескольких формах:
- Инъекционные растворы;
- Средства для перорального приема;
- Местные препараты (гели, мази).
Эффективность хондропротекторов достигается за счет их действующих веществ — хондроитина и глюкозамина. Суть их действия:
Помимо этого, хондроитин способствует синтезу естественной гиалуроновой кислоты и не дает ей распадаться. Он стимулирует синтез синовиальной жидкости.
- антипротеолитический;
- антиоксидантный;
- противовоспалительный;
- антиэкссудативный.
Эффективнее всего хондропротекторы работают на ранних стадиях болезней, когда суставы не были подвержены масштабному разрушению. Если сустав был значительно съеден, то препараты уже не помогут. Также данные средства хорошо проходят для профилактики суставных патологий.
На современном фармакологическом рынке представлено очень много хондропротекторов и разобраться в ассортименте незнающему человеку будет трудно. Стоимость таких лекарств обычно кусается, поэтому перед их покупкой лучше проконсультироваться с лечащим врачом. Он сможет подсказать, какой именно препарат подойдет конкретному пациенту.
Лечение хондропротекторами обычно начинается с нескольких сеансов внутрисуставных уколов, после чего осуществляется постепенный переход к таблетированным препаратам. Среди представленных на рынке средств можно выделить:
- Артра. Производятся в США и содержат оба стандартных для хондропротектора компонента. Выпускаются упаковки с разным количеством таблеток (от 30 до 100). Стоимость колеблется в пределах 500-2000 рублей.
- Дона. Выпускаются в форме порошка для перорального приема. Делаются в Италии. Цена за пачку с 20 упаковками порошка составляет около 1300 рублей.
- Терафлекс. Еще один американский двухкомпонентный препарат. Представлен в формате крема и таблеток, производитель рекомендует использовать их вместе. Упаковка таблеток Терафлекса стоит от 500 до 2000 рублей.
На рынке также представлены пищевые добавки с глюкозамином и хондроитином. Концентрация действующих веществ в них меньше, но и стоят они дешевле. Подобную пищевую добавку следует использовать только в случае полной уверенности в качестве состава, так как биодобавки не являются лекарствами и не проходят жестких и многоэтапных проверок.
Нюансы лечения
Одним из важнейших аспектов терапии хондропротекторами является длительность лечения. Проходить его нужно повторяющимися с определенным промежутком курсами.
Необходимость регулярности лечения обусловливается тем, что регенерация сустава даже при поддержке извне проходит довольно медленно. Если патологический процесс прогрессирует, то подпитка должна быть постоянной, иначе разрушение сустава будет продолжаться.
В среднем общий курс лечения хондропротекторами составляет 1-1,5 года. В более запущенных случаях терапия может длиться до 3 лет. За такое время достигается устойчивый и пролонгированный эффект от препаратов, симптоматика патологического процесса угасает.
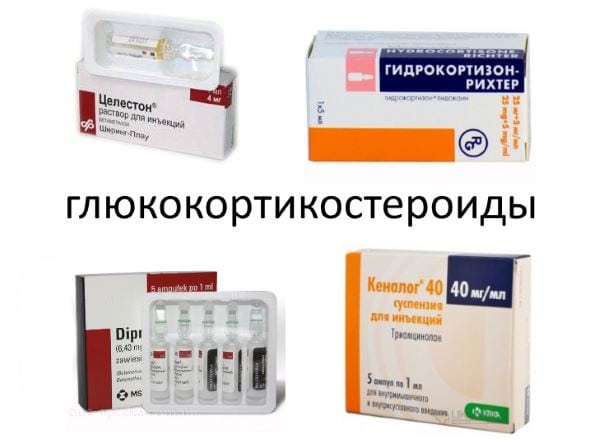
Ведущие симптомы дегенеративно-дистрофических и воспалительных патологий опорно-двигательного аппарата — острые боли, сильная отечность, тугоподвижность. Если с этими клиническими проявлениями не справляются НПВС и анальгетики, то пациентам назначаются стероидные противовоспалительные препараты для суставов (глюкокортикостероиды). Они быстро устраняют клинические проявления остеоартрозов, корректируют иммунный ответ у больных артритами.
Терапевтическая эффективность глюкокортикостероидов иногда нивелируется их выраженными побочными местными и системными реакциями. Лекарственные средства негативно воздействуют при пероральном приеме на ЖКТ, органы мочевыделения, снижают костную массу. Поэтому при назначении стероидных средства врач тщательно рассчитывает разовые и суточные дозировки.
Что такое глюкокортикостероиды
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Слаженную работу всех систем жизнедеятельности и отдельных органов обеспечивают гормоны — биологически активные вещества, вырабатывающиеся в железах внутренней секреции. Они поступают в кровеносное русло, а затем связываются с рецепторами клеток-мишеней. Гормоны регулируют различные процессы в организме человека, в том числе метаболические. Глюкокортикостероиды — аналоги гормонов, продуцируемых железистыми клетками надпочечников. Повышение или понижение их уровня в системном кровотоке серьезно ухудшает самочувствие человека, становится причиной развития патологий.

В состав стероидных противовоспалительных препаратов для лечения суставов входят активные ингредиенты, оказывающие разноплановое воздействие на организм. После внутрисуставного введения или приема таблетки снижается интенсивность болей, повышается объем движений. Глюкокортикоиды способны нормализовать микроциркуляцию и купировать острые воспалительные процессы.
Классификация
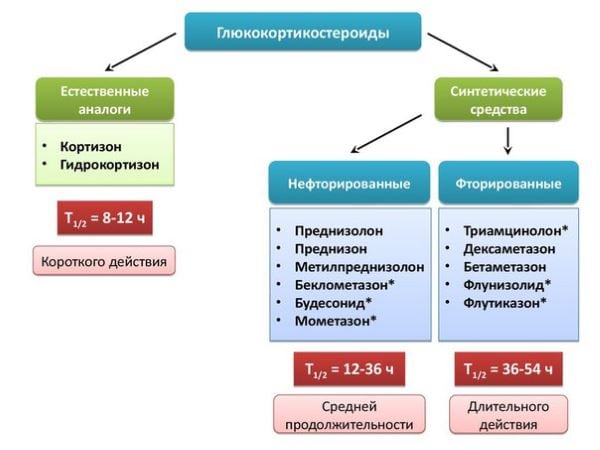
В клинико-фармакологическую группу стероидов входят препараты с основными компонентами, обладающими биологической активностью. Кортизон и Гидрокортизон относятся к глюкокортикостероидам природного происхождения. Остальные средства — их синтетические аналоги, производные гидрокортизона, полученные в результате фторирования или других химических реакций. Для искусственных стероидов характерна более высокая терапевтическая эффективность, низкая кратность применения, менее выраженные побочные реакции. В медицинской практике принята классификация гормональных препаратов в зависимости от времени их лечебного воздействия:
- период полувыведения стероидов короткого действия (кортизона, гидрокортизона) — от 8 до 12 часов. Обычно входят в состав наружных средств, редко использующихся в терапии суставных патологий. Предназначены в основном для лечения воспалительных поражений кожи. С помощью таблеток и инъекций проводится гормональная заместительная терапия при дефиците естественных гормонов в организме;
- период полувыведения стероидов средней продолжительности действия (метилпреднизолона, преднизолона, триамцинолона) — от 18 до 36 часов. Наиболее часто используются в ортопедии, ревматологии, травматологии. В несколько раз превосходят по клинической эффективности средства короткого действия, но меньше влияют на водно-электролитный баланс. Значительно реже провоцируют побочные системные реакции;
- период выведения пролонгированных стероидов (бетаметазона, дексаметазона) составляет от 36 до 54 часов. Препараты не предназначены для длительного курсового лечения из-за выраженных побочных проявлений, токсичного воздействия на организм.
Глюкокортикостероиды классифицируются и в зависимости от способа введения. Для лечения суставных патологий применяются таблетки и инъекционные препараты. Последние вводятся внутримышечно, внутривенно, в полость сустава, иногда сразу в воспаленное сухожилие. Гормональные средства выпускаются в виде лиофилизатов для приготовления растворов, суспензий. Наиболее часто в терапии дегенеративно-дистрофических и воспалительных суставных патологий используются такие стероидные препараты:
- Дексаметазон;
- Депо-Медрол;
- Триамцинолон (Кеналог);
- Гидрокортизон;
- Бетаметазон (Дипроспан, Целестон, Флостерон);
- Преднизолон.
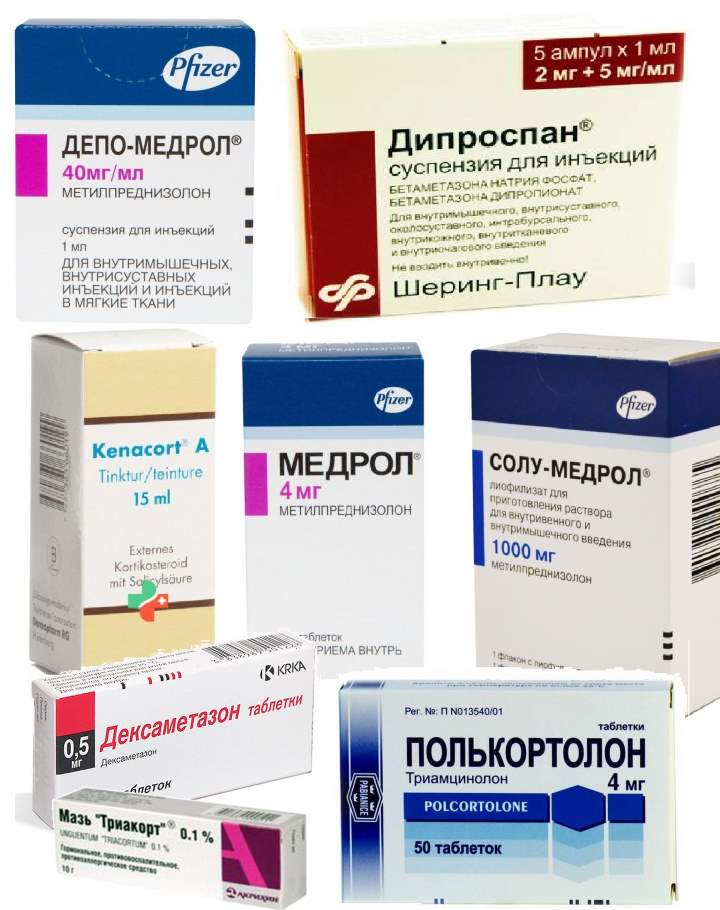
Для этих гормональных средств характерна выраженная противовоспалительная, противоаллергическая и иммунодепрессивная активность. Также они влияют на обмен веществ: липидов, протеинов, углеводов.
Фармакологическое действие
Стероидные препараты содержат ингредиенты, которые быстро проникают через клеточные мембраны и воздействуют на цитоплазматические рецепторы. В процессе связывания формируются активные комплексы, попадающие в ядра и влияющие на биосинтез особых белков. Изменяется иммунный ответ, происходит прямое или опосредованное воздействие на выработку медиаторов боли, воспаления, лихорадки — простагландинов, лейкотриенов, брадикининов. Клинически доказана способность стероидных препаратов ингибировать фосфолипидные медиаторы, предупреждая агрегацию тромбоцитов. Для глюкокортикостероидов характерны и другие фармакологические свойства:
- угнетение активности фосфолипазы и гиалуронидазы, стимулирующих биосинтез простагландинов;
- стабилизация клеточных мембран, торможение высвобождения из тучных клеток гистамина, тромбоксана, лейкотриенов, провоцирующих воспалительные процессы;
- замедление синтеза из арахидоновой кислоты специфических белков цитокинов, регулирующих иммунный ответ;
- усиление синтеза глюкозы в гепатоцитах и катаболизма белков, обеспечение организма высокоэнергетическими веществами;
- иммунодепрессивное воздействие — подавление чрезмерной активности иммунной системы в отношении собственных клеток организма.
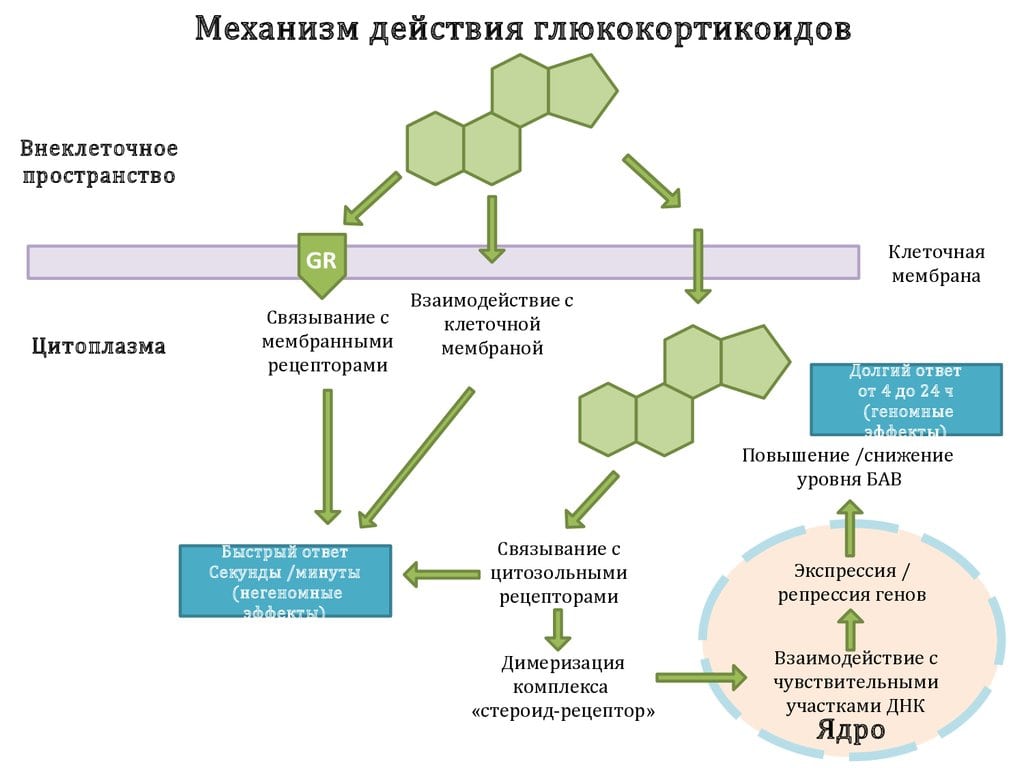
Прием стероидных препаратов предупреждает взаимодействие лимфоцитов и их миграцию в воспалительные очаги. При гормональной терапии увеличивается высвобождение в кровеносное русло адреналина, восстанавливается чувствительность к этому биоактивному веществу определенных рецепторов. Одновременно происходит сужение кровеносных сосудов, снижение их проницаемости. Сочетание таких эффектов объясняет одно из побочных проявлений глюкокортикостероидов — подъем артериального давления. Но это свойство часто используется для устранения шокового состояния в критической, опасной для жизни человека ситуации.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Показания к применению
В терапии аутоиммунных заболеваний, например, ревматоидного артрита, стероидные препараты используются в малых дозах для проведения патогенетического лечения. Они назначаются пациентам не столько для купирования симптоматики, сколько для коррекции иммунного ответа. Гормональные средства включаются в терапевтические схемы при диагностировании ювенильного, псориатического и подагрического артритов. Препараты применяются и в лечении заболеваний, не сопровождающихся воспалительным процессом в суставах.
Если НПВС (нестероидные противовоспалительные средства), анальгетики не способны справиться с болевым синдромом и сильной отечностью, то используются глюкокортикостероиды.
Показаниями являются следующие патологии:
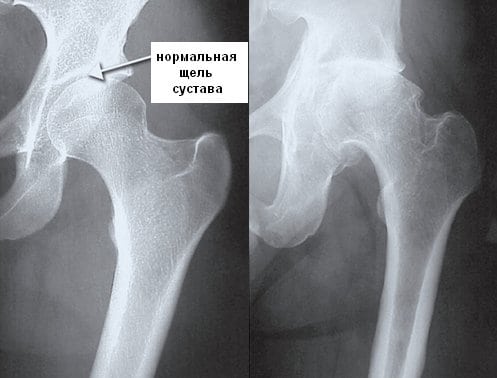
- остеоартрозы крупных и мелких суставов, протекающие на фоне сдавливания и повреждения костными наростами мягких тканей;
![]()
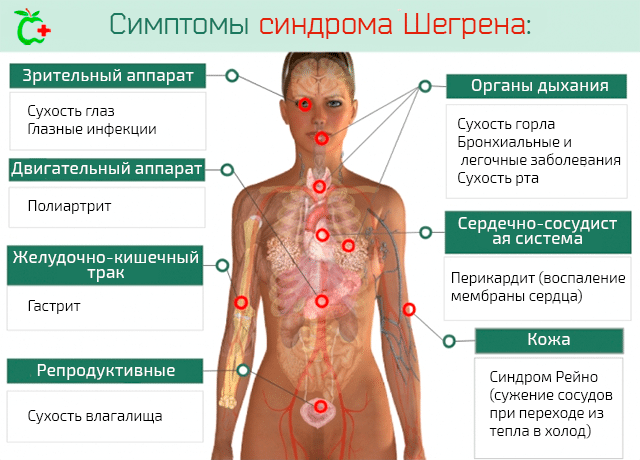
- воспаление соединительнотканных структур в результате обострения аутоиммунного или ревматического заболевания (системной красной волчанки, склеродермии, синдрома Шегрена, ревматической полимиалгии, дерматомиозита, васкулитов), травмирования;
![]()
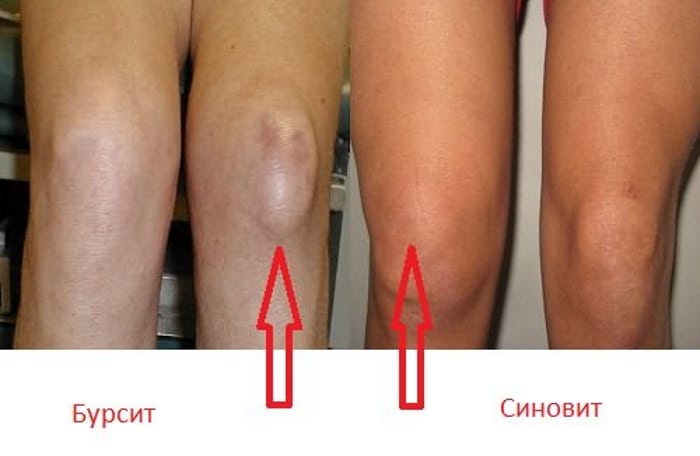
- неинфекционные острые воспалительные процессы, протекающие в суставной сумке, синовиальной оболочке (синовит, бурсит);
![]()
- болезнь Бехтерева, или анкилозирующий спондилоартрит, провоцирующий сращение межпозвонковых суставов.
Стероидные препараты применяются в травматологии для купирования острых болей и воспаления после переломов. Благодаря иммунодепрессивному действию гормональных средств они помогают подавить реакции отторжения при трансплантации тканей.
Противопоказания
Лечение стероидными препаратами проводится только после тщательной диагностики пациента и изучения анамнеза. На протяжении всей терапии врач контролирует состояние больного по результатам биохимических анализов. Но, несмотря на выраженные побочные проявления гормональных средств, все противопоказания к их разовому использованиюотносительны. Если пациенту необходимо срочное введение инъекционных растворов, то единственным противопоказанием становится гиперчувствительность к активным вспомогательным ингредиентам. При назначении длительного курсового лечения врач учитывает его возможные последствия. Продолжительный прием гормональных средств противопоказан при следующих патологиях:
- болезни Иценко-Кушинга (первичного гиперкортицизма);
- активных форм туберкулеза любой локализации;
- тяжелой артериальной гипертензии;
- язвенных поражений ЖКТ;
- тяжелой недостаточности кровообращения;
- сахарного диабета;
- острых и хронических патологиях органов мочевыделения.

Стероидный препарат не используется в терапии, если у больного ранее возникали аллергические реакции после приема глюкокортикостероидов.
Категорически запрещены средства во время вынашивания ребенка из-за высокой вероятности развития врожденных аномалий надпочечников у плода. Стероиды назначаются детям только по жизненным показаниям, так как провоцируют задержку роста.
Побочные эффекты
Спрогнозировать появление побочного действия стероидных препаратов у конкретного больного невозможно. Минимизировать вероятность местных и системных побочных реакций помогает изучение анамнеза и минимальные дозировки глюкокортикостероидов. Но при длительном курсовом лечении нередко возникают следующие негативные последствия:
- симптоматический комплекс Иценко-Кушинга: из-за задержки натрия и воды формируются отеки, возникает дефицит калия, повышается артериальное давление, возможно развитие стероидного сахарного диабета;
- замедляются регенерационные процессы в тканях;
- изъязвляются слизистые оболочки пищеварительного тракта, обостряются гастриты, язвы желудка и двенадцатиперстной кишки;
- перерождаются ткани поджелудочной железы на фоне развития некроза, пропитывания паренхимы кровью, возникновения кровотечений;
- снижается иммунитет, учащаются респираторные, кишечные инфекции;
- повышается масса тела, появляется или обостряется акне, нарушается менструальный цикл.
Большая часть возникших осложнений обратима, то есть исчезает по окончании лечения. К необратимым последствиям относится задержка роста у детей, субкапсулярная катаракта, стероидный диабет.
Особые указания
Режим дозирования зависит от характера патологии, реакции пациента на применяемый стероидный препарат, возраста и веса. Но даже при результативном проведении терапии без серьезных проявлений следует учитывать характерный для гормональных средств синдром отмены. Он заключается в обострении дегенеративного или воспалительного процесса после резкого прекращения лечения. Также могут возникать следующие патологические состояния:
- повышение температуры тела;
- боли в мышцах и суставах;
- слабость, утомляемость, сонливость.
Иногда (обычно при стрессе) происходит аддисонический криз — рвота, коллапс, судороги. Чтобы не допустить развития синдрома отмены, на последней стадии лечения дозировки постепенно снижаются, как и кратность их приема.
Основным принципом лечения заболеваний суставов глюкокортикостероидами становится обеспечение максимального терапевтического воздействия при использовании минимальных доз. Недопустимо применение любых гормональных средств без назначения врача.
Читайте также: