Признаки воспаления мягких тканей голени

- 13 Августа, 2018
- Ортопедия и травматология
- Мария Иванова
Отек мягких тканей – это поражение, при котором большое количество жидкости скапливается в межклеточном пространстве. Такое состояние в большинстве случаев возникает по причине закупорки лимфатических путей. Устранять воспаление мягких тканей, вне зависимости от места его появления, важно с помощью комплексного лечения, которое назначит лечащий специалист.
Симптомы воспаления в тканях
Важно детально рассмотреть общее состояние организма при воспалительном отеке мягких тканей. Все отеки, которые появляются на теле человека, обладают схожими симптомами и особо не отличаются друг от друга.
На начальной стадии поражения больной может чувствовать боль в конкретном месте (там и начинается процесс воспаления). В течение нескольких часов либо дней воспаленный участок начинает сильно отекать, повышается температура тела пациента, происходит гипертермия.
Если отек гнойного типа, то ткани не только подвергаются сильному воспалению, но и со временем начинают отмирать. При таком поражении у больного значительно возрастает температура тела, может возникнуть лихорадка. В этом случае все симптомы будут говорить о том, что в организме находятся вредные вещества.

Главной причиной заболевания является поражение организма человека инфекцией, в результате которой воспаление распространяется по всему телу. Особо сложно пациент переносит воспаления на лице. Иногда они действительно подвергают опасности жизнь и здоровье больного. При воспалении тканей на лице важно незамедлительно обратиться за помощью к врачу, затягивать в этом случае крайне опасно. Важно помнить, что большие скопления гноя начинают самостоятельно вскрываться. Устранять экссудат своими усилиями без консультации доктора нельзя.
Виды поражений
Вся симптоматика воспаления мягких тканей разделена на отдельные группы. Выделяют следующие классификации воспаления:
- процесс воспаления;
- болевые ощущения, связанные с травмированием области;
- интоксикация организма;
- лимфостаз;
- трудности с метаболизмом;
- появление трофических язв.
Основная классификация
Специалисты определяют несколько разновидностей воспалительных процессов мягких тканей. В медицинскую группу включены следующие формы поражения:
- Появление фурункулов. Такое воспаление мягких тканей обусловлено формированием скоплений гноя. С течением времени экссудат начинает поражать ткани в области волосяного фолликула, а также вокруг соединительной ткани, которая находится рядом с прыщиками.
- Фурункулез – второй вид воспаления. Его принято относить к болезням хронического характера. Патология в короткие сроки распространяется по мягким тканям. На поверхности кожи лица и тела при таком поражении появляется большое количество фурункулов. В зависимости от стадии заболевания, образования могут быть крупными либо мелкими.
- Карбункул – это острый процесс, распространяющийся на волосяные фолликулы и сальные железы. Нужно отметить, что образования распространяются не только по коже, но и затрагивают подкожную клетчатку.
- Абсцесс – поражает определенный участок тканей, причиной является гной, который со временем скапливается в большом количестве и локализуется. В дальнейшем абсцесс поражает и внутренние органы.
- Бурсит – еще одна форма воспаления, которое в большинстве случаев затрагивает синовиальные сумки. Внутри начинает скапливаться экссудат.
- Мастит – воспаление, происходящее в молочных железах женщин и мужчин.
- Панариций – воспаление мягких тканей пальцев рук и ног человека. В некоторых случаях воспалительный процесс также распространяется на суставы и костную ткань больного.
- Парапроктит – воспалительный процесс, затрагивающий ткани прямой кишки.
- Гидраденит - воспаление тканей потовых желез.
- Лимфаденит – воспаление, которое распространяется на лимфатические узлы.
Основные причины
К главной причине воспалительного процесса в тканях относят поражение организма бактериями и опасной инфекцией. В большинстве случаев это происходит при поражении стафилококками. Редко инфекцией выступает кишечная палочка и другие анаэробные бактерии.
По поверхности тела воспаление разносится посредством расчесов, а также из-за несоблюдения правил личной гигиены.
Ухудшение патологии
У любой болезни все воспалительные процессы делятся на основные стадии, которые со временем начинают прогрессировать. На первой стадии заболевания больной не ощущает никакой отрицательной симптоматики. Сначала в области инфицирования начинает нарушаться кровообращение, после полностью заражаются мягкие ткани. При начале воспаления капилляры могут значительно уменьшиться в размере, а мышцы гипертрофироваться и потерять прежнюю структуру.
При отсутствии эффективного лечения на первой стадии поражения заболевание начинает стремительно переходить на следующий уровень. На второй стадии все ткани в пораженном месте начинают сильно отекать, у больного возникают первые болевые ощущения. Под воспаленной тканью скапливается лишняя жидкость (ее становится настолько много, что пораженная область начинает увеличиваться в размерах, появляется отек).
На второй стадии поражения не следует начинать прием обезболивающих средств, чтобы избавиться от боли. Не нужно пытать начинать самостоятельное лечение, лучше всего сразу же отправиться к врачу, чтобы тот смог определить точную причину поражения. На третьей стадии заболевания у пациента может произойти нагноение тканей, что опасно для здоровья.
Лечение воспалительного процесса
Лечение воспаления мягких тканей начнется с противовоспалительных мероприятий, антибактериальной терапии, а также улучшения иммунитета. Если выбранный способ лечения не приносит никакого эффекта, то в обязательном порядке проводится операция по устранению очага поражения.
Степень выраженности болезни в разы уменьшается, если воспаление вскрывается самостоятельно. Но на любой стадии очаги поражения важно тщательно обеззараживать и дезинфицировать.
Существуют действенные способы, которые помогут снять воспаление мягких тканей:
- бактерицидное лечение. Оно включает в себя прием антибактериальных медикаментов;
- лекарства, помогающие избавиться от воспаления: УВЧ-терапия, использование электрофореза с раствором кальция хлорида;
- улучшение иммунной системы;
- интенсивная терапия;
- облучение;
- регенеративное лечение;
- анестетики для улучшения состояния пациента;
- инфракрасное облучение;
- прием антибиотиков при гнойном воспалении мягких тканей.
Поражение стопы
В зависимости от конкретной причины появления, отек стопы может обладать хроническим или же эпизодическим характером. Отек стопы в большинстве случаев появляется по причине сердечной недостаточности, заболевания почек либо печени. Также причиной воспаления мягких тканей стопы может быть физическое воздействие со стороны, к примеру, удар стопы об угол либо перелом.
Разрыв связок, растяжение, вывихи и различные смещения – также распространенные причины отечности. Воспаление может произойти из-за подвывиха стопы, перелома костей пальцевых фаланг, повреждения плюсневых костей стопы, врожденных анатомических нарушений.
Отек стопы проходит на фоне сильной боли и дискомфорта, которые появляются по причине усиления нагрузки на голеностопный сустав и воспалительного процесса. Способ лечения стопы будет выбираться с учетом причины возникновения воспаления.
Отечность нижних конечностей
Воспаление мягких тканей ног происходит при нарушении венозного лимфатического тока, увеличения проницаемости капилляров, трудности со связыванием жидкости и белков. К отеку и воспалению могут привести переломы конечностей, сильный ушиб колена, разрыв сухожилий либо связок.

Воспаление мягких тканей ноги приводит к сильной отечности определенного участка. Выраженную форму патология приобретает при артритах и бурситах. При этом больной жалуется на наличие сильной боли и на красноту кожи.
Поражение мягких тканей руки
В большинстве случаев воспаление мягких тканей руки происходит медленно (в течении нескольких лет), а симптоматика усиливается постепенно. К симптомам начала воспаления относят:
- неприятные ощущения, болезненность возле лучезапястного сустава;
- при движении больной рукой можно услышать хруст;
- заметны отеки, краснота на коже, повышается температура рядом с пораженным местом или суставом;
- ухудшается подвижность конечности, тяжелее дается захват предметов.
На ранних стадиях поражения пациент ощущает дискомфорт и боль в месте пораженного сустава при резких движениях (при сгибании руки либо отведении первого пальца в сторону). Особенно сильно боли проявляются при смене погоды либо в ночное время.
Без оказания нужных лечебных мероприятий патология перерастает в хроническую форму, которая проходит совместно с дистрофическими изменениями тканей:
- сухожилия становятся толще;
- начинается процесс окостенении;
- лучевые и локтевые ткани разрастаются, появляются остеофиты.
В конце всех процессов костно-фиброзный канал сужается, вдавливая соединенный нерв и сосуды, которые находятся близко к сухожилию. Ущемление нерва происходит с:
- сильной болью острого характера;
- понижением температуры тела, болевыми ощущениями в руке;
- чувством покалывания и онемения возле руки.
Борьба с поражением
Патологии данного типа принято лечить консервативным путем. Если воспаление мягких тканей вторичной формы и происходит на фоне другого заболевания, то с самого начала важно устранить первопричину.
Для эффективного лечения важно обеспечить больной конечности полный покой и комфорт. Для этого руку сгибают в локте и фиксируют в таком положении специальной повязкой. Для наилучшей фиксации лучше всего воспользоваться лучезапястными ортезами.
Лекарственные препараты врач выписывает для снятия болевых ощущений у пациента и устранения воспаления. Больной должен принимать нестероидные противовоспалительные медикаменты (как в виде мазей, так и в форме таблеток). В некоторых случаях дополнительно выписывают глюкокортикостероиды.
Воспаление сустав кисти
Первые симптомы острого воспаления мягких тканей суставов настолько выражены, что выявить поражение можно самостоятельно еще до похода к врачу: у метеозависимых людей при резкой смене погоды появляются сильные боли в суставах – первый симптом воспалительного процесса.
В некоторых случаях поражение протекает в скрытой форме, но на протяжении нескольких лет симптомы набирают обороты. При хронической форме воспаление часто выявляется уже на той стадии, когда восстановить сустав и устранить изменения в нем не получается.
Основные симптомы артрита:
- болезненные ощущения, которые часто появляются совместно с повышением температуры тела. При хроническом поражении боли усиливаются после покоя конечности;
- скованность по утрам, которая продолжается от 2 до 20 минут;
- чувство онемения либо покалывания в месте воспаления, характерный хруст при движении;
- заметная отечность тканей;
- нарушение структуры сустава при долгом воспалении кисти руки.
Лечение периимплантита
Воспаление мягких тканей зуба при периимплантите отличается тяжелой симптоматикой. К основным симптомам относят:
- покраснение десны и отечность;
- болевые ощущения в месте импланта;
- кровоточивость;
- скопление гноя;
- неприятный запах;
- появление кармана между имплантом и десной;
- сильная подвижность.
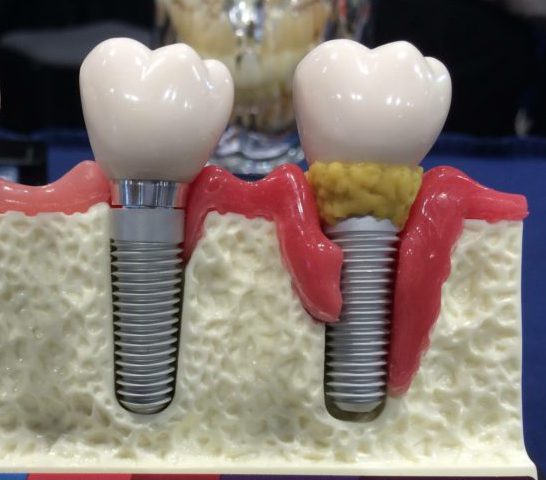
При прогрессировании болезни симптоматика только усиливается, а боль становится выраженнее. Определить степень воспаления можно с помощью рентгена. Для назначения эффективного лечения важно сразу провести консультацию у доктора.
Воспалительные процессы при микозите
При микозите у больного возникают следующие симптомы:
- краснота и отечность десен;
- сильная боль;
- неприятный запах;
- повышение температуры тела;
- непереносимость горячей и холодной пищи.
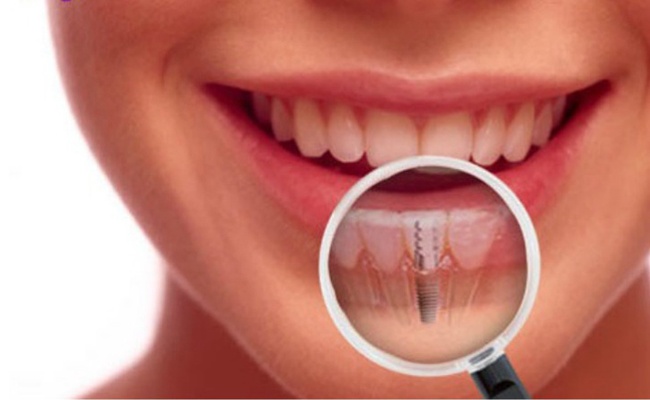
Лечение воспаления тканей назначает исключительно лечащий специалист. Оно будет заключено в дезинфекции воспаленных участков. Главной целью мероприятий является остановка кровоточивости и воспалительного процесса. Для профилактики от развития воспаления важно тщательно следить за гигиеной ротовой полости, включая область имплантов. Самым опасным фактором, который может привести к утрате импланта, считается табак. Именно по этой причине от такой вредной привычки важно как можно скорее избавиться.
Воспалительные процессы мягких тканей могут протекать в различных формах и локализоваться в самых разных местах. Клиническая картина, однако, имеет общие проявления. При небольшой глубине процесса развивается болезненный отек с покраснением и повышенной температурой кожи. Если воспаление пошло глубже, больной испытывает приступы лихорадки, проявляются признаки интоксикации. Это свидетельствует о начале гнойно-некротической стадии.

При любых подозрениях на воспаление мягких тканей ноги следует немедленно обращаться к врачу, поскольку бурно развивающийся воспалительный процесс может в итоге привести к необходимости ампутации.
Типы воспалений ноги
Воспаление получить очень просто даже в быту. Разбитые колени, ссадины, царапины – типичные причины развития различных воспалений ноги. Проникновение микробов в мягкие ткани ног может также происходить:
- при кожных расчесах – например, при аллергии на укусы насекомых;
- при грибковых заболеваниях, сопровождающихся трещинами на коже;
- при диабетических язвах;
- при варикозном расширении вен;
- при инъекциях в антисанитарных условиях – например, в случаях наркозависимости;
- при травмах и ранениях – например, у спортсменов или военных;
- при заносе микрофлоры из первичных воспалительных очагов с кровью или лимфой.
Возбудителями гнойного воспаления мягких тканей служат гноеродные бактерии, в основном стафилококковые. На начальной стадии нарушается микроциркуляция крови, что связано с повреждением тканевой структуры. Если сразу не приступить к лечению воспаления мягких тканей ноги, начинается отек, уже вызывающий боль, когда мышечные ткани распирает от накопившейся жидкости, и они сигнализируют об этом через нервно-мышечное соединение. В подавляющем большинстве ситуаций больной принимает обезболивающее и забывает о проблеме. Тем временем, воспаление переходит в гнойную стадию, когда нервно-мышечная связь теряется, боли уже нет, но накапливается гной. Известны два варианта гнойного воспаления:
- Абсцесс. В просторечье – нарыв. Развивается в мышцах и подкожной клетчатке, имеет четко очерченные границы в рамках гнойной капсулы, которая формируется как защитная реакция организма на инфекцию.
- Флегмона. Острое разлитое воспаление подкожной клетчатки, не имеет четких границ, легко распространяется на всю конечность.
Для ног большую опасность также представляют анаэробные инфекции. Самые распространенные воспаления мягких тканей ноги, связанные с этим видом инфекций:

Комментарий эксперта по ударно-волновой терапии Андоров Э.Т.
Не следует пытаться снять воспаление мягких тканей ноги народными средствами или пить первые попавшиеся антибиотики, можно только усугубить ситуацию. Правильно назначить лечение может только врач.
Методы лечения воспалений ноги

Воспалительные процессы лечатся в несколько этапов. Если болезнь перешла в гнойную стадию, необходимы хирургическое удаление гноя и обработка раны. Далее и на более легких стадиях назначается противовоспалительная медикаментозная терапия – курс антибиотиков в виде таблеток или инъекций, в зависимости от происхождения и серьезности инфекции. Очень важно правильно подобрать препараты, для этого делается бактериальный посев. Больному прописывается обильное питье для скорейшего выведения токсинов из организма.
Эксперт статьи:
Медицинский опыт более 40 лет
- Клиника на Краснопресненской +7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской +7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Голень – это часть ноги от колена до пятки.
Ее основу составляют большая и малая берцовая кости.
К ним присоединена надколенная чашка.
Рассмотрим более подробно симптомы воспаления голени, причины и методы устранения данного недуга.
Воспаление голени: причины
Чаще всего воспаление голени происходит по следующим причинам:
1. Спазм мышц, который развивается из-за чрезмерных нагрузок на ноги или при продолжительных физических тренировках.
2. Разрыв связок, который развивается при травмах мышц.
3. Повреждение мениска (обычно наблюдается у спортсменов).
4. Резкое понижение содержания полезных веществ в организме (кальция, магния, калия и т.п.).
5. Лечение некоторыми медикаментозными препаратами может резко понизить содержание солей в организме. Это в свою очередь, даст толчок к вспышкам воспалительных процессов в организме (голени например).
6. Различные типы переломов голени.
7. Прогрессирующий артрит или артроз голеностопного сустава или колена способен вызывать воспаление в голени.
8. Закупорка (тромбоз) сосудов, протекающих в голени.
9. Различные инфекционные поражения костей (к примеру, острый остеомиелит).
10. Прогрессирующей атеросклероз сосудов, которые находятся в нижней части конечности.
12. Не леченная периостопатия.
13. Хроническое воспаление в сухожилиях заднеберцовых мышц голени.
14. Защемление нервных волокон, которое обычно развивается на фоне сахарного диабета, у людей с алкогольной зависимостью и курильщиков.
15. Надрывы мышц разной степени в голени.
16. Тяжелые формы тендинита.
17. Расширение вен (варикоз).
Реже причинами воспаления голени могут стать:
1. Развитие онкологической опухоли в голени – остеомы.
2. Длительное лечение такими препаратами как Алапуринол или Кортикостирол.
3. Компрессия нервных корешков.
Воспаление голени: симптомы и признаки
При воспалении голени у пациентов могут развиваться следующие симптомы:
2. Чувство жжения на коже, которое возникает спонтанно (приступами).
3. Острый болевой синдром, который развивается после физических нагрузок либо в состоянии покоя.
4. Ноющие боли, которые отдают в колено, поясницу и стопу.
6. Возможно повышение температуры при инфекционной причине воспаления. В таком состоянии больной также может страдать от всех признаков интоксикации организма (тошноты, вялости, мышечных болей, нарушения сна и головных болей).
7. Непроизвольное подгибание ног в коленях.
8. Появляющиеся ночные боли в ногах, которые имеют нечеткую локализацию (ощущение, что болит вся нога).
10. Появление неприятного хруста в голени.
11. Покраснение голени.
12. При неврологических нарушениях у больного могут возникать очень резкие простреливающие боли в голени, которые развиваются внезапно и только усиливаются при движениях.
14. Неврит характеризуется невозможностью сгибания коленного сустава и частичным параличом стопы. Чувствительность голени при этом также может быть частично нарушена.
15. При атеросклерозе человек может страдать от спазмов в голени и сильного чувства передавливания ноги.
Воспаление голени: диагностика и лечение
При появлении первых подозрений на воспаление голени следует обратиться с таким специалистам:
1. Терапевт или семейный врач. Он поможет выявить незначительные причины болей в мышцах и при необходимости направит пациента к врачам более узкой специализации.
2. Травматолог будет лечить повреждения целостности костей, мышц и связок. Также данный специалист будет контролировать лечение при вывихе голеностопного сустава.
3. К неврологу нужно обращаться при стреляющих болях в голени.
4. Нейрохирург поможет при поражении периферических нервов голени, которые требуют хирургического лечения.
5. К онкологу нужно обращаться при подозрении на развитие опухоли в голени, которое начинается с воспаления.
6. Инфекционист поможет при инфекционном поражении голени.
Диагностика при воспалении голени предусматривает проведение следующих процедур:
1. Рентгенография голени.
3. Компьютерная томография.
5. Общий анализ крови и мочи.
Воспаление голени: особенности лечения
Лечение при воспалении голени подбирается в зависимости от причины, которая его вызвала, сложности патологии и общей симптоматики пациента.
Традиционная терапия предусматривает такое:
1. Назначение нестероидных противовоспалительных препаратов (Диклофенак).
2. Устранение болевого синдрома с помощью анальгетиков. При сильных болях пациенту также могут назначаться некоторые наркотические обезболивающие лекарства (Кетанов).
3. Соблюдение постельного режима рекомендуется в течение недели при остром воспалении. Если же были повреждены кости и сухожилия, то длительность постельного режима может увеличиваться.
Также при стабильном протекании заболевания больной может передвигаться с помощью костылей (не наступая при этом на ногу).
4. При острых поражениях рекомендуется обездвиживание нижней конечности с помощью гипса, шины или лангеты.
5. При отечности голени ее необходимо перематывать эластичным бинтом.
6. При спазмах в мышцах рекомендуется прикладывать теплые компрессы.
7. При мышечном поражении и проблемах с проходимостью крови по сосудам назначаются сосудорасширяющие лекарства (Никотиновая кислота).
8. При инфекционных поражениях используются сильнодействующие антибиотики. Принимать их нужно не менее десяти дней подряд.
9. Если причина воспаления заключалась в недостатке полезных микроэлементов, то больному нужно пересмотреть свой рацион и наполнить его продуктами, богатыми кальцием, магнием, калием и фосфором. Больше всего их содержится в рыбе, кисломолочных продуктах, овощах и фруктах. Также пациенту рекомендуется пить много жидкости, чтобы давать организму больше сил для устранения очага воспаления.
10. Массаж назначается при нарушении кровообращения в голени. При этом его курс должен включать не менее пятнадцати сеансов. Выполнять массаж нужно профессиональному массажисту.
Также в таком состоянии человеку можно заниматься лечебной гимнастикой и посещать бассейн.
11. Иглоукалывание практикуется при мышечных спазмах. Выполнять его должен специалист, который четко знает, где расположены рефлекторные зоны, воздействие на которые сможет устранить спазм и улучшить микроциркуляцию крови в мышце.
12. Хирургическое лечение показано в таких случаях:
• при открытых переломах и вывихах;
• при сильном инфекционном или бактериальном поражении голени, из-за чего в мышечных тканях начал собираться гной;
• при выявлении онкологической патологии;
• при поражении костей голени артритом или артрозом, что привело к деформации сустава и потери подвижности конечности (при этом пациенту устанавливается искусственный имплантат – эндопротез).
После устранения острого воспаления больным может назначиться физиотерапевтическое лечение. Оно предусматривает проведение таких процедур:
Данные процедуры будут способствовать улучшению циркуляции крови, снятию отека и боли.
Чтобы снизить риск воспаления голени, следует придерживаться таких рекомендаций:
1. Отказаться от вредных привычек.
2. Не давать сильную нагрузку на голень и ноги в целом.
3. Своевременно обращаться к врачу при получении травм голени.
4. Избегать переохлаждения ног.
5. Не принимать бесконтрольно препараты, которые могут вызвать воспаление голени.
6. Устранять проблемы в плохой проходимостью сосудов на ногах, так как со временем они могут привести к варикозу и воспалению голени.
7. Важно не запускать протекание таких болезней как артрит и артроз, поскольку иначе они способны привести к деформации суставов и вспышках воспаления в разных частях тела.
Голень – это анатомическая область, занимающая промежуток от коленного до пяточного сустава. Она, как и другие зоны тела, является многослойным образованием: сверху лежит кожа, под ней – немного подкожной клетчатки, ниже – мышцы, кости, между которыми проходят сосуды и нервы. Особенность болей области голени в том, что их причиной могут стать не только воспалительные, опухолевые заболевания или нарушение кровоснабжения любой из структур, ее составляющих. Именно эта область будет болеть в ответ на выраженную интоксикацию (например, при лептоспирозе или гриппе); именно здесь крови наиболее тяжело подниматься по венам против силы тяжести, что создает предпосылки для формирования варикозной болезни.
Рассмотрим, почему болят голени ног в привязке к локализации и характеру болевого синдрома, но для начала вкратце осветим анатомию, чтоб впоследствии было понятно, что как называется.
Немного анатомии
Кожа голени не имеет ничего, что бы отличало ее от покровов других участков. Температурная, болевая и тактильная чувствительность ее обеспечивается нервами, начинающимися от поясницы и проходящими через бедро.
Подкожная клетчатка голени достаточно хорошо выражена. На передней поверхности в ней проходят подкожные вены – малая и большая, а также нерв, идущий к коже. На заднюю поверхность переходят только их ветви. Поверхностные вены сообщаются с глубокими, лежащими между мышечными слоями, с помощью особых перфорантных (коммуникантных) вен.
Под клетчаткой на передней поверхности расположена фасция – пленка, покрывающая мышцы, но здесь она по своей плотности больше напоминает сухожилие. По задней поверхности фасция не такая плотная, но разделяется на 2 листка, которые делят мышцы на 2 слоя – поверхностный и глубокий. Под мышцами находятся 2 кости: большеберцовая – с внутренней стороны, малоберцовая – с внешней.
Кости. Их две: широкая и крупная большеберцовая, а также мелкая, похожая на тросточку, малоберцовая. Вверху и внизу в большеберцовой кости есть углубления, куда малоберцовая кость вставляется. Такое соединение не очень надежно, поэтому кости дополнительно фиксируются перепонкой из плотной соединительной ткани. Через эту мембрану проходят, пронзая ее насквозь, нервы и сосуды.
Что может болеть в голени
На голени может развиваться:
- воспаление;
![]()
- травма;
- опухоль;
- нарушение кровообращения;
- повреждение нервных волокон.
- кожа;
- мышцы и их сухожилия;
- связки;
- кости;
- суставы;
- нервы.
Сразу оговоримся, что голень левой ноги имеет такие же структуры, как и в правой. Поэтому, в дальнейшем материале мы будем рассматривать боли в зависимости от их локализации в самой голени – как правой, так и левой.
Болит вся голень
Болевой синдром такой локализации характерен для:
- Перелома костей голени , произошедшего вследствие удара, ушиба, прыжка с высоты или падения. Вначале боль может располагаться локально, в месте, куда пришелся удар, но затем захватывается вся голень. Кроме этого, становятся крайне затруднительными движения в голеностопном суставе.
- Деформирующего остеита , характеризующегося преобладанием процессов разрушения кости над ее образованием. Пораженная кость деформируется, что сопровождается тупыми ноющими болями, которые почти не проходят, а в покое могут и усиливаться.
- Нарушения кровоснабжения вследствие атеросклероза или облитерирующего эндартериита, когда сосуды, питающие ткани голени, все больше суживаются, лишая их питания.
- Газовой гангрены , когда произошло ранение голени, а на ранящем предмете находилась почва, где были бактерии-клостридии (это может быть гвоздь, стекло и так далее). Читай гангрена нижних конечностей.
- Любой из опухолей, развивающейся в круральной зоне , которая вызвала сдавливание кровеносных сосудов или их закупорку опухолевыми клетками. Так, сдавить сосуды могут как доброкачественные новообразования (остеома, хондрома, липома, фиброма), так и раковые (они будут называться саркомами) опухоли. Закупорить же кровеносные сосуды могут только остеосаркома, хондросаркома, лейосаркома, меланома, плоскоклеточный рак кожи, рабдосаркома и другие.
Болит по передней поверхности голени
Когда ткани голени болят спереди, это может произойти вследствие следующих причин.
Удар, нанесенный по передней части, падение на колено при катании на скейте, роликах или велосипеде, что спровоцировало не перелом, а только повреждение мягких тканей, будут сопровождаться болью голени спереди.
Также это может быть растяжение или разрыв связок, произошедшие при травме или усиленной тренировке.
При переломе болеть будет вся нога.
Переднюю поверхность ноги можно обжечь при готовке – кипятком или кипящим маслом. В этом месте появится красное горячее пятно или даже волдырь с водянистым содержимым
В передней части часто может возникать рожистое воспаление. Это красное или розовое пятно не очень маленького диаметра, выглядящее, как нарисованное пламя.
Воспаление может быть вызвано не только стрептококком, как при роже. Другие микробы также способны спровоцировать воспалительный процесс в местных мягких тканях. Попасть туда они могут при ранении инфицированным материалом, при плохом кровоснабжении, когда возникают трофические язвы.
Воспаление не обязательно должно быть вызвано микробами. Это может быть экзема или нейродермит, вызванные различными причинами, в том числе и заболеваниями внутренних органов.
Так называется воспаление и отек мышц передней круральной зоны, помещенных в отдельный фасциальный футляр, который ограничивает их дальнейшее расширение.
Боль сильная, локализуется спереди, захватывает стопу, усиливается при сгибании ноги.
Это заболевание чаще всего развивается у людей 10-20 лет, у которых активно растет костная ткань, и при этом они активно занимаются таким спортом, как футбол, бег или баскетбол, сопровождающихся повышенной нагрузкой на ноги. Суть болезни: повреждение костной площадки (бугристости) на большеберцовой кости, к которому крепится сухожилие.
Боль появляется постепенно, первый его эпизод – после физнагрузки. Сначала она слабая, потом становится сильной. Усиливается она при разгибании ноги, а если ноге создать покой, боль ослабеет.
Возникает у спортсменов. Характеризуется сильной болью и в колене, и в голени, сопровождающейся ограничением двигательной активности конечности и увеличением сустава в объеме.
Это состояние возникает у спортсменов, работающих с большой нагрузкой на ноги, которые дали ее сразу, без хорошей подготовки.
Боль ноющая, слабая или умеренная, возникает во время тренировки, а в покое – уходит.
Это появление на коже локальных отмираний ткани связано с сахарным диабетом, тромбофлебитом, варикозной болезнью или облитерирующим эндартериитом. Характеризуется появлением не только кожного дефекта, но и давящей, распирающей боли в этой области.
Его причина – выраженные физические нагрузки. Проявляется он локальными болями в воспаленной мышце, которая усиливается при ее сдавливании и определенных движениях. Если миозит не лечить, мышца слабеет, атрофируется. Подробнее о симптомах и лечении миозита.
Болит по задней части голени
Боль по задней поверхности голени характерна для таких заболеваний и состояний:
Если удар или падение пришлось на заднюю часть и не вызвало перелома, будут болеть мягкие ткани в поврежденной зоне.
В точности те же процессы, какие описаны для передней поверхности, могут развиваться и причинять боль в данной локализации.
Если мышцы, лежащие глубже трицепса голени, инфицируются, теряют нормальное кровоснабжение или растягиваются, то, будучи заключенными в фасцию и не имея возможности расшириться, начинают болеть.
Боль – по задней круральной поверхности. Она острая, распирающая. Усиливается она при попытках разогнуть ногу. Если патологию не лечить, появится отек в области поражения, кожа покраснеет или станет синюшной, над ней повысится температура. Позже нарушается чувствительность, мышцы хуже начинают работать.
Если неудачно прыгнуть или стараться сильно быстро бежать, может произойти растяжение икроножной мышцы. Это проявляется резкой болью в задних круральных отделах в момент растяжения. Через время ткани отекают, а боли – усиливаются.
Сильные физические нагрузки могут привести к воспалению сухожилия, крепящегося к пяточной кости. В этом случае в нижних отделах задней части голени появляется ноющая боль. Она усиливается, если нужно согнуть стопу, например, при ходьбе или беге.
Мышца начинает болеть, и боль эта усиливается при разгибании стопы, сдавливании мышцы, при перемене погоды.
У некоторых людей в ямке на задней поверхности коленного сустава может находиться соединительнотканная капсула с жидкостью – киста Бейкера. Если она разрывается, и жидкость попадает в межмышечные пространства, это проявляется болью, болезненностью, повышением местной температуры.
Болит голень по внутренней поверхности
Боли в голени во внутренней стороне могут быть вызваны:
Голень болит по внешней стороне
Боли во внешней стороне появляются при:
- травме;
- воспалении;
- ожогах;
- остеохондрозе позвоночника;
- межпозвоночной грыже поясничного отдела;
- если в этой зоне расположен плоскоклеточный рак кожи.
Болят кости голени
Когда боль отмечается в костях голени ноги, это может говорить о:
Мышечные боли
Если боль – в мышцах голени, это может быть:
Кожные боли
Боли в коже голени отмечаются при:
- Травме (ушибе, сдавливании, размозжении) тканей . В этом случае на коже будет синяк или кровоподтек; также человек должен помнить факт травмы.
- Ожоге : солнечном, химическом или физическом. Кожа покрасневшая, отечная, на ней могут находиться пузыри. Человек может указать сам факт ожога.
- Воспалении (например, рожистом или герпетическом) . Такое воспаление – заметное явление. Так, рожистый процесс выглядит как ярко-розовое пятно на коже, горячее на ощупь, имеющее четкие, похожие на языки пламени, границы. Опоясывающий герпес – это группа пузырьков, расположенных по ходу нервного ствола, кожа под которыми болит.
- Флегмоне , то есть вызванном гноеродными бактериями расплавлении подкожной клетчатки. Она возникает после проникающего ранения или на фоне трофических язв, когда под кожу попадают стафилококки, стрептококки, синегнойная палочка и другие бактерии.
Приблизительный диагноз по характеру боли
Голень сильно болит при:
- болезни Осгуда-Шлаттера ;
- флегмоне ;
- газовой гангрене , связанной с попаданием в рану на ноге земли, пыли (самих по себе или с ранящим предметом), в которой содержатся клостридии – анаэробные бактерии;
- опухолях , развивающихся из костей этой анатомической зоны. Боль острая, колющая, усиливается при физической нагрузке;
- туннельных синдромах .
Резкие боли характерны для остеомиелита – гнойного воспаления костей, в которых содержится красный костный мозг. Боль распирающая, постоянная, выматывающая. Она сопровождается ухудшением состояния (слабостью, сонливостью, снижением аппетита), повышением температуры. Становится больно ходить, а при постукивании по пораженной кости болевой синдром усиливается.
Если боль ноющая, это может говорить о:
- тендините (воспалении сухожилий голени) . Он часто развивается при травмировании сухожилий, частых или интенсивных физических нагрузках, когда в месте прикрепления к кости возникает надрыв. Боль локализуется в области надрыва, кожа в этом месте припухает, может слегка краснеть, выказывает повышенную тактильную и болевую чувствительность;
- грыже межпозвоночного диска ;
- деформирующем остеите .
На что могут указывать дополнительные симптомы
Боль при беге в голени – это симптом, говорящий о нарушении кровоснабжения тканей. Это характерно для двух заболеваний: облитерирующего (то есть суживающего просвет сосудов) атеросклероза и облитерирующего эндартериита. В начальных стадиях болезни болеть вся голень будет только при длительной ходьбе или значительной физической нагрузке. Когда же боль в голени возникает уже при ходьбе или и вовсе в покое, это значит, что болезнь зашла далеко, и без принятия соответствующих мер может наступить отмирание тканей (гангрена).
Подобный симптом может также наблюдаться при опухолях, когда новообразованная ткань сдавила сосуды, питающие все остальные ткани. Это не обязательно должна быть злокачественная опухоль; липома или хондрома также вполне могут вызвать данную клиническую картину.
Также боли при ходьбе возникнут при:
Если нога опухла, это может быть:
- Периостит . В этом случае отек небольшой, но трогать его болезненно. Цвет кожи не изменен. Возникает боль через 2-3 дня после выматывающей тренировки, ушиба или перелома.
- Остеомиелит . Характеризуется лихорадкой, покраснением и отеком в локальной области, болью при ходьбе.
- Флегмона . Повышается температура, снижается аппетит, может тошнить. Отек и болезненность в круральной области распространяются на большую площадь.
- Газовая гангрена . Здесь обязательно присутствует ранение, при котором под кожу и заносятся бактерии, не переносящие кислорода.
- Отек и изменение цвета ноги на синюшный, говорит о перекрытии крупной вены тромбом . Это требует срочного хирургического вмешательства.
- Небольшой отек без изменения цвета кожи может указывать на развитие венозной недостаточности при варикозной болезни вен .
- Туннельный синдром .
Если голень болит у ребенка
Боль в голени у ребенка может возникать вследствие рассмотренных выше:
- перелома, ушиба или длительного сдавливания тканей круральной области;
- судороги мышц при нахождении в холодной воде или развившейся при поносе, когда происходит обезвоживание и лишение организма кальция или магния, других состояний, сопровождающихся уменьшением кровяной концентрации кальция/магния;
- остеомиелита ;
- периостита ;
- болезни Шлаттера ;
- газовой гангрены .
Опухоли в детском возрасте развиваются крайне редко, но при исключении вышеуказанных причин надо обследоваться и по поводу онкологических патологий, в том числе.
Действия при круральных болях
Что делать при подобном симптоме до консультации врача, зависит от причины заболевания:
Читайте также:



