Профилактика тромбоза после эндопротезирования суставов
Ранее считалось, что ожирение, ишемическая болезнь сердца, сердечная недостаточность и хроническая венозная недостаточность повышают риски при эндопротезировании крупных суставов. Однако последние научные исследования доказали обратное. Оказывается, нет четкой взаимосвязи между частотой развития тромбозов и наличием у пациентов сопутствующей патологии.
Это значит, что тромбоэмболические осложнения возникают отнюдь не потому, что человек страдает варикозом или имеет лишний вес.
Основным фактором риска является нарушение свертываемости крови, которое возникает в ходе операции. При этом адекватная своевременная профилактика позволяет предупредить развитие тромбоэмболических осложнений (ВТЭО).
В чем опасность операции при варикозе
Операции по замене крупных суставов (коленного, тазобедренного) сопряжены с высоким риском тромбозов. По данным разных авторов, вероятность развития тромбоэмболических осложнений у разных пациентов колеблется в пределах 3,4-50%. Причем в 0,7-30% случаев тромбоз сопровождается тромбоэмболией легочной артерии (ТЭЛА), которая в 1-3% случаев приводит к летальному исходу.
Основной причиной тромбоза являются функциональные изменения в системе гемостаза, а именно — преобладание свертываемости крови над процессами фибринолиза. Гиперкоагуляция развивается в результате массивного повреждения костных и мягких тканей в ходе хирургического вмешательства. Причем у пациентов с варикозом и хронической венозной недостаточностью она более выражена, чем у мужчин и женщин без сопутствующей сосудистой патологии.
В связи с этим пациенты с варикозом и ХВН относятся к группе высокого риска тромбоэмболических осложнений. По данным некоторых авторов, вероятность возникновения тромбоза у них составляет 40-70%. Однако причиной этого являются не сами болезни, а сопутствующие изменения в системе гемостаза, которые имеются у таких пациентов.
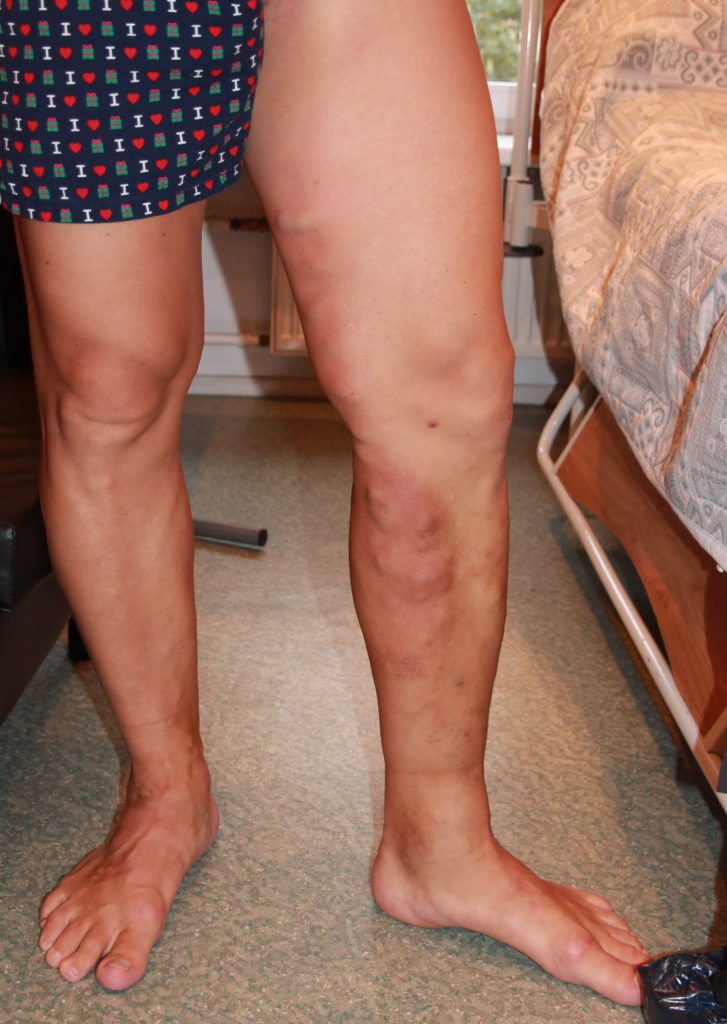
Фото ноги с тромбозом.


Можно ли делать эндопротезирование с варикозом
Варикоз и хроническая венозная недостаточность не являются противопоказаниями к эндопротезированию. Однако при их наличии могут возникнуть определенные сложности во время и после операции. Ведь пациенты с сосудистой патологией больше остальных рискуют получить тромбоэмболические осложнения в раннем послеоперационном периоде.
И тем не менее при варикозе и ХВН оперироваться можно. Главное — делать это в хорошей клинике, где используются адекватные алгоритмы обследования и тактики ведения данной категории пациентов.
Что делать, если отказали врачи
Перед операцией врачи обязательно обследуют каждого пациента и оценивают риски. При высокой вероятности осложнений в операции могут отказать. В таком случае следует искать клинику и специалиста, который согласится выполнить эндопротезирование. Но нужно быть готовым к тому, что перед операцией придется пройти курс лечения. А в послеоперационном периоде — курс сосудистой терапии и тромбопрофилактики по схеме высокого риска.
При индивидуальном подходе и адекватной профилактике риск тромбоэмболических осложнений будет сведен к минимуму. А послеоперационный период и восстановление пройдут максимально успешно.
Как исключить тромбоз
Чтобы провести эффективную профилактику тромбоза, врачам необходимо сначала оценить риск его развития. Как мы уже сказали, сопутствующие заболевания не являются факторами, определяющими появление осложнений. Так как же оценить возможные риски?
Большую роль в прогнозировании играют такие показатели:
- фибринолитическая активность крови;
- скорость оседания эритроцитов (СОЭ);
- количество эритроцитов в периферической крови;
- показатель гематокрита;
- этаноловый тест.
Большое значение в оценке рисков также имеет обследование ангиохирурга и ультразвуковое ангиосканирование (УЗАС) сосудов нижних конечностей. На основании результатов этих исследований можно с высокой вероятностью спрогнозировать послеоперационные осложнения еще на этапе подготовки к операции. После этого специалисты могут с большей эффективностью подобрать схему профилактики и тактику ведения больного.
Пациентам с патологией вен нижних конечностей требует особенно тщательная подготовка к эндопротезированию. Более того, в связи с высоким риском им необходим индивидуальный подход. Им подбирают оптимальную схему тромбопрофилактики (парентеральные + пероральные антикоагулянты), а также назначают курс сосудистой терапии. В некоторых случаях больным выполняют санирующую флебэктомию, что позволяет значительно снизить вероятность тромбоэмболии.
Отметим, что эндопротезирование коленных суставов сопряжено с большим риском, чем замена ТБС. И в этом случае требуются еще более тщательное планирование и подготовка.
Меры предосторожности после
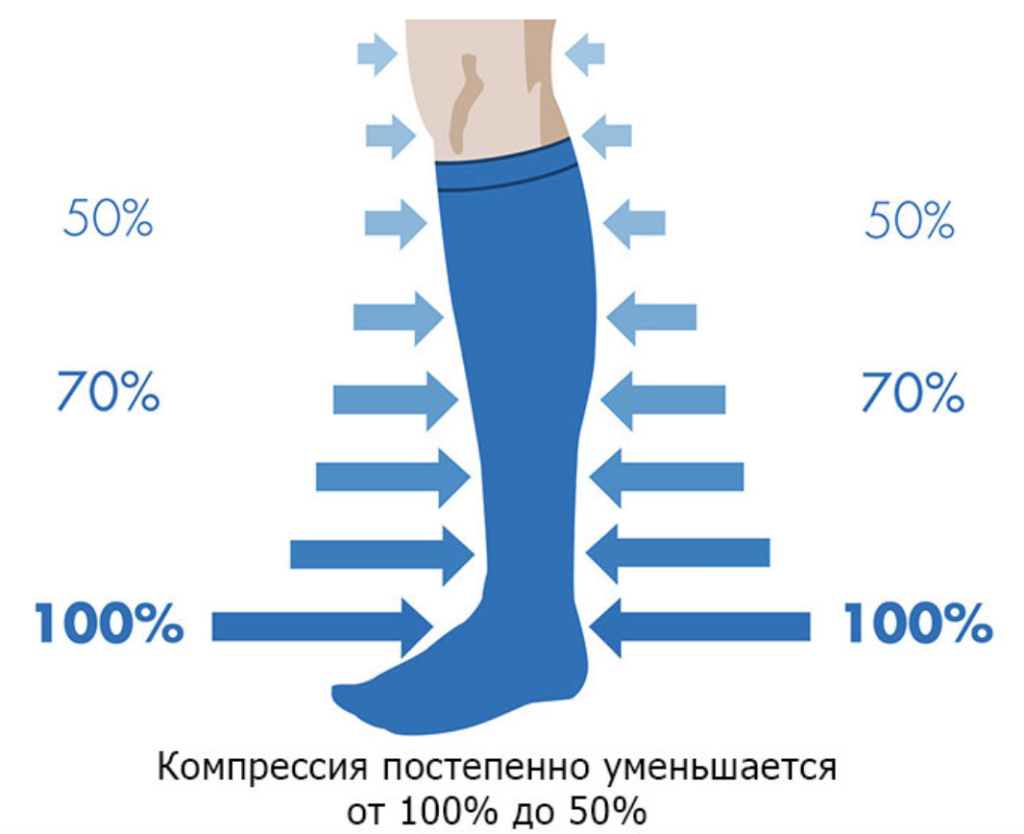
Для профилактики тромбозов крайне важно ношение компрессионного белья подходящего класса компрессии. Чулки всегда подбирает специалист, учитывая степень варикоза и стадию венозной недостаточности. Компрессионное белье требуется носить в течение как минимум 30 дней после операции.
Итоги
Наличие варикоза и ХВН не должно быть поводом для отказа от эндопротезирования. Ведь операция является единственным способом, который позволяет избавиться от хронических болей и вернуться к привычному образу жизни. Так что оперироваться в любом случае необходимо.
Но, поскольку операция может быть сопряжена с рисками, делать ее следует только в хорошей клинике. При выборе учреждения следует поинтересоваться, как там оценивают возможные риски и какие схемы профилактики используют. Очень важно, чтобы в раннем послеоперационном периоде там проводилась адекватная тромбопрофилактика.
Не менее важно и ношение подходящего компрессионного белья после хирургического вмешательства.
Осложнения после замены сустава
В обновленных клинических руководствах, выпущенных Американской академией хирургов-ортопедов (AAOS), содержатся рекомендации, направленные на уменьшение вероятности образования тромбов после операций по эндопротезированию тазобедренного и коленного суставов.
Новое руководство предполагает использование профилактических процедур и советует регулярно проводить скрининг пациентов, перенесших хирургическое вмешательство, с применением ультразвукового изображения.
Тромбоэмболические заболевания включают в себя две группы: тромбоз глубоких вен (ТГВ) и тромбоэмболию легочной артерии (ТЭЛА), возникающую в результате отрыва тромба от стенки вены и заноса его током крови в систему легочной вены. В большинстве случаев ТЭЛА протекает в легкой степени и клинически не проявляется. При средней степени тяжести у пациента отмечаются одышка, боль в груди, кашель, головокружение.
В очень редких случаях после эндопротезирования коленного или тазобедренного сустава у пациента может развиться массированная ТЭЛА, что чаще всего приводит к летальному исходу. ТГВ может протекать как бессимптомно, так и с жалобами пациента на боли в ногах и их отек.
Цель хирурга-ортопеда предотвратить, насколько это возможно, возникновение ТЭЛА и ТГВ после тотального эндопротезирования тазобедренного и коленного суставов.

Известно, что при отсутствии профилактики тромбоз глубоких вен встречается у 37% пациентов. У большинства из них ТГВ протекает бессимптомно, и не требует дополнительного лечения. Недавние исследования, проведенные в Дании, показали, что лишь 0,7% прооперированных по поводу эндопротезирования тазобедренного сустава и 0,9% пациентов, перенесших эндопротезирование коленного сустава, нуждаются в госпитализации из-за тромбоза глубоких вен в первые три месяца после операции .
Среди превентивных мер, проанализированных экспертами на безопасность и эффективность, находятся механические устройства сжатия, предназначенные для улучшения кровотока в ногах после операции, а также медикаментозная терапия. Медикаментозная терапия включает в себя антикоагулянты, которые обычно называют разбавителями крови, и аспирин, препятствующий свертыванию крови путем воздействия на тромбоциты.
Рабочая группа также внесла предложения для проведения будущих исследований, чтобы возместить пробелы, которые не смог заполнить исчерпывающий и систематический обзор медицинской литературы. Дальнейшие исследования должны разработать оптимальную стратегию для предотвращения венозной тромбоэмболии наиболее безопасным и эффективным способом.
Этапы подготовки пациентов к операции тотального эндопротезирования
В настоящее время ученые предлагают следующие рекомендации для врачей по подготовке пациентов к операции тотального эндопротезирования коленного или тазобедренного суставов:
- Пациентам нужно прекратить прием антитромбоцитарных препаратов, таких как антикоагулянты, аспирин и клопидогрель (Плавикс), из-за повышенного риска потери крови во время хирургического вмешательства, связанного с действием этих лекарств.
- Пациенту следует обсудить сроки прекращения приема каких-либо лекарств со своим лечащим врачом.
- Существуют дополнительные факторы риска развития ТГВ или ТЭЛА, которые врач должен активно выявлять до назначения операции.
- Пациенты могут иметь право выбора метода анестезии при операции эндопротезирования суставов. При этом следует учитывать, что региональные методы анестезии не оказывают влияние на возникновение тромбоза глубоких вен, однако они увеличивают величину кровопотери.
Исследователи также предложили рекомендации по уходу за пациентами , перенесшими тотальное эндопротезирование тазобедренного или коленного суставов:
- Обследование пациентов после эндопротезирования крупных суставов нижних конечностей не должно быть рутинным. В послеоперационном периоде показано выполнение доплерографии (УЗИ, которое показывает, как кровь движется по артериям и венам).
- Пациенты должны получать антикоагулянтную терапию (если они не имеют медицинских противопоказаний, таких как нарушение свертываемости крови или активное заболевание печени) и/или механические устройства сжатия после операции по эндопротезированию тазобедренного или коленного сустава.
- После эндопротезирования тазобедренного или коленного сустава, пациентам рекомендовано встать с постели и начать ходить, как можно раньше.
Существует, однако, недостаточно данных, чтобы рекомендовать какую-либо конкретную стратегию профилактики и ее длительность. Пациентам необходимо обсудить продолжительность и вид профилактического лечения со своим врачом.
РГМУ, ММА, Москва
Таблица 2. Критерии отнесения пациента к группе с высокой степенью риска ТЭЛА
А. Факторы риска, обусловленные операцией:
1. Ортопедические и травматологические операции на крупных суставах и костях
2. Планируемая продолжительность оперативного вмешательства более 2 ч
Б. Факторы риска, обусловленные состоянием больного:
1. Иммобилизация больного более 4 дней до операции
2. Возраст старше 45 лет
3. Сердечная или легочная недостаточность второй стадии и более
4. Сахарный диабет, ожирение, висцеральные злокачественные новообразования, химиотерапия, прием эстрогенов
5. Тромбофилии, ТГВ или тромбоэмболии в анамнезе, варикозное расширение вен
Таблица 3. Средства профилактики ВТЭО при эндопротезировании суставов
| Немедикаментозные (неспецифические) средства | Медикаментозные (специфические) средства |
| • Статическая эластическая компрессия нижних конечностей • ЛФК: активные и пассивные движения • Ранняя активизация больного • Перемежающаяся пневматическая компрессия конечностей • Лечебный дренирующий массаж • Интраоперационная электромиостимуляция • Возвышенное положение ног • Восстановление ОЦК, нормализация гемодинамики | • Угнетение образования тромбина и его инактивация (нефракционированный гепарин, низкомолекулярные гепарины, фондапаринукс) • Угнетение образования витамин К-зависимых факторов свертывания (непрямые антикоагулянты) • Угнетение агрегации и адгезии тромбоцитов (антиагреганты / антитромбоцитарные препараты) |
Таблица 4. Дозировка НМГ для профилактики ВТЭО при эндопротезировании суставов
| НМГ | Дозы и способ введения |
| Надропарин | За 12 ч до операции, через 12 ч после операции и в последующие два дня подкожно вводят: • при массе тела до 50 кг - 0,2 мл (1900а-Ха МЕ) • при массе тела 50-69 кг - 0,3 мл (2850а-Ха МЕ) При массе тела более 70 кг - 0,4 мл (3800а-Ха МЕ) С 4-го дня увеличивают дозу при массе тела до 70 кг на 0,1 мл, при массе тела свыше 70 кг на 0,2 мл в сутки |
| Далтепарин | За 12 ч до операции, через 12 ч после операции и в последующие дни вводят 5000 а-Ха МЕ подкожно |
| Эноксапарин | За 12 ч до операции, через 12 ч после операции и в последующие дни вводят по 40 мг подкожно |
Введение антикоагулянтов обычно продолжают только в стационаре [11], хотя риск ВТЭО сохраняется и после выписки. Это в первую очередь касается больных, перенесших протезирование тазобедренного сустава. После артропластики коленного сустава тромботические осложнения обычно развиваются в более ранние сроки, что указывает на возможность сокращения длительности профилактики до 10-14 дней. При метаанализе рандомизированных контролируемых исследований было показано [12], что применение НМГ в течение 35 дней после протезирования тазобедренного сустава приводит к достоверному снижению риска развития тромбоэмболических осложнений (на 64%) по сравнению с более коротким курсом их профилактического применения (частота венозных тромбозов составила 1,4 и 4,2% соответственно; p Литература
1. Geerts W, Pineo G, Heit J et al. Prevention of venous thromboembolism. The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126: 338S-400S.
2. Матвеева Н.Ю, Еськин Н.А., Нацвлишвили З.Г. Тромбозы глубоких вен нижних конечностей у больных, перенесших эндопротезирование тазобедренного сустава. Вестн. травматол. и ортопедии. 2002; 2: 54-7.
3. Maynard M, Sculco T, Ghelman B. Progression and regression of deep vein thrombosis after total knee arthroplasty. Clin Orthop 1991; 273: 125-30.
4. Planes A, Vochelle N, Darmon J et al. Risk of deep-venous thrombosis after hospital discharge in patients having undergone total hip replacement: double-blind randomised comparison of enoxaparin versus placebo. Lancet 1996; 348: 224-8.
5. Leyvraz P, Bachmann F, Hoek J et al. Prevention of deep vein thrombosis after hip replacement: randomised comparison between unfractionated heparin and low molecular weight heparin. BMJ 1991; 303 (6802): 543-8.
6. Freedman K, Brookenthal K. A meta-analysis of thromboembolic prophylaxis following elective total hip arthroplasty. J Bone Joint Surg Am 2000; 82-A (7): 929-38.
7. Hamulyak K, Lensing A, van der Meer J et al. Subcutaneous low-molecular weight heparin or oral anticoagulants for the prevention of deep-vein thrombosis in elective hip and knee replacement? Fraxiparine Oral Anticoagulant Study Group. Thromb Haemost 1995; 74 (6): 1428-31.
8. Howard A, Aaron S. Low molecular weight heparin decreases proximal and distal deep venous thrombosis folowing total knee arthroplasty: a meta-analysis of randomized trials. Thromb Haemost 1998; 79: 902-6.
9. Brookenthal K, Freedman K, Lotke P et al. A metaanalysis of thromboembolic prophylaxis in total knee arthroplasty. J Arthroplasty 2001; 16: 293-300.
10. Strebel N, Prins M, Agnelli G, Buller H. Preoperative or postoperative start of prophylaxis for venous thromboembolism with low-molecular-weight heparin in elective hip surgery? Arch Intern Med 2002; 162 (13): 1451-6.
11. Anderson F, White K. Hip and Knee Registry Investigators. Prolonged prophylaxis in orthopedic surgery: insights from the United States. Semin Thromb Haemost 2002; 28 (suppl.): 43-6.
12. Hull R, Pineo G, Stein P et al. Ann Intern Med 2001; 135: 858-69
Сравнение клинической эффективности профилактического применения эноксапарина и дабигатрана у больных после артропластики тазобедренного сустава. Оценка гемостаза у ортопедических больных на фоне приема антикоагулянтов с разным механизмом действия.
| Рубрика | Медицина |
| Вид | автореферат |
| Язык | русский |
| Дата добавления | 10.03.2018 |
| Размер файла | 1,0 M |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Актуальность темы. В настоящее время число оперативных вмешательств эндопротезирования крупных суставов неуклонно растет, но с увеличением количества операций возрастает и число послеоперационных осложнений, среди которых одно из ведущих мест занимают тромбоз глубоких вен (ТГВ) нижних конечностей и тромбоэмболия легочной артерии (ТЭЛА). Эти состояния рассматриваются как проявления одного и того же патологического процесса - венозной тромбоэмболической болезни или венозных тромбоэмболических осложнений (ВТЭО). Ежегодно в 25 странах Европы регистрируется более 680 тыс. случаев тромбоза глубоких вен и свыше 430 тыс. случаев ТЭЛА, которая служит причиной 10--12% всех смертей в стационаре (Bates S. et al. 2008; Geerts W. et al. 2008).
Улучшить результаты эндопротезирования тазобедренного сустава за счет создания нового алгоритма фармакологической тромбопрофилактики на основе сравнительной оценки эффективности эноксапарина и дабигатрана, а также учета предоперационных факторов тромбогенного риска.
1. Провести сравнительное изучение клинической эффективности и безопасности профилактического применения эноксапарина и дабигатрана у больных после артропластики тазобедренного сустава.
2. Осуществить комплексное динамическое исследование системы гемостаза у ортопедических больных на фоне приема антикоагулянтов с различным механизмом действия.
3. В предоперационном периоде выявить факторы тромбогенного риска, имеющие потенциальное значение для развития венозных тромбоэмболических осложнений на фоне современной медикаментозной тромбопрофилактики.
4. Создать новый алгоритм предупреждения венозного тромбоэмболизма на основе сравнительной оценки эффективности антикоагулянтов, а также деления больных на группы высокого и крайне высокого тромбогенного риска.
Показана большая эффективность дабигатрана в сравнении с эноксапарином при выборе средств антикоагулянтной профилактики после эндопротезирования тазобедренного сустава. С учетом 14 отобранных, наиболее информативных факторов тромбогенного риска создан новый алгоритм медикаментозной тромбопрофилактики, учитывающий деление больных, подлежащих эндопротезированию, на группы высокого и крайне высокого тромбогенного риска.
Основные положения, выносимые на защиту:
1. Применение дабигатрана после операции эндопротезирования тазобедренного сустава в 2,3 раза более эффективно в сравнении с эноксапарином для предупреждения венозных тромбозов и безопасно, поскольку не влечет за собой значимо больших по объему и частоте трансфузий свежезамороженной плазмы и эритроцитарной массы в интра- и раннем послеоперационном периоде.
2. Сравнительно большая наклонность к внутрисосудистому свертыванию крови во все анализируемые сроки послеоперационного периода наблюдается при использовании для тромбопрофилактики эноксапарина.
3. Предложенный алгоритм фармакологической тромбопрофилактики, учитывающий наличие 14 предоперационных факторов тромбогенного риска, антитромботическую эффективность сравниваемых антикоагулянтов и анализ уровня D-димеров через один месяц после эндопротезирования тазобедреннего сустава, может привести к снижению частоты тромботических осложнений.
Публикации: По теме диссертации опубликовано 11 работ, в том числе 3 в журналах из списка ВАК.
1. Материал и методы исследования
артропластика тазобедренный антикоагулянт
Исследование носило проспективный характер и выполнено на 245 больных, поступивших в Краевую клиническую больницу г. Барнаула в период с 2010 по 2011 год. Все пациенты были госпитализированы по поводу коксартроза 2-3 степени. Тотальное эндопротезирование тазобедренного сустава проводилось в плановом порядке на второй день после поступления в стационар. Общеклиническое, гемостазиологическое и ультразвуковое дуплексное исследование вен нижних конечностей и таза осуществлялось как в пред-, так и в послеоперационном периоде. При поступлении в стационар учитывалось также наличие следующих известных факторов тромбогенного риска: личного и семейного тромботического анамнеза, варикозного расширения вен нижних конечностей, ожирения, сочетания гипертонической болезни и ишемической болезни сердца (ИБС), сахарного диабета 2 типа, пола, возраста и вредных привычек (курение).
Рис. 1. Дизайн исследования: рандомизированное, двойное исследование на эквивалентную эффективность и безопасность тромбопрофилактики эноксапарином и дабигатраном
Пациентам обоих групп производилась спинальная анестезия бупивакаином. В целях пассивной тромбопрофилактики во всех случаях использовалась эластическая компрессия нижних конечностей, начиная со времени окончания операции. Для медикаментозной профилактики ВТЭО в группе А применялся эноксапарин, в профилактической дозе (40 мг), который вводился п/к первоначально за 12 ч до операции, затем через 12 ч после оперативного вмешательства, а также ежедневно в течение 10 дней послеоперационного периода. Больные группы Б принимали дабигатран per os в дозе 110 мг через 4 часа после операции, в последующем - по 220 мг один раз в сутки на протяжении одного месяца.
Распознавание венозного тромбоза проводилось по результатам ультразвукового дуплексного исследования вен нижних конечностей (УДИ) с использованием сканера Acuson Sequoia 512 фирмы Siemens (США). Данные исследования выполнялись за 1-2 дня до операции, на 5-е, 10-е и 30-е сутки, а также через 3 месяца после операции.
Пациентам, имевшим в послеоперационном периоде признаки венозного тромбоза назначался эноксапарин в лечебной дозе (1 мг/кг 2 раза/сут). Лечение НМГ проводилось в течение 10-14 дней с последующим переводом на прием варфарина на протяжении, как минимум, 6 месяцев. Доза последнего подбиралась индивидуально для достижения целевого значения МНО (по данным протромбинового теста) в диапазоне от 2,0 до 3,0.
Лабораторное исследование системы гемостаза осуществлялось в те же сроки и включало в себя воспроизводство известных скрининговых, "глобальных" и аналитических методов, описанных в ряде руководств и монографий (Баркаган З.С., Момот А.П. 2001; Момот А.П. и соавт., 2011; Key N. et. al. 2009), в том числе определение активированного парциального тромбопластинового времени (АПТВ), протромбинового времени (ПВ), тромбинового времени (ТВ), концентрации фибриногена в плазме по Clauss, выполнение эхитоксового теста (с коагулазой из яда многочешуйчатой эфы (Echis multisquamatus), оценка уровня растворимых фибрин-мономерных комплексов (РФМК) в плазме - орто-фенантролиновым методом (по В.А.Елыкомову и А.П.Момоту, 1996), определение уровней D-димеров, С-реактивного белка и гомоцистеина в плазме крови иммуноферментным методом. Амидолитически определялся уровень плазминогена, активность антитромбина III и фактора XIII. В числе методов интегральной оценки системы гемостаза были использованы калиброванная тромбограмма (тест генерации тромбина) на оборудовании фирмы THROMBINOSCOPE, Нидерланды (с концентрацией тканевого фактора 5 пмоль/л), и компьютерная тромбоэластометрия бедной тромбоцитами плазмы крови по технологии Rotem (с реагентами EXTEM) фирмы Pentapharm GmbH, Германия. Оценка агрегации тромбоцитов проводилась на агрегометре Chronolog 490-4D (США) с использованием в качестве индукторов агрегации АДФ (концентрация при агрегометрии 10 мкг/мл и 1,25 мкг/мл). Носительство тромбогенных ДНК-полиморфизмов изучалось на оборудовании Real-Time фирмы ДНК-технология (Россия).
2. Результаты исследования и их обсуждение
Основная причина применения антикоагулянтов после эндопротезирования крупных суставов связана с необходимостью профилактики ВТЭО. Тем не менее, использование средств, снижающих коагуляционный потенциал крови, в данной клинической ситуации представлял интерес не только с позиций необходимости предоставления эффективной антитромботической защиты, но и для исключения или уменьшения вероятности развития кровотечений, опасных для жизни больных. В связи с этим был проведен анализ особенностей кровоточивости, которая наблюдалась и связывалась с действием антикоагулянтов с различным механизмом действия - эноксапарином и дабигатраном.
Особенности геморрагического синдрома при тромбопрофилактике эноксапарином и дабигатраном.
Были учтены три характеристики этого синдрома, в том числе: 1) локальная кровоточивость, выявленная за 1-2 часа до начала операции в ходе спинальной пункции (да/нет); 2) объем интраоперационной кровопотери, в мл; 3) объем послеоперационной кровопотери по дренажам из операционной раны в течение трех суток, в мл.
Во время операции кровопотеря в обеих группах была равной, в среднем, 485,0±13,0 мл (от 100 мл до 1200 мл). В послеоперационном периоде кровопотеря по дренажам (в течение 3-х суток) составила, по средним данным, 329,3±12,6 мл (от 50 до 1000 мл). Локальная кровоточивость при спинальной пункции в ходе выполнения анестезии наблюдалась, в целом, в 24,5% случаев, однако в группе пациентов, получающих эноксапарин, она фиксировалась в 14,0 раз чаще (P 1000
В. Мурылёв 1, 2 , доктор медицинских наук, профессор, П. Елизаров 1 , кандидат медицинских наук, Я. Рукин 1 , Г. Казарян 1 , А. Музыченков 1 , Б. Калинский 2
1 Первый МГМУ им. И.М. Сеченова,
2 Центр эндопротезирования ГКБ им. С.П. Боткина, Москва
Применение препарата Ксарелто для профилактики тромбоэмболических осложнений после тотального эндопротезирования суставов продемонстрировало отсутствие фатальных кровотечений и высокую эффективность препарата в предупреждении послеоперационного тромбоза.
Ключевые слова: Ксарелто, венозная патология, тромботические осложнения, эндопротезирование суставов.
Тотальное эндопротезирование коленного и тазобедренного суставов относится к высокотехнологичным оперативным вмешательствам. К сожалению, при больших ортопедических операциях на суставах высок риск развития венозных тромбоэмболических осложнений. По литературным данным, в случаях, когда не проводится тромбопрофилактика, частота тромбоза глубоких вен достигает 40—60% [7]. Чаще тромбоз развивается в венах голени. В 10—20% наблюдений тромбы нарастают по направлению к проксимальным отделам, в 1—5% случаев возникает тромбоэмболия легочной артерии с летальным исходом [1]. Таким образом, вопрос тромбопрофилактики при эндопротезировании остается актуальным.
Американская коллегия торакальных специалистов (АССР) рекомендует практическим врачам после тотальной артропластики проводить профилактику венозных тромбоэмболий в течение от 10 до 35 дней. При этом с учетом мировой тенденции к снижению сроков нахождения больных в стационаре есть необходимость продолжить курс в амбулаторных условиях [3, 4].
В России важное место в медикаметозной профилактике тромбоэмболии занимают антикоагулянты, прежде всего низкомолекулярные гепарины и варфарин. Эффективность этих препаратов не вызывает сомнений, однако при использовании варфарина с его непредсказуемым эффектом (например, при взаимодействии с другими лекарственными средствами) приходится постоянно быть настороже. Его следует применять под контролем международного нормализованного отношения (МНО) и в зависимости от этого титровать дозу препарата [2]. Кроме того, при исследовании в амбулаторных условиях возможны некоторые организационные сложности (загруженность лаборатории, отсутствие реактивов); с другой стороны, не все больные строго выполняют рекомендации при лечении варфарином, что приводит к снижению эффективности терапии или развитию кровотечений. Значительный недостаток низкомолекулярных гепаринов — необходимость в подкожных инъекциях. У больных с эндопротезированием проведение такого медикаментозного курса в амбулаторных условиях после оперативного вмешательства затруднено вследствие еще низкой физической активности и мобильности пациента.
Для профилактики тромботических осложнений после ортопедических операций широко применяется препарат Ксарелто (риварокса-бан) — новый пероральный антикоагулянт. Ксарелто включен в рекомендации Швейцарии, Великобритании, Шотландии, Германии, Финляндии, Австралии и Новой Зеландии. Его эффективность и безопасность доказана в исследовании с участием более 12,5 тыс. пациентов, которым выполнено эндопротезирование коленного или тазобедренного сустава [6, 9, 11, 12]. Препарат зарегистрирован в 120 странах мира и имеет более 1 млн применений.
Ксарелто — первый пероральный прямой ингибитор Ха-фактора. Он характеризуется выгодной фармакокинетикой, прямой зависимостью доза— эффект, обладает малым потенциалом лекарственного взаимодействия, не взаимодействует с пищей. В клинических исследованиях по подбору дозы было показано, что оптимальной дозой, при которой наблюдается оптимальное соотношение между эффектом и риском кровотечений, является доза 10 мг (Eriksson B. и соавт., Thromb Res., 2007). Широкое терапевтическое окно ривароксабана позволяет назначать его пациентам, которым проведено плановое большое ортопедическое вмешательство, 1 раз в сутки по 1 таблетке 10 мг независимо от возраста, пола, этнической принадлежности или массы тела [10]. Как показали исследования, у пациентов с легкой и умеренной степенью почечной недостаточности (Kubitza D., 2010) наблюдаемое небольшое повышение концентрации препарата в крови все равно укладывается в терапевтический интервал и не приводит к увеличению риска кровотечений. В России препарат зарегистрирован в 2009 г.
Рассмотрим вопросы применения данного препарата у сложного контингента больных пожилого возраста с хронической венозной патологией ног, которым было выполнено эндопротезирование (у больных этой группы изначально присутствует риск тромбоэмболических осложнений).
В 2010—2011 гг. под нашим наблюдением в Центре эндопротезирования костей и суставов ГКБ им. С. П. Боткина (клиническая база кафедры травматологии, ортопедии и хирургии катастроф Первого МГМУ им. И. М. Сеченова) находились 62 пациента, которым было выполнено тотальное эндопротезирование тазобедренного (n=42) или коленного (n=20) сустава. В исследовании участвовали пациенты в возрасте от 59 до 83 лет (средний возраст — 67 лет; большинство — женщины) с той или иной патологией вен нижних конечностей, подтвержденной результатами ультразвуковой допплерографии (УЗДГ) вен ног (при дообследовании в связи с предстоящей операцией). Через 6—8 дней после операции замены сустава в стационаре производили динамический УЗДГ-контроль. Распределение больных с учетом их предоперационной венозной патологии представлено в табл. 1.
Таблица 1
Распределение обследованных с учетом выявленной патологии вен (по результатом УЗДГ в амбулаторных условиях)
Патология
Число пациентов,
n (%)
Варикозное расширение притоков поверхностных подкожных вен
Несостоятельность перфорантных вен
Расширение большой и малой подкожных вен с несостоятельностью остиального клапана
Признаки венозной и клапанной недостаточности поверхностных вен
Признаки клапанной недостаточности глубоких вен голени
Признаки клапанной недостаточности глубоких вен бедра
Во всех наблюдениях достоверных признаков тромбоза не было, глубокие вены проходимы, эхогенные массы в просвете сосудов не выявлены. У всех пациентов обнаружены признаки атеросклероза артерий
нижней конечности без динамически значимого стенозирования.
У 55 больных были явные клинические признаки хронической венозной недостаточности, у 7 какая-либо симптоматика отсутствовала, но к вечеру пациенты отмечали тяжесть и усталость в ногах.
Критерии исключения из исследования: наличие у больных коагулопатии, высокий риск кровотечения, тяжелые заболевания печени, тяжелая почечная недостаточность (клиренс креатинина 2 ед. крови
гематомы мягких тканей в области операции, n (%)
Геморрагическое отделяемое по установленному дренажу, n (%)
Объем дренажной кровопотери, мл
Переливание препаратов крови, n (%)
Объем перелитой эритроцитной массы, мл
В категорию больных с серьезными кровотечениями, возникшими в послеоперационном периоде, не попал ни один пациент; не отмечалось случаев выраженного кровотечения, потребовавшего повторного оперативного вмешательства, ревизии раны, а также весомого кровотечения в области операционных швов или дренажей. Геморрагические раневые осложнения, включавшие гематому мягких тканей, отмечены в 4 случаях; обширных объемных гематом не наблюдалось (по RECORD — 1,6% случаев). При подозрении на гематому мягких тканей больным в перевязочной выполняли УЗИ послеоперационной области с последующей пункцией и санацией. Обьем гематомы варьировал от 3 до 55 мл. Гематомы малого объема не пунктировали. Сроки выявления гематомы варьировали от 4 до 8 дней.
Переливание крови было субьективным клиническим показателем (учитывали, что кровопо-теря во время операции, до применения препарата, может повлиять на последующее переливание крови). По литературным данным, примерно 60% пациентов при данном виде хирургического вмешательства требуется трансфузия 2 и более ед. крови (эритроцитной массы). Послеоперационную кро-вопотерю, составляющую 650—1700 мл, мы считали вполне приемлемой; большинство хирургов находят возможной для такой операции кровопотерю в объеме 1500—2000 мл [5]. В нашей работе объем компонентов перелитой крови в каждом случае составлял от 160 до 310 мл эритроцитной массы, потребность в переливании — 69,3%.
При выполнении эндопротезирования обязательным условием было ушивание раны наглухо с оставлением дренажей. Стандартно при протезировании тазобедренного сустава оставляли 2 дренажа (1 — в полости сустава и 1 — субфасциально); при протезировании коленного сустава — 1 дренаж в полости сустава. У всех 62 больных в раннем послеоперационном периоде отмечено отделяемое по дренажу. При этом мы не выявили клинически значимых кровотечений, потребовавших переливания более 2 ед. эритроцитной массы. Также не было показаний к экстренному хирургическому вмешательству в связи с продолжающимся кровотечением или кровотечением в жизненно важный орган (ретроперитонеальное, внутричерепное, интраспинальное и т. п.).
Эффективность препарата оценивали с учетом возможных тромбоэмболических осложнений в данной группе больных. В период наблюдения случаев тромбоэмболии легочной артерии и летальных исходов не было. В 1 (2,6%) случае возник тромбоз дистальных глубоких вен нижних конечностей. Случаев тромбоза проксимальных глубоких вен не было. Клиническая картина подтверждена данными УЗДГ вен ног и двусторонней флебографией. По материалам программы RECORD, тромбоз дистальных глубоких вен отмечался в 1% наблюдений, проксимальных — в 0,6%.
Таким образом, при применении препарата Ксарелто у больных пожилого возраста с хронической венозной патологией после операций тотального эндопротезирования суставов фатальных кровотечений не возникало; отмечена высокая эффективность препарата в профилактике послеоперационных тромбозов. Удобная пероральная форма выпуска и отсутствие необходимости в лабораторном контроле показателей свертываемости крови позволяют применять препарат как в стационаре, так и в амбулаторных условиях.
Литература
1. Загородний Н.В. Применение ривароскабана в ортопедии (по результатам исследований RECORD) // Эффективная фармакотерапия. Ревматология. Травматология. Ортопедия. - 2011; 2: 6-10.
2. Моисеев В. С. Ривароксабан - новый прямой ингибитор фактора Ха для приема внутрь // Клин. фарм. и терапия. - 2010; 9 (4): 2-7.
3. Caprini J., Hyers T. Compliance with antitrombotic guidelines // Manag. Care. - 2006; 15: 49-66.
4. Сallahan J., Dorr L., Engh G.et al. Prophylaxis for thromboembolic disease: recommendations from American College of Chest Physicians- are they appropriate for orthopaedic surgery? // J. Arthroplasty. - 2005; 20(3): 273-274.
5. Dahl O. Orthopaedic surgery as a model for drug development in thrombosis // Drugs. - 2004; 64 (1): 17-25.
6. Eriksson B., Borris L. Oral rivaroxaban for the prevention of sympthomatic venous thromboembolism after elective hip and knee arthroplasty // J. Bone Joint. Surg. - 2009; 91 (5): 636-644.
7. Geerts W., Bergqvist D., Pineo G. Prevention of venous thromboem-bolism: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines // Chest. - 2008; 133: 381-453.
8. Graff J., Von Hentig N., Misselwits F. Effects of the oral, direct Factor Xa inhibitor rivaroxaban on plateletinduced thrombin generation and prothrobinase activity // J. Clin. Pharmacol. - 2007; 47: 1398-1407.
9. Kakkar A., Brenner B., Dahl O., et al. Extended duration rivaroxa-ban versus short- term enoxaparin for the prevention of venous throm-boembolism after total hip arthroplasty: a double-blind, randomised controlled trial // Lancet. -2008; 372: 31-39.
10. Kubitza D., Becka M., Voith B. Safety, pharmacodynamics, and pharmacokinetics of single doses of BAY 59-7939, an oral, direct factor Xa inhibitor // Clin. Pharmacol. Ther. - 2005; 78: 412-421.
11. Lassen M. Rivaroxaban for thromboprophylaxis after total knee arthroplasty // N. Engl. J. Med. - 2008; 358: 2776-2785.
12. Turpie A. Rivaroxaban for thromboprophylaxis versus enoxaparin for thromboprophylaxis after total knee arthroplasty (RECORD 4): randomised trial // Lancet. - 2009; 373 (9676): 1673-1680.
Xarelto In The Prevention Of Thromboembolism In Patients With Venous Pathology During Endoprosthetic Replacement Of The Hip Or Knee Joint
Читайте также:


