Проявления в полости рта при ревматизме
Е., 22 лет. Воспитательница детского сада. Поступила в клинику 27 марта 1948 г. с жалобами на общую слабость, головную боль, глухие боли в правом подреберье, желтушную окраску кожи, на сердцебиение, одышку, повышенную температуру.
Больная родилась в деревне (Тульская область) в семье крестьянина. Росла слабым, болезненным ребенком, перенесла корь, скарлатину и частые ангины (почти ежемесячно). До 1946 г. работала в колхозе, затем переехала в Москву, где работала до последнего времени воспитательницей в детском саду. В 1947 г. в течение нескольких месяцев болела, иногда немного опухали суставы рук и ног. Бывали к вечеру небольшие отеки на голенях.
Настоящее заболевание. С 7 марта 1948 г. у больной появилось общее недомогание, а 9 марта температура поднялась до 39,5°, появился насморк, кашель, головная боль. Постепенно "в течение 8—10 дней все эти явления стихли, температура оставалась субфебрильной. 18 марта больная заметила желтушную окраску кожи и склер; появились боли в правом подреберье и диспептические явления. Моча стала заметно темнее, а кал приобрел серую окраску. Постепенно состояние больной ухудшалось: появилось сердцебиение, одышка, неприятные ощущения в области сердца. С этими явлениями больная и поступила в клинику.
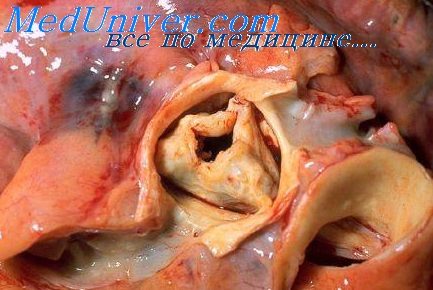
Общее состояние больной средней тяжести; окраска кожи и склер нерезко желтушна. Отеков нет. Суставы не изменены и безболезненны. Печень выступает из-под края реберной дуги на 2 см, умеренной плотности, болезненна. Селезенка не увеличена. В легких отмечаются единичные сухие хрипы. Зев гиперемирован, миндалины значительно увеличены, разрыхлены, с гнойными пробками. Много кариозных зубов. В моче желчные пигменты; уробилин отсутствует. Реакция на стеркобилин в кале положительная. Кровь при поступлении: лейкоцитов 7 200; РОЭ 9 мм в час. Сердце умеренно расширено вправо и несколько влево. Рентгенологически выявляется нерезко выраженная митральная конфигурация. У верхушки сердца выслушивается хлопающий первый тон, предсистолический и короткий систолический шум (распространяющийся к левым подмышечным линиям); акцент и раздвоение второго тона над легочной артерией. Пульс ритмичный, среднего наполнения и напряжения, 67 ударов в минуту, артериальное давление 102/65 мм.
Через 2 дня после поступления у больной развились явления острого аппендицита с быстрым переходом в стадию инфильтрата. Операция произведена не была. Температура носила гектический характер — с колебаниями в течение дня от 36,4 до 38,6°.
Назначенный пенициллин по 25 000 единиц 8 раз в сутки принес облегчение: уже к 4 апреля температура снизилась почти до нормальной, улучшилось общее состояние; инфильтрат в правой подвздошной области непрерывно уменьшался. Вместе с тем постепенно убывала и желтуха, несколько уменьшились размеры печени. С 7 апреля общее состояние вновь стало ухудшаться, беспокоили боли в крупных и мелких суставах; появились ознобы и поты, температура к 9 апреля поднялась до 38,6°. 13 апреля больная стала жаловаться на боли в левом подреберье, где прощупывалась увеличенная болезненная селезенка. Появились также неприятные ощущения в области сердца и сердцебиения. Пульс участился до 90—100 ударов в минуту. В крови обнаружен лейкоцитоз (10 000—14 000 в 1 мм3) с палочкоядерным сдвигом влево; РОЭ 38 мм в час. В моче белок — от следов до 0,33°/оо; в осадке в значительном количестве лейкоциты, а также эритроциты от 3 до 10 в поле зрения. Иногда наблюдались дизурические явления.
Состояние больной оставалось довольно тяжелым и пенициллинотерапия (всего было дано 10 млн. единиц) эффекта не дала.
С 13 апреля у больной снова появились боли в левом подреберье; селезенка начала увеличиваться, становилась болезненной, обнаружились приступы болей в правой поясничной области с положительным симптомом Пастернацкого и гематурией (эмболии в сосуды селезенки и правой почки).
Поскольку салициловая терапия также не давала эффекта, больная 4 апреля 1948 г. была переведи:-а в 1-ю городскую больницу для тонзиллэктомии и экстракции зубов. Обе операции были произведены, причем у корней четырех зубов (удаленных) были обнаружены грануломы.
3 июля больная была переведена обратно в терапевтическое отделение V больницы в таком же тяжелом состоянии, как и ранее: температура продолжала оставаться повышенной с колебаниями от субфебрильных цифр до 38,5°. При неоднократных исследованиях крови число лейкоцитов не превышало нормальных цифр, РОЭ колебалась от 12 до 20 мм в час. Формоловая реакция была трижды отрицательной. Попрежнему наблюдались ознобы и поты. Зев был гиперемирован; повторно возникали ангины. Пульс лабильный (64—100 ударов в минуту), ритмичный, слабого наполнения и напряжения. Больную сильно беспокоили боли в суставах, которые, однако, были мало изменены. Имело место почти постоянное тахипноэ (20—30 дыханий в минуту). Объективные данные со стороны сердца оставались прежними, нарушение кровообращения было выражено очень незначительно: отеков не было, печень почти не выходила за реберный край, застойные явления в легких все же иногда определялись: на фоне жесткого дыхания в скудном количестве выслушивались влажные хрипы. Явления цистопиэлита попрежнему были выражены.
Со стороны нервно-психической сферы нужно отметить крайнюю неустойчивость настроения, большую мнительность, ясно выраженную внушаемость, плохой сон, повышение сухожильных рефлексов, выраженный дермографизм и др. Иногда наступало улучшение общего состояния, больная понемногу двигалась по палате и коридору.
С августа 1948 г. у больной начали возникать приступы болей в области сердца и за грудиной, нередко с отдачей в лопатку, надплечье и левую руку. Приступы продолжались от нескольких минут до нескольких часов; иногда они достигали чрезвычайной силы; очень часто приступы купировались приемами нитроглицерина; в некоторых случаях приходилось прибегать к повторным инъекциям 2% раствора пантопона (1 мл в 1% растворе). Большинство приступов сопровождалось крайне тяжелым состоянием, страхом смерти, усилением тахипноэ (до 40 и более дыханий в минуту), синюхой, которая периодически сменялась резкой бледностью и головной болью. Нередко при этом определялась тахикардия с тахиаритмией (до 160 ударов в минуту). Часто приступы сопровождались ознобом и проливным потом, иногда же отделением огромного количества светлой мочи или рвотой. Артериальное давление никогда не повышалось. 28 августа и 4 октября во время подобных приступов имело место необильное кровохаркание; после одного кровохаркания рентгенологически был обнаружен небольшой очаг затемнения в левом легком (инфаркт легкого).
Описываемые болевые приступы в области сердца, носившие характер стенокардии, возникали чрезвычайно часто до середины октября 1948 г. В дальнейшем они стали более редкими и менее мучительными. В течение длительного пребывания больной в клинике она систематически получала салициловые препараты (всего 500,0 аспирина).
Повторно производимая электрокардиография обнаруживала правограмму и удлинение интервала PQ (0,24—0,26 секунды); признаков, указывающих на нарушения коронарного кровообращения, не было.
6 декабря 1948 г. у больной была обнаружена гранулома, а еще в одном зубе, который 6 января был удален; развившийся периостит потребовал дальнейшего дополнительного оперативного вмешательства — выскабливания острой ложечкой. После операции состояние больной стало явно улучшаться: болевые приступы и все сопровождавшие их тяжелые явления стали заметно сходить на нет. Явления пиэлита исчезли, в моче не отмечалось ничего патологического, но дизурия в слабой степени сохранялась. Проведено глистогонное лечение — вышли 3 аскариды.
В феврале больная почувствовала себя настолько хорошо, что совершенно свободно передвигалась. 20 февраля 1949 т. в удовлетворительном состоянии была выписана под наблюдение участкового врача.
Катамнeз. Улучшение состояния больной продолжало прогрессировать, хотя иногда к вечеру после длительной ходьбы у больной появлялись небольшие отеки у лодыжек. Болевых припадков больше не было. Больная вышла замуж, забеременела. Беременность протекала нормально. Больная благополучно родила и в настоящее время проживает в деревне. По словам родственников, чувствует себя вполне удовлетворительно.
Специфических изменений со стороны слизистой оболочки полости рта при ревматических заболеваниях нет. У больных ОРЛ возможно развитие гингивита, при недостаточности кровообращения отмечается цианоз губ и слизистой полости рта. При обострении ревматического процесса возможно развитие афтозного стоматита и кандидоза полости рта. При рематоидном артрите в патологический процесс достаточно часто вовлекается височно-нижнечелюстной сустав. При этом вследствие болевого синдрома и скованности больной не в состоянии широко раскрыть рот, что значительно затрудняет стоматологу проведение манипуляций в ротовой полости. Длительно текущий ревматический процесс сопровождается развитием системного остеопороза, в том числе с вовлечением верхней и нижней челюсти. Этот факт необходимо учитывать при планировании ортопедического лечения.
У больных гемолитической анемией отмечаются отечность, гиперемия и повышенная кровоточивость десны. При наличии клинической картины пародонтоза рентгенологически типичных изменений костной структуры альвеолярных отростков не выявляют. Вместе с тем весьма специфичным является изменение окраски зубов - от желтоватой до серо-грязной, что связано с отложением желчных пигментов в зубной эмали. В периоды гемолитического криза часто наблюдается спонтанная кровоточивость десны, гиперсаливация, иктеричность слизистой оболочки полости рта. Различают острую и хроническую формы лучевой болезни. Острая лучевая болезнь развивается после однократного облучения организма массивными дозами (100--1000 рад). В первый период (первичных реакций), который продолжается до 2 сут, возникает ощущение сухости рта (или слюнотечение), снижаются вкус и чувствительность слизистой оболочки. Слизистая оболочка рта и губ отекает, появляется гиперемия, могут возникать точечные кровоизлияния. Во втором периоде (латентном), который длится от нескольких часов до 2 нед, все эти явления проходят. Третий период (выраженных клинических явлений) -- разгар болезни. На фоне резкого ухудшения общего состояния изменения в полости рта достигают максимума. Появляется чувство жжения, слизистая оболочка становится анемичной, сухой. Возникает картина лучевого стоматита.
Изменения кровеносных сосудов и состава крови в этот период обусловливают явления геморрагического диатеза: повышенную кровоточивость, кровоизлияния. Из-за резкого снижения сопротивляемости тканей бурно развивается аутоинфекция, особенно гнилостная. Таким образом, клиническая картина лучевого стоматита складывается из проявления геморрагического синдрома и язвенно-некротического процесса. Последний наиболее резко выражен в области травмы (нависающими пломбами, зубным камнем) и в местах скопления микрофлоры. Сначала поражаются край десны и миндалины, а затем -- боковые поверхности языка, небо. В местах прилегания к слизистой оболочке металлических протезов и пломб воспаление может быть более выражено из-за вторичного излучения. Слизистая оболочка рта, губы и лицо отекают. Дес-невые сосочки разрыхляются, кровоточат, затем край десны некротизируется. Костная ткань альвеолярного отростка резорбируется, зубы расшатываются и выпадают. Множественный некроз слизистой оболочки не имеет резких границ, воспалительная реакция окружающих тканей выражена слабо. Дно язв покрывается грязно-серым некротическим налетом с гнилостным запахом. В тяжелых случаях некроз может распространиться со слизистой оболочки на подлежащие мягкие ткани и кость -- возникает лучевой некроз кости с секвестрацией, возможны переломы челюстей. Этому способствует распространение инфекции из очагов хронического периодонтита и пародонтита.
Язык отекает, покрывается обильным налетом, трещины, кровоизлияния и некроз образуются чаще в области корня языка. Теряются вкус и чувствительность. Развиваются тяжелые некротические ангины. Если больной не умирает, то наступает четвертый период -- выздоровление, когда происходит медленное обратное развитие симптомов болезни. В этот период возможны рецидивы болезни.
Хроническая лучевая болезнь развивается вследствие длительного воздействия малых доз излучения на весь организм или значительную его часть. Органы полости рта чувствительны к воздействию ионизирующей радиации, поэтому в начале болезни изменения могут быть особенно выраженными. Постепенно нарастает сухость из-за поражения слюнных желез. Возникает стойкий катаральный гингивит, который затем может перейти в язвенный. На слизистой оболочке переходных складках с вестибулярной стороны, а затем деснах и губах появляются эрозии, переходящие в афты. Может развиться глоссалгия, а затем глоссит, сопровождаемый отеком языка, трещинами, налетом.
"Королевская-Улыбка"
+7(495) 670-05-17
-
Пн-Пт 9:00-21-00 Сб 10:00-18:00 Москва, Талалихина, 1 корпус 3
Стоматология Москвы "Королевская-Улыбка"
Качественно - не значит дорого
Адрес:
Москва, Талалихина, 1
корпус 3
Время работы:
Пн-Пт 9:00-21-00 Сб 10:00-18:00
Контакты:
- Главная
- Услуги
- Имплантация зубов
- Имплантаты OT-F1
- Имплантаты OT-F2
- Имплантаты OT-F3
- Абатменты, их типы и установка
- Установка формирователя десны
- Удаление имплантата
- Лечение зубов
- Лечение пародонтоза
- Лечение кариеса
- Лечение стоматита
- Лечение перикоронита
- Лечение пульпита
- Наложение мышьяковистой пасты
- Пародонтит
- Фторирование зубов
- Реставрация зубов
- Наращивание зуба на штифт
- Чистка зубов
- Протезирование зубов
- Протезирование на имплантатах
- Восстановление зубов
- Акриловый протез
- Частичный съемный акриловый протез
- Безметалловая керамика
- Безметалловая керамика из диоксида циркония на имплантате
- Бюгельный протез
- Виниры
- Металлопластмассовые коронки
- Металлокерамические коронки
- Мостовидный протез
- Нейлоновый протез
- Починка протеза с добавлением зуба
- Протезирование на имплантах
- Полный съемный акриловый протез на имплантах
- Временная коронка на имплантате
- Металлокерамическая коронка на имплантате
- Безметалловая керамика из диоксида циркония на имплантате
- Стоматологическая хирургия
- Синус лифтинг
- Удаление зубов
- Удаление зуба мудрости
- Удаление зачатка зуба мудрости по ортодонтическим показаниям
- Ретинированный зуб
- Удаление корня зуба
- Профилактика альвеолита (неоконус)
- Детская стоматология
- Как вылечить молочные зубы?
- Чистка зубов младенцу
- Поверхностный кариес у детей
- Прорезывание зубов у детей
- Как ухаживать за зубами ребенка?
- Массаж
- Медовый массаж
- Массаж лица
- Антицеллюлитный массаж
- Мануальная терапия
- Имплантация зубов
- Контакты
- Наши специалисты
- Статьи
- Цены
- Акции
- Отзывы
Что такое ревматизм и как он влияет на зубы?

Ревматизм – это заболевание соединительной ткани, вызванное присутствием в организме хронической инфекции. К группе ревматоидных заболеваний относятся артриты, тонзиллиты, некоторые заболевания позвоночника и другие. Не долеченные воспалительные заболевания могут спровоцировать развитие этой болезни.
При ревматизме у пациентов наблюдается повышенное скопление зубного налета. Микробы провоцируют разрушение зубной эмали, провоцируя заболевания зубов и десен. При несвоевременном лечении кариеса бактериальная среда разрушает пульпу, соединительную ткань зуба и далее костную ткань.
Как лечить зубы при ревматических заболеваниях?
Пациенты, страдающие от ревматических заболеваний, принимают лекарства, снижающие активность иммунной системы. После стоматологического лечения они могут спровоцировать разрастание десны или негативно отразиться на процессе заживления прооперированных областей. Перед началом лечения пациенту необходимо сообщить стоматологу о принимаемых препаратах, чтобы стоматолог выбрал соответствующий метод лечения.
Особенностью проведения процедур у лиц, страдающих ревматизмом, можно отметить наличие утолщений десны, затрудняющих чистку зубов или лечение пародонта. При осложненном ревматизме пациенту необходимо устанавливать специальные распорки и по возможности сокращать время лечения, чтобы не вызвать сильной боли в суставах челюсти.

Главная задача стоматолога при лечении пациента с ревматическими заболеваниями – это устранение очагов инфекции. При этом не менее важным остается максимально сохранить зубную ткань. Зубосохраняющие операции применяются при наличии кисты или гранулемы. Для очистки каналов используется антисептические препараты, специальные иглы и ультразвуковая обработка. Пломбированию уделяется особое внимание, для предотвращения повторного инфицирования полость должна быть герметично закрыта.
Сохранение зуба при инфицировании трудоемкая и точная работа профессионала, может занимать несколько часов. От мастерства и качественных материалов зависит результат лечения. Тем не менее, остаются случаи, когда пораженный зуб необходимо удалить. В этом случае пациенту рекомендуют протезирование для восстановления зуба.
Профилактика заболеваний полости рта при ревматизме

Как заболевание, вызванное воспалительным процессом, ревматизм может протекать как на фоне болезней полости рта, так и иметь очаги в виде пораженных инфекцией зубов. Чтобы избежать осложнений, необходимо своевременно удалять зубной налёт и твердые отложения, являющиеся причиной возникновения инфекций, лечить кариес и его осложнения.
Санация и регулярная профессиональная гигиена является необходимым компонентом терапии и профилактики ревматических заболеваний. Регулярное проведение этой процедуры позволяет пациенту:
- Снизить нагрузку на иммунную систему;
- Устранить источник повторного инфицирования;
- Уменьшить активность воспалительного процесса.
Данные факторы улучшают общее состояние организма, ускоряют ремиссию и увеличивают ее продолжительность. К перегруженной основным заболеванием иммунной системе перестает поступать новые источники инфекции, уменьшается лекарственная нагрузка на организм. Комплексная терапия способна устранить ревматические симптомы и уменьшить их до минимума.
Заболевания слизистой рта нарушают микрофлору, последствием изменений которой являются болезни желудочно-кишечного отдела. Если при чистке зубов неприятный запах не исчезает, то предполагаются гнойные поражения оболочек, в случае ощущения жжения, зуда и дискомфорта – воспалительные процессы.
Стоматит
Это одно из самых распространенных заболеваний слизистой оболочки рта. Он встречается в нескольких формах:
- Катаральный. Симптомы: покраснение слизистой. Возможно появление белого налета.
- Язвенный. Возникает, как правило, при заболеваниях желудка, кишечника. Наблюдается появление язвочек, гипертермия.
- Афтозный. Возникает, чаще всего, на фоне общих инфекционных болезней, аллергических проявлений. Сопровождается появлением афт и эрозии слизистой оболочки.
Инфекционные патологии
Могут возникать при передаче возбудителя носителем или при его проникновении на поврежденные слизистые покровы.
Воспалительные процессы на поверхности слизистой языка возникают при поражении стрептококковыми бактериями. В случае образования трещин в них могут проникать иные патогенные микроорганизмы – вместе с пищей. Поражение может образовываться из-за переохлаждения, ожогов или химических раздражителей – освежающих дыхание спреев, алкогольных и слабоалкогольных напитков.
- на начальных этапах – ощущение жжения и чувство инородного тела на органе;
- при дальнейшем развитии – гиперемированность слизистых и усиленное слюноотделение;
- при отсутствии необходимой терапии – изменения или снижение функциональности вкусовых рецепторов.
Четыре основных формы:
- катарального типа – определяется по возникновению зуда, в дальнейшем возникает отечность тканей десен и кровоточивость;
- язвенно-некротического варианта — вначале образуются небольшие изъязвления, потом происходит некротизирование участков слизистых покровов, при заболевании нет болезненных ощущений, отсутствие адекватной терапии приводит к увеличению лимфатических узлов (в худшем варианте – развитию злокачественных новообразований);
- гипертрофического – сопровождается небольшими болезненными ощущениями и увеличением сосочков десны, могут возникать нагноения и кровотечения – при попадании возбудителя;
- атрофического – организм болезненно реагирует на небольшие перепады температур в ротовой полости.
Происходит при поражении полости рта стрептококковыми и стафилококковыми инфекциями. Заболевание может развиваться на фоне переохлаждения или ожогов области гортани. Симптоматические проявления характеризуются:
- болезненными ощущениями в горле;
- постоянным першением;
- присутствующим дискомфортом.
Относится к стоматологическим заболеваниям. Болезнь чаще регистрируется в детском возрастном периоде, но может образоваться и у пожилых людей. Формирование аномального процесса проходит под влиянием инородных частиц или при проникновении патогенных микроорганизмов в поврежденные слизистые покровы ротовой полости.
При инородных телах начинаются воспалительные процессы, при инфекционном поражении – гнойные выделения. В обоих вариантах происходит формирование изъязвлений, покрытых пленочной оболочкой.
Негативный процесс происходит при нарушении правил защиты – в момент половых контактов. В результате заболевания регистрируются овальные изъязвления с ровными краями. Через 3-5 суток начинаются гнойные выделения.
Болезнь проходит без болезненных ощущений, опасность поражения заключается в затрудненном дыхании.
Кандидоз
Грибковое заболевание, возникающее вследствие общей слабости организма, снижения иммунитета, переохлаждения. Признаками кандидоза являются сухость слизистых оболочек рта, появление творожистых выделений, сильного жжения и др. При игнорировании этого состояния возможны осложнения в результате поражения грибком других органов и тканей.
Разновидностью кандидоза является молочница. Заболевание наблюдается у грудных детей вследствие заражения при кормлении грудью или через используемую посуду для кормления.
Народные средства
Средства народной медицины помогают обезвредить вирусы и устранить причину заболевания. Для обработки ран применяют отвары и настои из лекарственных растений. Использование средств нетрадиционной медицины должно быть согласовано с лечащим врачом.
Хорошо зарекомендовало себя использование настоев для полоскания со:
- зверобоем;
- облепихой;
- ромашкой аптечной;
- шалфеем;
- корой дуба;
- малиной;
- лапчаткой;
- листьями ежевики.
Для приготовления средства две чайные ложки сырья следует залить тремя стаканами горячей воды, настоять в течение нескольких часов и использовать для полоскания несколько раз в день. Продолжительность курса лечения – 10 дней.
Для лечения болезни применяют такие средства:
- одну столовую ложку аниса залить стаканом кипятка, настоять в течение 2 часов. Полученным отваром полоскать рот трижды в день;
- свежевыжатый сок алоэ, моркови или белокочанной капусты разбавить теплой кипяченой водой и использовать для протирания язвочек и ранок, а также полоскания полости рта;
- при тяжелых формах заболевания одну ампулу новокаина смешать с чайной ложкой оливкового масла, жидким медом и яичным белком. Средство обладает обезболивающими и ранозаживляющими свойствами.
Кариес
Данный недуг, в той или иной степени развития, встречается более чем у 75% всего населения. Точно установить причины возникновения кариеса в состоянии только специалист, так как на развитие заболевания оказывает влияние множество различных факторов: возраст пациента, его образ жизни, режим питания, привычки, наличие сопутствующих стоматологических патологий и других недугов.
Кариес развивается вследствие:
- Недостаточной гигиены полости рта. Лица, которые не проводят гигиенические процедуры полости рта после приема пищи, в 90% случаев сталкиваются с проблемой кариеса. При недостаточной или нерегулярной чистке зубов формируется стойкий налет на их поверхности, который со временем преобразуется в камень и приводит к потери микроэлементов из эмали.
- Нерационального питания. В результате соблюдения строгих диет с пониженным содержанием микроэлементов и белков, отсутствия в ежедневном рационе продуктов, в которых содержится кальций, изменяется качественный состав слюны, нарушается баланс микрофлоры полости рта и, как следствие, может начаться разрушение твердых тканей зубов.
- Патологии эмали. При неполноценном развитии тканей зуба в эмаль поступает недостаточное количество минералов из слюны, в результате зуб не имеет возможности нормально формироваться, развиваться и функционировать.
При осмотре ротовой полости стоматолог выберет наиболее подходящий способ лечения. Если кариес находится в стадии пятна, реминерализации (восстановления количества минерала) будет достаточно. В случае образования кариозной полости требуется пломбирование.
Профилактика болезней полости рта
Как известно, болезнь проще предупредить, чем лечить. Поэтому, вот, перечень необходимых профилактически правил:
- при первых признаках болезни следует своевременно посетить стоматологический кабинет;
- следить за состоянием зубов, зубных протезов;
- следить за правильным питанием. Оно должно включать микроэлементы, витамины, клетчатку. Нежелательно присутствие в пище большого количества углеводов;
- соблюдать ежедневные гигиенические процедуры. Индивидуально подобрать щетку и зубную пасту. Менять щетку нужно не реже одного раза в два месяца. Желательно пользоваться зубной нитью и межзубным ершиком;
Диагностика
При обнаружении первых признаков заболевания следует обратиться за квалифицированной медицинской помощью. Перед началом лечения врач должен установить, какие заболевания ротовой полости имеются у пациента.
В настоящее время не существует специальных тестов и анализов для выявления патологии. Обычно врач проводит визуальное обследование. Для детального изучения может потребоваться взятие образца поврежденных тканей, которое проводится под местной анестезией. При тяжелом течении дополнительно назначают общий анализ крови, анализ крови на лимфоциты, фолиевую кислоту и железо.
После того как установлена причина, специалист подскажет, как лечить заболевание.
Фото болезней полости рта
Осложнения
При правильном и своевременном лечении заболевание не вызывает осложнений. При попытке вылечить стоматит в домашних условиях болезнь может перейти в хроническую форму.
В запущенной форме патология может спровоцировать:
- образование язвочек на миндалинах;
- кровоточивость десен;
- выпадение зубов;
- развитие вторичной инфекции.
При отсутствии своевременного лечения грибковая форма стоматита вызывает инфицирование всего организма.
Какие бывают зубные боли
Одна из самых неприятных болей, это, однозначно, зубная. Зубных врачей боятся, как огня и взрослые и дети. В зависимости от заболевания разные бывают и боли. Иногда боль резкая, невыносимая, иногда ноющая, не дающая покоя. Попробуем выделить несколько из них:
- при кариесе зубная боль не слишком острая, она, то появляется, то исчезает. Возникает она в результате приема слишком холодной, горячей, острой, кислой пищи. Такая боль носит временный характер и быстро проходит;
- если образовался флюс – боль умеренного характера, проявляется при нажатии на больной зуб;
- если возникает такая болезнь, как периодонтит – боль острая, пульсирующая. Вы четко чувствуете больной зуб. Такая боль не проходит сама, облегчение наступает после приема обезболивающего.
Кариес – это процесс разрушения зубов из-за деминерализации и размягчения зубной эмали. В зубе появляется небольшое отверстие, со временем оно увеличивается и способно полностью разрушить зуб. Если не принять мер, болезнь распространяется на здоровые зубы. Возникает по причине нарушения pH баланса.
Причины этого нарушения таковы:
- кариесогенные микробы;
- неправильно подобранные гигиенические принадлежности;
- чрезмерное употребление углеводов;
- нарушения функций слюноотделения;
- недостаток фтора в организме;
- плохая гигиена полости рта.
Эта болезнь имеет стадии развития:
- стадия пятна. Появляется небольшое пятно на поверхности зуба. Болезнь никак не проявляет себя, протекает без симптомов. На начальной стадии пятно тяжело увидеть, и диагностируется стоматологом;
- поверхностная, средняя стадия. Характеризуется появлением более заметного пятна. Бактерии поражают не только эмаль, но уже и дентин;
- глубокий кариес. Образуется полость в зубе. Разрушаются эмаль, дентин, заболевание затрагивает пульпу.
Это воспалительный процесс в полости рта. Главной причиной возникновения считается отсутствие должной гигиены полости рта. Но гигиена не единственная причина. Среди основных выделяют следующие:
- кандидоз или грибковый стоматит. Словами народа – молочница. Появляется из-за действия грибковых бактерий Podacandida;
- стоматит герпетический – результат действия вируса герпеса;
- стоматит анафилактический. Вызывается аллергическими реакциями организма.
- температура поднимается до высоких отметок;
- плохой аппетит, раздражительность;
- если это ребенок, капризность, плохой сон;
- белый налет на слизистой рта;
- появление ранок во рту (язвочки).
Важно! Многие люди не обращают внимания на образование ранок во рту. Это недопустимо и ведет к таким осложнениям как кровоточивость десен, выпадение зубов и даже ларингит.
Флюс – одно из очень серьезных заболеваний в области стоматологии. Ведет к очень нежелательным последствиям, вплоть до заражения крови. Разберемся подробнее, какие основные причины флюса:
- перенесенные болезни, такие как, ангина и фурункулез, могут спровоцировать флюс;
- при повреждениях десны (твердой пищей, зубной щеткой, столовыми приборами) может появиться флюс десны;
- пломба, снятая не вовремя. Она раздражает пульпу и следствием является появление воспаления;
- занесение микробов, например, через укол.
Основные симптомы при возникновении заболевания: повышение температуры, сильная боль в области воспаления при жевании и надавливании на зуб. Сам флюс – это гнойная шишка на десне, ее можно легко увидеть. Она быстро разрастается и воспаляется, боль может передаваться в глаз, подбородок, ухо. В некоторых случаях сильно опухает щека, губа и подбородок.
Язвы могут быть как самостоятельным заболеванием, так и следствием других болезней. Рассмотрим случаи, в которых чаще всего появляются язвы:
- стоматит. В результате этого заболевания могут возникать ранки на поверхности языка. Сопровождаются эти неприятные явления болью и жжением;
- травмы языка. Каждый день на язык оказывается механическое воздействие. Причинами язвочки могут стать твердая пища, кости, прикусывание языка, повреждение протезом или брекетами, медицинские воздействия. В результате этих повреждений появляются ранки в виде язв или эрозий.
- в результате таких серьезных болезней как туберкулез, сифилис, также образовываются язвы во рту и языке;
- рак языка – образование на языке злокачественного характера.
Очень важно при появлении ранок на языке обратиться за консультацией к стоматологу. Своевременное лечение поможет предотвратить серьезные заболевания и сохранить ваше здоровье.
Как лечить эрозии во рту?
Стоматологические проблемы – тот случай, когда недопустимо заниматься самолечением и на основании статьи из интернета ставить диагноз. Информация носит ознакомительный характер и должна побудить читателя обратиться к грамотному специалисту при подозрении на наличие во рту эрозии. Во время диагностики врач проведет визуальный осмотр раздражения слизистой оболочки, назначит анализы, после чего подберет индивидуальную лекарственную терапию, а также порекомендует несколько сопутствующих народных рецептов.
Устранение воспаления во рту предполагает ликвидацию нескольких проблем разом: снятие болевого симптома и отека, избавление от причины, вызвавшей болезнь, предотвращение рецидива. Для этого используются лекарства в разных формах: таблетки для рассасывания, спреи, гели, мази.
Наиболее известные из них: Камистад, Каметон, Лидокаин. Не рекомендуется злоупотребление средствами с анестезирующим действием — они призваны устранять острую боль, но не подходят для постоянного применения.
Если воспаление вызвано аллергической реакцией организма, назначают антигистаминные препараты: Супрастин, Цетрин, Кларитин и др. В этом случае болезненные участки обрабатывают гелем Холисал, который имеет обезболивающее действие и практически не имеет противопоказаний, он назначается детям в период прорезывания зубов. Для восстановления после раздражения слизистой оболочки используют препарат Актовегин и др.
Вирусное и грибковое поражение
Воспаления ротовой полости объединяются во врачебной практике под термином стоматит и проявляются в виде покраснений, сыпи, язв и эрозий, примеры которых приводятся на фото.
Грибковые и вирусные инфекции, такие как герпес или молочница, различаются по характеру и локации высыпаний. После проведения анализа, назначаются специальные лечебные препараты наружного и внутреннего применения.
Рецидивы таких болезней возможны при ослаблении иммунитета и повторном заражении.
Читайте также:


