Псевдомонадная инфекция ногтей лечение
Заболевание распространено повсеместно и встречается одинаково у обоих полов, преимущественно у взрослых.Наиболее часто наблюдается у лиц определенной профессии: барменов, посудомоек, домохозяек, садоводов, сантехников, поваров, военных новобранцев, футболистов, рабочих металлургических и сахароперерабатывающих заводов, медицинского персонала.Основной причиной является инфицирование подногтевого пространства грамотрицательной синегнойной палочкой - Pseudomonas aeruginosa.Имеются 2 основных предрасполагающих фактора, ведущих к заражению:
- Травма ногтя, ведущая к онихолизису (отделению ногтя от ложа), и, вследствии этого, к нарушению водонепроницаемого уплотнения между ногтем и ложем.Инфицированию ногтей ног способствует тесная обувь
- Влажная среда (бассейны, джакузи, раствор для контактных линз, раковины, губки для ванн и кухни и.т.д.) - обычное место обитания и размножения возбудителя.Многократный контакт с зараженной водой значительно повышает риск заболевания
При проникновении в подногтевое пространство синегнойная палочка вызвает воспаление, в которое часто вовлекается ногтевой валик и латеральные складки кожи, прилегающие к ногтю.В процессе жизнедеятельности бактерия продуцирует характерные пигменты: пиоцианин (сине-зелёный цвет), пиовердин (желто-зелёный) и пиорубин (бурый цвет), которые окрашивают ногтевую пластинку в различные оттенки зеленого цвета.
Другими причинами зеленого окрашивания ногтя являются:
- Инфицирование плесневыми грибами (Paecilomycis sp., Aspergillus sp., Fusaruim sp.) - продуцирующие меланин, окрашивающий ноготь
- Инфекция, вызванная грамотрицательной палочкой Proteus sp. генерирующей сульфид водорода, который при реакции со следами различных металлов изменяет цвет ногтя
- Заболевания
- Псориаз - окрашивание ногтя обусловлено сывороточными гликопротеинами
- Охроноз - изменение цвета связано с меланиноподобным пигментом, вследствии повышенного количества гомогентизиновой (2, 5-диокснфенилуксусной) кислоты
- Синдром желтого ногтя - наблюдающийся при хроническом лимфостазе, причины изменения окраски ногтей неизвестны
- Опухоли (онихоматрикома, гломус-опухоль)
- Лекарственные препараты (метотрексат, тетрациклин, миноциклин, препараты для химиотерапии, ротиготин, гидроксихлорохин, амлодипин) при их накапливании в ногтевой пластинке
- Химические агенты (метиленовый зеленый, медные производные хлорофилла, изоцианат) при непосредственном многократном контакте.
Наблюдающийся зеленый цвет ногтя при онихомикозах, вызыванных трихофитонами и кандидами, вызван коинфекцией с Pseudomonas aeruginosa
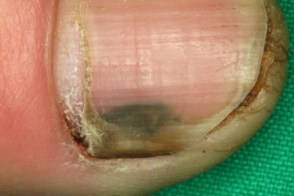
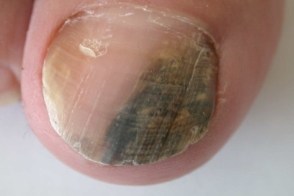
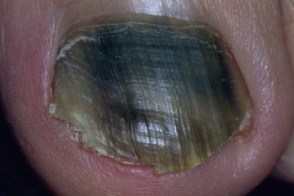
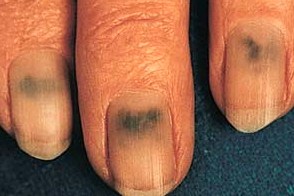
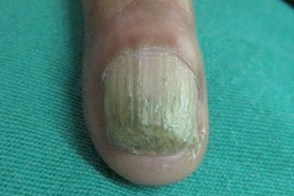
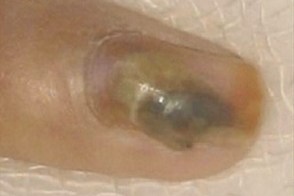
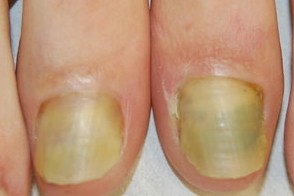
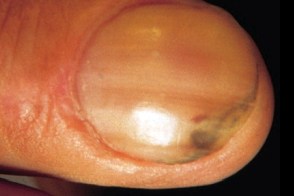
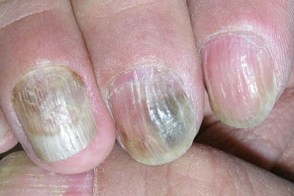
Заболевание характеризуется триадой симптомов: окрашиванием ногтя, паронихией и онихолизисом. Изменение цвета варьирует от желто-светло-зеленого до сине-зеленого, темно-черно-зеленого и голубовато-серого, при мытье или чистке ногтя окраска не исчезает. Могут поражаться любые области ногтевой пластинки (дистальная, латеральная, проксимальная) и, иногда, вся поверхность.Обычно процесс захватывает один-два ногтя, реже больше.Чаще всего поражаются ногти рук.При нажатии на ноготь болезненность не ощущается.Воспаление ногтевого валика и латеральных складок вокруг ногтя (паронихия) не выраженное, малоболезненное.Онихолизис в большинстве случаев можно обнаружить только при осторожном механическом поднятии ногтя плоским металлическим предметом.Часто пациентов беспокоит только изменение окраски ногтя.Течение заболевания вялотекущее, хроническое, сообщается о случаях спонтанного выздоровления.
Клиническая картина синдрома зеленого ногтя, вызванного плесневыми грибами отличается от псевдомонадной инфекции частым отсутствием паронихии и равномерным распределением пигмента в очагах поражения.При псориазе и охронозе имеются очаги поражения на других участках тела, при опухолях ногтевого ложа не наблюдается паронихия и отмечается болезненность при надавливании на ноготь.При синдроме желтого ногтя, лекарственной хлоронихии чаще всего поражаются все ногтевые пластины, отсутствует паронихия и часто онихолизис .
 |  |  |
| Paecilomycis | Aspergillus | Fusaruim |
 |  |  |
| Proteus | Охроноз | Псориаз |
 |  |  |
| Синдром желтого ногтя | Онихоматрикома | Гломус-опухоль |
 |  |  |
| амлодипин | химиотерапия | гидроксихлорохин |
 |  |  |
| метотрексат | миноциклин | ротиготин |
 | ||
| тетрациклин |
Диагноз ставиться на основании анамнеза, клинических и лабораторных данных.Идентификация возбудителя проводится культуральным посевом или определением его ДНК методом ПЦР.Важными диагностическими тестами являются тест с водой (хлороформом) и дерматоскопия
При дерматоскопии наблюдается подногтевое расположение пигмента и участки с различными неравномерными цветовыми оттенками от светло-желтого (пиовердин) до темно-зелено-черного (пиоцианин) цвета.

- Подногтевая гематома
- Меланонихия
- Акральная меланома
Синдром зеленого ногтя, вызванный Pseudomonas aeruginosa:
- 2% раствор гипохлорита натрия: несколько капель в подногтевое пространство и на пораженный ноготь на 5 минут, каждый день в течение 20–30 дней.
- 0, 1% раствор дигидрохлорида октенидина: замачивание пораженных ногтей 2 раза в день на 5–10 минут ежедневно в течении 4-6 недель
- 2-5% раствор уксусной кислоты: замачивание пораженных ногтей на 5–10 минут два раза в день в течении 2-3 недель
- 0, 3% раствор гентамицина: 1-2 капли раствора на пораженный ноготь и в подногтевое пространство два раза в день в течении несколько недель
- 0, 1% раствор полимиксина B и 1% раствор уксусной кислоты: на пораженный ноготь и в подногтевое пространство два раза в день в течении 2-3 недель
- 0, 3% раствор тобрамицина: на пораженный ноготь и в подногтевое пространство два раза в день в течении 2-3 недель
- 1% крем надифлоксацина : на пораженный ноготь и в подногтевое пространство 1-2 раза в день в течении 4-6 недель
- Ципрофлоксацин 500 мг два раза в день в течение 1-2 недель.
Лечение других патологий, связанных с зеленым окрашиванием ногтей в данной статье не рассматривается
Синегнойная инфекция является острым бактериальным заболеванием, причиной которого являются бактерии рода Pseudomonas — синегнойные палочки (Pseudomonas aeruginosa). Микроорганизмы вызывают развитие опасного для жизни и трудноизлечимого заболевания. Для человека данный вид бактерий является условно патогенной флорой. Они встречаются у здоровых людей в зонах повышенного потоотделения, у 5 — 25% здоровых лиц выделяются из кишечника, в 2% случаев их обнаруживают в области слухового прохода и ушных раковин, в 3% случаев — в полости носа, в 7% случаев — в глотке.
Синегнойная инфекция развивается, в основном, у лиц с ослабленным иммунитетом и людей пожилого возраста. Бактерии инфицируют послеожоговые раневые поверхности, порезы, рваные раны, участки пиодермий и др. Здоровые ткани никогда не инфицируются. В условиях стационара бактерии выделяют у 30% больных. Pseudomonas aeruginosa является одним из основных возбудителей госпитальной инфекции. Наиболее подвержены инфицированию лица, находящиеся на искусственной вентиляции легких, подвергнутые интубации и катетеризации.
Распространяют инфекцию больные люди и носители контактным, пищевым и воздушно-капельным путями. В домашних условиях синегнойная инфекция распространяется через предметы быта, растворы, крема, помазки и полотенца, в больничных условиях — через медицинские инструменты, аппаратуру, дезрастворы, лечебные капли и мази, предметы ухода за больными, руки персонала.
Синегнойная палочка поражает глаза, ЛОР-органы, легкие, мочеполовую систему, сердечные клапаны, мозговые оболочки, кости и суставы, ногти и желудочно-кишечный тракт. При проникновении бактерий в кровяное русло развивается бактериальный сепсис.
Pseudomonas aeruginosa обладает рядом приспособлений, обеспечивающих адгезию (слипание) с клетками эпителия. Главную роль в патогенезе синегнойной инфекции играют токсины возбудителя. Бактерии обладают рядом защитных механизмов от негативного влияния факторов внешней среды.
Синегнойная инфекция трудно поддается терапии из-за развития множественной устойчивости к целому ряду антибактериальных препаратов.
Рис. 1. Синегнойная инфекция. Псевдомонадная опрелость.
Этапы заражения
Развитие синегнойной инфекции происходит поэтапно:
- На первом этапе развития инфекции бактерии прикрепляются к эпителиальным клеткам и размножаются (колонизация).
- На втором этапе синегнойные палочки проникают в глубину инфицированного участка. Первичный очаг воспаления сдерживается иммунитетом.
- На третьем этапе инфекция проникает в кровь и распространяется по всему организму (бактериемия), далее оседает в различных органах (септицемия).
Инвазия (проникновение) и выделение токсинов — основные механизмы патогенного воздействия бактерий.
Рис. 2. Синегнойная инфекция. Язва роговицы.
Внутрибольничная инфекция
Синегнойная инфекция развивается у лиц со сниженным иммунитетом, здоровые ткани не повреждает. Но при снижении защитных функций организм больного, особенно тех, кто находится больничных условиях, подвергается атаке бактерий. Это происходит у лиц с хроническими заболеваниями, после травм и операций, инфекциях и интоксикации. На долю синегнойных палочек приходится до 20% всех внутрибольничных (нозокоминальных, госпитальных) инфекций (второе место после кишечной палочки).
- Pseudomonas aeruginosa является основным возбудителем внутригоспитальных пневмоний.
- Вызывает до 30% поражений мочеполовой системы больных с урологической патологией. Часто встречается в урологических стационарах у больных с циститами и пиелонефритами.
- Является причиной гнойных хирургических инфекций у 20 — 25% больных.
- Синегнойная инфекция часто встречается у больных с повреждениями кожных покровов — ожогах, ранах, порезах, при дерматитах и пиодермиях, абсцессах и флегмонах.
К факторам инфицирования относятся недостаточно проведенная стерилизация катетеров (мочевых и сосудистых), игл, применяемых для поясничной пункции, применение различных растворов, капель и мазей, применяемых в медицине, применение аппаратов для ИВЛ и наложение трахеостом.
В последнее время врачи педиатры обеспокоены участившимися случаями внутрибольничных (нозокоминальных) инфекций у детей раннего возраста. Синегнойной инфекции подвержены недоношенные и ослабленные дети. Вспышки синегнойной инфекции все чаще регистрируются в отделениях для новорожденных. Бактерии поражают желудочно-кишечный тракт, кожные покровы, ЛОР-органы, дыхательную систему, глаза и пупочную ранку. Фактором передачи инфекции являются руки медицинского персонала.
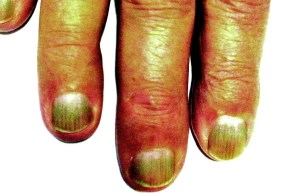
Рис. 3. Синегнойная палочка на ногтях (онихия псевдомонадная).
Синегнойная инфекция кожных покровов, костей и суставов: симптомы и лечение
На кожных покровах и мягких тканях синегнойная палочка вызывает локальное воспаление в местах повреждения от ожогов, ран, порезов, послеоперационных швах, зонах пиодермий и дерматитов, трофических язвах. При ранениях отмечаются случаи развития синегнойной инфекции в костной ткани (синегнойный остеомиелит и артрит). При ненадлежащем уходе за тяжелыми больными в результате длительного обездвиживания образуются пролежни, которые служат воротами для бактерий.
Симптомы. Поражения, вызванные синегнойной палочкой, придают повязкам характерную зеленоватую окраску, тяжело поддаются лечению, нередко осложняются развитием абсцессов и сепсиса.
После приема ванн с горячей и слабо хлорированной водой может развиться псевдомонадный фолликулит. Заболевание протекает легко. Часто заканчивается самоизлечением.
В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
В качестве диагностического материала используются биоптаты и аспираты пораженных тканей, а так же мазки-отпечатки отделяемого.
Лечение антибиотиками местное и системное. Показано применение синегнойного бактериофага. При лечении используются компрессы, марлевые повязки и примочки на кожные покровы с лекарственными препаратами. Омертвевшие участки кожи удаляются хирургическим путем.
Рис. 4. Синегнойная инфекция мягких тканей стопы до и после лечения.
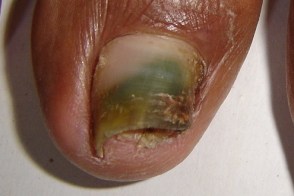
Синегнойная палочка на ногтях: симптомы и лечение
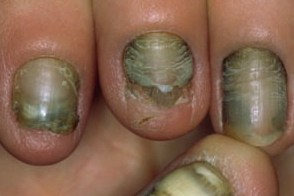
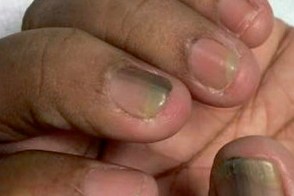
Синегнойное поражение ногтей (онихия псевдомонадная) или синдром зеленых ногтей является достаточно редким заболеванием. Поражение затрагивает как ногти на руках, так и ногти на ногах.
Синегнойные палочки обитают в воде, почве, в местах с повышенной влажностью (мочалки, растворы, в том числе для линз, крема, в джакузи и пр.). Факторами риска развития синегнойной инфекции ногтей являются длительное воздействие влаги, работа с землей, травмы ногтей при маникюрах, ношение накладных ногтей, ношение узкой обуви, грибковое поражение, контакт с больными с синегнойной инфекцией. Чаще всего синегнойная палочка на ногтях встречается у лиц, имеющих длительный контакт с влагой (водой) — работающие в пекарнях, больницах и парикмахерских и др.
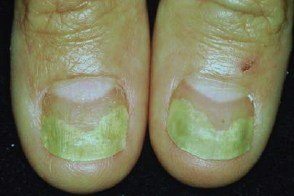
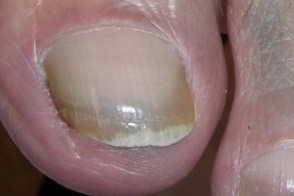
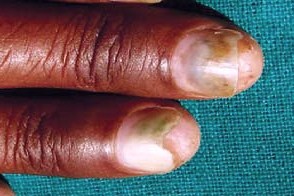
Симптомы заболевания. Бактерии заселяют полости под ногтями. Поражение начинается со стороны ногтевого ложе (вентральной части), что случается при их отделении от ногтевого ложе (онихолизис). Со временем ноготь полностью отслаивается. При росте бактерии выделяют сине-зеленый пигмент пиоцианин.
При синегнойной инфекции ногти приобретают зеленую окраску, утолщаются, в запущенных случаях появляется боль и отек пальцев.
Данное заболевание следует отличать от онихомикоза, вызванного плесневыми грибами. Диагноз подтверждается обнаружением Pseudomonas aeruginosa в соскобах из-под пораженных ногтевых пластин.
Антимикробная терапия проводится с учетом чувствительности к антибиотикам. Применяется активная местная терапия в виде впрыскиваний под ногтевую пластину растворов с антибиотиками 3 — 4 раза в сутки. В запущенных случаях подключается системная антибиотикотерапия. В ходе лечения постоянно остригаются отслоившиеся участки ногтей. Антибактериальное лечение можно дополнить втиранием в пораженные участки масла чайного дерева, применением спиртовых компрессов и использование уксусных ванночек (1 ст. ложка уксуса на 1 стакан воды) в течение 5 — 10 минут. Курс лечения длится от 2 недель до 4 месяцев.
Рис. 5. На фото синегнойная палочка на ногтях пальцев ног и рук.
Синегнойная палочка в ушах: симптомы и лечение
Самым частым возбудителем наружного отита является синегнойная палочка. На кожных покровах наружного слухового прохода обитает множество микроорганизмов — бактерий и грибов. У 2% здоровых лиц в области ушных раковин присутствует Pseudomonas aeruginosa. В последние годы значительно возросла роль этих бактерий в развитии наружных отитов. Если ранее причиной этого заболевания, в основном, был золотистый стафилококк (70 — 90%), то сегодня основной причиной наружных отитов является синегнойная палочка (до 78%).
Синегнойная палочка в ушах часто обнаруживается у детей с отитами, пловцов, лиц со сниженным иммунитетом и людей пожилого возраста. Развитию синегнойной инфекции способствуют травматические процессы, длительное пребывание во влажной среде, сахарный диабет, дерматиты и экзематозные процессы. Предрасполагающим моментом являются анатомические особенности строения, ношение слухового аппарата, изменение состава ушной серы и лучевое воздействие.
Симптомы и течение заболевания. Синегнойная инфекция чаще всего протекает в виде гнойного воспаления наружного уха. Боль и гнойно-кровянистые выделения — основные симптомы заболевания. Реже развивается воспаление среднего уха. При резко сниженном иммунитете инфекция затрагивает сосцевидный отросток (мастоидит), распространяется на основание черепа, ткани околоушной слюной железы, височно-нижнечелюстной сустав. Парез лицевого, языкоглоточного и добавочных нервов — грозное осложнение синегнойной инфекции.
Лечение. Исключение предрасполагающих факторов, регулярный туалет наружного слухового прохода, адекватное обезболивание, местная терапия — основные общепризнанные принципы лечения синегнойной инфекции.
При отеке наружного слухового прохода препараты в виде капель могут не достигать воспалительного участка. В таких случаях рекомендуется использовать турунды, пропитанные лекарственным препаратом. При адекватном лечении через одни сутки исчезает болевой синдром, а через 7 — 10 дней наступает полное выздоровление.
Рис. 6. Синегнойная инфекция наружного слухового прохода.
Синегнойная инфекция органов зрения
Синегнойная инфекция органов зрения развивается чаще всего в результате травм и оперативных вмешательств, при которых происходит повреждение эпителия роговицы. Способствует развитию заболевания фермент коллагеназа, расщепляющий соединительные ткани, который выделяют синегнойные палочки. Он считается основным фактором вирулентности при синегнойном поражении наружной оболочки глаза (роговицы).
Симптомы заболевания. Синегнойная инфекция глаза чаще проявляется в виде ползучей язвы роговицы (гипопион-кератит). Заболевание имеет острое начало, появляется резкая боль в глазу, светобоязнь и слезотечение. Конъюнктивальная оболочка гиперемируется и отекает. На месте повреждения появляется инфильтрат округлой формы серо-желтого цвета, который быстро изъязвляется. Отмечается отек роговицы вокруг язвы. В передней камере глаза скапливается гнойный экссудат (гипопион).
Диагноз устанавливается на основании результатов исследования биоптатов тканей роговицы.
Рис. 7. На фото ползучая язва роговицы. Гипопион.
Псевдомонадная пневмония: симптомы и лечение
Синегнойная пневмония бывает первичная и вторичная. Вторичная синегнойная инфекция дыхательной системы развивается на фоне уже имеющегося заболевания — хронического бронхита, бронхоэктатической болезни или муковисцидоза. Нередко заболевание развивается у больных, находящихся на искусственной вентиляции легких (бактерии обладают способностью прикрепляться к поверхности эндотрахеальных трубок). Синегнойная палочка является одним из основных возбудителей нозокоминальных пневмоний.
Способствуют адгезии (слипанию) с эпителиальными клетками наличие множественных микроворсинок (фимбрий) у бактерий. Адгезия возрастает при нарушениях мукоцилиарного транспорта, что часто регистрируется при целом ряде патологий, в том числе при муковисцидозе, когда отмечается дефицит фиброкинетина.
Течение синегнойных пневмоний затяжное, характеризуется развитием деструктивных процессов и резистентностью к антибактериальным препаратам.
Диагноз ставится на основании обнаружения бактерий в мокроте, промывных водах трахеи и бронхов, биоптатах легочной ткани, крови и плевральной жидкости.
Лечение псевдомонадной пневмонии проводится антибиотиками, к которым сохранена чувствительность бактерий. Важным элементом лечения является проведение очистки дыхательных путей (бронхоальвеолярный лаваж). В некоторых случаях показано введение антибиотиков в аэрозоли. Прогрессирующее течение пневмонии, вызванной Pseudomonas aeruginosa, является показанием к пересадке органа.
Рис. 8. В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
Синегнойная палочка в моче
Синегнойная палочка способна поражать мочеполовую систему. Инфицирование происходит, в основном, через катетеры, растворы для орошений и инструменты, использующиеся для исследования и лечения в урологической и гинекологической практике. Способствует заболеванию постоянная катетеризация мочевого пузыря, инородные тела, обструкция мочевых путей, врожденные пороки, удаление простаты. Pseudomonas aeruginosa являются основными возбудителями инфекции в пересаженной почке.
Симптомы и течение. Синегнойная инфекция мочевыводящих путей проявляется в виде уретритов, циститов и пиелонефритов. Часто болезнь протекает бессимптомно. При хроническом течении заболевание протекает длительно (месяцы и даже годы). Редко инфекция распространяется за пределы первичного очага. Иногда бактерии попадают в кровяное русло, вызывая сепсис и даже септический шок.
Диагностическим материалом служит моча.
При лечении используют инстилляции противомикробных препаратов в мочевой пузырь.
Рис. 9. Синегнойная инфекция органа зрения. Панофтальмит (фото слева) и язва роговицы (фото справа).
Синегнойная палочка в кале
У здоровых лиц синегнойные палочки обнаруживаются в кале в 3 — 24% случаев. При попадании большого количества бактерий с пищей заболевание протекает по типу пищевой токсикоинфекции. У больных развивается острый гастроэнтероколит или энтерит. Их выраженность зависит от возраста, состояния кишечника и иммунного статуса больного. Тяжесть заболевания зависит от степени токсикоза.
Симптомы заболевания. Синегнойная инфекция желудочно-кишечного тракта начинается с болей и урчания в животе. Испражнения с зеленоватым оттенком, жидкие, иногда с примесью гноя, слизи и прожилками крови до 5 — 15 раз в сутки. Интоксикация резко выражена, температура тела высокая продолжается 2 — 3 суток, часто отмечается обезвоживание организма.
Кишечная флора претерпевает значительные нарушения. Развивается дисбактериоз, требующий в период реабилитации длительного лечения. Бактерии в огромных количествах скапливаются в очагах разрушения (деструкции). Иногда заболевание осложняется развитием перитонита.
У детей раннего возраста инфекция опасна развитием кишечного кровотечения и обезвоживания, старшего возраста — холецистита и аппендицита.
Диагностика заболевания основана на обнаружении возбудителей в кале или биоптатах кишечника.
Длительность заболевания составляет 2 — 4 недели.
Рис. 10. На фото картина бактериального поражения кишечника.
Синегнойная инфекция нервной системы
Синегнойная инфекция нервной системы является тяжелым проявлением заболевания у ослабленных больных. Занос инфекции из первичного очага происходит при сепсисе (вторичная инфекция). Первично инфекционный процесс развивается после оперативных вмешательств и травм. Заболевание протекает в форме менингита или менингоэнцефалита. При люмбальной пункции спиномозговая жидкость мутная, содержит зеленоватого цвета хлопья, с высоким содержанием клеток (плеоцитоз) и белка, нейтрофилы преобладают над лимфоцитами. Прогноз неблагоприятный.
Рис. 11. Синегнойная инфекция. Псевдомонадный фолликулит.
Почему появляется зелень на ногтях
При отслоении искусственного ногтя от натурального между ними образуется небольшое пустое пространство, там скапливается влага и развивается грибок. Это поражение ногтя носит название псевдомония. Другое название - синдром зеленых ногтей или Green nails syndrome.
Бактерия хорошо развивается в местах с повышенной влажностью, но сразу погибает на открытом воздухе. Поселяясь в полости ногтя, она выделяет зеленовато-синий пигмент. Со временем ногтевая пластина полностью или частично отслаивается.
При этом наблюдаются сопутствующие симптомы:
- ногти окрашиваются в зеленоватый цвет;
- пластина утолщается и разрушается;
- палец слегка опухает;
- ощущаются боли в ногтях.
Если поврежденный ноготь сразу не снять, инфекция продолжает развиваться и ситуация может зайти слишком далеко.
Плесень появляется также после гель-лака или акрила, если нарушена технология и не было проведено обеззараживание:
- при отслоении старого материала его остатки или грязь очищены не полностью;
- ногти плохо продезинфицированы, отчего на поверхности могут остаться псевдомонии;
- сразу наносится гель или акрил.
Все это создает благоприятную среду для развития микроорганизмов. Под покрытием образуется выпот, и этого достаточно для стремительного размножения бактерий. Это самый опасный случай, так как инфекция начинает распространяться внутрь тканей, а не на их поверхности.
Инфекция распространяется, если перед процедурой инструменты для маникюра недостаточно продезинфицированы. Зеленая плесень появляется в течение месяца после посещения салона.
Многие считают, что это вызвано грибком, но причиной появления зеленой плесени являются Pseudomonas - аэробные грамотрицательные бактерии или Синегнойная палочка.
Как лечить
Нужно обработать отросшую часть ногтевой пластины пилочкой вплоть до полного удаления окрашенной зеленой части. Обязательно спиливается "кармашек", внутри которого развивалась инфекция.
Не нужно пытаться полностью удалить зеленое пятно на целой части ногтя. Его отбеливают кусочком лимона или лимонной кислотой. Покрытие удаляют в салоне.
После обработки необходимо обязательно выбросить пилку или его сменный файл, а ручку продезинфицировать.
Медикаментозное лечение требуется в запущенных случаях, оно включает:
- Антибиотики местно: Бацитрацин, Экзодерил. Раствор впрыскивают под пораженные ногти 3-4 раз в день или капают на его поверхность.
- Ванночки с хлорсодержащим отбеливателем. Развести водой 1:4.
- Антибиотики в таблетках, например, Ципрофлоксацин.
Курс составляет 2-3 недели, для запущенных случаев прием продлевается до 3-4 месяцев.
Можно использовать лаки Лоцерил, Батрафен, которые содержат активные вещества, проникающие внутрь ткани ногтевой пластины.
Следить, чтобы руки всегда были сухими, во время работы надевать непромокаемые перчатки, избегать контакта с водой. Приобрести в аптеке дегидратор и пользоваться им после водных процедур.
Что делать в домашних условиях
Самостоятельно можно проводить несложные процедуры, которые помогут справиться с инфекцией:
- Втирать масло чайного дерева. Имеет антибактериальный и противогрибковый эффект.
- Накладывать примочки из спирта и спиртовых настоек.
- Делать ванночки из уксуса. 1 ст. л. на 250 мл воды, опустить руки на 5 минут.
Если иммунитет сильный, то после наращивания при повреждениях плесень не развивается, поэтому нужно следить за питанием, вести здоровый образ жизни. Рекомендуется посещать только проверенные салоны, где придерживаются всех правил дезинфекции, а мастера соблюдают правильную технологию маникюра. При подозрении на грибковое поражение обратиться к врачу.
10 февраля 2019

Инфекция ногтя мало кого может порадовать, но, к счастью, бактерии pseudomonas — это одно из заболеваний, которое можно легко устранить. Сегодня мы узнаем, что такое синдром зеленого ногтя, и как его предотвратить.

В медицинском мире синдром зеленого ногтя известен как псевдомонады (pseudomonas). Это неприглядная бактериальная инфекция, из-за которой ваши ногти, в буквальном смысле могут позеленеть.
Несмотря на то, что этот тип бактерий обычно ассоциируется с ногтями, он может проникать и в другие части тела, даже в глаза!

Риск заражения псевдомонадами может увеличиться из-за нахождения во влажной среде. Для того, чтобы возникла инфекция ногтя, поверхность ногтевой пластины должна быть загрязнена бактериями. И как только на ногтях появляется дополнительное покрытие, например акрил или гель-лак, бактерии попадут в ловушку между натуральным и искусственным ногтем и начнут разрастаться. Наращивание ногтей создает почти бескислородную среду, в которой эти бактерии прекрасно себя чувствуют.
Синдром зеленого ногтя может образовываться, если бактерии не были полностью удалены с ногтевой пластины до нанесения покрытия. Стоит отметить, что псевдомонады обычно поражают ноготь, который уже поврежден, например онихолизом или паронихией.

Важно, чтобы и мастер маникюра и клиент мыли руки перед каждой процедурой. Ведь подавляющее большинство инфекций, которые возникают на ногтях без признаков отслаивания, вызваны недостаточным вниманием мастера к вопросу обработки рук. Например, если во время маникюра клиент прикасается ногтями к лицу (подпирает голову свободной рукой), а ногтевые пластины не очищаются повторно, шансы на появление синдрома зеленого ногтя значительно возрастают.

Кроме того, иногда нужно посмотреть правде в лицо, и предположить, что именно ваше недавнее наращивание акрилом стало катализатором того, что ваши ногти позеленели. В таком случае, конечно же, стоит избавиться от искусственного покрытия, и воздержаться от услуг маникюра на некоторое время.
К сожалению, не все мастера знакомы с синдромом зеленого ногтя, так как это не широко распространенная проблема. Некоторые принимают его за обычный грибок, а одна моя коллега даже подумала, что клиентка недавно ушибла палец, и это так сходит подногтевая гематома.

Несмотря на то, что нет определенных запретов на проведение процедуры маникюра если вы страдаете псевдомонадами, однако стоит помнить, что бактерии есть бактерии, и они могут достаточно быстро распространяться. Если у вас позеленели ногти, но на носу важное мероприятие, и маникюр жизненно необходим, тогда в качестве меры предосторожности, принесите собственные инструменты. Если псевдомонады поразили только один ноготь, не используйте одну и ту же пилочку для всех ногтей. Обработайте пораженный ноготь последним, а затем и вовсе при возможности выкиньте пилку. Это поможет предотвратить распространение инфекции на другие ногти.

Также одним из действенных способов лечения псевдомонады является замачивание ногтей в уксусе, несколько раз в день.

Пройдет несколько месяцев, прежде чем зеленое пятно срастет вместе с ногтем. Но если зелень распространяется на другие ногти, или же не начинает отрастать даже через три-четыре недели – следует обратиться за медицинской помощью.
Надеюсь моя информация была вам полезной, и если вы столкнетесь с псевдомонадами, вы больше не перепутаете их с плесенью или грибком. Несмотря на достаточно неприятный вид, синдром зеленого ногтя не является серьезной проблемой, и от неё достаточно просто избавиться. Будьте здоровы и красивы! 🙂
Читайте также:


