Псориатический артрит псориатический спондилоартрит
Что такое
Псориатический спондилоартрит, или спондилит – воспаление позвоночника аутоиммунного характера, которое может развиться на фоне псориаза или выступать как самостоятельное заболевание. Под влиянием данной ревматологической патологии поражаются практически все отделы позвоночника. В связи с чем болезненный воспалительный процесс вызывает не только неприятные болевые ощущения, но и способствует ограничению двигательных способностей.
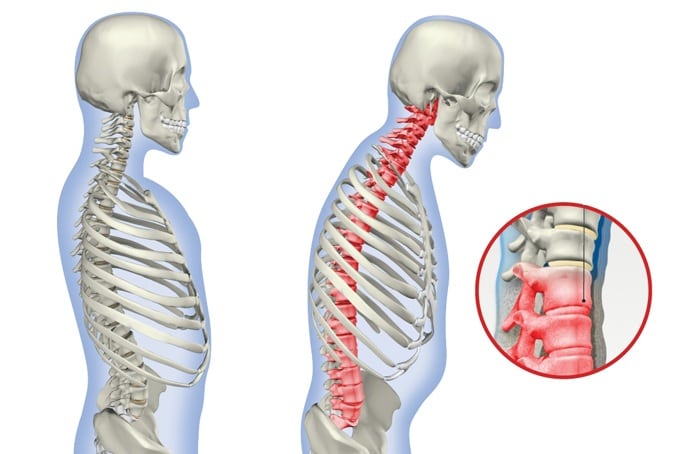
Характерной чертой этой разновидности артрита является то, что кроме суставов позвоночника, поражаются кожные покровы. В группе риска находятся мужчины в возрасте от 25 до 50 лет, женщины страдают от патологии значительно реже. У молодых людей болезнь часто сочетается с атипичной формой псориаза и локальным артритом. Поэтому недуг быстро развивается, и осложнения носят более сложный характер.
В результате исследований ученые смогли выделить три основных причины развития спондилита:
- генетическая предрасположенность: в результате наследственности по псориазу от заболевания страдает почти половина общего количества больных;
- сбой в функционировании Т-клеточного иммунитета: в этом случае работа иммунной системы направлена не на защиту клеток организма, а на их разрушение;
- негативное влияние факторов окружающей среды (издержки профессиональной деятельности, механические повреждения суставов, плохая экология в месте проживания).

В этом видеосюжете представлено описание, симптоматика и методы лечения патологии.
Как проявляется патология
Местом локализации воспаления является крестцово-подвздошная область позвоночника, где грудина соединятся с ребрами, при соединении грудины и ключицы. Основным признаком спондилита является смещение и, как результат, непропорциональное расположение позвонков. Также наблюдаются следующие изменения:
- уменьшение толщины межпозвоночных дисков;
- сокращение расстояния между суставами;
- может наблюдаться сращивание позвонков;
- деформация позвоночника и, как результат, его разрушение;
- сдавливание спинного мозга;
- разрушение позвоночных сочленений;
- появление сутулости.
Общая клиническая картина выражена такими симптомами:
- сокращение двигательной активности и скованность движений;
- проявление болевого синдрома в спине;
- изменения в околопозвоночных мышечных тканях;
- воспаления сухожилий.
Запущенная форма заболевания чревата осложнениями, которые проявляются в полной неподвижности позвоночника, нарушении обменных процессов, сбоях в функционировании пищеварительной и сердечно-сосудистой систем.
Методы лечения
Постановка точного диагноза возможна только после проведения комплекса исследований: рентгенографии, общего клинического и биохимического анализа крови. Дополнительно врачом может быть назначен анализ мочи. На начальных стадиях для дифференциации спондилита от спондилеза назначаются компьютерная и магнито-резонансная томография. Неправильная постановка диагноза вследствие неполной диагностики приводит к инвалидности.
Лечение проводится по индивидуальной схеме и может включать как традиционные (лекарственная терапия, лечебная гимнастика, физиопроцедуры, мануальная терапия, сульфидные и радоновые ванны), так и современные методы (узкополосное светолечение, селективная фототерапия, фотохимиолечение).
Из лекарственных препаратов назначаются средства, направленные на снятие воспаления и купирование болевого синдрома, замедление развития патологического процесса, предупреждение развития осложнений и сохранение двигательных возможностей суставов:



Обязательное условие лечения – соблюдение специальной диеты, при которой пациенту следует отказаться от жирного, жареного, майонеза и соусов, в состав которых он входит, сладкого, сдобы, шоколада, копченного и колбас, фастфуда. Категорически запрещены алкогольные напитки. По возможности следует воздержаться и от курения.

Когда дают группу инвалидности
При псориатическом спондилоартрите повышенное количество аутоиммунных антител вызывает не только типичные кожные изменения, но и миокардит, пневмонит, уретрит, конъюнктивит. Длительный воспалительный процесс в суставах провоцирует ограничение функционирования и разрушение позвонков. В связи с этим на основе решения специальной медицинской комиссии больному присваивается группа инвалидности. На принятие решения влияют: характеристики клинической картины течения спондилита, данные обследований, профессия больного.

Третья группа выдается при легком и среднетяжелом течении заболевания, при необходимости сокращения объемов деятельности или смены работы на более легкую. Вторая – при тяжелом протекании болезни, когда возможности движения значительно ограничены, способности к работе и самообслуживанию также сокращены. Но во время ремиссии больной может выполнять определенные виды работ на дому. Первая группа выдается людям с ограничением способностей к самообслуживанию и движению третьей степени. Такие больные требуют ухода и помощи третьих лиц.
Инвалидность не является обязательным следствием псориаза и спондилита при своевременном определении и адекватном лечении.
Люди, страдающие от различных форм псориаза, должны быть предельно аккуратны и строго следовать рекомендациям врача. При появлении первых тревожных симптомов, указывающих на возможность развития псориатического спондилоартрита, необходимо сразу пройти осмотр и диагностику. Своевременное лечение поможет предотвратить инвалидность.
Представлен клинический случай сочетания псориатического артрита и болезни Бехтерева.
Presents a case of a combination of psoriatic arthritis and ankylosing spondylitis.
Одной из проблем современной медицины является схожесть клинических проявлений серонегативных спондилоартритов, а именно анкилозирующего спондилоартрита и псориатического артрита (ПА), которая может привести к диагностическим ошибкам.
Клинические данные при псориатическом артрите, особенно дебютирующем с суставного синдрома, могут имитировать многие ревматологические заболевания, в том числе и редко встречающуюся болезнь Бехтерева. В практике дерматолога и ревматолога возникает необходимость проведения дифференциальной диагностики между этими заболеваниями. Диагностика должна быть комплексной и основываться на данных анамнеза, оценке клинических проявлений, результатах рентгенологических исследований.
Клинический случай. Пациент Д. Ю., 40 лет, поступил в мужское кожное отделение МНПЦДК ДЗМ филиал клиники имени В. Г. Короленко с обострением псориатического артрита. При поступлении процесс носил характер парциальной эритродермии, с преимущественным поражением кожи лица, волосистой части головы, рук, ног, а также ладоней и подошв (рис. 1). Кожа в указанных областях была застойно-красного цвета, незначительно отечна с достаточно четкими границами поражения в виде узкой полосы ярко-красного цвета. Помимо этого, на коже разгибательных поверхностей рук и ног, отчасти туловища, располагаются плоские бляшки цвета подобно вышеописанному, размерами от 2 до 7 см в диаметре (рис. 2).
.jpg)
.jpg)
Из анамнеза известно, что пациент болен в течениее 15 лет, когда впервые заметил покраснение и шелушение кожи ушей. К врачу не обратился, лечение не получал. В течение 5–6 лет краснота и шелушение постепенно стали появляться и на коже рук. Тогда же впервые был поставлен диагноз псориаза и назначены стероидные мази. Местная гормональная терапия обеспечивала положительные результаты. До 2011 г. обострения псориаза возникали с периодичностью 1–2 раза в год с локализацией на коже лица и рук.
В 2011–2012 гг. высыпания приобрели распространенный характер с преимущественной локализацией высыпаний на лице и руках. Примерно в это же время появились ноющие боли в области пояснично-крестцового отдела позвоночника, которые возникали при физической нагрузке, длительном пребывании тела в одном положении или в покое. Боли иррадиировали поочередно то в левое, то в правое бедро. Больной отмечал характерное усиление или возникновение болей во второй половине ночи, позднее пациент даже начал просыпаться в предутренние часы. Больной обратился к врачу по месту жительства.
На рентгенограммах были зарегистрированы: сглаженность поясничного лордоза, признаки остеохондроза, единичные оссификаты в передней продольной связке (рис. 3). Кроме того, обнаружены размытость и расширение суставной щели в сакроилиальных сочленениях.
В клиническом анализе крови — повышение СОЭ до 43 мм/ч. Ревматоидный фактор — отрицательный. Остальные показатели соответствуют норме.
На основании клинических, ренгенологических и биохимических данных ревматологом по месту жительства был поставлен диагноз анкилозирующего спондилоартрита и назначена терапия: метотрексат (повторные курсы), Метипред (4 таблетки утром) и нимесулид по 100 мг один раз в сутки. Болевой синдром купировался практически сразу: через 2 дня восстановился сон, пациент перестал просыпаться среди ночи из-за боли. До настоящего момента находился на диспансерном наблюдении у ревматолога.
Настоящее обострение псориатического артрита наступило примерно 2–1,5 месяца назад. Больной был госпитализирован в МНПЦДК ДЗМ филиал клиники имени В. Г. Короленко.
Приводим данные лабораторных анализов, выходящие за границы нормальных показателей:
Общий анализ крови: лейкоциты 15,8 (4–9).
Анализ мочи: глюкоза 2,8 ммоль/л.
Бх крови: мочевина 2,23 (2,5–8,30), глюкоза: 7,22 (4,0–6,1), холестерин 5,8 (0–5,2), СРБ 92 (0–10).
Заболевания суставов являются одним из частых видов патологии человека, причем насчитывают до 100 нозологических форм. По данным статистики, не менее 20 млн человек в мире страдает этими заболеваниями. Среди больных с различными формами хронических воспалительных заболеваний суставов на первом месте по частоте в настоящее время, бесспорно, стоит ревматоидный артрит (РА). Однако также важное место занимает ПА, который по современной классификации относят к группе ревматоидных заболеваний. У больных хроническими моноартритами псориатические артриты встречаются чаще (7,1%), чем болезнь Бехтерева — анкилозирующий спондилоартрит (5,3%). Фактическая частота ПА, несомненно, намного выше, так как многие больные, особенно с распространенными высыпаниями на коже, лечатся в дерматологических стационарах и не учитываются статистикой. Кроме того, нередко ПА своевременно не распознается и не регистрируется, так как он может в течение длительного времени протекать без характерных высыпаний на коже. И тогда больным ставится ошибочно диагноз РА, инфекционно-аллергического полиартрита и т. д.
Впервые описание артрита, ассоциированного с псориазом, было дано во Франции в 1818 г. Но до 1950-х годов ПА рассматривался как вариант РА. И только открытие ревматоидного фактора позволили отделить ПА от РА в самостоятельное заболевание.
Сообщения русского невролога В. М. Бехтерева (1893), немецкого врача А. Штрюмпеля (1897), французского врача П. Мари (1898), а также Б. Коннора (XVII в.) считаются первыми описаниями другого заболевания, входящего в группу спондилоартропатий, — анкилозирующего спондилита. В конце XIX в. болезнь получила имя Бехтерева, и до сих пор данный эпоним используется не только в России.
Анкилозирующий спондилит (АС), или болезнь Бехтерева (ББ), — хроническое, прогрессирующее воспалительное ревматическое заболевание, преимущественно поражающее осевой скелет. Частыми клиническими проявлениями служат внеаксиальные (энтезит и артрит периферических суставов) и внескелетные повреждения (псориаз, воспалительные заболевания кишечника, передний увеит и др.). Прогрессирование заболевания, в первую очередь, связано с пролиферацией костной ткани, проявляющейся в основном ростом синдесмофитов (и/или энтезофитов) и процессом анкилозирования, как правило, крестцово-подвздошных суставов [1].
1) боль в нижней части спины, уменьшающаяся после физических упражнений, а в состоянии покоя постоянная, длящаяся не менее 3 месяцев;
2) ограничение подвижности поясничного отдела позвоночника в сагиттальной и фронтальной плоскостях;
3) уменьшение экскурсии грудной клетки по отношению к норме, соответствующей полу и возрасту;
4) двусторонний сакроилеит не менее II стадии или односторонний сакроилеит III–IV стадии.
Диагноз АС вероятен при наличии хотя бы одного клинического признака и обязательного рентгенологического признака. Клинический диагноз АС подтверждается наличием всех трех клинических признаков, обязательным является наличие рентгенологического признака [2].
ПА представляет собой одну из основных форм воспалительных заболеваний суставов и позвоночника. Для него характерно хроническое прогрессирующее течение. Нередко ПА ассоциируется с псориазом. При этом часто развиваются эрозивный артрит, резорбция костей, множественные энтезиты и спондилоартрит [3].
Эта тяжелая системная патология встречается у 5–42% больных псориазом. При этом общепопуляционная частота псориаза 1–3%, а ПА — 1% [4].
Установлено пять клинических вариантов ПА:
- Преимущественное поражение дистальных межфаланговых суставов кистей и стоп (> 0% от общего суставного счета), встречается у 8–10% больных.
- Симметричный полиартрит, подобный ревматоидному артриту, но отрицательный по ревматоидному фактору — РФ (> 50% пораженных суставов — парные, вовлечение ≥ 5 суставов), РФ может обнаруживаться у 5–9% больных ПА, однако по сравнению с РА при ПА замечена тенденция к костному анкилозу дистальных и проксимальных межфаланговых суставов.
- Олигоартрит (вовлечение
И. Б. Трофимова*, доктор медицинских наук, профессор
Е. Е. Константиновская* , 1
З. Г. Фаттяхетдинова**, кандидат медицинских наук
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** МНПЦДК ДЗМ, Москва
В большинстве случаев (67-70 %) псориатический артрит начинается уже на фоне существующего кожного псориаза, у 10 % больных суставной и кожный синдромы возникают одновременно, а у остальной части пациентов (около 20 %) поражение суставов опережает возникновение поражения кожи на несколько недель, месяцев, лет и даже десятков лет.
Начало заболевания может протекать остро, подостро или постепенно. Нередко продромальный период проявляется в виде слабости, недомогания, повышенной утомляемости, нарушения сна, артралгий, миалгий, иногда лихорадки и потери массы тела.
Обычно суставной синдром развивается остро, реже подостро в виде стойкой артралгии, с присоединением у каждого второго больного ярко выраженных признаков воспаления. Острое начало клинически напоминает септический артрит или острый приступ подагры. Боли носят интенсивный характер в течение всего дня, сопровождаются скованностью, которая по характеру не отличается от скованности, наблюдающейся при ревматоидном артрите. В редких случаях боли в суставах и скованность приводят к обездвиживанию больного. Эти явления сопровождаются субфебрильной температурой тела, лабораторными признаками активности воспалительного процесса (ускорение СОЭ, лейкоцитоз и др.).
У 1/3 больных суставной синдром нарастает медленно, с преобладанием пролиферативных изменений. Длительное время движения в суставах могут быть ограничены незначительно. Возможно возникновение самопроизвольной ремиссии заболевания, когда суставной синдром исчезает на несколько месяцев или лет. Но чаще всего псориатический артрит носит прогрессирующий характер.
К типичным клиническим особенностям псориатического артрита относят:
В соответствии с классификацией при псориатическом артрите выделяют пять клинико-анатомических вариантов суставного синдрома.
Дистальный вариант псориатического артрита подразумевает преимущественное поражение дистальных межфаланговых суставов, которое изолированно встречается редко (5 %). Чаще дистальный артрит сочетается с поражением других суставов. Вовлечение в воспалительный процесс дистальных межфаланговых суставов является классическим признаком псориатического артрита, эти суставы часто поражаются в дебюте болезни и в сочетании с псориатическим поражением ногтей.
Моноолигоартритический вариант псориатического артрита характеризуется воспалительным процессом в 1-3 суставах не столько в начале развития заболевания, сколько в отдаленном периоде болезни. Для этого варианта свойственно поражение крупных суставов (коленных, плечевых, локтевых). Однако возможно вовлечение в воспалительный процесс любого сустава, включая височно-нижнечелюстной, грудиноключичные сочленения и др. Этот вариант псориатического артрита встречается чаще других (70-75 %) и отличается благоприятным течением.
Остеолитический вариант псориатического артрита отличается наличием выраженного внутрисуставного остеолиза, обусловливающего развитие мутилирующего артрита. Остеолиз затрагивает чаще всего мелкие суставы кистей и стоп, включая суставы пястья (плюсны), запястно-пястные и лучезапястные. Остеолизису подвергаются эпифизы костей, составляющих сустав, происходит истинная костная дистрофия, захватывающая диафизы костей фаланг, пястных и плюсневых костей, а иногда - полный остеолиз костей запястья с истончением диафизов костей предплечья. Клинически мутилирующий псориатический артрит отличается укорочением и искривлением пальцев, подвывихами и анкилозами суставов, асимметричностью и хаотичностью таких изменений (на одной и той же руке могут быть одновременно сгибательные и разгибательные контрактуры пальцев, смещение их осей в различные стороны).
Спондилоартритический вариант псориатического артрита устанавливается в том случае, когда развивается или изолированное поражение крестцово-подвздошных сочленений и позвоночника, или анкилозирующий спондилит с нарушением функции позвоночника при незначительных изменениях в периферических суставах. В отличие от спондилоартрита, развивающегося при болезни Бехтерева, для псориатического спондилита характерно отсутствие строгой последовательности вовлечения в воспалительный процесс различных отделов позвоночника (снизу вверх от пояснично-крестцового к грудному, затем к шейному отделу). При псориатическом спондилите изменения могут начаться с любого отдела (например, может быть поражен грудной отдел позвоночника при отсутствии изменений в его поясничном отделе). К особенностям псориатического спондилита также относится его асимметричность и грубость синдесмофитов, выявляемых рентгенологически. Рентгенологические признаки спондилита и сакроилеита при псориатическом артрите определяются довольно часто (в 57 % случаев), но клинические симптомы со стороны этих суставов (боль, нарушение осанки) встречаются редко (лишь в 5 % случаев), что также отличает псориатический спондилит от идиопатического анкилозирующего спондилоартрита. Но иногда изменения позвоночника при псориатическом артрите могут быть идентичны таковым при болезни Бехтерева. Среди всех больных псориатическим артритом именно в группе пациентов с вовлечением в процесс осевого скелета характерно наличие в сыворотке крови антигена гистосовместимости HLA-B27.
Несмотря на выделение отдельных клинико-анатомических вариантов суставного синдрома при псориатическом артрите на практике чаще всего наблюдается сочетание отдельных симптомов, присущих тому или иному варианту. Поэтому определение варианта суставного синдрома у каждого конкретного больного проводится на основании ведущего признака в разнообразной картине псориатического артрита.
Системные проявления псориатического артрита.
Псориатический артрит чаще всего протекает без вовлечения в процесс других органов и систем, но может сопровождаться системными проявлениями. Большинство авторов чаще всего отмечают при псориатическом артрите вовлечение в патологический процесс органов зрения в виде развития конъюнктивита, иридоциклита, реже - эписклерита. В последнее время акцентируется внимание на частом поражении почек при псориазе. К. Г. Голов [и др.] (1995) , Dr. D. van der Heijde (2002) показали, что у всех больных псориазом, в том числе псориатическим артритом (как с клиническими признаками нефропатии - протеинурия, так и без них), имеется повышение активности тубулярных ферментов, в первую очередь N-ацетил-р D-глюкозаминидазы (NAG) мочи, совпадающее с наличием морфологических признаков различных вариантов гломерулонефрита (при клинически выраженной нефропатии) или неспецифических изменений клубочкового и канальцевого аппарата (без клинических признаков нефропатии). Величина NAG превышала показатели контроля у больных без протеинурии в 5 раз, а у больных с протеинурией - в 8 раз. Авторы считают, что NAG моги является самым гувствителъным показателем раннего повреждения погек, отражает тубулопатию и, являясь лизосомальной гидролазой, оказывающей разрушающее воздействие на базальную мембрану клубочков, предвещает поражение клубочков почек. Кроме этих вариантов поражения почек, при активном течении заболевания возможно развитие амилоидоза почек. Уточнение генеза почечного синдрома важно, так как это накладывает ограничения на выбор медикаментозной терапии. Возможно развитие общих проявлений заболевания - потеря веса, амиотрофии, а при тяжелой и злокачественной формах течения псориатического артрита - поражения сердца по варианту миокардита и эндокардита с вовлечением клапанного аппарата сердца (чаще аортального клапана с развитием аортита), а также поражение печени с формированием гепатита, возникновение генерализованной лимфаденопатии, синдрома Рейно, вовлечение в процесс нервной системы (полиневрит) и др.
Характеристика кожного синдрома.
Характер дерматоза оказывает влияние на формирование клинико-морфологических вариантов суставного синдрома и других особенностей поражения суставов, включая темпы прогрессирования костно-хрящевой деструкции, активность заболевания, другие параметры патологического процесса и, в частности, выраженность системных проявлений. На практике это означает, что более легкое течение кожного процесса, как правило, сочетается с благоприятным течением артрита, и наоборот, атипичные формы кожного псориаза ассоциируются с тяжелым, быстро прогрессирующим генерализованным суставным синдромом. Так, очаговый вульгарный псориаз сочетается с дистальным или моноолигоартритическим вариантом артрита и длительным сохранением функциональной способности суставов. Экссудативный и атипичный дерматоз (эритродермия, пустулезный псориаз) сопровождаются развитием генерализованного артрита, остеолитического и спондилоартритического вариантов быстропрогрессирующего течения.
Злокачественная форма псориатического артрита всегда развивается на фоне атипигного псориаза. Стадию кожного синдрома также следует учитывать при лечении артрита, так как часто обострение суставного синдрома совпадает с прогрессирующей стадией кожного псориаза. В этих случаях успешное лечение кожных проявлений благоприятно сказывается на течении суставного синдрома. Следует отметить, что многие авторы сдержанно относятся к возможности взаимного влияния кожного и суставного синдромов и их лечения, оставляя такую возможность только для атипичных форм псориаза при злокачественной форме псориатического артрита. В целом характер кожных высыпаний при псориатическом артрите отличается рядом особенностей, среди которых склонность к экссудации, пустулизации, резистентность к терапии, расположение сыпи в области концевых фаланг с поражением ногтей, вплоть до онихолизиса.
Хроническое воспалительное заболевание суставов неизвестной этиологии, протекающее у 10–40 % больных псориазом.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
Обычно начинается в возрасте от 20-ти до 50-ти лет, встречается также ювенильная форма (как правило, между 9-ю и 12-ю годами.). У >2/3 больных кожные изменения предшествуют суставным изменениям, у остальных — первыми появляются суставные изменения. Не выявлено корреляции между обширностью кожных изменений и тяжестью артрита. Возможна диагностика псориатического артрита у лиц без кожных симптомов псориаза ( arthritis psoriatica sine psoriasis ). Течение очень изменчиво, с периодами обострений и ремиссии, со временем приводит к инвалидности. Выделяются следующие формы (возможны промежуточные формы или трансформация этих форм у одного и того же пациента):
1) асимметричный олигоартрит — вовлечены 1. Воспаление периферических суставов: воспаление одного или большего числа периферических суставов — боль, отек, утренняя скованность; может напоминать РА.
2. Изменения на коже и ногтях: псориатические бляшки могут занимать различные участки тела, имеют различную тяжесть и течение (от легкой до тяжелой), принимают папулезную, системную (псориатическая эритродермия) или гнойничковую форму. Единичные изменения могут быть расположены, в т. ч., в области пупка, межягодичной области, на кистях и стопах, волосистой части головы, наружных половых органах. У ≈80 % больных псориатические изменения ногтей (углубления в ногтевой пластине [симптом наперстка], расслоение ногтя, гиперкератоз).
3. Осевая форма псориатического артрита (спондилоартрит, асимметричный артрит тазобедренных суставов):
1) воспалительная боль в спине (определение →табл. 16.11-2);
2) ограничение подвижности шейного, грудного или поясничного отдела позвоночника в сагиттальной и фронтальной плоскостях (от АС его отличает меньшая интенсивность боли, меньшее ограничение подвижности и реже сохраняется симметричность поражений).
Аксиальный/о севой СА (критерии могут быть использованы для пациентов, у которых боль в пояснице сохраняется ≥3 месяцев и появилась в возрасте до 45 лет)
сакроилеит, документированный визуализирующими исследованиями (МРТ или РГ) и ≥1 другой признак СА
наличие антигена HLA-B27 и ≥2 других признака СА
– воспалительная боль в пояснице a
– артрит периферических суставов
– энтезит (в области пяток)
– болезнь Крона или неспецифический язвенный колит
– положительная реакция на НПВП (исчезновение или значительное снижение боли в пояснице в течение 24–48 ч после приема полной дозы)
– СА в семейном анамнезе
– повышенная концентрация СРБ в сыворотке (после исключения других причин)
артрит или энтезит или же дактилит
≥1 из следующих признаков СА:
– болезнь Крона или неспецифический язвенный колит
– сакроилеит при визуализирующем исследовании
≥2 других из ниже следующих признаков СА:
– воспалительная боль в пояснице a (когда-либо)
– СА в семейном анамнезе
a Присутствуют ≥4 из следующих признаков:
1) появление боли в возрасте до 40 лет
2) скрытое начало
3) уменьшается после физических упражнений
4) не исчезает в покое
5) возникает ночью (уменьшается после вставания с постели).
4. Дактилиты ( dactylitis ): воспалительный процесс, как правило, охватывает все суставы и сухожилия пальца — покраснение, отек и боль целого пальца (колбасовидный палец); остеолиз фаланг приводит к их укорачиванию (телескопические пальцы) →рис. 1.27-2, другие деформации аналогичные РА — бутоньеркоподобные и пальцы в форме шеи лебедя →рис. 1.27-1.
5. Воспаление мест прикреплений сухожилий к кости: боль и отек, болезненность при пальпации или сдавлении в месте прикрепления сухожилия, связки или суставной капсулы к костям, часто охватывает ахиллово сухожилие.
6. Другие изменения: увеит; чувство усталости, нарушения настроения, депрессия; пороки аортального клапана — стеноз и недостаточность в результате перенесенного воспаления аорты (редко).
Дополнительные методы исследования
1. Лабораторные исследования: повышение СОЭ и CРБ — указывает на активность заболевания и неблагоприятный прогноз; HLA B27 (у 60–70 % больных с изменениями в позвоночнике или тазобедренных суставах).
2. Визуализирующие методы исследования: рентгенография — одностороннее поражение крестцово-подвздошного сустава, асимметричные синдесмофиты, чаще — парасиндесмофиты, поражение поясничного и шейного отдела позвоночника, наиболее распространенные изменения в дистальных межфаланговых суставах кистей и стоп (костные эрозии, остеолиз [остеолиз дистальных фаланг дает картину заточенного карандаша], очаги ремоделирования костной ткани вокруг пораженных суставов), асимметрия поражения межфаланговых суставов кистей и стоп, а также крупных суставов, чаще всего нижних конечностей, укорочение фаланг (телескопические пальцы), периостальные наслоения вдоль тел костей запястья и предплюсны, а также фаланг пальцев, анкилоз дистальных межфаланговых суставов кистей и стоп, поствоспалительная оссификация сухожилий (чаще всего ахиллова сухожилия). МРТ — выявляет ранние воспалительные изменения в крестцово-подвздошных суставах (отек костного мозга, эрозии), энтезит и периферический артрит. УЗИ с допплерографией — помогает в диагностике артрита периферических суставов и энтезитов.
3. Исследование синовиальной жидкости : воспалительный характер.
Критерии классификации CASPAR →табл. 16.11-4.
Псориатическое воспаление суставов можно диагностировать у пациента с периферическим артритом, спондилоартритом и сакроилеитом или энтезитом и ≥3 баллов из нижеследующих:
1. Симптомы псориаза (псориатические кожные изменения, выявленные ревматологом или дерматологом), псориаз в личном или семейном анамнезе (у родственника I или II степени) — 1 балл; псориатические изменения присутствуют в данный момент — 2 балла.
2. Типичные псориатические изменения ногтей (отделение ногтя, углубления в ногтевой пластинке и гиперкератоз), установленные при объективном обследовании — 1 балл.
3. Отрицательный результат определения ревматоидного фактора каким-либо методом (за исключением латексного теста), лучше всего ELISA или нефелометрическим методом — 1 балл.
4. Дактилит, определяемый как отек всего пальца (т. н. сосискообразный палец) в данный момент или в анамнезе, фиксированный ревматологом — 1 балл.
5. Радиологические признаки околосуставной костной пролиферации в виде нечетко ограниченного окостенения по краям сустава (за исключением остеофитов) на рентгенограммах кисти или стопы — 1 балл.
CASPAR — ClASsification criteria for Psoriatic ARthritis
на основании: Arthritis Rheum, 2006; 54: 2665–2673
Осевая форма ПА диагностируется, если выполнены 2 из 3 следующих критериев:
1) воспалительная боль в спине →см. выше;
2) ограничение подвижности позвоночника →см. выше;
3) радиологические критерии (напр., в рентгенограмме одностороннее воспаление тазобедренного сустава ≥2 степени, синдесмофиты позвоночника или в МРТ изменения в тазобедренных суставах).
В основном РА, другие спондилоартропатии, остеоартроз (табл. 16.11-3).
Основная цель лечения заключается в долгосрочной оптимизации качества жизни пациента. Важное значение в этом отводится достижению ремиссии. Лечение назначается в зависимости от выраженности основных симптомов и тяжести заболевания. Оно включает в себя:
1) обучение пациента и его семьи;
2) реабилитация, в том числе физиотерапия и кинезотерапия;
3) фармакологическое лечение;
4) ортопедическое лечение (если необходимо по причине инвалидности).
Алгоритм фармакологического лечения ПА по рекомендациям EULAR (2012) →рис. 16.11-2.
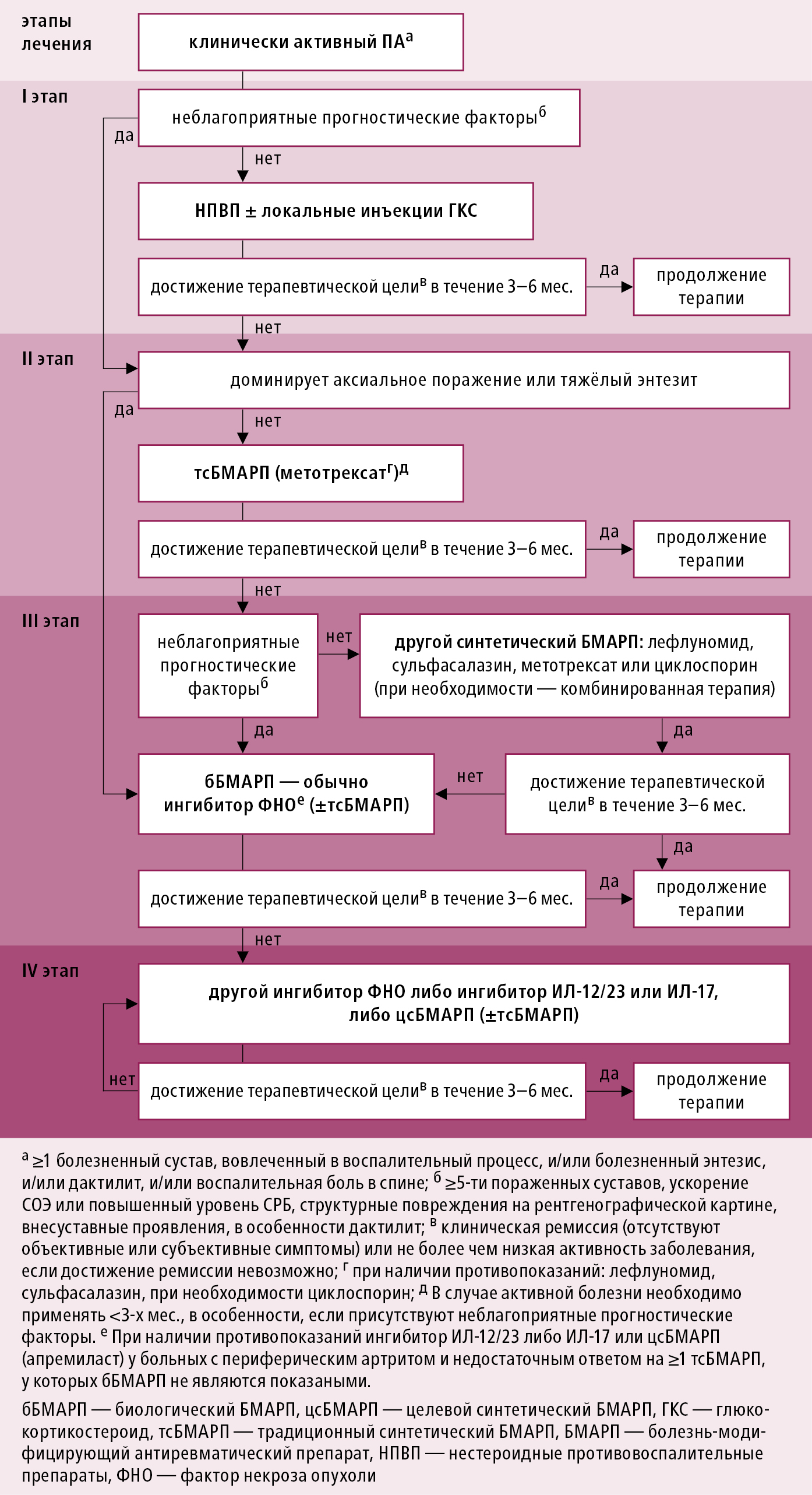
Рисунок 16.11-2. Лечение псориатического артрита (ПА), в соответствии с рекомендациями EULAR 2015
1. НПВП: препараты первого выбора; иногда вызывают обострение кожных изменений. Препараты и дозировки препаратов →табл. 16.12-1.
2. ГКС: при локальной форме ПА — внутрисуставно (в том числе и в тазобедренный сустав), при условии, что количество инъекций в один и тот же сустав должно быть ограничено ( 1 мес. (риск ускорения деструкции сустава!); при воспалении пальцев и сухожилий, до оболочек сухожилий и околосуставных тканей, мест прикреплений сухожилий. В некоторых случаях рассмотрите системные ГКС в малых эффективных дозах (могут усилить кожные изменения при обширном поражении кожи, особенно, когда не используются одновременно с БПВП и при быстром снижении дозы ГКС). Если ГКС благотворно влияет на суставные изменения, но усиливает кожные поражения, то можно интенсифицировать местное лечение псориаза.
3. БПВП: в случае неэффективности или токсичности НПВП и ГКС (удерживающаяся активность заболевания) или наличия неблагоприятных прогностических факторов (≥5 суставов с активным воспалением, дактилиты, повышенные показатели острой фазы, структурные повреждения на рентгенограмме, внесуставные проявления) подберите лечение в зависимости от доминирующей формы заболевания:
1) воспаление периферических суставов → следует применить осБМП, в первую очередь метотрексат, а в случае его непереносимости или противопоказаний — сульфасалазин, лефлуномид, при необходимости циклоспорин (возможна комбинированная терапия). Если сохраняется высокая активность заболевания и имеется неадекватный ответ на ≥1 из этих препаратов в оптимальной дозе, используемых в течение 3–6 мес. → используйте ингибитор ФНО (адалимумаб, этанерцепт, инфликсимаб, голимумаб или цертолизумаб). В исключительных случаях можно рассмотреть лечение ингибитором ФНО без предварительного последовательного проведения терапии двумя осБМП. У пациентов, которые не отвечают на проведение лечения первым ингибитором ФНО, следует рассмотреть возможность его замены на другой препарат из этой группы. При неэффективности или наличии противопоказаний к применению ингибиторов ФНО, можете применить ингибитор IL-12 и IL-23 (устекинумаб), или ингибитор IL-17 (секукинумаб). У пациентов с периферическим артритом и недостаточным ответом по меньшей мере на один осБМП и которым не показаны биологические БМП следует рассмотреть целесообразность применения таргетного синтетического БМП, такого как ингибитор ФДЭ-4 (апремиласт). Апремиласт также можно применить при неэффективности осБМП перед использованием биологического препарата.
2) тендинит и дактилит → при недостаточном ответе на НПВП или местные инъекции ГКС, при неэффективности осБМП, рассмотрите целесообразность назначения ингибитора ФНО, возможно ингибитора IL12 и IL23 (устекинумаб), ингибитор IL17 (секукинумаб) или апремиласт;
3) осевая форма → лечение как при АС (→см. выше).
Дозировка, противопоказания, побочные эффекты БПВП →табл. 16.1-6.
Эффективность лечения оценивайте с помощью методов, используемых для мониторинга РА (критерии ACR, индикатор DAS), АС (BASDAI) и HAQ ( Health Assesment Questionnaire ) и PASI ( Psoriasis Activity Severity Score ).
При тяжелом течении, особенно при одновременном наличии периферической и аксиальной форм заболевания, уже через несколько лет развивается деформация суставов и инвалидизация. Плохой прогноз: полиартритическая форма, ускоренное СОЭ, неэффективность предыдущего лечения, повреждения суставов, выявляемые клинически или при рентгенологических исследованиях. Часто значительное ухудшение качества жизни пациентов связано с сопутствующей патологией сердечно-сосудистой системы. Внедрение в лечение ПА биологических препаратов (прежде всего ингибиторов ФНО) существенно улучшило прогноз данного заболевания, улучшило качество жизни пациентов, а также снизило риск сердечно-сосудистых осложнений.
Читайте также:


