Пути передачи инфекции при краснухе
В этой статье мы поговорим о том, как передается краснуха, а также о специфике распространения этого заболевания. Кроме того, рассмотрим природу недуга и его виды. Особое внимание уделим профилактическим мероприятиям, ведь если их провести вовремя, заражения можно избежать.
Что такое краснуха?
Краснуха относится к инфекционным заболеваниям острой формы, которое характеризуется сильным повышением температуры, насморком, небольшим кашлем, увеличением лимфатических узлов и их болезненностью. Главный симптом – появление на коже высыпаний. Опасность патологии состоит в том, что инкубационный период может длиться почти месяц. Но при этом зараженный является носителем и распространителем вируса. Подвержены недугу люди всех возрастов, однако чаще всего заражаются дети до 10 лет.
Определение краснухи
Как уже отмечалось, краснуха относится к вирусным заболеваниям. С точки зрения диагностики, эта патология довольно непроста, так как обладает теми же симптомами, что корь, лихорадки с сыпью, парвовирус В19, лихорадка денге, вирусы герпеса, Коксаки, а также скарлатина.
В детском возрасте может протекать совсем бессимптомно или же со слабовыраженными признаками. Взрослыми переносится намного тяжелее, симптомы проявляются ярче. Причем первые признаки проявляются еще до начала высыпания. Обычно серьезно воспаляются лимфатические заднешейные и затылочные узлы. Это и является главным признаком начала болезни. У взрослых чаще, чем у детей, возникают осложнения. Дело может дойти даже до энцефалита.
Виды краснухи
Очень важно знать, как передается краснуха у взрослых, так как от этого может зависеть тип заболевания, а следовательно, и его дальнейшее лечение. Итак, выделяются два вида краснухи:
- Врожденная (СВК) – в этом случае инфицирование происходит внутриутробно, причина – заражение матери во время беременности. Очень опасная разновидность, так как грозит серьезными патологиями в развитии внутренних систем и органов плода.
- Приобретенная – инфицирование происходит после попадания вируса в организм человека. Течение болезни в этой форме отличается среднетяжелым состоянием и быстрым выздоровлением.
Распространенность краснухи
До того как была разработана вакцина от краснухи, от нее страдали люди по всему миру. Заболевание находилось на уровне эндемии, а эпидемии вспыхивали каждые 5-10 лет. А все из-за того, что краснуха передается воздушно-капельным путем.
К 2002 году почти 60% всех стран на земле включили вакцинацию против краснухи в свои национальные программы по иммунизации. Большинство из них пользуются двухдозной схемой. Благодаря этому краснуха практически искоренена на территории этих государств. Тем не менее вирусы этой болезни полностью не искоренены, и заразиться ею человеку, не прошедшему вакцинацию, очень легко. Поэтому иногда случаются локальные вспышки заболевания, особенно в холодное время года.
Резервуар болезни
Каким путем передается краснуха? Источником заболевания может стать только уже заболевший человек. При этом заразным он будет не все время течения недуга, а только в первые недели. В это время симптомы могут еще не проявиться, и он может даже сам не догадываться, что болен и заражает окружающих. Особенно это касается детей, они намного легче переносят краснуху, а вот взрослым так не везет. И болезнь может надолго вывести человека из строя. Особенно опасны различные осложнения.
Пути передачи
Итак, как передается краснуха у детей? Перечислим основные варианты передачи вируса:
- Воздушно-капельный способ, самый распространенный и известный. О нем наверняка слышал каждый.
- Через прямой контакт, то есть рукопожатия или предметы, которые больной человек передал здоровому.
- Назофарингеальные выделения также могут стать прекрасными проводниками для вируса.
Средний инкубационный период (время, когда недуг себя не проявляет) в среднем длится от 14 до 17 дней. В некоторых случаях этот срок может быть увеличен до 21 дня.
Как передается краснуха от ребенка к взрослому
Механизмы инфицирования нисколько не отличаются от описанных выше. Единственное, что нужно учесть - зараженные младенцы часто выделяют большое количество патогенных бактерий вместе с мочой и фарингеальными выделениями. Вирус же способен сохранить жизнедеятельность вне организма носителя еще довольно длительный период, поэтому заразиться можно, контактируя только с различными выделениями больного пациента.
В связи с этим все пеленки и одежда ребенка должны быть обязательно обработаны после контакта с малышом. Нельзя выкидывать использованные одноразовые средства гигиены в общественные мусорные ящики. Обычно об этом заботится медперсонал, но если ребенок проходит лечение дома, забота об этом ляжет на плечи родителей.
Краснуха: как передается через третьих лиц?
Этот вопрос чаще всего волнует беременных женщин и тех, кто только планирует беременность, но возможности провести вакцинацию не имеет.
Итак, можно ли заразиться от своих знакомых, у которых есть дети школьного возраста? С теоретической точки зрения, это вполне возможно. При этом необязательно, что ваши подруги тоже заразятся. Если у них сильный иммунитет, они уже переболели краснухой или были привиты, то им ничего не угрожает. Зато предметы, с которыми контактировал ребенок, могут стать миной замедленного действия. Достаточно просто взять в руки ручку или игрушку, побывавшую в руках у зараженного, - и вирус проникнет в ваш организм.
Бывали случаи, когда дети из разных классов, посещавшие одни и те же кабинеты в разное время, но не контактировавшие друг с другом, заражались из-за того, что сидели за одной партой.
Также и беременная женщина может прийти к подруге, зараженного ребенка которой в доме в данный момент нет, но подхватить краснуху. Поэтому лучше избегать общения даже с теми, кто может стать косвенной причиной заболевания. Ведь опасность в том, что вы можете общаться с ребенком и не знать, что он уже заражен.
Степень восприимчивости к заболеванию
Теперь мы знаем, передается ли краснуха через третьих лиц. Теперь же поговорим, насколько к этому заболеванию восприимчивы люди и как долго пациент остается заразным после инфицирования.
К сожалению, краснуха относится к высококонтагиозным заболеваниям. Больные способны выделять вирус все время до начала сыпи и еще по меньшей мере 4 дня после ее начала. Младенцы с врожденным типом краснухи могут несколько месяцев быть заразными. Зато иммунитет после перенесенного заболевания сохраняется на всю жизнь.
Дети, рожденные женщинами с иммунитетом к недугу, обычно защищены от него до 7-9 месяцев. Но это только при условии, что ребенок не находится на искусственном вскармливании. Для того чтобы понять, насколько ваш малыш будет защищен внутриутробно и после рождения, можно провести специальный тест на наличие антител lgG. Кровь берут у женщин уже беременных или готовящихся к зачатию. По результатам выявляются группу риска, то есть серонегативных женщин.
Поэтому желательно пройти этот тест всем, кто планирует беременность. При низком иммунитете необходимо провести вакцинацию. Делать прививку во время беременности запрещено. Поэтому если у вас есть какие-то сомнения относительно крепости своего иммунитета, устраните их до зачатия.
Краснуха у беременных
Мы знаем, как передается краснуха, и понимаем, что заразиться ею очень легко. Однако самой страшной эта болезнь является для беременных, так как больше всего страдает от вируса плод. Исход заражения в любом случае будет носить неблагоприятный характер. Во-первых, потому что взрослые, как мы писали выше, переносят инфекцию намного тяжелее, а беременной женщине и так непросто справиться с теми изменениями, что происходят с ее телом. Во-вторых, из-за внутриутробных изменений вирусы проникают через плаценту в кровь и заражают малыша. Поэтому так важно в период беременности по максимуму сократить все возможные контакты с детьми, если у вас слабый иммунитет. И помните, заразиться можно и не от прямого контакта с заболевшим.

Последствия краснухи при беременности
Узнав, как передается краснуха, нужно понять, чем она опасна для будущих мам. Давайте разберемся, каких последствий можно ожидать в зависимости от срока:
- Заражение произошло в первом триместре. Это самый неблагоприятный период, так как на этом этапе происходит активное деление клеток и формирование внутренних органов. Поэтому процент рождения ребенка с врожденными патологиями развития очень велик. Это ведет к инвалидности, различным нарушениям работы организма, а также смерти в очень раннем возрасте. Заражение краснухой в это время часто становится причиной назначения абортов. Иногда выкидыш происходит сам собой.
- Через 21 неделю риск для плода снижается. В этот период женщине уже не будет грозить искусственное прерывание беременности даже в случае заражения плода. Дело в том, что риск развития патологий сводится к нулю.
В любом случае беременную, заболевшую краснухой, вносят в группу риска и усиливают наблюдение за ходом развития эмбриона. Обязательно прописывают курс терапии, который включает только препараты, разрешенные беременным. Среди них должны быть антибиотики, анальгетики, антисептики.
Болезнь опасна не только для ребенка, но и для матери. Поэтому наблюдение ведется во время всего срока. Но самым опасным моментом являются роды, потому что может начаться сепсис, кровотечение и прочие нежелательные осложнения. Если процесс прошел благополучно и ребенок остался жив, то он уже будет инфицирован и обретет способность заражать окружающих.
90% детей, рожденных от матерей, переболевших инфекцией во время первого триместра, рождается с СВК (синдром врожденной краснухи). Если же болезнь появилась после 20 недели беременности, то риск родить инфицированного ребенка составляет всего 20%.
Самой опасной считается краснуха, которая протекала без каких-либо клинических проявлений. Такое, хоть и редко, но бывает. Тогда врачи до последнего остаются не готовы к тому, что появление на свет ребенка может сопровождаться патологиями и другими проблемами.
Кроме того, пагубные последствия краснухи могут быть выявлены не сразу после рождения. Например, глухота или немота обнаруживаются только на 2-3 году жизни. К поздним проявлениям также относится инсулинозависимый диабет.

Профилактика
Выяснив, как передается краснуха, нужно понять, как от нее защититься. Самым эффективным способом является вакцинация. Проводится она обычно еще в детском возрасте. Если же вас не прививали, то обязательно пройдите вакцинацию перед беременностью.
Чтобы избежать распространения вируса, больного следует изолировать от окружающих на неделю с момента появления первых высыпаний. В детском саду карантин не объявляется, но беременным женщинам лучше не контактировать с этими детьми в ближайший месяц.
Прививку от краснухи делают всем детям. Инъекция вводится подкожно, иммунитет формируется в течение 20 дней после этого и сохраняется на ближайшие 20 лет.
Как передаются корь и коклюш?
Передается ли краснуха? Разумеется, да. Но что же насчет других подобных ей инфекционных заболеваний? Поговорим немного о кори и коклюше. Эти заболевания также являются очень опасными.

Механизм заражения у коклюша и кори точно такой же, что и у краснухи. То есть вирус передается от больного человека здоровому. Но может распространиться и через вещи, принадлежавшие инфицированному. Эти патологии объединяет и еще кое-что – им в основном подвержены дети, и они имеют довольно продолжительный инкубационный период, во время которого зараженный распространяет инфекцию. Поэтому если вы не хотите заразиться, воздерживайтесь от контактов с ними. Это в первую очередь касается беременных. Все инфекционные заболевания крайне опасны для развития плода и могут нанести непоправимый вред.
Корь, краснуха, коклюш передаются путем прикосновений, а также воздушно-капельным. В общем, воздержитесь от посещения тех мест, где часто бывают маленькие дети. Тогда риск заражения будет сведен к минимуму, и вам не придется проходить курс лечения от этой неприятной и опасной болезни. Особенно остерегайтесь опасных мест в период ожидания малыша.
Краснуха – инфекционное заболевание, для которого характерно появление умеренной лихорадки, генерализованной лимфаденопатии и мелкозернистой экзантемы. Впервые как отдельная болезнь инфекция была выделена в 1881 году, но только в 1942 году было описано ее негативное влияние на внутриутробное развитие плода. В 1961 году был выделен и детально описан возбудитель, тогда же стало возможным и создание вакцины.
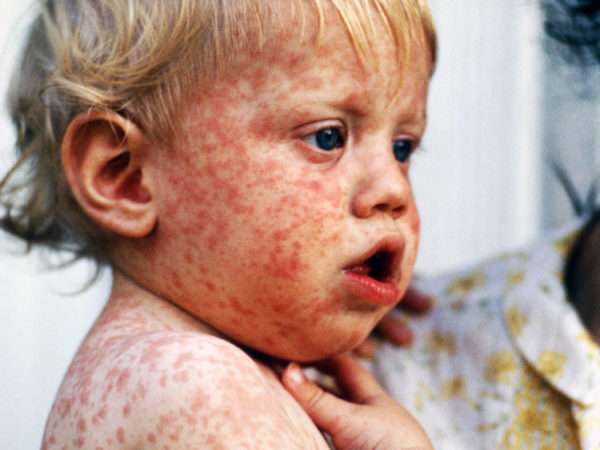
Патогенез краснухи
Заболевание вызывает РНК-содержащий вирус Rubivirus, принадлежащий семье Togaviridae. Вирион имеет липопротеидную оболочку. Внутри находится капсид с геномом. Во внешней среде клеточный паразит не стоек и боится солнечных лучей, перепадов температур, кислотной и щелочной среды. Погибает при высыхании. При замораживании сохраняет все свои свойства и активируется после оттаивания.
Внутрь организма человека возбудитель инфекции проникает через слизистые верхних дыхательных путей. Там он проходит адаптацию. После завершения инкубационного периода попадает в систему лимфатических сосудов, поражает их эндотелий.
Вместе с током лимфы через лимфатические узлы вирус провоцирует гемодинамические нарушения в их тканях. В результате биологические фильтры воспаляются, уплотняются, появляется выраженная болезненность. Когда вирионы оказываются в крови, инкубационный период заканчивается, наступает продромальный этап развития инфекции. Для его течения характерно возникновение симптомов общей интоксикации организма.
Вирионы разносятся по всем внутренним органам, но их конечная цель – клетки системы макрофагов. Попадая туда, вирус поражает клетку, встраивает в ее ядро свой геном и заставляет его самого продуцировать свои копии. Этот процесс провоцирует начало воспалительной реакции и появление сыпи. Симптомы: воспаление лимфатических узлов, признаки лихорадки и сыпь позволяют идентифицировать инфекцию по внешним проявлениям.
Через два-три дня после появления сыпи в крови формируются антитела, которые могут нейтрализовать деятельность клеточного паразита. Инфекция затухает по мере их увеличения, у человека формируется напряженный продолжительный иммунитет, предотвращающий возможность появления рецидивов.
Источники инфекции
Источник болезни – инфицированный человек, у которого краснуха протекает в манифестной или в инаппарантной форме. Источником заразы способен стать и младенец с врожденной краснухой. Он может выделять возбудитель во внешнюю среду в течение полугода с момента появления на свет. Медицине известны случаи, когда этот срок затягивался до полутора лет.
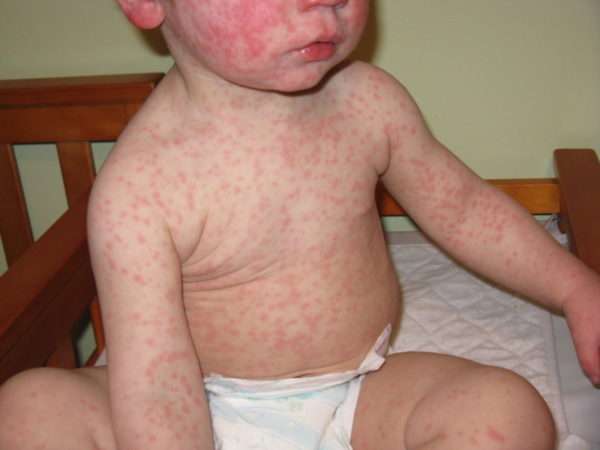
Инфицированный представляет угрозу для окружающих начиная с последней недели инкубационного периода (за семь дней до появления первых высыпаний) и остается заразным еще спустя неделю после исчезновения сыпи на теле. Описаны случаи, когда жизнеспособные вирионы выделялись вместе со слюной больного человека через три недели после завершения болезни.
Во внешнюю среду вирус попадает вместе с капельками слюны больного человека. Он остается жизнеспособным, пока выделения биологической жидкости не высохнут. При кашле, громком разговоре, чихании вирионы зависают в воздухе. Поэтому механизм передачи возбудителя воздушно-капельным путем считается основным.
Механизм инфицирования Rubivirus предполагает длительное и более тесное общение с зараженным человеком. Однако риски увеличиваются в местах скопления людей в плохо проветриваемых помещениях. Эпидемиологические вспышки фиксируются в общественных местах:
- детских садах,
- военных казармах,
- общежитиях,
- интернатах.
Они учащаются в зимне-весенний период. Раз переболев, человек получает к этому заболеванию стойкий иммунитет. Заразиться краснухой можно в любом возрасте, поэтому одинаково часто болеют и взрослые, и дети старше года.
Малыши, находящиеся на грудном вскармливании, невосприимчивы к инфекции. Они имеют пассивный иммунитет к краснухе в том случае, если их мать успела переболеть ею в детстве.
Специалисты особое внимание обращают на возможность вертикального способа заражения (от матери плоду), так как поражение эмбриона этим вирусом приводит к формированию пороков, не совместимых с жизнью.
К группе риска относятся люди, не успевшие в детстве переболеть краснухой, или те, которые имеют длительный тесный контакт с больным. Наибольшую опасность вирус представляет для женщин, находящихся на первых неделях беременности. Заражение увеличивает вероятность появления на свет мертвых детей или детей с врожденной краснухой.

Краснуха при беременности
Вирус Rubivirus обладает тропностью к тканям эмбриона, поэтому заражение беременной женщины крайне негативно влияет на развитие плода. Попадая в организм будущей матери на ранних сроках, возбудитель краснухи легко преодолевает плацентарный барьер и инфицирует зародыш. Это явление опасно тем, что оно замедляет процессы клеточного деления. На ранних сроках вынашивания ребенка происходит формирование органов и тканей, поэтому любой сбой способен спровоцировать необратимые процессы.
В 80% случаях инфицирование женщины в первую неделю беременности приводит к гибели плода. На третьем месяце поражается 30% эмбрионов. При заражении краснухой вначале второго триместра вероятность развития врожденных пороков составляет 1х10. На этом сроке вирус способен проникнуть в любой орган ребенка, но чаще всего рождаются дети с патологиями: глухота, катаракта глаз, порок сердца.
Младенцы с врожденной краснухой нередко имеют заболевания крови. Они обладают маленьким ростом и низкой массой тела. Если заражение произошло в первом триместре, и при этом беременность сохранилась, в 10% случаях появляются на свет мертвые дети. Частота мертворождения при инфицировании во втором триместре составляет 5%, в третьем смертность новорожденных снижается до 2%.
Способы профилактики
При неспецифической профилактике вирус может выделяться во внешнюю среду до клинических проявлений и после завершения ярко выраженной клинической картины. Кроме этого, нередким бывает бессимптомное течение инфекции. Вирус передается воздушно-капельным путем, поэтому его восприимчивость высокая.
Тем не менее больной при появлении сыпи должен быть обязательно изолирован. Если в семье заболел ребенок, нужно отстранить от ухода за ним беременную маму, у которой нет иммунитета к краснухе. В очагах инфекции ежедневно проводится влажная уборка, частое проветривание помещений.
Специфическая профилактика осуществляется путем вакцинации. В России для ее проведения был разработан свой препарат с хорошими характеристиками. В его составе есть компоненты, позволяющие вырабатывать иммунитет к трем вирусным инфекциям: к кори, краснухе и паротиту. Вакцинация проводится в два этапа:
- Первую прививку делают годовалым детям.
- Вторую – в возрасте шести лет.
У малышей краснуха протекает всегда в легкой форме, она редко вызывает осложнения, так как после течения у них формируется к ней стойкий иммунитет. Но, прививая детей, медики пытаются ограничить распространение вируса и предупредить его передачу беременным.
Любой женщине, планирующей стать матерью, медики рекомендуют сдать анализ на антитела к краснухе. При их отсутствии важно обратиться к иммунологу и вместе с ним решить, как провести специфическую профилактику инфекции.
Симптомы и лечение болезни краснуха
Краснуха относится к категории инфекционных заболеваний, которые протекают в острой форме. Чаще всего она диагностируется у детей. Симптомы краснухи у взрослых идентичны тем, которые отмечаются в педиатрической практике. Сдержать распространение заболевания и снизить до возможного минимума риск заражения можно только путем вакцинации.
Пути передачи краснухи
Причина развития заболевания – вирус, проникший в организм человека. Он очень чувствителен к ультрафиолетовым лучам и практически моментально погибает при перепадах окружающей температуры, смене уровня влажности. Пути передачи краснухи:
- воздушно-капельный – часто встречаемый, то есть заразиться можно от больного человека и не обязательно для этого должен произойти тесный контакт;
- трансплацентарный – вирус передается от больной матери к плоду, преодолевая плацентарный барьер.
Примечательно, что вспышки краснухи наблюдаются каждые 5-7 лет и пик этого заболевания приходится на весенний и летний периоды. Несмотря на такие частые эпидемии, они не представляют опасности для большинства окружающих людей, так как современная медицина располагает различными профилактическими мерами. Зная, как переносится краснуха, можно своевременно закрыть детское дошкольное или школьное учреждение на карантин и оградить большую часть детей от инфицирования.
Симптомы заболевания
К признакам краснухи на начальной стадии у ребенка относятся:
- неинтенсивная головная боль;
- общая слабость и повышенная сонливость;
- кратковременное повышение температуры тела до субфебрильных показателей;
- чувство ломоты в области крупных и мелких суставов.
Такое состояние беспокоит больного несколько дней – 2-3 суток. Причем ни симптоматическое лечение, ни народные средства не приносят ему облегчения. Отмечается сохранение аппетита и повышенная жажда, что часто приводит к неправильной постановке диагноза и назначению неверного лечения.
Интересно, что первые признаки заболевания в детском возрасте проявляются невыраженно – ребенок может вообще не предъявлять жалобы на ухудшение самочувствия и оставаться активным. А у взрослых все протекает более тяжело – сильнейшее головокружение, полный отказ от пищи, высокая температура тела.
Максимально через три дня от начала недомогания появляется самый явный, характерный признак заболевания – высыпания. Как выглядит сыпь при краснухе:
- распространяется по всему телу;
- представлена в виде мелких розовых или красноватых прыщей без внутреннего содержимого;
- имеются отдельные очаги высыпаний, которые не сливаются друг с другом.
Отличительная характеристика сыпи при краснухе – быстро исчезает, не вызывая зуда и жжения. После нее нет корочек и шелушения. Эти особенности помогут дифференцировать краснуху от кори, ветряной оспы.
Если краснуха протекает с осложнениями, то могут воспалиться и значительно увеличиться в размерах шейные и подмышечные лимфатические узлы. Они остаются безболезненными при пальпации, но доставляют неудобства – больному трудно жевать и глотать пищу и жидкость, он не может опустить руки, крепко прижать их к туловищу.
Лечение и профилактика краснухи
Лечение болезни краснуха симптоматическое – специфических лекарственных препаратов врачи назначать не будут. Но больной с тяжелыми симптомами (это касается взрослых или детей с ВИЧ) должен находиться в инфекционном отделении больничного учреждения во избежание инфицирования вирусом окружающих людей. Важно обеспечить больного:
- полноценным питанием;
- обильным питьем;
- витаминными комплексами.
Если в окружении больного находится беременная женщина, то ей обязательно проводят обследование – положительный анализ на краснуху является медицинским показанием для проведения искусственного прерывания беременности. Связано это с тем, что вирус проникает сквозь плаценту и заражает плод, что обуславливает серьезные патологии в его развитии или внутриутробную гибель.
Профилактика заболевания – это прививки, которые ставятся согласно календарю вакцинации детей. Делается прививка от краснухи в год и это обеспечивает защиту от заражения на несколько лет. Если же человек однажды переболел краснухой, то у него вырабатывается иммунитет к вирусу на всю жизнь. Исключения бывают, но крайне редко и только на фоне нестабильного иммунитета.
Многих беспокоит, что возможна неадекватная реакция на вакцину от краснухи – слабо выраженные признаки заболевания, общее недомогание. Но это означает только то, что иммунная система ребенка активно борется с подселенным вирусом болезни. По статистике, вакцина от краснухи считается самой безопасной для здоровья ребенка, но только в том случае, если нет медицинского отвода от прививок.
Профилактика краснухи у детей – важный аспект в педиатрии, но если ребенок уже заболел, то ему можно помочь и народными средствами. Можно использовать:
- отвар из плодов шиповника и листьев крапивы двудомной – по 1 столовой ложке 3 раза в день;
- чай из веточек малины, черной смородины и плодов черноплодной рябины – по 200 мл в день;
- настой из листьев тысячелистника, мать-и-мачехи и цветков клевера – по 1 столовой ложке 5 раз в день.
Все эти средства готовятся по классическому рецепту – ингредиенты берутся в равных количествах, затем 1 столовая ложка сбора заваривается кипятком в объеме 300 мл и настаивается в течение часа или проваривается на водяной бане на протяжении 7 минут.
Все данные о том, как протекает краснуха у взрослых, что такое IGG антитела к вирусу краснухи при беременности и что делать при появлении первых признаков болезни, можно получить на страницах нашего сайта Добробут.ком.
Сыпь на теле ребенка — очень важный элемент, характеризующий то или иное заболевание. Одно из таких — краснуха, о которой мы сегодня и поговорим.

Что такое краснуха – общая информация?
Краснуха – острое инфекционное заболевание вирусной природы, характеризующееся клиническими проявлениями, свойственными для ОРВИ, а также появлением на коже специфической сыпи.
Краснуха у детей развивается чаще всего и протекает обычно в легкой форме, за исключением врожденной формы, когда инфекцию младенец получил во внутриутробном периоде. Краснуха у взрослых протекает бурно и проявляется ярко-выраженной клинической картиной в виде лихорадки, ломоты в теле, насморка, увеличенных лимфоузлов и прочих симптомов. Особенно опасна краснуха у беременных на ранних сроках, что почти в 40% заканчивается выкидышем, но если не так, то во многих случаях приводит к нарушению развития многих органов и систем у плода, в частности – пороки сердца, отсутствие слуха, катаракта и прочие.
Впервые краснуху описал немецкий врач-терапевт Ф.Хофман, в 1740 году, после чего ее отнесли к разновидности кори. В самостоятельное заболевание ее отнесли уже в 1881 году. Вирус краснухи выделили в 1961 году сразу несколько ученых Паркман, Уэллер и другие.
Краснуху относят к заразным (контагиозным) болезням, переболев которой, у человека вырабатывается стойкий к данному вирусу иммунитет.
Несмотря на высокое количество запросов о краснухе в сети, она все-же имеет небольшое распространение в мире. Так, по состоянию на 2004 год ВОЗ зафиксировали всего 29 000 случаев на всей Земле.
На территории России в 2019 году Министерство Здравоохранения РФ подтвердило полное искоренение болезни в стране, в связи с чем получило подтверждающий это сертификат от Всемирной Организации Здравоохранения (ВОЗ).
Краснуха имеет сезонность – зимне-весенний период.
Наблюдаются периодические эпидемиологические вспышки болезни – каждые 10-20 лет.
Краснуха у грудничков практически не встречается, как и у лиц, возрастом после 40 лет. Чаще всего болезнь диагностируется у детей, возрастом 5-15 лет.
МКБ-11: 1F02, KA62.8
МКБ-10: B06
МКБ-10-КМ: B06.9, B06
МКБ-9: 056
МКБ-9-КМ: 056
Краснуха – симптомы
Инкубационный период краснухи в большинстве случаев составляет от 16 до 20 дней, однако он может составлять от 11 до 24 суток.
Место оседания инфекции – слизистые дыхательных путей, откуда вирус всасывается в кровоток и далее разносится по всему организму.
Человек становится заразным для окружающих людей за 7 дней до начала высыпаний по телу и в течение 14 дней после исчезновения сыпи.
Симптоматика и ее выраженность также может зависеть от формы болезни и состояния организма в момент заражения.
- Появление кожной сыпи на лице, которая постепенно опускается вниз на тело;
- Покраснение слизистой глотки;
- Повышенная утомляемость, слабость;
- Чиханье, появление насморка;
- Покраснение глаз – в случае попадания вируса на органы зрения;
- Повышение температуры тела до небольших отметок – 37-37,5 °С.
- Сыпь на теле – главный симптом краснухи, длительность которого составляет до 2-4х дней. Характерность краснушной сыпи состоит в отсутствии возвышений на коже, которая остается гладкой. Высыпания представлены красными пятнами, диаметром в 5-7 мм, могут быть увеличены до 10 мм. Больше всего сыпи обнаруживается на лице, пояснице, ягодицах, локтях, коленях. Появление пятен обусловлено специфическим сосудорасширяющим воздействием вируса на капилляры (мелкие подкожные кровеносные сосуды), поэтому, если пятно натянуть – оно исчезает, но как только кожу отпустить, первоначальный размер вновь появляется. При воспалительном процессе на коже могут появиться папулы. В некоторых случаях появление пятен может сопровождаться кожным зудом.
- Сыпь на нёбе – еще один признак краснухи, который, правда, появляется не у всех больных, однако механизм расширения кровеносных сосудов, из-за чего она появляется тот же.
- Увеличение лимфатических узлов (лимфаденопатия), особенно затылочных, которые со временем воспаляются и начинают болеть (лимфаденит). Это связано со специфической работой лимфоузлов по купированию, удерживанию и борьбе с инфекцией внутри себя.
- Появление першения и боли в горле, сухого кашля, вызываемых раздражением вирусом слизистых ротоглотки.
- Лихорадка – 37-38 °С.
- Выделения из носа, насморк.
Дополнительные симптомы болезни – увеличение печени (гепатомегалия), увеличение селезенки (спленомегалия), слезотечение, конъюнктивит.
Бессимптомная (субклиническая) краснуха – обычно встречается раза в 2-4 чаще, нежели типичная форма болезни, и выявляется как правило при обследовании человека, который контактировал с больным. Симптоматика практически отсутствует. Может присутствовать легкая слабость.
Врожденная краснуха – появляется при заражении ребенка от матери к будущему ребенку через плаценту, которую вирус краснухи с легкостью преодолевает. При этом, дети рождаются со следующими признаками болезни – врожденные патологии сердца, миокардит, патологии глаз, умственная отсталость, глухота, микроцефалия, энцефалит, сахарный диабет, пневмония, тромбоцитопеническая пурпура. Согласно статистике, врожденные пороки развиваются у 60% детей при инфицировании плода на 3-4 неделю вынашивания, 15% детей – на 9-12 неделю беременности, 7% — на 13-16 неделю, и почти 0% на 4 месяц вынашивания ребенка.

Осложнения краснухи
Среди осложнений краснухи главным образом выделяют:
- Синдром Грега;
- Классический синдром врожденной краснухи;
- Тромбоцитопеническая пурпура;
- Геморрагическая сыпь;
- Артрит;
- Энцефалит;
- Потеря сознания, кома;
- Парезы, параличи, утрата двигательной функции некоторых частей тела.
Причины краснухи
Возбудитель краснухи – вирусная инфекция Rubella virus, относящийся к роду Rubivirus (рубивирусы), семейства Togaviridae (тогавирусов). Rubella virus обладается свойством с помощью специфических белков-ферментов разрушать эритроциты, а также их склеивать. А с помощью входящей в него нейраминидазы поражать нервные клетки организма.

Rubella virus способен развиваться только в живом организме, поэтому источником инфекции является ее носитель. В связи с малой устойчивостью данной инфекции во внешней среде, контагиозность (заразность) краснухи невысокая, поэтому для заражения, человек должен иметь длительный или очень сильной контакт с носителем.
Вирус краснухи погибает при его высушивании, нагревании, заморозке (до -20 °С) облучении ультрафиолетовыми лучами, обработке дезинфицирующими средствами, формалином, эфиром, воздействии кислот и щелочей (рН) — меньше 6,8 и больше 8.0. При комнатной температуре Rubella virus погибает в течение нескольких часов.
- Воздушно-капельный путь – высвобождается во внешнюю среду с частичками слизи из ротоглотки зараженного человека, распыляясь обычно с чиханьем или кашлем;
- Контактно-бытовой – при использовании зараженных вещей или кухонных предметов, которыми пользовался больной;
- Вертикальный (трансплацентарный) – от беременной инфицированной женщины к плоду.
Врожденная краснуха делает младенцев заразными для окружающих в течение 2 и более лет, выделяясь во внешнюю среду не только со слизью из дыхательной системы, но и с мочой, каловыми массами.
Как мы уже и говорили, после проникновения вируса краснухи в дыхательные пути, через слизистые он проникает в крово- и лимфоток, с которыми разносится по всему организму.
При инфицировании плода у беременной женщины вирус повреждает хромосомы в клетках будущего ребенка, что приводит к его внутриутробной мутации
В случае приобретенной краснухи вирус способствует выработке клеточного и гуморального иммунитета и связываясь с лейкоцитами вызывает лейкопению (снижение их количество). Также, вирус скапливается и удерживается лимфатическим узлами, что приводит к их увеличению и воспалению. Пик вирусемии приходится на предвысыпальным периодом.
Репликация Rubella virus в лимфатической системе приводит к появлению плазмоцидов (клетки Тюрка), являющихся незрелыми мононуклеарами с морфологическими признаками специфических атипических лимфоцитов или плазматических клеток.
Антитела IgМ в крови по отношению к Rubella virus появляются на 2-3 сутки с момента появления сыпи, достигает пика на 21-28 день и исчезают после 2-3 месяцев после исчезновения сыпи. Антитела IgG появляются в течение недели после исчезновения сыпи и держится у выздоровевшего человека к данному виду вируса почти всю его жизнь. В месте оседания инфекции вырабатываются антитела IgА, которые предотвращают реинфекцию Rubella virus, в то время как при вакцинации антитела IgА в организме отсутствуют, что дает возможность человеку, несмотря на наличие прививки, заразиться краснухой.
В случае реинфекции, при наличии иммунитета к Rubella virus, организм уничтожает вирус еще в месте его оседания, и, даже если его часть проникнет в кровеносную систему, специфические антитела его уничтожают практически мгновенно, о чем свидетельствует при реинфекции повышение титров IgG, при этом IgМ в данном случае не повышаются.
Таким образом, при первичной краснухе обнаруживает всплеск титров IgМ, при реинфекции – IgG.
Виды краснухи
Классификация краснухи производится следующим образом:
- Врожденная;
- Приобретенная.
- Типичная;
- Атипичная, которая подразделяется на следующие формы — бессимптомная, стертая, с изолированным синдромом экзантемы и с изолированным синдромом лимфоаденопатии.
- Легкая (1 степень);
- Средняя (2 степень);
- Тяжелая (3 степень).
- Гладкое;
- Негладкое, которое подразделяется на следующие формы – с наличием осложнений, с присоединением вторичной инфекции, с обострением хронической болезней.
Диагностика краснухи
Диагностика краснухи включает в себя:
- Сбор жалоб, анамнез, визуальный осмотр больного;
- Общий анализ крови, при котором выявляется снижение лейкоцитов (лейкопения) на фоне повышения плазматических клеток, СОЭ в пределах нормы, возможна тромбоцитопения. Повторный ОАК делают через 10-14 дней и в случае болезни, наблюдается повышение антител по сравнению с первым анализом крови;
- Иммуноферментный анализ (ИФА) – в сыворотке крови с первых дней болезни обнаруживаются антитела IgM (иммуноглобулины М) с пиковым числом на 14-21 сутки (концентрация более 25 Au/мл), а также появление IgG (концентрация 10 ЕД/мл и более) через пару суток после IgM;
- Полимеразно-цепная реакция (ПЦР) – для определения генотипа Rubella virus;
- Электрокардиография (ЭКГ) – при наличии осложнений со стороны сердечно-сосудистой системы;
- Рентгенография грудной клетки – при подозрении на воспалительные заболевания органов дыхания;
- Электроэнцефалография (ЭЭГ) – при неврологических расстройствах;
- УЗИ плода — для проверки наличия патологий развития.

Краснуху необходимо дифференцировать от других заболеваний и состояний со схожей симптоматикой: аденовирусной и энтеровирусной инфекций, кори, крапивницы, инфекционной эритемы, инфекционного мононуклеоза, розового лишая.
Главным образом отличия выражаются разными характеристиками высыпаний.
Сыпь при кори — распространяется несколько дней, присутствует и на коже, и на слизистых (типичная форма), имеет свойство сливаться друг с другом. На месте сыпи после нескольких суток появляются белые или темные шелушащиеся пятна, которые оставляют по себе следы еще долгое время.
Сыпь при краснухе — распространяется в течение суток, не сливается в единые образования, пропадает через несколько дней, не оставляя по себе на коже никаких следов.
Лечение краснухи

Лечение краснухи проводится комплексно, и направлено не только на подавление выраженности симптоматики и купирование инфекции (у взрослых), но и на предотвращение осложнений болезни.
Лечение краснухи легкой и средней степени, если отсутствую осложнения и противопоказания проводится в амбулаторных условиях, тяжелой, а также в случае маленьких детей и лиц, проживающих в неблагоприятных бытовых условиях — на стационаре.
В целом, схема лечения краснухи включает в себя следующие пункты:
1. Особый режим.
2. Медикаментозное лечение.
В острый период болезни рекомендуется соблюдать постельный режим, что направлено на избежание вторичной инфекции, а также аккумулирование сил организмом на борьбу с Rubella virus.
Кроме того, пребывание дома в период болезни целесообразно и в эпидемиологических целях – для предотвращения распространения инфекции на других людей.
Лекарственные препараты при краснухе назначаются в зависимости от возраста, состояния здоровья и наличия различных противопоказаний пациента.
Стоит отметить, что организм в случае хорошего состояния здоровья и самостоятельно отлично справляется с вирусом краснухи Rubella virus, поэтому назначать противовирусные препараты не стоит. Это целесообразно делать при осложнениях, тяжелом течении или отсутствии эффективности от консервативной терапии.
Симптоматическая терапия – направлена на подавление выраженности клинических проявлений болезни и предотвращение развития осложнений. Включает в себя применение следующих групп лекарств:
Витамины и макро-микроэлементы (комплексные препараты) назначаются для общего урепления организма и предотвращения осложнений от болезни. Так, применение витаминов группы В нормализуют функционирование нервной системы, предотвращая неврологические расстройства и поддерживают работу сердечно-сосудистой системы, витамин С защищает внутренние органы и ткани от повреждения.
Прогноз при краснухе
Прогноз обычно благоприятный.
Исключением являются врожденные патологии в развитии плода, что с рождением и дальнейшей жизни ребенка обычно не восстанавливаются.
Неблагоприятный прогноз в некоторых случаях наблюдается при развитии осложнений болезни, например, краснушном энцефалите, т.е. воспалении головного мозга.
Лечение краснухи народными средствами

Марганцовка. Слабый раствор марганцовки (перманганат калия), разведенный в теплой ванной – до светлого, едва розоватого цвета, способствует успокоению и антисептической санации воспаленных мест на кожном покрове, а также профилактирует присоединение вторичных инфекций, в случае наличия папул или иных элементов кожной сыпи с открытым доступом в подкожные слои.
Ромашка и тысячелистник. Сделайте травяной сбор, смешивая между собой в сухой форме 1 к 1 цветки ромашки аптечной и тысячелистник. 3 ст. ложки сбора залейте 250 мл кипятка, накройте крышкой и поставьте на 40 минут для настаивания и остывания. Процедите и пейте по 100 мл 4 раза в день после приема пищи. Этот сбор обладает антисептическим, болеутоляющим, противовоспалительным, противоаллергическую и другие активности.
Тысячелистник. Чтобы успокоить кожу залейте в 3х литровой банке кипятком 200 г сушенного сырья тысячелистника, настойте около 45 минут, процедите и влейте в теплую ванну, которую лучше принимать перед сном.
Сабельник. Следующее средство повышают скорость восстановления организма при болезни. Для приготовления залейте в термосе 60 г измельченной травы сабельника 500 мл кипятка, дайте настояться средству 45 минут, процедите и принимайте по половине стакана 3 раза в день, за 15 минут до приема пищи.
Эхинацея. Данное растение обладает замечательным иммуностимулирующим действием, благодаря чему, народные средства не его основе помогают организму справляться с многими инфекционными заболеваниями. Для приготовления 30 г сухих измельченных корней эхинацеи залейте 750 мл холодной воды и поставьте его на водную баню для нагревания, минут на 30, не доводя средство до кипения. После дайте отвару настояться около 45-60 минут, процедите и пейте по 30 мл 3 раза в день, за 15 минут до еды.
Профилактика краснухи
Профилактика краснухи включает в себя следующие мероприятия:
- Вакцинация – использование прививки от краснухи по информации от ВОЗ является основным методом профилактики болезни, которая направлена на предотвращение осложнений от болезни, если вирус проникнет в организм.
- В случае обнаружения больного – его изолируют от здоровых людей до 14 дней после появления на теле сыпи.
- В случае эпидемии краснухи необходимо воздерживаться от мест большого скопления людей, что особенно касается взрослых людей, которые в детстве не болели на эту болезнь.
Правила проведения вакцинации от краснухи утверждены в приказе Минздрава РФ №125н от 21.03.2014 г. Прививка от краснухи делается комбинированной вакциной против кори, краснухи и паротита. Первую прививку делают в 12 месяцев, ревакцинацию в 6 лет. Показания – мужчины до 18 лет, женщины – до 25 лет, но в случае, если до этого возраста человек не болел на эти болезни, не делал ранее прививку или если ее и делал, то только 1 раз.
Противопоказания к вакцинации – индивидуальная непереносимость вакцины, беременность (период вынашивания ребенка или планирование его зачатия – не ранее 3х месяцев после вакцинации), возраст после 25 лет (чтобы плод не получил врожденную форму болезни).
Вакцина является живая, т.е. представляет собой вирусы кори, краснухи и паротита в маленьких дозах. Конечно, делать прививку или нет решает сам человек.
К какому врачу обратится?
Видео
Читайте также:


