Рак ободочной кишки с метастазами в кости
Рак кишечника — одно из самых распространенных онкологических заболеваний. В современной России колоректальный рак вышел на второе место по количеству случаев с летальным исходом, однако при диагностировании его на ранних этапах 9 из 10 пациентов удается успешно излечить. Заболевание локализуется в части желудочно-кишечного тракта, включающего в себя ободочную, сигмовидную и прямую кишки. Опухоль, как правило, перерождается из доброкачественных новообразований, называющихся полипами или аденомами. Симптоматика полипов малозаметна либо не проявляется вовсе, поэтому врачами рекомендуется проходить регулярное обследование для своевременного обнаружения образований и их своевременного удаления. Заболевание протекает в несколько стадий. Чем раньше поставлен диагноз, тем выше шансы больного на положительный исход. При метастазировании прогнозы пациента резко ухудшаются.
Содержание
Причины возникновения
Ученые несколько десятилетий пытаются ответить на вопрос: что может являться причиной возникновения этого страшного заболевания? Но ответ до сих пор не удалось получить. Установлено лишь несколько причин, которые могут спровоцировать опухоль или усугубить ее:
- наличие у пациента вредных привычек: курения, алкоголизма;
- неподвижный образ жизни и избыточный вес;
- большое количество жирной и белковой пищи в рационе, малое количество или полное отсутствие клетчатки;
- хронические заболевания ЖКТ: язвенный колит, болезнь Крона;
- наличие полипов или аденом в кишечнике;
- наследственность;
- сопутствующие онкологические заболевания.
Для профилактики рака кишечника врачи рекомендуют вести здоровый образ жизни и прислушиваться к своему организму. При наличии хронических заболеваний ЖКТ необходимо постоянно наблюдаться у врача. При обнаружении полипов рекомендуется проходить колоноскопию не реже раза в год.
Стадии с метастазами
Рак толстой кишки протекает в четыре стадии. Первая характеризуется появлением опухоли в пределах стенки кишки без распространения за ее пределы или в область тонкого кишечника. На второй стадии рак прорастает сквозь всю толщу органа с возможным распространением на соседние ткани. На третьем этапе проявляется метастазирование на соседние лимфатические узлы. Четвертая стадия самая опасная. На ней уже появляется распространение отдаленных метастазов не только на ближайшие ткани, но и на другие внутренние органы, такие как легкие, печень и другие. Вылечить метастазирование на 100 % невозможно, однако есть способы замедлить развитие болезни, продлить пациенту жизнь и уменьшить или снять полностью болезненные ощущения.
Как возникают метастазы
Появление метастазов при раке кишечника в организме — сложный и многоступенчатый процесс, который не изучен до конца. Сложность диагностирования этого явления заключается в том, что, как правило, метастазы имеют микроскопический размер. Их невозможно обнаружить на снимках или полностью удалить при хирургическом вмешательстве. Выделяют следующие стадии метастазирования:
- Злокачественная клетка отделяется от места очага и проникает сквозь стенку кровеносного или лимфатического сосуда.
- При миграции клетки в системе сосудов она застревает в наиболее тонком месте. Здесь большую роль играет не только его размер, но и скорость потока жидкости.
- Раковая клетка проникает через стенку сосуда в ближайшие ткани.
- Последняя стадия, в которой метастаз начинает развиваться и создает новое очаговое место.
Симптомы при возникновении рака кишечника с метастазами
- быстрая необъяснимая потеря веса;
- слабость, отсутствие работоспособности;
- отвращение к пище и запахам еды;
- постоянные сильные боли в животе, отдающие в поясницу и паховую область;
- острый аппендицит;
- непостоянный стул: поносы чередуются с запорами;
- кровь, слизь в каловых массах (в некоторых случая может появляться даже гной);
- тяжесть в области пупка, рвота и отрыжка;
- развитие анемии.
Эти симптомы могут служить следствием целого ряда прочих заболеваний, поэтому при их появлении необходимо обратиться к лечащему врачу.
Способы диагностики
Опухоль, как правило, обнаруживают при колоноскопии. При наличии новообразований обязательно делают биопсию для выявления характера патологии. Если рак кишечника подтверждается, для обнаружения метастазов используют следующие методы визуализирующих исследований, такие как компьютерная томография органов брюшной полости и грудной клетки. Также используется МРТ органов малого таза. В некоторых случаях врач может назначить клинический анализ крови, который, конечно, не покажет диагноз, но сможет дать оценку общего состояния организма. Кроме того, назначается анализ крови на выявление онкомаркеров. В отдельных случаях степень распространенности рака возможно оценить только при хирургическом вмешательстве. В диагностике также используются следующие методы: ПЭТ-сканирование, рентген грудной клетки, бронхоскопия, рентгенография костей, ангиография печени, диагностическая лапароскопия (по необходимости).
Порядок распространения
Первыми при прогрессировании болезни поражаются ближайшие лимфатические узлы. Система воспаляется, снижается ее способность выполнять свои функции в полной мере, появляется риск распространения рака по организму. Следующей поражается печень, которая выполняет не только защитную функцию организма, но и лимфообразующую. При попадании злокачественных клеток в печень болезнь очень быстро развивается и возникает сильный и устойчивый болевой синдром. Также при распространении заболевания по организму сильно страдают легкие, так как этот орган пронизан мелкими кровеносными сосудами и лимфоузлами. Поражение проходит быстро, бессимптомно и имеет высокий уровень смертности в течение 2–3 лет. Затем метастазы проникают в тазовые кости. Это уже последняя стадия рака с очень низкой пятилетней выживаемостью. Также метастазы могут проникать в забрюшинное пространство, половые органы, мочевой пузырь, тонкий кишечник и мозг.
Метастазы в печени
В последнее время способы лечения раковых клеток, распространенных в печени, продвинулись далеко вперед.
Хирургическое лечение. Самым распространенным видом лечения является резекция части органа. Если пораженный участок не превышает 70 %, а опухоль не проросла в ткани, ее можно удалить хирургическим путем.
РЧА, или радиочастотная абляция. Это терапия, которая применяется при невозможности вмешательства хирургов. Суть ее заключается в следующем: под контролем УЗИ или компьютерной томографии в очаговый участок вводится игла, через которую проводится ряд ударов высокочастотного тока. Процедуру проводят в случаях небольшого очагового проявления, которое хорошо проглядывается на снимках. Также необходимо отсутствие риска задеть кровеносные сосуды.
Другие методы. В качестве борьбы с метастазами применяют химиотерапию как в дополнение к резекции, так и в качестве самостоятельного метода лечения. Кибернож — современная процедура, разрушающая опухоль рентгеновскими волнами. При метастазах в печень также могут применяться таргетные препараты, блокирующие развитие молекул роста у раковых клеток.
Канцероматоз брюшной полости
Это тяжелое состояние возникает на последней стадии рака кишечника и характеризуется поражением органов внутренней оболочки живота раковыми клетками, при этом возникает множество мелких очаговых мест. Прогноз для пациента в этом случае неутешителен, так как хирургическим методом удалить опухоли в этом случае нет возможности. Симптомами канцероматоза являются:
- скопление жидкости в брюшной полости (асцит), которое сдавливает органы и вызывает болевые ощущения;
- истощение;
- постоянная тошнота, рвота, полное или частичное отсутствие аппетита.
Выявляют три этапа развития метастазов в брюшной полости: проявление на ограниченном участке, развитие нескольких опухолевых очагов, тотальный канцероматоз. Лечат это заболевание комплексом процедур, включающих в себя хирургическое вмешательство, химиотерапию, гипертермию, фотодинамическую терапию, иммунотерапию. Однако полностью избавиться от метастазов в брюшной полости невозможно. Прогнозы для пациентов крайне неутешительные.
Виды химиотерапии при раке кишечника с метастазами
Этот метод лечения применяется в подавляющем большинстве онкологических заболеваний. Чаще он применяется вкупе с другими способами лечения. При невозможности удаления метастазов хирургическим путем используют один из трех вариантов лечения химиотерапией. Первый вариант применяется в соответствии с режимом FOLFOX и включает в себя лейковорин (фолинат кальция) — FOL, фторурацил — F, оксалиплатин — OX. Вторая схема FOLFIRI: также лейковорин — FOL, фторурацил, но с использованием иринотекана. Третья схема CAPOX (XELOX) использует капецитабин и оксалиплатин. Лечение проводят до тех пор, пока опухоль не начинает прогрессировать с новой силой. Также химиотерапию останавливают или изменяют в случае острого проявления побочных эффектов. Часто этот способ назначают совместно с применением таргетных препаратов.
Заболеваемость раком толстого кишечника вышла на третье место по частоте среди всех онкологических диагнозов. И по прогнозам экспертов, она будет только расти. Причины этого – в ухудшающейся экологической обстановке, изменении в рационе питания современного человека, малоподвижности и многих других факторах.
Диагностированный на начальных стадиях, рак кишечника излечим в 90% случаев. Именно раннее его выявление и является основной задачей, стоящей перед медициной всех развитых стран.
Но на сегодняшний день картина такова: из выявленных впервые случаев рака ободочной кишки 45% — это 3 стадия и 35%- это 4 стадия. Половина больных умирает в течение года после установления диагноза.
Анатомия: основные понятия
Анатомически в ней различают следующие отделы:
- Восходящая ободочная.
- Печеночный изгиб.
- Поперечно-ободочная.
- Селезеночный изгиб.
- Нисходящая ободочная.
- Сигмовидная кишка.

По мере продвижения химуса (пищевого комка) последовательно по всем этим отделам, из него всасывается жидкость и формируются плотные каловые массы.
Частота поражения раком различных отделов не одинакова: сигмовидная кишка — 35%, слепая – 25%, восходящая, поперечно-ободочная, печеночный и селезеночный изгибы – по 8-9%, нисходящая — 5% .
Причины заболевания
Примерно в 5% случаев злокачественные новообразования кишечника развиваются на фоне наследственных синдромов – семейного полипоза и наследственного неполипозного рака. Все остальные случаи – спорадические. Факторами риска достоверно являются:
- Наличие данного диагноза у ближайших родственников.
- Диетические предпочтения в пользу красного мяса и жиров, но с незначительным содержанием клетчатки (овощей и фруктов).
- Малоподвижный образ жизни, избыточный вес.
- Возраст старше 50 лет.
- Хронические заболевания кишечника.
- Наличие аденоматозных доброкачественных полипов.
- Имеющиеся случаи рака других локализаций.
Классификация
Почти в 90% колоректальный рак представлен аденокарциномой, то есть опухолью, исходящей из железистых клеток слизистой оболочки. Она может быть высоко-, средне- и низкодифференцированной. Чем ниже дифференцировка клеток, тем злокачественнее опухоль.
Из других гистологических вариантов встречается слизистый, перстневидноклеточный и плоскоклеточный рак.
По макроскопическому строению опухоль может быть экзофитной (растет в просвет кишки), эндофитной (прорастает в стенку и циркулярно сжимает ее) и смешанной. Наиболее частая форма – это экзофитно растущая полипозная масса с изъязвлениями.
Международная классификация TNM предполагает различные стадии местного распространения опухоли (Т-tumor), присутствие атипичных клеток в лимфоузлах (N-nodus), а также наличие отдаленных метастазов (М).
Применительно к кишечнику выделяют:
- Тis – опухоль ограничена эпителием.
- Т 1,2,3 – прорастание соответственно подслизистого слоя, мышечной оболочки, всех слоев без выхода за пределы органа.
- Т4 – опухоль выходит за границы кишечной стенки и врастает в соседние органы и ткани.
- N0 – лимфоузлы интактны.
- N1 – поражены не более 3-х лимфатических узлов.
- N2 – метастазы более чем в 3-х лимфоузлах.
- М0 – нет метастазов в других органах.
- М1 – есть отдаленные метастазы в любом количестве.
На основании определения распространенности опухоли по этим трем критериям формируется клиническая стадия заболевания:
III — T любая, N1-2, M0.
IV — T любая, N любая, M1.
Симптомы
Расположенный в правых отделах (слепой кишке, восходящем отделе, печеночном изгибе ободочной кишки) новообразование может долгое время никак себя не проявлять. Наиболее частый первый синдром данной локализации рака – токсико-анемический. Пациента беспокоят слабость, тошнота, потеря веса, одышка. Такие пациенты могут длительно обследоваться по поводу анемии (низкого гемоглобина).
Боли также довольно часто сопровождают правостороннюю локализацию опухоли. При присоединении перифокального воспаления новообразование может имитировать симптомы острого аппендицита или холецистита.
Нарушение дефекации и непроходимость правых отделов кишки возникает намного реже, только в крайне запущенной стадии, или при расположении в области илеоцекального клапана (тогда развиваются симптомы тонкокишечной непроходимости).
Левосторонняя локализация (сигмовидная кишка, селезеночный изгиб, нисходящая ободочная) проявляется в первую очередь кишечными симптомами:
- запоры, чередующиеся с поносами;
- метеоризм;
- частые позывы к дефекации;
- появление слизи и крови в кале.
Боли в левой половине живота чаще носит схваткообразный характер, но могут быть и постоянными. Заболевание довольно часто дебютирует обтурационной непроходимостью кишечника, по поводу которой больные в экстренном порядке попадают на операционный стол в дежурный хирургический стационар.
Рак поперечно ободочной кишки, а также печеночного и селезеночного изгибов проявляется как общими, так и кишечными симптомами. Боли в верхней половине живота и в подреберьях провоцируют на поиски гастритов, язвенной болезни, холецистита, панкреатита.
Диагностика
- Жалобы, анамнез, осмотр. Первый врач, к которому приходит пациент – это терапевт или хирург. Любые вышеуказанные симптомы должны насторожить в отношении онкологического диагноза. Обращают внимание на возраст, наличие заболевания у родственников, другие факторы риска. При осмотре иногда можно пропальпировать (прощупать через переднюю брюшную стенку) опухоль.
- Лабораторная диагностика. Анализ крови может выявить снижение гемоглобина и эритроцитов, анализ кала часто выявляет присутствие крови (свидетельство микрокровотечений).
- Колоноскопия – золотой стандарт диагностии опухолей толстой кишки. После процедуры очищения кишечника он осматривается последовательно от сигмовидной до слепой кишки. Если выявляется опухоль или полип, сразу можно взять биопсию из подозрительных участков.
- Ирригоскопия. Это рентген кишечника после его контрастирования. Контрастирование может быть обычным – бариевой взвесью, или двойным – с нагнетанием воздуха. Это исследование проводится не так часто, в основном при невозможности выполнения колоноскопии. Оно достаточно информативно в отношении анатомии новообразования.
- КТ- колоноскопия. Этот метод может быть альтернативой эндоскопическому исследованию, но при выявлении опухоли пациенту будет рекомендовано выполнение биопсии.
Если диагностирована карцинома, дальнейшее обследование направлено на уточнение клинической стадии заболевания, что очень важно для выбора тактики лечения. Для этого назначается:
- УЗИ или КТ органов брюшной полости и забрюшинных лимфоузлов.
- КТ легких.
- Общеклинические анализы, ЭКГ.
- Возможно направление на дополнительные обследования – ПЭТ КТ, сцинтиграфия костей скелета, МРТ головного мозга, лапароскопия.
- При необходимости – ЭХОКГ, спирометрия, УЗДГ сосудов, консультации смежных специалистов (кардиолог, невролог, эндокринолог) для решения возможного оперативного лечения.
- Исследования уровня онкомаркеров РЭА, С19.9.
- Изучение биоптата опухоли на мутацию RAS, если выявлены отдаленные метастазы.
Лечение
Операция – это основной метод лечения при раке ободочной кишки.
При I и II стадиях хирургическое воздействие является радикальным способом. При III стадии — также является основным, но дополняется химиотерапией. При IV стадии операция применяется как паллиативный метод устранения непроходимости.
Принципы онкологических операций:
- Объем резекции должен быть достаточным для полной уверенности в радикализме (не менее 10 см выше и ниже края опухоли).
- Как можно раньше перевязываются сосуды, питающие новообразование.
- Одномоментное удаление регионарных (близлежащих) лимфоузлов.
- Проводится тщательная ревизия брюшной полости на наличие отдаленных метастазов.
Основные виды операций при раке ободочной кишки:
- Эндоскопическая резекция применима при интраэпителиальном распространении образования. Во время колоноскопии подозрительный полип удаляется и отправляется на гистологическое исследование. Если выявляется высокодифференцированная аденокарцинома, не прорастающая в подслизистый слой, нет поражения ножки полипа, лечение считается радикальным; в дальнейшем проводится динамическое наблюдение.

- Правосторонняя гемиколэктомия – удаление правой половины ободочной кишки. Выполняется при опухолях слепого, восходящего отделов, печеночного изгиба. После удаления формируется анастомоз (соустье) между подвздошной и поперечноободочной кишкой.
- Левосторонняя гемиколэктомия. При локализации рака в левом отделе поперечно-ободочной, нисходящей и в верхней части сигмовидной кишки удаляется левая половина ободочной кишки с формированием трансверзосигмоанастомоза.
- Сегментарная резекция. Показана при небольших опухолях в поперечно-ободочной или сигмовидной кишки. Удаляетсяучасток с опухолью, иссекаются региогарные лимфоузлы, концы кишки сшиваются.
- Обструктивная резекция (операция по типу Гартмана). Данная хирургическое вмешательство выполняется тогда, когда невозможно сформировать анастомоз одномоментно с удалением опухоли (например, при кишечной непроходимости). Участок кишки с новообразованием резецируется, приводящий конец ее выводится на кожу брюшной стенки (колостома), а отводящий ушивается.
- В дальнейшем после надлежащей подготовки непрерывность кишечника можно восстановить и колостому убрать.
- Паллиативные операции. Проводятся с целью устранения симптомов непроходимости кишки. При этом сама опухоль может и не удаляться. Это в основном выведение колостомы (противоестественного заднего прохода) или формирование обходного анастомоза.
- Лапароскопические резекции. Лапароскопически на сегодняшний день можно выполнить почти любую резекцию при небольших и неосложненных опухолях. Такие операции менее травматичны для больного, характеризуются более коротким периодом реабилитации.
Лекарственное лечение, при котором используются препараты блокирующие деление или уничтожающие злокачественные клетки, в результате чего опухоль уменьшается в размерах или исчезает совсем.
Химиотерапия при раке ободочной кишки применяется:
При II стадии, если есть сомнения в радикальности проведенной операции:
- поражение краев резекции (часть стенки кишки, по краю удаляемого участка);
- низкая дифференцировка опухоли;
- карцинома прорастает все слои стенки кишки (Т4);
- повышение онкомаркеров через 4 недели после хирургического вмешательства.
При III стадии рака, в послеоперационном периоде – адъювантная химиотерапия. Цель – уничтожение оставшихся в организме злокачественных клеток и профилактика рецидивов.
При IV стадии как паллиативная химиотерапия, а также как неоадъювантная (периоперационная) при единичных метастазах в печень или легкие.
Наиболее часто применяются фторурацил, капецитабин, оксалиплатин, иринотекан и другие препараты. Схемы и комбинации назначения могут быть различными. Курс обычно продолжается полгода.
Осложнения химиотерапии (тошнота, слабость, облысение, диарея, поражение кожи и слизистых оболочек) всегда в той или иной мере сопровождают этот вид лечения. Но они могут корригироваться как лекарственными, так и немедикаментозными методами, и не являются поводом для отказа от лечения.
Закрытие колостомы также рекомендуется отложить до окончания курса, чтобы не прерывать цикл.
Рак ободочной кишки с метастазами
Карциномы этой локализации чаще всего формирует метастазы в печень, легкие, головной мозг, кости, распространяется по брюшине.
Современная медицина дает шанс пациентам даже с 4-й стадией если не полностью излечиться, то хотя бы контролировать его прогрессирование, как при любом хроническом заболевании.
Единичные метастазы в печень и легкие можно резецировать или одновременно с первичной опухолью, или после нескольких курсов неоадъювантной химиотерапии.
При неоперабельной опухоли со множественными метастазами проводится полихимиотерапия. Продолжительность ее – непрерывно до конца жизни, или же до прогрессирования или развития непереносимости. ХТ тормозит рост опухоли и метастазов, тем самым продлевая жизнь пациента.
При 4-й стадии аденокарциномы ХТ в некоторых случаях дополняют таргетными препаратами. Это моноклональные антитела, связывающиеся со специфическими рецепторами опухолевых клеток и блокирующие их стимуляцию к делению.
Из таргетных препаратов наиболее часто применяется Бевацизумаб, а также при отсутствии мутаций в гене KRAS — Цетуксимаб и Панитумумаб.
Динамическое наблюдение
После завершения лечения пациент проходит периодические осмотры и обследования у онколога первые 1-2 года – каждые 3 месяца, затем – 1 раз в 6 месяцев, через 5 лет – 1 раз в год. Цель – своевременное выявление рецидивов. Для этого выполняется ФКС, исследование онкомаркеров крови, УЗИ органов брюшной полости, рентгенография или КТ легких.
Прогноз и профилактика
Специфической профилактики рака кишечника нет, но выявление его на ранних стадиях это залог успеха лечения.
1 стадия рака ободочной кишки после радикального лечения характеризуется выживаемостью в 90%.
5-летняя выживаемость после лечения 2 ст. составляет 76%, 3 ст. – около 45%, при 4 ст. – не более 5%.
Существуют рекомендации по скринингу (раннему выявлению бессимптомных форм) рака кишечника:
- Исследование кала на скрытую кровь ежегодно у лиц старше 50-ти лет, при положительном тесте – колоноскопия.
- Гибкая сигмоидоскопия 1 раз в 5 лет, колоноскопия – 1 раз в 10 лет. Допустима в качестве скрининга КТ- колоноскопия.
- При отягощенной наследственности по раку кишечника эти исследования рекомендуется проводить с 40 лет.

Ободочная кишка составляет примерно 4/5 от общей длины толстой кишки. В ней выделяют четыре отдела: восходящую, поперечную, нисходящую и сигмовидную ободочную кишку. Последняя переходит в прямую кишку.
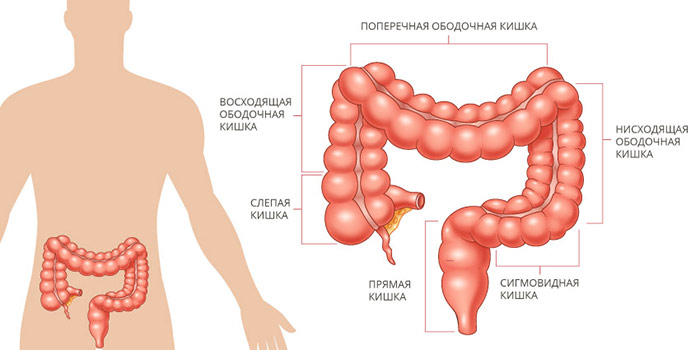
Обычно возникновению злокачественной опухоли ободочной кишки предшествует возникновение доброкачественного новообразования — полипа. Существуют разные типы полипов, они обладают различным потенциалом к озлокачествлению. Риски повышаются с возрастом, поэтому всем, кому 50 лет и больше, рекомендуется проходить скрининговое эндоскопическое исследование — колоноскопию.
В зависимости от того, в каком анатомическом отделе возникла опухоль, выделяют рак в поперечной ободочной кишке, восходящей и нисходящей, сигмовидной.
- Причины развития рака ободочной кишки
- Классификация
- Стадии рака ободочной кишки
- Как происходит метастазирование рака из ободочной кишки?
- Симптомы
- Осложнения рака ободочной кишки
- Методы диагностики
- Методы лечения
- Прогноз
Причины развития рака ободочной кишки
Нельзя точно сказать, почему у конкретного человека в ободочной кишке возникла злокачественная опухоль. Рак всегда является результатом определенного набора мутаций в клетке, но что к этим мутациям привело — вопрос, на который сложно ответить.
Выделяют некоторые факторы риска, которые повышают вероятность развития колоректального рака:
Ни один из этих факторов не вызовет рак ободочной кишки со стопроцентной вероятностью. Каждый из них лишь в определенной степени повышает риски. На некоторые из этих факторов можно повлиять, например, начать правильно питаться, отказаться от алкоголя и сигарет, заняться спортом.
Классификация
Самая распространенная разновидность рака ободочной кишки и вообще колоректального рака — аденокарцинома. Она развивается из железистых клеток, которые находятся в слизистой оболочке. Аденокарциномами представлено более 96% злокачественных новообразований толстой кишки. В этой группе опухолей выделяют ряд подгрупп. Наиболее агрессивные из них — муцинозный и перстневидноклеточный рак. Такие пациенты имеют самый неблагоприятный прогноз.
Стадии рака ободочной кишки
Рак ободочной кишки классифицируют по стадиям, в зависимости от размеров и глубины прорастания первичной опухоли (T), наличия очагов в регионарных лимфатических узлах (N) и отдаленных метастазов (M). Выделяют пять основных стадий:
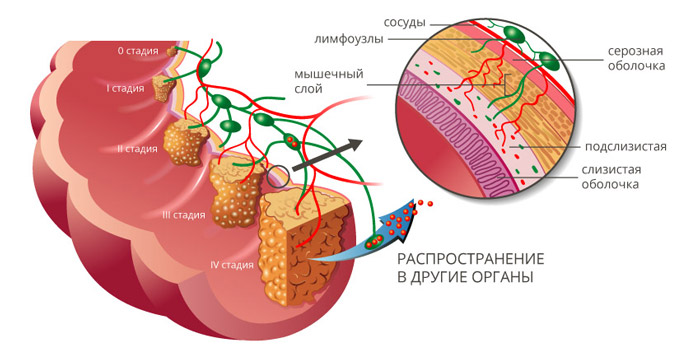
Как происходит метастазирование рака из ободочной кишки?
Рак ободочной кишки может распространяться в другие органы разными способами:
Чаще всего метастазы при раке толстой кишки обнаруживаются в легких и печени, реже — в костях, головном мозге.
Симптомы
Рак толстой ободочной кишки зачастую существует длительное время, не вызывая каких-либо симптомов. Но даже когда симптомы возникают, они неспецифичны и напоминают признаки многих других заболеваний. Если вас беспокоят расстройства из этого списка, скорее всего, у вас не рак, но нужно обязательно посетить врача и пройти обследование:
- запоры или диарея, которые сохраняются в течение нескольких дней;
- изменение внешнего вида стула: если он стал темным, как деготь, или тонким, как карандаш;
- примеси крови в стуле;
- после посещения туалета возникает ощущение, что кишка опорожнилась не полностью;
- боли, спазмы в животе;
- беспричинная слабость, чувство усталости, необъяснимая потеря веса.
Осложнения рака ободочной кишки
Если опухоль блокирует просвет ободочной кишки, у больного развивается кишечная непроходимость. Это состояние проявляется в виде отсутствия стула, сильных болей в животе, тошноты, рвоты, сильного ухудшения общего состояния. Больному немедленно требуется медицинская помощь, иначе может произойти некроз (гибель) участка кишки, разовьется перитонит.
Если опухоль приводит к постоянным кровотечениям, развивается анемия. Пациент становится бледным, постоянно испытывает слабость, его беспокоят головные боли, головокружения. В тяжелых случаях требуется переливание крови.
Метастазирование рака кишки в печень грозит нарушением оттока желчи и развитием механической желтухи — состояния, при котором кожа и слизистые оболочки приобретают желтоватый оттенок, беспокоит кожный зуд, боли в животе, ухудшается общее состояние. Пока не восстановлен отток желчи, становится невозможным проведение активного противоопухолевого лечения.
Состояние, при котором раковые клетки распространяются по поверхности брюшины, называется канцероматозом, при этом развивается асцит — скопление жидкости в животе. Это осложнение развивается при раке ободочной кишки стадии IVC. Асцит ухудшает состояние пациента, затрудняет лечение и резко негативно сказывается на прогнозе.
В Европейской клинике есть всё необходимое для эффективной борьбы с осложнениями злокачественных опухолей ободочной кишки. При неотложных состояниях пациенты получают лечение в полном объеме в отделении интенсивной терапии. Наши хирурги выполняют паллиативные операции, устанавливают стенты при кишечной непроходимости. При механической желтухе мы проводим дренирование, стентирование желчевыводящих путей. При асците наши доктора выполняют лапароцентез (эвакуацию жидкости через прокол), устанавливают перитонеальные катетеры, проводят системную и внутрибрюшинную химиотерапию.
При IVC стадии рака ободочной кишки, когда развивается канцероматоз брюшины, хирурги в Европейской клинике применяют инновационный метод лечения — гипертермическую интраперитонеальную химиотерапию (HIPEC). Удаляют все крупные опухоли, затем брюшную полость промывают раствором химиопрепарата, подогретым до определенной температуры — это помогает уничтожить мелкие очаги. Согласно результатам мировой практики, HIPEC может продлить жизнь онкологического больного до нескольких лет.
Методы диагностики
Если пациента беспокоят симптомы, которые могут указывать на рак ободочной кишки, врач первым делам назначит УЗИ органов брюшной полости и колоноскопию. Эти исследования помогут обнаружить опухоль, а во время колоноскопии можно провести биопсию — получить фрагмент патологически измененной ткани и отправить в лабораторию. Биопсия — самый точный метод диагностики рака.
После того, как рак диагностирован, нужно установить его стадию. Для этого применяют КТ, МРТ, ПЭТ-сканирование. Метастазы в легких выявляют с помощью рентгенографии грудной клетки. Если имеются метастазы в печени, применяют ангиографию — рентгенологическое исследование, во время которого в кровеносные сосуды вводят контрастный раствор.
Дополнительно врач может назначить анализ стула на скрытую кровь, общий и биохимический анализ крови, чтобы выявить анемию, оценить функции печени. Анализы крови на онкомаркеры обычно проводят в процессе лечения, чтобы проконтролировать его эффективность.
Симптомы, возникающие при раке ободочной кишки, могут беспокоить при многих других патологиях. Чаще всего злокачественную опухоль приходится дифференцировать с такими заболеваниями, как кишечные инфекции, хронические воспалительные процессы, геморрой, синдром раздраженного кишечника.
Методы лечения
При раке ободочной кишки возможны разные варианты лечения. Врач выбирает оптимальную тактику, в зависимости от стадии злокачественной опухоли, ее локализации, общего состояния пациента, наличия у него тех или иных осложнений, сопутствующих заболеваний. Выполняют хирургические вмешательства, применяют разные типы противоопухолевых препаратов, проводят курсы лучевой терапии.
Химиотерапия при злокачественных опухолях ободочной кишки может преследовать разные цели:
- Неоадъювантную химиотерапию назначают до хирургического вмешательства, чтобы сократить размеры опухоли и упростить ее удаление.
- Адъювантная химиотерапия проводится после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
- В качестве основного метода лечения химиотерапию применяют при поздних стадиях рака, в паллиативных целях.
При злокачественных новообразованиях толстой кишки применяют разные типы химиопрепаратов: капецитабин, 5-фторурацил, оксалиплатин, иринотекан, трифлуридин/типирацил (комбинированный препарат). Чаще всего одновременно используют два или более препаратов, это помогает повысить эффективность лечения.

Таргетные препараты воздействуют более прицельно по сравнению с классическими химиопрепаратами: они направлены на определенные молекулы-мишени, которые помогают раковым клеткам бесконтрольно размножаться и поддерживать свою жизнедеятельность. Чаще всего при злокачественных опухолях кишки применяют две группы таргетных препаратов:
- Ингибиторы VEGF — вещества, с помощью которого раковые клетки стимулируют ангиогенез (образование новых кровеносных сосудов). К этой группе относятся: Зив-афлиберцепт (Залтрап), Рамуцирумаб (Цирамза), Бевацизумаб (Авастин). Их применяют при прогрессирующем раке ободочной кишки, вводят внутривенно раз в 2 или 3 недели, обычно сочетают с химиотерапией.
- Ингибиторы EGFR — белка-рецептора, который находится на поверхности раковых клеток и заставляет их бесконтрольно размножаться. В эту группу входят такие препараты, как Цетуксимаб (Эрбитукс), Панитумумаб (Вектибикс). Ингибиторы EGFR вводят внутривенно раз в неделю или через неделю.
В некоторых случаях применяют препараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе распознавать и атаковать раковые клетки. К этой группе препаратов относятся: Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Ипилимумаб (Ервой). Обычно их применяют при неоперабельном, метастатическом раке, когда неэффективна химиотерапия, если произошел рецидив.
Колэктомия может быть выполнена открытым способом (через разрез) или лапароскопически (через проколы в брюшной стенке).
Иногда анастомоз не получается наложить сразу. В таких случаях накладывают временную колостому или илеостому — участок ободочной или подвздошной кишки подшивают к коже и формируют отверстие для отхождение стула. В дальнейшем стому закрывают.
Если опухоль блокирует просвет кишечника, и ее нельзя удалить, накладывают постоянную колостому. Проходимость кишечника можно восстановить с помощью стента — металлического каркаса в виде полого цилиндра с сетчатой стенкой. Такие операции называются паллиативными: они направлены не на удаление рака, а на борьбу с симптомами, улучшение состояния пациента.
Лучевая терапия может быть назначена до (неоадъювантная), после (адъювантная) операции на кишке или в качестве основного метода лечения при метастатическом раке, для борьбы с симптомами.
Если лучевую терапию сочетают с химиотерапией, то такое лечение называется химиолучевой терапией.
Прогноз
Основной показатель, с помощью которого определяют прогноз при онкологических заболеваниях ободочной кишки и других органов — пятилетняя выживаемость. Он показывает процентную долю пациентов, которые остались живы спустя пять лет после того, как им был установлен диагноз.
Пятилетняя выживаемость при колоректальном раке зависит от стадии:
- При локализованном раке (не распространился за пределы кишечной стенки — стадии I, IIA и IIB) — 90%.
- При раке, распространившемся на соседние органы и регионарные лимфатические узлы (стадия III) — 71%.
- При метастатическом раке (стадия IV) — 14%.
Как видно из этих цифр, наиболее успешно лечатся злокачественные опухоли ободочной кишки на ранних стадиях, а при возникновении метастазов прогноз резко ухудшается. Однако, данные показатели носят лишь ориентировочный характер. Они рассчитаны на основе статистики среди пациентов, у которых рак в толстой кишке был диагностирован пять лет назад и ранее. За это время в онкологии произошли некоторые изменения, появились новые технологии, препараты.
Никогда нельзя опускать руки. Даже при запущенном раке с метастазами больному можно помочь, продлить его жизнь, избавить от мучительных симптомов. Врачи Европейской клиники берутся за лечение любых пациентов. Мы знаем, как помочь.
Читайте также:


