Рассасывающие швы при грыже
В некоторых случаях, например, в процессе хирургического вмешательства, а также после родов требуется наложение рассасывающихся швов. Для этого применяется специальный материал. Существует множество разновидностей рассасывающихся нитей. Срок заживление подобных ран зависит от многих факторов. Так сколько рассасываются саморассасывающиеся швы?

Основные разновидности швов
Чтобы ответить на этот вопрос, следует уточнить, какие основные разновидности швов существуют. Как правило, это:
- Внутренние. Подобные швы накладываются на травмы, полученные в результате механического воздействия. Для соединения тканей в месте разрыва применяют определенные разновидности тканей. Такие саморассасывающиеся швы заживают достаточно быстро. Нередко их накладывают женщинам после родов на шейку матки. В данном случае анестезия не требуется, так как эта часть детородного органа лишена чувствительности.
- Наружные. Их также могут накладывать с применением рассасывающегося материала. После родов делают такие швы при разрыве либо при рассечении промежности, а также после операций. Если применяется обычный материал, то требуется его снятие на 5-7 сутки после хирургического вмешательства.
Стоит учесть, что саморассасывающиеся швы могут заживать спустя несколько недель. Все зависит от разновидности материала и его состава.
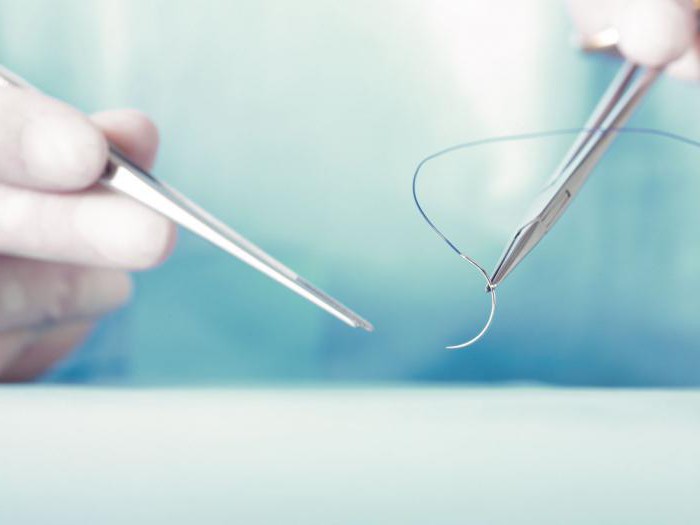
Что такое рассасывающиеся швы
Саморассасывающиеся швы накладываются практически всегда. Крайне редко для заживления ран используется хирургический материал, которые устойчив к гидролизу. Рассасывающимися считаются швы, которые теряют свою прочность уже на 60 сутки. Происходит растворение нитей в результате воздействия:
- Ферментов, которые присутствуют в тканях человеческого организма. Иными словами, это белки, контролирующие и ускоряющие протекание химических реакций.
- Воды. Данная химическая реакция носит название гидролиз. При этом нити разрушаются под воздействием воды, которая присутствует в организме человека.

Применяется такой материал для наложения швов на слизистые, кожу, мягкие ткани, а также в тех ситуациях, когда необходимо краткосрочная поддержка раны. Однако существуют и исключения. Такие нити не используются на нервные и сердечно-сосудистые ткани.
Через сколько рассасываются мононити
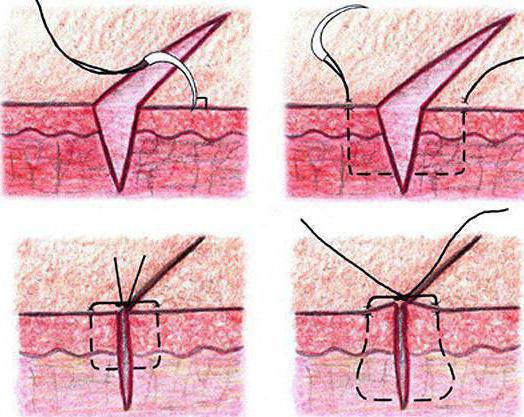
Так сколько будут рассасываться швы?
Далее рассмотрим все относительно того, что представляют собой саморассасывающиеся швы после родов: когда рассасываются, требуют ли ухода. Не стоит забывать, что на сроки заживления раны и полного исчезновения нитей влияет множество факторов. В первую очередь нужно знать, из какого сырья изготовлен хирургический материал. В большинстве случаев нити начинают растворяться спустя 7-14 дней после наложения швов. Чтобы ускорить процесс, после заживания раны медработник может удалить узелки. Для определения сроков рассасывания нитей следует уточнить у врача:
- Какие швы были наложены.
- Из какого материала были изготовлены нити.
- Примерные сроки растворения шовного материала.

В завершение
Саморассасывающиеся нити часто используются при наложении швов на операционные раны, которые располагаются в глубоких слоях тканей, а также на поверхности кожи. К примеру, при пересадке органов.
Такой же хирургический материал применяется и для зашивания ран и разрывов, полученных при родах. При этом было проведено немало исследований. Их результаты показали, что шовный материал, изготовленный из полигликолиевой кислоты, полностью исчезает только через четыре месяца, а материал на основе полиглактина – через три. При этом саморассасывающиеся швы будут удерживать края раны до ее полного заживления, а затем постепенно начнут разрушаться. Если же нити на протяжении длительного времени сохраняются и доставляют дискомфорт, то стоит обратиться за помощью к хирургу либо лечащему врачу.
Лечение послеоперационной грыжи, под руководством доктора медицинских наук, профессора Агапова Михаила Андреевича, в Университетской клинике МНОЦ МГУ им.М.В. Ломоносова

- Как выглядит послеоперационная грыжа?
- Как проявляется послеоперационная (вентральная) грыжа
- Лечение
- Виды операции герниопластики
- Ушивание грыжевого отверстия
- Послеоперационная грыжа брюшной полости операция герниопластики без натяжения
- Лапароскопическая герниопластика
- Лечение без операции
- Виды операции герниопластики
- Видео
- Часто задаваемые вопросы
- Врачи
Как выглядит послеоперационная грыжа?
Послеоперационная грыжа - выпячивание внутренних органов брюшины в области послеоперационного рубца из-за диастаза мышц брюшного пресса.
Иногда бывшие пациенты хирургических стационаров, спустя некоторое время после операции, могут заметить у себя болезненные изменения в области послеоперационного рубца. Это может быть выпячивание округлой формы, размерами от нескольких сантиметров в диаметре до довольно больших образований (в десятки сантиметров).
Послеоперационная грыжа брюшной полости фото:

Причиной может быть послеоперационная грыжа на животе. Она появляется вследствие диастаза (расхождения) мышц брюшного пресса, возникших при чрезмерном натяжении тканей после ушивания раны или ряда других причин.
В образовавшиеся отверстие могут попадать:
- Петли и стенки кишечника;
- Участки сальника различного размера.
Сроки образования послеоперационной грыжи могут быть различными: от раннего периода после хирургического вмешательства, до нескольких месяцев и даже лет. Операции, после которых может возникнуть вентральная грыжа – это резекции, ушивание язв желудка, вмешательства на двенадцатиперстной кишке, желчном пузыре и желчных протоках, резекции кишечника или гинекологические операции (через разрез в передней брюшной стенке). Такое осложнение требует обязательной консультации хирурга и, при своевременном лечении, обычно корректируется достаточно быстро, без тяжелых последствий для пациента. Что такое послеоперационная грыжа и как от нее избавиться – об этом пойдет речь в нашей статье.
Почему же в ряде случаев после операции полного выздоровления не наступает, а появляется вентральная грыжа? Есть ряд причин, когда формируется неполноценный (несостоятельный) рубец или ткани вокруг послеоперационной раны не могут полноценно выполнять барьерную функцию:
- воспаление, нагноение операционной раны;
- замедление процессов регенерации (заживления) – часто бывает у больных сахарным диабетом, пациентов с тяжелыми хроническими заболеваниями печени, почек и др.;
- повышение внутрибрюшного давления (при ожирении, при дефиците тканей в области послеоперационной раны);
- нарушение иннервации мышц передней брюшной стенки при случайном интраоперационном повреждении нервных стволов. Что приводит к парезам и параличам участков мышц, они не могут полноценно выполнять свои функции;
- ошибки хирургов (неадекватный выбор шовного материала, нарушение техники ушивания раны, неправильный доступ к оперируемому органу);
- нарушение больными предписанного режима (слишком раннее начало физических нагрузок, несоблюдение диеты, игнорирование требований к использованию бандажа).
Как проявляется послеоперационная (вентральная) грыжа
Симптомы недуга зависят от степени вправимости грыжевого содержимого и наличия ущемления в области грыжевых ворот.
В начальных, неосложненных, стадиях это могут быть:
- периодическое появление выпячивания (подкожного округлого образования) вблизи послеоперационного рубца;
- болезненность появившегося образования при ощупывании и при покашливании, натуживании;
- при отсутствии осложнений грыжа в горизонтальном положении может вправляться самостоятельно.
В дальнейшем, при усугублении ситуации, когда в грыжевых воротах ущемляются петли кишечника, формируются хронические воспалительные изменения, могут появляться более грозные симптомы:
- запоры;
- кишечная непроходимость;
- вздутие кишечника вследствие застоя содержимого и нарушения отхождения газов;
- рвота, иногда с примесью крови;
- тошнота;
- повышение общей температуры тела, другие признаки интоксикации (вялость, отсутствие аппетита).
Не всегда появившаяся грыжа является следствием операции. Это может быть грыжа белой линии или пупочная грыжа, возникшие самопроизвольно. Отдифференцировать происхождение грыжи и выбрать правильную тактику лечения сможет хирург после осмотра и при использовании дополнительных методов диагностики. Чаще всего – это УЗИ грыжи, герниография, рентгенография ЖКТ (желудочно-кишечного тракта), гастроскопия или ЭФГДС (эзофагодуоденоскопия), КТ органов брюшной полости.
Лечение
Если после врачебного обследования диагностирована послеоперационная грыжа брюшной полости что делать? Алгоритм действий зависит от многих факторов – размеров грыжи, наличия ущемления и состояния близлежащих тканей, общего состояния здоровья пациента.
Самым радикальным и эффективным способом лечения послеоперационной грыжи является проведение повторной операции (герниопластики), направленной на укрепление брюшной стенки в области рубца. Подобный способ предотвратит рецидивы и избавит от возможных осложнений в будущем.
Самая простая и быстрая операция для устранения вентральной грыжи – это ушивание дефекта путем наложения внахлест мышц, расположенных по краям отверстия. Перед ушиванием проводят обязательное вправление грыжевого содержимого в брюшную полость. Операция проводится только если размер грыжевых ворот не превышает 5 см, в области раны нет воспалительных и иных патологических изменений. Метод имеет недостаток – возможность повторного возникновения грыжи в том же месте (появление рецидива).

Метод используется в большинстве случаев вентральных грыж. Ткани в области грыжевого отверстия дублируют сетчатым имплантом. Материал не вызывает аллергических реакций. Лоскут импланта необходимого размера, как заплатка, подшивается к тканям вокруг грыжи (мышцам, апоневрозу). Благодаря своей структуре, имплант крепко срастается с окружающими тканями и значительно увеличивает прочность брюшной стенки там, где ранее была грыжа. Применение сетки позволяет избежать излишнего натяжения брюшной стенки в области рубца, что способствует лучшему заживлению и позволяет избежать рецидивов в дальнейшем.

Это операция, при которой хирурги подводят сетчатый имплант к грыжевому дефекту через 2-3 мини-разреза, длиной всего в пару сантиметров. Данная модификация герниопластики обладает всеми преимуществами лапароскопии: быстрое восстановление больного после операции, минимальные рубцы после вмешательства и малая травматичность.
Квалифицированные хирурги нашей клиники всегда правильно и адекватно подберут самые оптимальные способы лечения послеоперационной грыжи или же дадут подробные рекомендации по лечению послеоперационной грыжи без операции. Такие безоперационные способы есть в арсенале врачей и, в ряде случаев, они способны временно улучшить состояние пациента и предотвратить осложнения и прогрессирование заболевания. Но навсегда вылечиться от вентральной грыжи поможет только операция герниопластики.
Если доктор принимает решение по каким-либо причинам отложить операцию герниопластики, для предотвращения увеличения грыжи и появления осложнений пациентам рекомендуются следующие мероприятия:
- Ношение бандажа – это временная мера. Бандаж (широкая лента из эластичной ткани снимет часть нагрузки с мышц брюшного пресса) применим только в начальных стадиях развития грыж.
- Избегать физических нагрузок, так как при них увеличивается внутрибрюшное давление и происходит увеличение грыжевого дефекта и размера выпячивания.
- Следить за функциями кишечника, избегать запоров и метеоризма (вздутия кишечника), так как они тоже увеличивают давление внутри брюшной полости.
Послеоперационная грыжа: диета предусматривает ограничение по количеству одновременно принимаемой пищи (есть нужно малыми порциями, но чаще). Нельзя есть продукты, вызывающие повышенное газообразование – капусту, бобовые, жирную, пряную и острую пищу, газированные и алкогольные напитки. Также следует избегать продуктов, способствующих возникновению запоров – мучных и хлебобулочных изделий из муки высшего сорта, кондитерских изделий, насыщенных мясных бульонов, риса, крепкого чая и кофе, вяжущих фруктов и ягод.
Видео
Общие принципы лечения пациентов после пластики грыжевых ворот местными тканями практически не имеют отличий ведения послеоперационного периода при других заболеваниях. Для профилактики дыхательных осложнений, послеоперационного пареза кишечника и тромбоэмболических осложнений проводят раннюю активизацию пациента. Кроме того, для профилактики тромбоэмболии лёгочной артерии показано применение компрессионного госпитального трикотажа и введение антикоагулянтов до полной активизации пациента. Антибактериальную профилактику с однократным внутривенным введением антибиотика за 1 ч до операции проводят пациентам с высоким риском инфекционных осложнений. Основными показаниями к введению антибиотиков в послеоперационном периоде служат наличие воспалительного инфильтрата или гематомы операционной раны, гипертермия, а также лечение воспалительных осложнений со стороны других органов и систем.
При применении синтетических эксплантатов, особенно при их расположении над апоневрозом, течение послеоперационного периода имеет свои особенности. Эти отличия - следствие широкой мобилизации кожных лоскутов и подкожной клетчатки от передней поверхности влагалищ прямых мышц или апоневроза наружной косой мышцы живота и наличия инородного тела в ране. Возникающие при этом нарушения оттока венозной крови и лимфы из подкожной клетчатки приводят к скоплению в ране большого количества серозного отделяемого и замедлению её заживления.
С целью профилактики образования сером необходимо проводить активное дренирование раневой полости двумя дренажами, расположенными между подкожной жировой клетчаткой и эксплантатом, сроком на 1-2 сут. Одновременно с активным дренированием используют дозированную компрессию раны при помощи эластичного бандажа, который позволяет равномерно прижимать кожные лоскуты к поверхности эксплантата, а брюшной стенке - полноценно участвовать в процессе дыхания. В последующем происходит постепенное уменьшение количества раневого отделяемого и его организация. Дополнительное удаление раневого отделяемого необходимо проводить при помощи пункций с частотой 1-2 раза в течение 10 дней.
Ношение эластичного бандажа после выполнения пластики передней брюшной стенки с применением синтетических эксплантатов показано в течение 1-2 мес. Использование бандажа в большие сроки нецелесообразно из-за ослабления мышц передней брюшной стенки и показано только при выполнении пациентом физической нагрузки. Приступать к физическому труду пациентам рекомендуется не ранее чем через 2-3 мес после выполнения оперативного вмешательства.
Послеоперационные осложнения
Причины возникновения послеоперационных осложнений достаточно многообразны и могут быть обусловлены как неправильным выбором метода пластики грыжевых ворот, так и нарушениями техники выполнения оперативного вмешательства. Все осложнения после выполнения грыжесечений условно разделяют на две большие группы: осложнения ближайшего и отдалённого послеоперационного периода.
Осложнения ближайшего послеоперационного периода
Гематома послеоперационной раны - следствие неадекватного гемостаза. Необходимо отметить, что при пластике передней брюшной стенки с применением эксплантатов требования к качеству выполнения гемостаза значительно возрастают. Это связано с тем, что применение данного вида пластики не позволяет надеяться на сдавление и тампонирование кровоточащих сосудов и может сопровождаться формированием обширных гематом. Основными мероприятиями, направленными на профилактику образования гематом, служат тщательный гемостаз, минимизация травматизации тканей передней брюшной стенки при их подготовке к эксплантации, применение в первые сутки после оперативного вмешательства компрессионных повязок и местной гипотермии.
Особое место в структуре послеоперационных осложнений после выполнения пластики с применением синтетических эксплантатов занимают гнойно-септические осложнения; они определяют особые требования к ведению пациентов. При появлении признаков нагноения послеоперационной раны производят разведение её краёв с применением тактики лечения в соответствии с классическими канонами гнойной хирургии. В случаях применения эксплантатов, изготовленных из монофиламентной нити, их удаляют только при формировании неподдающихся лечению гнойных свищей. При этом далеко не всегда иссекают весь эксплантат, чаще ограничиваются его резекцией.
Большое значение для профилактики развития раневых гнойно-септических осложнений имеет соблюдение принципов асептики. Недопустимо применение эксплантатов, стерилизация которых проводилась не в заводских условиях, и тем более после повторной стерилизации. Кроме того, фиксацию эксплантата и ушивание операционной раны также необходимо проводить инертным шовным материалом, прошедшим качественную заводскую обработку.
Нагноение послеоперационной раны может быть обусловлено и нарушениями техники выполнения хирургического вмешательства: отсутствием герметичности послеоперационной раны и мест установки дренажей, несоблюдением принципов постоянной аспирации раневого отделяемого. В этих случаях необходимо применение глухого шва послеоперационной раны, тщательный контроль за эффективностью функционирования дренажей и их раннее удаление (на 2-е-З-и сутки после выполнения оперативного вмешательства) с последующим выполнением пункций остаточной полости.
При проведении пластики с натяжением тканей и перемещении содержимого грыжевого мешка в брюшную полость, в особенности при уменьшении её объёма, развивается повышение внутрибрюшного давления, которое определяет ряд системных нарушений (табл. 68-3).
Таблица 68-3. Функциональные нарушения при абдоминальном компартмент-синдроме
| Система | Функциональные нарушения |
| Сердечно-сосудистая | Снижение венозного возврата крови, увеличение общего периферического сосудистого сопротивления, снижение сердечного выброса, увеличение ЦВД и давления заклинивания лёгочной артерии |
| Система дыхания | Увеличение пикового инспираторного давления, увеличение сопротивления, гипоксемия, гиперкапния, ацидоз, снижение динамического комплаенса |
| Система мочеотделения | Снижение почечного кровотока, снижение клубочковой фильтрации, снижение реабсорбции глюкозы, олигурия или анурия |
| Система пищеварения | Снижение перфузионного давления органов желудочно-кишечного тракта, снижение мезентериального кровотока, парез кишечника |
| Центральная нервная система | Повышение внутричерепного давления, снижение перфузионного давления головного мозга |
В зависимости от уровня повышения внутрибрюшного давления выделяют четыре степени абдоминального компартмент-синдрома:
- I степень - 10-15 мм рт.ст.;
- II степень - 15-25 мм рт.ст.;
- III степень - 25-35 мм рт.ст.;
- IV степень - более 35 мм рт.ст.
Клинические симптомы проявления абдоминального компартмент-синдрома неспецифичны. Ежедневный осмотр и пальпация живота также не дают точных представлений о величине внутрибрюшного давления. В связи с этим для специфической диагностики абдоминального компартмент-синдрома в раннем послеоперационном периоде необходимо проводить ежедневный мониторинг внутрибрюшного давления, которое может быть измерено как прямым методом посредством дренажей, так и непрямыми методами через полость желудка, в бедренной вене или в мочевом пузыре.
Наиболее простой способ определения давления в брюшной полости - измерение давления внутри мочевого пузыря. Хорошо растяжимая и эластичная стенка мочевого пузыря при объёме содержимого не более 100 мл выполняет функцию пассивной мембраны и с высокой точностью отражает внутрибрюшное давление. Техника измерения внутрибрюшного давления аналогична таковой при определении ЦВД. При измерении давления пациент должен находиться в положении лёжа на спине строго на горизонтальной поверхности. Для определения давления используют мочевой катетер Фолея, через который в мочевой пузырь вводят 50-100 мл стерильного 0,9% раствора натрия хлорида. Величину давления оценивают по уровню жидкости в сообщающемся капилляре при помощи измерительной линейки, принимая за ноль верхний край лонного сочленения. При угрозе развития данного синдрома внутрибрюшное давление необходимо измерять каждые 2-4 ч, не дожидаясь появления его первых клинических признаков.
Избежать развития абдоминального компартмент-синдрома позволяет, главным образом, правильный выбор адекватного способа пластики грыжевых ворот. Определённую роль отводят также профилактике развития пареза кишечника. Единственный эффективный метод лечения уже развившегося абдоминального компартмент-синдрома - хирургическая декомпрессия, достоверно снижающая летальность; её необходимо выполнять по жизненным показаниям даже после пластики передней брюшной стенки. Без проведения хирургической декомпрессии летальность больных с IV степенью абдоминального компартмент-синдрома достигает 100%.
Осложнения отдалённого послеоперационного периода
Рецидив грыжи - одно из поздних осложнений операции грыжесечения. Основные причины возврата заболевания - слабость собственных тканей пациента, технические погрешности выполнения операции, а также чрезмерные физические нагрузки при отсутствии сформированного прочного рубца.
Чрезмерное натяжение сшиваемых тканей - основная причина рецидива грыжи. Неоспоримым считают факт, что частота рецидива значительно ниже при ненатяжной пластике с использованием синтетических эксплантатов. Рецидив грыжи при пластике эксплантатом развивается в результате смещения сетки или выхождения грыжевого образования через не укреплённый сеткой дефект апоневроза. Смещение сетки обычно происходит из-за её частичного или полного отрыва в результате нарушения техники её фиксации или в результате резкого повышения внутрибрюшного давления в ранние сроки после операции, когда ещё не образовался достаточно прочный рубец, удерживающий сетку.
Невралгия после выполнения стандартных видов пластики - достаточно редкое осложнение. Её развитие, как правило, связано с погрешностями хирургической техники выполнения пластики и, в частности, с попаданием в шов нервных стволов или их сдавлением. Для предупреждения возникновения невралгий во время выполнения хирургического вмешательства необходима отчётливая визуализация нервных стволов, а фиксацию эксплантата необходимо выполнять швами, параллельными ходу нервных стволов. Кроме того, прорастание эксплантата соединительной тканью и образование плотной рубцовой ткани с вовлечением в процесс нервных волокон также считают одной из причин возникновения болевого синдрома в позднем послеоперационном периоде.
При возникновении хронической невралгии проводят консервативную терапию, включающую введение нестероидных противовоспалительных препаратов, витаминов группы В и физиотерапевтическое лечение. При неэффективности консервативной терапии выполняют повторное хирургическое вмешательство, направленное на полное или частичное удаление эксплантата или невротомию.
Заключение
В истории развития учения об оперативном лечении наружных брюшных грыж примечателен кардинальный перелом, наступивший на рубеже прошлого и нынешнего столетий. Конструктивная критика отдельных традиционно утвердившихся оперативных приёмов привела к их переоценке и пересмотру основ современной герниологии. Кроме того, оперативная техника обогатилась эндоскопическими технологиями и принципиально новыми методами аллопластики с применением надёжных биологически инертных синтетических материалов. Удалось значительно расширить возможности радикального излечения вентральных, послеоперационных и рецидивных грыж с чрезмерным дефектом мышечных и апоневротических тканей, которые считались не поддающимися лечению. Современные технологии лечения стали доступными широкому кругу хирургов. Такая демократизация оперативного метода здесь особенно важна, поскольку речь идёт о лечении болезни, занимающей видное место в повседневной хирургической практике.
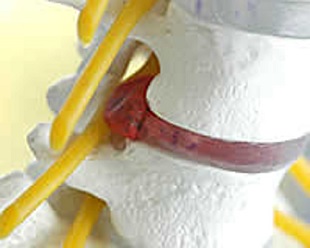
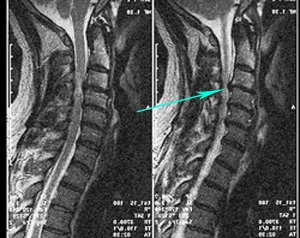
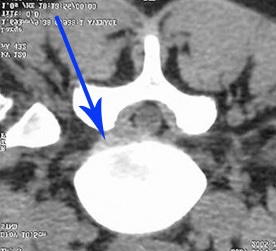
Межпозвоночная грыжа, микроперелом хрящевой ткани межпозвоночного диска.
Фактически это разрыв сустава.
Диагностируется методом Магнитно-резонансной томографии (МРТ).
Осложняется сильным болевым синдромом, поскольку рядом с межпозвоночным диском находятся нервные корешки спинного мозга.
В молодом возрасте встречается у спортсменов, лиц перенесших травму спины, довольно часто у военных и на производстве.
Как правило, травма происходит при прыжках с высоты и подъеме тяжестей.
В тяжелых случаях может сопутствовать компрессионному перелому позвоночника.
Межпозвоночный диск представляет из себя, эластичную шайбу, фактически амортизатор в межпозвонковом пространстве.
Внутри диск заполнен густым гелеобразным веществом, которое при травме выдавливается через трещину во внешнем направлении.
Образно говоря, грыжа межпозвоночного диска, напоминает круглый пакет со сметаной, на который нечаянно сели и он слегка протекает в дырочку на шве.
Попытка перенести заболевание на ногах только усложняет ход болезни.
Наиболее часто, межпозвоночная грыжа встречается в поясничном отделе, поскольку он наиболее нагружен.
Поскольку боли вызывают спазм прилегающих мышц, это еще более усиливает болевой синдром.
Сильнейшие мышцы человеческого тела спинные, ягодичные и разгибатели ноги, в постоянном спазме дожимают и без того нагруженный и травмированный межпозвоночный диск.
Выход только один.
Жесткий постельный режим.
В прямом и переносном смысле жесткий режим.
Специальная кровать с не прогибающимся щитом и поверх него матрас.
В первые дни болезни, возможность даже повернуться на кровати будет затруднительна.
Никаких походов в туалет.
Все потребности отправляются только в горизонтальном положении.
Запаситесь судном и ведром с крышкой, в случае длительного отсутствия родных или сиделки.
В это время помогают противовоспалительные средства, для снятия спазма с мышц, например диклофенак.
В случае если межпозвоночная грыжа в поясничном отделе, очень эффективен препарат Олфен Ректокапс.
Принимается ректально в виде свечей, содержит Диклофенак.
Вообще, ректальный прием обезболивающих лекарств, весьма щадит печень и желудочно-кишечный тракт.
Самое тяжелое в течении болезни, это первая неделя или десять дней.
Необходимо дать грыже зарубцеваться.
Это как кровоточащая рана, которая никогда не затянется, если ее постоянно разрывать движениями.
Даже легкий кашель, сидя на стуле или в туалете может вызвать повторный разрыв рубцующегося диска.
Как рубцуются раны, так рубцуется и межпозвоночный диск, только более длительно по времени.
В дальнейшем рубец наберет достаточную прочность, и образование межпозвоночной грыжи будет в месте рубцевания невозможно.
Но эксцесс возможен на соседнем участке, поскольку межпозвоночный диск уже ослаблен.
Выдавленный внутридисковый коллаген постепенно рассосется.
Грыжа межпозвоночного диска может повторяться и в последующих периодах.
Это связано с возрастными и травматическими изменения межпозвоночного диска и позвоночного столба.
С возрастом и после каждого рубцевания межпозвоночный диск теряет часть жидкости, дегидратируется.
Потеря влаги приводит к повышенной жесткости диска, уменьшению его в размерах, он как бы усыхает.
Межпозвоночный диск перестает выполнять функции амортизатора позвоночника.
Связки позвоночного столба, также слабеют и плохо удерживают, супинируют, диск в разболтанном суставе.
В результате чего каждая последующая травма происходит при более низких нагрузках, и в неожиданное время.
Человек не может привыкнуть к своему ослабленному позвоночному столбу и не может рассчитать нагрузки.
Профилактика грыжи межпозвоночного диска показана, она не только не обременительна, но и приятна.
Водные процедуры, желательно на море разгружают позвоночник наилучшим образом.
Умеренные нагрузки на позвоночник восстанавливают гибкость позвоночника и укрепляют внутренние мышцы спины.
Водный баланс организма должен постоянно меняться.
Морская вода и плазма человеческой крови, почти аналогичны по составу.
Адгезия через кожный покров морских микроэлементов, оказывают дополнительную помощь организму.
Показаны водные курорты, например, весьма эффективны Карловы Вары.
Следует избегать подъема тяжести, особенно в согнутом состоянии перед собой.
Любой груз запрещается нести в одной руке.
Даже небольшую нагрузку привыкайте распределять равномерно, например, одинаковые пакеты в обе руки.
Старайтесь разгрузить позвоночник в течение дня.
Двадцать минут в горизонтальном положении, вполне достаточно, для декомпрессии межпозвоночных дисков.
И самое главное не унывайте.
У каждого человека есть слабое место в организме, и межпозвоночная грыжа вполне излечимое заболевание.
Автор материала: Login , Копирайтер , Textsale
Читайте также:


