Разрыв крестообразных связок история болезни
ПАСПОРТНАЯ ЧАСТЬ
Ф.И.О.: К. Иван Сергеевич
Время поступления в стационар: 24. 09. 2010 г. 10:00
Возраст: 25 лет (родился 11.07.1985 г.)
Пол: мужской
Служебный адрес-в/ч-место работы: 1896 гарн. Финансовый отдел - инженер.
Постоянное место жительства: г. Хабаровск
Кем направлен: 301 ОВКГ
Диагноз при поступлении : Внутрисуставное повреждение правого коленного сустава. Гемартроз.
При поступлении предъявлял жалобы на боли в области правого коленного сустава при ходьбе.
На момент курации беспокоят боли в области правого коленного сустава при попытках сгибания; ограничение движений в суставе.
ANAMNESIS MORBI
21. 09. 2010 г. Во время игры в футбол упал на правую ногу. После падения попытался продолжить игру, но в правом колене возникла боль. Обратился в 301 ОВКГ. Выполнена пункция сустава, удалено 40 мл крови. Гипсовая иммобилизация конечности. От госпитализации отказался. 24.09.2010 г. боли в области коленного сустава усилились. Повторно обратился в 301 ОВКГ. Был госпитализирован в травматологическое отделение.
AMNESIS VITAE
Родился 11 июля 1985 года в г. Хабаровске. Родился в срок. Рос и развивался соответственно возрасту. Жилищно-бытовые условия хорошие. Питание разнообразное, полноценное, регулярное, пристрастия к определенным продуктам не отмечает. Вредные привычки: курение.
Перенесенные заболевания: простудные заболевания, краснуха в возрасте 16 лет. Венерические заболевания, туберкулез, вирусный гепатит и другие инфекционные заболевания у себя и родственников отрицает.
Наследственность не отягощена.
Аллергологический анамнез: аллергических реакций на пищевые продукты и лекарственные препараты не отмечает.
Общее состояние удовлетворительное. Сознание ясное. Положение в постели активное. Настроение спокойное. Нормостеник. Внешний вид больного соответствует возрасту. Рост 187 см, вес 86 кг.
Кожные покровы чистые, бледно-розовые, тургор нормальный. Подкожно-жировой слой развит умеренно. Волосяной покров умеренный, оволосение по мужскому типу. Ногти прозрачные, миндалевидной формы.
Периферические лимфатические узлы не увеличены, при пальпации безболезненные, подвижные, неспаянные с окружающими тканями.
Правый коленный сустав отечный. Движения в суставе ограничены.
Жалоб со стороны дыхательной системы не предъявляет.
Форма грудной клетки – нормостеническая. Грудная клетка симметричная. Ширина межреберных промежутков обычная. Эпигастральный угол прямой. Над- и подключичные пространства симметричные. Тип дыхания брюшной. Число дыхательных движений в минуту – 18. Дыхание глубокое, ритмичное. Одышки нет.
При пальпации грудной клетки болезненности не выявляется; грудная клетка ригидна, эластичность сохранена.
При аускультации легких по всем легочным полям дыхание жесткое, хрипов нет. Крепитация, шум трения плевры не определяются.
Жалоб со стороны сердечно-сосудистой системы не предъявляет.
Область сердца не изменена, патологической пульсации в области сердца и надчревия не выявлено.
При пальпации верхушечный толчок умеренной силы, определяется в 5 межреберье на 1,5 см кнутри от среднеключичной линии. Сонные артерии при пальпации мягкие. Артериальный пульс на лучевых артериях ритмичный, симметричный на обеих руках, удовлетворительного наполнения и напряжения, частота пульса – 72 ударов в минуту.
При аускультации сердца тоны сердца ясные, ритм правильный, частота сердечных сокращений 72 в мин. Патологические шумы не выслушиваются, шум трения перикарда не определяется. При аускультации сосудов патологии не найдено. Артериальное давление 120/80 мм.рт.ст.
Жалоб со стороны пищеварительной системы не предъявляет.
Полость рта: видимые слизистые чистые, бледно-розового цвета без изъявлений, геморрагий, белесоватого налета, трещин и высыпаний, десна не кровоточат.
Живот овальный, симметричный, грыжевых выпячиваний не наблюдается. Брюшная стенка принимает участие в акте дыхания. Расширение подкожных вен не наблюдается.
Симптомов раздражения брюшины нет.
Жалоб со стороны мочевыделительной системы не предъявляет.
Область поясницы деформации. Поколачивание по поясничной области безболезненное с обеих сторон. Мочеиспускание безболезненное, свободное, 5-6 раз в сутки. Моча прозрачная, соломенно-желтого цвета.
STATUS LOCALIS TRAUMATOLOGICUS
На момент поступления левый коленный сустав резко увеличен в объеме, контуры его сглажены. Наблюдается ограничение пассивных и активных движений в правом коленном суставе из-за выраженного болевого и отечного синдромов. Кожа в области надколенника правого коленного сустава темно-фиолетового оттенка. При пункции сустава выделено 40 мл крови.
На момент курации область правого коленного сустава иммобилизована с помощью гипсовой лонгеты.
Пальпация в области правого коленного сустава безболезненная.
ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
Разрыв передней крестообразной связки. Повреждение медиального мениска. Гемартроз.
ПЛАН ОБСЛЕДОВАНИЯ
· Общий анализ крови
· Общий анализ мочи
· Анализ кала на я/г
· Анализ крови на RW и ВИЧ
· Анализ крови на сахар
· Биохимический анализ крови
· Флюорография органов грудной клетки
· Рентгенография правого коленного сустава в передней и боковой проекциях.
РЕЗУЛЬТАТЫ ЛАБОРАТОРНЫХ И СПЕЦИАЛЬНЫХ
МЕТОДОВ ИССЛЕДОВАНИЯ
Анализ крови №23 от 27.09.2010г.
эритроциты – 5,69 х 10 12 /л
гемоглобин - 140 г/л
тромбоциты – 238 х 10 9 /л
лейкоциты – 7,4 х10 9 /л
Общий анализ мочи от 27.09.2010г.
реакция среды – кислая
удельный вес - 1030
лейкоциты - 3-4 в п/зр
эпителий - 1-2 в п/зр
Анализ кала на я/г:
Яйца гельминтов не обнаружены.
Биохимический анализ крови №9 от 27.09.2010г.
сахар крови – 4,6 ммоль/л
билирубин общий – 11,1 мкмоль/л
прямой – 2,8 мкмоль/л
общий белок - 74 г/л
АлТ - 0,2 ммоль/с*л
АсТ - 0,2 ммоль/с*л
мочевина – 6,9 ммоль/л
Флюорография органов грудной клетки:
Легкие расправлены. Очаговых и инфильтративных изменений не выявлено. Корни легких структурны, не расширены. Синусы свободны. Контур купола диафрагмы ровный, четкий. Тень органов средостения обычного расположения и конфигурации.
Ритм синусовый, правильный. 65 уд/мин.
Рентгенограмма правого коленного сустава в двух проекциях от 22.09.2010г.:
Форма сустава не изменена. Контуры четкие. В боковой проекции наблюдается затемнение костных структур, в связи с отеком. Межмышечные пространства расширены, в связи с отеком мягких тканей.

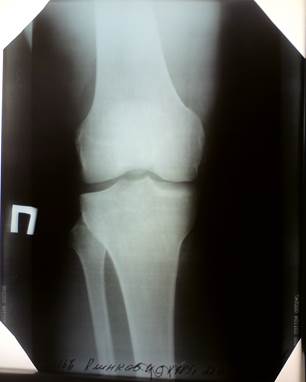
Боковая проекция Прямая проекция
ОБОСНОВАНИЕ ДИАГНОЗА
1) жалоб больного при поступлении предъявлял жалобы на боли в области правого коленного сустава при ходьбе.
На момент курации беспокоят боли в области правого коленного сустава при попытках сгибания; ограничение движений в суставе.
2) анамнеза заболевания: 21.09.2010г. во время игры в футбол упал на правую ногу. После падения попытался продолжить игру, но в правом колене возникла боль. Обратился в 301 ОВКГ. Выполнена пункция сустава, удалено 40 мл крови. Гипсовая иммобилизация конечности. От госпитализации отказался. 24.09.2010 г. боли в области коленного сустава усилились. 3) status localis traumatologicus: на момент поступления левый коленный сустав резко увеличен в объеме, контуры его сглажены. Наблюдается ограничение пассивных и активных движений в правом коленном суставе из-за выраженного болевого и отечного синдромов. Кожа в области надколенника правого коленного сустава темно-фиолетового оттенка. При пункции сустава выделено 40 мл крови.
На момент курации область правого коленного сустава иммобилизована с помощью гипсовой лонгеты.
Пальпация в области правого коленного сустава безболезненная.
4) результатов дополнительных методов исследования: Рентгенограмма правого коленного сустава в двух проекциях от 22.09.2010г.: форма сустава не изменена. Контуры четкие. В боковой проекции наблюдается затемнение костных структур, в связи с отеком. Межмышечные пространства расширены, в связи с отеком мягких тканей.
выставлен клинический диагноз: Разрыв передней крестообразной связки. Повреждение медиального мениска. Гемартроз.
ОКОНЧАТЕЛЬНЫЙ ДИАГНОЗ
Разрыв передней крестообразной связки. Повреждение медиального мениска. Гемартроз.
1. Режим - II (полупостельный)
3. Медикаментозная терапия:
Rp.: Sol. Analgini 50% - 2 ml
D.S. В/м при болях
4. Diclofenaс: 3.0 ml
5. Гипсовая иммобилизация правой конечности на неделю
7. Физиотерапевтическое лечение
ДНЕВНИК НАБЛЮДЕНИЯ ЗА БОЛЬНЫМ
Жалобы на ограничение функций правого коленного сустава, сохранение болей при ходьбе. Общее состояние удовлетворительное. Положение в постели активное. Кожные покровы чистые, бледные. В легких дыхание везикулярное, хрипы не выслушиваются. ЧД - 18 в мин. Сердечные тоны ясные, ритмичные. ЧСС - 75 в мин, АД - 120/80 мм рт.ст. Живот при пальпации мягкий, безболезненный. В коленном суставе определяется отек. Лонгета фиксирована хорошо, не беспокоит.
Жалобы на сохранение болей в суставе при ходьбе. Состояние удовлетворительное. По органам и системам без изменений. ЧД - 16 в мин. ЧСС - 88 в мин. АД - 120/80 мм рт.ст. Status localis traumatologicus: без отрицательной динамики.
Жалобы на сохранение болей в коленном суставе при ходьбе, ограничение функции правого коленного сустава. Состояние удовлетворительное. По органам и системам органов без патологии. ЧСС - 79 в мин. АД - 120/75 мм рт.ст. Status localis traumatologicus: Гипсовая лонгета снята.
Жалобы на сохранение болей в суставе при ходьбе. Состояние удовлетворительное. По органам и системам без изменений. ЧД - 16 в мин. ЧСС - 80 в мин. АД - 120/80 мм рт.ст. Status localis traumatologicus: без отрицательной динамики.
Обследован. На рентгенограмме: форма сустава не изменена. Контуры четкие. В боковой проекции наблюдается затемнение костных структур, в связи с отеком. Межмышечные пространства расширены, в связи с отеком мягких тканей.
Проведено лечение: Анальгин при болях; пункция правого коленного сустава и удаление крови; гипсовая иммобилизация правого коленного сустава на неделю; физиотерапевтическое лечение, противовоспалительное лечение.
- артроскопия правого коленного сустава
- продолжать физиотерапевтическое и противовоспалительное лечение.
Прогноз заболевания: для выздоровления, жизни и трудоспособности благоприятный.
Патетькин Артем Леонидович, 1985.
Клинический диагноз: Застарелый разрыв правого ахиллова сухожилия.
Куратор: студент 5 курса 2 группы,
Щелкунов Дмитрий Сергеевич
Дата курации: 5.04.13 – 10.04.2013
Витебск, 2013г
Паспортные сведения.
Ф.И.О. – Патетькин Артем Леонидович
Возраст – 27 лет
Дата, час и минуты поступления – 2.04.13 в 12 55
Место жительства – г.п. Дубровно, 1-ый Прибрежный пер. д.11.
Жалобы больного.
Жалобы на момент поступления.
На момент поступления пациент жалуется на ограниченность движений в правом голеностопном суставе, боли при активных движениях, невозможность подошвенного сгибания стопы.
Жалобы на момент курации.
На момент курации пациент жалуется на умеренную болезненность в области послеоперационной раны.
Анамнез жизни.
Перенесённые заболевания – ветрянка, ОРВИ. Туберкулёз, вирусный гепатит, венерологические заболевания, сифилис, ВИЧ отрицает. Из операций – аппендектомия в 2004 году. Гемотрансфузии не проводились. Аллергологический анамнез не отягощён.
Начало и течение заболевания.
Травма была получена в быту около 4 месяцев назад, при попытке сделать широкий шаг. Обратился за помощью в Дубровенскую ЦРБ, где ему была наложена гипсовая лонгета на 4 недели. После снятия лонгеты, беспокоили боли при активных движениях, невозможность подошвенного сгибания стопы, наличия дефекта на задней нижней поверхности правой голени. 01.04.2013 обратился за консультативной помощью в Диагностический центр, где был диагностирован разрыв ахиллова сухожилия справа. Госпитализирован в травматологическое отделение ВОКБ в плановом порядке.
Данные объективного исследования.
Общее состояние удовлетворительное. Сознание ясное. Настроение спокойное.
Телосложение правильное, рост 165 см, вес 75 кг.
Кожа обычной окраски. Кожной сыпи, зуда нет. Видимые слизистые без изменений. Лимфоузлы не увеличены.
Пульс 78 ударов в минуту. Артериальное давление 120/80 мм.рт.ст. Границы сердца не расширены, тоны ясные, ритмичные. Шумов нет.
Число дыханий 18 в минуту. Перкуторно звук ясный лёгочный. Дыхание везикулярное, хрипов нет.
Рвоты нет. Язык влажный, не обложен. Зев не гиперемирован. Печень не увеличена. Желчный пузырь не определяется. Перистальтика кишечника обычна. Живот мягкий, безболезненный. Перитонеальных симптомов нет. Стул ежедневный.
Мочеиспускание свободное, диурез достаточный. Симптом поколачивания отрицательный.
Описание локального статуса в день курации.
На правую ногу наложена циркулярная гипсовая повязка от фаланг пальцев до средней трети бедра. Гипсовый контур лежит хорошо, не беспокоит. Повязка сухая. Швы лежат хорошо. Пальцы правой стопы тёплые. Движения и чувствительность сохранены.
Предварительный диагноз.
жалоб пациента (ограниченность движений в правом голеностопном суставе, боли при активных движениях, невозможность подошвенного сгибания стопы);
анамнеза заболевания (травма была получена около 4 месяцев назад, в быту, при попытке сделать широкий шаг. Находился на лечении в Дубровенской ЦРБ, была наложена гипсовая лонгета, после снятия которой улчшения не наступило. Обратился за консультативной помощью в диагностический центр, где был диагностирован разрыв ахиллова сухожилия);
можно выставить следующий основной предварительный диагноз – Застарелый разрыв ахиллова сухожилия справа.
Результаты лабораторных исследований.
Эритроциты 4,45*10 12 /л
Гемоглобин 143 г/л
Палочкоядерные нейтрофилы 3%
Сегментоядерные нейтрофилы 44%
Заключение: анализ в пределах нормы.
Анализ мочи от 3.04.13
Относительная плотность 1016
Эпителий плоский нет
Соли оксалаты нет
Заключение: анализ в пределах нормы.
Биохимическое исследование крови от 03.04.13
Глюкоза- 4,1 ммоль/л
Билирубин общ.- 14,9 мкмоль/л
Билирубин прямой- 0 мкмоль/л
Мочевина- 3,7 ммоль/л
Мочевая кислота – 0,21 ммоль/л
Общий белок- 75 г/л
Заключение: анализ в пределах нормы.
Коагулограмма от 03.04.13
Фибриноген А 3 г/л
Заключение: анализ в пределах нормы.
Определение группы крови и резус фактора от 03.04.13
Первая группа крови, Rh(-)
Изменений не выявлено.
Rtg-грамма от 03.04.2013 Заключение: без Rtg-изменений.
Строение и функции передней крестообразной связки.
Передняя крестообразная связка выполняет стабилизирующую функцию, предотвращая резкое сгибание и выпрямление коленного сустава вперед. Особенность строения ПКС изначально располагает к высокой ее травматичности – длина связки гораздо больше, а ширина меньше, нежели чем у задней связки.

Анатомия ПКС и особенность ее расположения располагает к более частому ее повреждению, по сравнению с задней крестообразной связкой
Кроме того, предрасполагающим фактором также становится и основная амортизирующая функция. И если в случае со сгибанием назад движение ограничено бедренной костью, то, чтобы разогнуть ногу вперёд чуть сильнее, преграды нет.
Повреждение ПКС – довольно частая травма – особенно распространенная у людей, которые занимаются спортом. Проблемы со связочным аппаратом достаточно часто испытывают сноубордисты, горнолыжники, футболисты и др. Стоит отметить, что не всегда травма ограничивается именно частичным повреждением – иногда происходит полный разрыв или даже отрыв связки от суставной поверхности.
Причины повреждения передней крестообразной связки. Группы риска.
Одной из наиболее распространённых причин разрыва, безусловно, является спорт. Футбол и горные лыжи занимают лидирующие позиции среди наиболее опасных видов, однако и в других направлениях спортивной деятельности порой встречается разрыв ПКС.

Горнолыжники должны особенно внимательно подходить к профилактике разрыва ПКС
Иногда она рвётся из-за поворота бедра в момент, когда голень зафиксирована. А если это сочетается с ударом по боковой стороне ноги, то травма гарантирована. При этом вы сможете услышать характерный хруст, треск.
Механика повреждения крестообразных связок
Всего есть 4 механизма повреждения передней крестообразной связки:
- Резкая попытка разогнуть ногу, когда колено в сгибе (может произойти при резком поднимании тяжёлых предметов);
- Резкое напряжение связок с одновременным подгибанием и падением вперёд (часто случается, когда человек падает с маленькой высоты, например, в состоянии алкогольного опьянения);
- Серьёзный удар по коленной чашечке – иногда возникает при дорожных авариях, либо на производстве;
- Сильное разгибание при резком торможении во время бега.

В зависимости от степени повреждения бывает надрыв, разрыв и отрыв передней крестообразной связки.
Симптомы разрыва ПКС.
К основным признакам относят следующие:
- Нестабильность сустава, чувство смещения;
- Чрезмерная подвижность колена или, напротив, полное отсутствие таковой;
- Сильный болезненный синдром;
- Появление отёка;
- Усиление симптоматики в движении.
Если произошёл разрыв, то внутрь сустава может попасть кровь – тогда реально возникновение гемартроза и очень сильных болей. В некоторых ситуациях болезненные ощущения настолько обострены, что провести пальпацию, необходимую для эффективной диагностики, просто невозможно. В такой ситуации прежде чем проводить осмотр, врач снимает болевой синдром.
Диагностика повреждения ПКС.
Прежде всего, доктор может назначить проведение классических тестов, которые помогут выявить степень и характер повреждения связок:
Тест Лахмена осуществляется следующим образом: пациент находится на кушетке на спине, колено при этом необходимо слегка согнуть (не полностью). Врач обхватывает бедро одной рукой, а другую направляет под колено и тянет его на себя. Если идёт речь о нарушениях ПКС, то под чашечкой он нащупает небольшую шишку – это будет выпирать большая берцовая кость.

При повреждении передней крестообразной связки в процессе проведения теста Лахмена под коленной чашечкой врач нащупывает большую берцовую кость.
Среди основных элементов диагностики также можно выделить следующие:

Магнитно-резонансная томография позволяет увидеть все повреждения сустава, в том числе крестообразных связок, в 3d проекции.
Лечение повреждения ПКС
Тип лечения специалист выбирает, исходя их степени сложности повреждения.
В некоторых случаях достаточно консервативного лечения. Оно используется, если повреждены не все связочные пучки. В этом случае клиническая картина выглядит оптимистично, и можно обойтись без операций. Как правило, доктор назначает ограничивать нагрузки, фиксировать конечность. Кроме того, назначаются специализированные физиотерапевтические процедуры, которые нацелены на возвращение спортсмена в форму, на возвращение мышечного тонуса.
Также может быть назначена артропластика. Эта процедура показана, если присутствует полный отрыв связок и если нужно применить имплантаты связок, либо других элементов сустава. Процесс эффективен и безопасен, а также даёт возможность избежать инвазивной операции.

Артроскопия ПКС - на сегодняшний день, самый эффективный способ диагностики и, одновременно, лечения повреждений и разрывов крестообразных связок. Под видеонаблюдением врач подробно изучает и сшивает связки без стандартныз разрезов и вмешательств в организм.
Артроскопия – это также малоинвазивная операция, которая позволяет одновременно проводить диагностику и лечение. Она проводится при использовании местной анестезии и требует после себя не так много времени на восстановление, как классическая операция. Сама процедура происходит следующим образом – доктор делает два миниатюрных отверстия, через которые вставляет камеру на тонкой трубке (артроскоп) и инструменты для оперирования. Картинка с камеры выводится в высоком разрешении на экран прямо в процессе проведения, что позволяет детально рассмотреть ПКС и восстановить необходимые функции.
Послеоперационная реабилитация крестообразных связок .
Восстановление после артроскопии не занимает большого количества времени – порой уже в день проведения процедуры человека можно перевозить домой. Чтобы быстрее вернуться к физической активности, пациент должен строго следовать показаниям врача – как правило, специалист назначает лечебную гимнастику, массаж, занятия на специализированных тренажёрах, магнитотерапию и другие процедуры.
Курс реабилитации составляется индивидуально и может включать различные методы физиотерапии.

Физиотерапия, в том числе УВТ - эффективный метод в консервативном лечении и послеоперационной реабилитации разрыва передней крестообразной связки.
Профилактика повреждений ПКС.
Чтобы предупредить разрыв ПКС, необходимо постоянно укреплять мышцы ног и заниматься растяжкой – особенно это важно, если вы профессиональный спортсмен.

Кинезотейпы позволяют предотвратить чрезмерное растяжение мышц и связок, а также амортизируют резкие движения и удары. Именно поэтому кинезиотейпирование активно используется в профессиональном спорте.
Кроме того, можно принимать такие меры:
- Не использовать обувь с креплениями в контактном спорте;
- Избегать резких круговых движений на ногах.
Если травма уже случилась, то в будущем необходимо:
- Укреплять колено, заниматься ЛФК даже после завершения реабилитации;
- Подбирать тренировки таким образом, чтобы минимизировать нагрузки на повреждённую ПКС;
- Если футбол и баскетбол не являются вашим основным видом спорта, на некоторое время постараться избегать участия в таких спортивных играх;
- Применять кинезиотейпы, эластичные бинты и шины при занятиях, предполагающих высокий риск рецидива.
Области проведения артроскопии. Хирургические инструменты, используемые при артроскопическом вмешательстве. История. Преимущества.
- Назад
- Вперёд
- Вы здесь:
- Артроскопия. Лечение и реабилитация суставов. СпортКлиника.
![]()
- Болезни суставов
![]()
- Повреждение ПКС
- Артроскопия
- Артроскопия коленного сустава
- Артроскопия плечевого сустава
- Артроскопия тазобедренного сустава
- Операция на коленном суставе
- Операция при разрыве мениска
- Кинезиотерапия по системе Neurac
- Артроз суставов
- Повреждение мениска коленного сустава
- Вывих плечевого сустава
- Повреждение ПКС
- Хондромаляция надколенника
- Разрыв задней крестообразной связки
- Артроз коленного сустава
- Еще.
- Отделения клиники
- Спортивная травматология
- Ортопедия
- Неврология
- Реабилитация суставов
- Ваши вопросы
- Медицинская лицензия

Кузнецов
Игорь Александрович.
Главный врач клиники. Хирург, травматолог-ортопед. Профессор, доктор медицинских наук.

Величко
Константин Евгеньевич
Хирург. Травматолог-ортопед. Кандидат медицинских наук.

Полькин
Андрей Георгиевич
Консультант заболеваний и повреждений кисти. Кандидат медицинских наук, врач высшей категории.

Валетова
Светлана Васильевна
Консультант заболеваний и повреждений кисти. Кандидат медицинских наук

Иванов
Артем Васильевич
Травматолог-ортопед. Специалист по биомеханике. SIDAS - эксперт.

Дубовик
Виктор Викторович Травматолог-ортопед.

Бояринцев
Александр СергеевичТравматолог-ортопед.

Шулепова
Елена КонстантиновнаФлеболог, хирург.Хирург высшей категории. Заслуженный врач России.

Ворыпин
Юрий Дмитриевич

Кальмус
Ольга Игоревна Врач анестезиолог-реаниматолог.

Янь Нгуен Руководитель направления реабилитации. Физиотерапевт, кинезиолог. Представитель чешской школы реабилитации.

Озолинь
Марк Айварович Врач ЛФК. Спортивный врач. Реабилитолог.

Харвонен
Ирина Сергеевна Врач спортивной медицины и ЛФК.

Кремлева
Марина Владимировна
Специалист по реабилитации.

Старикова
Юлия Евгеньевна
Специалист по реабилитации.

Кудряшов
Андрей Викторович
Специалист по реабилитации.

Старовойтов
Евгений Александрович
Крестообразные связки стабилизируют весь коленный сустав и не дают ему смещаться назад и вперед. Разрыв этих связок чрезвычайно тяжелая травма, которая требует длительного лечения.
Как происходит разрыв коленных связок?
Коленный сустав поддерживает довольно сложный связочный аппарат. Среди прочего выделяют 4 крестообразных связки:
Передняя крестообразная связка (ACL). Связка, расположенная в центре колена, управляет вращением и движением голени вперед.
Задняя крестообразная связка (PCL). Связка, расположенная в центре колена, которая контролирует обратное движение голени.
Медиальная коллатеральная связка (MCL). Связка, которая придает стабильность колену с внутренней стороны.
Боковая коллатеральная связка (LCL). Связка, которая стабилизирует колено с внешней стороны.
Именно поэтому разрыв крестообразных связок коленного сустава считается типичной травмой футболистов, баскетболистов, теннисистов и легкоатлетов. Ученые из Университета Сан-Паоло в Бразилии подсчитали , что до 50% случаев травм или разрывов передних крестообразных связок приходится именно на футбол.
Ученые из Огайо, проанализировав частоту травматичных случаев среди детей-спортсменов, пришли к выводу, что у девочек-футболисток разрыв коленных связок встречается чаще, чем у мальчиков.
Прочие возможные причины:
Падение с высоты с приземлением на ногу;
Прямой удар в подколенную область.
Симптомы разрыва коленных связок
-
Резкая боль сразу после травмы, которая усиливается при движениях ногой;
Ограниченное движение, скованность сустава;
Невозможность перенести вес на поврежденную ногу, согнуть или повернуть ее;
При полном разрыве связок полностью утрачивается двигательная функция;
Гематома, отек в районе колена;
Местная гиперемия (повышение температуры) в колене.
Лечение разрыва крестообразных связок коленного сустава
Травмы, которые сопровождаются полным разрывом сухожилий, приходится лечить хирургическими методами.
Если подобного не произошло и имеет место надрыв (микроразрыв) связки, то достаточно консервативных методов:
Покой и снятие нагрузки с ноги во время перемещений с помощью костылей или ходунков;
Фиксация колена тугой повязкой (бандажем);
Придание ноге возвышенного положения во время сна и отдыха;
В первые дни после травмы противопоказаны любые физические нагрузки. Пострадавшему предписывается никоим образом не нагружать ногу и по возможность не сгибать её в коленном суставе
Как только болевой синдром уйдет и связки немного восстановятся, рекомендована физиотерапия:
Лечебная физкультура на укрепление связок и мышц;
Ношение защитного бандажа, фиксатора при ходьбе;
Ограничение физической активности до полугода и более.
К сожалению, у подобных травм почти всегда неблагоприятный исход. Повреждения связок, будь то растяжения или надрывы, ухудшают функциональность коленного сустава. Примерно половина пациентов при сопоставимых нагрузках получает повторную травму в течение следующих 5 лет.
Хирургическое лечение разрыва крестообразных связок коленного сустава – терапия выбора, поскольку серьезное повреждение зачастую приводит к тяжелой инвалидности. Если не провести операцию вовремя возможны серьезные осложнения, такие как заедание колена, прогиб в обратную сторону, а затем потеря функциональности сустава.
Риски операции на крестообразных связках
Нужно понимать, что любое хирургическое вмешательство подразумевает риски. Наиболее опасным считается тромбоэмболия легкого или тромбоз глубоких сосудов.
В среднесрочной перспективе пациенты часто жалуются на болевой синдром, проблемы со сгибанием, периодическое опухание колена. Другие напротив отмечают излишнюю подвижность сустава, поскольку трансплантат со временем растягивается сильнее здоровых связок.
В зависимости от вашего конкретного состояния могут существовать и другие риски, такие как кровотечение. Обязательно обсудите любые проблемы и возможные осложнения с хирургом перед операцией.
Как подготовиться к операции на крестообразных связках?
Пройдите полное обследование, включая анализы крови и проверку сосудов на тромбы;
Обязательно сообщите врачу, есть ли у вас гиперчувствительность к определенным лекарствам или анестезирующим средствам, аллергия на резину, латекс и т.п.;
Подробно расскажите обо всех препаратах и биологически активных добавках, которые вы принимали за последние несколько дней;
Сообщите о сопутствующих заболеваниях, если о них нет записей в медицинской карте, в особенности о болезнях системы кровообращения;
Отдельно следует сообщить о приеме любых антикоагулянтов (разжижающих кровь), включая аспирин, и в целом о препаратах, влияющих на свертываемость крови;
Для женщин: при подозрении на беременность или подтвержденной беременности, даже на малых сроках, уведомите об этом медицинского работника.
Как правило, операция на крестообразных связках проводится под общим наркозом, либо с помощью спинальной анестезии. Поэтому вам предстоит как минимум на 8 часов отказаться от пищи и пить меньше жидкости.
Как происходит операция на крестообразных связках
Процедура, как правило, малоинвазивная и производится при помощи артроскопа – специального инструмента, который вводится в коленный сустав через небольшой разрез. Однако при обширном разрыве связок возможно традиционная операция с иссечением поврежденной ткани.
Для аутотрансплантата обычно берется кусок подколенного сухожилия (позади бедра), либо иные ткани.
Далее хирург сверлит два небольших отверстия в берцовой и бедренной кости в местах крепления разорванной связки. Трансплантат будет прикреплен к ним при помощи хирургических скоб, анкеров или винтов.
Реабилитация после операции на крестообразных связках
После выписки из больницы уделите внимание чистоте прооперированного колена до того, как срастется шов. Не мочите его во время водных процедур, не чешите и не прикасайтесь к пораженной зоне. Чтобы уменьшить отек, держите ногу в чуть приподнятом положении.
Разумеется, вам понадобится программа физической реабилитации при помощи упражнений. Чем раньше вы приступите к ней и чем регулярнее будут тренировки – тем легче будет разработать больную ногу.
Тренировочную программу для вас должен составить квалифицированный физиотерапевт. Следуйте всем его указаниям. К тренировкам можно приступать, как только снимут швы и спадет послеоперационный отек.
Помните, что не следует возвращаться к активным тренировкам без одобрения лечащего врача.
Читайте также:



