Разрыв передней большеберцовой кости

- Описание травмы
- Классификация
- Причины
- Клинические проявления
- Первая помощь
- Диагностика
- Терапевтические мероприятия
- Профилактика
Перелом большеберцовой кости – это тяжелая травма голени, которая нередко сочетается с нарушением целостности и малоберцовой кости. Повреждение появляется в результате сильного удара или падения, проявляется резким болевым симптомом на фоне деформации конечности и крепитации отломков. Лечение заключается в соединении частей кости хирургическим методом или вытяжением с последующей иммобилизацией конечности.

Описание травмы
Травма нижней конечности на участке между коленом и голеностопным суставом встречается довольно часто.
Повреждение большой берцовой кости чаще всего сопровождается смещением отломанных частей кости и сочетается с другими травмами:
- нарушением целостности ребер;
- переломом таза;
- травмой передней брюшной стенки.
Большеберцовая кость – массивное образование, которое является основой голени. Она соединяет бедро и стопу, и принимает наибольшую часть нагрузки во время движения. Малоберцовая кость выполняет вспомогательную функцию. Образование имеет небольшой диаметр, располагается рядом с большой берцовой костью и предназначается для крепления икроножных мышц.
В большинстве случаев во время травмы происходит разлом обеих костей. При этом для оптимальной функциональности наибольшее значение имеет восстановление кости.
Классификация
Разновидности перелома большеберцовой кости определяются их морфологическими признаками, поведением костных отломков после травмы. Учитывая внешние проявления, травма имеет следующие разделения:
- закрытая – костная структура нарушается без повреждения кожных покровов;
- открытая – характеризуется наличием открытой раны, обширной травматизацией кожных слоев и мышц, а также сосудов и нервных стволов.
В зависимости от направления прилагаемой силы, которая спровоцировала разлом кости, появляются следующие разновидности:
- Поперечный – линия разлома перпендикулярна физиологическому направлению кости. Если травма не осложняется нарушением целостности костной ткани малоберцовой кости, отломки могут сместиться, но незначительно. При сочетанном повреждении травма принимает более тяжелое течение.
- Косой – когда перелом произошел под углом. Как правило, данная разновидность сопровождается сложным смещением.
- Винтообразный – спиралевидная линия разлома. Травмирование появляется в результате скручивающей траектории силового воздействия.
- Оскольчатый – разрушает кость с образованием отдельных отломков. Часто диагностируется при огнестрельных ранениях. Разрушение кости на несколько фрагментов приводит к нестабильности перелома.
Кроме того, перелом большеберцовой кости бывает полным, когда происходит полное разрушение и неполным, с формированием трещин.

Причины
Спровоцировать тяжелую травму может сила высокой интенсивности.
Чаще всего повреждение фиксируется после аварий наземного и воздушного транспорта, дорожно-транспортных происшествий, стихийных бедствий, техногенных катастроф, происшествий на производстве. При этом разная направленность воздействующей силы приводит к повреждениям различной сложности.
В некоторых случаях помимо прямых причин, существуют факторы, предрасполагающие к перелому:
- снижением плотности кости за счет дефицита микроэлементов и скудного питания;
- развитие остеопороза;
- гормональные нарушения;
- неправильная работа желез внутренней секреции;
- замедление обменных реакций.
Повышенный риск переломов существует у людей пожилого возраста, у которых часто изменяется минеральный состав кости, что повышает хрупкость костной ткани.
Клинические проявления
В момент травмы появляется резкая боль, которая сохраняется до проведения обезболивающих манипуляций. К абсолютным признакам повреждения кости относят:
- при рассмотрении заметно укорочение голени травмированной конечности;
- место перелома значительно опухает;
- кость неестественно искривлена;
- при пальпации или прослушивании через фонендоскоп слышна крепитация (хруст костных отломков);
- патологическая подвижность наблюдается в месте, где нет подвижного соединения кости;
- при закрытом переломе под кожей видны торчащие обломки, открытая травма оголяет поврежденные части кости;
- на поврежденном участке проявляются обширные кровоподтеки.
Попытки опереться на больную ногу безуспешны. При этом двигательная функция полностью утрачивается. Открытый перелом большеберцовой кости сопровождается кровотечением. Повреждение нервных стволов вызывает потерю чувствительности и другие неврологические симптомы: жжение, покалывание на коже, онемение пальцев стоп.
Первая помощь
Доврачебные мероприятия проводят непосредственно на месте происшествия. Больного укладывают на жесткую поверхность и осматривают травмированную часть. При отсутствии открытой раны голень фиксируют с помощью шины. Если нет готового приспособления, поврежденную область фиксируют между двумя досками. Причем нижняя часть шины должна фиксировать лодыжку, а вверху доходить почти до паховой области.
Если перелом открытый, рану очищают от посторонних предметов и накрывают стерильным перевязочным материалом. При наличии кровотечения, его останавливают наложением жгута на бедро выше раны. Интенсивность болевого синдрома снижают обезболивающими таблетками – Баралгином, Темпалгином. После чего пострадавшего доставляют в травматологический пункт.

Диагностика
Аппаратные методы исследования:
- рентгенография – основной способ выявления и определения разновидности перелома;
- компьютерная томография - позволяет оценить состояние мягкотканных структур.
По рентгеновскому снимку можно определить вовлеченность в травму колена и голеностопа. При разрыве сосудов и нервных стволов, понадобится консультация хирурга, флеболога и невропатолога.
Терапевтические мероприятия
Лечение проводится в условиях стационара. При неосложненном повреждении на ногу накладывается фиксирующая повязка из гипса. В сложных случаях сопоставление частей кости осуществляется с помощью груза. Чаще всего потребуется вес от 4 до 7 кг, точное определение зависит от массы тела, вида перелома и состояния скелетной мускулатуры. При этом спица должна проходить через пятку.
В дальнейшем за больным проводится постоянный мониторинг. Для правильного сращения вытяжение продляют еще на один месяц. После формирования костной мозоли, что подтверждается на рентгеновском снимке, проводят манипуляцию по извлечению спицы и накладывают гипс на 75 дней.
Для снятия болевого симптома назначаются анальгетические препараты – Анальгин, Баралгин. При умеренных болях анестетики применяются в таблетках. Интенсивный болевой синдром купируется курсами инъекций. При поступлении в приемное отделение, нестерпимая боль устраняется наркотическими анальгетиками.
Физиотерапия
В период восстановительного периода, после снятия фиксирующей повязки, проводится физиотерапевтические процедуры:
- магнитотерапия;
- электрофорез;
- лечение лазерными лучами.
После полного курса процедур, который проводится каждые 6 месяцев, улучшается кровообращение, ускоряется регенерация тканей. За счет усиления кровотока, к поврежденному участку поступает больше питательных веществ и кислорода, в результате чего ускоряется метаболизм.
Хирургическое лечение
В некоторых случаях перелом большеберцовой кости лечится хирургическими методиками. Восстановление переломанной кости достигается соединением частей костной структуры с помощью металлических конструкций. Популярным является лечение с помощью аппарата Илизарова, который позволяет добиться правильного соотношения отломков уже в ходе операции.
Хирургическое вмешательство назначается не всем пациентам. Показанием является невозможность точного соединения костей без открытого доступа, а также застарелые травмы, когда промежуток времени между происшествием и визитом к врачу составляет более недели.
Реабилитация
Длительное нахождение в неподвижном состоянии постепенно приводит к слабости мышечной ткани и потери двигательной активности. Поэтому, для благоприятного прогноза после перелома большую роль играет восстановительная терапия, которая включает лечебную гимнастику и массаж. При этом нагрузка после травмы должна быть преимущественно терапевтической. Любые действия, которые могут перегрузить травмированную конечность, исключаются.
Лечебные упражнения подбираются врачом совместно с инструктором ЛФК. В первое время рекомендованы короткие занятия с простыми движениями. Постепенно упражнения усложняются, а нагрузки увеличиваются. При этом следует помнить, что самостоятельно изменять концепцию занятий опасно. Превышение терапевтических норм может перечеркнуть все проделанное лечение.
Профилактика
Чтобы предотвратить перелом большеберцовой кости, следует придерживаться правил безопасности в быту, на работе, в транспорте. Во время интенсивных спортивных тренировок пользоваться профилактически средствами и обувью хорошего качества. Предусмотреть все возможные риски невозможно. Поэтому, если травмы не удалось избежать, травматолога необходимо посетить незамедлительно после происшествия. Раннее определения характера травмирования, что ускорит выздоровление и предупредит множество осложнений.
Обращаясь в нашу клинику, Вы получите эффективное лечение и реабилитацию при повреждении большеберцовой и малоберцовой коллатеральных связок.
За более подробной информацией и для записи на консультацию, позвоните нам по телефону: +7(812) 295-50-65.
Коленный сустав имеет сложное строение и испытывает мощные нагрузки. Справиться с ними ему помогает мощный связочный аппарат. Основные связки, обеспечивающие стабильность коленному суставу – это крестообразные, а также большеберцовая и малоберцовая коллатеральные связки. Они нередко повреждаются, в результате чего возникает дисфункция коленного сустава. .
Большеберцовая (внутренняя) коллатеральная связка начинается на медиальном надмыщелке бедренной кости и крепится к большеберцовой кости. Иначе ее называют медиальная боковая связка. Она плотно соединена непосредственно с капсулой коленного сустава и прилегает к медиальному мениску. Препятствует смещению голени относительно бедра кнаружи. Травмы случаются часто, имеют значительные последствия для функций конечности. Малоберцовая коллатеральная связка берет начало от наружного надмыщелка бедренной кости и прикрепляется к головке малоберцовой кости. Иначе ее называют латеральная (наружная) боковая. Она отделена от капсулы сустава жировой клетчаткой. Защищает голень от смещения кнутри. Травмируется реже, чем медиальная.
Причины травмирования
Рассмотрим сначала механизм повреждения внутренней боковой связки. Как уже было сказано, она травмируется довольно часто. Ситуация, при которой это возникает – удар чуть ниже колена с наружной стороны голени. Нога при этом обычно находится в разогнутом положении и более подвержена травмам (чаще случается у футболистов). Иначе это может произойти при падениях, когда голень зафиксирована, а корпус тела смещается относительно нее в боковую сторону с кручением на ноге (травмы лыжников и сноубордистов). При разрыве наружных коллатеральных связочных волокон, напротив, удар должен приходиться по внутренней поверхности голени, а также при этом должно произойти избыточное разгибание в колене либо вращение корпуса на опорной ноге внутрь.
Степени повреждения связок
Разные степени повреждения дают как отличия в клинической картине, так и требуют разной лечебной тактики. Выделяют:
Первую степень – это частичный разрыв поверхностных волокон. Болевые ощущения возникают в месте деформации, возможен отек.
Первая помощь
Необходимо обеспечить покой пострадавшему, поврежденную ногу защитить от движений, применив наложение шины. Транспортировку к лечебному учреждению нужно обеспечить больному в кратчайшие сроки во избежание осложнений, при этом на область повреждения накладывают холод (пузырь со льдом, охлаждающий аэрозоль).
Диагностика
Осмотр и опрос пациента – это основной принцип диагностирования патологий. Врач проводит диагностические стресс-тесты. Дополнительно назначают рентгенографию, КТ (компьютерную томографию), МРТ. При диагностике необходимо исключить нарушения других анатомических образований сустава (менисков, крестообразных связок , переломы костей), что случается нередко.
Лечение разрывов коллатеральных связок
Лечение изолированных деформаций наружной и внутренней связок обычно проводят консервативными способами. Здесь важно в первое время после травмы обеспечить фиксацию суставу, применив ортез. Нагрузок лучше избегать. Курс нестероидных противовоспалительных препаратов позволит снять воспаление и купировать болевой сидром. Для скорейшей регенерации применяют инъекции плазмы, обогащенной тромбоцитами. Период реабилитации направлен на постепенное увеличение нагрузки с укреплением мускулатуры и при этом без дополнительного травмирования боковых связок. Применяют кинезиотерапию, механотерапию, тейпирование и физиотерапевтические процедуры.
Случается так, особенно при обширном повреждении, что после травмы возникает нестабильность, которая беспокоит при нагрузках (спортсменов и других пациентов с активным образом жизни). В таких случаях выполняют реконструкцию хирургическим способом. Артроскопия при этом является самым щадящим видом операций. К тому же, восстановление после нее происходит быстро и легко. Иногда связку удается сшить (при свежих частичных разрывах), в других случаях применяют фиксаторы к кости, если отрыв произошел в месте прикрепления связки к ней. Другим способом реконструкции является пластика связки с применением аутотрансплантатов (собственных тканей). Используют сухожилия мышц подколенной области. В подавляющем большинстве случаев прогноз после таких операций благоприятный. Пациенты быстро проходят курс реабилитации и возвращаются в спорт и к привычной жизни. При сочетании повреждения боковой связки с травмами других структур колена, их восстановление артроскопическим способом и проведение всех необходимых хирургических манипуляций осуществляется обычно за одну операцию.

Передняя большеберцовая мышца является основным тыльным сгибателем голеностопного сустава, работающим главным образом при ходьбе.
Повреждение сухожилия передней большеберцовой мышцы не частое явление. Подобные повреждения могут быть связана как с травмой, так и с дегенеративным перерождением сухожилия.
Мышца начинается от передней поверхности большеберцовой кости, и прикрепляется к подошвенной поверхности медиальной клиновидной кости и основания 1 плюсневой кости. На уровне нижней трети голени мышца образует мощное сухожилие.
Редким состоянием является врожденное отсутствие передней большеберцовой мышцы или ее сухожилия, при этом может формироваться когтеобразная деформация пальцев стопы, связанная с тем, что функцию тыльного сгибателя стопы берут на себя длинные разгибатели пальцев и 1 пальца.
Во время ходьбы передняя большеберцовая мышца сокращается, обеспечивая подошвенное сгибание в голеностопном суставе, что способствует плавности походки.
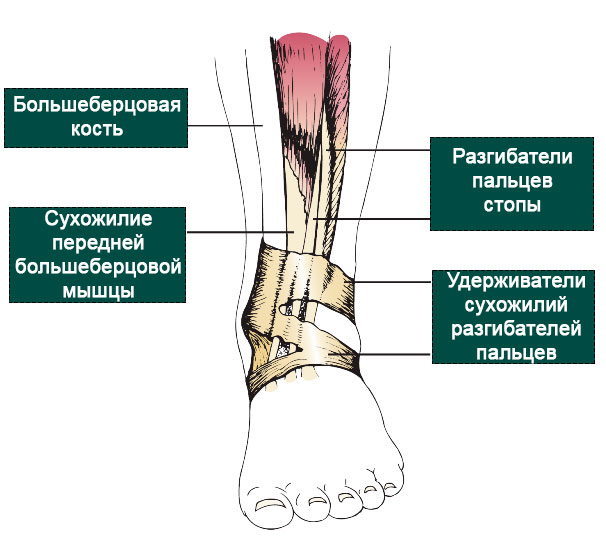
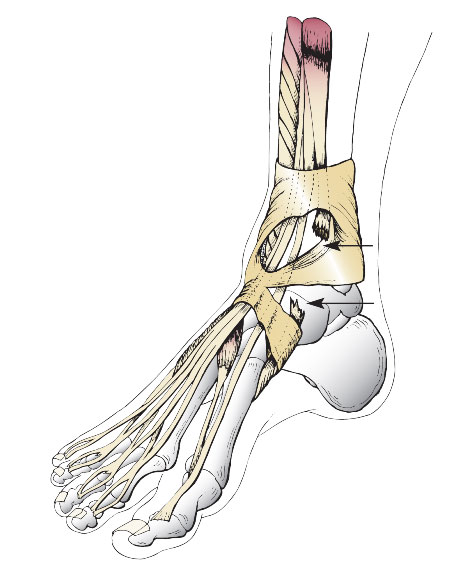
Сухожилие передней большеберцовой мышцы следует под удерживателями разгибателей и прикрепляется к подошвенной поверхности клиновидной и основания первой плюсневой кости.
Сухожилие в нижней трети голени следует под удерживателями разгибателей.
Ученые, используя методику электронной микроскопии, детально изучили строение и характер кровоснабжения сухожилия передней большеберцовой мышцы. Наряду с хорошим кровоснабжением задней поверхности сухожилия ученые обнаружили бессосудистые зоны — участки сухожилия, расположенные как раз под удерживателями разгибателей.
Таким образом в 1,5-2 см от места прикрепления сухожилия на стопе имеется участок, отличающийся повышенным риском формирования разрыва.
Сухожилие подвержено риску повреждения не только там, где оно проходит под удерживателями разгибателей, но и там, где оно лежит непосредственно на поверхности большеберцовой кости. Повреждение или разрыв сухожилия в этой области может происходить вследствие перелома большеберцовой кости. Протяженность этого участка сухожилия составляет 6-7 см.
Травматические повреждения сухожилия передней большеберцовой мышцы на фоне перелома большеберцовой кости как, собственно, и переломы могут возникать в любом возрасте. Три четверти этих повреждений регистрируются у мужчин. Дегенерация сухожилия может приводить к его спонтанному разрыву.
Факторами, которые могут способствовать разрыву сухожилия, являются воспалительные артриты, подагра, ревматоидный артрит, импинджмент сухожилия и сахарный диабет.
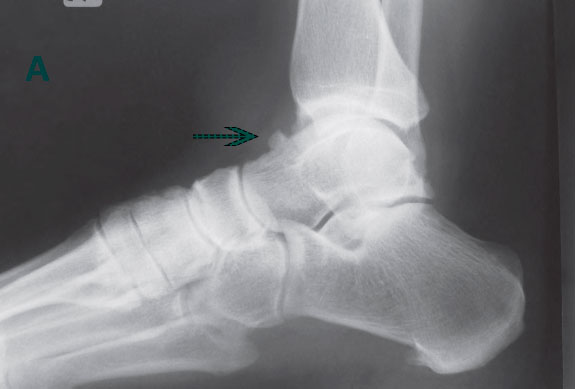
А, На рентгенограмме в боковой проекции виден тыльный остеофит таранной кости.
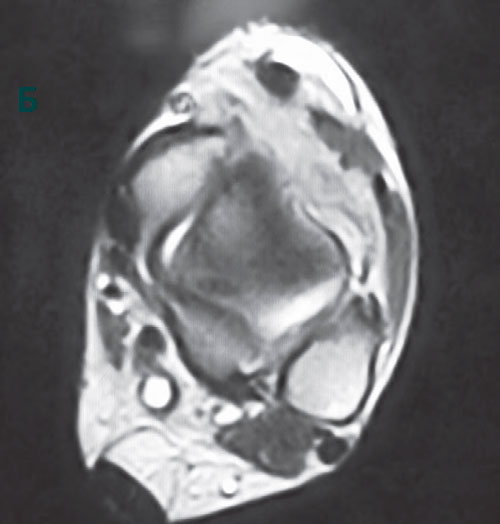
В, МР-томограмма с признаками объемного образования кпереди от сухожилия передней большеберцовой мышцы.
Разрывы сухожилия передней большеберцовой мышцы чаще всего локализуются в пределах 2-3 см от точки его прикрепления.
Причиной разрыва может быть дегенерация сухожилия вследствие длительно существующего импинджмента, вызванного остеофитами таранно-ладьевидного, ладьевидно-клиновидного и плюснеклиновидного суставов, либо контактом с удерживателем разгибателей.
Разрывам чаще всего подвергается исходно измененное сухожилие, что обычно связано с нарушением его кровоснабжения.
Спонтанный разрыв сухожилия передней большеберцовой мышцы (стрелки) чаще всего возникает в пределах дистальных 3 см сухожилия.
Разрывы чаще всего встречаются у мужчин в возрасте 50-80 лет, количество их возрастает с возрастом.
До момента разрыва пациент никаких жалоб не предъявляет.
Незадолго до разрыва пациенты могут замечать появление небольшого узелка в области дегенерации сухожилия.
Разрывы сухожилия передней большеберцовой мышцы обычно возникают вследствие резкого подошвенного сгибания стопы.
У пациентов молодого возраста, более активных в физическом плане, обычно имеет место эпизод травмы, как правило, нетяжелой, а разрыв характеризуется появлением острого болевого синдрома в соответствующей области.
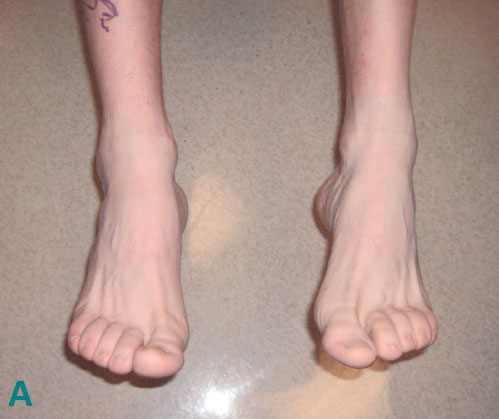
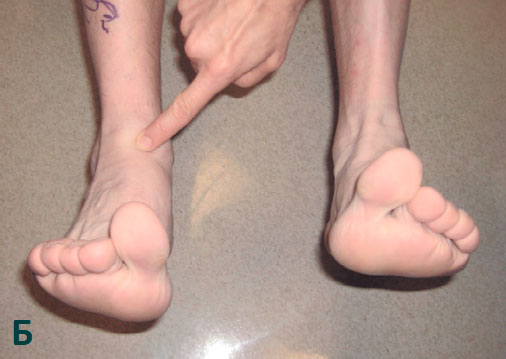
Пациента с разрывом сухожилия передней большеберцовой мышцы. А, В положении подошвенного сгибания стоп явных признаков разрыва сухожилия не видно. В, При тыльном сгибании стопы на передней поверхности правого голеностопного сустава отсутствует контур сухожилия передней большеберцовой мышцы.
Провоцирующим разрыв фактором может стать, например, спуск по наклонной поверхности.
В момент разрыва пациент отмечает ограничение тыльного сгибания стопы, что чаще всего заставляет его уже вскоре после травмы обратиться за медицинской помощью.
У пациентов пожилого возраста разрыв происходит без травмы, и они нередко обращаются за помощью только через несколько недель или месяцев после разрыва с жалобами на свисание стопы.
Часто эти пациенты даже не помнят, что послужило причиной разрыва, а пациенты старческого возраста и вовсе не знают, что такой разрыв произошел.
Пациенты нередко описывают ощущение щелчка, сопровождающееся коротким эпизодом острых болевых ощущений в области передней поверхности голеностопного сустава, вслед за которыми в этой области развивается отек.
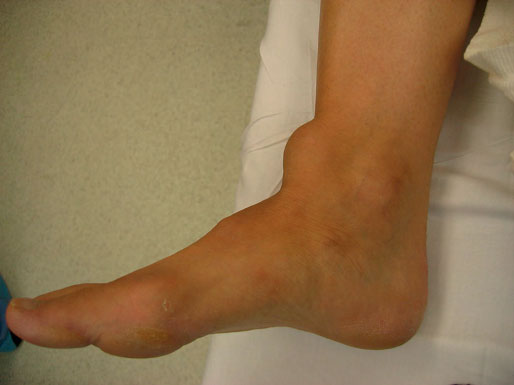
В первые несколько часов после травмы пациенты могут испытывать сложности при ходьбе, однако болевой синдром достаточно быстро уменьшается.
Сухожилие передней большеберцовой мышцы иногда может подвергаться изменениям, характерным для тендинопатии (тендинита или тендиноза). Тендинит характеризуется отеком, ночной болью и локальной болезненностью в области прикрепления сухожилия передней большеберцовой мышцы на стопе.
Женщин среди этих пациентов было существенно больше, чем мужчин.
Тендинопатия может развиваться после продолжительного бега или ходьбы. Симптомы могут усиливаться при ходьбе по наклонной поверхности, когда напряжение в зоне прикрепления сухожилия к стопе является максимальным. Избегание подобных перегрузок и ношение обуви с амортизирующей подошвой позволяет уменьшить эти ощущения и обеспечивает возможность заживления сухожилия.
При стойком болевом синдроме возможна жесткая иммобилизация голеностопного сустава и стопы ортезами.
Если одной иммобилизации оказывается недостаточно, возможно введение в зону прикрепления сухожилия обогащенной тромбоцитами плазмы (PRP).
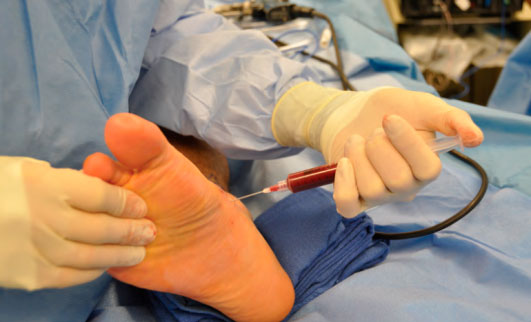
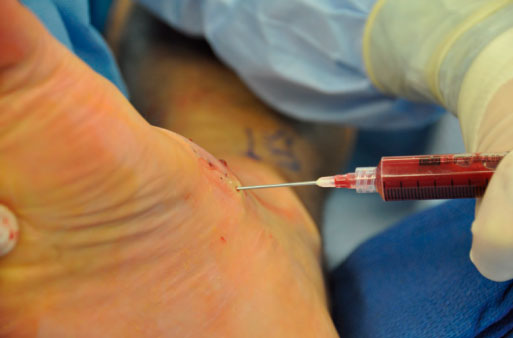
Методика введения в области прикрепления сухожилия PRP. После забора крови из вены, плазма концентрируется в специальной пробирке при центрифугировании. А. Введение плазмы, обогащенной тромбоцитами. Б. Та же картина в приближении.
Информативным методом диагностики разрывов сухожилия передней большеберцовой мышцы является магнитно-резонансная томография. В случаях, когда пациент обращается достаточно поздно и уже не помнит факта травмы или провоцирующего события, МРТ может помочь поставить диагноз разрыва или дегенерации сухожилия передней большеберцовой мышцы.
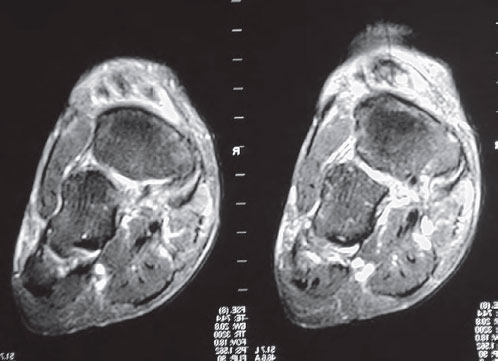
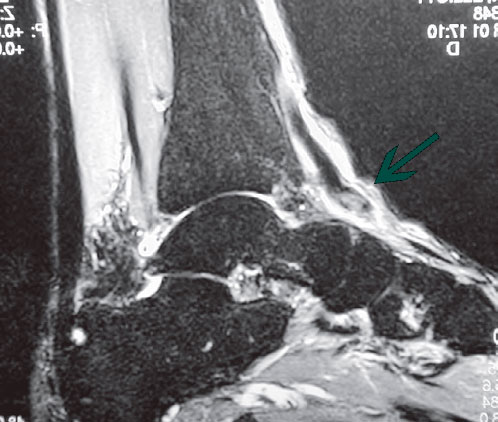
МР-томограммы с признаками разрыва сухожилия передней большеберцовой мышцы слева в области его прикрепления. А, На уровне ладьевидной кости, где сухожилие должно располагаться к тылу от нее, его не видно. В, На сухожилие передней большеберцовой мышцы выглядит волнистым из-за отсутствия натяжения. Сухожилие заканчивается расширенной культей к тылу от ладьевидной кости.
Пациент с разрывом сухожилия передней большеберцовой мышцы обычно предъявляет жалобы на отек в области передней поверхности голеностопного сустава и стопы, ограничение тыльного сгибания стопы, ощущение неловкости при ходьбе по неровной поверхности.
Свисание стопы может быть выраженным либо минимальным. Болевой синдром, возникающий в момент разрыва, обычно быстро купируется. Отек в области передней поверхности голеностопного сустава может маскировать область разрыва, однако со временем дефект сухожилия все же становится очевидным.
Нормальный ход сухожилия вдоль передней поверхности голеностопного сустава исчезает.
У многих пациентов недостаточная функция сухожилия передней большеберцовой мышцы в значительной степени компенсируется другими тыльными сгибателями (длинные разгибатели пальцев и 1 пальца).
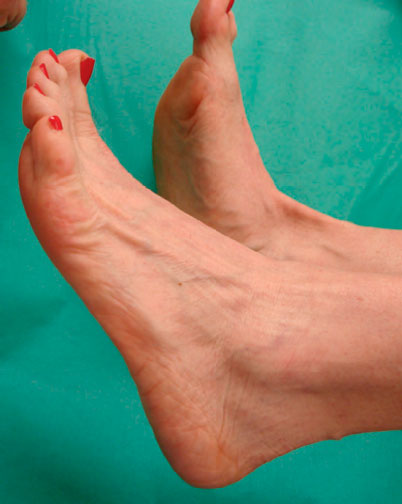
Пациенты поэтому часто даже не подозревают о дисфункции передней большеберцовой мышцы и обращаются за медицинской помощью только по истечении нескольких месяцев после травмы.
До наступления разрыва сухожилие обычно истончается.
Дефицит функции передней большеберцовой мышцы приводит к нарушению походки.
Нарушение походки заметно и тогда, когда пациент старается выше поднимать ногу, чтоб не касаться пальцами земли.
После разрыва сухожилия спонтанно развивается плоскостопие.
Разрывы сухожилия передней большеберцовой мышцы нередко возникают при открытых ранениях или переломах нижней трети голени.
Разрывы сухожилия передней большеберцовой мышцы встречаются относительно нечасто.
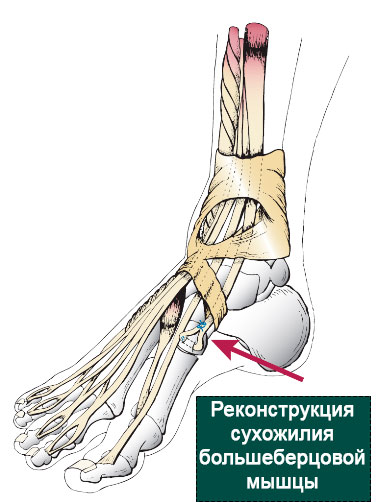
Специалисты в области стопы и голеностопного сустава в большинстве своем согласны с тем, что только хирургическая реконструкция сухожилия позволяет рассчитывать на полноценное восстановление функции стопы. Если разрыв сухожилия передней большеберцовой мышцы возникает у лиц молодого возраста, при этом он диагностируется вскоре после травмы, то хирургический шов сухожилия в большинстве случаев позволяет восстановить нормальную походку и избавиться от связанного с разрывом функционального дефицита.
Лечение же старых разрывов не такое однозначное и результаты его, как правило, слабо предсказуемы. Разрывы сухожилия передней большеберцовой мышцы у пожилых пациентов, к сожалению, на раннем этапе часто остаются недиагностированными.
Пациентам пожилого возраста можно рекомендовать иммобилизацию голеностопного сустав брейсами. У этих пациентов в той или иной степени снижается функция стопы и ограничивается объем движений.
Результатом консервативного лечения может стать снижение силы тыльного сгибания стопы, нарушение координации или шлепающая походка и прогрессирующее плоскостопие. Полного функционального восстановления при консервативном лечении не наступает, однако и такая функция стопы или походка для пожилых пациентов могут быть вполне приемлемыми.
Молодым пациентам с высокими функциональными запросами показано хирургическое лечение.
Хирургическое лечение включает шов сухожилия при свежих его разрывов или реконструкцию, перемещение сухожилий или сухожильную пластику в застарелых случаях.
Таким образом, лечение разрывов сухожилия передней большеберцовой мышцы может быть как консервативным, так и хирургическим, а выбор того или иного метода лечения осуществляется строго индивидуально исходя из возраста пациента, уровня его активности, срока, прошедшего с момента разрыва, текущего уровня функционального дефицита и наличия или отсутствия местных или общих противопоказаний к хирургическому лечению.
Консервативное лечение предпочтительно у пожилых пациентов с невысокими функциональными запросами, а хирургическое обычно показано пациентами молодого и среднего возраста, активно занимающимся спортом.
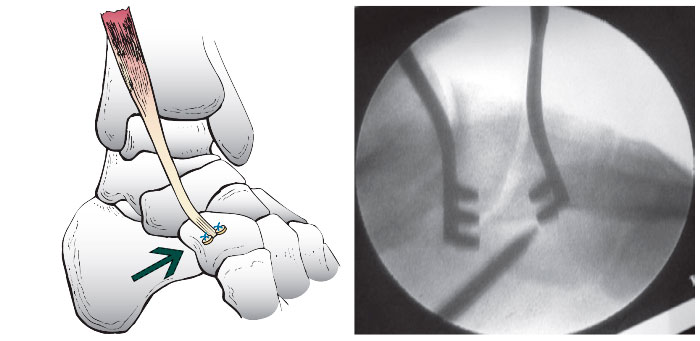
При свежих разрывах производится первичный шов сухожилия. При отрывах или дистальных разрывах от стопы возможна реинсерция с использованием якорных или костных швов.
Читайте также:











