Скользящие грыжи ущемленные паховые грыжи особенности операций
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ
Курс оперативной хирургии
и топографической анатомии
Медико-диагностический факультет 3 курс
Утверждено на заседании кафедры
ТЕМА: АНАТОМИЯ И ХИРУРГИЯ ГРЫЖ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ.
Учебно-методическое пособие для студентов
Авторы: к.м.н., доцент Дорошкевич С.В.
к.м.н., доцент Дорошкевич Е.Ю.
ассистент Якунина З.А.
I. Актуальность темы
Грыжи переднебоковой брюшной стенки относятся к часто встречающимся заболеваниям (у 6-7% мужчин и 2,5% женщин). Часто наблюдаются их тяжелые осложнения, в частности ущемление грыжевого содержимого. Исключительная важность этого вопроса для практического здравоохранения определяется значительной частотой операций по поводу грыж, число которых достигает 260 тыс. в год только в Р.Ф.
II. Цель занятия:
Изучение анатомии и принципов хирургического лечения грыж передней брюшной стенки.
III. Задачи занятия:
1. Знать хирургическую анатомию врожденных, приобретенных и скользящих паховых грыж, механизм их образования.
2. Уметь объяснить и зарисовать схемы разрезов при операциях по поводу пупочных грыж.
3. Знать особенности пластики грыжевых ворот при бедренных грыжах (способы Бассини, Рудожи, Руджи-Парлавеччо)
IV. Основные учебные вопросы:
1. Хирургическая анатомия врожденных, приобретенных и скользящих
паховых грыж; механизм их образования.
2. Хирургические методы лечения паховых грыж (способы Бассини,
Мартынова, Жирара-Спасокукоцкого, шов Кимбаровского).
3. Особенности операций на скользящих и врожденных грыжах.
4. Пластика грыжевых ворот при бедренных грыжах (способы Бассини,
Руджи). Возможные осложнения.
5. Способы пластики передней брюшной стенки при пупочных грыжах
и белой линии живота (способы Мейо, Лексера, Сапежко).
6. Хирургическая анатомия ущемленных грыж. Особенности их
V. Вспомогательный материал по теме:
2. Хирургический инструментарий.
3. Шовный материал.
4. Учебные таблицы:
№ 46. Поперечные срезы передней брюшной стенки на разных уровнях.
№ 95. Паховая грыжа.
№ 99. Мышцы груди и живота
№ 145. Топография бедренного канала.
5. Учебные видеофильмы.
VI. Материалы для контроля за усвоением темы:
1. Хирургическая анатомия паховых (прямая и косая) пупочных грыж.
2. Грыжесечение при паховых (способы Бассини, Мартынова, шов Кимбаровского) и пупочных (способ Мейо-Дьяконова, Сапежко и Лексера) грыжах.
3. Особенности операции при врожденных, невправимых, ущемленных
и скользящих паховых грыжах.
VII Задания для самоподготовки и УИРС.
1. Классификация грыж. Механизмы образования различных видов
2. Скользящие грыжи и особенности их хирургического лечения.
3. Врожденные грыжи и особенности их хирургического лечения.
4. Домашние зарисовки:
а). Взаимоотношения составных элементов грыж при приобретенных, врожденных и скользящих паховых грыжах.
б). Схема шва Кимборовского.
в). Схема разрезов при операциях по поводу пупочных грыж.
VII. Ответы на контрольные (учебные) вопросы.
Хирургическая анатомия врожденных, приобретенных и скользящих паховых грыж. Механизм их образования.
При врожденных паховых грыжах грыжевым мешком является сообщающийся с брюшной полостью незаросший влагалищный отросток брюшины, на дне которого находится яичко. Врожденные паховые грыжи всегда бывают косыми, т.е. при формировании грыжи грыжевыми воротами является глубокое паховое кольцо – входное отверстие; Поверхностное паховое кольцо – выходное отверстие. Таким образом, грыжевой мешок проходит через весь паховый канал. Семенной канатик прилегает к стенке грыжевого мешка снаружи.
Приобретенные паховые грыжи бывают косые и прямые.
Косой паховой грыжей называется грыжа, грыжевой мешок которой входит через глубокое паховое кольцо, проходит через весь канал и выходит через поверхностное паховое кольцо. Семенной канатик располагается кпереди и кнутри от грыжевого мешка. У мужчин косая паховая грыжа спускается в мошонку, а у женщин – в клетчатку больших половых губ.
Прямой называется паховая грыжа, грыжевой мешок которой входит через медиальную паховую ямку передней брюшной стенки, растягивает заднюю стенку пахового канала и выходит через поверхностное кольцо.
Грыжевой мешок проходит вне семенного канатика, который располагается кнаружи от мешка. Прямая паховая грыжа в мошонку не спускается.
При скользящих грыжах грыжевой мешок представлен частично стенкой полого органа, не покрытой висцеральной брюшиной (мочевой пузырь, слепая кишка). При наполнении мезоперитонеально расположенного органа грыжевой мешок может вернуться (ускользнуть) в брюшную полость.
Главной целью операции при ущемленных паховых грыжах является не пластика пахового канала, а ликвидация ущемления и его последствий.
Срединную лапаротомию следует производить только в следующих случаях:
· когда имеется спаечный процесс в брюшной полости, препятствующий выведению необходимых для резекции отделов кишки через имеющийся разрез в паховой области;
· при необходимости резецировать терминальный отдел подвздошной кишки с наложением илеотрансверзоанастомоза;
· когда до операции заподозрена флегмона грыжевого мешка;
· в запущенных случаях, когда клинически на первый план выступают явления перитонита и непроходимости кишечника.
Все ошибки, опасности и осложнения, связанные с оперативным лечением ущемленных паховых грыж, можно разделить на три группы. Первая группа - это ошибки и опасности, характерные для каждого вида паховых грыж, обусловленные топографией грыжи, независимо от того, вправима она или невправима. Вторая группа ошибок и осложнений зависит от особых условий пребывания и состояния грыжевого содержимого. Третья группа ошибок и осложнений обусловлена неправильным выбором метода герниопластики. Однако следует учитывать не только местные факторы. Прежде всего избыточная масса тела пациента нередко усложняет оперативное лечение и может стать причиной послеоперационных осложнений и рецидива заболевания.
При выборе метода обезболивания необходимо стремиться к проведению оперативного вмешательства под местной анестезией, а к общему обезболиванию прибегать лишь в тех случаях, когда имеется непереносимость пациентом всей группы лекарственных анестетиков или размеры паховой грыжи так велики, что без максимальной релаксации передней брюшной стенки будет невозможно успешно выполнить интраоперационную ревизию и пластику грыжевых ворот.
Разрез в паховой области длиной 8-10 см выполняется с учетом вида паховой грыжи на 2 см выше и параллельно паховой связке. В дальнейшем рассекается апоневроз наружной косой мышцы живота по направлению от наружного пахового кольца кверху, в противном случае можно легко отклониться и рассечь глубокий мышечный слой внутренней косой мышцы живота. После рассечения передней стенки пахового канала все остальные манипуляции в операционной ране зависят от топографоанатомических особенностей паховой грыжи.
Перед выделением грыжевого мешка и верификации вида паховой грыжи предварительно производятся обследование и мобилизация семенного канатика. Это ответственный этап операции, так как ранение сосудов и нервов семенного канатика и семявыносящего протока, отмечаемое у 1-3 % больных, оперированных по поводу паховых грыж, может быть причиной тяжелых расстройств репродуктивной функции [207]. Ятрогенное повреждение семявыносящего протока должно рассматриваться как техническая ошибка. Манипуляции на семенном канатике должны выполняться довольно осторожно и без повреждения лозовидного сплетения и артерии семенного канатика. Перевязка или тромбоз яичковой артерии, а также интраоперационный перекрут семенного канатика бесследно не проходят, а иногда приводят к атрофии и некрозу яичка. Особая осторожность требуется при обследовании семявыносящего протока, особенно у детей и лиц молодого возраста с врожденными паховыми грыжами, при которых элементы семенного канатика разбросаны по всему грыжевому мешку. Грубые манипуляции при выделении семенного канатика и при обследовании грыжевого мешка могут сопровождаться повреждением подвздошнопахового нерва. Это вызывает появление выраженного болевого синдрома в области послеоперационного рубца и трофических расстройств в тканях паховой области, что может явиться причиной рецидива паховой грыжи. Избежать перечисленных осложнений можно лишь при тщательной послойной препаровке анатомических образований в паховой области с использованием метода гидропрепаровки.
При обследовании и мобилизации семенного канатика необходимо помнить о существовании комбинированных паховых грыж, которые обнаруживаются у 5 % оперируемых больных. Причиной развития комбинированных паховых грыж являются два слабо защищенных участка - в области медиальной и латеральной паховых ямок. Первая служит местом появления прямых, а вторая - косых грыж. Если у подобных больных во время операции ограничиться обследованием лишь одного участка, то можно оставить нераспознанным наличие второй грыжи. Во время выделения грыжевого мешка и вскрытия его все манипуляции необходимо совершать под строгим визуальным контролем, ничего нельзя разъединять и пересекать, руководствуясь одним только пальпаторным ощущением. Чрезмерное вытяжение грыжевого мешка и низкое прошивание его культи за пределами "пробки Пирогова" может повлечь за собой захватывание в шов стенки мочевого пузыря либо предлежащей петли кишки, повреждение мочеточника, в результате чего в послеоперационном периоде могут появиться признаки перитонита, дизурические расстройства, грыжа мочеточника. Инвагинация грыжевого мешка по Кохеру может пережать петлю кишки и послужить причиной кишечной непроходимости. Избежать осложнений в этой группе больных позволяют знание и точная ориентировка в топографической анатомии области операции, осторожность и уверенность при манипуляциях, своевременное распознавание и устранение возникающих сложностей.
Рассматривая вторую группу ошибок и осложнений, связанных с состоянием грыжевого содержимого, следует подчеркнуть обязательное вскрытие и обследование грыжевого мешка до его удаления. Обследование грыжевого мешка требует тщательной мобилизаци, что позволяет освободить подпаянные к стенке мешка петли кишечника и вправить их в свободную брюшную полость, а не в пространство между грыжевым мешком и наружными слоями брюшной стенки. При вскрытии грыжевого мешка производится обследование его содержимого. Наиболее часто грыжевым содержимым являются петли тонкой или толстой кишок, большой сальник или яичник, реже червеобразный отросток. Во всех случаях необходимо осторожно под визуальным контролем отделить грыжевое содержимое от стенок грыжевого мешка и, если нет признаков его ущемления, погрузить в брюшную полость. Нужно помнить, что грыжевой мешок может быть двойным, когда влагалищный отросток не полностью облитерируется по ходу пахового канала, а место сращения вторично выпячивается в оставшийся открытым влагалищный отросток, поэтому приходится дважды вскрывать стенку такого грыжевого мешка. Во избежание ошибок и осложнений, связанных с манипуляциями в зоне грыжевого мешка, сохраняется тот же принцип, основанный на глубоком знании топографии области и тщательной хирургической техники, своевременном обнаружении возможных интраоперационных осложнений и устранении их в ходе оперативного вмешательства. Травматичное выделение грыжевого мешка и небрежный гемостаз являются причиной возникновения гематом в области мошонки, семенного канатика и послеоперационной раны, а также развития инфекционных осложнений в операционной ране.
Третья группа ошибок и осложнений при оперативном лечении паховых грыж обусловлена главным образом широким разнообразием патологоанатомических изменений, возникающих в паховой области при формировании грыжи, и нерациональным выбором способов герниопластики.
Наиболее обоснованными в настоящее время мы считаем методы многослойной герниопластики по Кукуджанову и Шоулдайсу. Проведенные экспериментальные исследования и клинические данные относительно реконструкции поперечной фасции по Шоулдайсу, благодаря которой уменьшается диаметр глубокого пахового кольца и укрепляется задняя стенка пахового канала, позволили нам сделать вывод, что даже тогда, когда поперечная фасция резко перерастянута и не выдерживает нагрузку более 735 г, она способна противостоять внутрибрюшному давлению. Это давление - один из важных факторов в возникновении и развитии паховой грыжи.
С помощью методов Кукуджанова и Шоулдайса высокий паховый промежуток из треугольной формы превращается в щелевидно-овальную, уменьшаются размеры глубокого Махового кольца, укрепляется задняя стенка пахового канала и тем самым восстанавливается его нормальная анатомия. При выполнении операции по Кукуджанову и Шоулдайсу также возможно повреждение бедренных и нижних чревных сосудов, поэтому необходимо помнить, что бедренные сосуды располагаются в нижнелатеральном углу операционной раны, а нижние сосуды проходят на 1 см кнаружи от внутреннего пахового кольца. Частота их повреждения меньше, чем при способе Бассини, так как в этих случаях поперечная фасция рассекается и при осторожных манипуляциях в данной зоне под контролем зрения этих осложнений можно избежать.
При оперативном лечении паховых грыж возможно развитие послеоперационных невритов и невралгии с иррадиирующими болями в мошонку, яичко и бедро сразу же после операции. Причина этих осложнений, которые чаще отмечаются при использовании метода Бассини и Постемпского, заключается в широком захвате нижнего края боковых мышц живота с нервными волокнами или в глубоком захвате желобка паховой связки с ветвями бедренного нерва.
Твердое знание причин возможных ошибок и опасностей, возникающих при оперативном лечении паховых грыж, должно быть обязательным элементом подготовки хирурга к выполнению этих операций.
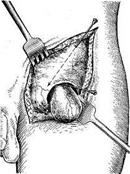
Рис. 88. Обезболивание при бедренных грыжах (по А. В. Вишневскому). Подапоневротический ползучий инфильтрат паховой области и инъекция раствора в клетчатку у шейки грыжевого мешка.
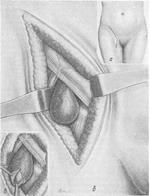
Рис. 89. Операция при типичной бедренной грыже, бедренный доступ.
а — линия разреза; б — хирургическая анатомия бедренной грыжи (анатомо-топографические соотношения); в — рассечение поперечной фасции; выделение грыжевого мешка.
Послойное оперирование предохраняет от случайного ранения большой подкожной и бедренной вен. Покрывающая грыжевое выпячивание решетчатая фасция не всегда хорошо определяется, так как волокна ее часто разрыхляются. При разделении fascia cribrsa необходимо быть осторожным, чтобы не ранить v. saphena magna. Грыжевой мешок должен быть отделен от покрывающей его фасции, что обеспечит полное и высокое выделение грыжевого мешка (рис. 89, в); при осторожном выделении мешка у тела и шейки этот участок фасции выражен уже отчетливее. Избыточное количество жировой ткани с медиальной поверхности грыжевого мешка может указывать на возможное предлежание к стенке мешка мочевого пузыря или его дивертикула.
Для правильной ориентировки во время операции необходимо четко отпрепаровать край паховой связки, гребешковую и лакунарную связки. Гребешковая связка, являющаяся утолщенной надкостницей верхней ветви лонной кости, представляет собой плотную пластинку, лежащую по гребню лонной кости и образующую нижнюю границу бедренного канала. Лакунарная связка образована волокнами, отходящими от паховой связки перед прикреплением ее к лонному бугорку. Эта связка также бывает выражена различно и при операции может быть надсечена для более удобного подхода и выделения грыжевого мешка. Грыжевой мешок необходимо выделять высоко, хорошо обнажая шейку. При выделении грыжевого мешка необходимо обращать внимание на осторожное отведение тупым крючком бедренной вены.
Паховые грыжи бывают врожденными и приобретенными.
Если влагалищный отросток брюшины остается полностью незаращенным, то его полость свободно сообщается с полостью брюшины. В дальнейшем формируется врожденная паховая грыжа, при которой влагалищный отросток становится грыжевым мешком.
• Скользящие паховые грыжи образуются в том случае, когда одной из стенок грыжевого мешка является орган, частично покрытый брюшиной (мезоперитонеальный), например мочевой пузырь, слепая кишка и восходящая ободочная кишка (рис. 10-4). Редко грыжевой мешок отсутствует, а все выпячивание образовано только теми сегментами соскользнувшего органа, который не покрыт брюшиной. Скользящие грыжи составляют 1-1,5% всех паховых грыж. Они возникают вследствие механического стягивания брюшиной грыжевого мешка прилежащих к ней сегментов кишки или мочевого пузыря, лишенных серозного покрова.
• Скользящая паховая грыжа не имеет патогномоничных признаков. Обычно это большая грыжа с широкими грыжевыми воротами. Встречается в основном у лиц пожилого или старческого возраста. Диагностику скользящих грыж толстой кишки дополняют ирригоскопией. При скользящих грыжах мочевого пузыря больной может отмечать расстройства мочеиспускания или мочеиспускание в два приема: сначала опорожняется мочевой пузырь, а потом, после надавливания на грыжевое выпячивание, появляется новый позыв на мочеиспускание, и больной начинает мочиться снова. При подозрении на скользящую грыжу мочевого пузыря необходимо выполнить его катетеризацию и цистографию. Последняя позволяет выявить форму и размер грыжи мочевого пузыря, наличие в нем камней.
Грыжи мочевого пузыря чаще встречаются при прямых паховых грыжах, а грыжи толстой и слепой кишки – при косых паховых грыжах.
Основной метод - хирургическое лечение. Главная цель операции - пластика пахового канала. Операцию проводят по этапам. Первый этап - формирование доступа к паховому каналу. В паховой области проводят косой разрез параллельно и выше паховой связки. Рассекают апоневроз наружной косой мышцы живота; верхний его лоскут отделяют от внутренней косой и поперечной мышц, нижний - от семенного канатика, обнажая при этом желоб паховой связки до лонного бугорка. Вторым этапом выделяют и удаляют грыжевой мешок; третьим этапом ушивают глубокое паховое кольцо до нормальных размеров (диаметр - 0,6-0,8 см); четвертый этап - собственно пластика пахового канала.
Прямая грыжа: укрепление задней стенки пахового канала (способы Бассини, Постемски)
-при выраженном апоневрозе: укрепление передней стенки (способ Жирара, Мартынова, Спасокукоцкого)
-при слабовыраженном, растянутом апоневрозе, укрепление задней стенки пахового канала (способ Бассини, Постемски, Шоулдайса)
Рецидивные и рецидивирующие грыжи: операция Лихтенштейна
Пластика передней стенки по Жирару.
Апоневроз наружной косой мышцы живота, внутренняя
косая, поперечная мышца и фасция подшиваются к Пупартовой связке над семенным
канатиком.
Пластика задней
стенки по Бассини
1 этап. внутренняя косая, поперечная мышцы и
поперечная фасция подшиваются к Пупартовой связке под семенным канатиком
2. этап: апоневроз наружной косой мышцы живота
сшивается над семенным канатиком.
Пластика
задней стенки по Шоулдайсу
0. создание дубликатуры поперечной фасции
1. внутренняя косая, поперечная мышцы и поперечная
фасция подшиваются к Пупартовой связке под семенным канатиком
2.апоневроз наружной косой мышцы живота сшивается
над семенным канатиком.
По методу
Спасокукоцкого прошивают вместе
верхний листок апоневроза и мышцы с пупартовой связкой, а затем также делают
дубликатуру апоневроза.
При методе
Мартынова используется лишь
дубликатура апоневроза наружной косой мышцы живота без подшивания внутренней
косой и поперечной мышц к пупартовой связке. Эта методика находит более широкое
применение
Метод Кимбаровского: придерживаясь принципа однородности тканей, автор предложил свой шов.
Сначала прошивается верхний листок апоневроза, затем мышцы и вновь верхний
листок апоневроза (как бы окутывая мышцы), затем он пришивается к пупартовой
связке (рис. 18). Как и при других вышеописанных методах, делается дубликатура
апоневроза.
В настоящее время все паховые грыжи принято делить
на простые (небольшие с диаметром внутренного пахового
кольца до 2 см), переходные (диаметр до 3,5 см) и сложные
(диаметр более 3,5 см). Сложные грыжи встречаются чаще, чем простые, особенно
среди больных пожилого возраста. Рекомендуется выполнять пластику передней
стенки лишь при простых грыжах, а при сложных лучше укреплять как заднюю
стенку, так и переднюю. К таким операциям относится способ Кукуджанова, при котором рассекается
поперечная фасция. Накладывают 3-4 шва между влагалищем прямой мышцы, делая
разрез в медиальном отделе влагалища, и связкой Купера. Вторым рядом швов
подшиваются соединения внутренней косой и поперечной мышц живота вместе с
верхнемедиальным краем рассеченной поперечной фасции к нижнему листку
поперечной фасции и пупартовой связке. Это уменьшает размеры внутреннего пахового
кольца. Затем создается дубликатура апоневроза наружной косой мышцы живота,
т.е. укрепляется и передняя стенка пахового канала
При скользящих грыжах стенкой грыжевого мешка на большем или меньшем протяжении является орган, частично не покрытый брюшиной (слепая кишка, мочевой пузырь). Во избежание повреждения такого органа при выделении грыжевого мешка следует обращать внимание на толщину его стенок, особенно боковых.
При скользящих грыжах слепой кишки обнаруживают небольшое утолщение наружной стенки грыжевого мешка. Чтобы не ранить стенку слепой кишки, грыжевой мешок в таких случаях следует вскрывать по передне-внутренней поверхности. При скользящих грыжах мочевого пузыря обнаруживают утолщение внутренней стенки грыжевого мешка. Выделять шейку грыжевого мешка при этом следует осторожно с медиальной и задней стороны, а вскрывать мешок необходимо по передне-наружной поверхности.
Когда грыжевой мешок выделен и вскрыт, осматривают его внутреннюю поверхность, чтобы установить границы и степень участия скользящего органа в образовании грыжевого мешка.
Максимально выделив брюшинную часть грыжевого мешка, подтягивают ее в рану и накладывают изнутри кисетный шов на расстоянии 1 см от места перехода брюшины на орган. Ниже кисетного шва мешок отсекают, а стенку органа, участвующего в образовании грыжевого мешка, вправляют в брюшную полость (рис. 27).
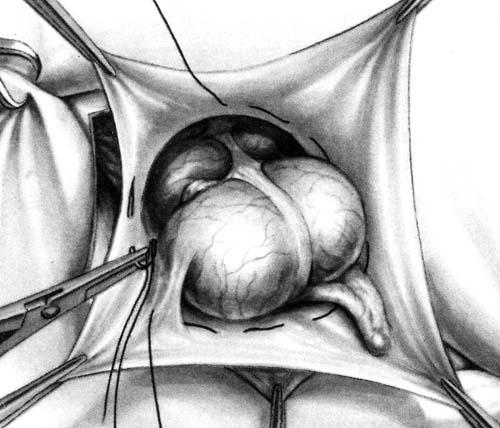
Рис. 27. Ушивание грыжевых ворот кисетным швом при скользящей грыже.
Н.И. Кукуджанов при скользящих грыжах мочевого пузыря рекомендует не ограничиваться частичной резекцией брюшинной части грыжевого мешка, а отделять мочевой пузырь на некотором протяжении от брюшины, чтобы исключить подтягивание его при перевязывании шейки грыжевого мешка, которое впоследствии может привести к образованию рецидива пузырной грыжи.
После обработки грыжевого мешка производят пластику пахового канала по способу Жирара, Бассини, Спасокукоцкого, Мартынова и др.
Операции при эмбриональных грыжах
Хирургическое лечение пупочных эмбриональных грыж имеет свои особенности, обусловленные как недоразвитием передней брюшной стенки, так и состоянием грыжевой опухоли.
Новорожденных с эмбриональными пупочными грыжами следует оперировать в первые сутки их жизни, поскольку бессосудистые грыжевые оболочки быстро некротизируются.
Очень большие грыжи, которые наблюдаются у нежизнеспособных плодов, обычно не оперируют. Не следует также производить хирургическое вмешательство при небольших грыжах пупочного канатика, которые с ростом ребенка могут исчезнуть сами собой или их можно оперировать в дальнейшем, когда ребенок подрастет и окрепнет.
В хирургической практике нашли широкое распространение два способа оперативного лечения эмбриональных грыж: экстраперитонеальный и интраперитонеальный.
Операцию обычно производят под общим обезболиванием, хотя небольшие легко вправимые грыжи можно оперировать и под местной анестезией.
Экстраперитонеальный способ Ольсгаузена (Olshausen). Кожу на границе с грыжей рассекают и осторожно отделяют от грыжевого мешка наружную (амниотическую) оболочку и вартонов студень. После этого перевязывают и отсекают образования пупочного канатика. Грыжевой мешок вместе с содержимым вправляют в брюшную полость; освежают края кожи и сшивают их шелковыми швами, закрывая грыжевые ворота.
Иногда, в случаях небольших и вправимых грыж, производят перевязку грыжевого мешка. При этом способе грыжевое содержимое вправляют в брюшную полость, а грыжевой мешок перевязывают на границе кожи с амниотической оболочкой и отсекают. После этого края кожи освежают и сшивают шелковыми швами.
Интраперитонеальный способ. При интраперитонеальном способе вскрывают грыжевой мешок и содержимое его вправляют в брюшную полость. Если содержимым грыжевого мешка является печень и ее нельзя вправить через грыжевые ворота в брюшную полость, то необходимо рассечь брюшную стенку кверху по белой линии. Иногда в грыжевом мешке находятся остатки кишечного протока или аллантоиса; их необходимо отсечь и тщательно перитонизировать.
После вправления грыжевого содержимого полностью резецируют грыжевые оболочки и брюшную стенку послойно зашивают.
Интраперитонеальный способ грыжесечения применяют значительно чаще, чем экстраперитонеальный.
Цели лечения
Устранение ущемления внутренних органов и его последствий, а также предотвращение повторного ущемления грыжи.
Показания к госпитализации
При ущемлении грыжи или подозрении на ущемление, даже при самопроизвольном вправлении грыжи, пациент подлежит экстренной госпитализации в хирургический стационар. Опасны и недопустимы попытки насильственного вправления ущемлённых грыж. Обезболивающие препараты, ванны, тепло или холод больным с ущемлёнными грыжами противопоказаны. Больного доставляют в стационар на носилках в положении лежа на спине.
Хирургическое лечение
Многолетний опыт хирургии однозначно указывает на необходимость незамедлительного оперативного лечения ущемлённой грыжи вне зависимости от вида грыжи и срока ущемления. Единственное противопоказание к операции - агональное состояние больного. Любая попытка вправления грыжи на догоспитальном этапе или в стационаре недопустима из-за опасности перемещения в брюшную полость органа, подвергшегося необратимой ишемии.
Иногда сами больные, обладающие некоторым опытом вправления грыжи, из-за боязни предстоящей операции производят неоднократные и нередко довольно грубые попытки вправления ущемлённой грыжи в домашних условиях. В результате может возникнуть состояние так называемого мнимого вправления - одно из крайне тяжёлых осложнений этого заболевания. Значительно реже мнимое вправление бывает результатом физического воздействия врача.
Варианты мнимого вправления
- В многокамерном грыжевом мешке возможно перемещение ущемлённых органов из одной камеры в другую, лежащую глубже, чаще всего в предбрюшинной клетчатке.
- Можно отделить весь грыжевой мешок от окружающих тканей и вправить его вместе с ущемлёнными органами в брюшную полость или предбрюшинную клетчатку.
- Известны случаи отрыва шейки грыжевого мешка от париетальной брюшины. При этом ущемлённые органы вправляют в брюшную полость или предбрюшинную клетчатку.
- Последствием грубого вправления может быть разрыв ущемлённого органа.
В сомнительных случаях (невправимая, многокамерная послеоперационная грыжа) вопрос необходимо решать в пользу экстренной операции.
При синдроме ложного ущемления, вызванном другим острым хирургическим заболеванием органов брюшной полости у больных с грыжей, выполняют необходимую операцию (обычно путём лапаротомии), а затем - герниопластику (если нет перитонита и состояние пациента позволяет её произвести).
Имеющийся факт ущемления длительностью свыше 2 ч, особенно при явлениях острой кишечной непроходимости, служит показанием к экстренной операции (проводимой путём срединной лапаротомии) или диагностической лапароскопии. Находят ущемлённый орган и оценивают его жизнеспособность.
Во всех остальных случаях спонтанного вправления: при сроке ущемления менее 2 ч, сомнении в достоверности имевшего место ущемления - необходимо динамическое наблюдение за состоянием больного. В тех ситуациях, когда состояние брюшной полости в ближайшие сутки после ущемления не вызывает тревоги (нет болей и признаков интоксикации), больного можно оставить в стационаре и после необходимого обследования провести плановое грыжесечение. Если у больного повышается температура тела, сохраняется болезненность в животе и появляются симптомы раздражения брюшины, производят экстренную срединную лапаротомию и резецируют орган, подвергшийся ущемлению и некрозу.
Спонтанное вправление грыжи может произойти по пути в операционную, во время вводного наркоза или начала местной анестезии. Несмотря на это, приступают к операции. После вскрытия грыжевого мешка (при необходимости выполняют герниолапаротомию), осматривают близлежащие органы. Обнаружив орган, подвергшийся ущемлению, извлекают его в рану и оценивают жизнеспособность. При затруднении в поисках ущемлённого органа прибегают к помощи лапароскопии через устье вскрытого грыжевого мешка. Далее операцию продолжают и заканчивают по общепринятым для ущемлённой грыжи правилам.
Подготовка пациента перед хирургическим вмешательством, производимым по поводу ущемлённой грыжи, чаще всего минимальна: больного просят помочиться или выводят мочу с помощью катетера, бреют область операционного поля и осуществляют гигиеническую её подготовку. При необходимости опорожняют желудок с помощью зонда.
Больные с длительным ущемлением, с симптомами выраженной системной воспалительной реакции и тяжёлыми сопутствующими заболеваниями подлежат госпитализации в блок интенсивной терапии для соответствующей коррекции нарушенных показателей гомеостаза в течение 1,5-2 ч. Необходимые мероприятия можно провести в операционной, после чего начинают операцию. Вопрос о необходимости специальной подготовки больного к хирургическому вмешательству решают старший хирург и анестезиолог. Особое внимание следует уделять пациентам пожилого и старческого возраста с серьёзной патологией со стороны сердечно-сосудистой системы. Вне зависимости от характера подготовки операцию необходимо производить как можно быстрее (не позже первых 2 ч после госпитализации), так как с каждым последующим часом возрастает опасность некроза кишки. Задержка операции за счёт расширения объёма обследования больного недопустима.
Многие хирурги отдают предпочтение местной анестезии. Считают, что она не приводит к нежелательному вправлению грыжи. Между тем опыт показывает, что эта опасность преувеличена. Предпочтение при любой локализации ущемлённой грыжи следует отдавать перидуральной (спинальной) анестезии либо комбинированному эндотрахеальному наркозу. Он настоятельно необходим при расширении объёма оперативного вмешательства в связи с кишечной непроходимостью или перитонитом.
Экстренная операция при ущемлённой грыже имеет ряд принципиальных отличий от планового грыжесечения. Следует помнить, что первоочередная задача хирурга - быстро обнажить и зафиксировать ущемлённый орган для предотвращения его ускользания в брюшную полость при последующих манипуляциях в области грыжевых ворот и ликвидации ущемления. Разрез проводят непосредственно над грыжевым выпячиванием в соответствии с локализацией грыжи. Рассекают кожу, подкожную жировую клетчатку и, не выделяя полностью грыжевой мешок, рассекают его дно. Обычно при этом изливается желтоватого или тёмно-бурого цвета грыжевая вода. В связи с этим перед вскрытием грыжевого мешка необходимо изолировать рану марлевыми салфетками. Сразу же после вскрытия грыжевого мешка ассистент берёт ущемлённый орган (например, петлю тонкой кишки) и удерживает его в ране. После этого можно продолжить операцию и рассечь ущемляющее кольцо, то есть грыжевые ворота, ликвидируя тем самым ущемление. Это делают в наиболее безопасном направлении по отношению к окружающим органам и тканям. Освободить ущемлённый орган можно двумя способами. Рассечение апоневроза обычно начинают непосредственно со стороны грыжевых ворот (рис. 49-3).

Рис. 49-3. Рассечение ущемляющего кольца при паховой грыже.
Возможен другой вариант, при котором хирург рассекает апоневроз в противоположном направлении: от неизменённого апоневроза к Рубцовыми тканям ущемляющего кольца. В обоих случаях во избежание повреждения подлежащего органа рассечение апоневроза необходимо производить, подведя под него желобоватый зонд.
Освободив ущемлённую кишку, оценивают её жизнеспособность по следующим признакам:
- цвету - нормальная кишечная стенка имеет розовую окраску;
- наличию перистальтики;
- пульсации артерий брыжейки, вовлечённой в странгуляцию.
Ещё раз напомним о возможности ретроградного ущемления. В связи с этим, если в грыжевом мешке находятся две петли кишки или более, то необходимо извлечь, осмотреть и оценить жизнеспособность промежуточной петли, которая располагается в брюшной полости.
Если цвет кишечной петли не изменён, она перистальтирует и пульсация брыжеечных сосудов сохранена, её можно признать жизнеспособной и погрузить в брюшную полость. В сомнительных случаях в брыжейку вводят 100-150 мл 0,25% раствора новокаина и согревают ущемлённый участок в течение 10-15 мин салфетками, смоченными тёплым изотоническим раствором хлорида натрия. Если после этого отсутствует хотя бы один из перечисленных выше признаков и остаются сомнения в жизнеспособности кишки, то необходимо резекцировать её в пределах здоровых тканей через герниолапаротомный доступ.
Кроме ущемлённой петли необходимо удалить 30-40 см приводящего отдела кишки (выше странгуляции) и 15-20 см отводящего (ниже её). Чем длительнее ущемление, тем более обширной должна быть резекция. Это обусловлено тем, что при ущемлении приводящий отдел кишки, который находится выше препятствия, страдает в гораздо большей степени, чем отводящий. В связи с этим наложение кишечного анастомоза вблизи странгуляционной борозды связано с опасностью его несостоятельности и развития перитонита. Выполняя резекцию, необходимо помнить, что в ущемлённой кишечной петле, прежде всего, страдает слизистая оболочка и подслизистый слой, которые не видны со стороны серозной оболочки и о поражении которых можно судить лишь по косвенным признакам. В литературе описаны случаи изъязвления слизистой оболочки и перфорации язв тонкой кишки, подвергшейся ущемлению. Описано также рубцовое стенозирование тонкой кишки после ущемления, спаяние её с окружающими органами, что в последующем приводило к возникновению кишечной непроходимости.
Иногда сама по себе ущемлённая кишка вполне жизнеспособна, но имеет резко выраженные странгуляционные борозды, на месте которых может развиться локальный некроз. В подобной ситуации прибегают к циркулярному погружению зон странгуляции узловыми серозно-мышечными швами при обязательном контроле проходимости кишки. При глубоких изменениях в области странгуляционной борозды следует резецировать кишку.
При некрозе ущемлённого сальника его некротизированную часть удаляют, а проксимальную часть вправляют в брюшную полость. При ущемлении жирового подвеска нарушается питание соответствующего участка кишки. Поэтому, резецируя его, необходимо тщательно осмотреть прилежащую кишечную стенку и оценить её жизнеспособность.
Тактика хирурга при ущемлении других органов (фаллопиевой трубы, червеобразного отростка) определяется выраженностью морфологических изменений со стороны этих анатомических образований. Например, оперируя больного с некрозом сигмовидной ободочной кишки, приходится существенно расширять объём оперативного вмешательства и выполнять операцию Хартманна из дополнительного срединного лапаротомного доступа.
Погрузив в брюшную полость жизнеспособный или резецированный орган, подвергшийся ущемлению, полностью выделяют из окружающей клетчатки грыжевой мешок, перевязывают его у шейки и иссекают. Грыжевой мешок не иссекают при обширных грыжах, у лиц пожилого и старческого возраста с сопутствующими заболеваниями. В этих случаях его только перевязывают и пересекают у шейки, а внутреннюю поверхность смазывают спиртом для адгезии брюшинных листков.
Далее, в зависимости от разновидности грыжи, приступают к пластике грыжевых ворот. С этого момента операция принципиально не отличается от планового грыжесечения, за исключением того, что при ущемлённой грыже необходимо использовать более простые, малотравматичные способы герниопластики, которые не осложняют и не утяжеляют оперативное вмешательство. Разработаны ненатяжные методы герниопластики с использованием различных аллотрансплантатов. В условиях экстренной хирургии их применяют редко, обычно у больных с ущемлёнными грыжами, которые имеют большие грыжевые ворота (рецидивные паховые, пупочные, послеоперационные).
Первичную пластику брюшной стенки нельзя производить при флегмоне грыжевого мешка и перитоните (из-за тяжести состояния больного и опасности гнойных осложнений), больших вентральных грыжах, существовавших у больных многие годы (возможно развитие компартмент-синдрома и тяжёлой дыхательной недостаточности). При этом грыжевой мешок иссекают частично, пластику грыжевых ворот не выполняют, накладывают швы на брюшину и кожу.
Объём и последовательность выполнения оперативного вмешательства по поводу ущемлённой грыжи, приведшей к развитию острой кишечной непроходимости, определяют исходя из особенностей и тяжести этого патологического состояния. При необходимости расширения объёма хирургического вмешательства и эвакуации токсичного содержимого из приводящих отделов кишечника прибегают к выполнению срединной лапаротомии.
При ущемлённой грыже Литтре дивертикул Меккеля следует иссечь в любом случае, вне зависимости от того, восстановлена его жизнеспособность или нет. Необходимость удаления дивертикула вызвана тем, что этот рудимент лишен собственной брыжейки, исходит из свободного края тонкой кишки и плохо кровоснабжается. В связи с этим даже кратковременное его ущемление связано с опасностью некроза. Для удаления дивертикула используют лигатурно-кисетный способ, аналогичный аппендэктомии, или выполняют клиновидную резекцию кишки, включая основание дивертикула.
При флегмоне грыжевого мешка операцию проводят в два этапа. Сначала под наркозом проводят срединную лапаротомию. При этом осложнении ущемлённый орган настолько прочно спаян с грыжевыми воротами, что опасность его ускользания в брюшную полость практически отсутствует. В то же время гнойное воспаление в области грыжи создаёт опасность инфицирования брюшной полости, если операцию начать обычным способом (со вскрытия грыжевого мешка).
Произведя лапаротомию, подходят к ущемлённому органу изнутри. Если ущемлена кишка, то её мобилизуют в указанных выше пределах. Отсекают концы ущемлённой части кишки, подлежащей удалению, оставляя небольшие культи, которые ушивают наглухо. Между приводящим и отводящим отделами жизнеспособной кишки накладывают анастомоз однорядным внутриузелковым швом. Вопрос о способе завершения резекции толстой кишки решают индивидуально. Как правило, выполняют обструктивную резекцию с наложением колостомы.
После формирования межкишечного анастомоза накладывают кисетный шов на брюшину вокруг ущемлённого кольца (предварительно кишечные культи погружают под брюшину), отграничивая гнойник от брюшной полости. Далее ушивают лапаротомную рану и переходят ко второму этапу вмешательства непосредственно в области грыжевого выпячивания. Рассекают кожу, подкожную жировую клетчатку, вскрывают дно грыжевого мешка, надсекают грыжевые ворота ровно настолько, чтобы можно было извлечь и удалить ущемлённый орган, включая слепые концы кишки, оставленные вне брюшины. Удаляют некротизированный кишечник, дренируют и тампонируют полость гнойника. Пластику грыжевых ворот при этом не выполняют. Естественно, что отказ от пластики грыжевых ворот приводит к рецидиву грыжи, но всегда необходимо помнить, что первоочередная задача хирурга - сохранение жизни больного, а операцию по поводу рецидивной грыжи можно произвести позже в плановом порядке.
Указанную хирургическую тактику применяют почти во всех случаях флегмоны грыжевого мешка, за исключением гнойного воспаления ущемлённой пупочной грыжи, при котором применяют циркулярный сквозной способ грыжесечения.
А.А. Матюшенко, В.В. Андрияшкин, А.И. Кириенко
Читайте также:


