Реактивный полиартрит или ревматоидный полиартрит
Даже легко перенесенная инфекция мочеполового или желудочно-кишечного тракта может оставить тяжелый след в организме. В результате развития иммунного ответа на внедрение и размножение микроорганизмов, вызывающих воспалительные заболевания уретры или кишечника, в крови появляются комплексы антител. Они агрессивны по отношению к тканям сустава, что вызывает асептические воспалительные изменения. Возникает реактивный артрит – серьезное поражение крупных суставов, которое надолго резко ухудшает качество жизни молодых людей.

Причины, провоцирующие факторы и механизм развития
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Болезнь представляет собой острое воспаление крупных суставов с типичной клинической симптоматикой, возникающее после перенесенных инфекций. Микроорганизмы, вызывающие первичную реакцию иммунной системы, не способны проникать в сочленение. Они персистируют, а иногда только способствуют воспалению, поражают слизистую оболочку толстой кишки или нижних отделов мочеиспускательного тракта. Доказаны редкие случаи возникновения реактивных артритов после простуды. Риск возникновения реактивного полиартрита у мужчин — примерно 4% после каждого перенесенного инфекционного эпизода, а у женщин — до 1%.
Вызвать реакцию иммунной системы с формированием антигенных комплексов могут:
- бактерии – наиболее часто;
- простейшие;
- вирусы;
- очень редко – грибы.
Смешанных микст-артритов реактивной природы практически не бывает. Общее количество видов микробов, способных вызвать реактивное воспаление сустава, велико – более 200. Но наиболее часто болезнь формируется после перенесенной инфекции, вызванной следующими возбудителями:
- иерсинии;
- хламидии;
- трихомонады;
- микоплазмы;
- клебсиеллы;
- токсоплазмы;
- сальмонеллы.
Большинство возбудителей паразитирует в желудочно-кишечном или мочевыделительном тракте.

Воспалительный процесс в суставе – это вторичная реакция на формирование иммунных комплексов в организме, связанных с длительным персистированием микроба. Однако уже современной наукой в начале XXI века было доказано, что артрит чаще не бывает стерильным. Это означает, что не только иммунные комплексы вызывают повреждение синовиальной оболочки, но и сами микроорганизмы способны попадать в полость сустава. Это открытие наложило существенный отпечаток на лечебные мероприятия при патологии.
Типичные проявления
Клиническая картина обычно развивается спустя несколько недель после острого заболевания, вызванного одним из бактериальных возбудителей. Человек уже полностью выздоровел после инфекции, трудоспособность восстановилась. Однако существуют продромальные факторы, которые сохраняются на протяжении всего инкубационного периода реактивного полиартрита. Эти проявления не сильно влияют на активность больного, но создают повод для беспокойства в плане поражения суставов.
К продромальным признакам, которые остаются после острой инфекции относятся:
- небольшой субфебрилитет;
- вялость и раздражительность без объективных причин;
- периодические артралгии, но очень быстро проходящие;
- длительное сохранение специфического симптома перенесенной болезни – небольших выделений из половых путей, неустойчивого стула;
- изменения в анализах – немотивированный подъем СОЭ или активности острофазового белка.
Продромальные симптомы реактивного полиартрита неспецифические, они могут свидетельствовать не о начале процесса развития патологии в суставах, а лишь говорить об индивидуальных особенностях организма. Однако при сохранении подобных проявлений риск иммунного воспаления в синовиальной оболочке резко возрастает.
Типичные симптомы реактивного полиартрита включают изменения сразу в нескольких органах человека. Воспаление затрагивает суставы, что проявляется следующим образом:
- процесс возникает только в крупных суставах;
- строго с одной стороны – симметричность отсутствует;
- при полиартрите поражаются несколько групп суставов;
- боль всегда сильная, а ограничение функции – умеренное;
- нет деформации;
- очень редко воспаление касается больше 4 суставов одновременно.
Боль в суставе возникает остро, утром. Пациент просыпается, а встать с постели не может из-за резкого отека, боли и ограничения функции в пораженном суставе. Наиболее типично воспаление в следующих сочленениях:
- колено – более 70%;
- голеностоп;
- тазобедренный сустав;
- крестцово-подвздошный сегмент;
- суставы пальцев ноги.
Реже в процесс вовлекаются сочленения верхних конечностей, а шейный отдел позвоночника практически всегда интактен. Воспаление сопровождается умеренной лихорадкой, небольшим покраснением кожи над сочленением, общей слабостью и утомляемостью.
Помимо суставного синдрома, очень характерно поражение других частей опорно-двигательного аппарата и придатков кожных покровов. Ниже рассмотрены внесуставные типичные симптомы реактивного полиартрита.
- дактилит. Воспаление сухожилий проявляется их утолщением, что ведет к характерному виду пальцев рук;
- рецидив инфекционного процесса слизистых оболочек. Проявляется нарушением мочеиспускания, слезотечением или диареей;
- патология кожных покровов. Типично их утолщение в виде отдельных элементов в области ладонно-подошвенной зоны — кератодермия;
- разрушение ногтей. Возникает желтоватое окрашивание, а затем очаги шелушения и слоистости, захватывающие все зоны ногтевой пластинки;
- лимфаденопатия – увеличение лимфоузлов в подмышечной и паховой области.
Внесуставные проявления могут возникать не остро, но на фоне прогрессирования реактивного артрита появляются практически всегда.
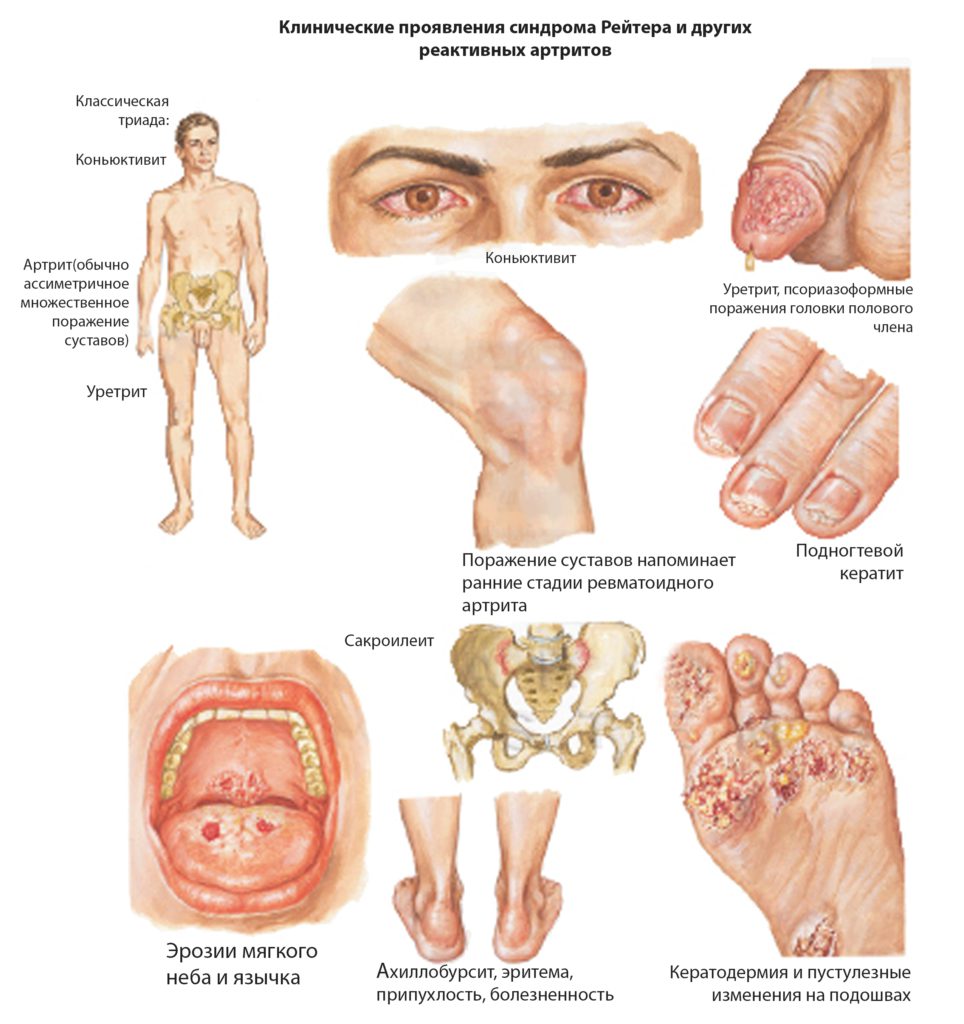
Синдром Рейтера
Один из типичных видов реактивного полиартрита – синдром Рейтера. Он возникает вследствие персистирования в мочеполовом тракте микроорганизмов – хламидий. Эта инфекция передается через половой контакт и распространена в человеческой популяции. Подвержены иммунно-воспалительному процессу в суставе люди, имеющие наследственную предрасположенность (ген HLA-B27) и страдающие поливалентной аллергией.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для синдрома Рейтера типичны следующие проявления:
- острое начало спустя 4 недели после инфицирования слизистых;
- конъюнктивит до суставного синдрома;
- воспалительные дизурические проявления;
- поражение крупных суставов – обычно коленных или тазобедренных;
- олигоартрит – более 2-3 сочленений в процесс не вовлекаются;
- грубые кератодермические очаги на подошвах стоп;
- болеют лица до 30 лет, имеющие много половых партнеров.
Изначальное воспаление в слизистых оболочках ввиду молодого возраста пациентов часто проходит незаметно. Небольшое слезотечение или рези при мочеиспускании списываются на простудные проявления, а необходимая диагностика и лечение хламидийной инфекции не проводится. Это создает благоприятные условия для появления иммунных комплексов, поражающих коленные или другие крупные суставы.
Болевой синдром при реактивном полиартрите Рейтера резко выражен. Сустав отечен, функция ограничена. Однако острые проявления нивелируются спустя 7-10 дней, и болезнь протекает хронически с периодическими обострениями.
Лабораторные тесты и клинические критерии
Основа выявления заболевания – сочетание типичной симптоматики с характерными изменениями в анализах. Кроме непосредственного наблюдения за пациентом требуются следующие виды обследований:
- анализ крови – при реактивном полиартрите резко повышены острофазовые показатели;
- полимеразно-цепная реакция на хламидии, иерсинии, как наиболее частых возбудителей;
- рентгенография сустава;
- КТ или МРТ сочленения, можно предварительно с ультразвуковым сканированием;
- УЗИ сердца.
Важная лабораторная особенность – очень высокие показатели реактивного воспаления при полностью отрицательном ревматоидном факторе. В неясных и сомнительных случаях необходима консультация ревматолога.
- предварительные указания в анамнезе на перенесенную инфекцию;
- признаки конъюнктивита, уретрита или кишечной инфекции за 1 месяц до появления воспаления в суставах;
- олигоартрит – не более 3-4 несимметричных сочленений вовлечены в болезненное состояние;
- наличие антигена к HLA-B27;
- лабораторные тесты с обязательным отсутствием ревматоидного фактора.
Для дифференциации с другими заболеваниями необходима расширенная ревматологическая панель, позволяющая отличить классический реактивный полиартрит от системной суставной патологии.
Реактивный полиартрит – симптомы и лечение
Лечебные мероприятия обязательны. При отсутствии должной терапии воспалительный процесс прогрессирует, что приводит к необратимой деформации и резкому ухудшению качества жизни человека. Общие принципы лечения включают:
- дезинтоксикацию;
- антибактериальную терапию;
- патогенетическое лечение;
- симптоматическую терапию;
- восстановление сустава физическими методами – ЛФК, массаж, физиопроцедуры.
Количество циркулируемых иммунных комплексов в крови зависит от объема жидкости, который получает больной. При хорошей работе мочевыделительного тракта объем питья практически не ограничен, так как эта рекомендация помогает справиться с нарастающей интоксикацией. В тяжелых случаях в стационарных условиях проводится внутривенная инфузионная терапия плазмозамещающими растворами.
Было доказано, что отнюдь не всегда сустав стерилен, поэтому антибактериальная терапия обязательна. Этот вид помощи входит во все международные рекомендации по лечению реактивного полиартрита. Однако выбор антибиотика и курс лечения неоднозначен, так как необходимо выявить микроорганизм, приведший к развитию реактивного воспаления.
Ниже в таблице рассмотрены основные виды антибиотиков, используемых при различных видах микроорганизмов.
| Антибиотик/микроорганизм | Иерсиния | Хламидия | Смешанные инфекции или возбудитель неизвестен |
| Азитромицин | Не применяется | 500 мг в стуки 5 дней | Только в сочетании с другими антибиотиками |
| Амоксициллин с клавулановой кислотой | 1000 мг 3 раза в сутки 10 дней в сочетании с другими антибиотиками | 1000 мг 3 раза в сутки | Не используется |
| Цефтриаксон | 4 грамма в сутки парентерально | 2 грамма в сутки 10 дней | 4-6 граммов в сутки в сочетании с аминогликозидами |
| Амикацин | Не применяется | Не применяется | 1.5 грамма в сутки вместе с другими антибиотиками для усиления эффекта |
| Ципрофлоксацин | 1000 мг в сутки внутрь 10 дней | Не применяется | Не применяется |
| Хлорамфеникол | До 3 граммов в сутки в три введения, очень токсичен | Не используется | Применятся только при отсутствии альтернативы до 3 граммов в сутки, курсом до до 14 дней |
Хламидии и даже микст-инфекции легче подвергаются влиянию антибактериальной терапии, чем иерсинии. В последнем случае еще находит применение один из токсичных антибиотиков 20 века – хлорамфеникол. Однако его пероральное, а тем более парентеральное введение осуществляется строго в стационарных условиях с наличием круглосуточного врачебного дежурного поста.
Терапия патогенетическими препаратами
Воспалительный процесс в суставе только антибиотиками остановить не удастся. Несмотря на активное влияние на возбудителя, антибактериальные средства не оказывают действие в отношении иммунного воспаления. Для этого используются гормональные препараты – глюкокортикостероиды и цитостатики. К первым относятся:
- Преднизолон;
- Дексаметазон;
- Триамцинолон;
- Целестон;
- Метилпреднизолон.
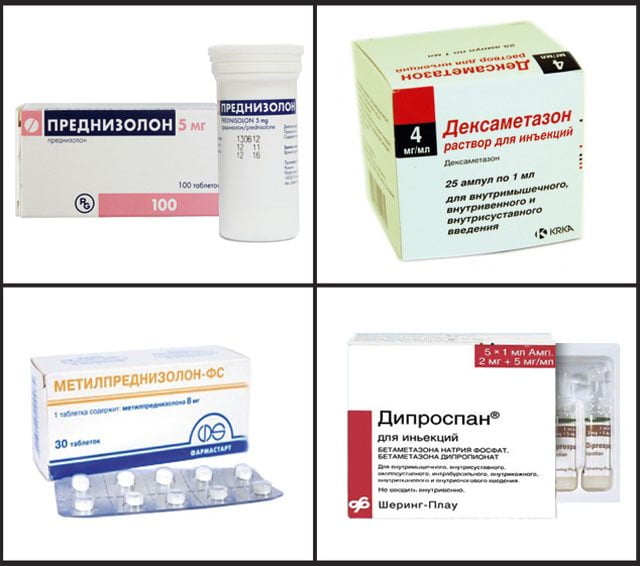
Обычно для быстрого снятия симптомов реактивного полиартрита они используются парентерально, чаще внутривенно. Затем назначаются внутрь с последующим медленным снижением дозы.
Цитостатики, из которых чаще всего используется Метотрексат или Циклофосфан, назначаются строго в стационаре из-за обилия побочных эффектов. Однако в сочетании с глюкокортикостероидами они дают больному облегчение от страданий уже в первые несколько дней. Дополнительно для уменьшения воспалительной активности и снижения болевой чувствительности применяются НПВС. Обычно назначаются лекарства средней эффективности – Лорноксикам, Ацеклофенак или Напроксен. Для защиты от прямого влияния препарата на слизистую желудка НПВС рекомендованы в свечах.
Профилактика и прогноз
Болезнь относится к тем заболеваниям, которых можно избежать. Иерсинии попадают в организм посредством фекально-орального пути, т. е. через грязные руки. Поэтому, активно следуя правилам личной гигиены и кулинарной обработки продуктов, можно постараться избежать заражения. Другие способы профилактики:
- исключение незащищенных половых контактов, особенно случайных;
- тщательная личная гигиена;
- активное лечение любых, даже малозначительных расстройств мочеиспускания или дефекации;
- исключение самолечения – при первых симптомах неблагополучия немедленно обращаться к врачу;
- присутствие на санитарно-просветительских лекциях для молодежи.
Если заражения избежать не удалось, что привело к появлению реактивного полиартрита, необходимо скорейшая диагностика и лечение под наблюдением ревматолога. Современный уровень медицинских знаний позволяет контролировать течение болезни, надежно защищая от последующих обострений патологии. Прогноз обычно благоприятный, он становится серьезным при длительной персистенции возбудителя и сниженной иммунологической защите. Однако реактивный полиартрит – это болезнь с доброкачественным течением, что в отличие от системных заболеваний позволяет надолго добиться стойкой ремиссии.
Из этой статьи вы узнаете: что происходит в организме при ревматоидном полиартрите, чем он отличается от ревматоидного и ревматического артрита. Причины появления заболевания, предрасполагающие факторы, классификация видов ревматоидного полиартрита. Характерные симптомы и осложнения заболевания, методы диагностики и лечения, прогноз на выздоровление.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Ревматоидным полиартритом называют хроническое системное заболевание соединительной ткани, приводящее к нарушению поверхности и разрушению нескольких суставов. Реже в процесс вовлекается только один крупный сустав (например, коленный), в этом случае устанавливают диагноз – ревматоидный артрит (единичное поражение).

Деформация кистей при ревматоидном полиартрите. Болезненные и тугоподвижные суставы мешают выполнять самые простые повседневные движения
Для ревматоидного полиартита характерно преимущественно симметричное поражение суставов.
Истинные причины заболевания до сих пор не установлены. При сочетании нескольких факторов (перенесенные инфекции, переохлаждение, интоксикация) иммунитет начинает вырабатывать клетки, которые принимают собственную ткань за чужеродную и атакуют ее, стремясь уничтожить. Итогом становится воспаление суставных оболочек (иногда стенок сосудов, плевры и перикарда), а затем деформация и разрушение сустава.
Заболевание опасно – из-за невыраженных симптомов в начале, сложностей с диагностикой и лечением (препараты вызывают большое количество побочных эффектов) оно постепенно прогрессирует и приводит к полному разрушению суставной поверхности, ограничению сгибательных и разгибательных функций (контрактур), подвывихов (выхода костей из гнезда), неподвижности и полной инвалидности. В особенно тяжелых случаях в процессе участвуют и внутренние органы, что сильно ухудшает прогноз, сокращая сроки жизни на 5–10 лет.
Вылечить заболевание полностью невозможно, на ранних этапах удается приостановить дальнейшее развитие и предотвратить нарушения подвижности. За помощью обращаются к ревматологу.

Нормальная кисть и S-образная деформация суставов кисти
Отличия ревматоидного артрита от ревматического
Ревматоидный полиартрит часто путают с ревматическим артритом (ревматизмом), но это разные патологии:
В 89–92% является результатом стрептококковой инфекции
Начинается остро, с повышения температуры до 39°С и воспаления крупных суставов
Прогрессирует постепенно (2–3 месяца)
Протекает с яркими симптомами, которые бесследно исчезают после лечения (или через 2–4 недели, если заболевание не лечить)
Симптомы смазанные, нарастают постепенно
Патология неизлечима и неизбежно приводит к деформации и разрушению мелких суставов (на фоне лечения)
В 90% сочетается с воспалением сердечной мышцы
В тяжелых случаях сочетается с поражением синовиальных тканей легких и сердца (перикардитом и плевритом), сосудов, периферических нервов
При исследованиях на ревматоидный фактор дает положительные результаты в 75%
Положительный результат в 15–20%
Лечение ревматоидного полиартрита антибиотиками не приносит результатов (а при ревматизме они эффективны).
Причины заболевания
Истинные причины развития ревматоидного полиартрита неизвестны, одинаковую популярность имеют теории развития хронического аутоиммунного воспаления под влиянием:
- вирусных инфекций (краснухи, гепатита В, вируса Эпштейна-Барр);
- генетической предрасположенности (наличие системных аутоиммунных процессов у ближайших родственников).
Факторы, способные подтолкнуть развитие патологии:
- нервное и физическое напряжение;
- гормональная перестройка (климакс, беременность) или нарушение (сахарный диабет);
- травмы суставов (в том числе в результате оперативного вмешательства);
- переохлаждение;
- аллергия;
- переутомление.
Факторы риска – пол (мужчины болеют в 3–4 раза реже женщин) и возраст (характерно начало заболевания в период от 40 до 50 лет).
Классификация
По клиническим признакам и вовлечению органов выделяют несколько типов ревматоидного артрита (РА):
- Моноартрит (с поражением 1 крупного сустава).
- Олигоартрит (2–3 крупных сустава).
- Полиартрит (от 4 до 5).
- Артрит/полиартрит с системными патологиями тканей и органов (артериитами, васкулитами, склеритами, синдромом Фелти, Стилла, кожными проявлениями).
- Заболевание с псевдосептическими проявлениями (лихорадкой, потерей веса).
- Ювенильные патологии (характерные для детей до 16 лет, с аллергией и вовлечением внутренних органов).
- Тяжелые формы, сочетающиеся с остеоартрозом, ревматизмом и другими заболеваниями.
Ревматоидный полиартрит может быть симметричным (вовлечены одинаковые суставы на обеих конечностях, например, лучезапястные кистей) или несимметричным (воспалены несколько суставов на левой ноге и правой руке).
Характерные симптомы
Выраженность симптомов зависит от стадии заболевания, выделяют:
- Раннюю (от 2 до 6 месяцев, протекает со стертыми проявлениями общей интоксикации – слабостью, потливостью, повышенной утомляемостью).
- Развернутую (до 2 лет, с выраженными признаками патологии – болями, отечностью, нарушениями подвижности суставов, сопутствующими поражениями внутренних органов).
- Позднюю (через 2 года после появления выраженных симптомов, к основной патологии присоединяются осложнения).

А) ранняя стадия ревматоидного артрита; В) развернутая стадия; С) поздняя стадия
По функциональным ограничениям, развивающимся из-за патологии, полиартрит делят на 4 класса, каждому соответствуют характерные нарушения двигательной активности:
- 1 класс – патология не влияет на двигательную активность, не ухудшает качество жизни;
- 2 класс – подвижность суставов несколько ограничена, но это не мешает выполнять повседневные нагрузки;
- 3 класс – двигательная активность сильно ограничена, трудно выполнять самые элементарные бытовые действия;
- 4 класс – полная неподвижность, больной неспособен даже к самообслуживанию.
При 4 классе функциональных изменений наступает инвалидность, улучшит состояние больного при ревматоидном полиартрите только хирургическое лечение.
Болевые ощущения в период ремиссии достаточно терпимые. В момент обострения их оценивают по десятибалльной шкале, принято выделять 3 сменяющие друг друга степени:
Первичными проявлениями являются:
- нарушения возможности двигаться, скованность (чаще сразу в нескольких суставах);
- боль (ноющая, слегка стихает днем);
- отечность сустава;
- увеличение местной температуры (без изменения цвета кожи);
- воспаление;
- признаки интоксикации (утомляемость, потливость, слабость, перепады температуры от 37 до 38°С, увеличение лимфоузлов, потеря веса);
- внесуставные проявления (кожный васкулит, образование ревматических узелков, мышечная атрофия).

Влияние ревматоидного полиартрита на различные органы и системы. Нажмите на фото для увеличения
На поздних стадиях к внесуставным (системным) симптомам заболевания могут присоединиться:
- перикардит (воспаление наружной оболочки сердца);
- плеврит (воспаление соединительнотканной оболочки легких);
- неврит (воспаление периферических нервов с потерей их чувствительности);
- амилоидоз (нарушение обмена веществ);
- пневмонит (заболевание легких).
Характерные симптомы поздних стадий патологии:
Возможные осложнения
Прогрессирующий ревматоидный артрит приводит к появлению:
- разных степеней остеопороза костных тканей, из-за чего их структура становится хрупкой, что приводит к переломам и разрушению суставов;
- неподвижности или анкилозу сустава из-за разрастания тканей (фиброзным изменениям хряща под влиянием воспалительного процесса);
- тяжелой почечной недостаточности из-за отложения нерастворимого белка (амилоида);
- замещения костного мозга фиброзной тканью и нарушениям кроветворения (недостатку гемоглобина, тромбоцитов и нейтрофилов);
- спленомегалии (увеличению размеров селезенки);
- осложнений длительной терапии глюкокортикостероидами.
Последствием ревматоидного артрита является серьезная деформация сустава, его неподвижность и инвалидность пациента. С присоединением системных нарушений прогноз становится все более неблагоприятным, у ревматоидного полиартрита появляются новые проявления, лечение не приносит результатов, сроки жизни сокращаются.
Диагностика
Диагностика ревматоидного артрита включает в себя список исследований, а также дифференцирование схожих патологий (по характерным признакам исключают болезнь Бехтерева, ревматический полиартрит, псориатическую артропатию, реактивный артрит, остеоартроз).
Методы клинического лабораторного диагностирования:
- Анализ на ревматоидный фактор (сокращенно РФ). Результаты могут быть серонегативными (15–20% случаев), если РФ в крови отрицательный, и серопозитивными (75–80% случаев), если РФ положительный.
- Биохимическое исследование на гаптоглобины, гамма-глобулины, фибриноген, сиаловые к-ты, С-реактивный белок (показатели превышают норму).
- Общие показатели крови (скорость оседания эритроцитов – увеличивается; количество гемоглобина, тромбоцитов, нейтрофилов – уменьшается).
- Анализ на антитела к пептиду цитруллину (наличие антител подтверждает патологию с точностью до 98%).
При рентгенологическом обследовании выделяют несколько стадий изменений:
- Ранние изменения – околосуставные признаки остеопороза в виде светлых или прозрачных участков кости.
- Умеренные – к остеопорозу на снимках добавляется сужение суставной щели, дефекты и неровности (узуры, выглядящие, как дыры в кости).
- Изменения характеризуются многочисленными признаками деструкции костной ткани (множественные узуры, остеопороз), появлением подвывихов и вывихов.
- Анкилоз – на рентгеновском снимке заметны признаки срастания костей, выражена деформация суставов.
Для подтверждения используют диагностические критерии, представляющие собой перечень характерных симптомов. При выявлении 4 симптомов из 7 диагноз считают установленным и достоверным.
При формулировке диагноза учитывают:
- тип патологии (полиартрит, моноартрит и т. д.);
- иммунологические характеристики (сероположительный, серонегативный);
- фазу активности процесса (ремиссия или обострение);
- степень обострения (минимальная, средняя, высокая);
- стадию рентгенологических изменений (раннюю, умеренную, выраженную, анкилоз);
- класс функциональной активности или ограничений (1, 2, 3, 4).
Методы лечения
Ревматоидный артрит и полиартрит невозможно вылечить полностью, хорошие шансы на устойчивую ремиссию (период бессимптомного течения) имеют пациенты, у которых патологию диагностировали на ранних стадиях.
В других случаях лечение сдерживает прогресс патологии, предотвращая развитие осложнений и полное обездвиживание суставов.
Для лечения ревматоидного полиартрита назначают:
- Базисную лекарственную терапию, стабилизирующую процессы в суставах и костях (Метотрексат, Сульфасалазин, Азатиоприн, Циклоспорин).
- Противовоспалительные нестероидные препараты (Мовалис, Диклофенак, Нимесулид, Индометацин).
- Глюкокортикоиды в комплексе для выраженного противовоспалительного эффекта (Преднизолон, Метилпреднизолон).
- Средства, сдерживающие активность веществ, провоцирующих воспаление соединительной ткани (Ремикейд, Энбрел).
Дополнительно используют противовоспалительные (Индовазин, Диклофенак), гормональные мази (Лоринден, Фторокорт, Гидрокортизон) и аппликации с лекарственными средствами (Димексид) на пораженные области.
Устойчивая ремиссия при адекватном назначении наступает через 1–2 года после появления выраженных признаков, но в большинстве случаев (85%) лечиться приходится долго и упорно.
Физиотерапевтические методы применяют на стадии ремиссии, они позволяют улучшить регенерацию (обновление) тканей и сосудов, восстановить кровоснабжение и подвижность сустава:
- Электрофорезом и фонофорезом усиливают проникновение лекарственных веществ сквозь кожу.
- Ультрафиолетовым облучением улучшают обмен веществ.
- Диатермией и дарсонвализацией стимулируют восстановление сустава.
- Озокеритовым прогреванием усиливают кровообращение и подвижность конечности.
Хирургическое лечение используют, если другие методики не приносят результата, процесс продолжает быстро прогрессировать и приводит к полному разрушению или неподвижности суставов.
Частичное удаление элементов оболочки сустава
Хирургическую реконструкцию (восстановление) суставных гнезд и поверхностей
Устраняют подвывихи и вывихи костей
Прогноз
Прогноз на выздоровление при ревматоидном артрите неблагоприятный. При правильно установленном диагнозе и назначенном лечении на ранних стадиях больным удается достичь устойчивой ремиссии (стадии без острых проявлений) примерно через 1 год после начала лечения.
Но это происходит редко (в 5–6% случаев), чаще патологию диагностируют в развернутой стадии с выраженными симптомами, которая часто рецидивирует и со временем приводит к полной инвалидности больного (через 5 лет – более 50%, через 15–20 лет – 80% пациентов).
Тяжелые формы с присоединением других заболеваний заканчиваются летальным исходом в 15–20% случаев, у остальных пациентов сроки жизни сокращаются на 5–10 лет.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Симптомы и лечение реактивного артрита у детей![]()
Локтевой сустав опух и горячий![]()
Деформирующий артроз лучезапястного сустава
Читайте также:





