Рентген легких при ревматоидном артрите
Ревматоидный артрит — аутоиммунное заболевание, которое характеризуется поражением соединительной ткани, входящей в структуру суставов. Патология хроническая, прогрессирующая.
Одной из классификаций заболевания, на основании которой подбирается тактика проводимого лечения, является выявление рентгенологической стадии ревматоидного артрита. На основании данных исследований можно судить о длительности и активности процесса.
- Классификация заболевания по рентгенологическим стадиям
- Первая стадия
- Вторая стадия
- Третья стадия
- Четвёртая стадия
- Эрозии костей при патологии
- Лечение и профилактика ревматоидного артрита
- Видео
Классификация заболевания по рентгенологическим стадиям
Патогенетическим механизмом развития ревматоидного артрита является аутоиммунная перекрёстная реакция. Антигенная структура гемолитического стрептококка, относящегося к группе В, по своему строению сходна с соединительной тканью организма человека. 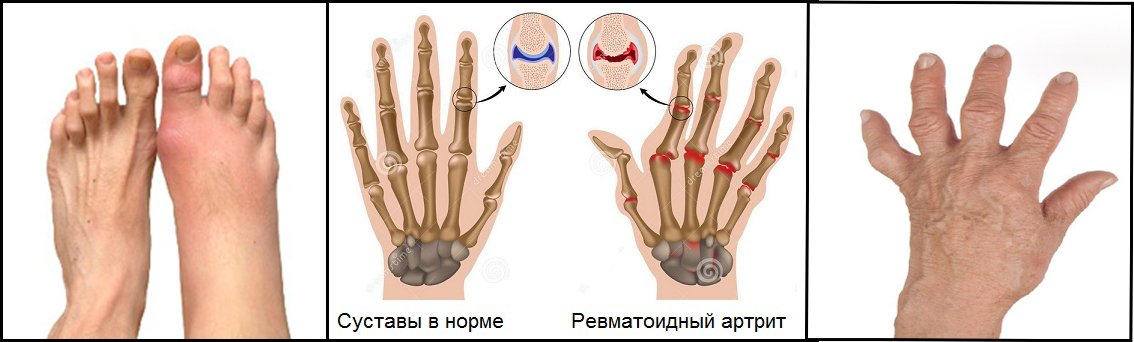
При инфицировании микроорганизмом (острый или хронический тонзиллит, пиелонефрит, кишечная патология) возможно повреждение выработанными антителами собственных тканей. В первую очередь страдают суставы. С каждой новой ревматической атакой область поражения расширяется и изменения становятся необратимыми и тяжёлыми.
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия характеризуется как самая лёгкая, изменения обратимы и излечимы. Клинически пациент жалуется на утреннюю скованность в движениях кистей, визуально отмечаются отеки в районе мелких суставов пальцев рук. Чаще признаки связывают с недавно перенесённой инфекционной патологией (ангиной, тонзиллитом, инфекцией мочевыводящих путей, стрептодермией и др.).
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
Клинически вторая стадия проявляется в виде сильной тугоподвижности рук в течение нескольких часов, преимущественно утром и к вечеру. Изменения более выражены, проявляются в виде отёчности и видимой деформации, манипулятивные движения кистей значительно затруднены (пациенту трудно вдеть пуговицу в петлю, нитку в иголку, завязать шнурки).
В области суставов пальпируется уплотнение, часто присоединяются кожные проявления в виде ревматоидных узелков, кожа над ними гиперемирована. Боли в ногах носят острый характер, ходьба затруднена, наблюдается хромота.
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
Клинически характеризуется полной неподвижностью мелких суставов. Патология распространяется на крупные: лучезапястные, локтевые, коленные, голеностопные, верхний плечевой пояс и даже межпозвоночные сочленения в редких случаях. Пациент испытывает затруднения при ходьбе вследствие выраженного болевого синдрома и тугоподвижности коленных суставов.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
Терминальная стадия ревматоидного процесса, которая необратимо инвалидизирует больного. Выполнение простейших бытовых действий невозможно из-за выраженного болевого синдрома и стойких контрактур суставов (неподвижность). У пациента атрофируются мышцы из-за отсутствия движений. Человек не может обслуживать себя самостоятельно (поесть, сходить в туалет) и требует регулярной помощи.
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Эрозии костей при патологии
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
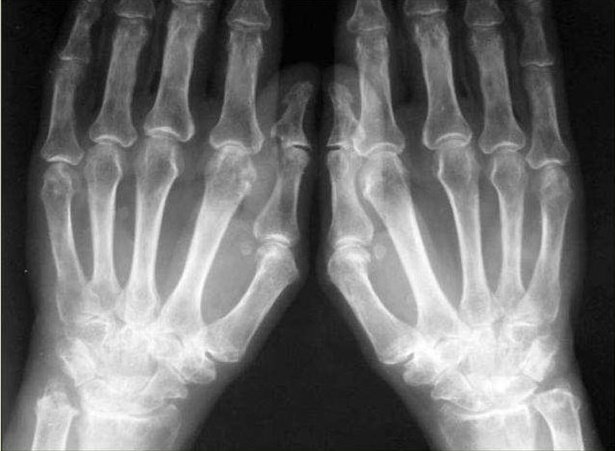
Единичные эрозии костей запястья
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Лечение и профилактика ревматоидного артрита
Лечением патологии занимается врач ревматолог. Лечение заболевания комплексное и многокомпонентное:
Профилактикой ревматоидного артрита является своевременное и правильное лечение инфекционных заболеваний и недопущения появления хронических очагов. На начальных стадиях (1-2) необходимо развивать мелкую моторику кистей, рук — это помогает избежать стойких изменений благодаря нормальной гемодинамике.
Таким пациентам рекомендовано начать вышивать, вязать, рисовать. Также требуется правильно питаться для профилактики дегенеративных патологий хрящевых и костных структур.
Ревматоидный артрит — серьёзная патология, которая на крайних стадиях развития приводит к инвалидизации пациента. Развиваться заболевание может как во взрослом, так и в детском возрасте. Прогрессирование приводит к ухудшению общего самочувствия и появлению стойких необратимых изменений в области суставов.
Видео
Вопрос о собственно ревматоидной патологии органов дыхания в течение многих лет был дискуссионным; определенные противоречия в этом отношении сохраняются и до настоящего времени.
РА могут быть присущи четыре основных типа патологических изменений легких — плеврит, интерстициальный пневмонит, ревматоидные узелки и особый вариант пневмокониоза (синдром Каплана).
Плеврит — самое частое ревматоидное поражение легких. Он может встретиться на разных этапах заболеваний (включая самые ранние). Наблюдается чаще у мужчин и обычно не имеет клинических симптомов, обнаруживают его при плановом рентгенологическом исследовании в виде характерного накопления жидкости в плевральных полостях или остаточных явлений — плевральных сращений. Боль при дыхании, укорочение перкуторного звука, ослабление дыхания, шум трения плевры, одновременное повышение температуры отмечаются сравнительно редко и ввиду малой выраженности часто остаются вне поля зрения.
Выпот может накапливаться очень быстро и обычно бывает небольшим и двусторонним, редко наблюдается значительный односторонний экссудат. Экссудат имеет кислую реакцию (рН менее 7,0), содержание белка от 30 до 70 г/л (чаще 30—35 г/л), лейкоцитов менее 5·10 9 /л с преобладанием лимфоцитов и иногда небольшой эозинофилией, содержание сахара менее 1,6—2,2 ммоль/л (30—40 мг%), активность ЛДГ выше, чем в сыворотке крови, при длительно существующем выпоте обнаруживают кристаллы холестерина.
По иммунологической характеристике ревматоидный плевральный экссудат во многом напоминает синовиальную жидкость из воспаленного сустава. В нем закономерно обнаруживают аналогичные иммунные комплексы; РФ в титре, равном титру в сыворотке или превосходящем его; снижение содержания компонентов комплемента, особенно С4; нейтрофилы, фагоцитировавшие иммунные комплексы, т. е. аналоги рагоцитов синовиальной жидкости.
Обращает внимание часто обнаруживаемый низкий уровень сахара (иногда ниже 1,5 ммоль/л!) как в синовиальном, так и в серозном (плевральном и перикардиальном) экссудатах при РА. Эта важная в дифференциально-диагностическом отношении особенность может отражать повышенное потребление глюкозы при ревматоидном воспалении либо нарушение ее активного транспорта через биологические барьеры, свойственные именно этому заболеванию.
Выраженность воспалительной реакции в плевральной полости по сравнению с полостью сустава гораздо ниже как по клеточной характеристике плеврального выпота (меньшее количество лейкоцитов и нейтрофилов), так и по клиническому течению, которое обычно оказывается латентным. Течение ревматоидных плевритов обычно благоприятное.
Как правило, они в течение нескольких месяцев подвергаются обратному развитию даже без специального лечения, хотя некоторые авторы считают целесообразным назначать кортикостероиды внутрь или внутриплеврально. Выраженный фиброз плевры с нарушением экскурсии легких, требующий хирургической декортикации, описан как очень редкое осложнение.
Плевральный выпот у больных РА может быть связан не только с ревматоидным плевритом. Нередко речь идет о транссудате у больных с недостаточностью кровообращения вследствие различных причин, в том числе и недиагностированного ревматоидного слипчивого перикардита. Следует помнить и о других типах плеврита — туберкулезном, метапневмоническом и т. д.
Бурный односторонний экссудативный плеврит у больного РА (особенно ослабленного, длительно получающего кортикостероиды) на фоне высокой температуры и ознобов очень подозрителен в плане эмпиемы, которая может развиться на фоне истинного ревматоидного плеврита. В подобных случаях весьма информативно исследование плеврального выпота — при транссудате низкий уровень белка и лейкоцитов, нормальное содержание сахара, ЛДГ и холестерина; при эмпиеме — лейкоцитоз выше 50—60·10 9 /л, положительные бактериологические данные и т. д.
Интерстициальный пневмонит (диффузный легочный фиброз, фиброзирующий альвеолит) относительно чаще встречается у больных РА с прогрессирующим суставным процессом и высоким титром РФ и другими признаками иммунологической активности (противоядерные антитела, криоглобулины, нарастание иммунных комплексов [CervantesPerez P. et al., 1980].
Общая частота данного синдрома при РА невелика—около 1,5%, что не раз вызывало сомнения в патогенетической основе такого сочетания. Однако результаты биопсии легочной ткани и анализа альвеолярного экссудата (инфильтрация нейтрофилами и эозинофилами, нарастание IgG), положительная динамика этих результатов после лечения преднизолоном и отмеченный выше параллелизм с уровнем РФ и другими иммунологическими показателями позволяют полагать, что связь данной патологии с ревматоидным процессом не случайна. Это мнение подкрепляется также нередким сочетанием интерстициального пневмонита с другими системными проявлениями РА и наибольшей частотой при синдроме Фелти.
В литературе имеется тенденция связать отдельные случаи интерстициального пневмонита с некоторыми антиревматическими средствами — препаратами золота, D-пеницилламином, метотрексатом, циклофосфамидом и даже бутадионом. Трактовка подобных наблюдений весьма сложна. Следует исходить из того, что интерстициальный пневмонит при РА заведомо чаще развивается вне связи с какой-либо терапией. Случаи, где такая связь предполагается, являются редким исключением.
Мы считаем, что у соответствующих больных речь идет об индивидуальной (по-видимому, иммунной) реакции на лекарственный препарат. Это мнение косвенно подтверждается тем, что все перечисленные лекарства способны вызывать спектр иммунных реакций, а также принципиальной обратимостью легочной патологии после отмены соответствующего препарата (в отличие от интерстициального пневмонита, развившегося при РА вне явной связи с экзогенным агентом).
Таким образом, рассматриваемый синдром имеет, по-видимому, различную патогенетическую основу: у одних больных он в большей степени отражает основной патологический процесс, у других — иммунную реакцию на лекарственные средства.
Ревматоидные узелки, которые могут иметь различную висцеральную локализацию, довольно редко обнаруживают в легких. Как правило, речь идет о случайной рентгенологической находке у мужчин, больных классическим РА с высоким содержанием в сыворотке крови РФ. Количество ревматоидных узелков в легких варьирует от одного до десятков, а размеры — от нескольких миллиметров до нескольких сантиметров. Их расположение чаще субплевральное, нередко в верхних отделах.
Как правило, они не сочетаются с такими свойственными РА легочными проявлениями, как диффузный фиброз легких и экссудативный плеврит. В редких случаях возможно разрушение узелка с кровохарканьем и образованием небольших каверн, а при плевральной локализации — возникновение пневмоторакса. У большинства больных ревматоидные узелки в легких подвергаются обратному развитию независимо от лечения.
В диагностически трудных ситуациях (появление узелков до симптомов артрита) показана биопсия, с помощью которой обнаруживают в подобных случаях гистологическую картину, типичную для ревматоидного узелка любой локализации, — центральный некроз, палисадоподобное расположение эпителиоидных клеток, инфильтрацию лимфоцитами и моноцитами и облитерирующий васкулит.
Синдром Каплана, впервые описанный в 1953 г. у шахтеров, по существу представляет собой разновидность описанного выше узловатого поражения легких. К особенностям его относят сочетание множественных и обычно крупных (более 1 см в диаметре) ревматоидных узелков в легких с пневмокониозом. Эти узелки часто распадаются с образованием полостей или кальцифицируются. Полагают, что обильно поступающие в легкие частицы пыли (угольной, асбестовой, кремниевой и др.) могут повреждать легочную ткань, что у больных РА способствует образованию в этих очагах ревматоидных узелков.
Среди шахтеров с пневмокониозом, заболевших РА, синдром Каплана встречается, по данным некоторых авторов, в 25% случаев. Как правило, это больные с высоким уровнем РФ в сыворотке крови и частым развитием подкожных узелков.
Нередко синдром Каплана предшествует клиническим проявлениям РА, а у ряда больных легочная патология остается изолированной и суставные симптомы вообще не развиваются. Однако и в этих случаях у большинства больных в сыворотке крови обнаруживают РФ.
Функция легких при синдроме Каплана нарушается незначительно.
Факторы риска относительно развития при РА именно легочных изменений широко обсуждаются в литературе. Правомерность самой постановки этого вопроса очевидна на примере синдрома Каплана, для возникновения которого бесспорным фактором риска (как и фактором патогенеза) является контакт с минеральной пылью. К другим важным факторам риска можно уверенно отнести мужской пол, наличие синдромов Фелти или Шегрена.
Для развития интерстициального пневмонита, по мнению многих авторов, серьезное предрасполагающее значение имеют курение, высокая воспалительная и иммунологическая активность ревматоидного процесса [Hyland R. et al., 1983], пожилой возраст и сопутствующие неспецифические легочные инфекции. Высказываются предположения о предрасполагающей роли HLADR4 и HLADR3, а также гетерозиготного носительства генов, ответственных за угнетение ингибиторов протеаз.
Мы уже отмечали, что в единичных случаях интерстициальный пневмонит может быть реакцией на длительно действующие антиревматоидные препараты — соли золота и D-пеницилламин, причем после отмены эгих лекарственных средств легочные изменения подвергаются обратному развитию. Аналогичные соображения высказывались также по поводу иммунодепрессантов — циклофосфамида, метотрексата и хлорбутина (но не азатиоприна), хотя в этих случаях нельзя полностью исключить активирование ими легочной инфекции.
При назначении D-пеницилламина описывались также острые облитерирующие бронхиолиты, в том числе с летальным исходом. Этот синдром, однако, очень редко наблюдается и у больных РА, не лечившихся данным препаратом; его действительная связь с заболеванием не вполне ясна (не исключается острая интеркуррентная вирусная инфекция). Облитерирующий бронхиолит характеризуется быстро прогрессирующей одышкой, сухим кашлем, диффузными влажными хрипами и свистящими хрипами на середине выдоха. Рентгенологическая картина может быть нормальной; функция легких резко ухудшается.
Следует также иметь в виду, что при назначении D-пеницилламина может развиться как синдром Гудпасчера с легочными инфильтратами, так и миастения, которая в случае поражения дыхательных мышц способна привести к дыхательной недостаточности и быстрому летальному исходу.
Однако, несмотря на все изложенное, истинное значение лекарственных препаратов как факторов риска легочных изменений при РА настолько невелико, что при выборе терапии эти соображения практически не учитываются.

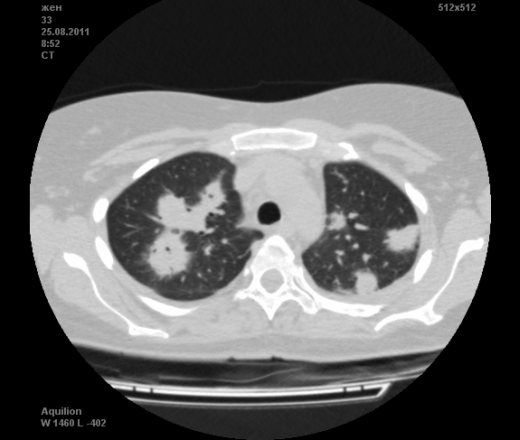
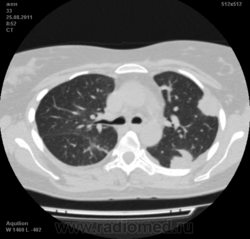
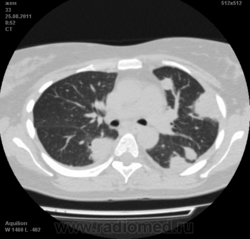
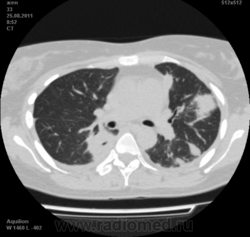
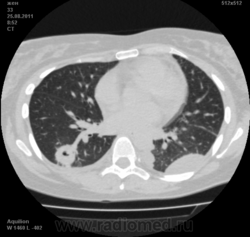
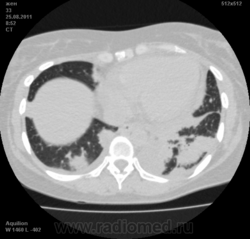
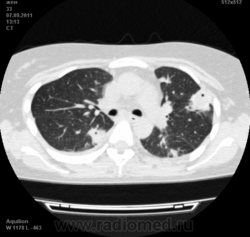
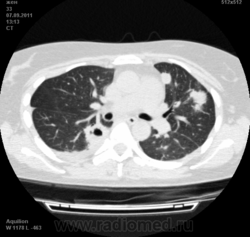
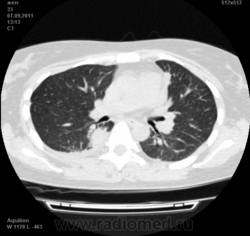
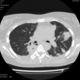
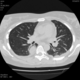
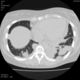
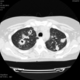
Пациентка Ж.1977 года рождения.
Дебют системного заболевания в 1988 году, когда впервые появились боли в мелких суставах кистей, скованность, лихорадка, похудение. При обследовании установлен диагноз РА.В настоящее время постоянно принимает метипред 8 мг/сут. Наследственность отягощена: у родного брата системное заболевание соединительной ткани, у матери ревмотоидный артрит, у родной тети по линии отца - СКВ.
На фоне адекватной п/воспалительной проводимой терапии: положительной динамики клинически нет. Сохраняется непродуктивный кашель, лихорадка до 38 гр. Цельсия.
Могут ли изменения в легких быть проявлением РА.



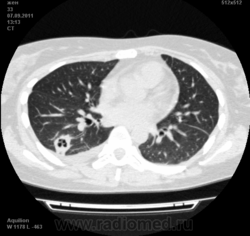




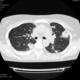


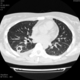
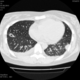
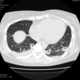
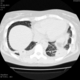
![]()
Да. Кавернизация гранулем, фиброз. Довольно характерно. Ожидать динамики через 2 недели. рановато, наверное.
Легочные узелки считаются только конкретные проявления легких РА, но поскольку это случай показывает, гистологии, тем не менее могут быть спутаны с другими процессами гранулематозный. Патогенеза и гистологии легочных узелков похож на подкожный узелок. Они редкое осложнение, при падении на рентген грудной клетки, менее 1%. Заболеваемость гораздо выше, используя высокое разрешение КТ (22-28%).
Как и в случае других внесуставных проявлений РА, легочные узелки возникают чаще у мужчин с высоким титром ревматоидного фактора, которые активного заболевания суставов. Там были доклады легких ревматоидных узелков женщинами и серонегативных пациентов. Курение может быть фактором риска для развития узелков.
Они, как правило, протекает бессимптомно, обнаружено случайно на рентген грудной клетки. Иногда они связаны с болью кашель, кровохарканье, и грудь. Узелок диапазонов размером от нескольких миллиметров до нескольких сантиметров (до 7 см). Множественные узелки встречаются чаще, чем одиночные узелка. Периферических верхней и средней зон легких чаще, чем нижних зонах, за исключением Caplans синдром (пневмокониоз с ревматоидных узелков).
Они могут увеличиваться в размерах или разрешаться самостоятельно
РЕВМАТОИДНЫЙ АРТРИТ
Системное заболевание соединительной ткани аутоиммунного генеза с преимущественным поражением суставов. Поражение легких встречается, по данным разных авторов, с частотой от 1 до 60%.
Этиология неизвестна.
Патогенез. Иммунопатологический процесс, возникающий в организме, связан с нарушениями в системе гуморального иммунитета. Патогенез поражения легких при ревматоидном артрите принципиально не отличается от патогенеза поражения сердца и суставов.
Патологическая анатомия. Гранулемы, выявляемые при ревматоидном артрите, имеют характерные черты ревматических узелков. Участок творожистого некроза в центре окружен слоем эпителиоидных клеток, лимфоцитов, плазматических клеток и фибробластов. Поражение микроциркуляторного русла легких (увеличение проницаемости стенок капилляров межальвеолярных перегородок, отек и инфильтрация их фибринозным экссудатом, лимфоцитами, эритроцитами) способствует пролиферации фибробластов, коллагеновых и ретикулиновых волокон. Межальвеолярные перегородки уплотняются, что ведет к облитерации капиллярного русла (фаза интерстициального фиброза). Специфические ревматоидные узелки нередко выявляются и в подплевральных отделах легких. Распад их иногда может приводить к возникновению пневмоторакса.
Клиническая картина и течение зависят от особенностей плевролегочных изменений. Выделяют три формы: поражение плевры (выпотной плеврит, гранулемы типа ревматических узелков), поражение легочной ткани по типу интерстициального пневмонита (фиброзирующего альвеолита), узелковое поражение легких в сочетании с силикозом (синдром Каплана). Поражение легких проявляется прогрессирующей одышкой, кашлем, болями в груди, повышением температуры тела, иногда отмечается кровохарканье. Течение хроническое.
Диагностика и дифференциальная диагностика. Аускультативная картина легких нехарактерна и зависит от особенностей поражения легких и плевры. Поражение легких по типу фиброзирующего альвеолита рентгенологически проявляется усилением легочного рисунка за счет интерстициального и сосудистого компонентов (на начальных этапах) и склерозированием интерстициальной стромы легких по мере прогрессирования заболевания. Кавернизация гранулем наблюдается редко. Очаговые изменения более характерны для синдрома Каплана. При этом выявляются округлые с четкими краями затенения раз личного 'диаметра (до 7 см), иногда с просветлением в центре, располагающиеся преимущественно субплеврально в верхних долях. Степень рестриктивных нарушений вентиляции и снижения диффузионной способности легких зависит от выраженности интерстициального фиброза. Дифференциальная диагностика поражений легких при ревматоидном артрите проводится с туберкулезом легких, инфаркт-пневмонией, идиопатическим фиброзирующим альвеолитом, легочной локализацией патологического процесса при других болезнях соединительной ткани.
![]()
![]()
скорее - грибковая пневмония на фоне иммуносупрессорной терапии
"самоуверенность дилетантов - предмет зависти профессионалов"
![]()
Соколина И.А., Абдураимов А.Б., Кутузов Т.А.
Кафедра лучевой диагностики и лучевой терапии
ГОУ ВПО Первый МГМУ им. И.М. Сеченова Минздравсоцразвития России.
г. Москва
Резюме: Неспецифическая интерстициальная пневмония является редким и благоприятным вариантом интерстициального поражения легких при ревматоидном артрите. Приводим клиническое наблюдение пациентки 59 лет, у которой интерстициальные изменения в легких развились в начале заболевания, одновременно с суставным синдромом при отсутствии клинических, функциональных и рентгенологических проявлений и были выявлены только с помощью компьютерной томографии.
Но на мой взгляд, Вашем случае - другое.
![]()
Поражения легких при ревматоидном артрите развиваются у 30-50 % больных. Чаще всего это плеврит, хронический интерстициальный пневмонит, ревматоидные узелки, реже - альвеолит и острый пневмонит.
Плеврит - наиболее частый вид поражения легких у больных ревматоидным артритом (на аутопсии выявляется в 40-70 % случаев). Сухой плеврит возникает значительно чаще экссудативного, однако в связи со стертой клинической картиной диагностируется реже, чем экссудативный, который обычно выявляется лишь у 2-8 % больных и только при активном течении ревматоидного артрита. Дифференциальный диагноз экссудативного плеврита проводится с туберкулезом, солидными опухолями, реже - с транссудатом при сердечной или почечной недостаточности. Помощь в верификации характера плеврита могут оказать результаты исследования экссудата (повышенное количество лимфоцитов и нейтрофилов в цитограмме, снижение содержания С3-компонента комплемента, высокая концентрация иммунных комплексов и ревматоидного фактора).
У части больных ревматоидным артритом развиваетсяхронический интерстициальный пневмонит, в основе которого лежит иммунокомплексное поражение сосудов легких (васкулит) с нарушением микроциркуляции. Морфологически в утолщенных межальвеолярных перегородках выявляются лимфоциты и плазматические клетки. Клинически интерстициальный пневмонит проявляется продуктивным кашлем, нарастающей одышкой при физической нагрузке, со временем возможно развитие дыхательной недостаточности. На рентгенограммах легких выявляются усиление легочного рисунка и признаки легочного фиброза, при функциональном исследовании - уменьшение легочных объемов и снижение диффузионной способности легких. При прогрессировании васкулита может развиваться легочная гипертензия, резко ухудшающая прогноз заболевания.
Ревматоидные узелки, наиболее частый внесуставной признак ревматоидного артрита, могут появляться и в легочной ткани, размеры их колеблются от нескольких миллиметров до нескольких сантиметров. Обычно ревматоидные узелки обнаруживаются случайно при плановой рентгенографии органов грудной клетки, при выполнении компьютерной томографии с высокой разрешающей способностью частота их выявления существенно увеличивается. У большинства больных ревматоидным артритом, ревматоидные узелки подвергаются обратному развитию независимо от лечения, реже фиброзируются, крайне редко - разрушаются с образованием каверн с последующим развитием осложнений (бронхоплевральной фистулы, пневмоторакса, абсцесса легкого). При обнаружении ревматоидных узелков необходимо проводить дифференциальный диагноз с инфекционными заболеваниями, а также первичными или метастатическими опухолями легких. Частным вариантом этого вида поражений легких является синдром Каплана (ревматоидный пневмокониоз - мелкие рассеянные очаги затенения легочного поля), асбестоз, силикоз и др.
Альвеолит у больных ревматоидным артритом - основная причина летальных исходов, связанных с поражением легких. Клиническая картина альвеолита очень похожа на проявления идиопатического фиброзирующего альвеолита (синдром Хаммена - Ричи): прогрессирующая одышка, крепитация в базальных отделах легких, гипоксемия, двусторонние интерстициальные или инфильтративные изменения на рентгенограммах легких. Наиболее адекватными методами диагностики являются исследование диффузионной способности легких, цитограммы жидкости бронхоальвеолярного лаважа и компьютерная томография легких.
В редких случаях при ревматоидном артрите встречаются альвеолярные геморрагии, амилоидоз легких, фиброз верхней доли легкого и снижение экскурсий грудной клетки при распространенном поражении костостернальных или костовертебральных сочленений.
Поражение сердечно-сосудистой системы является одной из причин повышенной летальности больных ревматоидным артритом, что было в последние годы убедительно показано в ряде проспективных исследований (продолжительность жизни больных ревматоидным артритом на 10-15 лет меньше, чем в популяции). При этом изменения со стороны сердца и сосудов могут быть обусловлены как существующим иммуновоспалительным процессом (в частности, развитие миокардита, выпотного перикардита, эндокардита, аортита и др.), так и проводимой терапией. Так, назначение НПВП, ингибирующих циклооксигеназу-2 (рофекоксиб и др.), приводит к подавлению синтеза простациклина и сдвигу существующего баланса в сторону гиперпродукции тромбоксана, что может быть одной из причин увеличения риска сосудистых катастроф (инфаркт миокарда, инсульт) у таких больных. Кроме того, развивающаяся дисфункция эндотелия и постоянный прием НПВП значительно увеличивают риск развития артериальной гипертензии, а также прогрессирования хронической сердечной недостаточности, особенно у пожилых пациентов.
![]()
Среди внесуставных проявлений РА встречаются поражения легких и плевры. Сюда относят плеврит, интерстициальный пневмонит/интерстициальный фиброз и ревматоидные узелки в легких. Возможно, что данные изменения в легких на КТ могут быть проявлением РА.
Скажите пожалуйста, у пациентки случайно нету таких симптомов: сыпь, увеличенные лимфоузлы, увеличена селезенка, в анализах лейкоциты больше 10,0*10 9 /л?? (Наличие лихорадки артралгий, похудания дают право заподозрить синдром Стилла.)
Medicus curat, natura sanat
![]()
Не встречал таких поражений при РА. Да и КТ не мой инструмент. Однако ж, думаю, более вероятно, что такие массивные фокусы, да ещё и с распадом – проявление самостоятельного лёгочного заболевания, чем редкой формы РА. Вот если бы только плеврит (он тут есть), да узелки и фиброз… Но, возможно, мы видим осложнение терапии иммунодепрессантами. Надо бы спросить ещё ревматологов.
![]()
Не было-бы "предистории", так и метастазы нельзя исключить.
Читайте также: