Рентген снимки переломов сустава
Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

- Признаки перелома на рентгеновском снимке
- Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
- Визуализация перелома костей черепа на рентгенограмме
- Как выглядят переломы верхних конечностей на рентгенограмме
- Рентгенография переломов нижних конечностей
- Переломы позвоночника на рентгенограммах
- Частота проведения рентгенологического обследования при переломах
- Нужно ли снимать гипс перед рентгенографией
- В каких еще случаях может понадобиться рентгенография костей
- Травматология – рентгенограммы 2 часть: Видео
Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.

Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.

При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.

Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса. 
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео

Получить описание и интерпретацию рентгенографических изображений можно у специалистов частных клиник.
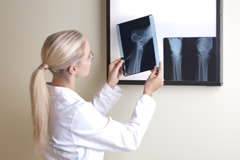
Уровень медицинского центра может влиять на стоимость рентгенографии тазобедренного сустава.

Стоимость описания и интерпретации рентгенографических изображений может зависеть от квалификации врача-рентгенолога.
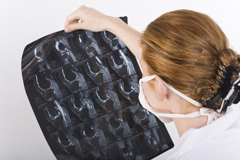
Компьютерная томография кости позволяет получать снимки суставов с разных ракурсов.
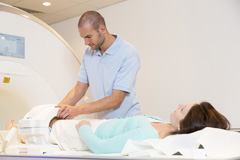
С помощью магнитно-резонансной томографии позвоночника можно сделать снимки повышенной четкости без использования рентгеновских лучей.
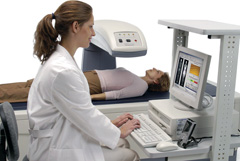
Рентгеноденситометрия направленна на определение минеральной плотности костной ткани.
Классический рентген широко используется в диагностических целях, это один из самых распространенных и точных методов обследования. Он совершенно незаменим при диагностике патологических процессов в суставах. Рентген суставов применяется как для установления характера патологии, так и для контроля над ходом лечения.
Особенности рентгена суставов: подготовка, проведение и что показывает
Рентген суставов часто назначается при подозрениях на травму – вывих, растяжение, перелом или трещину, разрыв связок или сухожилий. Но травма – не единственное показание для этого вида обследования. Рентген суставов позволяет выявить изменения в структуре тканей, обнаружить опухоли, кисты, воспаления и деформации, выявить артроз или артрит. Такие заболевания, как остеопороз и остеофит также чаще всего выявляются именно при помощи рентгенографии. Относительным противопоказанием к рентгену суставов является беременность, а также некоторые психические заболевания, не позволяющие человеку сохранять неподвижность во время обследования.
Никакой специальной подготовки рентген суставов не требует, для пациента это быстрый, простой и абсолютно безболезненный процесс. Больного помещают на специальный стол, паховую область прикрывают свинцовым фартуком для защиты от облучения. Детям также накладывают защиту на область щитовидной железы и глаз, а младенцев полностью прикрывают фартуком, оставляя открытой только исследуемую конечность. Затем врач делает снимок сустава, иногда – в нескольких проекциях. В это время следует соблюдать неподвижность, чтобы снимки получились четкими. Все обследование занимает несколько минут.
Если снимок был сделан правильно, то на нем будет очень хорошо видно состояние тканей. Залог успешного обследования – современный аппарат, опыт врача, который делает и расшифровывает снимок, а также правильное выполнение указаний врача самим пациентом. Если во время сеанса обследуемый не соблюдал требований рентгенолога и двигался, снимок будет испорчен. Иногда проблемой становится лишний вес – жировые клетки искажают рентгеновское излучение и снимок может получиться нечетким. Важен также верный выбор проекции – для некоторых травм и заболеваний лучше делать снимок в прямой проекции, для других – в боковой, возможно и комбинирование нескольких вариантов для получения наиболее полной картины.
Нередко в процессе терапии врач назначает рентген суставов очень часто, и многие пациенты начинают беспокоиться – а не повредит ли это здоровью? Как часто можно делать рентген суставов? На самом деле, вред от облучения при обследовании минимален. Особенно если врач использует аппарат последнего поколения. Доза излучения чрезвычайно мала и сопоставима с объемами естественного излучения от телевизора или полетов на самолете. Например, при рентгенографии коленного сустава эффективная доза облучения составляет 0,001 мЗт – примерно столько же мы получаем естественным образом за одни сутки.
Что показывает рентген сустава? Нет смысла пытаться понять это самостоятельно, поискав информацию в интернете. Для того чтобы научиться расшифровывать снимки и замечать патологии, врачи много лет учатся в университетах и всю жизнь совершенствуют свои знания. Именно поэтому так важно найти действительно хорошего и опытного врача-рентгенолога.
Этот сустав принимает на себя очень большую нагрузку – в сущности, это фундамент всего нашего тела. Потому и заболевания голеностопного сустава – не редкость. Рентген голеностопного сустава необходим при диагностике артрита и артроза, травм, воспалительных процессов в суставной сумке. Обычно для диагностики назначают рентгенографию сустава в трех проекциях. В наиболее сложных случаях врач может выдать направление на КТ для того, чтобы проверить состояние костей, или на МРТ для более точной оценки мягких тканей.
Рентген коленного сустава назначают при травмах – например, подозрении на перелом, разрыв мениска или вывих, а также для выявления артроза, артрита, остеопороза и других заболеваний. Этот вид исследования позволяет обследовать не только сам сустав, но и область малоберцовой, бедренной и большеберцовой костей.
Рентген тазобедренного сустава помогает диагностировать деформирующий артроз, артрит, асептический некроз головки бедра, перелом шейки бедра, новообразования, патологические изменения в костных тканях и различные травмы. Для того чтобы на снимке не было лишних затемнений из-за переполненного кишечника, перед рентгеном тазобедренного сустава можно сделать очищающую клизму или принять накануне обследования мягкое слабительное.
Травмы локтевого сустава случаются часто, особенно сильно рискуют спортсмены, например, теннисисты. Широко распространен и бурсит локтевого сустава – воспаление синовиальной сумки. Рентген локтевого сустава в травматологии назначают при подозрении на переломы плеча, лучевых костей и отростков локтевой кости, а также вывих костей предплечья.
Рентген плечевого сустава назначают при вывихах и переломах, плечелопаточном периартрите, новообразованиях, воспалительных процессах в окружающих сустав тканях, артрите, артрозе, некрозе плечевых головок, тендините и других заболеваниях. Помимо плечевого сустава на рентгеновском снимке этой области видны ключицы и лопатки, что позволяет также оценить состояние этих структур.
Как и любой сустав, височно-челюстной подвержен таким заболеваниям, как артрит, и метод рентгенографии позволяет обнаружить их. Рентген височно-челюстного сустава назначают также при воспалительных процессах и травмах.
Сегодня существует много различных методов обследования суставов, и рентген – один из самых информативных. Несмотря на то, что его начали использовать для диагностики еще в 19 веке, он не устарел. Современные аппараты имеют мало общего с оборудованием 20-летней давности – они безопасны и позволяют делать снимки очень хорошего качества. Рентгенография – один из самых быстрых и дешевых методов диагностики, и при этом его информативность трудно переоценить.
В сравнении с такими диагностическими методами, как МРТ и КТ, цена рентгена суставов невысока. Даже в хороших частных поликлиниках она редко превышает 3000 рублей, средняя же стоимость – около 2000 рублей. За небольшую дополнительную плату – примерно 400-500 рублей – результат обследования вам запишут на диск.
Рентген суставов можно сделать как в государственной поликлинике, так и в частном медцентре. Конечно, стоимость рентгенографии в платной поликлинике будет несколько выше, но у этого варианта есть целый ряд преимуществ – вам не придется сидеть в очереди или выкраивать время для проведения обследования из-за того, что рентген-кабинет работает в неудобные для вас часы. Кроме того, из-за недостатка финансирования в государственных больницах все еще используется устаревшая аппаратура, в то время как частные клиники нередко располагают более современным и безопасным оборудованием.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.
В статье рассмотрим, как проводится рентген лучезапястного сустава. Зачем нужно данное исследование?
Данный сустав выполняет очень важную роль в процессе движения рук, являясь одним из наиболее гибких сочленений в человеческом теле. Этот район представляет собой опорный связочный аппарат, который соединяет кости кисти с предплечьем и отвечает за движение, а кроме того, за моторику, вращение, разгибание и сгибание рук. Лучезапястный сустав составляет большое количество мелких костей, что его делает весьма эластичным, но подвергающимся при этом очень частым травмам и всевозможным заболеваниям. Любое нарушение в сочетании с повреждением данного участка верхних конечностей может негативно сказываться на общем состоянии пациента, ограничивая его активность.

Особенности рентгенографии
Рентген лучезапястного сустава служит на сегодняшний день наиболее информативным и наглядным диагностическим исследованием, помогающим выявлять различного рода повреждения, патологию развития, травму, воспалительный процесс, общее состояние хрящей и костей, мягких тканей нижнего района предплечья и запястья. Самыми распространенными болезнями рассматриваемой области верхней конечности служат артрит наряду с артрозом, тендинитом, некрозом, туннельным синдромом, травмами, остеохондропатией.
Подготовка к проведению
Когда пациент получает направление в рентгенкабинет, он может отправиться туда сразу же, так как какой-либо специальной подготовки к такому исследованию суставов не потребуется. Эффективность рентгена лучезапястного сустава зависит напрямую от правильности избранного угла лучевых проекций. На снимке должны обязательно быть видны косточки нижней части пострадавшей конечности пациента, то есть лучезапястный сустав с районами пальцевых элементов.
Стандартная проекция
Стандартной проекцией вообще является прямая, но при подобном исследовании зачастую невозможно рассмотреть мельчайшие повреждения. Руку пациента укладывают вниз ладонью, а локтевой сустав должен быть согнут. Очень важно добиваться плотного прилегания к имеющейся поверхности, а вместе с тем требуется и неподвижное положение ладони при выполнении рентгена. При косых проекциях направляемых лучей положение поврежденной кисти по отношению к поверхности обычно составляет сорок пять градусов. Чтобы этот уклон зафиксировать, под ладонь подкладывается специальная подушечка. Далее поговорим о процедуре проведения рентгена.

Проведение рентгена лучезапястного сустава в двух проекциях
Рентгенографию такого участка как лучезапястный сустав проводят, как правило, в двух проекциях. Непосредственно на самом снимке должна одновременно быть видна нижняя треть костей предплечья, элементы запястья, район лучезапястного сустава. Помимо этого изображение должно демонстрировать состояние отделов пястных костей, так как очень часто повреждение рассматриваемого участка путают с травмами запястья.
Рентген левого лучезапястного сустава обычно занимает около пяти минут, а дозировка излучения при этом очень мала, в связи с чем пациенту нечего опасаться. После завершения обследования больной получает сделанный снимок с описанием и направляется на прохождение консультации и дальнейшую терапию у соответствующего специалиста.
В рамках прохождения процедуры пациента могут уложить или посадить в зависимости от степени тяжести его состояния. Основным неудобством рентгенографии может стать невысокая температура помещения (обычно в таких кабинетах очень холодно). Трудность составляет и необходимость в осуществлении недолгой фиксации пострадавшего сустава. Ту часть тела пациента, которую нет необходимости исследовать лучами, закрывают фартуком из материала, содержащего свинец. Это дает возможность понизить лучевую нагрузку на человеческий организм до минимума.
Пациентов обычно просят задержать дыхание (что делается на доли минуты), это потребуется для получения наиболее точного изображения. Объект должен быть совершенно неподвижным. Когда доктору требуется получение снимка с двух проекций, специалист располагает поврежденный сустав больного под разными углами к столу и по отношению к направляемым лучам рентгена.
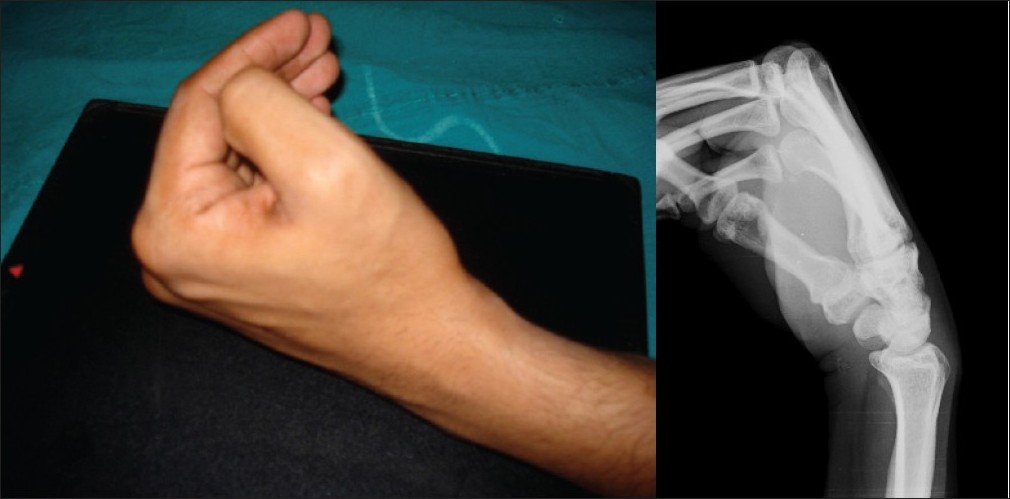
Анатомия лучезапястного сустава
Он выступает одним из составляющих кистевого элемента, который принимает непосредственное участие в двигательной активности кисти. Стоит заметить, что кистевой сустав выступает вовсе не анатомическим понятием, это, скорее, функциональная категория. Клиницистами этот участок тела называется самым сложно устроенным отделом верхних конечностей человека. Этим элементом обеспечивается подвижность рук во всех требуемых направлениях. Любые отклонения от нормы выявляет рентген.
Анатомия лучезапястного сустава состоит из ряда отдельных структур:
- Лучезапястный элемент, располагающийся между предплечьем и первым рядом запястных косточек.
- Среднезапястная структура, находящаяся между костями первого и второго ряда запястья.
- Межзапястный элемент, который лежит между отдельными запястными структурами.
- Запястная структура, расположенная между косточками второго ряда запястья и проксимальной головкой пястных костей.
Рентген перелома
Стоит сказать, что рентген при переломе лучезапястного сустава является весьма необходимым и важным методом диагностики. Такое исследование всегда поможет выявить разные виды травм, а также всевозможные посторонние тела, способные находиться в ткани вокруг перелома. Такая мера диагностирования позволяет определять, потребуется ли хирургическое вмешательство в отношении того или иного пациента. Однако рентген не может выявлять состояние пораженной ткани вокруг перелома, включая связки и мышцы.
При беременности
В том случае, если женщина беременна, эта методика не подходит для нее из-за воздействия радиации (хоть и малого). Врачи в таких случаях могут посоветовать рентген при переломе только в наиболее опасных случаях.
После получения травмы перед проведением процедуры пациентов попросят снимать любые украшения с металлическими вещами. Больной может не только сидеть или лежать, но и стоять в рамках выполнения данной диагностической методики. Как правило, положение тела напрямую зависит от характера полученной травмы.
Есть перелом или нет?
Выясним, какова норма рентгена лучезапястного сустава.
Как сообщают работники рентгеновских кабинетов, в норме негативное изображение, которое получается на рентгенограмме, выглядит следующим образом: более плотной ткани должен соответствовать более светлый участок изображения. Таким образом, когда отсутствуют какие-либо потемнения – это свидетельствует о том, что перелома в костях нет.
Преимущества рентгена перед остальными методиками
Функцией лучезапястного сустава выступает его предназначение в качестве связующего звена костей рук. Данный элемент отвечает за моторику кисти, поэтому его любое повреждение оказывается всегда очень сложной задачей, требующей незамедлительной помощи от медицинского персонала.
Насколько информативны рентген-снимки лучезапястного сустава?
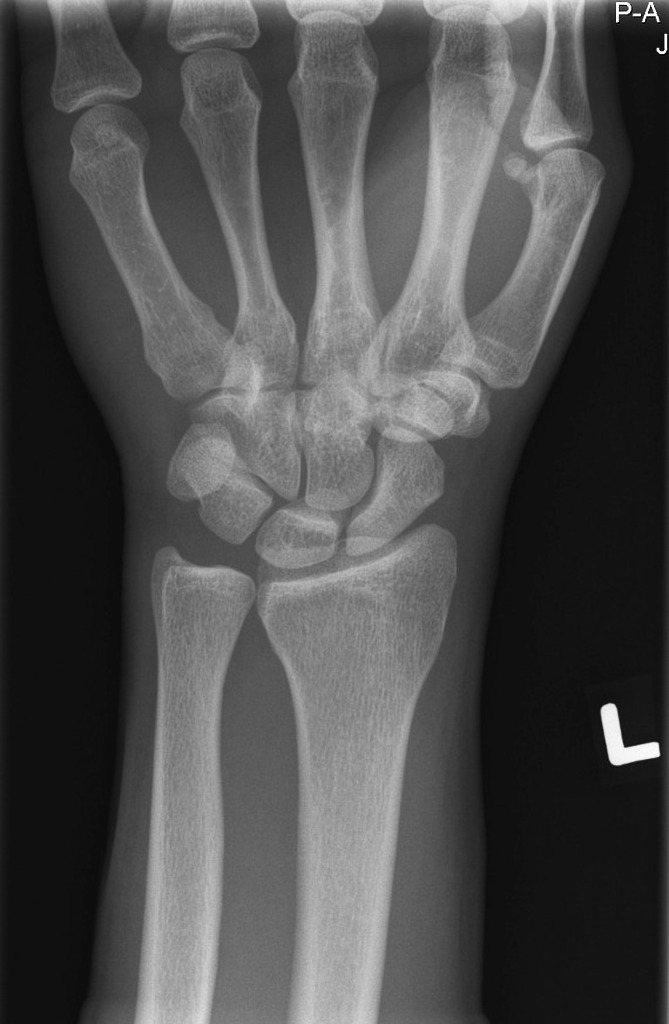
Основным предназначением рентгенографии, являющейся отдельным направлением диагностики, выступает подтверждение присутствия закрытого или открытого перелома, костной трещины, подвывиха и вывиха суставов, травмы связочного аппарата и тому подобное. Помимо вышеперечисленных функций у рентгена имеется несколько следующих преимуществ:
- Возможность определения места расположения костных обломков.
- Констатация благоприятного исхода переломов по завершении хирургического или консервативного лечения.
- Проведение диагностирования артрита, инфекционной и метаболической болезни костной ткани.
- Выявление костных и суставных нарушений на наиболее ранних стадиях.
- Возможность подтверждения профессиональной деформации и отклонения в развитии суставного либо костного аппарата из-за неправильного питания пациента.
Таким образом, рентген на сегодняшний день выступает доступным способом исследования костного каркаса человеческого организма в любом возрасте.
Фото рентгена лучезапястного сустава представлено в статье.
Показания к проведению рентгена
В том случае, если на лучезапястный сустав действовать механическим образом, с приложением давления и силы, то это может становиться причиной следующих нарушений в опорном и связочном аппарате:
- Получение серьезного вывиха.
- Появление раздробления.
- Наличие смещения.
- Получение сильного ушиба.
Без проведения необходимого исследования медикам бывает порой очень сложно определить характер патологии и прописать экстренную терапию. Но стоит также отметить, что кроме механической травмы причиной суставного заболевания могут быть:
- Фактор физиологического старения организма.
- Влияние несбалансированного рациона питания.
- Развитие гиподинамии.
- Неправильная физическая активность.
- Занятие тяжелой работой с чрезмерной мышечной нагрузкой и так далее.
Показания к выполнению рентгена для исследования лучезапястного сустава разделяют на две группы:
- При острой боли, определяемой пальпацией и наличием отеков, гематом и прочего.
- На фоне диагностики вследствие подтверждения подозрений, имеющих схожие с суставными патологиями симптомы.
Ни в коем случае нельзя проводить рентген лучезапястного сустава следующим категориям пациентов:
- Беременным, так как полученное излучение способно легко провоцировать патологии развития вынашиваемого плода.
- Женщинам при лактации, так как лучевое действие может приводить к резким гормональным скачкам и прекращению выработки материнского молока.
- Наличие крайне тяжелого состояния у больного, которое исключает проведение рентгена.
В случае наличия этих противопоказаний доктор принимает решение использовать смежное направление диагностирования, например, компьютерную томографию или МРТ.
Что означает рентген по закрытию ростковых зон лучезапястного сустава?
В рентгеновском изображении состояние ростковых зон костей характеризуют три показателя: высота ростковой зоны, характер ее контуров, а также ширина и однородность зон препаратного обызвествления. Высота ростковых зон — величина непостоянная, прогрессивно уменьшающаяся с возрастом. Возрастные нормативные показатели ее не установлены. Основным показателем нормы этого компонента ростковой зоны является равномерность высоты на всем протяжении.
Рентгенография или МРТ при травмах лучезапястного сустава?
Рентгенография считается очень быстрым, а вместе с тем доступным и достаточно точным методом диагностики. Такой способ дает возможность увидеть всю костную структуру, проанализировав ее состояние, обнаружив патологию и травму, смещение или нарушение.
Но в случаях, когда требуется оценивать состояние мягкой ткани, связок и мышц, врачи могут назначить и МРТ лучезапястного сустава. Такую процедуру стоит проводить на фоне подозрений на некоторые заболевания вроде туннельного синдрома, онкологических отклонений, аномалий развития кистей и так далее.
Как правило, доктор самостоятельно решает вопрос по поводу необходимости в той или иной методике диагностического исследования пациента с учетом характера заболевания, нарушения, особенностей организма больного, его возраста, состояния и других индивидуальных характеристик.
Мы рассмотрели, что собой представляет рентген лучезапястного сустава.
Читайте также:


