Рентгенологическая симптоматика заболевания костей и суставов
Методы исследования – рентгенография костей и суставов, КТ, МРТ, остеосцинтиграфия, сонография (подозрение на повреждение мягких тканей), радионуклидные методы (для определения плотности кости и наличия метастазов).
Рентгенография костей и суставов. Используются стандартные проекции (две взаимно перпендикулярные проекции), прицельные и тангенциальные (интересующий участок выводится в краеобразующий отдел) снимки.
Искусственное контрастирование – пневмоартрография, лимфография, ангиография.
Анализ рентгенограмм – общая оценка рентгенограммы, правильность соотношения костей в суставе, оценка формы, размеров и контуров костей, анализ структуры костей, оценка состояния окружающих мягких тканей.
Схема изучения рентгенограмм костей и суставов конечностей:
1. Общий осмотр рентгенограммы – определение методики исследования, определение проекции и вида съемки, оценка качества снимка, общая рентгенанатомическая ориентировка.
2. Детальное исследование изучаемой кости – положение кости среди соседних тканей и её соотношение с другими костями, величина, форма, контуры, структура.
3. Изучение сустава и суставных поверхностей костей – величина и форма суставных концов, их соотношение; величина и форма рентгеновской суставной щели, контуры и толщина замыкательных пластинок, состояние подхрящевого слоя костной ткани, костная структура эпифизов, ростковые зоны и ядра окостенения.
4. Изучение мягких тканей, окружающих кость – положение, объём, конфигурация, структура, состояние пери- и параартикулярных тканей.
Изменение формы костей по длине:
1. Удлинение – перелом с расхождение отломков по длине, усиление роста кости в длину.
2. Укорочение – перелом с захождением отломков по длине, оперативное вмешательство.
3. Деформация – угловая (перелом со смещением отломков под углом) и дугообразная (утрата механической прочности).
Изменение объёма кости:
1. Утолщение – раздражение надкостницы → периостальная реакция → образование нового костного вещества (рабочая гипертрофия, воспалительные процессы).
2. Вздутие – замещение костной ткани патологическим субстратом (увеличение объёма кости, уменьшение количества костного вещества). Бывает при гигантоклеточной опухоли, костных кистах и хондромах.
Изменения контуров кости. В норме контуры кости гладкие, чёткие, в местах прикрепления мышц связок и сухожилий шероховатые. Изменения контуров кости связаны с развитием периостозов. Периостозы (периостальные наслоения) – ответная реакция надкостницы на раздражение, по распространённости бывают местные, генерализованные и множественные. Периост, как и эндост, на рентгенограммах не выявляются. Мы видим его реакцию в достаточно поздней стадии, когда наступает оссификация периостальных наслоений. Характер периостита (воспалительные изменения) или периостоза (не воспалительные изменения) зависит от характера основного процесса, его клинического течения и длительности заболевания.
По форме различают:
1. Линейный (однослойный) периостит – представляет тонкую полоску костной ткани, располагающуюся под отделённой надкостницей на незначительном расстоянии от поверхности кости. Постепенно она утолщается до полного слияния с поверхностью кости и наступает деформация кости за счёт утолщения. Данный вид наслоений встречается при остром остеомиелите.
2. Многослойный (луковичный) периостит – возникает при периодически обостряющихся процессах (хронический остеомиелит, опухоль Юинга).
3. Бахромчатый периостит – при постоянно протекающем патологическом процессе. В местах разрывов надкостницы выявляются участки окостенения, контур нечёткий, смазанный, что создаёт картину бахромы.
4. Кружевной периостит – его рисунок обусловлен наличием множества периостальных и субпериостальных гумм, которые дают участки просветления на фоне плотных периостальных наслоений. Данный вид наслоений встречается при сифилитическом поражении костей.
5. Игольчатый периостит – периостальная реакция в виде игл (спикул) возникает по ходу регенерирующих сосудов от периоста к поверхности кости, когда появляются тонкие костные балки, воспринимаемые как иглы. Данный вид наслоений встречается при остеогенной саркоме.
6. По типу козырька – возникает при прорыве опухоли кости в мягкие ткани. Данный вид периостальной реакции встречается при остеогенной саркоме.
Периостальные реакции – гладкий и чёткий контур характерен для спокойного течения и стихания патологического процесса. Неровные, волнистые, бугристые контуры свидетельствуют о неравномерном, неодновременном развитии заболевания. Нечёткость, смазанность и перерыв контуров свидетельствуют о прогрессирующем течении патологического процесса.
Изменения структуры кости. Перестройка костной ткани бывает физиологической (функциональная, профессиональная и инволютивная) и патологической (разрушение – остеопороз, деструкция, атрофия; созидание – остеосклероз, периостоз).
Остеопороз – уменьшение количества костных структур в единице объёма, что рентгенологически проявляется в уменьшении плотности костной ткани. По характеру рисунка различают диффузный и пятнистый остеопороз. Диффузный остеопороз – дает равномерное снижение плотности костной ткани на значительном протяжении. Длительно существующий процесс сопровождается атрофией кости, что выражается в истончении кортикальных слоёв и расширении костномозгового канала. Подразделяют на системный и регионарный. Пятнистый остеопороз – проявляется в виде локальных (0.5-1 см) участков просветления костной ткани с нечёткими контурами. Возникает при остро протекающих процессах (при воспалении) или после травмы и последующей гипсовой иммобилизации конечности. Существует непродолжительное время. Если повреждающий фактор продолжает действовать, то он превращается в диффузный остеопороз. При восстановлении полноценной функции пятнистый остеопороз исчезает и структура костной ткани постепенно нормализуется.
Остеосклероз – процесс обратный остеопорозу; вид костной перестройки, при которой увеличивается количество костных структур в единице объёма. Соответственно увеличивается количество извести, сужаются сосуды. Корковый слой утолщается, костномозговой канал суживается вплоть до полного закрытия. Губчатая кость превращается в однородную костную массу.
1. Физиологический остеосклероз – это уплотнение костной ткани в зоне роста кости, в суставных впадинах, в местах концентрации основных силовых линий.
2. Остеосклероз при аномалиях скелета.
3. Патологический остеосклероз – защитная реакция костной ткани на патологические процессы воспалительного характера, травмы и др.
Рентгенологически остеосклероз проявляет себя утолщением коркового слоя изнутри, контур становится неровным и волнистым, костномозговой канал суживается (иногда закрывается полностью), появляется мелкопетлистая или грубо-трабекулярная структура губчатого костного вещества, вплоть до полного исчезновения нормального костного рисунка.
Остеонекроз – омертвение участка кости вследствие нарушения питания. Минеральный состав кости не изменяется, а уменьшается количество жидких элементов.
Остеонекроз подразделяют на:
1. Септический – встречается при воспалительных процессах в виде разнообразных секвестров.
2. Асептический – при травмах, дегенеративно-дистрофических процессах, тромбозах и эмболиях.
Рентгенологические признаки – повышенная интенсивность тени поражённого участка, на границе этого участка с нормальной костной тканью имеется перерыв костных балок с наличием зоны остеолиза в виде просветления. Затем происходит восстановление нормальной костной структуры, однако во многих случаях наступает деформация поражённого участка кости.
Остеолиз – полное рассасывание кости без её замещения с образованием на месте исчезнувшей кости фиброзной ткани. Процесс встречается при нейротрофических заболеваниях, болезни Рейно, в редких случаях при травмах.
Типы локальных структурных изменений костной ткани:
1. Литический тип – очаг патологических изменений костной ткани без какой-либо костной структуры – участок просветления. Литический тип характерен для очагов деструкции при гематогенном остеомиелите, гигантоклеточной опухоли, остеогенной саркоме, метастазах и др.
2. Бластический тип – это участок уплощённой костной структуры, однородно или не однородно плотный. Характерно для остеогенной саркомы, хронического остеомиелита.
3. Смешанный тип – комбинируются участки литического (очаги просветления) и участки бластического типов. Характерно для остеогенной саркомы, хронического остеомиелита.
4. Ячеисто-трабекулярный тип – не полностью разрушается костная структура, остаются отдельные костные балки. Последние воспринимаются как трабекулы, а участки просветления между ними – как ячейки. Характерно для гигантоклеточной опухоли, определённых вариантов хондром, едином очаге миеломной болезни, некоторых метастазов.
Изменения в суставе в рентгеновском изображении:
1. Состояние суставной щели. Суставная щель на снимке – это расстояние между костными суставными поверхностями (субхондральными пластинками). В норме суставная щель – параллельная полоса просветления разной величины в зависимости от того, какой сустав снят; чаще всего она составляет 1-5 мм. При патологических процессах происходит разрушение суставного хряща, суставная щель сужается (артриты и артрозы). Расширение суставной щели наблюдается при дефектах суставных концов (травма или воспаление), их деформациях (асептический некроз). Суставная щель может исчезнуть и наступит костный анкилоз, который определяется по переходу костных балок с одной суставной поверхности на другую.
2. Состояние субхондральных пластинок. В норме субхондральные пластинки чёткие и ровные, поверхности их конгруэнтны. Субхондральные пластинки могут быть неровными (деформирующий артроз, артрит) и нечёткими (воспалительные процессы). Также может быть наличие или отсутствие краевых костных разрастаний (артрозы).
3. Деформация и структура суставных поверхностей. Структура костной ткани суставных поверхностей может иметь литические или бластические очаги деструкции, склероз, пороз костной ткани. Далеко зашедшие патологические процессы приводят к деформациям суставных концов в целом (варусной и вальгусной, грибовидной и др.).
4. Нарушение нормальных соотношений в суставе. Нормальные соотношения в суставе характеризуются термином конгруэнтности. Вывих – полное смещение суставных концов. Подвывих – неполное смещение суставных концов, суставная щель имеет вид клина.
5. Состояние окружающих мягких тканей. При воспалительных процессах изменения в мягких тканях можно выявить на рентгенограммах в течение первой недели. Это может выражаться в увеличении их объёма и изменении структуры (стёртости контуров мышц, сухожилий и других образований). После тяжёлых травм в мягких тканях возможно образование оссификатов, имеющих структуру губчатой костной ткани и чёткий контур.
6. Дополнительные тени в проекции сустава. В проекции сустава возможно выявление дополнительных теней, как биологического (кость, хрящ) происхождения, так и инородных тел (дробь, стекло и др.). При динамическом наблюдении они могут менять своё положение.
Основным и наиболее часто встречаемым симптомом в таких случаях является сужение суставной щели или полное ее отсутствие, что свидетельствует о гибели суставных хрящей. Сужение суставной щели может быть равномерным (на всем своем протяжении) и неравномерным — тогда говорят о деформации суставной щели, в основе которой находятся ограниченные нарушения целостности хрящей.
Полное отсутствие суставной щели с переходом костных балок одной кости на другую называется анкилозом. Анкилоз может быть полный и неполный (частичный)— при сохранении суставной щели на ограниченных участках. Может иметь место врожденное отсутствие сустава (суставной щели)— тогда говорят о конкресценции, которая имеет типичную локализацию — мелкие суставы конечностей, позвонки.
Изменение замыкательных (субхондральных) пластинок. Оно может проявляться в виде усиления интенсивности ее тени, что свидетельствует об уплотнении при артрозах, остеохондрозах позвонков), или наоборот, в виде истончения, прорыва или полного отсутствия, что является результатом рассасывания, нарушения целостности или расплавления за счет деструктивного процесса (туберкулез суставов, гнойные артриты и т. д.).
Деструкции суставных отделов костей. Под этим симптомом подразумевается наличие разрушения костей, находящихся в пределах суставной капсулы и вблизи ее вне сустава или под замыкательной пластинкой.
Очаги деструкции проявляются в виде участков просветления при целостности замыкающих пластинок, тогда форма сустава сохраняется; при их разрушении в области суставной головки и суставной поверхности будут определяться различной формы и величины дефекты, обусловливающие нарушения нормальной формы сустава.
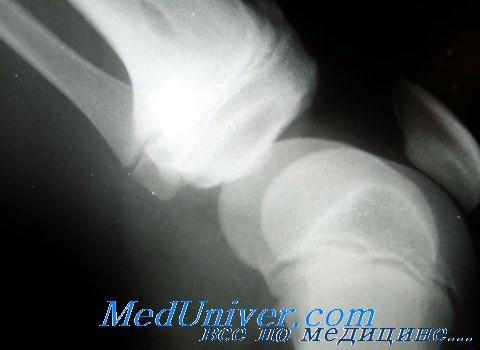
Деформация суставных отделов костей. Обезображивание суставных концов и суставных поверхностей, как правило, основной симптом при артрозах. Деформация бывает следующая: в виде уплощения как головки, так и суставной впадины; углубления суставной впадины; губовидных разрастаний по краям суставной головки и противолежащей поверхности суставной впадины; в виде удлинений замыкающих пластинок в горизонтальном направлении (при остеохондрозах позвонков) и др. Наблюдаются деформации суставных краев костей в виде заострений треугольной, а также клювовидной формы.
Последние являются типичными для деформирующего спондилеза, в основе которого лежит обызвествление продольных связок у места прикрепления к краям позвонков в области замыкательных пластинок.
Высшей степенью деформации суставных отделов костей является нарушение нормальных соотношений в суставе, что лежит в основе целой нозологической единицы — вывихов. Последние принято подразделять на полные и неполные, а также на травматические и патологические. Рентгенологическая диагностика вывихов основывается на типичных признаках: если головка кости располагается полностью вне сустава — это полный вывих, если частично — то неполный.
При патологическом вывихе также выявляются изменения в виде деструкции или деформации головки или суставной впадины, предшествовавшие вывиху.
Значительно реже встречаются симптомы, связанные с уплотнением, обызвествлением мягкотканных компонентов, составляющих сустав: обызвествление капсулы, хрящей, связок и сухожилий, а также внутрисуставные образования (внутрисуставные мыши) и симптом расширения суставной щели.
Первоначальная задача: по рентгенограмме нужно выяснить, какой процесс в кости: остеопоротический, остеосклеротический, деструктивный, неопластический (доброкачественный, злокачественный) или деструктивный иного происхождения. Нужно учитывать область поражения кости: эпифизы, метафизы или диафиз, если процесс в длинных трубчатых костях. Тщательный анализ рентгеносемиотики по скиалогическим свойствам во взаимосвязи с клиническими и данными других методов исследования больных в сопоставлении с динамикой процесса является основой дифференциальной диагностики заболеваний костной системы.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Рентгенодиагностика заболеваний костей и суставов. Том 1. (Рейнберг С.А.)
ОГЛАВЛЕНИЕ
Костная ткань отличается рядом весьма своеобразных качеств, резко выделяющих ее среди всех других тканей и систем человеческого организма и ставящих ее на обособленное место. Основной и главной особенностью костной ткани является ее богатство минеральными солями.
Читать далее →
Взаимоотношения между созидающим и разрушающим фактором, Между прибылью и убылью кости, качественная и количественная сторона созидания и разрушения в самых разнообразных комбинациях определяют Каждую отдельную болезнь в ее рентгенологическом изображении. Читать далее →
Остеопоэз, остеогенез, костетворение, костеобразование, т. е. процесс освоения минеральных солей соединительнотканной основой костной системы, — это главное, специфическое и притом наиболее сложное проявление жизнедеятельности костной ткани. Несмотря на углубленное изучение процесса костной продукции, т. е. механизмов созидания и разрушения костной ткани, к сожалению, еще очень многое здесь остается невыясненным, непонятным. Читать далее →
Основной местный механизм, ведущий к разрушению кости, заключается в деятельности особых клеток — остеокластов.
Остеокласты — это крупные соединительнотканные элементы, обыкновенно группирующиеся вместе в виде синцитиальных скоплений; клетки имеют несколько уплощенную округлую или вытянутую в длину форму, по-видимому, лишены оболочек и снабжены простыми или разветвляющимися отростками. Читать далее →
Витамин D выполняет в отношении интересующего нас солевого обмена скелета две хорошо изученные функции. Во-первых, он способствует поглощению кальция из пищевых масс в стенке тонкой кишки, содействуя этим самым поступлению соли в циркулирующую кровь.
Кальциевый обмен находится также под контролем секрета около-щитовидных узлов. Если витамин D способствует поглощению кальциевых солей костной тканью, то гормон околощитовидных узлов действует на высвобождение, на мобилизацию кальция из костных депо. Читать далее →
Этот фермент, обнаруживаемый на местах усиленной нормальной и патологической продукции костной ткани, обладает важным свойством. Фосфатаза расщепляет фосфорные соединения крови, высвобождая такие ионы фосфора (РО 4 ), которые способны образовать химические соединения с кальцием. Читать далее →
В организм кальций вводится через пищу. Ежедневная потребность взрослого человека исчисляется приблизительно в 0,7 г кальция. Ребенок, поскольку у него происходит рост и развитие скелета, нуждается в несколько большем количестве известкового „строительного” материала. Известно, что одним из наиболее частых дефицитов в пище у человека является именно хорошо усваиваемый кальций.
Читать далее →
Естественным условием для поддержания нормальной жизнедеятельности кости служит правильное кровообращение и кровоснабжение — артериальное и венозное. Как и всякая другая высокоразвитая и дифференцированная ткань, костная ткань нуждается для обеспечения местного обмена веществ вообще и минерального в особенности, для сохранения структурного анатомо-физиологического постоянства в урегулированном местном кровоснабжении. Читать далее →
Остеопороз и атрофия кости.
В 1900 г., еще на заре развития рентгенологии, гамбургский хирург Зудек (Sudeck) впервые обратил внимание на то, что при некоторых воспалительных заболеваниях костей и суставов на рентгенограмме может быть обнаружена какая-то особая прозрачность костного рисунка. Читать далее →
Диагностика травматических повреждений костей и суставов является одной из самых важных практических задач всей рентгенологии с первых же дней ее. Несмотря на непрерывное снижение травматизма в СССР, в работе рентгенологического отделения объединенного больничного учреждения травма играет большую роль — все еще значительный процент рентгенологических исследований опорно-двигательного аппарата выпадает на долю травматических повреждений. Читать далее →
Второй основной рентгенологический симптом перелома, а именно смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Строго говоря, перелом кости может стать рентгенологически определяемым только в том случае, когда налицо смещение — хотя бы самое ничтожное, в пределах долей миллиметра.
Читать далее →
Уже этих сведений достаточно для того, чтобы вывести несколько важных заключений относительно техники рентгенологического исследования переломов. Вообще напомним самое элементарное правило рентгенодиагностики: при рентгенологическом исследовании костей и суставов принципиально не следует ограничиваться одним снимком, произведенным в одной только проекции. Без двух рентгенограмм во взаимно перпендикулярных плоскостях серьезной рентгенодиагностики переломов вообще не существует. Даже двух снимков в некоторых случаях, например при травме таранной и пяточной костей или лучезапястной области, может оказаться недостаточно. Читать далее →
Линия перелома и смещение отломков — это настолько характерные рентгенологические симптомы, что общая дифференциальная рентгенодиагностика перелома лишь в исключительных случаях представляет трудности. Все же различные нормальные и патологические теневые изображения иногда могут симулировать линию перелома, трещину или костный отломок. Источником ошибочного заключения прежде всего могут служить эпифизарные линии.
Читать далее →
Анатомо-физиологическая рентгенологическая и клиническая картина переломов костей имеет свои возрастные особенности. Начиная с возраста 40—50 лет кости прогрессивно теряют свою упругость, становятся более хрупкими и легче ломаются при действии менее значительной травмы. Переломы у старых людей определяются на рентгенограммах в виде сложных линий перелома со множеством осколков, обычно продольных с заостренными концами. Читать далее →
Большое значение имеет также рентгенодиагностика травматического эпифизеолиза. Частота полного эпифизеолиза преувеличена. Нарушение целости кости на месте росткового, или эпифизарного хряща, т. е. отделение эпифиза от метафиза на всем протяжении, происходит в чистом виде сравнительно редко.
Читать далее →
Как протекает в рентгенологическом изображении процесс заживления переломов? Как известно, репаративный процесс осуществляется при помощи так называемой мозоли. Эта мозоль исходит из эндоста, самого костного вещества и периоста (эндостальная, интермедиарная и периостальная мозоль). Главная, резко преобладающая роль при заживлении, как этому научили в особенности рентгенологические наблюдения, выпадает на долю периостальной мозоли.
Читать далее →
Генез артритов многообразен, клинические проявления каждого из них во многом схожи, но некоторые заболевания имеют особые черты, требующие особого подхода при выборе метода лучевой и инструментальной диагностики.
При артритах в воспалительный процесс чаще вовлекаются все их анатомические структуры, однако одни раньше, другие позже, одни больше, другие меньше. Лучевая и инструментальная диагностика также обладают разными диагностическими возможностями. Вот почему их применение должно соответствовать характеру патологического процесса, локализации выраженности, периоду течения болезни, особенностям клинических проявлений.
В диагностике воспалительных поражений суставов должен применяться весь имеющийся у врача арсенал средств, но в соответствии с клиникой и периодом течения заболевания. Ниже мы представляем основные клинико-рентгенологические симптомы некоторых нозологических форм, которые врач должен выявить в целях своевременной диагностики.
На начальных этапах артрита надо обязательно использовать обзорную рентгенографию. Она малоинформативна в этот период, но может служить эталоном соответствующей фазы течения процесса. Повторные рентгенографии будут отражать динамику патологического процесса. Первичная рентгенография должна выполняться как при моноартрите, так и при полиартрите. Учитывая то, что в дебюте артрита в воспалительный процесс вовлекаются синовиальная оболочка сустава, околосуставные мягкие ткани, необходимо сразу же проводить их УЗИ, МРТ, тепловизионное исследование.
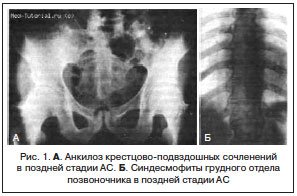
Сцинтиграфия будет полезна для характеристики распространенности процесса, его локализации, особенно в диагностике патологии суставов, труднодоступных для исследования, патологии позвоночника, сакроилеалыюго, грудино-ключичного сочленения и др.
КТ, МРТ будут полезны для оценки вовлечения в процесс капсулы сустава, степени ее инфильтрации или фиброза, выявления избыточной жидкости в суставе, хотя этот признак артрита легче и проще обнаружить методом УЗИ.
Пункция сустава при артритах применяется с диагностической и лечебной целью. Для диагностики она проводится при подозрении на инфекционную природу артрита. Лечебная нужна в целях эвакуации избытка жидкости из полости сустава или введения в нее медикаментов.
Артроскопия применяется при артрите в случае подозрения на деструктивный и опухолевой процесс. Эти же показания относятся и к биопсии.
Синовиальная жидкость, материал пунктата и биопсии подлежат лабораторному и микробиологическому исследованию.
Ревматический полиартрит
Этот синдром наблюдается у 2Д детей, больных ревматизмом. Чаще всего он может быть в виде олигоартрита, реже — моноартрита. В процесс вовлекаются крупные суставы и суставы средней величины, чаще коленные и голеностопные, характерна симметричность поражения, летучесть и быстрое обратное развитие, т. е. имеются признаки аллергического артрита. Помимо суставов в процесс вовлекаются не только синовиальная оболочка суставов, но и слизистые параартикулярные сумки, сухожилия и их влагалища.
Лучевая и инструментальная диагностика при ревматизме направлена на выявление синовита, оценки степени его выраженности и реакции параартикулярных образований. Проводится рентгенография, УЗИ и тепловизионное исследование, Другие лучевые методы (КТ, МРТ, сцинтиграфия) могут лишь подтвердить данные УЗИ и тепловидения. Пункция сустава при ревматическом артрите проводится лишь при резко выраженном артрите с большим выпотом.
Артроскопия и биопсия при ревматическом артрите нецелесообразна, полученная информация будет лишь дублировать рентгенографию, УЗИ. Биопсия параартикулярных тканей также нецелесообразна, она возможна при наличии ревматических узелков, либо с целью дифференциации с коллагенозами.
Ревматоидный артрит
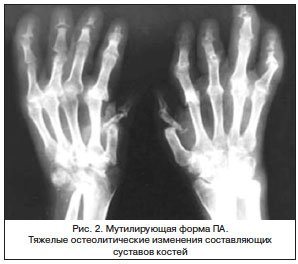
Рентгенологические признаки изменения костных структур при РА возникают спустя 3-4 месяца после начала заболевания, раньше всего появляется субхондральный остеопороз. Деструктивные изменения чаще обнаруживаются в головках ТТ—III пястных и V плюсневых костей. Одновременно с костной поражается хрящевая ткань, что проявляется сужением суставной щели. В эпифизах нередко выявляются костные кисты, крупные субхондраяьпые кисты способствуют возникновению краевой узурации разной величины.
В поздних стадиях заболевания на рентгенограммах появляются краевые разрастания, которые служат началом анкилоза. У отдельных больных развивается остеолиз эпифизов. Из-за гипертрофии костной ткани развивается периостит. Поражение мышц, связок, суставной капсулы способствует возникновению вывихов, образованию подкожных узлов. Ревматоидный артрит может завершиться образованием костного анкилоза.
Считается, что наиболее информативны снимки кистей, лучезапястных суставов и стоп. Поэтому делать много снимков других суставов чаше нет необходимости.
Применение в диагностических целях УЗИ позволяет выявить скопление избыточной жидкости в суставе, слизистых сумках, во влагалищах сухожилий, уплотнение капсулы сустава, разрывы сухожилий, кистозные образования мягких тканей. МРТ дополнительно к перечисленному может выявить разрывы сухожилий, суставной капсулы.
Сцинтиграфия у больных РА уточняет вовлечение в процесс каждого сустава, определяет интактные из них. Особенно она псина в диагностике артрита малодоступных клиническому исследованию суставов, таких как тазобедренный, крестцово-подвздошный, суставы позвоночника. Тепловидение также уточняет количество вовлеченных в процесс суставов, но особенно важно — объективно оценить эффективность проводимого лечения.
Пункция сустава применяется при подозрении па его инфицирование.
Ювенильный ревматоидный артрит (ЮРА) наблюдается у детей и подростков. Чаще поражаются 4 сустава и более, коленные, голеностопные, лучезапястные, суставы кистей, реже — локтевые, тазобедренные, еще реже — височно-нижнечелюстные, крестцово-подвздошпые. Процесс симметричный. В 50% случаях артрит разрешается спонтанно.
На рентгенограмме на раннем этапе заболевания выявляются признаки отека мягких тканей, локальный остеопороз и расширение суставной щели. Поздние рентгеновские признаки — локтевая девиация, генерализованный остеопороз, эрозирование костных структур, сужение суставной щели. Эти симптомы появляются не реже, чем через 2 года от начала заболевания. При олигоартрите с выпотом в суставе признаки эрозирования костных структур появляются очень поздно, через 10-15 лет.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Заболевания суставов широко распространены среди населения во всем мире. Диагностика большинства из них предполагает не только оценку клинических проявлений, данных лабораторных тестов, но и применение визуализирующих методик, прежде всего рентгенографии. Несмотря на бурное развитие в последние годы таких современных методов медицинской визуализации, как магнитно-резонансная томография, рентгеновская компьютерная томография, расширение возможностей ультразвуковой диагностики, рентгенография остается наиболее распространенным методом диагностики и контроля эффективности лечения заболеваний суставов. Это обусловлено доступностью данного метода, простотой исследования, экономичностью и достаточной информативностью.
Рентгенологическое исследование имеет важнейшее значение для установления диагноза заболевания и должно применяться по возможности у каждого больного с поражением суставов. При этом может быть применено несколько рентгенологических приемов (методов): рентгенография, томография, рентгенопневмография. Рентгенография суставов позволяет определить состояние не только костно-хрящевых элементов, составляющих сустав, но и мягких периартикулярных тканей, что иногда имеет значение для диагноза. При выполнении рентгенограмм суставов обязательными являются снимок сустава минимум в 2-х проекциях (в прямой и боковой) и сопоставление пораженного и здорового парных суставов. Лишь при этих условиях на основании рентгенограммы можно с достоверностью судить о состоянии сустава [1].
Нужно иметь в виду, что на начальной стадии заболевания рентгенография не обнаруживает никаких патологических симптомов. Наиболее ранним рентгенологическим признаком при воспалительных заболеваниях суставов является остеопороз эпифизов костей, составляющих сустав. При наличии остеопороза губчатое вещество эпифизов выглядит на рентгенограмме более прозрачным, и на его фоне резко выделяются контуры кости, образованные более плотным кортикальным слоем, который в дальнейшем также может подвергаться истончению. Остеопороз (как диффузный, так и очаговый) развивается наиболее часто при острых и хронических воспалительных заболеваниях суставов. При дегенеративно-дистрофических поражениях суставов на ранних стадиях остеопороз не наблюдается, поэтому данный признак может иметь в таких случаях дифференциально-диагностическое значение. При поздних стадиях артрозов может наблюдаться умеренный остеопороз, сочетающийся с кистовидной перестройкой кости.
Для дегенеративно-дистрофических форм заболеваний суставов характерно уплотнение костного вещества субхондрального слоя эпифизов (замыкающих пластинок суставных поверхностей). Это уплотнение развивается по мере дегенерации суставного хряща и снижения его буферной функции (как компенсаторное явление). При полном исчезновении хряща, но при сохранении подвижности в суставе, что обычно имеет место при артрозах, на рентгенограмме определяется более выраженный и более распространенный склероз кости. Наоборот, при утере функции сустава наблюдается истончение субхондрального слоя эпифизов даже при сохраненных хрящах.
Важным рентгенологическим признаком является изменение рентгеновской суставной щели, отражающее главным образом состояние суставных хрящей. Расширение суставной щели может наблюдаться при больших выпотах в полости сустава или при утолщении суставного хряща, что имеет место, например, при болезни Пертеса. Гораздо чаще наблюдается сужение суставной щели вследствие дегенеративных изменений, разрушения или даже полного исчезновения хряща. Сужение рентгеновской суставной щели всегда указывает на патологию суставного хряща. Оно может иметь место как при длительно текущих воспалительных, так и при дистрофических поражениях суставов, прогрессируя с течением заболевания, и, таким образом, не имеет дифференциально-диагностического значения. Полное исчезновение суставной щели наблюдается при воспалительных заболеваниях в случае развития костного анкилоза. При дегенеративных процессах суставная щель никогда полностью не исчезает.
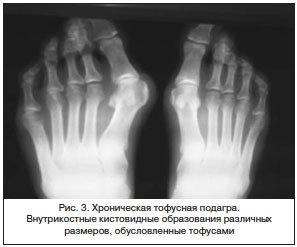
Костные изменения при подагре редко уменьшаются на фоне специфической терапии, со временем они даже могут несколько увеличиваться. Тофусы, расположенные в мягких тканях, также могут быть обнаружены с помощью рентгенографии, особенно если они кальцифицируются, что отмечается нечасто [1, 3].
Таким образом, в диагностике заболеваний суставов, без сомнения, должен использоваться рентгенологический метод, особенно в повседневной практике врача первичного звена, поскольку каждое из заболеваний имеет свои, характерные только для него рентгенологические признаки. Знание особенностей рентгенологической картины артритов, безусловно, способно помочь практическому врачу в постановке правильного диагноза.
Литература
1. Насонов Е.Л. Клинические рекомендации. Ревматология. М.: ГЭОТАР-Медиа, 2008.
2. Кишковский А.Н., Тютин Л.А., Есиновская Г.Н. Атлас укладок при рентгенологических исследованиях. Л.: Медицина, 1987.
3. Линденбратен Л.Д., Королюк И.П. Медицинская радиология (основы лучевой диагностики и лучевой терапии). 2-е изд., перераб. и доп. М.: Медицина, 2000.
4. Агабабова Э.Р. Дифференциальная диагностика серонегативных артритов // Тер. архив. 1986. Т. 58. № 7. С. 149.
5. Зедгенидзе Г.А. Клиническая рентгенорадиология. М., 1984.
6. Насонова В.А., Астапенко М.Г. Клиническая ревматология. М., 1989.
7. Сидельникова С.М. Вопросы патогенеза, диагностики и дифференциального диагноза серонегативных спондилоартритов // Тер. архив. 1986. Т. 58. № 6. С. 148.
8. Бадокин В.В. Ревматология. М.: Литтерра, 2012.
9. Молочков В.А., Бадокин В.В., Альбанова В.И. и др. Псориаз и псориатический артрит. М.: Товарищество научных изданий КМК; Авторская академия, 2007.
Читайте также:


