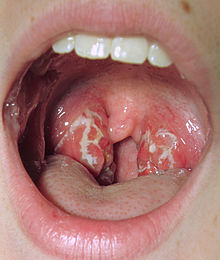
Ревматические болезни сердца википедия
Проблемы с суставами часто начинаются с возрастом: возникают боли, уменьшается степень подвижности. Большинство людей, столкнувшихся с этими симптомами, считают их проявлениями ревматизма, но на самом деле артралгии — боли в локтевых, плечевых, голеностопных, коленных суставах — являются только проявлением болезни, а в большинстве случаев вызваны другими патологиями или просто возрастными изменениями. Ревматизм же напрямую связан с перенесенной ранее стрептококковой инфекцией и является осложнением тонзиллита, фарингита, скарлатины, острого отита и других болезней, вызванных стрептококком типа А. Далее рассмотрим этиологию, патогенез и классификацию ревматизма, принципы лечения и прогноз.
Общая информация о болезни
Ревматизм, или ревматическая лихорадка, характеризуется хроническим течением и склонностью к рецидивам. Болезнь, возникающая обычно как осложнение ангины или фарингита, вызванных стрептококком группы А, поражает крупные суставы и сердце. В тяжелых случаях ревматизм приводит к развитию сердечных пороков, угрожающих жизни пациента. Классификация ревматизма широкая, то есть болезнь проявляется во множестве форм и стадий. В любом случае (даже если суставные боли исчезли или стали менее интенсивными) патология требует комплексного и постоянного лечения под контролем ревматолога и кардиолога.

Причины и факторы риска ревматизма
Причины развития болезни долгое время были неизвестны. В настоящее время распространена теория об аутоиммунном характере ревматизма. В большинстве случаев заболевание возникает после инфицирования организма стрептококком, который может вызвать обычные простуду или ОРВИ. На вероятность развития ревматизма влияют низкий иммунный ответ, переохлаждение, хроническое переутомление, генетическая предрасположенность, неполноценное питание. Чаще болезнь появляется у женщин или девочек 7-15 лет. Фактором риска является наличие системных заболеваний у близких родственников или содержание в организме особого белка.
Механизм развития болезни
Развитию ревматизма предшествует инфицирование стрептококком группы А. У подавляющего большинства пациентов (около 97 %), перенесших фарингит, скарлатину, родильную горячку, острый отит, скарлатину, тонзиллит, рожу, формируется стойкий ответ иммунной системы. У отдельных лиц иммунитет не вырабатывается, а при повторном инфицировании развивается сложная аутоиммунная реакция. В организме вырабатываются антитела, образующие иммунные комплексы. В местах их локализации развивается воспаление соединительной ткани. Патологическая реакция закрепляется, что способствует прогрессирующему течению ревматизма.
Классификация ревматизма
Долгое время в отечественной медицинской практике использовалась классификация, предложенная А. И. Нестеровым в 1964 году, которая предусматривала выделение проявлений, степени активности заболевания, фазы, вариантов течения и осложнений. В настоящее время чаще стали наблюдаться легкая и умеренная степени тяжести, заболевание приобрело более легких характер, редко развиваются выраженная недостаточность кровообращения, тяжелый кардит и висцериты, снизился процент формирования пороков сердечной мышцы, уменьшилась сложность ревматических пороков.

В связи с этим возникла необходимость в формировании современной классификации ревматизма. Рабочую классификацию, учитывающую особенности болезни в настоящее время, предложил конгресс ревматологов России в 2003 г. По данным ВОЗ, классификация ревматизма разделяет клинические формы (острую и повторную ревматическую лихорадку), клинические проявления (наиболее распространенные и дополнительные), исход заболевания и степени нарушения кровообращения. При формулировке диагноза рекомендуется по возможности указать следующую информацию:
- тип ревматического порока сердца;
- число достоверных атак лихорадки;
- степень тяжести первичного и возрастного кардита;
- доказательство стрептококковой инфекции, предшествующей развитию ревматизма;
- повышение титров антител стрептококка.
По фазе и активности заболевания
Многие специалисты на практике продолжают пользоваться разработками А. И. Нестерова, классифицируя ревматизм в первую очередь по фазе заболевания. Выделяют активную и неактивную формы болезни. Активная представляет, как правило, ревматическую атаку, которая часто является следствием стрептококковой инфекцией, как раннее осложнение после острого тонзиллита или ангины. Атаки чаще случаются с детьми 5-13 лет, реже происходят во взрослом возрасте.
В активной фазе в классификации ревматизма по Нестерову различаются три степени заболевания в зависимости от остроты течения патологического процесса. При минимальной степени симптомы слабо выражены, в крови определяется низкий уровень показателей ревматизма, а повышение температуры незначительное. Больной чувствует себя относительно нормально. Умеренная патологическая активность характеризуется небольшими изменениями в кровообращение, повышением уровня лейкоцитов и СОЭ. Степень наибольшей активности ревматизма присуща первичной атаке с тяжелыми симптомами. В клинической картине отмечаются выраженный ревмокардит, гипертермия и острая форма поражений суставов. Лабораторные исследования и анализы в этом случае фиксируют высокие ревматические результаты.

Ревматизм в неактивной фазе — это ремиссия. Симптомы болезни в таком случае не проявляются в течение года и более. Состояние пациента характеризуется как удовлетворительное, нет случаев повышения температуры, болей в суставах, нарушений сердечной деятельности, результаты анализов крови находятся в пределах нормы. При отсутствии рецидивов в течение пяти лет шансы пациента на благоприятный исход заболевания значительно возрастают.
Реактивный ревматизм появляется после перенесенных инфекционных заболеваний вирусного или бактериального характера. Патология обычно развивается на фоне болезненных поражений коленного или голеностопного суставов с последующим возможным втягиванием в процесс других суставов. В зависимости от особенностей отдельного организма и иммунной защиты возможны продолжительные сроки болезни с переходом ревматизма в хроническую форму.
Варианты течения болезни
Видов ревматизма в зависимости от варианта течения болезни выделяют пять:
- латентный;
- острый;
- подострый;
- затяжной;
- рецидивирующий.
Острый ревматизм характеризуется внезапностью и резкой выраженностью клинической картины, высокой степенью активности процесса, быстрым и результативным лечением. При подостром течении продолжительность болезни составляет от трех до шести месяцев, симптомы менее выражены, эффективность от лечения меньшая, активность процесса умеренная.

Затяжной вариант ревматизма протекает с вялой динамикой, длительной ревматической атакой, невысокой активностью процесса. При латентном течении характерно отсутствие инструментальных и клинико-лабораторных данных, болезнь диагностируется по уже сформировавшемуся пороку сердца. Непрерывно рецидивирующий вариант развития определяется тяжелыми обострениями и неполными ремиссиями, прогрессирующим поражением внутренних органов.
Клинико-анатомические поражения
При классификации ревматизма первыми (1) устанавливаются клинические проявления, состояние кровообращения и общая клинико-анатомическая характеристика по вовлеченности сердца или других систем организма. В медицинской практике выделяют болезнь с развитием порока сердца или без него (поражения с вовлеченностью сердца), ревматическими поражениями легких, почек, нейроревматизмом (оценивается вовлеченность других систем).
В классификации ревматизма по ВОЗ клинические проявления разделяются на основные и дополнительные. Основными являются артрит (распространенное воспалительное заболевание суставов), хорея (непроизвольные движения, не поддающиеся контролю со стороны пациента), кардит (воспалительное поражение сердца), подкожные ревматические узелки (системное воспаление соединительных тканей), кольцевидная эритема (поражение дермы, проявляющееся различными высыпаниями). К числу дополнительных относят артралгии (боли в суставах, которые могут носить как проходящий, так и постоянный характер), серозиты (воспаление серозной оболочки, например, плевры, брюшины или перикарда) и абдоминальный болевой синдром.

Симптомы ревматизма
Клиническая картина зависит от степени активности и остроты процесса, вовлеченности различных систем и органов. Типичная симптоматика напрямую связана с перенесенной стрептококковой инфекцией (фарингитом, скарлатиной, тонзиллитом), и развивается через одну-две недели после болезни. Процесс начинается с незначительного или сильного повышения температуры тела, головных болей, потливости, слабости и утомляемости. Ранними признаками служат боли в суставах. Отмечается припухлость и ограниченность движения пораженных суставов. В классификации ревматизма первой устанавливается именно клиническая картина.
Спустя одну - три недели после первичных проявлений развивается ревматический кардит. Это состояние сопровождается болями в сердце, учащенным ритмом сердца, одышкой в состоянии покоя, недомоганием, утомляемостью и вялостью. Происходит поражение эндокарда и миокарда, иногда в воспалительный процесс вовлекается перикарда, возможно развитие миокардита изолированно. Миокард вовлекается в патологический процесс при ревматизме во всех случаях. В тяжелых случаях возможны астма или отек легких, недостаточность кровообращения.
Может поражаться ЦНС, признаком чего служит хорея — непроизвольные подергивания мышц, мышечная слабость, эмоциональная нестабильность. Относительно редко встречаются дерматологические проявления и ревматические узелки (у 7-10 % пациентов). При тяжелом течении болезни отмечается поражение брюшной полости, почек, легких и других органов. Ревматическое поражение легких протекает в форме плеврита или пневмонии, при поражении почек возникает клиническая картина нефрита, при поражении брюшной полости могут отмечаться боли в животе, рвота, расстройства пищеварения. Такие состояния в настоящее время диагностируются крайне редко.

Осложнения
Классификация ревматизма учитывает наличие осложнений. Это предопределяется тяжестью, рецидивирующим характером течения болезни. Могут появляться спайки, развиваться недостаточность митрального клапана, митральный стеноз, недостаточность аорты, миокардиосклероз и другие пороки сердца (при вовлечении клапанов лечение и прогноз определяются видом ревматического клапанного ревматизма), возможны тромбоэмболические осложнения, то есть ишемия головного мозга, инфаркт почек, сетчатки, селезенки. Смертельно опасными осложнениями являются декоменсированные пороки сердца и тромбоэмболии магистральных сосудов.
Диагностика ревматизма
Объективными критериями диагностики являются симптомы ревматизма и подтверждения предшествующей стрептококковой инфекции. В классификации ревматизма первыми устанавливаются наличие и тяжесть проявлений: кардит, хорея, полиартрит, подкожные узелки и кольцевидная эритема. Выделяют малые клинические симптомы (боли в суставах, повышение температуры тела), лабораторные (повышение СОЭ и количества лейкоцитов, наличие С-реактивного белка) и инструментальные (удлинение P-Q интервала на ЭКГ, снижение способности миокарда, изменение структуры сердечной ткани, увеличение сердца). Инфекцию подтверждают повышение титров антител в ОАК, недавняя скарлатина.
Тактика лечения заболевания
Лечение активной фазы ревматизма должно проводиться в стационаре под контролем кардиолога и ревматолога. Показана санация потенциальных очагов инфекции (в том числе кариеса, тонзиллита, гайморита), включающая антибактериальное и инструментальное лечение, медикаментозная терапия. Для борьбы с воспалением используются нестероидные противовоспалительные препараты ("Мелоксикам", "Лорноксикам", "Диклофенак", "Нимесулид", "Ибупрофен", "Индометацин", "Кеторолак") и глюкокортикостероиды ("Дексаметазон", "Преднизолон", "Триамцинолон"). Справиться с основным возбудителем заболевания позволяют антибиотики ("Ампициллин", "Бициллин", "Пенициллин", "Эритромицин").

Для ослабления иммунного ответа используются иммунодепрессанты ("Гидроксихлорхин", "Азатиоприн", "Хлорохин", "Хлорбутин"), а работа сердца поддерживается сердечными гликозидами ("Дигоксин"). Могут использоваться препараты калия, нейтрализующие негативное воздействие глюкокортикостероидов, седативные средства. Продолжительность курса медикаментозной терапии составляет не менее двух недель. В стадии ремиссии проводится лечение в санаториях, а для профилактики приступов в период межсезонья проводят месячный профилактический курс.
Профилактика и прогноз ревматизма
Прогноз определяется видом ревматизма. У взрослых своевременное выявление патологии и лечение практически исключает угрозу для жизни. Тяжесть прогноза определяется поражением сердца. Неблагоприятно непрерывно прогрессирующее течение. При раннем возникновении болезни и позднем начале лечения любого вида ревматизма у детей (классификация та же, что и для взрослых) повышается вероятность формирования пороков сердечной мышцы. При первичной атаке у лиц старше двадцати пяти лет течение ревматизма благоприятно, а клинические симптомы обычно не развиваются.
Основные виды профилактики ревматизма - первичная и вторичная (предупреждение рецидивов). Меры первичной профилактики включают ранее выявление и санацию инфекции. Также важно улучшение социально-бытовых и гигиенических условий проживания, закаливание. Вторичная профилактика проводится под контролем частного врача или районного кардиолога, ревматолога. Важен прием необходимых противомикробных и противовоспалительных препаратов в осенне-зимний период.
Хроническая ревматическая болезнь сердца (ХРБС) — заболевание, которое характеризуется поражением клапанного аппарата сердечной мышцы. Проявляется патология фиброзом створок клапана или пороком. Обычно ревматическая болезнь возникает после перенесенной острой ревматической лихорадки (ОРЛ). Последствия ХРБС являются очень опасными. Поэтому следует своевременно обращаться к кардиологу.
Причины заболевания
Как уже отмечалось, хроническая ревматическая болезнь сердца является исходом ОРЛ.
Острая ревматическая лихорадка, в свою очередь, возникает после таких перенесенных заболеваний, как:
Если инфекция переросла в хроническую, так как осталась недолеченной, формируется ОРЛ. В этом случае иммунная система человека активно вырабатывает антитела, которые оказывают повреждающее воздействие не только на стрептококк, но и на сердце.
Виды патологии
Ревматическая болезнь сердца поражает не только клапанный аппарат, но и провоцирует миокардит, эндокардит или перикардит.
Возникающие пороки сердца классифицируют следующим образом:
Пороки со стенозом. Для данной патологии характерно сужение выходного отверстия клапана.
Пороки с недостаточностью. Для данной патологии характерно неполное смыкание створок клапана при закрытии.
Сочетанные пороки. Они характеризуются недостаточностью и стенозом аортального клапана.
Комбинированные пороки. Для данной патологии характерны митральная недостаточность и аортальный стеноз.
Симптомы ревматической болезни сердца
Симптомы патологии могут быть самыми разными.
Обычно пациенты жалуются на:
Общее недомогание, слабость и повышенную утомляемость.
Одышку не только при нагрузке, но и в состоянии полного покоя.
Боль в груди при нагрузках.
Приступы нехватки воздуха преимущественно в ночное время, во время сна.
Ощущение пульсации внутри грудной клетки.
Пульсирование сосудов шеи.
На фоне болезни сердца могут возникать:
симметричные отеки голеней и лодыжек;
При осмотре больного можно обнаружить цианоз носогубного треугольника и румянец на щеках. При митральном стенозе у детей происходит отставание в развитии. Нередко пациенты жалуются на снижение массы тела, а также на кашель с мокротой (при поражениях митрального клапана). Каждый симптом является не специфическим. Поэтому очень важно контролировать состояние пациента постоянно и проводить комплексное обследование.
Особого внимания заслуживают осложнения патологии.
После перенесенной лихорадки зачастую формируется недостаточность митрального клапана. Она встречается у пациентов в 60-70 % случаев. Также возникает изолированная недостаточность аортального клапана. Реже всего встречается изолированный стеноз. Все эти патологии опасны для жизни и здоровья пациента.
Диагностика
Для выявления патологии специалист:
Оценивает жалобы пациента, изучает анамнез, уделяя особое внимание перенесенным инфекционным заболеваниях.
Проводит полный осмотр.
Назначает ЭКГ. Такое обследование позволяет выявить аритмию.
Назначает ЭхоКГ. Данное обследование помогает обнаружить пороки, определить их тип, а также наличие нарушений кровообращения и степень их выраженности.
Дополнительно кардиолог может направить пациента к ревматологу и кардиохирургу. Комплексная диагностика позволяет быстро поставить точный диагноз и приступить к терапии.
Важно! Диагностику проводят и в ходе терапии. Обследования позволяют выявить причины патологии, сопутствующие нарушения, изменить дозировку принимаемых лекарственных препаратов и решить иные важные задачи.
Лечение
Терапия патологии проводится:
Лекарственная терапия направлена на купирование признаков сердечной недостаточности, аритмии и профилактику осложнений.
Врачи назначают следующие препараты:
Бета-андреноблокаторы. Данные средства позволяют снизить проявления сердечной недостаточности и аритмии.
Диуретики. Данные препараты назначаются с целью сокращения нагрузки на сердечную мышцу.
Антикоагулянты и антиагреганты. Эти средства позволяют предотвратить тромботические осложнения патологии.
Антибиотики. Данные препараты позволяют предотвратить развитие бактериального эндокардита.
Если заболевание активно развивается и грозит серьезными осложнениями, проводятся хирургические вмешательства. Одним из популярных является протезирование клапанов сердца.
Показаниями к операции являются:
выраженные боли в груди;
хроническая сердечная недостаточность в тяжелой стадии;
Вмешательство является достаточно сложным и длительным. После операции пациентам приходится длительное время (до месяца) находиться в стационаре.
Сегодня вмешательства на открытом сердце успешно заменяются малоинвазивными. Они проводятся через мини-доступ без рассечения грудины. Вмешательство является эндоваскулярным. Оно применяется при протезировании аортального клапана. Операция проводится путем внедрения протеза через бедренную вену. Безусловно, врачи стремятся максимально сократить все последствия и риски. Тем не менее предпочтение (при наличии такой возможности) практически всегда отдается медикаментозной терапии.
Интересуют цены на услуги в нашей клинике в Москве? Мы придерживаемся лояльной ценовой политики. Благодаря этому вы не переплачиваете даже за объемные обследования и длительные курсы терапии. Цена консультации у кардиолога также является относительно невысокой. При этом вы всегда можете рассчитывать на получение комплексной профессиональной поддержки даже в запущенных ситуациях.
Профилактика
Последствия патологии опасны для здоровья пациента. Тромбозы, сердечная недостаточность, аритмия – негативные состояния, которые могут стать причиной смерти. Поэтому врачами особое внимание уделяется профилактическим мерам.
Профилактика делится на:
Первичные меры направлены на предупреждение развития патологии и заключаются в:
Активном отдыхе на природе и закаливании.
Ликвидации всех имеющихся очагов хронических инфекций.
Адекватной терапии фарингита, ангины и иных патологических процессов.
Соблюдении постельного режима.
Предупредить ревматические атаки позволяет наблюдение у кардиолога и предупреждение формирования бактериального эндокардита.
Вторичные профилактические меры направлены на предупреждение возникновения рецедивов ревматических атак и прогрессирования патологии.
Они заключаются в периодическом введении антибиотиков в течение 5-7 лет после острой ревматической лихорадки. Также антибиотики обязательно назначаются после любых (даже самых небольших) хирургических вмешательств (удаления зуба, миндалин и др.). Важно понимать, что даже поставленный диагноз ХРБС не является приговором. При правильной терапии и полноценных профилактических мерах можно повысить качество жизни и увеличить ее продолжительность даже при наличии пороков сердца.
Преимущества клиники
Высокий уровень квалификации специалистов. Наши врачи и младший медицинский персонал проявляют внимание к каждому пациенту, соблюдают медицинскую этику и гарантируют быструю помощь в любых ситуациях.
Возможности для полноценного обследования и адекватной терапии.
Лояльная ценовая политика.
Максимально комфортная атмосфера.
Командное взаимодействие всех специалистов, позволяющее сопровождать пациента на всех этапах обследования и лечения.
Уникальные комплексные терапевтические программы в приоритетных профессиональных направлениях.
Обращайтесь! Каждый пациент ценен для нас прежде всего как личность, а не как больной с интересной историей болезни или клиент, создающий материальное благополучие специалиста. В нашей клинике вы не тратите деньги на лечение, вы инвестируете их в свое здоровье.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения заболеваний в кардиологии. Мы готовы оказать вам услуги лечения пароксизмальной наджелудочковой тахикардии и лечения пароксизмальной тахикардии.
| Ревматическая лихорадка | |
|---|---|
| Синонимы | Острая ревматическая лихорадка (ОРЛ) |
 | |
| Streptococcus Пирролидонилпептидаза бактерия (пятно Паппенхайма в) триггер для ревматической лихорадки. | |
| Специальность | кардиология |
| симптомы | Лихорадка , множественные болезненные суставы , непроизвольные движения мышц , эритема marginatum |
| осложнения | Ревматическая болезнь сердца , сердечная недостаточность , фибрилляция предсердий , инфекция клапанов |
| Обычная наступление | 2-4 недель после стрептококковой инфекции горла , возраст 5-14 лет |
| причины | Аутоиммунные заболевания вызваны Streptococcus Пирролидонилпептидаза |
| Факторы риска | Генетика, недоедание , бедность |
| диагностический метод | На основании симптомов и истории инфекции |
| профилактика | Антибиотики для стрептококкового горла, улучшение санитарных условий |
| лечение | Продолжительные периоды антибиотиков, замена клапана хирургии , ремонт клапана |
| частота | 325000 детей в год |
| Смертей | 319400 (2015) |
Ревматизм ( РФ ) является воспалительным заболеванием , которое может включать в себя сердце , суставы , кожу и мозг . Заболевание обычно развивается в два-четыре недели после стрептококковой инфекции горла . Признаки и симптомы включают лихорадку , множественные болезненные суставы , непроизвольные движения мышц , а иногда характерный не- зудящая сыпь известный как эритема marginatum . Сердце участвует примерно в половине случаев. Повреждение клапанов сердца, известные как ревматические болезни сердца (RHD), как правило , происходит после повторных приступов , но иногда может произойти после того, как один. Поврежденные клапаны могут привести к сердечной недостаточности , мерцательной аритмии и инфекции клапанов .
Ревматизм может произойти после инфекции горла бактерии Streptococcus Пирролидонилпептидазы . Если инфекция не лечить ревматизм может произойти до трех процентов людей. Основной механизм , как полагают, связаны выработку антител против собственных тканей человека. Из - за их генетики, некоторые люди имеют больше шансов получить болезнь , когда подвергается воздействию бактерий , чем другие. Другие факторы риска включают в себя недоедание и нищету. Диагноз РФ часто основываются на наличии признаков и симптомов в сочетании с признаками недавней стрептококковой инфекции.
Лечение людей , которые имеют острый фарингит с антибиотиками , такими как пенициллин , снижает риск развития ревматизма. Для того , чтобы избежать злоупотреблений антибиотиков это часто включает в себя тестирование людей с ангиной для инфекции, которые не могут быть доступны в развивающихся странах . Другие профилактические меры включают улучшение санитарных условий . В тех с ревматизмом и ревматическими пороками сердца, иногда рекомендуются длительные периоды антибиотиков. Постепенное возвращение к нормальной деятельности может возникнуть после атаки. После того, как RHD развивается, лечение является более сложным. Иногда клапан хирургии замены или ремонта клапана требуется. В противном случае осложнения рассматриваются как в норме.
Ревматизм происходит примерно 325000 детей каждый год , и около 33,4 миллионов людей , в настоящее время имеют ревматические болезни сердца. Те , кто развивает РФ чаще всего в возрасте от 5 до 14 лет , с 20% от первого времени нападений происходит у взрослых. Заболевание наиболее часто встречается в развивающихся странах и среди коренных народов в развитых странах мира . В 2015 году это привело к 319,400 смертей вниз от 374,000 смертей в 1990 году Наибольшее количество смертей происходят в развивающихся странах , где целых 12,5% людей , страдающих может умереть каждый год. Описания состояния , как полагают, восходит по крайней мере до н.э. 5 века в трудах Гиппократа . Болезнь названа так потому , что ее симптомы похожи на некоторых ревматических заболеваний .
содержание
- 1 Признаки и симптомы
- 2 Патофизиология
- 2,1 Ревмокардит
- 3 Диагностика
- 3.1 Основные критерии
- 3.2 Малые критерии
- 4 Профилактика
- 5 Лечение
- 5,1 Vaccine
- 5.2 Заражение
- 5,3 Воспаление
- 5.4 сердечная недостаточность
- 6 Эпидемиология
- 7 Смотрите также
- 8 Ссылки
- 9 Внешние ссылки
Признаки и симптомы
Заболевание обычно развивается в два-четыре недели после инфекции горла . Симптомы включают в себя: лихорадку, боль в суставы с теми суставами , пораженными меняются со временем, непроизвольными движениями мышц , а иногда и характерной , не зудящей сыпью известной как эритема marginatum . Сердце участвует примерно в половине случаев. Повреждение клапанов сердца обычно происходит только после нескольких атак , но иногда может произойти после одного случая РФ. Поврежденные клапаны могут привести к сердечной недостаточности , а также увеличивают риск фибрилляции предсердий и инфекции клапанов .
патофизиология
Ревматизм является системным заболеванием , влияющим на соединительную ткань вокруг артериол , и может произойти после того, как необработанной воспаление горла инфекции, в частности , в связи с стрептококк группы А (газ), Streptococcus Пирролидонилпептидаза . Это , как полагают, вызвана антителами перекрестной реактивности . Это перекрестная реактивность является гиперчувствительность типа II , реакция и называется молекулярной мимикрии . Как правило, сами реактивные В - клетки остаются анергией на периферии без Т - клетки со-стимуляции. Во время стрептококковой инфекции, зрелые антиген-представляющих клеток , таких как клетки B представляют бактериальный антиген CD4 + Т - клеток , которые дифференцируются в хелперов Т 2 клеток . Помощник Т 2 клетки затем активировать В - клетки , чтобы стать плазматические клетки и индуцировать выработку антител против клеточной стенки стрептококка. Однако эти антитела могут также реагировать на миокард и суставы, производя симптомы ревматизма. С. Пирролидонилпептидаза является одним из видов аэробных , кокки , грам-положительных бактерий , которые не являются подвижны, не- спорообразующих , а также формы цепей и больших колоний .
С. Пирролидонилпептидаза имеет клеточную стенку , состоящую из разветвленных полимеров , которые иногда содержат М - протеин , а фактор вирулентности , который очень антигенный . Антитела , которые иммунная система генерирует против белка М могут перекрестно реагировать с сердечной мышцы клетки белка миозина , сердечной мышцы гликогена и клетки гладкой мускулатуры артерий, вызывая цитокина высвобождение и разрушение ткани. Тем не менее, единственная доказанный кросс-реакция с периваскулярной соединительной тканью . Это воспаление происходит при непосредственном прикреплении комплемента и рецепторах Fc - опосредованного рекрутинг нейтрофилов и макрофагов. Характерный Ашофф тело , состоящее из опухшего эозинофильного коллагена окруженного лимфоцитов и макрофагами можно увидеть на световой микроскопии. Большие макрофаги могут стать клетки Anitschkow или Ашофф гигантские клетки . Ревматические поражения клапанов сердца могут также включать клеточный иммунитет реакцию , как эти поражения преимущественно содержат Т-хелперные клетки и макрофаги .
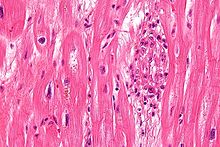
Хронические ревматические болезни сердца (RHD) характеризуется повторным воспалением с фибринозным ремонтом. Кардинальные анатомические изменения клапана включают листовку утолщение, спаечное слияние и укорочение и утолщение сухожильных связок. Это обусловлено тем , аутоиммунной реакции к группе А β-гемолитические стрептококки (газ) , что приводит к повреждению клапанной. Фиброз и рубцевание клапана листовки, спаек и остриями приводит к нарушениям , которые могут привести к стеноз клапана или регургитации. Воспаление , вызванное ревматической лихорадки, как правило , в детстве, называется ревматической вальвулит. Около половины пациентов с ревматической лихорадкой развивается воспаления с участием клапанного эндотелия . Большинство заболеваемости и смертности , связанная с ревматизмом вызвано его разрушительным воздействием на ткани сердца клапана. Патогенез RHD является сложным и до конца не изучен, но , как известно, связаны с молекулярной мимикрии и генетическая предрасположенность , которые приводят к аутоиммунных реакций .
Хотя механизмы генетической предрасположенности остаются неясными, несколько генетических факторов было обнаружено увеличение восприимчивости к аутоиммунным реакциям в RHD. Доминирующими вклад являются составной частью МНС молекул класса II, найденных на лимфоциты и антиген-представляющих клеток, в частности, DR и DQ аллелей на человеческой хромосоме 6 . Некоторые комбинации аллелей появляются увеличить RHD аутоиммунной восприимчивость. Антиген человеческого лейкоцита (HLA) класса II аллеля DR7 ( HLA-DR7 ) чаще всего ассоциируется с RHD, и его сочетание с некоторыми DQ аллели, казалось бы , связан с развитием клапанных поражений. Механизм , с помощью которых молекула МНС класса II увеличивает восприимчивость хозяина к аутоиммунным реакциям в RHD неизвестен, но, вероятно , связан с ролью молекула HLA играет в презентации антигенов с рецепторами Т - клеток, таким образом , вызывая иммунный ответ. Также найдено на человеческой хромосоме 6 представляет собой цитокин TNF-α , который также связан с RHD. Высокие уровни экспрессии TNF-a может усугубить воспаление клапанной ткани, способствуя RHD патогенеза. Манноз-связывающий лектин (MBL) представляет собой воспалительные белки , участвующих в распознавании патогена. Различные варианты областей гена MBL2 связаны в RHD. RHD-индуцированного стеноза митрального клапана был связан с MBL2 аллелей , кодирующих высокого производства MBL. Аортальный клапан у пациентов с правым рулем был связанно с различными аллелями MBL2 , которые кодируют низкую продукцию MBL. Другие гены также исследованы , чтобы лучше понять сложность аутоиммунных реакций , которые происходят в RHD.
диагностика

Модифицированные критерии Джонса впервые были опубликованы в 1944 г. Т. Duckett Джонс, доктор медицинских наук. Они периодически пересматриваются Американской кардиологической ассоциации в сотрудничестве с другими группами. Согласно пересмотренным критериям Джонса, диагноз ревматизма может быть сделан , когда два из основных критериев, или один из основных критериев плюс два незначительных критериев, присутствуют наряду с признаками стрептококковой инфекции: повышенные или нарастающим антистрептолизином O титром или ДНКазами. Исключением являются хорея и ленивым кардит , каждый из которых сам по себе может указывать ревматической лихорадки. Обзорная статья апреля 2013 в индийском журнале медицинских исследований заявил , что эхокардиографии и Допплера (E & D) исследования, несмотря на некоторые оговорки по поводу их полезности, определили массивное бремя ревматической болезни сердца, что говорит о неадекватности 1992 Джонсом критерии. Исследования E & D идентифицировали субклинический кардит у больного ревматизмом, а также в прослеживание больных ревматической болезни сердца , которые первоначально представлены как имеющая единичные случаи хорея Сиденхов. Признаки предшествующей стрептококковой инфекции включают: недавнее скарлатину , поднятый антистрептолизин О или других стрептококковом титре антител, или положительную культуру горла.
- Полиартрит : Временное мигрирующее воспаление крупных суставов, как правило , начиная в ногах и мигрирует вверх.
- Кардит : воспаление сердечной мышцы ( миокардит ) , который может проявляться в виде застойной сердечной недостаточности с одышкой, перикардит с руб, или новый шумы в сердце .
- Подкожные узелки: безболезненные, твердые коллекции коллагеновых волокон более костей или сухожилий . Они обычно появляются на задней части запястья, снаружи локтя, и перед коленями.
- Эритема marginatum : Длительная красноватая сыпь , которая начинается на туловище и руках , как макул , которые распространяются наружу и ясно , в середине , чтобы сформировать кольца, которые продолжают распространяться и объединяться с другими кольцами, в конечном счете принимает на змеиный внешнем виде. Эта сыпь обычно бережет лицо и еще хуже с теплом.
- Хорея Сиденхов (хорея): Характерная серия непроизвольных быстрых движений лица и руки. Это может произойти очень поздно в болезни , по крайней мере , трех месяцев от начала инфекции.
- Лихорадка от 38.2-38.9 ° С (100.8-102.0 ° F)
- Артралгия : боль в суставах без набухания (не может быть включена , если полиартрит присутствует в качестве основного симптома)
- Повышенная СОЭ или С - реактивный белок
- лейкоцитоз
- ЭКГ показывает признаки блокады сердца , таких как длительный интервал PR (не может быть включен , если кардит присутствует в качестве основного симптома)
- Предыдущий эпизод ревматической лихорадки или неактивной болезни сердца
профилактика
Ревматизм можно предотвратить за счет эффективного лечения острый фарингит с антибиотиками.
В тех, кто ранее был ревматизм, иногда рекомендуется антибиотики в качестве превентивной манере. По состоянию на 2017 год свидетельствует в поддержку долгосрочных антибиотиков у пациентов с основной болезнью бедных.
лечение
Управление ревматизма ориентированно на снижение воспаления с противовоспалительными препаратами , такими как аспирин или кортикостероиды . Лица с положительными посевами для стрептококкового горла также следует лечить антибиотиками .
Аспирин является препаратом выбора и должны быть приведены в высоких дозах.
Нужно следить за побочных эффектов , таких как гастрит и салицилат отравления . У детей и подростков, использование аспирина и содержащие аспирины продуктов может быть связанно с синдромом Реого , серьезным и потенциально смертельным состоянием. Риски, преимущества и альтернативные методы лечения всегда необходимо учитывать при назначении аспирина и аспирин-содержащие продукты у детей и подростков. Ибупрофен боли и дискомфорта и кортикостероиды для умеренных и тяжелых воспалительных реакций , проявляющихся ревматизма следует рассматривать у детей и подростков.
Вакцин нет в настоящее время доступны для защиты от S. Пирролидонилпептидаза инфекции, хотя ведутся исследования по разработке. Трудности в разработке вакцины включают в себя широкий спектр штаммов S. Пирролидонилпептидаза , присутствующих в окружающей среде , и большое количество времени и людей , которые будут необходимы для соответствующих испытаний для обеспечения безопасности и эффективности вакцины.
Люди с положительными посевами на стрептококк Пирролидонилпептидазу следует относиться с пенициллином, пока аллергия нет. Применение антибиотиков не изменит вовлечение сердца в развитии ревматизма. Некоторые предполагают использование бензатинбензилпенициллина .
Ежемесячные инъекции длительного действия пенициллина должны быть предоставлены в течение пяти лет у пациентов , имеющих один приступ ревматизма. Если есть доказательства кардит, продолжительность терапии может составлять до 40 лет. Другим важным краеугольным камнем в лечении ревматизма включает в себя постоянное использование низких доз антибиотиков (например, пенициллина , сульфадиазина или эритромицина ) , чтобы предотвратить рецидив.
В то время как кортикостероиды часто используется, доказательств, подтверждающее это бедно. Салицилаты полезны для боли.
Стероиды зарезервированы для случаев, когда имеются доказательства вовлеченности сердца. Использование стероидов может предотвратить дальнейшее рубцевание ткани и может предотвратить развитие осложнений, такие как митральный стеноз.
У некоторых пациентов развивается значительное кардит которая проявляется в виде застойной сердечной недостаточности . Это требует обычное лечение сердечной недостаточности: ингибиторы АПФ , диуретики , бета - блокаторы и дигоксин . В отличие от типичных сердечной недостаточности, ревматическая сердечная недостаточность хорошо реагирует на кортикостероиды.
Читайте также: