Ревматизм и кольцевидная гранулема

Хроническое заболевание кожи, характеризующееся появлением возвышающихся плотных узелков, формирующих кольцо со слегка западающей или нормальной кожей в центре, называют кольцевидной гранулемой.
Заболевание в большинстве случаев протекает бессимптомно и не требует специального лечения, однако для ускорения заживления узелков врач может назначить кортикостероидные крема или подкожное введение кортикостероидов. Согласно статистическим данным, кольцевидная гранулема встречается у 0,4% больных с дерматологическими заболеваниями.
Причина возникновения гранулемы остается неизвестной, однако предполагаются патологии иммунной системы, на фоне которых развиваются аллергические реакции замедленного типа и нарушается клеточный иммунитет. Предрасполагающими к кольцевидной гранулеме факторами являются:
- Саркоидоз и туберкулез;
- Проведение туберкулиновых проб;
- Генетическая предрасположенность;
- Аутоиммунный тиреоидит;
- Ревматизм и васкулит;
- Длительный прием витамина D;
- Травмы кожи, солнечные ожоги и укусы насекомых;
- Сахарный диабет.
Выделяют следующие формы кольцевидной гранулемы:
- Диссеминированную;
- Подкожную;
- Перфорирующую;
- Локализованную.
В медицинской практике часто встречаются случаи, когда кольцевидная гранулема развивалась на месте рубцов и татуировок, после опоясывающего лишая и бородавок.
Симптомы кольцевидной гранулемы
Основным симптомом кольцевидной гранулемы является появление на коже больного узелков желтоватого цвета, либо оттенка окружающей пораженное место кожи. Эти узелки могут образовывать одно или несколько колец, зачастую появляются на стопах, кистях, руках и ногах взрослых и детей. Кольцевидная гранулема обычно не вызывает зуда или боли в месте появления.
Кольцевидная гранулема у детей
Наиболее распространенной среди детей формой гранулемы является локализованная, она встречается в 90% случаев. На разгибательных поверхностях кистей, рук, стоп и голеней, реже в периорбитальной области, появляется один или несколько очагов с плотными дермальными папулами. Цвет образований обычно совпадает с тоном окружающей кожи, либо немного красноватый, располагаются папулы в форме дуги или кольца величиной 2-5 см и более, центральный участок очага и эпидермис обычно остаются непораженными.
Распространяется локальная кольцевидная гранулема у детей по периферии, частично рецидивируя или разрешаясь на том же месте. В медицинской практике зарегистрированы случаи, когда у детей появлялись кольца, вложенные один в другой, напоминающие многоформную экссудативную эритему.
Подкожная форма кольцевидной гранулемы встречается исключительно у детей в возрасте до 6 лет, она имеет вид единичных или множественных глубоких, клинически невыраженных, подкожных или дермальных узелков на локтях, периорбитальной зоне, предплечьях, голенях, пальцах, тыльной стороне кистей и на волосистой части головы. Особенностью этого вида гранулемы является то, что узлы, образующиеся на волосистой части головы, во всех случаях плотно соединены с надкостницей, в то время как узлы на конечностях подвижные, и лишь в редких случаях связаны с фасциями.
Диссеминированная кольцевидная гранулема у детей встречается крайне редко, в основном ею страдают взрослые в возрасте 50 лет и старше. Проявлениями заболевания являются распространенные по всему телу, а чаще на дистальных участках конечностей и туловища, папулы фиолетового оттенка или цвета кожи. Склонность к кольцевидности у таких кожных образований отсутствует, отмечается полиформизм высыпаний.
Перфорирующая кольцевидная гранулема встречается в основном у детей и взрослых в возрасте до 30 лет. На кистях или пальцах больных появляются папулы с пробками по центру, которые выделяют желатиноподобное содержимое, после чего образуются очаги и корки с пупковидным вдавлением в центре. Эти образования со временем развиваются в крупные бляшки, с атрофическими гипер- или гипопигментированными рубцами.
Диагностика кольцевидной гранулемы
При появлении узелков больному необходимо обратиться за помощью к дерматологу или дерматовенерологу, который по клинической картине сможет поставить точный диагноз. Лишь в самых сомнительных случаях у пациента могут взять пробу кожи в пораженном гранулемой месте.
Лечение кольцевидной гранулемы
Обычно заболевание не требует специального лечения и проходит само собой. Для более быстрого заживления кожи врач может назначить крема, в состав которых входят кортикостероиды, либо внутрикожное введение кортикостероидных препаратов. Важно после применения мази на кожу сверху накладывать окклюзионную повязку.
Средства необходимо применять ежедневно на протяжении двух недель, затем на протяжении 2-3 недель наносить раз в два дня.
Также лечение кольцевидной гранулемы может осуществляться посредством поверхностной скарификации, иногда к разрешению очага приводит биопсия.

Фототерапия, Пува-терапия, УФО, применение ретиноидов и антималярийных препаратов включены в список возможных системных воздействий при гранулеме, однако ни одно из них не является надежно эффективным и не рекомендуется для лечения детей.
Клинически подтверждено, что криодеструкция, которую используют для лечения кольцевидной гранулемы в косметологии, приводит к прогрессированию заболевания и разрастанию очагов по периферии.
Для лечения локализованной формы кольцевидной гранулемы у детей безопасным средством является кортикостероидная мазь четвертого поколения Псоридерм, эффективность которой подтверждают клинические исследования. Благодаря тому, что средство используется в малой дозе и наносится на локальный участок кожи, вероятность появления побочных эффектов очень низкая, случаев с таковыми зарегистрировано не было.
Кольцевидная гранулема представляет собой доброкачественное кожное образование узелков, формирующих кольцо, которые не вызывают боли или зуда. Обычно образования проходят сами собой через некоторое время, однако если у больного наблюдаются нетипичные для гранулемы проявления, необходимо обратиться к дерматологу.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Причины
Существует ряд известных причин, которые способны вызвать появление гранулем на теле. К ним относятся:
- Хронические или острые инфекционные болезни
- Наличие инородного тела
- Склеродермия
- Гранулематоз Вегенера
- Заболевания зубов
- Ревматизм
- Болезни Крона и Хортона
- Прием некоторых лекарственных препаратов
- Венерические заболевания
- Силикоз
- Талькоз
- Биссиноз
- Асбестоз
- Оперативные вмешательства
- Саркоидоз
Диссеминированный тип
Это самая редкая форма кольцевидной гранулемы у детей. Чаще всего она поражает эпидермис людей пожилого возраста, которые больны сахарным диабетом и другими хроническими заболеваниями. Поражающих очагов намного больше, чем во всех вышеописанных формах. Бляшки осыпают собой все тело, очень плохо поддаются лечению. Очень часто бляшки расположены не в форме кольца, а в неправильной форме, именно поэтому дерматологи могут затрудняться с постановкой диагноза.
В основном кольцевидную гранулему довольно легко диагностировать, достаточно лишь визуального осмотра. В крайних, сложных случаях может потребоваться гистологическое исследование. Если вы отметили на коже ребенка нечто, похожее на описываемый дерматоз, немедленно обращайтесь к специалисту.
Данную форму гранулемы кольцевидной можно встретить, как правило, у взрослых пациентов. Появляются данные высыпания в виде папул по всему телу, имеют фиолетовый оттенок или цвет здоровой кожи. Чаще всего высыпания могут появиться на коже конечностей и туловище.
Данная форма заболевания характеризуется полиморфизм высыпаний, т. е. папулы располагаются рассеянно или сливаются в многочисленные очаги.
Симптомы гранулемы
Гранулемы представляют собой небольшие плотные круглые узелки. В зависимости от первопричины и вида данной патологии, бугорки могут отличаться внешне и по-разному проявляться:
- Гранулема зуба. Вначале развивается без каких-либо внешних признаков, далее появляется небольшая припухлость, кровоточивость, покраснение десен, боль
- Венерическая. Узелки возникают в виде ярко-красных пятен в конце инкубационного периода болезни. Затем возникает папула, которая склонна к разрастанию
- Кожная. Может проявляться зудом, покраснением, шелушением кожного покрова, уплотнением, припухлостью
- При поражении внутренних органов. Симптомы часто отсутствуют, возникают болезненные ощущения. Могут быть типичные проявления поражения конкретного органа, а именно желтуха при гранулематозе печени, одышка, кашель при легочном инфицировании
- Головной мозг. Симптоматика зависит от месторасположения узелков, возможны параличи, проблемы со зрением, обонянием или слухом
Клинические проявления
Как правило, в дерматологии выделяют определенное количество клинических форм гранулемы кольцевидной: подкожная, локализованная, диссеминированная и перфорированная. Рассмотрим каждую из этих форм подробнее.
Заболевание протекает хронически, бессимптомно. Пациента не беспокоят не зуд, ни боль. Они встречаются исключительно редко, чаще всего при прободающей форме гранулемы. Болезнь склонна к самоизлечению, постепенно (в течение 2 лет) проходит у 3/4 больных. Также склонна к рецидивам (обострениям), почти у половины пациентов. Проходит бесследно, иногда остается пигментация, но она через какое-то время тоже исчезает. Рубцы остаются редко, обычно при прободающей форме.
Клинически выглядит как цепочки из папул или бляшки кольцевидной формы (округлой, овальной, реже полигональной). Середина свободна от высыпаний, иногда выглядит слегка вдавленной. Цвет кожи не изменяется либо приобретает фиолетовый, розовый, сероватый оттенок. Размеры колеблются от 2 до 5 см, редко больше. Папулы могут распространяться по периферии (наружу).
Виды гранулемы
Исходя из причин развития гранулем, различают инфекционную и неинфекционную природу появления болезни. Отдельно выделяют узелки неясной этиологии. По внешнему виду, локализации и характерным проявлениям называют следующие разновидности гранулем:
- Пиогенные
- Эозинофильные
- Кольцевидные
- Туберкулезные
- Гнойные
- Лепрозные
- Склеромные
- Гранулемы голосовых связок
- Мигрирующие подкожные
- Гранулемы зуба
- Венерические
- Неспецифические
- Лигатурные
Диагностика
Болезнь имеет достаточно специфическую клиническую картину, потому доктор может поставить диагноз уже на основании осмотра.
Для достоверности дополнительно проводят гистологический анализ биоптата из очага поражения. В центре находится очаг поврежденного коллагена (белковые волокна), а вокруг – инфильтрат из лимфоцитов. В дерме четко прослеживается признаки гранулематозного воспаления.
Дополнительно пациенту нужно сдать общий и биохимический анализ крови, анализ на наличие ВПЧ в организме, кровь на ИППП и сифилис.
Дифференциальную диагностику проводят с сифилисом, лишаем, липоидным некробиозом, саркоидозом, ревматическими узелками, кольцевидной эритемой Дарье.
При появлении симптом заболевания нужно обратиться к врачу-дерматологу.
Важное значение для диагностики гранулемы играет гистология. Это наука о тканях. Чтобы при помощи анализа определить, что это совершенно точно кольцевидная гранулема, необходимо обнаружить наличие муцина в ткани. Муцин — это основная отличительная черта с гистологической точки зрения кольцевидной гранулемы.
Болезнь обладает довольно специфической клинической картиной, поэтому доктор, осматривающий больного, может легко поставить правильный диагноз, опираясь на первоначальный осмотр.
Чтобы удостовериться в диагнозе, дополнительно могут быть проведены гистологические анализы биоптата, взятые из очага поражения. В центре гранулемы имеется источник поврежденного коллагена (белкового волокна), а по кругу – инфильтрат из лимфоцитов. Признаки гранулематозного воспаления четко прослеживается в дерме.
Как лечить кольцевидную гранулему? Об этом далее.
К дополнительным анализам, которые необходимо сдать пациенту, относятся общий и биохимический анализы крови, а также анализ на наличие в организме ВПЧ, анализ крови на ИППП и сифилис.
Отличительную диагностику могут провести при обнаружении сифилиса, лишая, липоидного некробиоза, саркоидоза, ревматического узелка, кольцевидной эритемой Дарье.
При первых проявлениях симптомов заболевания немедленно обратитесь к врачу-дерматологу.
Кольцевидная гранулема – довольно специфическое заболевание, что позволяет специалисту установить диагноз, просто проведя тщательный осмотр пациента. Если есть сомнения или диагноз необходимо установить максимально достоверно, выполняется гистологический анализ биоптата из очага поражения.
Пациенту в большинстве случаев дополнительно рекомендуется сдать анализ на ИППП, ВИЧ, общую биохимию крови. Эти исследования позволят предположить причину болезни.
Лечение гранулемы народными средствами
Народные средства можно использовать, как для местного лечения гранулем, убирая их симптомы, так и для приема внутрь для лечения первичного заболевания. Лекарственные мази и компрессы на основе лекарственных трав помогают избавиться от внешних проявлений гранулемы, убрать болевые ощущения, зуд, покраснение и припухлость. Для лечения первопричины, принимают целебные травяные настои и отвары. Они способствуют уменьшению воспалительного процесса, укреплению иммунной системы, уничтожают инфекцию и ускоряют процесс выздоровления.
При гранулеме зубов рекомендуется использовать отвар на коре дуба. Он очищает полость рта от патогенных микроорганизмов, снимает воспаление и останавливает кровотечение. Для этого 20 г коры заваривают 250 мл кипятка и ставят на водяную баню на полчаса. После этого раствор остужают до комнатной температуры и добавляют кипяченую воду до первоначального объема.
Чтобы избавиться от симптомов гранулемы и полностью вылечить данное заболевание, используют лечебный корень женьшеня. Для начала его следует измельчить до получения порошкообразного сырья и взять для настойки 30 г полученного средства. Заливают готовое сырье 1 литром водки, закрывают в банку. Затем раствор отставляют на 1 месяц в темное, сухое место. Периодически рекомендуется смесь встряхивать. Для лечения гранулемы, вызванной венерическими заболеваниями или другими инфекциями, нужно употреблять внутрь по 3-4 капли отфильтрованного средства 1 раз в день, лучше утром во время приема пищи.
Для лечения астрагала шерстистоцветкового необходимо 3 столовые ложки высушенной травы или корней данного лекарственного растения залить 1 литром кипятка. Затем раствор настаивается около 1 часа. Процеженное средство употребляют по 2 столовые ложки 3 раза в день на протяжении 2 недель. Это эффективное средство помогает при гранулеме легких. От других разновидностей данного заболевания измельчается 1 столовая ложка листьев астрагала и смешивается с 2 столовыми ложками мать-и-мачехи, ромашки и багульника. Также можно добавить по 1 столовой ложке листьев березы и травы душицы. Необходимо залить полученную смесь 500 мл кипящей воды, довести до кипения и протомить на небольшом огне в течение четверти часа, настоять раствор полчаса и процедить. Рекомендуется употреблять настой по третьей части стакана 3 раза в день.
Для лечения любых кожных новообразований, в том числе гранулемы, можно использовать сок чистотела. Для этого срезают и мелко измельчают стебель. Выделившейся жидкостью оранжевого цвета смазать наросты на коже. Процедуру проводят пару раз в сутки до полного исчезновения покраснений и уплотнений. При этом следует учесть, что сок чистотела ядовит, поэтому применять его нужно осторожно. Запрещено попадание лекарства на слизистые оболочки или на открытые раны. Использовать неразбавленный сок чистотела для лечения маленьких детей не рекомендуется во избежание осложнений или аллергических реакций.
Чтобы укрепить иммунную систему организма, помочь ему справиться с инфекцией, воспалением и другими неприятными симптомами, необходимо приготовить лекарственный отвар. Для этого собирают и измельчают траву спорыша, после этого 5 г данного сырья заливают 1 стаканом кипятка. Приготовленный раствор ставят на небольшой огонь и томят еще на протяжении 20 минут. Затем подобное средство остужают и тщательно отцеживают. Употребляют приготовленный данным способом отвар, как чай для лечения гранулемы и недопущения развития осложнений.
Для приготовления мази для лечения гранулемы необходимо перемешать 1 столовую ложку настоянных в кипятке березовых почек с 1 столовой ложкой ланолина. После того, как смесь остынет, излишняя жидкость сливается. Процеженное средство используется для смазывания поврежденных участков кожи.
Для изготовления лечебного отвара необходимо 15 г измельченных корней красной щетки залить 250 мл горячей воды. Отставляют раствор на небольшой огонь, доводят до закипания и томят в течение четверти часа. После этого настаивают средство еще примерно час в теплом месте и хорошо процеживают. В готовый напиток доливают кипяченой воды до первоначального объема и 20 мл жидкого меда. Жидкость тщательно перемешивают, после чего принимают в течение суток для лечения гранулемы, разделив данную порцию на 4 приема.
Чтобы укрепить работу всех систем организма при лечении гранулемы внутренних органов, рекомендуется использовать лечебный настой на основе травы полыни. Данное средство помогает вылечить данную болезнь без осложнений и тяжелых симптомов. Он восстанавливает иммунную систему и способствует уничтожению инфекции. Для этого нужно 1 столовую ложку мелко нарезанной полыни залить 1 стаканом кипящей воды. Средство закрывают в банке, отставляют в теплое место и настаивают на протяжении получаса. После этого его тщательно процеживают, можно добавить немного меда или сахара для улучшения вкуса. Принимают в виде чая несколько раз в сутки до полного выздоровления.
Формы заболевания
Данный вид гранулемы зачастую можно наблюдать у детей в возрасте семи лет. После достижения этого возраста риск появления гранулемы минимален. Дерматоз проявляется в виде образования многочисленных или единичных дермальных (редко подкожных) узлов. При такой форме дерматоза высыпания могут появиться на коже предплечий, голеней, кистей и пальцев, наиболее часто узлы появляются на голове в волосах. Бывают случаи образования гранулем в области глаза, в частности на верхнем веке.
Узлы, которые располагаются на коже конечностей, бывают как подвижными, так и плотно прилегающими к подлежащим тканям. Узлы, образованные на голове, зачастую неподвижны.
Одна из самых редких разновидностей гранулемы кольцевой, проявляется она только у 5 % пациентов, которые болеют данным заболеванием. Как правило, появление высыпаний наблюдается на пальцах и коже кистей. Данная сыпь представляется в виде папул с роговыми пробками и содержимым, напоминающем желе. По ходу выхода выделяемого содержания папул сыпь может преобразовываться в элементы с кратерообразным вдавлением в центре, которые покрыты корками.
Выделяют несколько форм заболевания. Среди них есть 4 наиболее типичных:
Самый частый вариант, чаще всего встречается у детей. Очагов поражения на коже 1–2, реже больше. Эпидермис не поврежден, цвет кожи чаще обычный. Чаще всего возникают на тыльной стороне кистей и предплечий, реже стоп и голеней. Иногда встречается в других местах (туловище, ягодицы, кожа над крупными суставами). Субъективных ощущений не вызывает, склонна к самоизлечению.
Выглядит так же, как предыдущий вариант, только в центре располагается пробка, из-под которой периодически выделяется желатиноподобное вещество. Позже покрывается корками. В половине случаев это реакция на травму. Может оставлять после себя рубцы и гиперпигментацию. Встречается у детей и подростков.
Тоже часто встречается у дошкольников. Очаги поражения расположены глубже, чем в других случаях, излюбленная локализация – волосистая часть головы, кисти, стопы, голени, иногда верхнее веко. Папулы могут как лежать свободно, так и быть связаны с подлежащими тканями.
Очагов поражения много, они распространены по всему телу. У детей практически не встречается. Развивается у пожилых людей на фоне сахарного диабета и других хронических заболеваний. Форму часто имеет не кольцевидную, а неправильную, что затрудняет диагностику. Трудно поддается лечению.
Обычно для постановки диагноза достаточно визуального осмотра. Гистологическое исследование помогает в сложных случаях.
Эта форма кольцевидной гранулемы чаще всего встречается у детей дошкольного возраста. Очаги располагаются глубже, чем в предыдущих формах. Излюбленные места поражения — под волосами на голове, на стопах, кистях, голени, реже — на верхнем веке. Высыпания в виде папул могут располагаться свободно, либо же быть связанными с подлежащими кожными тканями.
Противопоказания
Необходимо учитывать, что наружные народные средства, приготовленные из лекарственных трав, могут вызывать аллергическую реакцию при бесконтрольном применении или при индивидуальной непереносимости. Рекомендуется обратиться к лечащему врачу перед тем, как использовать настои и отвары для лечения гранулемы. С осторожностью используют народные средства при повышенном или пониженном артериальном давлении, патологиях внутренних органов или наличии хронических заболеваний.
Рейтинг 1.00 (1 Голос)
Локализованная
Это самый распространенный вид гранулемы кольцевидной у детей. У взрослых данная форма заболевания встречается гораздо реже. Локализованная форма практически незаметна на коже, очагов ее поражения редко бывает более двух. В основном гранулема выбирает для высыпания предплечья и тыльную сторону кистей рук.
В редких случаях очаги могут образоваться над крупными суставами, в области живота, спины, стоп, век, головы, ягодиц. Никаких неприятных ощущений и дискомфорта (кроме косметического) гранулема кольцевидная локализованной формы не вызывает. Данный вид дерматоза способен самоизлечаться, не оставляя следов своего пребывания на коже.
Гранулема кольцевидная локализованной формы является самой распространенной. Данная форма заболевания развивается у 90 % больных в детском возрасте.
У большей части пациентов на коже конечностей образуется обычно единичный очаг поражения. Бывают случаи, когда на коже появляется несколько очагов заболевания, но при этом число их обычно ограничено.
Что необходимо знать: у 60 % пациентов с кольцевидной гранулемой (фото представлено в статье) сыпь появляется на предплечьях или кистях, у 20 % — на голенях и стопах, у остальных 20 % больных — на других частях тела, как правило, рядом с крупными суставами.
Высыпания выглядят как плотные папулы, имеющие цвет здоровой кожи (изредка можно наблюдать незначительные покраснения). Расположение папул похоже на дугу или кольцо, причем кожа в центре очага обычно остается здоровой.
Возможно разрастание очагов гранулемы по периферии, некоторая часть высыпаний самопроизвольно разрешается, а может и рецидивировать вновь. Как правило, гранулемные кольца бывают в диаметре от 2 до 5 см, довольно редко встречаются очаги поражения, разросшиеся до огромных размеров. По контуру очаги обычно всегда округлые, но изредка можно увидеть неправильные формы. В центральной части, как правило, они несколько запавшие.
Терапия у детей
Кольцевидная гранулема у детей встречается довольно часто. Поскольку заболевание считается доброкачественным, принципы его лечения не отличаются от используемых для терапии взрослых пациентов.
В большинстве случаев на передний план выходит выжидательная тактика. При появлении жалоб на боли или зуд, маленьким пациентам рекомендована обработка очагов поражения глюкокортикостероидными мазями.
Опасаться, что мази с гормонами нанесут ребенку вред не стоит. Очаги поражения обычно слишком ограничены, а длительность обработки не так велика, чтобы глюкокортикоиды как-то сказались на неокрепшем организме. Лучшего эффекта можно достичь, если обрабатывать очаги перед сном, после наложив повязку.
Возможно также инъекционное подкожное введение ГКС в зону поражения, но в этом случае можно столкнуться с развитием кожных атрофий.
Как отмечают врачи, лекарственная терапия начинает действовать только тогда, когда гранулематозные высыпания сами идут на спад. Большинство методов очень спорные, и кому-то из пациентов прекрасно помогает, а кто-то лечится без эффекта.
Независимо от терапии конкретно кольцевидной гранулемы, рекомендуется обязательная коррекция хронических заболеваний.
Тип кольцевидной гранулемы с множественными очагами неполной дегенерации коллагена может весьма напоминать липоидный некробиоз, характеризующийся аналогичной формой дегенерации коллагена. Однако липоидный некрЬбиоз отличается от кольцевидной гранулемы сосудистыми изменениями, наличием липоидного материала и многочисленных гигантских клеток инородных тел, а также отсутствием муцина.
Тип кольцевидной гранулемы с одним или несколькими большими очагами полной дегенерации коллагена может быть почти неотличимым от подкожных узелков ревматического артрита (см. ниже). Однако в узелках ревматического артрита участки дегенерации обычно имеют большие размеры и они расположены глубже в дерме или даже в подкожной жировой клетчатке; клеточная реакция является менее полиморфной (преимущественно гистиоциты и фибробласты), а при кольцевидной гранулеме имеется, кроме того, м,ного лимфоцитов [Боуэрс (Bowers)].
При ревматической лихорадке и ревматоидном артрите в подкожной жировой ткани могут развиваться маленькие плотные узелки, главным образом в области локтевых, коленных и голеностопных суставов. Диаметр узелков колеблется от нескольких миллиметров до 2 см.
Подкожные узелки при обоих заболеваниях имеют сходное строение. Обнаруживаются три резко очерченных зоны: 1) центральная зона, или зона некроза; 2) промежуточная зона, состоящая из пролиферирующих гистиоцитарных клеток, и 3) периферическая зона, состоящая из хронических воспалительных клеток [Беннет, Целлер и Бауэр (Bennet, Zeller, Bauer)]. При ревматической лихорадке в узелках преобладают эксудативные изменения, при ревматоидном артрите — пролиферативные и некротические изменения.
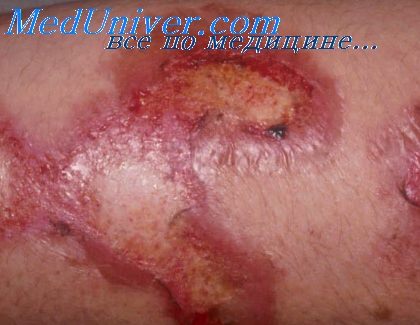
При ревматической лихорадке в центральной зоне узелка находят фибриноидную дегенерацию. Промежуточная зона состоит из отечного коллагена, инфильтрированного воспалительными клетками, в том числе большим количеством крупных одноядерных клеток (гистиоцитов), что создает сходство с узелками гранулемы Ашофа (Aschoff) в миокарде.
При ревматоидном артрите центральная зона состоит из некротизированного коллагена, а промежуточная — из гистиоцитов и фибробластов, расположенных в виде частокола вокруг центральной зоны некроза.
Дифференциальный диагноз между узелками ревматоидного артрита и кольцевидной гранулемы см. в разделе о кольцевидной гранулеме.
Гистологическая картина специфична. Имеется паракератоз (от небольшого до умеренно выраженного) и атрофия эпидермиса с отсутствием эпидермальных отростков. Непосредственно под эпидермисом узкая зона соединительной ткани отделяют полосу густого инфильтрата от эпидермиса. Наряду с полосовидным инфильтратом имеются рассеянные очаги воспалительного инфильтрата в дерме, особенно вокруг кровеносных сосудов. Инфильтрат состоит преимущественно из лимфоцитов, но содержит также и гистиоциты. Здесь могут быть хроматофоры с меланином или гемосидерином. На всем протяжении дермы отмечается интерстициальный отек и атрофия коллагеновых пучков. Атрофия приводит к постепенному истончению дермы, в два-четыре раза по сравнению с нормой.
Сальные железы и волосы рано вовлекаются в атрофический процесс и обычно полностью отсутствуют. Потовые железы, однако, как правило, сохраняются. Вследствие истончения дермы она необычно тесно прилегает к эпидермису. Кровеносные сосуды расширены; возможна их эндотелиальная пролиферация.
Отмечается выраженная атрофия подкожной жировой ткани. Величина жировых клеток различна, они неправильной формы. Видны очаги воспалительной инфильтрации и фиброз различной степени. Через много лет атрофическая стадия может потерять свои специфические гистологические черты: наблюдается лишь атрофический эпидермис и атрофичная, богатая фиброзной тканью дерма без воспалительного инфильтрата.
Полосовидные очаги фиброза, напоминающие склеродермию, а также фиброзные узлы обычно представляют собой лишь участки густого фиброза. Однако иногда в полосовидныx очагах обнаруживается гистологическое строение, не отличимое от строения склеродермии.
Версия: Клинические рекомендации РФ (Россия) 2013-2017
Общая информация
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ КОЛЬЦЕВИДНОЙ ГРАНУЛЕМОЙ
Шифр по Международной классификации болезней МКБ-10
L92.0
ОПРЕДЕЛЕНИЕ
Кольцевидная гранулема – доброкачественное заболевание кожи, клинически проявляющееся кольцевидно расположенными папулами, а патоморфологически – гранулематозным воспалением.


Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Причина заболевания неизвестна. Предполагается полиэтиологичность дерматоза, при этом определенная роль отводится хронической инфекции (туберкулез, ревматизм, хронические инфекции респираторной системы), саркоидозу, эндокринным нарушениям, сахарному диабету (чаще при генерализованной форме заболевания), длительному приему лекарственных средств (витамин D). Иногда обнаруживают связь с аутоиммунным тиреоидитом. Провоцирующую роль в возникновении кольцевидной гранулемы может играть травма. Описана ассоциация кольцевидной гранулемы с проведением туберкулиновой кожной пробы и вакцинацией БЦЖ. Вирусные инфекции (ВИЧ-инфекция, вирус Эпштейна-Барр, вирус простого герпеса и вирус ветряной оспы) также могут способствовать развитию заболевания. Кольцевидная гранулема, ассоциированная с иммунодефицитом (ВИЧ-инфекция, состояние после трансплантации печени), чаще бывает генерализованной. В настоящее время рассматриваются следующие механизмы развития дерматоза:
1. Микроангиопатии, приводящие к деградации соединительной ткани.
2. Первичный дегенеративный процесс в соединительной ткани с ответной гранулематозной реакцией.
3. Лимфоцитарно-опосредованная иммунная реакция, активизирующая макрофаги.
Заболеваемость кольцевидной гранулемой оценивается в 0,1–0,4% от общего количества пациентов с дерматологической патологий.
Клиническая картина
С учетом клинической картины заболевания выделяют следующие формы заболевания:
- локализованная кольцевидная гранулема;
- глубокая (подкожная) кольцевидная гранулема;
- диссеминированная кольцевидная гранулема;
- перфорирующая кольцевидная гранулема.
Локализованная кольцевидная гранулема является самой распространенной формой заболевания и наблюдается преимущественно у детей (90% случаев заболевания) и лиц молодого возраста. Локализованная кольцевидная гранулема характеризуется появлением мелких (0,1–0,5 см в диаметре), плотных, гладких полушаровидных, слегка уплощенных блестящих дермальных узелков розоватого цвета или цвета нормальной кожи, расположенных в типичных случаях кольцевидно или группами в виде полукольца на тыльной поверхности кистей, стоп, голеней, предплечий (60% – на кистях и руках, 20% – на стопах и голенях). Реже встречается поражение периорбитальной области и волосистой части головы. Диаметр очагов постепенно увеличивается, составляя 1–5 см и более. В центральной части очага кожа нормальная или слегка синюшная. Периферический край очага составляют соприкасающиеся узелки. Субъективные ощущения отсутствуют. Очаги могут частично разрешаться или рецидивировать на том же месте. Эпидермис не поражается. При папулезной форме узелки располагаются изолированно друг от друга.
Глубокая кольцевидная гранулема характеризуется подкожным расположением узелков. Наблюдается практически исключительно у детей в возрасте до шести лет и проявляется в виде единичных или множественных глубоких дермальных или подкожных узелков на голенях, предплечьях, локтях, тыльной стороне кистей, пальцах и на волосистой части головы. Может поражаться также периорбитальная область, обычно верхнее веко. Узелки на конечностях обычно подвижные, хотя могут быть связаны с фасциями, на волосистой части головы – всегда плотно соединены с надкостницей. После проведенного хирургического лечения могут наблюдаться рецидивы.
Диссеминированная кольцевидная гранулема характеризуется множественными очагами высыпаний на различных участках тела. Эта форма встречается примерно у 15% больных кольцевидной гранулемой, редко у детей. Большинство больных находятся в возрасте старше 50 лет. По всему телу наблюдаются группы папул, узелков и пятен цвета кожи или фиолетового оттенка, но чаще всего поражаются дистальные участки конечностей и туловище. В этих случаях высыпания множественные, рассеянные или сливающиеся, что может придавать очагам сетчатый характер, но без значительной склонности к кольцевидному расположению. Отмечается полиморфизм высыпаний. Типичным признаком является симметричность. Эта форма заболевания имеет хроническое рецидивирующее течение, редко разрешается спонтанно и более резистентна к терапии, чем локализованная форма.
Перфорирующая кольцевидная гранулема составляет около 5% от всех случаев заболевания. Обычно наблюдается на тыльной стороне кистей или пальцев, но может быть просто травматическим вариантом локализованной кольцевидной гранулемы. Как минимум 50% таких больных – дети или лица молодого возраста. Высыпания представлены папулами, сливающимися в крупные бляшки и имеющими пробку в центре, при надавливании на которую выделяется желатиноподобное содержимое; затем образуются корки и очаги с пупковидным вдавлением в центре. Позднее могут развиваться атрофические рубцы.
Диагностика
Диагноз кольцевидной гранулемы основывается на данных клинической картины, однако в ряде случаев (подозрение на диссеминированную и глубокую форму заболевания) необходимо патоморфологическое исследование биоптатов кожи.
При патоморфологическом исследовании в верхнем и среднем слоях дермы наблюдаются хронические инфильтраты и гранулематозное воспаление, очаги некробиоза соединительной ткани, окруженные частоколом гистиоцитов; гигантские многоядерные клетки. При перфорирующей форме наблюдаются очаги дегенерации коллагена под эпидермисом с проникновением некробиотических масс через эпидермис. В очагах, существующих продолжительное время, могут появляться многочисленные Т-лимфоциты и фибробласты. Воспалительный инфильтрат представлен в основном активированными Тh1-лимфоцитами. Туберкулоидная реакция гигантских клеток нетипична. Иногда на открытых воздействию солнца очагах кольцевидной гранулемы наблюдается дегенерация эластических волокон. Отложения IgG и СЗ вокруг кровеносных сосудов в дерме указывает на возможность развития иммунокомплексного васкулита.
По показаниям назначаются консультации других специалистов: терапевта (при назначении физиотерапевтического лечения обязательна), эндокринолога, инфекциониста, оториноларинголога, фтизиатра.
Дифференциальный диагноз
Дифференциальная диагностика кольцевидной гранулемы проводится с липоидным некробиозом, который развивается преимущественно у лиц среднего возраста, нередко имеющих нарушения углеводного обмена. При липоидном некробиозе высыпания локализуются преимущественно на голенях.
Мелкоузелковый саркоидоз характеризуется высыпаниями синюшно-буроватого цвета с локализацией на лице. Заболевание чаще возникает у взрослых. Характерен феномен запыленности при диаскопии. Типичные очаги кольцевидной гранулемы отсутствуют.
Для высыпаний при красном плоском лишае характерна полигональность, блеск и фиолетовый оттенок. Субъективно больных беспокоит выраженный зуд.
Также заболевание дифференцируют со стойкой возвышающейся эритемой, высыпания при которой чаще локализуются вокруг крупных суставов. Узелки более многочисленны, большего размера, имеют островоспалительный характер, более плотную консистенцию, без выраженной тенденции к кольцевидной группировке. Сыпь отличается большей стойкостью.
Ревматоидные узелки чаще локализуются в области крупных суставов, большей величины, залегают более глубоко, болезненны при надавливании. Характерны наличие артрита, изменения острофазных показателей крови, наличие общей симптоматики (слабость, недомогание, лихорадка).
Лечение
- регресс высыпаний;
- отсутствие рецидивов.
Общие замечания по терапии
При планировании терапии следует учесть тенденцию кольцевидной гранулемы к спонтанному разрешению. Примерно в 75% случаев очаги спонтанно регрессируют в течение 2 лет. Хотя частота рецидивов достигает 40%, новые очаги также могут исчезать самопроизвольно.
При необходимости проводят коррекцию углеводного обмена, лечение сопутствующей патологии (очагов хронической инфекции, туберкулеза, сахарного диабета).
Препаратами выбора при локализованной кольцевидной гранулеме являются топические глюкокортикостероиды. В случае диссеминированного поражения кожи вместе с топической терапией назначаются системные препараты или фототерапия.
Показания к госпитализации
Отсутствуют.
Схемы лечения
Медикаментозная терапия
Наружная терапия
1. Глюкокортикостероидные препараты (D) [1]:
- гидрокортизона 17-бутират, крем, мазь 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
- алклометазона дипропионат, крем, мазь 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
- бетаметазона дипропионат, крем, мазь 0,025%, 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
- бетаметазона валерат, крем, мазь 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
- метилпреднизолона ацепонат крем, мазь, эмульсия 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
- мометазона фуроат, крем, мазь, лосьон 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
- клобетазола пропионат, крем, мазь 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель.
Системная терапия
- токоферола ацетат (С): детям в возрасте от 3 до 10 лет - 50–100 мг в сутки перорально, детям в возрасте старше 10 лет – 100-200 мг в сутки перорально, взрослым - 200–400 мг в сутки перорально в течение 20–40 дней [3]
или
- витамин Е + ретинол (С) 1 драже 1–3 раза в день перорально в течение 1 месяца [4];
- аскорбиновая кислота + рутин (С): детям в возрасте до 5 лет – ½ таблетки 1–2 раза в сутки перорально, детям в возрасте от 5 до 10 лет – 1 таблетка 2 раза в сутки перорально, детям в возрасте старше 10 лет и взрослым – 1 таблетка 3 раза в день перорально в течение 20–40 дней [5].
Немедикаментозная терапия
Криотерапия (D) 1 раз в 7–10 дней, на каждый очаг по 3–5 процедур. При этом обрабатывают всю поверхность небольших очагов и активные края более крупных очагов (диаметром более 4 см). Возможны временные побочные эффекты (боль, образование пузыря и местный отек) и продолжительные осложнения (очаговая гипопигментация и периферическая гиперпигментация) [5].
Особые ситуации
Лечение беременных
Отсутствуют данные о лечении кольцевидной гранулемы у беременных. При возникновении подобных клинических ситуаций разрешены к использованию методы местной терапии:
1. Местное применение токоферола ацетата (витамин Е) (С) 2 раза в сутки, из них 1 раз под окклюзией, в течение 2 недель [7].
2. Криотерапия (D) 1 раз в 7–10 дней, на каждый очаг по 3–5 процедур [5].
Требования к результатам лечения
Разрешение высыпаний.
ПРОФИЛАКТИКА
Методов профилактики не существует.
Информация
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Thornsberry L.A., English J.C. 3rd Etiology, diagnosis, and therapeutic management of granuloma annulare: an update. Am J Clin Dermatol 2013; 14 (4): 279–290. 2. Левончук Е.А. кольцевидная гранулема у детей: клиника, диагностика, терапия. Медицинские новости 2008; 16: 62–63. 3. Poppe H., Poppe L.M., Goebeler M., Trautmann A. Treatment of disseminated granuloma annulare with oral vitamin E: 'primum nil nocere'. Dermatology 2013; 227 (1): 83–88. 4. Manish B., Shyam S.P., Manchanda K. Generalized papular granuloma annulare. Indian Dermatol Online J 2012; 3 (1): 74–76. 5. Козловская В.В., Абдель М.В. Кольцевидная гранулема: этиология, клиническая картина, патогенез, принципы терапии. Медицинские новости 2011; 4: 25–28. 6. Романенко И.М., Кулага В.В., Афонин С.Л. Лечение кожных и венерических болезней: Руководство для врачей: В 2 т. М.: ООО 'Медицинское информационное агентство'. 2006; т.2: 166–168. 7. Кацамбаса А.Д., Лотти Т.М. Европейское руководство по лечению дерматологических болезней. – М.: МЕДпресс-информ, 2009. – С.736.
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не внесены, то зарегистрированы причины отказа от внесения изменений.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Читайте также:


