Ревматоидный артрит и периартрит
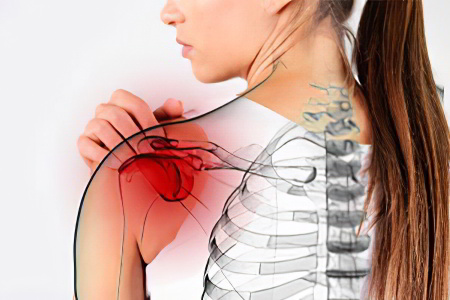
Периартрит способен поражать все ткани и межкостные соединения, которые имеются в системе опорно-двигательного аппарата. Чаще всего периартрит диагностируют у женщин в возрасте старше 40-45 лет, хотя мужчины также подвержены этой болезни. На долю периартрита выпадает до 26,1% всех внесуставных воспалений мягких тканей опорно-двигательного аппарата.
Самой распространенной формой этого дегенеративного процесса является плечелопаточный периартрит. Он составляет 80% от общего числа ревматических заболеваний плеча. Это обуславливается тем, что сухожилия в месте крепления плечевого сустава постоянно находятся в функциональном напряжении. Реже страдают сухожилия мышц, крепящиеся к локтевому суставу, запястью и кистям. Самая редкая разновидность периартрита – это воспаление сухожилий и мышц в области суставов нижних конечностей, так как там нагрузка падает именно на суставы, а не на их мышечный каркас.
Периартрит – заболевание, которое способно серьезно ухудшить качество жизни больного, сделать его наполовину инвалидом. Ведь кости, суставы, мышцы и синовиальные сумки располагаются по всему телу. Поэтому необходимо ориентироваться в причинах и симптомах болезни, чтобы не затягивать с лечением и своевременно обращаться к доктору.
Симптомы периартрита
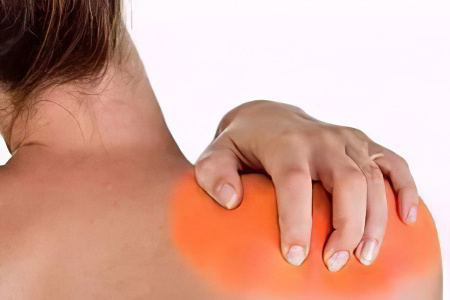
Общие симптомы периартрита:
Боль в мышцах, которая возникает только при совершении определенных движений.
Незначительная припухлость воспаленного места, не имеющая выраженной болезненности.
Мышечное напряжение, которое присутствует на постоянной основе.
Наличие болезненных пальпируемых точек.
Во время острой стадии воспаления возможно незначительное повышение местной температуры тела, отечность и гиперемия поврежденного участка.
Не исключено ограничение подвижности в суставе, но не полное, а частичное.
Во время рентгенографического обследования возможно обнаружение кальцификатов и периоститов.
Если при периартрите в патологический процесс оказались вовлечены только сухожилия, то это будет проявляться следующими симптомами:
Спайка коллагеновых волокон;
Формирование склерозированных участков и кальцификатов.
Когда поражена околосуставная сумка, то будет наблюдаться следующий симптомокомплекс:
Отечность кожных покровов над местом воспаления;
Скопление серозного экссудата;
Деформация стенок синовиальной сумки.
Симптомы периартрита также будут различаться зависимости от того, где именно локализуется воспаление:
Плечелопаточный – этот вид воспаления диагностируется чаще остальных. При нем происходит поражение сухожильной мышцы в лопаточной надкостной ямке. Реже страдает головка двуглавой мышцы.
Симптомы плечелопаточного периартрита:
Болезненные ощущения в области плеча, которые могут возникать как на фоне нагрузки (при простой форме воспаления), так и в состоянии покоя (при острой форме воспаления);
Выраженные боли возникают при попытке совершить вращательные движения рукой либо при попытке преодолеть сопротивление;
Отсутствие возможности высоко поднять руку вверх, завести ее за спину или совершить иные сложные движения;
Острая форма болезни характеризуется субфебрильной температурой тела, возникновением бессонницы, ухудшением работоспособности, наличием припухлости и резкими болями;
При хронической форме болезни часто наблюдается сращение стенок сумки с дальнейшим развитием капсулита и кальцификации пораженных тканей, в итоге подвижность верхней конечности будет серьезно ограничена.
Появление выраженной жгучей боли в области пораженных элементов;
Трофические и вазомоторные изменения кисти: посинение кожных покровов, развитие остеопороза, атрофия мышц;
По мере своего развития заболевание приводит к формированию контрактуры пальцев.
Лучезапястный периартрит. В этом случае чаще всего страдает сухожилие плечелучевой мышцы в месте его крепления к шиловидному отростку лучевой кости.
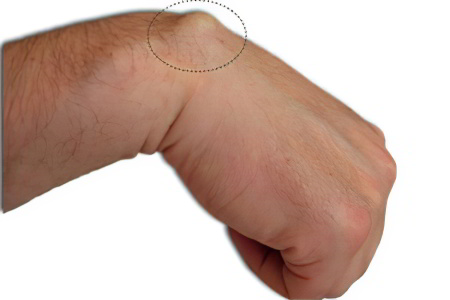
Боли, локализующиеся выше лучезапястного сустава;
Они имеют тенденцию к усилению при вращении суставом, окруженным воспаленными мышцами;
Чаще всего наблюдается слабовыраженная припухлость пораженного места;
Болезнь имеет упорное и продолжительное течение.
Боли в области надмыщелка при попытке разогнуть предплечье;
Не исключено увеличение лимфатических узлов, их болезненность;
Боль отдает как в верхнюю часть руки, так и вниз;
Пассивные движения становятся частично ограниченными по причине болей;
Чаще всего спустя несколько месяцев наступает самостоятельное выздоровление, хотя не исключены последующие рецидивы заболевания.
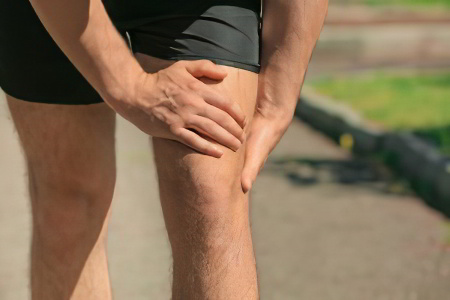
Воспаление локализуется во внутренней части колена, ниже коленного сгиба, именно в этом месте возникают боли;
Боль усиливается во время ходьбы, при сгибании колена, либо при длительном статичном положении;
Возможно возникновение припухлости и покраснение кожи в зоне воспаления.
Тазобедренный. В этом случае воспаление локализуется в области тазобедренного сустава.
Приступообразные боли в области таза, которые отдают в бедро;
Приступ боли протекает по типу болезненного криза;
При пальпации максимальная болезненность наблюдается в области большого вертела, а при оказании давления на его задневерхний угол боль становится нестерпимой;
Когда боли набирают свою максимальную силу, человек становится практически обездвиженным.
Голеностопный и стопный. Происходят дистрофические изменения стопы, формируются пяточные шпоры. Чаще всего от этого вида периартрита страдают спортсмены и люди с избыточной массой тела. Частым симптомом воспаления является возникновение болей при надавливании на пятку. Боль является следствием развития подпяточного бурсита.
Постоянными спутниками периартрита являются такие состояния, как бурсит (воспаление синовиальной сумки), капсулит (воспаление капсулы сустава), тендинит (воспаление сухожилия), фасциит (местное воспаление мышцы). Также на периартрит часто дает реакцию надкостница, которая контактирует с пораженными сухожилиями, что приводит к развитию периостита.
Причины периартрита
Периартрит может быть обусловлен дистрофическими процессами. Также различают истинно воспалительный периартрит, который встречается крайне редко и является следствием хронического артрита.
Причины, приводящие к развитию дистрофического периартрита:
Повторные микротравмы сухожилий. Они могут быть обусловлены особенностями профессиональной деятельности человека, либо являться результатом усиленных физических нагрузок во время занятий спортом. Склонны к формированию периартрита люди таких профессий, как маляр, кузнец, теннисист и пр.
Нарушения обмена веществ – это еще одна причина, которая может привести к развитию воспаления околосуставных тканей. Стоит отметить, что чаще всего периартрит диагностируют у людей с ожирением.
Нарушения в работе эндокринной системы способствуют развитию периартрита. Особенно это актуально для женщин, которые находятся на пороге климакса, либо уже вступили в него.
Сосудистые нарушения негативным образом сказываются на питании околосуставных тканей и могут вызвать развитие их воспаления. Часто плечелопаточный периартрит наблюдается у людей, которые страдают от коронарной болезни. В этом случае воспаление сухожилий развивается на фоне стихания приступа стенокардии. У 15% пациентов, перенесших инфаркт миокарда, также развивается периартрит.
Не стоит упускать из внимания нейрорефлекторные сбои в организме.
Нагрузка и частые травмы околосуставных сухожилий ведут к тому, что в них формируются очаги некроза, которые в дальнейшем склерозируются и кальцифицируются. Очень часто в этих областях развивается реактивное воспаление, которое распространяется на рядом расположенные суставные сумки.
Дополнительными факторам риска, которые способны оказать влияние на развитие периартрита, являются:
Возраст старше 40 лет;
Перенесенные инфекции, которые имели тяжелое течение (периартрит выступает в качестве осложнения);
Длительное нахождение в условиях холода и сырости;
Врожденные заболевания опорно-двигательного аппарата.
Диагностика периартрита
Диагностика начинается с осмотра и выслушивания жалоб больного. Врач должен быть предельно внимательным, так как периартрит очень легко спутать с артритом и артрозом.
Критерии оценки, которые позволяют отличить периартрит от истинных заболеваний суставов:
Возникает лишь при совершении пациентом определенных движений
Боли возникают спонтанно, становятся более интенсивными при любых движениях
Боли появляются при возникновении любых движений, спонтанные боли отсутствуют
Отечность небольшая, при пальпации может отзываться слабыми болями
Разлитая диффузная и болезненная отечность, которая не имеет четких границ
Изменения со стороны суставов
Суставы не деформированы
Имеется деформация суставов, но выражена она несильно. Деформация происходит за счет изменения в мягких тканях.
Костные разрастания провоцируют выраженную деформацию суставов
Боль во время пальпации
Пальпируются болезненные точки
Боль разлитая, довольно интенсивная
При пальпации возникают слабые боли, либо они отсутствуют вовсе
Местное увеличение температуры
Возможно, но незначительно
Температура сильно увеличена
Движения конечностей (пассивные)
Не нарушены, либо слабо ограничены
Движение в суставе (активные)
Сохранены в полном объеме
Изменение картины крови
В пределах нормы. В острой фазе возможно увеличение СОЭ и СРБ
Скачок РОЭ, фибриногена, серомукоида, обнаружение в крови С-реактивного белка
В пределах нормы
Возможно обнаружение кальцификатов и периоститов, но только в запущенной стадии болезни
Суставная щель сужена, прослеживается остеопороз эпифизов, суставные поверхности покрыты эрозиями
Суставная щель сужена, присутствуют остеофиты, субхондральный остеосклероз
Обращаться с жалобами на боли в мышцах, окружающих сустав, пациенты могут к таким специалистам, как терапевт, хирург, ревматолог, ортопед, невролог.
После сбора анамнеза и осмотра доктор направит больного на прохождение ряда дополнительных обследований:
Как правило, рентген показывает изменения в суставах (отложения кристаллов кальция, развитие остеопороза головки кости) при длительном и прогрессирующем периартрите.
Такие инвазивные диагностические методики, как артрография и артроскопия, могут быть применимы только в том случае, когда пациенту предстоит операция.
Лечение периартрита
Независимо от того, где именно локализуется воспалительный процесс, лечение периартрита должно быть комплексным.
Оно проводится по следующим направлениям:
Устранение симптомов болезни.
Восстановление объема утраченных движений мышц.
Проведение комплекса мероприятий, направленных на недопущение рецидива заболевания и развития осложнений.
Ликвидация деструктивных изменений в суставах.
Лечение сопутствующих заболеваний, если таковые имеются.
Стоит учесть, что периартриты имеют склонность к хронитизации, поэтому лечение должно быть настойчивым. Специалисты рекомендуют максимально устранить нагрузку с пораженного сухожилия, что особенно актуально в острой стадии воспаления. Для иммобилизации конечности применяют повязки. Если случай тяжелый, то возможно наложение гипса.

Для устранения болей используют обезболивающие и противовоспалительные препараты: Аспирин, Анальгин, Индометацин, Бруфен, Реопирин, Бутадион. Превышать рекомендуемую терапевтическую дозу не следует.
Для уменьшения болей можно воспользоваться мазями для местного нанесения на кожу. С этой целью используют анаболические, разогревающие и болеутоляющие средства. Среди таких препаратов: мази Диклофенак, Ибупрофен, Индометацин, камфора, метилсалицилат.
В острой фазе периартрита при наличии выраженных болей необходима инфильтрация зоны поражения гидрокортизоном и новокаином. Частота инъекций: каждые 5-10 дней. Их продолжают вводить до тех пор, пока боли не будут уменьшены.
Острейшие боли требуют проведения краткосрочного курсового лечения глюкокортикостероидами. Для этого пациент на протяжении 10-15 дней будет принимать внутрь Преднизолон (10-20 мг в день). Постепенно доза должна уменьшаться, вплоть до полного отказа от препарата. Дополнительно врач может назначить миорелаксанты, ангиопротекторы, хондропротекторы.
Физиотерапия также показана с первых дней обращения пациента за помощью.
При периартрите применимы следующие виды лечения:
Фонофорез с гидрокортизоном.
Доказанной эффективностью обладает ударно-волновая терапия, иглорефлексотерапия.
Электрофорез с обезболивающими препаратами и лекарственными средствами, направленными на улучшение кровообращения.
Сероводородные и радоновые ванны дают отличный эффект в лечении хронического периартрита.

Отдельное направление в лечении периартрита – это лечебная гимнастика. Начинать ее необходимо крайне осторожно, с пассивных движений.
Основные цели, которые преследует лечебная физкультура:
Уменьшение интенсивности болевых приступов;
Восстановление подвижности конечности;
Расслабление воспаленной мышцы;
Нормализация мышечного тонуса и мышечной силы.
Гимнастические комплексы можно выполнять в домашних условиях, а также в стационаре. Акцент делается на упражнениях, которые не вызывают боли. Прорабатывать следует суставы, вокруг которых развился периартрит, но слишком нагружать больную конечность не следует.
Массаж при периартрите противопоказан! Возможно его проведение при легком течении болезни с обязательным обходом воспаленного участка.
Операцию проводят лишь в том случае, когда все методы лечения воспаления оказываются неэффективными, а болезнь продолжает прогрессировать.
Иные показания к операции:
Невозможность купирования болей кортикостероидными инъекциями;
Рецидивирующие боли, которые не утихают спустя 6-8 месяцев лечения;
Пациенты старше 40 лет, чья работа связана с нагрузкой на сустав, в области которого происходит воспалительный процесс;
Повреждение сухожилий, ведущее к деформации сустава;
Повреждение периферических нервных волокон.
Хирург выполняет рассечение спаек, что позволяет восстановить подвижность больного сухожилия. Параллельно удаляют шпоры, солевые отложения и прочие патологические разрастания.
Что касается прогноза на выздоровление, то в большинстве случаев он является благоприятным. Если лечение проводится комплексно и в системе, то некротизированные очаги и кальцификаты постепенно рассасываются. Параллельно уходят боли, нормализуется подвижность конечности. Тем не менее, для успешного выздоровления необходимо своевременно обращаться к доктору. Длительное течение болезни может привести к формированию фиброзных сращений тканей, окружающих сустав. В итоге его подвижность в полной мере восстановить не удастся, а значит, человек получит стойкую инвалидность, потеряет навыки бытовой и профессиональной деятельности.
Профилактика периартрита

Чтобы минимизировать риски развития периартрита, необходимо придерживаться следующих рекомендаций:
Заниматься физической культурой, но тренировки должны быть умеренными.
Не злоупотреблять нагрузкой на определенный сустав. Если этого не избежать по роду профессиональной деятельности, то следует обеспечивать перегруженный сустав достаточным покоем. Отличной профилактикой болезни является массаж.
Инфекционные болезни должны быть качественно и своевременно пролечены.
Необходимо избегать ситуаций, травмирующих сустав. Причем опасность представляют не только макро-, но и микротравмы.
Не менее важна профилактика заболеваний опорно-двигательного аппарата в целом.
Чтобы упростить терапию периартрита и сделать ее максимально быстрой, следует при возникновении болей в области сустава не заниматься самолечением, а сразу отправляться на прием к специалисту.

Визитной карточкой этого заболевания является симметричное поражение мелких суставов кистей и стоп с их характерной деформацией. Именно так проявляется серопозитивный ревматоидный артрит в отличие от серонегативного, начинающегося с поражения единичных крупных суставов. Об особенностях проявления данной формы заболевания можно узнать из этой статьи.
Серопозитивный и серонегативный артрит – в чем разница?
Ревматоидный артрит (РА) – это хроническое аутоиммунное воспалительное системное заболевание соединительной ткани с поражением суставов и внутренних органов. Болезнь поражает около 1% населения. Серопозитивным артритом можно заболеть в любом возрасте, но чаще болеют женщины после 40 лет. В первые 5 лет половина заболевших становятся инвалидами. Код болезни по МКБ-10 М05.
Этиология
Причины развития (этиология) РА окончательно не установлены. Считается, что в основе заболевания лежат два фактора:
- генетический – наследственная предрасположенность к аутоиммунным процессам, что подтверждается частыми семейными заболеваниями;
- инфекционный – перенесенные вирусные инфекции; например, вирус Эпштейна-Барр, вызывающий инфекционный мононуклеоз.
Патогенез серопозитивного артрита
Механизм развития серопозитивного артрита (патогенез) связан с поломкой иммунной системы. Развивается он таким образом:
- в норме ответ на внедрение инфекции организм вырабатывает антитела; это белковые соединения – иммуноглобулины (Ig), назначением которых является соединение с инфекционным возбудителем (антигеном) и его нейтрализация;
- при РА вырабатываются измененные Ig, иммунная система их не узнает, принимает за чужеродные частицы (антиген) и вырабатывает к ним еще антитела, которые получили название ревматоидного фактора (РФ); образующиеся комплексы антиген-антитело откладываются в тканях, поддерживая воспаления и разрушая суставные поверхности;
- воспаление и повреждение тканей поддерживается и прогрессирует также за счет образования избыточного количества провоспалительных (поддерживающих воспаление) цитокинов – молекул, в норме передающих информацию и регулирующих воспалительные реакции вместе с противовоспалительными цитокинами.
Воспалительный процесс вызывает вначале отек околосуставных тканей, в том числе воспаляется и отекает внутренняя поверхность суставной капсулы - синовиальная оболочка. Следующий этап – разрастание в ней клеток соединительной ткани – паннуса. Паннус покрывает суставные поверхности костей, разрушает хрящевую и костную ткань, затем прорастает в суставную щель и смыкается с противоположной стороной, делая сустав неподвижным (анкилоз).
Симптомы серопозитивного артрита
Серопозитивный ревматоидный артрит обычно начинается постепенно. Реже начало может быть подострым, с более выраженными симптомами. Но в любом случае болезнь неуклонно прогрессирует, поэтому очень важно выявить ее как можно раньше и начать лечение.
Самыми первыми симптомами серопозитивного ревматоидного артрита, на которые следует обратить внимание, являются:
- недомогание, слабость, повышенная утомляемость;
- небольшое повышение температуры (может и не быть);
- утренняя скованность движений, которая длится около получаса – один из самых важных признаков серопозитивного артрита
- симметричное поражение 3-х и более слегка болезненных мелких суставчиков с небольшой припухлостью кистей или стоп; положительный тест поперечного сжатия кисти или стопы – появляется боль;то основное клиническое отличие серопозитивного артрита от серонегативного, при котором вначале асимметрично поражается 1 – 2 крупных сустава;
- неопределенные боли в мышцах.
Признаки серопозитивного ревматоидного артрита при дальнейшем развитии болезни делятся на суставные и внесуставные.
Суставные признаки серопозитивного РА - симметричное поражение мелких суставчиков пальцев и кисти рук и аналогичные изменения на стопах ног:
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Внесуставные признаки серопозитивного РА:
- кожные – появление небольших безболезненных подкожных образований – ревматоидных узелков;
- увеличенные безболезненные лимфатические узлы;
- пониженный гемоглобин (анемия) с головокружением и головными болями;
- уменьшение в объеме (атрофия) и болезненность мышц;
- язвенно-некротические поражения кожи и ногтей за счет воспаления стенок сосудов – системного васкулита;
- боли по ходу нервов;
- поражение внутренних органов: сердца (перикардит), легких (плеврит), почек (гломерулонефрит);
- увеличены печень и селезенка;
- больной истощен, нарастает депрессия.
Одна из форм длительно протекающего серопозитивного артрита – синдром Фелти. Клиническая картина характеризуется снижением числа лейкоцитов в крови, что значительно увеличивает риск развития инфекции, увеличением печени и селезенки, поражением внутренних органов. Встречается редко, отличается тяжелым течением.
Без своевременно начатого лечения серопозитивный ревматоидный артрит приводит к тяжелым осложнениям:
- остеопорозу за счет потери костями кальция;
- асептическим (без инфекции) некрозам (омертвением) суставных поверхностей рук и ног;
- подвывихам, вывихам и переломам;
- ущемлению нервных стволов и выраженному болевому синдрому;
- атрофии скелетных мышц;
- полному истощению;
- амилоидозу – отложению во внутренних органах амилоида – вещества, нарушающего их функцию; при серопозитивном артрите возникает редко.
Стадии заболевания
Серопозитивный ревматоидный артрит имеет 4 стадии развития:
- Начальная стадия – развитие заболевания длительностью до 6 месяцев; главный симптом – утренняя скованность движений.
- Ранняя стадия – от полугода до года; симптомы полиартрита более выражены, появляется значительная отечность тканей суставов.
- Развернутая стадия – от года до двух лет со всеми клиническими проявлениями.
- Поздняя стадия – более двух лет, сопровождается деформациями суставов, контрактурами, инвалидизацией и осложнениями со стороны внутренних органов.
Рентгенологические стадии серопозитивного артрита:
- Развитие остеопороза суставных поверхностей костей.
- Сужение суставной щели, начало разрушения хрящевой ткани.
- Значительное разрушение хрящевой и костной ткани суставных поверхностей, глубокие эрозии; подвывихи;
- Закрытие суставной щели и формирование анкилоза – неподвижности конечности.
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Диагностика
Диагноз серопозитивного ревматоидного артрита ставится на основании характерных клинических признаков и подтверждается:
- Лабораторными исследованиями:
- общеклиническими – выявляется ускорение СОЭ, анемия;
- биохимическим анализом крови – повышения уровня С-реактивного белка (СРБ) – белка плазмы крови, сигнализирующего о наличии воспаления;
- иммунологическими анализами:
- определение наличия ревматоидного фактора;
- обнаружение антицитруллиновых антител (АЦЦП) – могут появляться раньше, чем РФ, на начальной стадии развития, поэтому являются ранним диагностическим признаком;
- выявление повышенного содержания в крови провоспалительных цитокинов интерлейкина-1 (ИЛ-1) и фактора некроза опухоли альфа (ФНО альфа).
- Инструментальными исследованиями:
- рентгеном – выявляется степень разрушения суставных тканей;
- МРТ – выявляются ранние (дорентгенологические) нарушения;
- УЗИ – выявляются изменения околосуставных тканей, снижение объема синовиальной жидкости.
Лечение серопозитивного артрита
В настоящее время все специалисты придерживаются тактики раннего выявления и активной терапии серопозитивного РА. Такая тактика позволяет в большинстве случаев избежать инвалидности и сохранить достойное качество жизни.
Основным методом лечения серопозитивного артрита является медикаментозная терапия, остальные методики имеют вспомогательное значение. Это диета, физиотерапевтические процедуры, лечебная гимнастика, массаж, народные и гомеопатические средства.
Серопозитивный ревматоидный артрит начинают лечить как можно раньше, используя сразу несколько лекарственных препаратов - симптоматических и базисных.
К симптоматическим средствам относятся лекарства, устраняющие воспаление суставов и болевой синдром, но не действующие на механизм развития болезни (патогенез). Их назначают непродолжительными курсами для устранения острых симптомов серопозитивного РА. Это:
- Нестероидные противовоспалительные средства (НПВС):
- Диклофенак – назначают в виде таблеток, ректальных свечей, мазей; очень эффективное средство, но при длительном применении вызывает язвенные поражения желудка и склонность к кровотечениям;
- Нимесулид – более современный эффективный препарат, имеющий минимум побочных эффектов; назначают внутрь в виде таблеток.
- Глюкокортикостероидные гормоны (ГКС – Преднизолон, Дексаметазон, Бетаметазон) – еще быстрее устраняют симптоматику, но имеют много побочных действий и требуют постоянного повышения дозировок. Назначают строго по показаниям короткими курсами в том числе вводят в суставную полость.
К базисным средствам относятся медикаменты, оказывающие сильное воздействие на патогенез заболевания. Их назначают длительными курсами, периодически проверяя эффективность терапии диагностическими исследованиями. К таким препаратам относятся:
- Базисные противовоспалительные препараты (БПВП) – Метотрексат, Сульфасалазин, Лефлуномид. Подавляют аутоиммунные процессы, назначаются длительными курсами в виде инъекций или приема внутрь; к препаратам 2-го ряда этой группы, использование которых практикуется не всегда, относится Тауредон (препарат золота), подавляющий иммунные процессы и воспаление.
- Генно-инженерные биологические препараты (ГИБП, биологические агенты) – сюда входит самая современная группа препаратов (Инфликсимаб, Тоцилизумаб, Абатацепт, Ритуксимаб) они содержат антитела к провоспалительным цитокинам или подавляют работу определенных звеньев иммунитета. Назначаются в составе комплексной медикаментозной терапии, иногда вызывают аллергические реакции.
Лечащий врач может также включать в состав комплексной терапии серопозитивного артрита для облегчения состояния больного:
- гомеопатические и народные средства;
- физиотерапевтические процедуры;
- процедуры для очищения крови – плазмаферез, гемосорбцию;
- курсы лечебной физкультуры (ЛФК) и массажа – двигательная активность необходима, так как является профилактикой деформаций и контрактур;
- при необратимых изменениях в суставах и их деструкции на поздних стадиях, когда терапевтические мероприятия оказались неэффективными, направлять пациента на хирургическую операцию.
Подход к лечению серопозитивного артрита в нашей клинике
- медикаментозная терапия с включением новейший лекарств, фитотерапии, народных и гомеопатических средств; такое сочетание позволяет провести курс быстрее, эффективнее и снизить лекарственную нагрузку на больного;
- физиотерапевтические процедуры – назначаются в зависимости от стадии заболевания и общего состояния больного;
- кинезитерапия, тейпирование, комплексы лечебной гимнастики и медицинского массажа – применяются наиболее эффективные методики лечения для сохранения подвижности конечности, все процедуры назначаются врачом и проводятся под контролем инструктора по лечебной физкультуре;
- PRP-терапия –новейший метод , позволяющий в короткие сроки восстановить утраченные двигательные функции; основан на стимуляции регенеративных свойств организма собственными тромбоцитами крови пациента, обработанными при помощи особых методик;
- рефлексотерапия (РТ) – воздействие иглоукалыванием, прижиганием, точечным массажем на акупунктурные точки (АТ) на теле, рефлекторно связанные с внутренними органами и тканями; врачи нашей клиники владеют всеми методами РТ, так как проходили обучение в Китае и Тибете;
- фармакопунктура – введение в АТ современных высокоэффективных лекарств.
Профилактика рецидивов серопозитивного артрита
Чтобы жить без обострений в состоянии стойкой ремиссии, пациент должен:
- помнить о триггерах и избегать их;
- вести здоровый образ жизни, заниматься ЛФК;
- правильно регулярно питаться, следить за весом;
- обязательно регулярно наблюдаться врачом и по его рекомендации проводить курсы противорецидивной терапии.
- Насонов ЕЛ, Каратеев ДЕ, Балабанова РМ. Ревматоидный артрит. В кн. : Ревматология. Национальное руководство. Под ред. Е. Л. Насонова, В. А. Насоновой. Москва: ГЭОТАР-Медиа; 2008. С. 290–331.
- Насонов Е.Л., Мазуров В.И., Каратеев Д.Е. и др. Проект рекомендаций по лечению ревматоидного артрита Общероссийской общественной организации “Ассоциация ревматологов России” – 2014 (часть 1). Научно-практическая ревматология 2014;52:477–94.
- Molina JT, Garcia FJB, Alen JC, et al. Recommendations for the use of methotrexate in rheumatoid arthritis: up and down scaling of the dose and administration routes. Rheumatol Clin 2015;11:3-8.
- Tornero Molina J, Calvo Alen J, Ballina J, et al Recommendations for the use ofparenteral methotrexate in rheumatology. Reumatol Clin 2017. pii: S1699-258X(16)30162-0.
- Espinosa F, Fabre S, Pers Y-M. Remission-induction therapies for early rheumatoid arthritis: evidence to date and clinical implications. Ther Adv Musculoskelet Dis 2016;8:107-18.
Суставы, Боли, Лечение без операции
Дата публикации: 10.04.2020
Дата обновления: 24.04.2020
Читайте также:


