Ревматоидный артрит лекция шостак
Лекция по внутренним болезням.
Ревматоидный артрит.
Ревматоидный артрит — хроническое
системное заболевание соединительной
ткани, клинически проявляеющееся
прогрессирующим поражением периферических
(синовиальных) суставов по типу
эрозивно-деструктивноо полиартрита.
Поражение периферических суставов (
чаще 2,3 пястно-фаланговый, проксимальные
межфаланговые суставы, коленные,
лучезапястные суставы, голеностопные
суствы). В проджроме выявлестя утренняя
скованность. Боли в суставах во второй
половине ночи и утром. Дефигурация
суставов, появление контрактур, атрофии
мышц.
Наличие ревматоидный узелокв,
локализующихся вблизи локтей, на
разгибательных поверхностях предплечья.
Они безболезненные, часто подвижные,
но иногда спаиваются с апоневрозом или
костью. Может быть вовлечение внутренних
органов ( суставно-висцеральная форма).
Поражение сердца, легких , почек.
наличие ревматоидного фактора.
Ревматоидный фактор состоит из IgM, IgG
и антител к этим иммуноглобулинам.
Определение гамма-глобулина, и
иммуноглобулинов различных классов.
Определение С-реактивного белка, СОЭ.
Для периферической крови характерна
гипо- или нормохромная анемия.
Исследование синовиальной жидкости
суставов. Жидкость мутная ( в норме
прозрачна, желто-зеленого опалесцирующего
цвета), с хлопьями. В синовиальной
жидкости находят ревматоидный фактор
вмесет с IgM, G. Цитоз до 60 тыс клеток
воспалительного характера.
На внутренней поверхности сустава
можно обнаружить гранулемы. В центре
ее находистя рогоцит ( клетка с налипшими
остатками ядер других клеток). В различных
слоаях синоваильной оболочки видны
изменения типичные для ревматоидного
узелка. В центре находится лимфоцит,
моноцит с токсической зернистостью (
незавершенный фагоцитоз — симптом
“ленивых лимфоцитов”). Кроме этих
клеток могут быть участки некроза,
фибробласты и плазматические клетки.
Плазматические клетки вырабатывают
иммуноглобулин, что типично для системного
заболевания. Органом — мишенью является
сустав, куда мигрируют В-лимфоциты и
трансформируясь в плазмациты вырабатывают
моноклональные иммуноглобулины ( в
данном случае IgM) образующие ревматоидный
фактор.
Характерным морфологическим изменением
для ревматоидного артрита является
васкулит. Он играет ведущую роль в генезе
различных синдромом эого забоелвания:
при васкулите отмечается инфильтрация,
микротромбоз, преципитаты, некрозы.
Васкулит может быть и в сердце и в легких,
сосудистых оболочках мозга, почках.
Критерии диагноза ревматоидного
артрита.
Утренняя скованность в течение нескольких
часов: до 12 часов дня, до 18 часов дня, в
течение всего дня.
Боль в суставах ( причина — отек сустава,
раздражение синовиальной оболочки,
некротизирующий артериит. Боль может
быть постоянной или периодической.
Припухлость в области суставов.
Характерен полиатрит, должно быть
поражение более не менее двух суставов.
Типично поражение лучезапястных
суставов, пястно-фаланговых, голеностопных,
височных.
Наличие хотя бы одноо ревматоидного
узелка. Они располагаются на поверхности
суставов или внутри его.
Характерна картина эрозивного артрита
(эрозия хряща, деформация кости,
остеопороз, кисты).
Обнаружение ревматоидного фактора в
сыворотке крови и синовиальной жидкости.
Синовит может быть обратимым или
прогрессировать и приводить к
анкилозированию сустава.
Морфологические признаки поражения
внутренних органов.
Формы ревматоидного артрита.
I. С преимущественным поражением суставов.
II. Суставно-висцеральная форма.
Может протекать с преимущественным
поражением легких почек, сердца, нервов.
Легочаня форма протекает с некпрозом,
кровохарканьем. Почечная — по типу
гломерулярного поражения с некрозом
клубочков, склерозироваием почек.
Поражение нервной сстемы проявлется
полиневритами, кровоизлияниями в мозг.
Сердечная патология характеризуется
, как правило дистрофическими изменениями
миокарда, формированием недостаточности
кровообращения.
Течение ревматоидного артрита.
2. Медленно прогрессирующее
3. Без заметного прогрессирования
(доброкачественная).
Среди быстропрогрессирующих форм
возможен септический вариант течения.
Проявлется температурой гектического
характера, полисистемностью поражения,
прогрессирующей анемизацией. Морфология
— по типу аутоиммунного процесса: антитела
к остаткам ядер, антитела к ДНК, LE-клетки,
рогоциты, значительные изменения
синовиальной жидкости.
По степени активности различают.
1. Ревматоидный артрит с минимальной
активностью. Характеризуется минимальными
болями в суставах, утренней скованностью
на 2-3 часа. Экссудативные и рентгенологические
проявления артрита. Нарушение функции
сустава незначительные. СОЭ увеличено
минимально, С-реактивный белок +/-. Наличие
ревматоидного фактора.
2. Ревматоидный артрит со средней степенью
активности. Скованность в течение первой
половины суток. Значительные суставные
изменения. Припухлость, ограниченные
подвижности, болевой синдром. СОЭ
повышено до 40 мм/ч, С-реактивный белок
++, ревматоидный фактор определяется и
в сыворотке крови и в синоваильной
жидкости.
3. Ревматоидный артрит с высокой степенью
активности. Выраженные изменения по
типу аутоиммунного процесса. Полисистемность
( висцеральные проявления, значительные
параклинические изменения — кровь,
рентген).
Рентгенологическая картина артрита.
1 СТАДИЯ. Околосуставной остеопороз;
признаки выпота в полость сустава,
уплотнение периартикулярных тканей.
2 СТАДИЯ. Те же изменения и сужение
суставной щели вплоть до ее отсутствия,
единичные котсные узуры.
3 СТАДИЯ. Распространенный остеопороз;
выраженная костно-хрящевая деструкция.
4 СТАДИЯ. Изменения присущие 1-3 стадиям
и анкилозы полные и неполные.
1. Серопозитивный вариант ( проба на
ревматоидный фактор положительная).
2. Серонегативный вариант ( проба на
ревматоидный фактор отрицательная).
Ревматоидным артритом чаще страдают
женщины в возрасте старше 30 лет.
Необходимо учитывать патогенетические
моменты. Известно, что происходит
сенсибилизация организма к собственным
клеткам, пусковым механизмом по видимому
являются острые заболевания.
1. Необходима санация острых инфекций,
очагов хронических инфекций. С целью
санации назначаются антибиотики,
хирургическое, стоматологическое
лечение.
2. Противовоспалительная терапия —
нестероидные противовоспалительные
средства.
3. Иммуносупрессивная терапия.
4. Локальная терапия — лечение сустава,
при анкилозировании возможно протезирование
сустава.
5. Санаторно-курортное лечение.
Иммуносупрессивная терапия показана
на протяжении всей жизни с начала
забоелвания. Базисная терапия включает
в себя назначение монопрепарата, чаще
D-пеницилламина. Подключают нестероидный
противовоспалительные средства:
индометацин, ибупрофен. Их длительно
не назначают, в связи с побочными
действиями ( воздействие на стенку
желудка с развитием лекарственного
гастрита). Нестероидные противовоспалительные
средства принимают после еды, запивают
10% раствором крахмала. Иногда сочетают
перооральный прием с приемом per rectum (
свечи).
D-пеницилламин обладает выраженным
иммуносупрессивным эффектом, связанным
с выведением меди из организма. Доза
450 мг в сутки, длительно, годами. Побочное
действие — нефротоксичекое, гепатотоксическое,
нейротоксическое.
Практикуется назначение с Д-пеницилламином
кортикостероидных препаратов. Однако
длительно их не назначают, так как они
обладают множественными побочными
эффектами: вымывание кальция из костей,
усилене остеопороза, присоединение
инфекционных процессов, возникает
зависимость от приема препарата,
уменьшается продукция собственных
кортикоистероидов. Доза 30-40 мг/ на 1
квадратный метр поверхности тела в
сутки. Прием пероральный.
пульс-терапия ( дача 2-х суточных доза
через 2 дня на третий).
Кортикостероиды также имеют
иммуносупрессивный эффект:
предотвращают выработку антител
тормозит переход В-лимфоцитов в
плазматические клетки
вместе с этим усиливают миграцию
иммунокомпетентных клеток в органы —
мишени, усиливая локальный воспалительный
процесс.
Недавно стали применить хинолиновые
препараты: плаквенил, делагил. Доза
500-250 мг/сутки.
Цитостатики также обладают небольшим
иммуносупрессивным действием, влияние
на иммунокомпетентные клетки костного
мозга. Азатиоприн 50-100 мг в сутки. Может
сочетаться в нестероидными
противовоспалительными средствами,
кортикостероидами.
Препараты золота. Используют для
внутрисуставного введения. Кризанол
5% раствор — 1 мл ( 1.75 мг золоа в сутки).
Также внутрь сустава вводится
гидрокортизон. Можно местно использовать
гепариновую мазь.
Левамизол относится к иммуномодуляторам.
Применяется длительно курсами. Доза
35.5 — 40 мг в сутки. Этот препарат назначают
учитывая иммунный ответ организма.
Исследование иммунологии крови
необходимо для оптимального подбора
терапии. Высокое содержание иммуноглобулинов,
ЦИК может свительствовать или о малой
макрофагальной реакции или увеличении
активности процесса. В этом случае
показано назначение иммуносупрессоров
( Д-пенициламин в сочетании с
кортикостероидами).
Для назначения левамизола в крови
должна быть обратная картина: низкое
содержание иммуноглобулинов. Если
содержание иммуноглобулинов в номре,
ориентируются на ИРИ ( иммуно-регуляторынй
индекс) — соотношение Т-хелперов к
Т-супрессорам ( в норме примерно составляет
1.8-2.3). при ИРИ 1-1.5 показано назначение
левамизола курсами по 3 дня с перерывами
по35 мг в сутки. После лечения — контроль
иммунологического анализа крови.
накожное облучение суставов
Прогноз заболевания серьезен, почти
всегда отмечается инвалидизация
пациента.
1. Профилактика острых инфекционных
артритов
2. Лечение уже выявленной патологии.
Малые ревматоидные синдромы.
1. Сочетание поражение суставов и печени.
2. Синдром Стилла ( у детей).
Кортикостероиды не назначают так как
они замедляют рост и способствуют
деформации суставов ( у детей).
Соседние файлы в предмете Ревматология
- #
- #
- #
- #
Статья посвящена ревматоидный артриту — клиническим ситуацииям и алгоритмам лечения
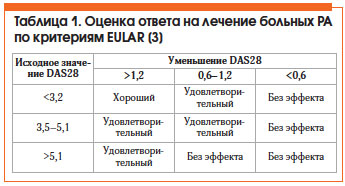
Рассмотрим отдельные клинические ситуации и подходы к терапии при РА.

Диагноз РА может быть установлен при общем счете не менее 6 баллов.
Доказано, что адекватная базисная терапия на ранней стадии РА позволяет предотвратить структурные повреждения, что способствует сохранению функциональной активности пациентов и улучшает отдаленный прогноз. БПВП необходимо назначать не позднее 3 мес. от начала РА с быстрой эскалацией дозы для достижения оптимального эффекта (DAS 15 мг/нед. рекомендуется использовать парентеральный путь введения (в/м или п/к). Также с целью минимизации побочных явлений необходимо назначение фолиевой кислоты 1 мг/cут (5 мг/нед.), исключая дни приема МТ.

Основные стратегии лечения раннего РА (рис. 1) [7]:
1. Монотерапия МТ c последующей заменой на другие БПВП (ЛФ, СС) через 3–6 мес. в случае неэффективности или плохой переносимости).
2. Комбинированная базисная терапия, в т. ч. в сочетании с высокой дозой ГК. Используются комбинации БПВП как первого ряда (МТ + СС или МТ + ЛФ), так и второго ряда (МТ + Плаквенил) и т. д.
3. Комбинированная терапия синтетическими БПВП + ГИБП (в первую очередь ингибиторы фактора некроза опухоли (ФНО) при сохраняющейся > 3–6 мес. высокой активности РА, а также при наличии ФНП. Например, МТ 25 мг/нед. + Инфликсимаб 3 мг/кг массы тела.
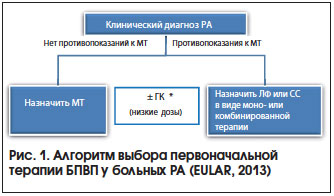
II. Пациент с развернутым РА, не отвечающий на традиционные БПВП
Развернутая стадия РА – заболевание с отчетливо выраженной симптоматикой и длительностью болезни более 1 года. Суставной синдром имеет стойкий, симметричный и полиартикулярный характер с преимущественным поражением суставов кистей и стоп, выявляются признаки высокой или умеренной лабораторной активности, серопозитивность по РФ, эрозивный процесс в суставах по данным рентгенографии. Если диагноз устанавливается впервые, то стратегия ведения больного та же, что и при раннем РА. В случае уже проводившегося лечения с недостаточным эффектом или непереносимостью синтетических БПВП (как в виде монотерапии, так и при комбинированном их использовании), а также наличием ФНП прибегают к назначению ГИБП (рис. 2). Использование ГИБП позволяет максимально избирательно воздействовать на отдельные звенья иммунопатогенеза РА и существенно улучшить состояние больных РА, резистентных к стандартным БПВП и ГК [8]. Установлено, что комбинация традиционных БПВП с ГИБП более эффективна, чем монотерапия.
Назначение ГИБП показано:
– при длительно сохраняющейся (> 3–6 мес.) высокой активности РА;
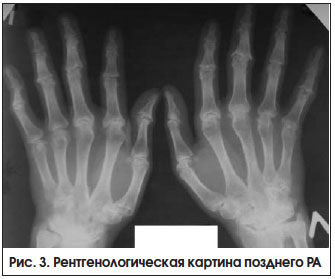
– при высокой активности заболевания 2-х лет, с выраженными признаками активного воспаления или без них (рис. 3). Неуклонное прогрессирование болезни приводит к формированию различных видов подвывихов и контрактур суставов, в связи с чем возрастает роль реабилитационных и ортопедических мероприятий.
Развитие остеопороза (ОП) и ассоциированных с ним переломов является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота остеопоротических переломов среди больных РА в 1,5–2,5 раза выше, чем в общей популяции [9]. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [10]. Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска.
РА-ассоциированные факторы риска ОП и переломов [11]:
– активность воспалительного процесса,
– рентгенологическая стадия,
– тяжесть функциональных нарушений (HAQ > 1,25),
– длительность болезни,
– прием ГК,
– высокий риск падений.
У больных РА прием ГК в 4–5 раз повышает риск вертебральных переломов и удваивает риск переломов бедра. При этом доказано, что не существует безопасной дозы ГК. Также следует помнить, что развитие переломов у больных, получающих ГК, происходит при более высоких значениях минеральной плотности ткани (МПК), чем при первичном ОП, поэтому антиостеопоротическую терапию следует начинать при значениях Т-критерия Читайте также: Как лечить ювенильный артрит у детей

ЛЕКЦИЯ № 44. Ревматоидный артрит
Ревматоидный артрит – хроническое системное заболевание соединительной ткани с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
Классификация. При постановке диагноза проводится разделение:
1) по клинической характеристике: поли-, олиго-, моноартрит, наличие висцеритов, сочетание с другими ревматическими болезнями;
2) по наличию ревматоидного фактора: серопозитивный, серонегативный;
3) по степени активности: минимальная I, умеренная II, максимальная III, ремиссия;
4) по рентген-стадии: I – остеопороз, II – сужение суставных щелей, III – эрозии, IV – анкилозы;
5) по функциональной недостаточности: I степень – профессиональная способность сохранена, II степень – утрачена, III степень – утрачена способность к самообслуживанию.
Клиника. Основными синдромами являются суставной (поражение в основном мелких суставов кистей и стоп, изъязвление хрящей поверхности суставов, деформация, анкилозирование, синдром утренней скованности), кардиальный (миокардит, эндокардит с формированием неглубокого порока сердца, перикардит), легочный (адгезивный плеврит, фиброзирующий пневмонит), почечный (хронический гломерулонефрит, амилоидоз), трофических нарушений (ревматоидные узелки в периартикулярных тканях пораженных суставов), сосудистый (дигитальный артериит в области ногтевых фаланг), астеновегетативный (повышение температуры, похудание), анемический (вторичная железодефицитная анемия).
Основными клиническими формами являются суставная (основная форма проявления заболевания – в 80 % случаев), доброкачественная, суставно-висцеральная, синдром Фелти (1 % случаев – панцитопения, увеличение селезенки и периферических лимфатических узлов), злокачественная, быстро прогрессирующая форма, синдром Шегрена (вовлечение паренхимы слюнных и слезных желез с последующей атрофией).
Основой диагностики являются большие и малые критерии.
К большим критериям относят следующие:
1) утреннюю скованность;
2) боль при движениях или болезненность хотя бы одного сустава;
3) припухлость сустава;
4) припухлость хотя бы еще одного сустава (устанавливаемая с интервалом не более 3 месяцев);
5) симметричность припухлости суставов;
6) подкожные узелки;
7) типичные рентгенологические изменения суставов с включением околосуставного остеопороза;
8) ревматоидный фактор в крови;
9) характерные изменения синовиальной жидкости; 10)характерные гистологические изменения синовиальной оболочки;
11) характерная гистология ревматоидных узелков.
При наличии семи критериев диагноз считается достоверным, менее семи критериев – вероятным.
Малые критерии:
1) подкожные ревматоидные узелки;
2) средние или высокие титры ревматоидного фактора;
3) характерные рентгенологические изменения в суставах;
4) наличие симптома утренней скованности (не менее 30 мин.);
При наличии этих признаков можно поставить диагноз ревматоидного артрита.
Дополнительное диагностическое исследование. Алгоритм обследования соответствует принятому для системных болезней соединительной ткани. Находят высокие титры ревматоидного фактора, при рентгенологических исследованиях – сужение межсуставных щелей, эрозии, анкилозы.
Осложнения. Осложнениями являются подвывихи, анкилозирование, бурситы, кисты, вторичная железодефицитная анемия, амилоидоз, нейроциркуляторная дистония смешанного генеза, рецидивирующие иридоциклиты, атрофические изменения регионарных мышц, вторичные инфекции.
Дифференциальная диагностика. Должна проводиться с острым ревматизмом, реактивными полиартритами, системной красной волчанкой, ревматоидноподобными синдромами (болезнь Бехтерева, Съегрена, Рейтера, псориатическая артропатия), деформирующим остеоартрозом, подагрой.
Лечение. Назначают нестероидные противовоспалительные препараты (бутадион, индометацин, вольтарен, ортофен, бруфен, напроксен, кетопрофен, понстан и др.), предпочтение отдается препаратам продленного действия. Проводится гормонотерапия (кортикостероиды, при неэффективности нестероидных противовоспалительных препаратов и сохраняющейся активности процесса – 15–20 мг с медленным снижением и добавлением нестероидных противовоспалительных препаратов в возрастающих дозах). Вводят цитостатические иммунодепрессанты (уменьшение образования иммунных комплексов и ревматоидного фактора) – азатиоприн пр 50 мг 2–3 раза в день, хлорбутин по 2 мг 2–3 раза в день; Д-пенициллинамин, купренил по 0,15—0,3 г 2–3 раза в день 4–5 месяцев, делагил. Базисная терапия проводится препаратами золота (кризанол по 2 мл внутримышечно 1 раз в неделю 7–8 месяцев), используются препараты аминохинолинового ряда: резохин, плаквенил 0,12—0,25 г по 1 таблетке на ночь 10–12 месяцев. Проводится также плазмаферез, гемосорбция (для выведения иммунных комплексов).
Показано физиотерапевтическое лечение, лечебная физкультура, санаторно-курортное лечение, хирургические методы коррекции – для восстановления функции суставов.
Течение. Течение заболевания зависит от формы: при суставной – медленно прогрессирующее с постепенной деформацией суставов (10–15 лет), при суставно-висцеральной – быстро прогрессирующее (2–3 года).
Прогноз. При суставной форме прогноз благоприятный, при суставно-висцеральной – неблагоприятный.
Профилактика. Для предупреждения развития рецидивов заболевания проводится длительное применение базисных препаратов, нестероидных противовоспалительных средств.
Данный текст является ознакомительным фрагментом.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ключевые слова: ревматоидный артрит, диагностика, алгоритмы лечения, остеопороз, переломы, НПВП-гастропатии.
Для цитирования: Мурадянц А.А., Шостак Н.А. Ревматоидный артрит: клинические ситуации и алгоритмы лечения // РМЖ. Ревматология. 2016. № 2. С. –95.
Для цитирования: Мурадянц А.А., Шостак Н.А. Ревматоидный артрит: клинические ситуациии алгоритмы лечения. РМЖ. 2016;2:89-95.
Rheumatoid arthritis (RA) is one of the most common and severe chronic immune-mediated inflammatory diseases which result in early disability and high early mortality. Early diagnosis and active treatment of RA can improve prognosis and outcomes. The paper reviews clinical situations and management strategies of RA at different stages of the disease (i.e., early, advanced, and late), treatment algorithms, and approaches to prevent osteoporotic fractures, cardiovascular, and gastrointestinal complications in elderly patients. The main goal of RA therapy is to achieve remission or, at least, low disease activity. Treatment approach depends on RA stage, disease activity, factors associated with unfavorable outcome, comorbidities, and the efficacy of prior treatment. Basic therapy is the most effective in early RA. Treat-to-target approach recommends careful monitoring of RA activity (every month in high disease activity and every 3 months in low disease activity) and proper correction of basic therapy. In low efficacy of standard therapy with basic anti-inflammatory drugs, bioengineered drugs are recommended.
Keywords: rheumatoid arthritis, diagnostics, treatment approaches, osteoporosis, fractures, NSAID gastropathy.
For citation: Muradyants A.A., Shostak N.A. Rheumatoid arthritis: clinical situations and treatment algorithms // RMJ. Rheumatology. 2016. № 2. P. –95.
Статья посвящена ревматоидный артриту - клиническим ситуацииям и алгоритмам лечения

Основные стратегии лечения раннего РА (рис. 1) [7]:
1. Монотерапия МТ c последующей заменой на другие БПВП (ЛФ, СС) через 3–6 мес. в случае неэффективности или плохой переносимости).
2. Комбинированная базисная терапия, в т. ч. в сочетании с высокой дозой ГК. Используются комбинации БПВП как первого ряда (МТ + СС или МТ + ЛФ), так и второго ряда (МТ + Плаквенил) и т. д.
3. Комбинированная терапия синтетическими БПВП + ГИБП (в первую очередь ингибиторы фактора некроза опухоли (ФНО) при сохраняющейся > 3–6 мес. высокой активности РА, а также при наличии ФНП. Например, МТ 25 мг/нед. + Инфликсимаб 3 мг/кг массы тела.

II. Пациент с развернутым РА, не отвечающий на традиционные БПВП
Развернутая стадия РА – заболевание с отчетливо выраженной симптоматикой и длительностью болезни более 1 года. Суставной синдром имеет стойкий, симметричный и полиартикулярный характер с преимущественным поражением суставов кистей и стоп, выявляются признаки высокой или умеренной лабораторной активности, серопозитивность по РФ, эрозивный процесс в суставах по данным рентгенографии. Если диагноз устанавливается впервые, то стратегия ведения больного та же, что и при раннем РА. В случае уже проводившегося лечения с недостаточным эффектом или непереносимостью синтетических БПВП (как в виде монотерапии, так и при комбинированном их использовании), а также наличием ФНП прибегают к назначению ГИБП (рис. 2). Использование ГИБП позволяет максимально избирательно воздействовать на отдельные звенья иммунопатогенеза РА и существенно улучшить состояние больных РА, резистентных к стандартным БПВП и ГК [8]. Установлено, что комбинация традиционных БПВП с ГИБП более эффективна, чем монотерапия.
Назначение ГИБП показано:
– при длительно сохраняющейся (> 3–6 мес.) высокой активности РА;
– при высокой активности заболевания 2-х лет, с выраженными признаками активного воспаления или без них (рис. 3). Неуклонное прогрессирование болезни приводит к формированию различных видов подвывихов и контрактур суставов, в связи с чем возрастает роль реабилитационных и ортопедических мероприятий.

Развитие остеопороза (ОП) и ассоциированных с ним переломов является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота остеопоротических переломов среди больных РА в 1,5–2,5 раза выше, чем в общей популяции [9]. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [10]. Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска.
РА-ассоциированные факторы риска ОП и переломов [11]:
– активность воспалительного процесса,
– рентгенологическая стадия,
– тяжесть функциональных нарушений (HAQ > 1,25),
– длительность болезни,
– прием ГК,
– высокий риск падений.
У больных РА прием ГК в 4–5 раз повышает риск вертебральных переломов и удваивает риск переломов бедра. При этом доказано, что не существует безопасной дозы ГК. Также следует помнить, что развитие переломов у больных, получающих ГК, происходит при более высоких значениях минеральной плотности ткани (МПК), чем при первичном ОП, поэтому антиостеопоротическую терапию следует начинать при значениях Т-критерия Литература
ЛЕКЦИЯ № 44. Ревматоидный артрит.
Ревматоидный артрит – хроническое системное заболевание соединительной ткани с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
Классификация. При постановке диагноза проводится разделение:
1) по клинической характеристике: поли-, олиго-, моноартрит, наличие висцеритов, сочетание с другими ревматическими болезнями;
2) по наличию ревматоидного фактора: серопозитивный, серонегативный;
3) по степени активности: минимальная I, умеренная II, максимальная III, ремиссия;
4) по рентген-стадии: I – остеопороз, II – сужение суставных щелей, III – эрозии, IV – анкилозы;
5) по функциональной недостаточности: I степень – профессиональная способность сохранена, II степень – утрачена, III степень – утрачена способность к самообслуживанию.
Клиника. Основными синдромами являются суставной (поражение в основном мелких суставов кистей и стоп, изъязвление хрящей поверхности суставов, деформация, анкилозирование, синдром утренней скованности), кардиальный (миокардит, эндокардит с формированием неглубокого порока сердца, перикардит), легочный (адгезивный плеврит, фиброзирующий пневмонит), почечный (хронический гломерулонефрит, амилоидоз), трофических нарушений (ревматоидные узелки в периартикулярных тканях пораженных суставов), сосудистый (дигитальный артериит в области ногтевых фаланг), астеновегетативный (повышение температуры, похудание), анемический (вторичная железодефицитная анемия).
Основными клиническими формами являются суставная (основная форма проявления заболевания – в 80 % случаев), доброкачественная, суставно-висцеральная, синдром Фелти (1 % случаев – панцитопения, увеличение селезенки и периферических лимфатических узлов), злокачественная, быстро прогрессирующая форма, синдром Шегрена (вовлечение паренхимы слюнных и слезных желез с последующей атрофией).
Основой диагностики являются большие и малые критерии.
К большим критериям относят следующие:
1) утреннюю скованность;
2) боль при движениях или болезненность хотя бы одного сустава;
3) припухлость сустава;
4) припухлость хотя бы еще одного сустава (устанавливаемая с интервалом не более 3 месяцев);
5) симметричность припухлости суставов;
6) подкожные узелки;
7) типичные рентгенологические изменения суставов с включением околосуставного остеопороза;
8) ревматоидный фактор в крови;
9) характерные изменения синовиальной жидкости; 10)характерные гистологические изменения синовиальной оболочки;
11) характерная гистология ревматоидных узелков.
При наличии семи критериев диагноз считается достоверным, менее семи критериев – вероятным.
Малые критерии:
1) подкожные ревматоидные узелки;
2) средние или высокие титры ревматоидного фактора;
3) характерные рентгенологические изменения в суставах;
4) наличие симптома утренней скованности (не менее 30 мин.);
При наличии этих признаков можно поставить диагноз ревматоидного артрита.
Дополнительное диагностическое исследование. Алгоритм обследования соответствует принятому для системных болезней соединительной ткани. Находят высокие титры ревматоидного фактора, при рентгенологических исследованиях – сужение межсуставных щелей, эрозии, анкилозы.
Осложнения. Осложнениями являются подвывихи, анкилозирование, бурситы, кисты, вторичная железодефицитная анемия, амилоидоз, нейроциркуляторная дистония смешанного генеза, рецидивирующие иридоциклиты, атрофические изменения регионарных мышц, вторичные инфекции.
Дифференциальная диагностика. Должна проводиться с острым ревматизмом, реактивными полиартритами, системной красной волчанкой, ревматоидноподобными синдромами (болезнь Бехтерева, Съегрена, Рейтера, псориатическая артропатия), деформирующим остеоартрозом, подагрой.
Лечение. Назначают нестероидные противовоспалительные препараты (бутадион, индометацин, вольтарен, ортофен, бруфен, напроксен, кетопрофен, понстан и др.), предпочтение отдается препаратам продленного действия. Проводится гормонотерапия (кортикостероиды, при неэффективности нестероидных противовоспалительных препаратов и сохраняющейся активности процесса – 15–20 мг с медленным снижением и добавлением нестероидных противовоспалительных препаратов в возрастающих дозах). Вводят цитостатические иммунодепрессанты (уменьшение образования иммунных комплексов и ревматоидного фактора) – азатиоприн пр 50 мг 2–3 раза в день, хлорбутин по 2 мг 2–3 раза в день; Д-пенициллинамин, купренил по 0,15—0,3 г 2–3 раза в день 4–5 месяцев, делагил. Базисная терапия проводится препаратами золота (кризанол по 2 мл внутримышечно 1 раз в неделю 7–8 месяцев), используются препараты аминохинолинового ряда: резохин, плаквенил 0,12—0,25 г по 1 таблетке на ночь 10–12 месяцев. Проводится также плазмаферез, гемосорбция (для выведения иммунных комплексов).
Показано физиотерапевтическое лечение, лечебная физкультура, санаторно-курортное лечение, хирургические методы коррекции – для восстановления функции суставов.
Течение. Течение заболевания зависит от формы: при суставной – медленно прогрессирующее с постепенной деформацией суставов (10–15 лет), при суставно-висцеральной – быстро прогрессирующее (2–3 года).
Прогноз. При суставной форме прогноз благоприятный, при суставно-висцеральной – неблагоприятный.
Профилактика. Для предупреждения развития рецидивов заболевания проводится длительное применение базисных препаратов, нестероидных противовоспалительных средств.
Читайте также:


