Ревматоидный артрит поражение сосудов
При обнаружении у больного РА митрального стеноза всегда необходимо исключать его ревматическую этиологию, так как сочетание РА с предшествующим ревматическим пороком признается многими авторами. Патогмоничным признаком ревматоидного артрита являются рев
Ревматоидный артрит (РА) — хроническое системное воспалительное заболевание соединительной ткани с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу симметричного эрозивно-деструктивного полиартрита с частыми внесуставными проявлениями, среди которых поражение сердца, по данным вскрытия, отмечается в 50-60% случаев [1, 4, 7]. Изменения в сердце при РА в недавнем прошлом выделяли в суставно-сердечную форму заболевания. При поражении суставов, когда заметно снижается физическая активность, сердечная патология часто маскируется, что требует от врача более внимательного и тщательного обследования больного. При этом клинические изменения со стороны сердца, как правило, минимальные и редко выходят на первый план в общей картине основной болезни. Системные проявления РА, в том числе и поражение сердца, определяют прогноз в целом, поэтому важно их раннее распознавание и целенаправленное лечение.
 |
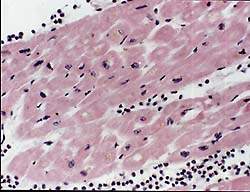
| Рисунок 1. Интерстициальный миокардит, умеренный васкулит. Окр. гематоксилином и эозином. Х 150 |
Частота поражения миокарда при РА в форме миокардита не выяснена. Это обусловлено, с одной стороны, трудностью диагностики миокардита у лиц с ограниченной двигательной активностью, с другой — отставанием клинических проявлений от морфологических изменений сердца [6, 7]. Патология миокарда носит полиморфный характер в связи с наличием различной давности сосудистых поражений [7]. В одних сосудах имеется васкулит, в других — гиалиноз, в третьих — склероз. Характер васкулита может быть пролиферативным и редко пролиферативно-деструктивным. В воспалительном инфильтрате преобладают лимфогистиоцитарные элементы как в периваскулярном пространстве (рис. 1), так и в стенке сосудов. Следует отметить, что при активации основного процесса наблюдается сочетание старых и свежих сосудистых изменений. Наряду с этим встречается очаговый, или диффузный, интерстициальный миокардит, заканчивающийся развитием мелкоочагового кардиосклероза. У больных ревматоидным артритом нередко развивается бурая атрофия миокарда с накоплением липофусцина в кардиомиоцитах (рис. 2). Эти изменения могут являться причиной стенокардии. Патогмоничным признаком ревматоидного артрита являются ревматоидные узелки в миокарде, перикарде и эндокарде в основании митрального и аортального клапанов, в области фиброзного кольца. В исходе узелка развивается склероз, вызывающий формирование недостаточности клапанов. Миокардит проявляется и диагностируется, как правило, на высоте активности основного ревматоидного процесса, то есть при очередном выраженном обострении суставного синдрома.
 |
| Рисунок 2. Интерстициальный миокардит. Отложения липофусцина в перинуклеарных пространствах. Окр. гематоксилином и эозином. Х 400 |
Ведущей жалобой при миокардите в дебюте поражения сердца являются неприятные ощущения в области сердца (кардиалгии), невыраженные, длительные, разлитые и без четкой локализации, как правило, без иррадиации и не купирующиеся нитратами. К основным жалобам относятся сердцебиение, перебои и реже одышка при физической нагрузке. Быструю утомляемость, повышенную потливость и субфебрилитет врачи обычно связывают с очередным обострением РА, а не с кардиальной патологией [3].
При аускультации физикальные данные выявляют тахикардию и ослабление I тона с систолическим шумом, нередко удается выслушать III тон. Как правило, миокардит при РА не склонен к прогрессированию, признаки сердечной недостаточности отсутствуют [4].
При обычном ЭКГ-исследовании могут отмечаться снижение зубцов Т, опущение интервалов ST, небольшие нарушения внутрижелудочковой проводимости. Эти изменения неспецифичны и могут сопровождать различные заболевания. Более характерное для миокардитов замедление атриовентрикулярной проводимости бывает редко.
В литературе описано значительное число наблюдений, когда нарушение ритма сердца служит единственным патологическим симптомом поражения коронарных артерий. Нарушение ритма и проводимости при активном РА существенно чаще определяется при суточном мониторировании ЭКГ и чреспищеводном электрофизиологическом исследовании, чем при обычной ЭКГ. Так,
И. Б. Виноградова [2] при исследовании больных РА с использованием вышеуказанной методики выявила нарушение ритма и проводимости у 60% больных, в том числе предсердную (18%) и желудочковую (10%) экстрасистолию, пароксизмальную тахикардию (4%), мерцательную аритмию (6%), проходящую блокаду правой ножки пучка Гиса (20%) и атриовентрикулярную блокаду II степени (2%). Также было высказано предположение, что депрессия ST, выявляемая при чреспищеводном электрофизиологическом исследовании, является косвенным признаком изменения коронарной микроциркуляции вследствие ревматоидного васкулита. Поэтому у данных больных отмечены высокие уровни циркулирующих иммунных комплексов, ревматоидного фактора, антител к кардиолипину Ig M. Важно отметить, что в этой же группе больных имелись другие признаки васкулита: дигитальный артериит, сетчатое ливедо, синдром Рейно и ревматоидные узелки. Следовательно, если рутинные клинические методы исследования не выявляют достаточно убедительных признаков ревматоидного миокардита, то современные электрофизиологические исследования обнаруживают факты нарушений функции сердца, что указывает на связь этих изменений с активностью ревматоидного процесса. Подтверждением этому может служить положительная динамика изменений под влиянием адекватного лечения основного заболевания, обычно отмечаемая при регрессе суставного синдрома.
Дифференциальная диагностика миокардита и миокардиодистрофии, нередко проводящаяся у больных РА, длительно получающих массивную лекарственную терапию, затруднена, т. к. клинические проявления в том и другом случае близки [5, 6]. Наличие миокардита подтвердит положительная динамика его проявлений под влиянием правильно подобранного и назначаемого в адекватных дозах противоревматического лечения.
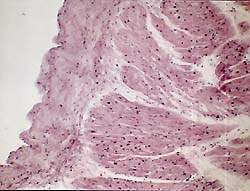 |
| Рисунок 3. Утолщение перикарда. Склероз. Окр. гематоксилином и эозином. Х 150 |
Перикардит является наиболее характерным поражением сердца при РА [1]. Патологоанатомически он выявляется в подавляющем большинстве случаев в виде фиброзного, реже геморрагического перикардита; нередко обнаружение характерных ревматических гранулем. Отличительной особенностью перикардита при ревматоидном артрите является участие в воспалении крупных базофильных гистиоцитов под зоной фибринозных наложений. Глубже формируется грануляционная ткань, содержащая лимфоциты и плазматические клетки, с утолщением перикарда и формированием грубого склероза (рис. 3).
Больной может предъявлять жалобы на боли в области сердца разной интенсивности и длительности. Частота клинической диагностики перикардита различна (20-40%) и зависит в основном от тщательности клинического изучения больного и уровня компетентности клинициста. В большинстве случаев анатомически определяются спайки в полости перикарда и утолщение последнего за счет склеротического процессса, нередко рецидивирующего. Выпот обычно небольшой, без признаков тампонады. Подтверждается, как правило, данными рентгенологического исследования, указывающими на нечеткость и неровность контуров сердца. Шумы трения перикарда непостоянны, выслушиваются далеко не у всех больных, хотя в некоторых случаях остаются длительно в виде перикардиальных щелчков в различные фазы сердечного цикла, что фиксируется качественным ФКГ-исследованием. ЭКГ-изменения у большинства больных неспецифичны для перикардита. Но в случае появления даже умеренного экссудата можно наблюдать снижение вольтажа QRS с положительной динамикой при уменьшении выпота. Перикардиты при РА склонны к рецидивированию. В части случаев перикардиты сопровождаются появлением конкордантных отрицательных зубцов Т на многих ЭКГ-отведениях, что может приводить к постановке ошибочного диагноза инфаркта миокарда. Большое значение в обнаружении РА-перикардитов имеет эхокардиография, позволяющая выявлять изменения перикарда (его уплотнение, утолщение, наличие жидкости) и динамику этих изменений при повторных исследованиях. Во многих случаях ЭХО-изменения перикардита являются неожиданной находкой как для больного, так и для лечащего врача [8].
Эндокардит при РА отмечается значительно реже, чем перикардит. Патологоанатомические данные свидетельствуют о нередком вовлечении в процесс эндокарда, в том числе клапанного, в виде неспецифических воспалительных изменений в створках и клапанном кольце, а также специфических гранулем. У большинства больных вальвулит протекает благоприятно, не приводит к значительной деформации створок и не имеет ярких клинических проявлений. Однако у некоторых больных течение вальвулита может осложняться деформацией створок и сопровождаться выраженной недостаточностью пораженного клапана, чаще митрального, что диктует необходимость хирургической коррекции порока. Обычно эндокардит сочетается с миокардитом и перикардитом. В литературе обсуждается возможность образования стенозов митрального и аортального клапанов, но единого мнения по этому вопросу нет [6]. При обнаружении у больного РА митрального стеноза всегда необходимо исключать ревматическую этиологию его, т. к. сочетание РА с предшествующим ревматическим пороком признается многими авторами [4].
С целью изучения характера клапанной патологии сердца при РА проанализированы результаты лечения 297 больных с достоверным РА по критериям АРА. Анализ показал, что чаще всего — в 61,6% случаев — имеет место митральная регургитация. При этом у 17,2% больных она была умеренной или выраженной. У 152 (51,2%) больных полипроекционное ЭХО-КГ-исследование структурных изменений створок клапанов не выявило. Более детальный анализ позволил выделить в отдельную группу 14 больных, которые имели в анамнезе ревматизм и ревматический порок сердца. РА эти больные заболели за 1–24 года до исследования (в среднем через 8,9 года). 7 человек из них имели характерные признаки ревматического митрального стеноза (у 3 — выраженного) в сочетании с митральной регургитацией разной выраженности и признаки аортального порока, который у 1 больной был диагностирован как сочетанный. У 2 больных митральный порок был в виде умеренной митральной недостаточности и комбинировался с недостаточностью аортального клапана. У 3 больных выявлены признаки ревматической недостаточности митрального клапана. У 2 больных отмечался выраженный сочетанный аортальный порок в комбинации с относительной недостаточностью митрального клапана.
Таким образом, наши данные подтверждают возможность заболевания РА лиц, ранее болевших ревматизмом и имеющих ревматические пороки сердца.
В отдельную группу были выделены 38 больных (средний возраст 58,7 года, давность РА 12,8 года) с наличием структурных изменений клапанного аппарата сердца в виде тотального краевого утолщения створок или отдельных очагов утолщения, нередко достигающих больших величин (13х6 мм), признаков кальциноза и ограничения подвижности створок. Створки митрального кольца оказались измененными у 19, аортального — у 33, трикуспидального — у 1 больной, причем у 16 пациентов были сочетанные изменения митрального и аортального клапанов, у 1 — митрального и трикуспидального. У 17 из 19 больных структурные изменения митральных створок сопровождались митральной регургитацией.
У 17 из 33 больных с изменениями аортальных створок диагностировалась аортальная регургитация, при этом у 12 она была умеренной или выраженной. У 16 больных, в том числе у 2 с признаками кальциноза, имел место склероз аортальных створок без нарушения функции клапана, что нашло свое подтверждение и неизмененным трансаортальным кровотоком. У 1 больной со значительным утолщением створок и умеренной аортальной регургитацией имелось ограничение открытия их (1-2 см) и повышение трансаортального градиента давления, т. е. признаки аортального стеноза. И еще у 1 больной 33-летнего возраста был диагностирован врожденный двухстворчатый аортальный клапан с признаками умеренной аортальной регургитации. Выраженная трикуспидальная регургитация была диагностирована у 3 больных с очаговым утолщением трикуспидальных створок, причем у 1 из них было диагностировано легочное сердце как осложнение ревматоидного поражения легких.
Возникает вопрос: все ли обнаруженные изменения у этой группы, состоящей из 33 больных, являются следствием РА? Анализ наших данных показал, что большинство больных этой группы были в возрасте 51–74 лет. У 19 из них диагностировалась артериальная гипертензия, имелись признаки ишемической болезни сердца, 4 больных перенесли инфаркт миокарда, 1 — острое нарушение мозгового кровообращения. Результаты исследования показали, что у лиц с высокими цифрами артериального давления изменения клапанного аппарата были более выраженными, и только у них диагностировался кальциноз митрального клапана и/или аортального клапана, признаки аортальной регургитации, гипертрофия стенки левого желудочка и межжелудочковой перегородки, а также утолщение стенок аорты с признаками дилятации и диастолическая дисфункция левого желудочка. Выявленные ЭХО-КГ-изменения в этой группе больных не отличаются от таковых при атеросклеротическом кардиосклерозе, атеросклерозе аорты и являются классическими. Поэтому в этой группе больных не представляется возможным исключить атеросклеротический генез пороков сердца. Вместе с тем вполне вероятно, что собственно ревматоидное поражение клапанов может служить тем благоприятным фоном, на котором в дальнейшем развиваются выраженные структурные изменения створок, патология которых доминирует как в клинической, так и в ЭХО-КГ-картине атеросклеротического поражения клапанов сердца. В каждом случае вопрос о генезе порока при РА требует учета всех имеющихся клинических данных.
1. Балабанова Р. М. Ревматоидный артрит. В кн.: Ревматические болезни (руководство по внутренним болезням)/ Под ред. В. А. Насоновой и Н. В. Бунчука. — М.: Медицина, 1997. С. 257-295.
2. Виноградова И. Б. Нарушение сердечного ритма и проводимости у больных ревматоидным артритом// Автореф. дис. . канд. мед. наук. М., 1998. С. 21.
3. Елисеев О. М. Амилоидоз сердца// Тер. арх. 1980. № 12. С. 116-121.
4. Котельникова Г. П. Поражение сердца при ревматоидном артрите// В сб.: Ревматоидный артрит. — М.: Медицина, 1983. С. 89-90.
5. Котельникова Г. П., Лукина Г. В., Муравьев Ю. В. Кардиальная патология при вторичном амилоидозе у больных ревматическими заболеваниями// Клин. ревматол. 1993. № 2. С. 5-8.
6. Немчинов Е. Н., Каневская М. З., Чичасова Н. В. и др. Пороки сердца у больных ревматоидным артритом (результаты многолетнего проспективного клинико-эхокардиографического исследования)// Тер. арх. 1994. № 5. С. 33-37.
7. Раденска-Лоповок С. Г. Морфологические методы исследования и диагностики в ревматологии В кн.: Ревматические болезни (руководство по внутренним болезням) под ред. В. А. Насоновой и Н. В. Бунчука. М.: Медицина, 1997. С. 80-94.
8. Цурко В.В. Асептический некроз головок бедренных костей при ревматоидном артрите и системной красной волчанке. Клинико-инструментальная диагностика и исходы: Автореф. дис. . д-ра мед. наук. М., 1997. С. 50
Какие могут быть осложнения у ревматоидного артрита

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ревматоидный артрит разделяют на виды по течению:
- с поражением суставов;
- с преимущественными системными проявлениями;
- совокупность с другими аутоимунными заболеваниями;
- синдромальное течение (когда одновременно проявляется несколько симптомов);
- ювенильный ревматоидный артрит (болеют дети и подростки).
Таким образом рассуждать про осложнения в прямом понимании этого термина было бы неверно. Корректнее будет говорить о тяжелых суставных последствиях и о внесуставных проявлениях.
Осложнения на глаза при артрите
С поражением глаз при ревматоидном артрите можно столкнуться на любой стадии развития заболевания. Ухудшение зрения может возникать уже при первом эпизоде воспаления суставов.
Артрит и глаза связаны, так как аутоиммунное заболевание влияет на работу всего организма в целом. При артрите поражение глаз может возникать в юном возрасте, что опасно ранней потерей зрения и развития инвалидности.
Сухим кератитом называется нарушение выработки слезной жидкости. Из-за этого возникает так называемый синдром сухого глаза. Патология развивается достаточно часто. Характерные симптомы:
- сухость глаз;
- покраснение роговицы;
- ощущение соринки в глазу;
- ухудшение четкости зрения.
В лечении этой патологии практикуется комплексный подход. В первую очередь назначаются увлажняющие капли и витамины для глаз. Дополнительно могут быть назначены общеукрепляющие витаминные препараты и специальная диета.
Еще одно осложнение, которое дает ревматоидный артрит на глаза – это увеит. Данное воспалительное заболевание поражает сосудистую оболочку глаза, которая расположена между склерой и сетчаткой.
Увеит вызывает преимущественно юношеский или ювенильный ревматоидный артрит с поражением глаз. Болезнь характеризуется следующей симптоматикой:
- дискомфорт в глазах;
- чувство жжения;
- покраснение склер;
- светобоязнь;
- ухудшение зрения.
В терапии применяют препараты из группы кортикостероидов и антибиотиков, так как воспалительный процесс нередко отягощается присоединением инфекции.
У больных ревматизмом артрит и глаза тесно связаны, особенно в старшем возрасте, когда на фоне ревматоидного заболевания существует риск развития катаракты. Это заболевание характеризуется помутнением хрусталика глаза и опасно слепотой.
Симптомами заболевания является ослабление зрения и частичная слепота в ночное время суток. Медикаментозное лечение катаракты эффективно лишь на начальных стадиях развития болезни. При помутнении хрусталика необходима операция по его замене, иначе зрение будет безвозвратно потеряно.
Артрит может оказывать негативное влияние на глаза, одна из наиболее опасных болезней, возникающих как осложнение артрита – это глаукома. Патология связана с повышением внутриглазного давления. В результате нарушается питание сетчатки и поражается зрительный нерв.
Опасность патологи заключается в отсутствии специфических симптомах на ранних стадиях развития. При глаукоме чувствует боль и давление в глазах, затем появляются слепые пятна, а со временем начинается быстропрогрессирующая слепота.
Лечение болезни на ранних стадиях осуществляется с помощью сосудорасширяющих офтальмологических капель, которые снижают глазное давление. При прогрессирующей глаукоме практикуется хирургическое лечение.
Еще одно опасное осложнение – это окклюзия сосудов сетчатки глаза. Патология характеризуется блокированием сосудов и внезапным прекращением кровоснабжения сетчатки. Симптомы этого нарушения проявляются спонтанной слепотой, которая достаточно быстро проходит.
Медикаментозного лечения этого осложнения нет, для нормализации кровоснабжение применяется хирургическое лечение.
При инфекционных артритах часто развивается воспаление конъюнктивы глаза. Конъюнктивит достаточно часто возникает у детей на фоне реактивного артрита. Это заболевание является частью синдрома Рейно, развивающегося при тяжелых формах артрита.
Конъюнктивит характеризуется следующими симптомами:
- покраснение глаз;
- зуд и жжение в глазах;
- наличие гнойного отделяемого;
- закисание глаз.
Для лечения используют антибактериальные глазные капли. Если конъюнктивит часто рецидивирует, офтальмолог может подобрать витаминные капли для глаз, повышающие местный иммунитет.
Васкулит: симптомы, причины, лечение
Васкулит при ревматоидном артрите характеризуется возникновением общих и специфических признаков.
- общая слабость;
- сильные головные боли;
- незначительные опухания в височной части головы;
- повышение температуры тела до критических отметок;
- обморочное состояние, влекущее за собой потерю сознания;
- ухудшение зрения;
- резкое снижение массы тела;
- ломота в суставах;
- онемение рук и ног.
Вышеперечисленные симптомы могут предшествовать первым кожным проявлениям – покраснениям, волдырям, красным точкам, а также подкожным кровоизлияниям. Именно поэтому важно вовремя обратиться за медицинской помощью при первом их обнаружении.
При развитии средней и тяжёлой формы недуга волдыри на коже сменяются пузырями. С течением времени на их месте образуются язвы и некрозы, расположенные преимущественно на верхних и нижних конечностях.
Отличительным признаком развития болезни считаются множественные ревматоидные узлы, появляющиеся на пальцах рук и ног.
Среди классических признаков недуга выделяют некоторые патологии:
- воспаление оболочки сердца – перикардит;
- склерит;
- периферическая гангрена;
- патология лёгких – саркоидоз;
- множественный мононеврит;
- поражение околоногтевого ложа и кожи вокруг него.
Эти патологические процессы могут напрямую указывать на развитие васкулита. При этом болезнь носит первичный характер, в то время как вышеуказанные недуги развиваются на её фоне.
- Узелковый. Характеризуется появлением на коже узелковой сыпи, покрытой везикулами. Впоследствии на их месте развивается некроз.
- Геморрагический. Приводит к появлению множественных эритематозных пятен, вызванных присоединением инфекции.
- Уртикарный. Характеризуется возникновением волдырей на кожных покровах. При этом патологические образования беспокоят больного на протяжении длительного периода времени.
- Системный. Развивается вследствие хронического течения ревматоидного артрита.
- Гипергаммаглобулинемический. Приводит к возникновению множественных мелких кровоизлияний на нижних конечностях – петехий. Они вызываются разрывом кровеносных сосудов под воздействием патологического процесса в организме.
Васкулит – опасная патология, лечить которую следует начинать ещё на начальном этапе. Предотвратив её симптомы, можно значительно облегчить протекание артрита у человека.
В развитии ревматоидного васкулита принимают участие аутоиммунные механизмы, вызывающие повреждение собственных тканей организма циркулирующими иммунными комплексами. Эти же механизмы ответственны за развитие суставного синдрома при ревматизме и других аутоиммунных заболеваниях. Мишенями для иммунных комплексов становятся структуры соединительной ткани, в частности, сосудистая стенка.
Ревматоидный васкулит чаще всего является следствием запущенного ревматоидного артрита. Такой артрит называют тлеющим из-за небольшой интенсивности и большой длительности воспалительного процесса. Если заболевание в течение многих лет (чаще всего, более 10) не получает соответствующего лечения, то в воспалительный процесс вовлекаются не только суставы, но и мелкие сосуды – артериолы, венулы, капилляры.
Риск поражения увеличивает наличие дополнительных факторов риска – курения, положительного ревматоидного фактора, наличия в крови антител к циклическому цитруллиновому пептиду (анти-ЦЦП). У мужчин риск развития ревматоидного васкулита выше, чем у женщин при прочих равных условиях. Также риск выше, если заболевание дебютировало в зрелом возрасте.
При этом развиваются нарушения кровоснабжения в пораженных тканях вплоть до некроза. Симптомы зависят от локализации поражения.
Когда заболевание поражает пальцы рук или ног, это проявляется образованием изъязвлений и некрозов на коже вокруг ногтей. Эти состояния склонны к инфицированию и без лечения приводят к гангрене. Патологический процесс может распространяться выше, захватывать значительные области конечности и приводить к ампутации.
Поражение нервной ткани проявляется чувством покалывания, болей неясного генеза, онемения и другими нарушениями чувствительности. Движения в конечностях становятся болезненными, пациент часто чувствует скованность во время них.
Поражения сосудов могут приводить к трофическим язвам конечностей. Когда поражены сосуды, кровоснабжающие головной мозг, развиваются нарушения мышления, памяти, внимания. В тяжелых случаях такое состояние может приводить к инсульту.
Поражение сосудов склеры вызывает склерит – воспалительные явления в белочной оболочке глаза, сухость глаз, покраснение, чувство инородного тела. Со временем это может привести к снижению остроты зрения. Поражение сосудов других органов вызывает симптомы острого живота, нарушения дыхания, сердечной деятельности, симптомы полиорганной недостаточности.
Также существуют общие симптомы заболевания – высокая температура, озноб, головные боли, выраженная слабость, снижение аппетита и потеря веса, потливость по ночам. Заболевание может сопровождаться апатией или, напротив, раздражительностью, быстрой утомляемостью при физической и умственной работе.
Суставная симптоматика в подобных случаях обычно затухает и отходит на второй план, проявления воспалительного процесса в суставах могут полностью прекратиться и уступить место симптомам нарушения кровоснабжения.
Заболевание имеет хроническое течение, поэтому полное излечение невозможно, речь может идти только о замедлении патологического процесса. Для лечения используются противовоспалительные препараты, в первую очередь кортикостероиды. Наиболее эффективным считается преднизолон. Он позволяет эффективно купировать воспалительный процесс в сосудах, улучшить кровоснабжение тканей, но имеет ряд побочных эффектов.
В сочетании с преднизолоном используется циклофосфамид – цитостатический препарат, снижающий аутоиммунную агрессию. Он позволяет устранить один из главных факторов развития заболевания, снижает интенсивность воспалительного процесса, уменьшает содержание в крови ревматоидного фактора.
Побочные эффекты от лечения такой комбинацией препаратов довольно плохо переносятся пациентами – это угнетение кроветворения, повышенная утомляемость, набор лишнего веса, ухудшение памяти и концентрации внимания. Данную комбинацию нельзя применять при ряде заболеваний почек, печени, сердечно-сосудистой системы и костного мозга, а также категорически нельзя применять при беременности и кормлении грудью.
Прогноз при ревматоидном васкулите неблагоприятный. Данное состояние развивается довольно редко (примерно у 1% больных ревматоидным артритом), но приводит к постепенному нарушению кровообращения и развитию полиорганной недостаточности. Скорость прогрессирования заболевания может варьироваться, и это тоже влияет на эффективность лечения.
Болезнь в большинстве случаев довольно быстро приводит к стойкой утрате трудоспособности, возможен летальный исход вследствие инсульта, инфаркта, недостаточности внутренних органов. Ревматоидный васкулит приводит к развитию некротических процессов в пораженной области. При поражении конечностей на пальцах рук и ног образуются язвы, чаще всего поражаются ногтевые фаланги. Осложнениями язв становятся воспаление и гангрена.
Поражение внутренних органов ведет к развитию недостаточности их функций, некротическим осложнениям. В этом случае осложнениями ревматоидного васкулита становятся плеврит, перикардит, перитонит, инфаркты внутренних органов, почечная и сердечная недостаточность.
Больше информации о васкулитах можно узнать из видео6
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Со стороны нервной системы возникают нарушения двигательной активности и чувствительности с развитием параличей. Если поражены сосуды головного мозга, могут развиться серьезные нарушения высшей нервной деятельности, а также инсульт. Нарушение кровоснабжения глаза приводит к снижению остроты зрения и может привести к полной его утрате.
Ревматоидный васкулит развивается нечасто. Чтобы снизить вероятность его возникновения, необходимо своевременно и последовательно лечить ревматоидный артрит, особенно если имеются дополнительные факторы риска. Пациенту необходимо строго соблюдать назначения врача, отказаться от вредных привычек, особенно курения. Тем не менее, невозможно полностью устранить риск развития заболевания.
Васкулит – серьезное заболевание, когда идет воспаление стенок кровеносных сосудов, из-за чего нарушается их работа и функциональность тех органов, которые питаются за счет этих сосудов. Заболевание может затрагивать как маленькие капилляры, находящиеся в дерме, так и большие артерии и вены в любой области организма.
Данное заболевание характеризуется кожными высыпания, которые могут проявляться по-разному: начиная от простого покраснения и заканчивая открытыми язвами. Запускать болезнь нельзя ни в коем случае, так как при длительных воспалительных процессах нарушается кровоснабжение конечностей, внутренних органов, кожных покровов, что может привести к их отмиранию.
Васкулит разделяется на первичный и вторичный. Первичный характеризуется воспалением стенок сосудов, после чего поражается внутренний орган, получающий питание из больного сосуда. Вторичный же является симптомом другой серьезной патологии (сахарный диабет. красная волчанка, саркоидоз и др.).
Из-за чего именно появляется первичный васкулит – не установлено до сих пор. Часто такое явление наблюдается из-за действия аллергенов, например, долгое действие прямых солнечных лучей, пыли, пыльцы растений, лекарств и пр. Также имеет место быть и длительным инфекционным процессам, таким как тонзиллит, микозы, отит, заболевания зубов, полости рта и др.
Почему возникают проблемы с почками?
Ревматоидный артрит не лечится, часто обостряется и дает осложнения на внутренние органы. В подавляющем большинстве случае первыми под удар попадают почки. Причем заболевания почек могут быть обусловлены самим артритом, либо действием препаратов, применяющихся для купирования симптоматики заболевания.
Оба случая одинаково опасны и требуют своевременного лечения почек, так как могут привести к опасным последствиям, вплоть до летального исхода.
Риски поражений почек при ревматоидном артрите возрастают при злокачественном заболевании, которое сложно поддается медикаментозному лечению и быстро прогрессирует.
Причины и условия возникновения болезни
Точных причин развития ревматоидного артрита не установлено. Современные учёные склоняются к двум основным гипотезам развития заболевания:
По статистике заболевание развивается:
- у женщин чаще, чем у мужчин;
- в возрасте старше 45 лет;
- при частых заболеваниях дыхательной системы, артритах, аномалиях развития опорно-двигательного аппарата;
- с отягощённой наследственностью;
- при наличии вышеперечисленных антигенов.
Читайте также:


