Ревматоидный фактор при реактивном артрите
При подозрении на ревматоидный артрит (РА) проводится тщательное обследование пациента. Трудности при диагностировании патологии возникают из-за пока еще не установленных причин развития воспалительной реакции. Поэтому пациентам показан ряд лабораторных и инструментальных исследований, необходимых для выявления самого заболевания, стадии его течения, степени поражения суставных структур.
Ведущим диагностическим признаком РА считается ревматоидный фактор — специфические иммуноглобулины, вырабатываемые в процессе иммунного ответа. Но у более 20% больных серонегативной формой РА этого маркера суставной патологии в крови не обнаружено. При комплексном обследовании пациентов заболевание подтверждается анализами на антинуклеарный фактор, АЦЦП, С-реактивный белок. Биохимический анализ крови при ревматоидном артрите позволяет с максимальной точностью выявить аутоиммунную патологию.
Диагностические критерии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
- общего анализа мочи;
- общего анализа крови, включая подсчет СОЭ (скорость оседания эритроцитов);
- биохимический анализ крови для установления уровней печеночных ферментов, креатинина, С-реактивного белка;
- обнаружение ревматоидного фактора, антицитруллиновых и антинуклеарных антител;
- выявления маркеров развития гепатитов в качестве дифференциальной диагностики реактивных артритов.
Это самые распространенные методы клинического выявления заболевания суставов. Диагностика ревматоидного артрита по лабораторным анализам одновременно позволяет оценить общее состояние здоровья.
Клинические анализы крови, мочи, кала
Общий анализ крови при артрите позволяет установить ее качественный и количественный состав, физико-химические свойства. Обнаружение некоторых биохимических субстратов помогает определить протекающий в организме воспалительный процесс, в том числе спровоцированный патогенными микроорганизмами.
| Исследования крови, назначаемые при подозрении на развитие ревматоидного артрита | Характерные особенности диагностических мероприятий |
| Определение уровня лейкоцитов | Состояние, при котором в крови повышается количество лейкоцитов. Такое изменение состава крови выявляется при тяжелом течении ревматоидного артрита с присутствием внесуставной симптоматики. Обычно лейкоцитоз выявляется одновременно с повышенным уровнем ревматоидного фактора и служит показанием для назначения пациенту глюкокортикостероидов. Большое количество лейкоцитов в системном кровотоке может быть признаком инфицирования вирусами, бактериями, грибками, что требует дифференциальной диагностики |
| Установление содержания гемоглобина | С помощью этого критерия можно оценить активность РА. Выявляется анемия только у 50% больных. Причина резкого снижения гемоглобина — воспалительный процесс, негативно сказывающийся на состоянии иммунитета. Железодефицитная анемия выявляется несколько реже, требует дифференциальной диагностики для исключения внутренних кровотечений |
| Выявление концентрации лимфоцитов | Повышенный уровень лимфоцитов при одновременном снижении количества лейкоцитов — типичный маркер вирусной инфекции. Подтверждения — увеличение лимфатических узлов, клинические проявления общей интоксикации организма. Такое изменение состава крови характерно для реактивного артрита, спровоцированного проникновением в суставные полости возбудителей гепатита |
Самый информативный анализ для диагностики артрита — скорость оседания эритроцитов. Это неспецифический лабораторный показатель, отражающий соотношение фракций белков плазмы. Кроме клеточных элементов, в крови содержатся белки, вода, различные биохимические субстраты. Эритроциты (красные кровяные тельца) не могут долго оставаться во взвешенном состоянии в пробирке с кровью, поэтому начинают опускаться на дно. Скорость их оседания зависит от присутствия в крови других компонентов. Если в ней много белков (диагностических маркеров воспаления), то эритроциты формируют агрегаты и быстро опускаются на дно пробирки. Выявления высоких значений СОЭ свидетельствует о протекании острого воспаления, которое может быть признаком аутоиммунной реакции. Такие параметры указывают и на развитие тяжелой формы РА, поражение внутренних органов.
Если при исследовании образцов мочи обнаружен повышенный уровень белка и лейкоцитов, необходимо устанавливать локализацию воспаления в организме. Это только косвенный признак ревматоидного артрита, требующий дальнейшей диагностики. Обязательно выявляется содержание в моче:
- глюкозы;
- кетоновых тел;
- билирубина;
- эритроцитов;
- эпителиальных клеток.
Повышенный уровень солей может указывать на нарушение обмена веществ, осложняющего течение РА.
Анализ кала при диагностировании ревматоидного артрита проводится для исключения реактивной патологии. Ее развитие провоцирует неадекватный ответ иммунной системы на проникновение в организм хламидий, сальмонелл, шигелл. Микроорганизмы легко выявляются при бактериологическом исследовании кала.
Биохимический анализ крови
Обнаружение в крови определенных биохимических компонентов помогает установить воспалительный процесс в суставах, его интенсивность и стадию течения. Например, при рецидивах РА повышается уровень белка гаптоглобина, что служит признаком разрушения большого количества красных кровяных телец.
При проведении биохимического анализа крови на ревматоидный артрит обязательно определяется уровень фибриногена — специфического белка, находящегося в сыворотке в растворенном виде. Он служит субстратом для образования тромбов при сворачивании крови. У больных РА уровень фибриногена существенно превышает значения нормы (2-4 г/л).
Неспецифическим диагностическим маркером РА является уровень сиаловых кислот — актированных производных нейраминовой кислоты, которые входят в состав гликопротеинов. В плазме здорового человека их концентрация колеблется в пределах 2-2,33 ммоль/л. На развитие РА указывает превышение этого показателя, свидетельствующее о воспалении в суставных соединительнотканных структурах.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При проведении биохимического анализа крови при ревматоидном артрите выявляется содержание серомукоидов (сывороточных протеинов), иммуноглобулинов, пептидов. Если их концентрация превышает значения нормы, то врачи подозревают острое, прогрессирующее течение РА.

Так называется белок плазмы крови, относящийся к группе протеинов острой фазы, концентрация которых повышается при воспалительном процессе. С-реактивный белок вырабатывается в большом количестве во время иммунного ответа на проникновение в организм инфекционных или аллергических агентов. Обнаружение уровня этого диагностического маркера помогает дифференцировать РА от артритов невоспалительного характера. Количественное содержание С-реактивного белка необходимо для оценки активности воспаления. Этот критерий в дальнейшем позволяет отследить:
- результативность терапии;
- вероятность прогрессирования дегенеративно-дистрофических изменений в хрящевых, костных, соединительнотканных структурах.
Биохимический маркер не специфичен, так как не позволяет точно выяснить, что спровоцировало воспаление и ее локализацию. Уровень С-реактивного белка всегда увеличивается при аутоиммунных, бактериальных, вирусных патологиях. Но обнаружение этого изменения состава крови с высокой вероятностью указывает на развитие системной патологии, поражающей не только суставы, но и внутренние органы.
Важный диагностический маркер РА, обнаруживаемый в крови более чем у 80% пациентов. Ревматоидный артрит развивается при атаке иммунной системы на собственные клетки организма, принимаемые ею за чужеродные белки. Для их уничтожения она продуцирует огромное количество антител — ревматоидного фактора. Эти иммуноглобулины разрушают сначала синовиальную оболочку, а при отсутствии врачебного вмешательства вскоре поражают соединительные ткани внутренних органов.
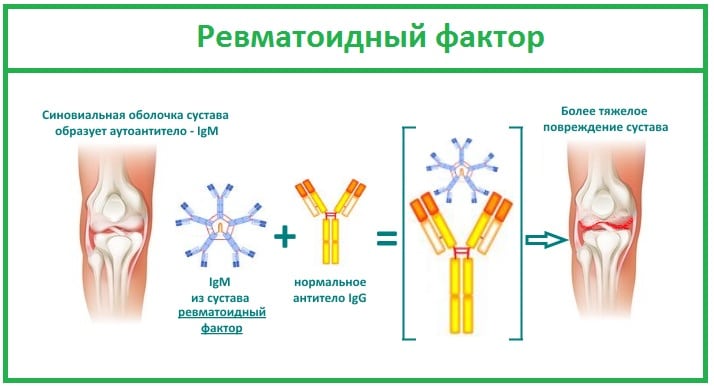
Ревматоидный фактор — один из важных диагностических критериев РА. Но является высокоспецифичным, но требует подтверждения данными, полученными при проведении инструментальных исследований. Дело в том, что высокий уровень ревматоидного фактора в крови характерен и для других заболеваний:
- системной красной волчанки;
- дерматомиозитов;
- васкулитов;
- склеродермии;
- бактериальных, вирусных, грибковых, паразитарных патологий.
Высокий уровень ревматоидного фактора на начальном этапе РА, когда суставы повреждены незначительно, является характерным признаком быстрого прогрессирования и тяжелого течения патологии. Этот критерий часто выявляется во время терапии для оценки ее эффективности.
В процессе аутоиммунной реакции продуцируются антинуклеарные антитела, предназначенные для атаки белковых ядер собственных клеток организма. Показанием для определения количественного содержания обычно становится высокий уровень СОЭ, указывающий на развитие воспалительного процесса. Маркер неспецифичен, так как выявляется и при других патологиях:
- коллагенозе, системной красной волчанке, поражающих соединительные ткани;
- склеродермии;
- гепатите;
- реактивном артрите.
С помощью уровня антинуклеарных антител удается косвенно подтвердить развитие РА. Это особенно ценно при его серонегативной форме с отсутствием ревматоидного фактора в крови.
Самый специфичный маркер, выявляющий при проведении биохимических анализов при артрите, — наличие в крови антицитруллиновых антител, вырабатываемых иммунной системой к циклическому цитруллиновому пептиду. Химическая структура цитруллина схожа со строением аминокислоты, входящей в состав белковой молекулы. Эти белки — строительные элементы суставной капсулы, которая атакуется иммуноглобулинами при РА.
Если в крови пациента обнаруживается повышенный уровень АЦЦП, то с более чем 90% вероятностью можно предположить развитие ревматоидного артрита. Выявление антицитруллиновых антител позволяет обнаружить суставную патологию на начальной стадии и сразу приступить к лечению. Ранняя диагностика РА помогает избежать тяжелейших осложнений, в том числе необратимого поражения внутренних органов. Но, несмотря на высокую специфичность маркера, в некоторых случаях повышенный уровень АЦЦП указывает на развитие других заболеваний, не связанных с опорно-двигательным аппаратом.
Проведения этих лабораторных анализов на ревматоидный артрит бывает достаточно для подтверждения диагноза. Но в ревматологии существует 7 критериев, позволяющих с высокой точностью установить аутоиммунную патологию. Это количество вовлеченных в воспалительный процесс суставов, симметричность их поражения, выраженность симптоматики, длительность течения заболевания. При обнаружении у больного 4 из 7 критериев пациенту выставляется окончательный диагноз.
Введение
- припухлостью;
- покраснением;
- высокой температурой тела;
- болью.
Помимо воспаления суставов, патология связана с двумя другими симптомами:
- покраснение и воспаление глаз;
- воспаление мочевыводящих путей.
Эти симптомы могут возникать отдельно, вместе или не проявляться вообще.
Что такое реактивный артрит?
Реактивный артрит, ранее известный как синдром Рейтера представляет собой группу нарушений, вызывающий воспаление во всем теле, особенно в позвоночнике. Примеры других расстройств из этой группы включают:
Во многих случаях заболевание вызывается венерической инфекцией мочевого пузыря или мочеиспускательного канала, у женщин — влагалищем. Эту форму расстройства иногда называют мочеполовым или урогенитальным реактивным артритом.
Другая форма реактивного артрита вызвана инфекцией в кишечном тракте в результате употребления пищи или веществ, которые загрязнены бактериями. Эту форму иногда называют кишечным или желудочно-кишечным реактивным артритом.
Симптомы болезни обычно длятся от 3 до 12 месяцев, хотя у небольшого процента людей симптомы могут вернуться или перерасти в длительное заболевание.
Что вызывает реактивный артрит?
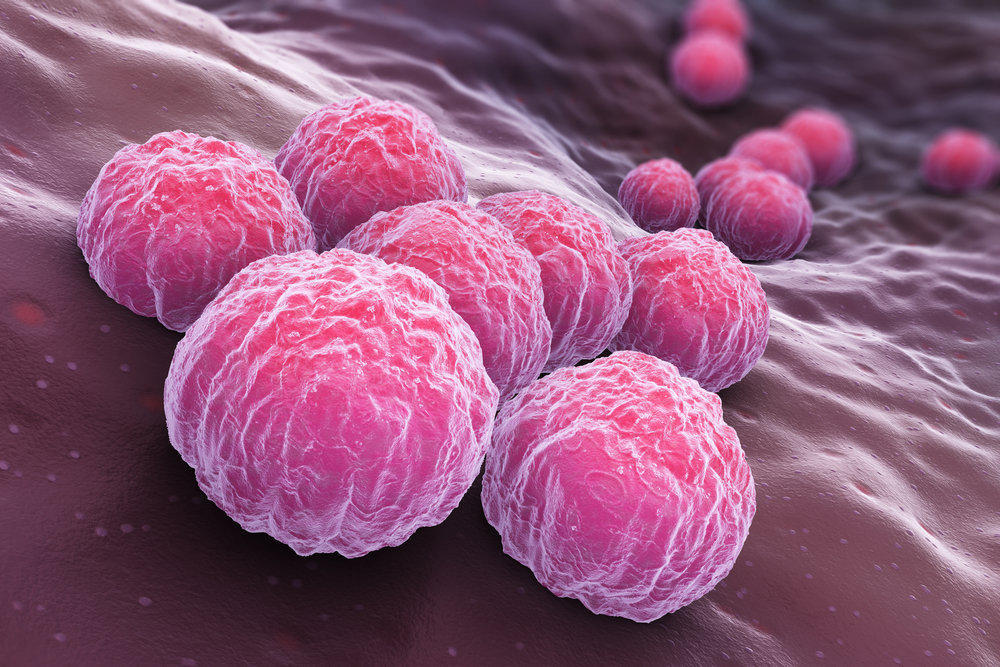
Реактивный артрит обычно начинается примерно через 1-3 недели после заражения хламидиями (chlamydia). Бактерия, чаще всего ассоциируемая с реактивным артритом, это: Chlamydia trachomatis, вызывающая хламидиоз.
Бактерия обычно приобретается через сексуальный контакт. Некоторые данные также утверждают, что респираторная инфекция, вызванная Chlamydia pneumoniae, может вызывать реактивный артрит.
Инфекции в пищеварительном тракте, вызывающие реактивный артрит:
- сальмонелла;
- шигеллы;
- иерсинии;
- кампилобактерии.
Люди могут заразиться этими бактериями после употребления неправильно приготовленных продуктов, например, мяса, которое готовилось не при надлежащей температуре.
Врачи не знают точно, почему у некоторых людей, подверженных воздействию бактерий, развивается реактивный артрит, а у других нет, но они идентифицировали генетический фактор, человеческий лейкоцитарный антиген (HLA) B27, который увеличивает вероятность развития у человека реактивного артрита. Приблизительно 80 процентов людей с реактивным артритом имеют положительный результат на HLA-B27. Однако наследование гена HLA-B27 не обязательно означает, что человек заболеет реактивным артритом. Восемь процентов здоровых людей имеют ген HLA-B27, и только у одной пятой из них развивается заболевание, если они заразятся вызывающими инфекциями.
Заразен ли реактивный артрит?
Реактивный артрит не заразен; то есть человек с расстройством не может передать артрит кому-то другому. Тем не менее, бактерии, вызывающие заболевание, могут передаваться от человека к человеку.
Признаки и симптомы
В целом, реактивный артрит чаще всего развивается у мужчин в возрасте от 20 до 40 лет. Однако данные свидетельствуют о том, что, хотя у мужчин в девять раз чаще развивается заболевание из-за венерических инфекций, у женщин и мужчин вероятность развития реактивного артрита в результате пищевых инфекций одинаков.
Женщины с реактивным артритом часто имеют более легкие признаки заболевания, чем мужчины.
Реактивный артрит чаще всего приводит к воспалению:
- урогенитального тракта;
- суставов;
- глаз.
Менее распространенными симптомами являются язвы во рту и кожные высыпания. Любой из этих признаков может быть настолько слабовыраженным, что пациенты их не замечают. Они обычно приходят и уходят в течение периода от нескольких недель до нескольких месяцев.
Заболевание часто поражает мочеполовой тракт, в том числе:
- простату или уретру у мужчин;
- уретру, матку или влагалище у женщин.
Мужчины могут заметить повышенную потребность в мочеиспускании, ощущение жжения при мочеиспускании, боль в половом члене и выделения жидкости из полового члена. У некоторых мужчин с реактивным артритом развивается простатит. Симптомы простатита могут включать лихорадку и озноб, а также повышенную потребность в мочеиспускании и ощущение жжения при мочеиспускании.
У женщин с реактивным артритом могут развиться проблемы с мочеполовым трактом, такие как кольпит или уретрит, которые могут вызывать жжение во время мочеиспускания. Кроме того, у некоторых женщин также развивается сальпингит или вульвовагинит.
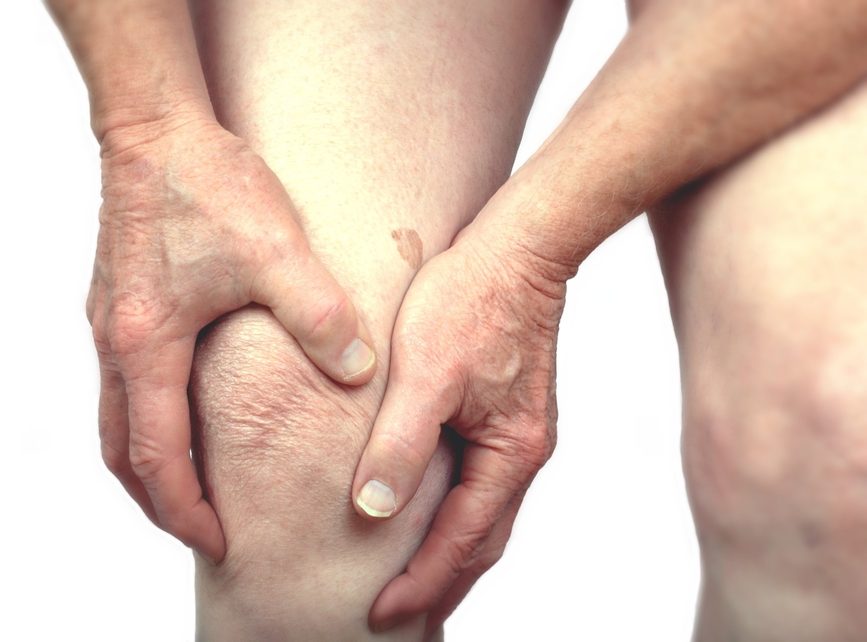
Симптомы болей в суставах при реактивном артрите обычно включают и отек в:
- коленях;
- щиколотки;
- ногах.
Запястья, пальцы и другие суставы поражаются реже. У людей с заболеванием обычно развивается тендинит. У многих пациентов с реактивным артритом это приводит к боли в лодыжке или ахилловому тендиниту. У некоторых больных также развиваются пяточные шпоры, которые представляют собой костные нарывы на пятке, которые могут вызвать хроническую боль в ногах. Примерно половина людей с реактивным артритом сообщают о боли в пояснице и спине.
Заболевание также может вызвать спондилит или сакроилиит. Люди с реактивным артритом, у которых есть ген HLA-B27, еще более склонны к развитию спондилита и/или сакроилеита.
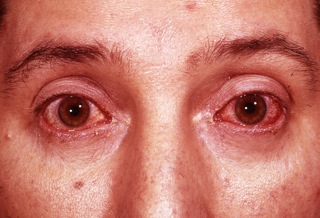
Конъюнктивит, воспаление слизистой оболочки, которая покрывает глазное яблоко и веко, развивается примерно у половины людей с реактивным артритом. У некоторых людей может развиться увеит. Конъюнктивит и увеит могут вызвать:
- покраснение глаз;
- боль и раздражение в глазах;
- затуманенный взгляд.
Вовлечение глаз обычно происходит на ранней стадии реактивного артрита, а симптомы могут приходить и уходить.
Приблизительно у 25 процентов мужчин с реактивным артритом развиваются небольшие мелкие безболезненные язвы на конце полового члена.
У небольшого процента мужчин и женщин появляются сыпь или маленькие твердые узелки на подошвах ног и, реже, на ладонях или в других местах.
У некоторых с артритом развиваются язвы во рту, которые приходят и уходят, у некоторых эти язвы безболезненны и остаются незамеченными.
Кто лечит и диагностирует реактивный артрит?
Человек с реактивным артритом, вероятно, должен будет посетить несколько разных типов врачей, потому что болезнь поражает различные части тела. Однако врачам и пациенту может быть полезно, чтобы один врач, обычно ревматолог (врач, специализирующийся на артрите), управлял полным планом лечения. Этот специалист может координировать лечение и контролировать побочные эффекты различных лекарств, которые будет принимать пациент. Следующие специалисты рассматривают другие функции, которые влияют на различные части тела.
- Офтальмолог (лечит болезни глаз).
- Гинеколог (лечит генитальные симптомы у женщин).
- Уролог (лечит генитальные симптомы у мужчин и женщин).
- Дерматолог (лечит кожные симптомы).
- Ортопед (выполняет операцию на сильно поврежденных суставах).
- Физиотерапевт (контролирует режимы тренировок).
В начале обследования врач, вероятно, возьмет полную историю болезни и отметит текущие симптомы, а также любые предыдущие медицинские проблемы или инфекции. До и после посещения врача иногда полезно вести учет симптомов, которые возникают, когда они возникают и как долго они сохраняются. Особенно важно сообщать о любых симптомах гриппа, таких как:
- лихорадка;
- рвота;
- понос.
Эти симптомы могут свидетельствовать о бактериальной инфекции. Врачи иногда затрудняются диагностировать патологию, потому что нет специального лабораторного теста, подтверждающего наличие у человека реактивного артрита.
Как диагностируется реактивный артрит?
Врачи могут заказать анализ крови на генетический фактор HLA-B27, но положительный результат не всегда означает, что у человека есть расстройство.
Врачи могут назначить другие анализы крови, чтобы исключить другие заболевания и подтвердить диагноз. Тесты на ревматоидный фактор или антиядерные антитела могут помочь исключить реактивный артрит. У большинства пациентов с болезнью результаты этих тестов будут отрицательными. Если результаты теста положительные, у вас может быть другой тип артрита, например:
Врачи могут также проверить скорость оседания эритроцитов. Высокая скорость оседания часто указывает на воспаление в организме. Как правило, люди с ревматическими заболеваниями имеют повышенное оседание.
Врачи, скорее всего, будут проверять наличие инфекций, которые могут быть связаны с реактивным артритом. Пациенты, как правило, тестируются на хламидийную инфекцию (исследования показали, что раннее лечение реактивного артрита, вызванного хламидиозом, может снизить прогрессирование заболевания).
При обследовании берутся образцы клеток из горла, уретры у мужчин или шейки матки у женщин. Образцы мочи и стула также могут быть проверены. Образец синовиальной жидкости могут быть взяты из воспаленного сустава. Исследования синовиальной жидкости могут помочь исключить инфекцию в суставе.
Врачи иногда используют рентген, чтобы помочь диагностировать реактивный артрит и исключить другие патологии. Рентгенограмма может обнаружить другие симптомы, включая:
- спондилит;
- сакроилиит;
- отек мягких тканей;
- повреждение хряща и суставов;
- отложения кальция.
Лечение реактивного артрита

Хотя лекарств от реактивного артрита нет, некоторые методы лечения облегчают симптомы расстройства.
Нестероидные противовоспалительные препараты (НПВП) уменьшают воспаление суставов и обычно используются для лечения пациентов с реактивным артритом. Некоторые НПВП доступны без рецепта, например:
- аспирин;
- ибупрофен.
Другие НПВП, которые обычно более эффективны при заболевании, должны назначаться врачом, например:
- индометацин;
- толметин.
Для пациентов с тяжелым воспалением суставов инъекции кортикостероидов непосредственно в пораженный сустав могут уменьшить воспаление.
Эти кортикостероиды входят в состав кремов или лосьонов и могут наноситься непосредственно на поражения кожи, например, на язвы. Местные кортикостероиды уменьшают воспаление и способствуют заживлению ран.
Антибиотики помогают устранить бактериальные инфекции, которые вызывают реактивный артрит. Конкретный назначенный антибиотик зависит от типа присутствующей бактериальной инфекции. Некоторые врачи могут порекомендовать человеку с расстройством принимать антибиотики в течение длительного периода времени (до 3 месяцев). Исследования показывают, что в большинстве случаев такая практика необходима.
БМАРП, такие как метотрексат или сульфасальзин, могут помочь контролировать серьезные симптомы, которые контролируются другими препаратами.
Ингибиторы ФНО, такие как этанерцепт и инфликсимаб, могут быть эффективны при лечение реактивного артрита и других спондилоартропатий.
Перед началом программы упражнений пациенты должны поговорить с физиотерапевт, который порекомендует соответствующие упражнения.
Упражнения, если их вводить постепенно, могут помочь улучшить функцию суставов. В частности, упражнения на укрепление и диапазон движений будут поддерживать или улучшать функцию суставов.
Упражнения на растяжку и разгибание спины могут быть особенно полезны для предотвращения длительной нетрудоспособности у пациентов с болями в позвоночнике или воспалением.
Водные упражнения также могут быть полезны при реактивном артрите. Плаванье в воде значительно снижает нагрузку на суставы, облегчая выполнение необходимых упражнений.
Прогноз
Большинство людей с реактивным артритом полностью выздоравливают от начальных вспышек симптомов и могут вернуться к обычной деятельности через 2-6 месяцев после появления первых признаков.
Приблизительно у 20 процентов людей с реактивным артритом будет хронический (длительный) артрит, который обычно является умеренным.
Исследования показывают, что от 15 до 50 процентов пациентов снова начинают проявлять симптомы через некоторое время после исчезновения первоначальной вспышки. Возможно, что такие рецидивы могут быть вызваны повторным заражением. Боль в спине и воспаление — это симптомы, которые чаще всего возникают вновь.
У небольшого процента пациентов будет хронический, тяжелый артрит, который трудно контролируется с помощью лекарств и упражнений, и может вызвать деформацию суставов.
Как правило, болезнь ПОРАЖАЕТ ЖЕНЩИН в три раза больше, чем мужчин. Возраст пациентов, страдающих ревматоидным артритом, старше 30 лет.
Психосоматика — это особое направление в медицине, которое изучает психологическое влияние на телесные (соматические) заболевания.
Влияние психосоматики на развитие ревматоидного артрита
Психосоматика сегодня занимается исследованием связи между различными характеристиками личности (черты характера и личности, конституциональные особенности, типы эмоциональных конфликтов, стили поведения) и каким-либо определенным соматическим расстройством.
Ни для кого не секрет, что все заболевания человека происходят в результате каких-либо нервных расстройств или психологических несоответствий.
Такое мнение появилось относительно недавно, но уже активно применяется в современной жизни, особенно в альтернативной (нетрадиционной) медицине.
Свой корень болезнь берет в душе человека (мыслях, подсознании и эмоциях).
Психосоматическая медицина уже изучила некоторые психологические факторы во многих заболеваниях. Среди них головная боль, возникающая из-за нервных напряжений, эссенциальная артериальная гипертензия, бронхиальная астма, вегетативные расстройства, проявляющиеся в виде панических атак (их часто называют в медицине вегетососудистой дистонией), а также синдром раздраженной толстой кишки.
Кроме того, в медицине нередко исследуются и серьезные заболевания, которые впоследствии сами влияют на психику человека. Тем не менее, все психогенные факторы в соматическом заболевании называются психосоматическим расстройством.
Какие заболевания исследуют в психосоматике?
Прежде всего все заболевания, которые связаны с различными нарушениями двигательной системы (различные коллагенозы, ревматоидный артрит, хронический прогрессирующий полиартрит и многое другое).
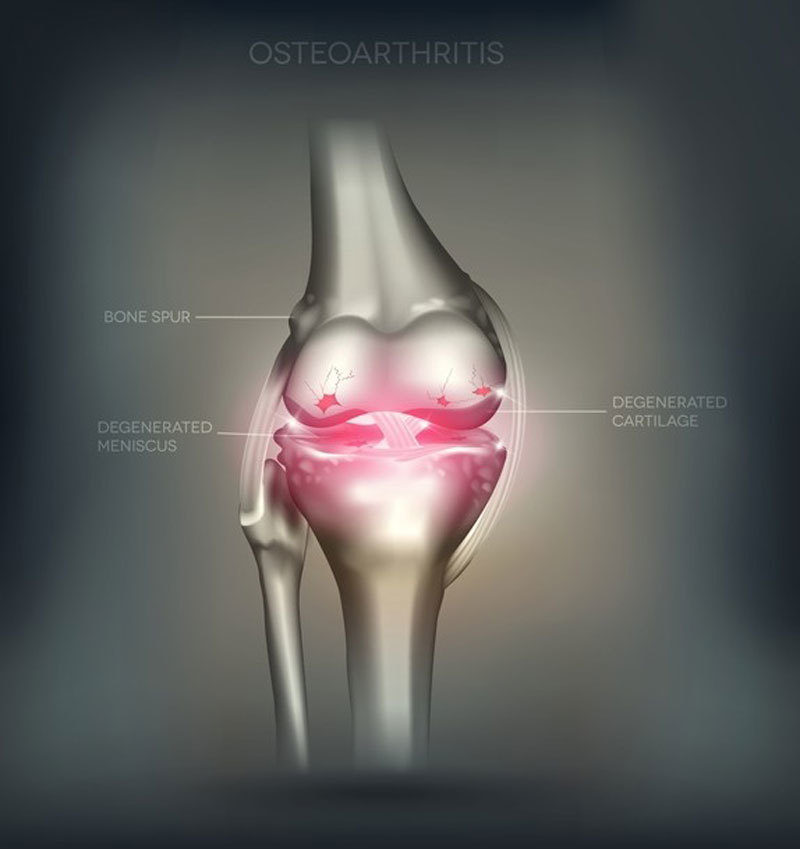
Ревматоидный артрит — это заболевание суставов, происходящее в результате воспаления соединительных тканей.
Болезнь поражает суставы по принципу эрозивно-деструктивного полиартрита, что впоследствии приводит к развитию анкилозов. Данное заболевание является самой распространенной разновидностью хронического полиартрита.
Как правило, болезнь поражает женщин в три раза больше, чем мужчин. Возраст пациентов, страдающих ревматоидным артритом, старше 30 лет.
Примерно в 10-20% случаев данное заболевание может неуклонно прогрессировать.
Если артрит не лечить, то он перерастет в хронический.
Ранние стадии ревматоидного артрита
Ревматоидный артрит начинается с того, что человек чувствует скованность тела по утрам. С течением времени эти ощущения могут напоминать инвалидность.
Б олезнь всегда протекает постепенно, давая подсказки больному целым рядом различных факторов.
Так, например, появляется некоторая скованность в костях и стопах и небольшая боль в конечностях. Особенно усиливается чувствительность к утру или после длительного пребывания в неподвижном состоянии. При движениях боль пропадает.
Нарушается качество сна. Средняя продолжительность скованности суставов может быть разной. В особо тяжелых случаях она длится порядка двух часов.
Примерно у 30% заболевших артрит начинается с коленных суставов.
Далее болезнь прогрессирует в сердце.
Поражения суставов теперь уже играют маленькую роль, ведь они длятся всего несколько дней. Они могут перескакивать с одного сустава на другой. Чаще всего это локтевые, коленные и голеностопные суставы.
Признаки ревматоидного артрита:
1. Поражение трех или более мелких суставов кисти руки.
2. Симметричность заболевания, то есть одновременно страдают две руки или две ноги.
3. Заметная скованность и боль тела после сна или долгого нахождения в одной позиции. В течение дня эта боль снижается.
Ревматоидный артрит опасен тем, что приводит к деформации конечностей. На поздней стадии можно отлично заметить искривленные кисти рук или стопы.
.jpg)
Разновидности ревматоидного артрита
1. Ювенильный ревматоидный артрит — это достаточно редкое заболевание, но опасное.
Оно представляет собой большую социальную и медицинскую проблему. Часто возникает у пациентов до 16 лет.
2. Ювенильный анкилозирующий спондилит и синдром Стилла — это очень тяжелое заболевание, где поражаются внутренние органы человека. Проявляется, как правило, у детей.
Начинается все с сыпи медно-красного цвета и ремитирующей лихорадки. Характерны также перикардит и спленомегалия.
Следующей стадией становится развитие артрита суставов кисти, плюснефаланговых, голеностопных, коленных и лучезапястных суставов.
3. Ревматизм тоже встречается очень часто у подростков и детей. Первые симптомы, как правило, появляются еще в возрасте от 5 до 15 лет после того, как ребенок переболел ангиной, которая была вызвана Streptococcus pyogenes подгруппы А.
Ранний этап заболевания характеризуется слабостью, артралгией и лихорадкой. Впоследствии может развиться кардит.
Сам артрит может быть или ярко выражен, или слабо. Артрит поражает коленные, локтевые, лучезапястные или голеностопные суставы.
4. Системная красная волчанка — это заболевание, для которого характерен симметричный полиартрит, где особенно поражены мелкие и средние суставы.
Различные подвывихи или деформации тела могут вызывать поражения суставных капсул, сухожилий или связок.
Нередко поражению подвергаются суставы запястья или проксимальные межфаланговые суставы кисти. Однако до разрушения костей, как правило, не доходит.
Первые симптомы системной красной волчанки могут напоминать ревматоидный артрит.
5. Системная склеродермия — это заболевание, примерно в 25% случаях вызывающее у больного полиартрит, в котором особенно поражаются межфаланговые суставы кисти. Пальцы в таком случае внешне напоминают сосиски, так как становятся заметно толще из-за отеков.
Кроме того, у более 80% заболевших может возникнуть синдром Рейно. Данное заболевание особенно тесно связано с различными социальными проблемами и психическими расстройствами, стрессами, переутомлением и многими другими факторами.
Определение болезни сделать очень сложно, так как сами пациенты часто отрицают многие факторы (симптомы).
Влияние психосоматики на развитие ревматоидного артрита
При диагностике различных заболеваний психосоматика может давать разные результаты. Дело в том, что у каждого человека имеются свои психические особенности, определение которых возможно при полном обследовании. В связи с тем что психосоматические факторы риска еще не до конца изучены, окончательное мнение может быть спорным.
На сегодняшний день врачи определили несколько факторов:
1. Внутреннее ощущение того, что на вас постоянно взваливают слишком много дел. То есть возникает критическое отношение к проявлению каких-либо действий, апатия.
2. Особое воспитание в детстве, где подавлялись эмоции и на первое место ставились высокие моральные принципы. Поэтому у таких детей есть заметное торможение в сексуальных и агрессивных импульсах.
Как правило, у всех больных, которые переносят ревматоидный артрит, наблюдаются некоторые особенности в психике или характере.
Иначе говоря, данная болезнь поражает тех, кто в своем характере имеет три ярко выраженные черты:
1. Сверхсовестливость или чрезмерная уступчивость. Такой человек способен подавлять свои собственные внутренние негативные эмоции (гнев, страх, ярость или злоба).
Кроме того, он скрывает в себе враждебные импульсы, которые не выходят наружу, а оседают внутри, в душе человека, и образуют корень болезни ревматоидный артрит.
2. Высокое самопожертвование. Такой человек всегда стремится оказать помощь другим людям и готов на любые самостоятельные жертвы, однако, сталкиваясь с недоброжелательностью или неблагодарностью людей, он начинает впадать постепенно в депрессию.
Все начинает вращаться по замкнутому кругу. Человек не может перестать помогать, так как слаб характером и уже привык жертвовать собой, а нервные расстройства постепенно растут и превращаются в физиологическую болезнь — артрит.
3. Сильно выраженное желание заниматься спортом. Иначе говоря, азарт, конкуренция, борьба и многие другие активные качества начинают пагубно сказываться на человеке.
Интенсивная физическая работа или спорт становится уже фанатизмом. Человек перестает чувствовать себя как личность, он видит в себе робота, который может делать очень много физических упражнений практически без отдыха.
Особенности реактивного артрита
Реактивный артрит — это заболевание, при котором происходит воспалительный процесс и поражаются суставы.
Как правило, реактивный артрит появляется после некоторых перенесенных человеком заболеваний. Например, такие инфекции, как кишечные, носоглоточные и мочеполовые.
Данное заболевание относится к группам серонегативных спондилоартритов. У врачей может ассоциироваться с урогенитальной хламидийной инфекцией или с острой персистирующей кишечной инфекцией, которая была вызвана энтеробактериями.
Реактивный артрит может быть связан с различными инфекциями дыхательных путей, которые образуются в результате инфекций дыхательных путей, которые, соответственно, были вызваны хламидиями или микоплазмами.
Симптомы, в который включается реактивный артрит, называется синдромом Рейтера. Сюда относятся, кроме него, различные поражения кожи, колит, цервицит, уретрит и конъюнктивит.
Чем спровоцирован реактивный артрит?
1. Различные урогенитальные инфекции, возбудителями которых являются хламидии.
2. Разнообразные инфекции дыхательных путей, в результате которых образуется бронхит, трахеит или пневмония. Нередко хламидии или микоплазмы являются возбудителями.
3. Всевозможные кишечные инфекции, в результате которых возникает пищевое отравление. Очень часто возбудителями может быть кишечная палочка, клостридии, шигеллы, сальмонеллы и другие микроорганизмы.
.jpg)
Симптомы, характеризующие реактивный артрит
После того как организм был поражен хламидиями и пережил диарею, отравление или простуду, то уже на 3 или 4 неделе появляется первое ревматическое состояние.
Есть несколько симптомов данного заболевания:
1. Повышается температура, которая может достигать достаточно высоких показателей. Внешне человек чувствует себя очень слабым и подавленным.
Заметно может падать вес и пропадать аппетит. Кроме того, увеличиваются лимфоузлы, чаще всего в паховой области.
2. Далее поражаются суставы и мышцы. Кроме того, может наблюдаться боль в области поясницы, которая плавно отдает в ягодичную область или верхнюю часть ног.
3. Очень часто реактивный артрит поражает крупные суставы ног, поэтому может возникать боль в области большого пальца на ступне, голеностопной части и развивается воспаление коленных суставов.
4. В редких случаях заболевание может распространиться и на тазобедренную часть. Изначально это легкая боль, тяжесть и воспаление, а в результате получается реактивный артрит.
С небольшой вероятностью данная болезнь может распространиться также и на суставы кисти рук, и на лучезапястное сочленение. Если это случается, то болезнь дается пациенту особенно тяжело.
5. Стоит отметить, что РА (реактивный артрит), как правило, поражает по большей части суставы конечностей, поэтому очень быстро воспаляются сухожилия, которые находятся максимально близко к больным суставам мышц.
В результате развивается дактилит — массивное воспаление многих тканей пальца. Дактилит считается очень серьезным симптомом данной болезни.
6. Кроме суставов, конечностей и мышц, возникает поражение и других органов. Прежде всего страдают глаза. Радужная оболочка глаза начинает воспаляться, и начинается иридоциклит, конъюнктивит или уретрит.
Всем известно, что при правильном лечении конъюнктивит очень быстро и бесповоротно проходит, однако на фоне серьезного заболевания, такого как реактивный артрит, конъюнктивит может привести к заметному снижению зрения и даже к слепоте.
Это первая группа симптомов, которые может вызывать реактивный артрит.
Следующая группа описывает симптомы, которые поражают кожу и слизистую оболочку:
1. Образование язвочек. На коже человека могут возникать различные эрозии (язвочки), которые появляются в большом количестве. Прежде всего они поражают самые чувствительные места: у женщин — это область вульвы, а у мужчин — головка пениса. И у тех, и у других могут появиться эрозии и на слизистой рта.
Сами язвочки не приносят болевых ощущений, скорее дискомфорт, однако опасность в них тоже есть. Дело в том, что на них легко оседает другая инфекция, что может спровоцировать новое заболевание и вызвать целый ряд осложнений и последствий.
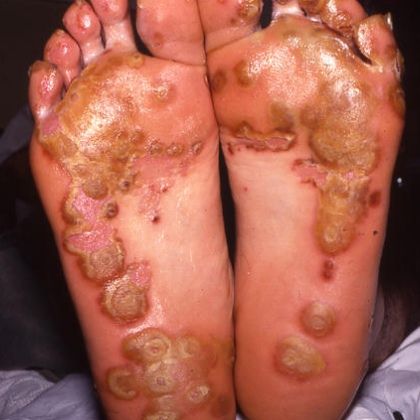
2. На пораженной коже может появиться и другой симптом — кератодермия. Заболевание опасно тем, что верхние слои кожи, которые постоянно ороговевают, начинают делать это значительно быстрее, превышая норму в разы.
Все это ухудшает не только внешний вид кожи, но и приносит вред, так как при кератодермии кожа становится более плотной и образует на ней различные гнойнички и бляшки. Очень часто при таких симптомах поражаются и ногти, которые моментально приобретают желтый цвет, начинают слоиться и шелушиться.
3. Следующим серьезным симптомом становится поражение сердца. Это очень явный признак реактивного артрита. Воспаляется не только миокардит, но и стенки аорты.
Не переживайте по пустякам, не таите обиду и другие негативные эмоции — и тогда болезни будут обходить вас стороной!
опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Читайте также:


