Ревматолог васкулит чем лечить
Васкулит ревматоидный - одно из проявлений хронического ревматоидного артрита, сопровождающееся повреждением стенки различных сосудов, от капилляров кожи до крупных артериальных или венозных стволов. Прогрессирование такого васкулита без надлежащей немедленной терапии может приводить к усугублению артрита и инвалидизации пациента.
Этиологические факторы
Пациенты часто интересуются, что это за болезнь - ревматоидный васкулит. Этот недуг не является самостоятельной патологией, а представляет собой особую форму ревматоидного артрита.
Причины развития васкулита при ревматоидном артрите доподлинно неизвестны. Однако существует целый ряд внутренних состояний, негативно влияющих на суставы и кровеносные сосуды и, соответственно, провоцирующих формирование недуга. К ним относят:
- воспалительные процессы в стенках сосудов;
- аутоиммунные реакции, стимулирующие разрастание ткани синовиальных суставных оболочек, что в итоге приводит к хрящевым и суставным деформациям;
- понижение активности кровяных клеток (моноцитов, макрофагов), осуществляющих синтез цитокинов и поддерживающих противовоспалительные реакции;
- увеличение синтеза (и соответственно, повышение количества в крови) иммуноглобулинов G и M (внутренние иммунные ревматоидные факторы). Снижение же концентрации G-иммуноглобулина в крови - признак эффективности проводимого лечения.
К группам риска по высокой вероятности возникновения васкулита ревматоидного относят пациентов мужского пола, имеющих высокую концентрацию ревматоидных факторов в крови.
Доктора продолжают выяснять причины недуга, чтобы в дальнейшем разработать эффективное этиотропное лечение.
Классификация
Ревматоидный васкулит подразделяют на несколько форм:
- Васкулит, сопровождающийся воспалением в стенках мелких (венул, капилляров, артериол) сосудов. При этом стенки их истончаются, и сквозь них легко выходят питательные вещества и кровь. Кожа больного покрывается розовыми папулами, трофическими язвами и высыпаниями.

- Артериит дигитальный. Характеризуется воспалением с последующим разрушением стенок подкожных сосудов и формированием тромбов. При этом клинические проявления визуализируются на ногтях, пальцевых фалангах и кистях больного.
- Васкулит некротизирующий. Сопровождается поражением сосудов внутренних органов и повреждением нервной периферической системы.
Клинические проявления
Симптомы ревматоидного васкулита в зависимости от стадии болезни могут быть неспецифическими и специфическими.
Так, начальный этап патологии характеризуется появлением неспецифических признаков:
- головные боли (интенсивные);
- онемение конечностей;
- резкое уменьшение веса;
- слабость;
- снижение зрения;
- гипертермия до критических цифр;
- обмороки;
- ломота в суставах;

- небольшая припухлость в височной области.
Данные признаки, как правило, являются предшественниками кожных проявлений: кровоизлияний, волдырей, покраснений, красных точек. Если процесс не остановлен на этой стадии при помощи терапии, развивается средняя и тяжелая формы недуга. При этом накожные волдыри превращаются в крупные пузыри, со временем трансформирующиеся в изъязвления и некрозы, чаще всего локализующиеся на конечностях.
Характерными проявлениями ревматоидного васкулита (фото см. выше) являются многочисленные ревматоидные узелки, формирующиеся на пальцах.
Кроме того, на присутствие васкулита указывают:
- саркоидоз;
- перикардит;
- гангрена периферическая;
- множественный мононеврит;
- склерит;
- поражение околоногтевой области.
Все эти патологии - классические спутники васкулита, позволяющие с уверенностью говорить о присутствии у пациента данной патологии, однако окончательный диагноз доктор устанавливает лишь после тщательной диагностики.
Диагностические мероприятия
Дабы лечение недуга было максимально эффективным, необходимо распознавать его на самых ранних стадиях. Однако ранние проявления васкулита легко спутать с другими хроническими болезнями вследствие их неспецифичности. Потому врачи прибегают к дифференциальной диагностике и дополнительным методам обследования:
- анализ крови (общий и биохимический развернутый);
- определение концентрации печеночных ферментов и креатинина;
- анализ мочи;
- серологические тесты.
Бакисследование крови необходимо для исключения инфекционных болезней. Кроме того, пациенту может быть назначено прохождение КТ, УЗИ (дуплексное), МРТ, ангиографии, рентгенографии.
При проведении дифференциальной диагностики принимают во внимание следующие характерные отличия васкулита ревматического:
- повышение содержания в крови С-реактивного белка;
- участие в патологическом процессе крупных сосудистых стволов с формированием некротических очагов в их стенках (так называемый эрозивный артрит);
- чрезмерно высокая концентрация иммуноглобулинов G и М (ревматоидных факторов);
- повышенные концентрации иммунных компонентов комплемента С 3, 1 и 4.
Лечение ревматоидного васкулита
Терапия, соответствующая состоянию пациента, должна подбираться специалистом-ревматологом. Вследствие того что васкулит - вторичный недуг, формирующийся на фоне РА, к лечению его подходят комплексно. Дополнительные терапевтические мероприятия проводят в том случае, если на теле пациента уже образовались трофические изъязвления.
Терапия васкулита ревматоидного направлена:
- на обязательное достижение ремиссии;
- максимальное снижение вероятности осложнений;
- поддержание внутренних органов и предупреждение в них деструктивных процессов.
Как правило, доктора применяют следующие схемы лечения:
- пульс-терапия интермиттирующая;
- поддерживающее лечение.
Агрессивная терапия (пульс-терапия)
Наиболее эффективной методикой, применяемой для лечения острых проявлений ревматоидного васкулита, является комбинация "Циклофосфан" + "Преднизолон".

"Циклофосфан" - это иммунодепрессант, "Метилпреднизолон" - представитель фармгруппы глюкокортикостероидных средств. Вводят пациенту данные лекарства внутривенно однократно каждые две недели, курсом 6 недель. При этом дозировки составляют: 1 г "Метилпреднизолона" и 15 мг/кг "Циклофосфана". По прошествии 6 недель кратность введения лекарств увеличивают до 1 раза в 3 недели курсом 9-12 месяцев. Четкое выполнение терапевтической схемы позволяет достаточно быстро достичь ремиссии недуга.
Другие препараты
Высокие дозировки гормонов при лечении ревматоидного васкулита, симптомы которого описаны в соответствующем разделе, не рекомендуются, так как при этом очень высока вероятность появления нежелательных побочных явлений.
Иногда в терапии коротким курсом используют "Хлорамбуцил". Несмотря на его эффективность при васкулитах, препарат применяется в исключительных случаях вследствие высокой онкоопасности.

"Метотрексат", относящийся к фармгруппе иммунодепрессантов, в лечении состояния не применяют, так как при его использовании высоки риски усугубления симптоматики и возникновения ревматоидных узелков.
"Циклофосфамид" значительно снижает воспалительные проявления в сосудистой стенке. Назначается лекарство в малых дозах при рецидивах.
"Дипиридамол" назначается для улучшения кровотока.
Тяжелые васкулиты и криоглобулинемию лечат проведением плазмафереза.
Поддерживающее лечение осуществляется введением "Азатиоприна" (имеет массу побочных эффектов), "Пентоксифиллина", "Дипиридамола", "Талидомида".

Лечение трофических язв
В случае появления трофических язв на коже пациента их обязательно дополнительно лечат. Если в ране присутствует отделяемое (сукровица либо гной), ее обрабатывают противовоспалительными наружными лекарствами, устраняющими болезненность и ускоряющими заживление дефекта.
Накладывать на рану любые повязки и бинты запрещено. Доктора советуют применение наружных мазей с клостридиопептидазой и левомицетином ("Ируксол").
Прогнозы
Васкулит - серьезный недуг, нуждающийся в комплексном подходе и постоянном контроле. Правильно подобранная и вовремя проведенная терапия, включающая ГКС и цитостатики, значительно улучшает прогнозы ревматоидного васкулита и выживаемость больных. Так, подобное лечение узелкового полиартериита обеспечивает пятилетнюю выживаемость 78 % больных. Основная масса летальных исходов при этом фиксируется на протяжении первого года болезни по причине развивающихся недугов ЖКТ, сердца, ЦНС и почек.
Адекватная терапия полиартериита микроскопического гарантирует 5-летнюю выживаемость более 65 % пациентам. Большинство летальных исходов связано с легочными кровотечениями и вторичными инфекциями. Кроме того, прогноз определяется и состоянием почек.
При артериите Такаясу до 80 % больных имеют 15-летнюю выживаемость. Смертность при данной патологии наступает в результате инсультов и инфарктов.
Терапия артериита гигантоклеточный обеспечивает 5-летнюю выживаемость 100 % пациентов, однако при этом велика вероятность осложнений в виде поражений глазных артерий и, как следствие, необратимой слепоты.
Профилактические меры
Васкулит ревматоидный - опасная патология, приводящая к ломкости и последующему разрушению сосудистой стенки с возникновением кровоизлияний, а также нарушению кровоснабжения различных органов и, как следствие, их некрозу.
Потому адекватная профилактика играет важную роль в поддержке не только сосудов, но и организма в общем. Рекомендуемая профилактика не требует от больного значительных усилий. Необходимо лишь:
- избегать излишней инсоляции. Особенно важно защищаться от избыточного солнечного излучения пациентам, у которых РВ манифестируется накожными геморрагиями;
- не допускать переохлаждений;
- избегать чрезмерных физических нагрузок;
- исключить потребление аллергенной пищи (шоколад, яйца, апельсины) и алкоголя;
- поддерживать позитивный психологический настрой;
- предупреждать появление и искоренять хронические инфекционные очаги;
- избегать контактов с химикатами;
- вовремя проходить курсы терапии.
Васкулит (артериит) представляет собой группу заболеваний соединительной ткани, которые вызывают воспаление сосудистой стенки и некроз сосудов. Процесс этот может возникнуть в различных тканях и органах, но, как правило, чаще затрагивает почки, легкие, верхние дыхательные пути, кожа, нервная система, глазное яблоко.
ЛЕЧЕНИЕ ВАСКУЛИТА ДОСТУПНО В ФИЛИАЛАХ:


Заболевание, как правило, сопровождается осложнениями. Со стороны желудочно-кишечного тракта может открыться кишечное кровотечение. Васкулит может также привести к повреждению печени. В сердечнососудистой системе могут сформироваться такие нарушения, как кардиомиопатия, нарушение работы клапанов сердца. Наиболее опасным следствием васкулита является инсульт. В выделительной системе возможное осложнение - гломерулонефрит.

Васкулит - Причины и факторы риска
Считается, что воспаление сосудов инициируется иммунными процессами (связанными с реакцией гиперчувствительности к антигенам). Например, некоторые заболевания, классифицируемые, как системное воспаление мелких сосудов, связаны с наличием антинейтрофильных цитоплазматических антител. Аллергический васкулит провоцируется аллергическими реакциями организма. Церебральный васкулит может возникать, как осложнение инфекционного заболевания, опухолей, так и в результате изолированного поражения сосудов головного мозга.

1. Системный васкулит мелких сосудов (артериол, капилляров и вен)
![]()
Гранулематоз Вегенера – некротизирующий васкулит с поражением дыхательных путей, глаз, почек и других органов.- Микроскопический полиангиит – некротизирующий васкулит с поражением лёгких и почек, без формирования гранулём
- Эозинофильный гранулематозный васкулит (Синдром Черджа-Стросса)
- Геморрагический васкулит, связанный с отложением иммуноглобулинов IgA (пурпура Шенлейна-Геноха), характерно поражение кожи, кишечника и почек, сопровождающееся артритом и артралгиями. Этот тип васкулита чаще возникает у детей в возрасте 4-7 лет.
- Кожный лейкоцитокластический васкулит - изолированный васкулит без системного поражения
2. Системный васкулит средних сосудов (висцеральные сосуды, брыжеечная, почечная артерии и т.д.)
- Полиартериит артерий – очаговое поражение артерий, протекающее с разрывом аневризм и кровотечением, возможен инфаркт органов и тканей.
- Болезнь Кавасаки – воспаление сосудов с кожно-слизистым лимфатическим синдромом, может поражать коронарные артерии.
3. Системный васкулит крупных сосудов (аорта и крупные ветви)
- Гигантоклеточный артериит (болезнь Хортона) – гранулематозный артериит, сочетается с ревматической полимиалгией (боли в плечевом и тазовом поясе), у пациентов старше 50 лет.
- Артериит Такаясу – прогрессирующее воспаление аорты, часто возникает у молодых женщин.
4. Смешанные васкулиты (синдром Бехчета)
Кроме того, васкулит разделяют на:
- Первичный - причина заболевания неизвестна
- Вторичный - изменения в сосудах вызваны другими заболеваниями (например, ревматоидный артрит, системная красная волчанка) или являются побочным эффектом от применения лекарственных препаратов

Симптомы васкулита
Проявления васкулита зависят от особенностей течения заболевания.
При узелковом периартериите может возникать боль в мышцах, резкие боли в животе, рвота, высокая температура, снижение массы тела. Гранулематоз Вегенера вызывает гнойные и кровянистые выделения из носа, слизистая носа покрывается язвами, может появиться кашель с кровью. Гигантоклеточный артериит сопровождается слабостью, лихорадкой, головными болями, снижением массы тела. Могут возникать язвы на половых органах, стоматит, воспаления глаз (синдром Бехчета)
При васкулитах, поражающих кожу, возникает сыпь на ногах и других частых тела. При нарушении нервной системы нарушается чувствительность.
Лечение заболевания осложняется при сахарном диабете, гипертонии и венозной недостаточности.

Диагностика васкулита
Для диагностики заболевания необходимо обратиться к ревматологу и провести клинический анализ крови, мочи, ангиографию (исследование сосудов), рентген грудной клетки.

Васкулит – лечение
Лечение системного васкулита (СПб) в первую очередь сопровождается иммуносупрессивной (подавляющей) терапией, а также применяются лекарства для улучшения кровотока в сосудах. В случаях тяжёлого течения болезни применяется плазмаферез (метод очистки крови от крупных частиц, таких как иммунные комплексы). Часто лечение васкулита требует консультации нефролога, окулиста, ларинголога, невропатолога, дерматолога и хирурга.
В нашей клинике Вы можете пройти обследование у ревматолога, получить квалифицированную консультацию врачей других направлений и провести диагностику заболеваний с использованием современного оборудования.

Васкулитом называется воспаление разных по диаметру сосудов, в основе которого, чаще всего, лежит аутоиммунный процесс. В результате сосуды перестают нормально функционировать и доставлять к тканям и органам питательные вещества и кислород в необходимом количестве, поэтому они со временем все хуже справляются со своими функциями. Постепенно сосуд выходит из строя, появляются кровоизлияния, наслоения на пораженных стенках сосудов и развивается некроз. Чем опасен васкулит, так это тем, что в результате его воздействия сужаются кровеносные сосуды, поэтому нарушается кровоснабжение в органах, к которым они доставляют кровь, что приводит к дальнейшему их отмиранию.
Классификация
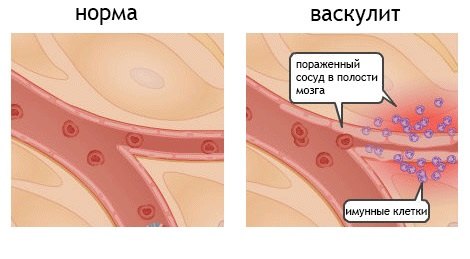
Симптомы системных васкулитов зависят от места локализации пораженных сосудов, их диаметра и от активности воспалительного процесса.
К васкулитам относят:
- узелковый периартериит;
- болезнь Хортона;
- синдром Чарга-Стросса;
- болезнь Кавасаки;
- геморрагический васкулит;
- синдром Такаясу;
- микроскопический полиангиит;
- криоглобулинемический васкулит;
- гранулематоз Вегенера.
Существует специальная классификация системных васкулитов, так как все типы заболевания различаются между собой по специфике протекания и наличию воспалительного процесса.
Некоторые формы заболевания поражают только кожный покров, доставляя больному человеку небольшой дискомфорт. Другие виды протекают очень тяжело и приводят к смерти пациента при отсутствии своевременной диагностики и терапии.
В таблице отражена основная система разделения различных видов заболевания.
| КЛАССИФИКАЦИЯ | ||
|---|---|---|
| ПО ДИАМЕТРУ СОСУДОВ | ПО ХАРАКТЕРУ ТЕЧЕНИЯ | ПО ХАРАКТЕРУ ВОЗНИКНОВЕНИЯ |
| 1. Артерииты. Поражаются крупные сосуды. | 1. Острый. Развивается без осложнений и в данный момент его еще можно затормозить. | 1. Первичные. Прогрессирует без посторонних болезней и является самостоятельным заболеванием, причины васкулита этого вида выясняют до сих пор. Для него характерно воспаление, которое проникает во все слои стенок сосудов. В итоге появляются микроциркуляторные расстройства, а затем ишемия. В более тяжелых ситуациях развивается некроз и инфаркт сосудов и тканей. |
| 2. Артериолит. Системный васкулит поражает сосуды средних размеров. | 2. Хронический. Системные васкулиты с хроническим течением характеризуются сменой периодов ремиссии и обострения. В результате в организме происходят необратимые процессы нарушения аутоиммунного характера. | 2. Вторичные. Системные васкулиты такого типа развиваются на фоне другой болезни, которая уже имеется в организме. Поэтому их рассматривают в качестве осложнения либо как симптом патологии, развившийся на фоне аллергии на введенную вакцину, продолжительного токсического воздействия, повышенных или слишком низких температур. |
| 3. Капилляриты.Поражаются мельчайшие сосуды. | ||
| 4. Смешанные. Поражаются любые виды сосудов. |
Причины

Причины болезни еще не достаточно изучены, но есть в патанатомии несколько основных теорий, в которых имеется ответ на вопрос: что это за болезнь такая, васкулит, и от чего она развивается. По одной из них, болезнь появляется из-за ранее перенесенных тяжелых вирусных болезней. В результате иммунитет начинает неправильно реагировать на инфекционного возбудителя и дает толчок к развитию болезни.
Согласно второй теории считается, что защитная система организма принимает клетки кровеносных сосудов за чужеродные, поэтому атакует их, чтобы уничтожить.
Существует гипотеза, что васкулиты могут передаваться по наследству. Неблагоприятная экологическая обстановка и генетическая предрасположенность в несколько раз увеличивают вероятность появления такого заболевания.
На сегодняшний день основной считается теория об инфекционном происхождении васкулитов. В некоторых работах медиков описывались случаи, когда болезнь развивался после перенесенного вируса гепатита В.
Некоторые причины возникновения васкулита давно уже установлены. Это воздействие разнообразных лечебных сывороток и медикаментов. Именно роль лекарств в возникновении болезни не вызывает никаких вопросов. Чаще всего заболевание проявляется в результате приема антибиотиков, сульфаниламидов, витаминов группы В, анальгетических средств.
Симптоматика

Жалобы пациентов очень разнообразны и зависят, прежде всего, от места расположения пораженного сосуда, от стадии развития заболевания.
- Повышение температуры тела. Для человека, у которого имеется системный васкулит, характерна постоянная субфебрильная температура (37,2-37,5 градусов), которая не спадает после приема антибиотиков. Она может внезапно понизиться, если человек начинает принимать глюкокортикоиды.
- Снижение массы тела. Сильное похудение за короткий период времени свидетельствует о быстром развитии заболевания.
- Кожные высыпания. Самым ярким признаком васкулита является поражение кожи, которые отмечаются в половине случаев заболевания. Могут наблюдаться язвы, узелки, пятна. Иногда на коже появляется сетчатый рисунок (сетчатое ливедо). При этом интенсивность окраски проступивших сосудов варьируется от бледно голубого до интенсивно синюшного. Обыкновенно такие сеточные рисунки появляются при гранулематозе Вегенера, антифосфолипидном синдроме, узелковом периартериите. Появляется пурпура, то есть мелкие пятна, возникающие из-за многочисленных кровотечений в капиллярах. Все поражения кожи имеют свойства перерождаться в язвы и некроз кожи. Появляющиеся трофические язвы обычно бывают очень болезненными.
- Боли в мышцах. Такой симптом васкулита наблюдается почти в половине случаев заболевания. Обусловлено это нарушением кровообращения в группах мышц. Если болевой синдром наблюдается постоянно, это свидетельствует о поражении периферической нервной системы. В дальнейшем оно будет проявляться потерей чувствительности пальцев верхних и нижних конечностей.
- Поражение почек. Самый неблагоприятный, но одновременно частый симптом. Он проявляется у 20-40% страдающих от васкулита. Симптоматика начинает проявляться в активную фазу заболевания.
- Другие симптомы. Одновременно проявляется симптоматика поражения дыхательной системы, сердечно-сосудистой системы, ЖКТ. В зависимости от того, где располагаются пораженные сосуды, у больного могут наблюдаться расстройства зрения, кровь в моче, головные боли.
Проявление заболевания зависит от того, какие сосуды были поражены. В таблице представлены симптомы васкулита, характерные для конкретных типов болезни.
| ТИП ВАСКУЛИТА | СИМПТОМАТИКА |
|---|---|
| Артериит Такаясу | Характерно появление головной боли, шума в ушах, чувство похолодания и онемения нижних конечностей, нарушение зрения, отсутствие пульса в ногах, или он едва прощупывается. Беспокоят суставные и мышечные боли, обмороки, сонливость, повышенная утомляемость, периодические боли в животе, метеоризм. |
| Болезнь Бехчета | Для заболевания характерно формирование язв (в основном на половых органах, во рту) и воспаление глаз. |
| Облитерирующий тромбангиит | Наблюдается боль в конечностях и появление язвочек на пальцах. |
| Гигантоклеточный артериит | Патология начинает развиваться в артериях головы, поэтому сопровождается сильнейшими головными болями, дискомфортом в шее, появляется онемение языка, боль во время пережевывания пищи. Со временем симптоматика усиливается, появляются нарушения зрения из-за повреждения сосудов глаза. |
| Гранулематоз Вегенера | Поражаются сосуды носа, почек, легких. В начале развития заболевания симптоматика слабо развита. Но затем человеку становится трудно дышать, часто наблюдаются кровотечения из носа, появляется боль в пояснице, уменьшается количество мочи, появляется боль в животе, кашель, осиплость голоса. |
| Микроскопический полиангиит | Человек теряют массу тела, на коже появляются язвы. Если заболевание затронуло сосуды почек, то развивается воспаление фильтровальных клубочков, что способствует снижению выделительной функции почек. |
| Криоглобулинемический васкулит | Характеризуется воспалением суставов и появлением на ногах пурпуры. По мере развития заболевания в суставах появляется чувство онемения. Это происходит, когда васкулит поражает нервные окончания. |
| Пурпура Шенлейн-Геноха | Проявляется пятнами красного цвета на коже. Возникают боли в животе схваткообразного характера (чаще всего в области пупка), наблюдается примесь крови в моче и кале, развивается пурпура на руках и ногах. |
| Синдром Чарга-Стросса | При таком типе заболевания поражаются только сосуды легких. Наблюдаются симптомы пневмонии (сухой кашель, небольшая температура). |
| Узелковый полиартериит | Поражаются абсолютно любые сосуды в любой точке организма. Сопровождается болезнь обширной симптоматикой. Могут возникать проблемы с почками, язвы на коже, пурпура, повышение температуры, лихорадка, боли в суставах и мышцах, снижение веса, появление на коже красных пятен и волдырей (затем пузырьков, узлов сосудов под кожей, некроза), онемение и побледнение пальцев, гломерулонефрит, бронхиальная астма, боли в животе, увеличение печени, тошнота, рвота. |
| Уртикарный васкулит | Внешние проявления напоминают крапивницу. Основным симптомом является кожная сыпь, после которой остаются пятна желтоватого или зеленоватого цвета. Сыпь сопровождается повышением температуры тела. |
Диагностика

Ранняя диагностика васкулита крайне необходима для своевременного начала терапии. Чем позже выявлено заболевание, тем больше вероятность развития необратимых процессов в организме.
Основную роль в диагностике играет сбор анамнеза, жалоб пациента и информации об изменениях в организме человека, которые выявляются при осмотре.
Естественно, что людей интересует вопрос: если подозревают васкулит, то к какому врачу нужно обращаться за направлением на диагностику? Конкретно специфических анализов для выявления этого заболевания не существует. Обычно диагностика включает в себя полное обследование у различных врачей (нефролога, ревматолога, терапевта, невролога). Они назначают целый ряд анализов.
Инструментальные методы включают рентген, ЭХО КГ, висцеральную ангиографию сосудов, УЗИ почек, биопсию пораженных сосудов и тканей.
К лабораторным анализам относят общий анализ мочи и крови (ОАК, ОАМ), биохимию крови.
Для разных подвидов болезни имеются свои критерии, по которым ее выявляют, поэтому в каждом конкретном случае назначают помимо общих еще и дополнительные процедуры, чтобы понять, как лечить васкулит.
Лечение

Васкулит является хроническим прогрессирующим заболеванием с периодами ремиссии и обострения. Стойкая ремиссия достигается только при хорошо подобранном лечении. Во избежание путаницы стоит знать, какой врач лечит васкулит. Этим должны заниматься опытные доктора, так как патология представляет опасность для жизни. Чаще всего лечение проводит ревматолог совместно с врачом, который лечит тот орган, который в данный момент поражен.
Лечение ориентировано на устранение воспаления и восстановления нормального функционирования всех систем и органов, чтобы избежать дальнейшего развития заболевания.
Терапия является строго индивидуальной. Все лекарства назначаются только после полного обследования, выявления вида васкулита, в соответствии с массой тела, возрастом пациента.
Сегодня врачи выбирают противовоспалительное лечение и терапию, направленную на угнетение иммунитета. Это достигается одновременным приемом цитостатиков и глюкокортикоидов. Такие средства позволяют остановить прогрессирование аутоиммунного процесса, эффективно устранить воспаление в сосудах. Применяют НПП, которые обезболивают и устраняют воспаление.
Обычно при выборе лечения васкулитов останавливают внимание на преднизолоне. Этот препарат способен быстро устранять отек стенок сосудов, способствует уменьшению ишемического синдрома. Длительное применение глюкокортикостероидов в небольших дозах предотвращает дальнейший стеноз крупных сосудов.
Больным стоит знать, что улучшение качества их жизни связано с применением цитостатиков. Часто назначают Циклофосфан, дозу которого должен устанавливать и изменять исключительно лечащий врач, так как дозировка варьируется в широких пределах, в зависимости от вида заболевания и степени поражения сосудов.
Хорошим эффектом обладают сосудорасширяющие препараты. Это персантин, никотиновая кислота, компламин, а также препараты, предотвращающие образование тромбов (агапурин, трентал). Эти средства назначают в качестве дополнительного лечения.
Применяют и другие группы препаратов, таких как антикоагулянты (гепарин), нестероидные противовоспалительные средства (аспирин), метилксантины (агапурин). Все эти лекарственные средства используют для коррекции нарушений микроциркуляции в сосудах.
Вспомогательными терапевтическими мерами являются плазмоферез (замена плазмы крови другой жидкостью с целью выведения токсинов), гемосорбция (очистка крови от токсинов) циклоспорины, иммуноглобулины, антикоагулянты, антиагреганты.
Лечение васкулита геморрагического дополняется антимикробными средствами. При лечении уртикарного васкулита назначают прием противовоспалительных, антиаллергических препаратов, противомалярийных, комбинированных витаминных средств, гепаринов.
При аллергическом васкулите, который вызывается стафилококками, грибками вирусами, приемом антибиотиков, варикозом, гипертонией. Используют антиаллергические средства (супрастин), препараты против ломкости сосудов (венорутон, аскорутин), укрепляющие стенки сосудов (дицинон).
При лечении узелкового васкулита применяют гормональные препараты, иммунодепрессанты, ангиопротекторы, мочегонные препараты и средства, снижающие давление.
Системные васкулиты не поддаются терапии с помощью гомеопатии и народной медицины: только назначенные врачом препараты помогут значительно улучшить качество жизни, продлить ее, и вернуть больного человека к активной трудовой жизни.
Осложнения
С помощью современной терапии, направленной на угнетение иммунной системы, можно добиться устойчивой ремиссии и отсрочить последствия васкулита. Если лечение подобрано неверно, или больной не соблюдает правила приема лекарств, то заболевание продолжает прогрессировать и приводить к различным осложнениям.
Самыми распространенными осложнениями считаются:
- артериальная гипертензия;
- инфекционные осложнения;
- тромбоз и кровотечение;
- нефротический синдром;
- легочная гипертензия.
Системные васкулиты имеют очень высокий риск развития осложнений, однако своевременно начатое лечение помогает замедлить их появление. Если же не проводить лечение, направленное на угнетение иммунной системы, то прогноз становится неблагоприятным. Всего 10% от всего числа больных выживает на протяжении 5 лет. Если же проводится активная терапия с помощью цитостатиков и глюкокортикостероидов, то уже 60-90% пациентов выживают на протяжении 5 лет.
Так как заболевание является аутоиммунным, то специфическая профилактика васкулита отсутствует. Нужно закаливать свой организм, правильно питаться, лечить воспалительные и инфекционные заболевания, укреплять иммунитет. Если появились такие признаки воспаления, как резкое снижение массы тела, постоянная слабость, лихорадка, сопровождающиеся высыпаниями на коже, то следует обратиться к врачу. В таком случае после диагностики будет назначена адекватная терапия, и болезнь можно будет держать под контролем.
Читайте также:



