Родовая травма парез верхней конечности
Акушерским параличом называется патология двигательной функции верхних конечностей, возникающая в результате родовой травмы периферического двигательного нейрона (натальное повреждение). Подобные повреждения могут иметь различную локализацию:
- плечевое сплетение и образующие его нервные корешки;
- нервные корешки верхнегрудного и нижнего шейного сегментов позвоночника;
- клетки шейного утолщения спинного мозга.
Акушерские параличи диагностируются у 0,2–0,3% новорожденных.
Причины и факторы риска
К возникновению акушерских параличей зачастую приводят различные акушерские манипуляции, применяемые при затрудненном выведении из родовых путей головки и плечиков. К ним могут быть отнесены:
- выдавливание плода;
- ротации и тракции плечиков и головки при их фиксированном положении;
- наложение щипцов.
Подобные механические факторы способны повлечь смещение шейных позвонков, вызвать спазм кровеносных сосудов рефлекторного характера, привести к ишемии и нарушениям целостности структур спинного мозга, нервных корешков, стволов и сплетений. Частой причиной развития акушерских параличей становится повреждение позвоночных артерий, что влечет ишемию мотонейронов шейных сегментов спинного мозга. Акушерские параличи иногда сопровождаются повреждениями грудино-ключично-сосцевидной мышцы и (или) переломом ключицы. Это может стать причиной кривошеи.
При лечении акушерских параличей немаловажное значение имеют массаж, занятия лечебной физкультурой, ортопедическая коррекция с целью восстановления двигательной функции.
Предрасполагающим фактором является состояние гипоксии плода или асфиксии новорожденного, так как при этом чувствительность нервной системы к травмирующему воздействию резко усиливается.
Чаще всего акушерские параличи наблюдаются в следующих случаях:
- роды крупным плодом;
- клинически узкий таз;
- применение акушерских пособий;
- роды в ягодичном или ножном предлежании.
Формы заболевания
Существуют три клинических формы акушерских параличей:
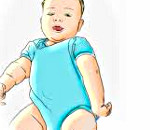
- Верхний тип. Это наиболее часто встречающаяся форма заболевания, при которой наблюдается паралич мышц плеча и плечевого сустава. Рука у ребенка свисает, движения сохраняются только в кисти.
- Нижний тип. Наблюдается в 10% случаев. При нем паралич охватывает мышечные группы кисти и предплечья, в результате чего движения в пальцах и кисти отсутствуют.
- Смешанный тип. Самая тяжелая форма акушерского паралича, при котором движения в пораженной конечности полностью отсутствуют. Смешанный тип акушерского паралича составляет 30% от общего числа случаев заболевания.
Стадии заболевания
Акушерские параличи делятся на собственно параличи и парезы. При параличах происходит полное выпадение двигательной функции, при парезах – только ослабление. Таким образом, парез можно рассматривать как более легкую стадию акушерского паралича.
Симптомы
Клиническая картина при акушерских параличах зависит от формы заболевания.
Данный вид акушерского паралича называется еще параличом Дюшена – Эрба. Для него характерно нарушение функций мышц плечевого пояса (плечелучевой, двуглавой, дельтовидной) и мышц предплечья (супинаторов и сгибателей).
Движения в нижнем отделе плечевого пояса, а также в области локтевого сустава отсутствуют. Пораженная рука разогнута во всех суставах и лежит вдоль туловища. Движения пальцев рук сохранены.
При проведении неврологического осмотра выявляются ослабление мышечного тонуса, снижение или значительное ослабление сухожильных рефлексов в паретичной конечности. Безусловные рефлексы новорожденных (ладонно-ротовой, хватательный, Моро) при акушерском параличе Дюшена – Эрба не определяются, а при парезе они снижены.
У детей в первые дни жизни выявить нарушения чувствительности достаточно трудно.
Акушерские параличи требуют проведения дифференциальной диагностики с врожденной гемигипоплазией, остеомиелитом, полиомиелитом, псевдопараличом Парро, переломом ключицы.
Верхний тип акушерского паралича нередко сочетается с поражением диафрагмального нерва, приводящего к парезу диафрагмы. Клинически это проявляется:
- уменьшением жизненной емкости легких;
- нарушениями ритма и частоты дыхания;
- ассиметричным движением грудной клетки.
При дистальном акушерском параличе (параличе Дежерин – Клюмпке) происходит паралич мышц:
- гипотенара;
- тенара;
- червеобразных и межкостных;
- длинных сгибателей кисти и пальцев.
Активные движения в фаланговых, лучезапястном и локтевом суставах отсутствуют. Безусловные рефлексы новорожденных не вызываются или снижены. В плечевом суставе движения сохранены.
Акушерский паралич Дежерин – Клюмпке может протекать и с поражением симпатических шейных волокон. В этом случае к описанным выше симптомам присоединяются другие:
- энофтальм;
- птоз;
- миоз.
В пораженной верхней конечности отсутствуют активные движения, сухожильные рефлексы не вызываются, мышечный тонус снижен. Для данной формы заболевания характерно раннее развитие мышечной атрофии.
Диагностика
Диагностика акушерского паралича осуществляется в первые дни жизни ребенка на основании выявления у него характерных для периферического пареза признаков:
- арефлексии;
- атонии;
- нарушения двигательной функции.
Акушерские параличи диагностируются у 0,2–0,3% новорожденных.
При легкой степени акушерского паралича двигательные нарушения в первые дни жизни выявляются неотчетливо. Поэтому для диагностики используют специальные приемы и тесты, например, свисание руки ребенка при положении его лицом вниз на руках у педиатра.
Акушерские параличи требуют проведения дифференциальной диагностики с врожденной гемигипоплазией, остеомиелитом, полиомиелитом, псевдопараличом Парро, переломом ключицы.
Лечение
Лечение акушерских параличей следует начинать с момента установления диагноза. Медикаментозная терапия комплексная и длительная, включает в себя лекарственные препараты, уменьшающие отечность, улучшающие кровообращение и трофические процессы в нервной ткани.
При лечении акушерских параличей немаловажное значение имеют массаж, занятия лечебной физкультурой, ортопедическая коррекция. Названные мероприятия направлены на восстановление нарушенной двигательной функции в паретичной руке, а также на предупреждение развития контрактур (для этого используют шины, специальные укладки).
Неповрежденную руку рекомендуется периодически фиксировать к туловищу мягкой повязкой, например бинтами. Данный прием способствует активизации движений в парализованной верхней конечности.
Также лечение акушерских параличей включает физиотерапию (например, иглорефлексотерапию, аппликации парафина или озокерита, электрофорез лекарственных препаратов).
Возможные осложнения и последствия
При акушерских параличах средней и тяжелой степеней дискоординация тонуса мышц-сгибателей и мышц-разгибателей приводит к довольно быстрому формированию контрактур, сколиозу шейно-грудного отдела позвоночного столба, ассиметричному положению плечевого пояса.
Акушерские параличи иногда сопровождаются повреждениями грудино-ключично-сосцевидной мышцы и (или) переломом ключицы. Это может стать причиной кривошеи.
Прогноз
Течение и прогноз при акушерских параличах зависят от тяжести повреждения нервных структур. При легких степенях заболевания в течение полугода обычно удается добиться полного восстановления двигательной функции в пораженной верхней конечности. В других случаях полного восстановления не происходит, развиваются патологические установки.
Профилактика
Профилактика акушерских параличей состоит в рациональном ведении родов. При тазовом предлежании или крупном плоде предпочтительно плановое кесарево сечение. При дистоции плечиков показано своевременное выполнение эпизиотомии, что позволяет акушеру низвести плечики, используя необходимые манипуляции.

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Обычно мы садимся на диету из-за триггера: новое платье, реклама, статья в журнале, комментарии врачей о здоровом образе жизни. Да даже просто приближающееся ле.

- Паралич Дюшена – Эрба – что это такое
- Причины
- Признаки паралича
- Диагностика
- Лечение
Паралич Дюшена – Эрба – что это такое
Эта патология является последствием различных травм. Она возникает при нарушении целостности образованного спинномозговыми корешками верхнего ствола нервного сплетения плеча.
Проявления этого вида паралича бывают в трех периодах: остром, восстановительном (или посттравматическом), остаточных явлений.
После рождения у малыша ручка в локте разогнута и при этом приведена к плечу. Кисть руки при этом находится в состоянии ладонного сгибания. В результате нарушается функционирование всей руки.
Причины
Данный акушерский паралич может провоцироваться следующими причинами:
- поворот ребенка за ногу;
- высвобождение плечиков;
- рывковое вытягивание за таз или руку;
- слабая родовая деятельность;
- ушиб в область шеи;
- значительный удар по плечу;
- суженный таз;
- неправильное расположение ребенка тазом вниз;
- роды с затяжным течением;
- крупные размеры будущкго малыша.
Из-за травмы возникает полный или частичный надрыв верхнего ствола, травмируются лестничные мышцы и рядом расположенные фасции на шее. Из-за этого у малыша может возникать кровотечение и формируется гематома. Позднее острый период паралича стихает и проявления воспаления и отеков, вызванных травмой, проходят. Кровоизлияния в мягких тканях рассасываются.
Нередко акушерский паралич сопровождается еще и кривошеей, которая возникает из-за поражения волокон добавочного нерва или травмы грудино- ключично -сосцевидной мышцы.
Вместе с устранением острых проявлений паралич у новорожденных начинает сопровождаться процессами рубцовых изменений в области травмы. Из-за этого находящиеся в этой зоне сосуды и само плечевое нервное сплетение могут сдавливаться.
Признаки паралича
Паралич проявляется признаками нарушений функций различных мышц, которые контролируются пораженными нервами. Кроме этого, в пораженной области утрачивается или существенно изменяется чувствительность.
В результате у малыша появляются следующие признаки и проявления:
- невозможность сгибания руки со стороны повреждения;
- невозможность поворота руки, она остается приведенной к телу так, что ладонь как бы отвернута от туловища;
- невозможность горизонтального поднятия ручки и ее отведения в сторону;
- нахождение ладони в положении ладонного сгибания;
- ослабление процесса сгибания в пальчиках;
- нарушения чувствительности конечности по боковой поверхности;
- нет сгибательно-локтевого, хватательного и ладонно-ротового рефлексов;
- снижение тонуса мышц руки на стороне поражения;
- боль при надавливании в точке Эрбе (она находится над ключицей возле крепления кивательной мышцы);
- кожные покровы более бледные и прохладные.
Яркость и вариабельность проявлений этого акушерского паралича зависят от силы повреждения нервных тканей. При их полном разрыве движения утрачиваются полностью, а при частичном надрыве двигательные функции ограничены по сравнению с вариантом нормы.
При параличе Эрба – Дюшена поврежденная рука свисает, если малыша поддерживают за спину или живот на руках в горизонтальном положении.
В течении данного паралича выделяют три фазы:
- Острая. Начинается с момента рождения и длится примерно 30 дней.
- Восстановительная (или посттравматическая). Продолжается около трех лет.
- Остаточных явлений. Длится до конца жизни.
Лечение паралича должно происходить своевременно! Проведение терапии должно начинаться с первых же дней выявления этой патологии и длиться весь острый и посттравматический период. В периоде остаточных проявлений терапия проводится периодически для профилактики осложнений.
Только своевременное лечение паралича способно помочь ребенку восстановить нарушенные функции. Чем полнее оно будет, тем лучше будут работать ручка и мышцы плечевого пояса.
Парез верхней конечности, заключающийся в снижении мышечной силы и ограничении объема произвольных движений, при параличе Дюшена – Эрба нередко становится следствием именно неправильного и неполного лечения.
У некоторых детей развиваются осложнения паралича: контрактуры в плечевом и локтевом суставных сочленениях, подвывихи или вывихи плечевого сочленения, поворот лопатки и отвод ее края от позвоночного столба, сколиотические искривления позвоночника в шейно-грудном отделе.
Диагностика
Обычно все проявления акушерского паралича настолько специфичны, что диагноз может ставиться даже на основании внимательного осмотра неонатологом новорожденного после родов.
В дальнейшем ребенку рекомендуются консультации невролога и ортопеда, которые оценивают степень поражений. Для этого маленькому пациенту назначают ряд инструментальных исследований:
- рентген;
- МРТ;
- УЗИ плечевого сустава;
- КТ-миелография;
- электронейромиография.
КТ и МРТ – самые информативные методики обследования детей с таким параличом. Они дают максимально развернутую картину патологии, и врач может принимать решение о необходимости проведения операции.
Лечение
Тактика борьбы с параличом определяется конкретным клиническим случаем. Для полного или частичного устранения его последствий могут применяться консервативные и хирургические методики.
Вначале предпринимают попытки исправить ситуацию при помощи консервативных способов:
- иммобилизации поврежденной руки специальной шиной;
- медикаментозной терапии;
- лечебной гимнастики;
- курсов массажа;
- физиопроцедур.
Терапия акушерского паралича всегда длительная и требует определенной выдержки от родителей и самого ребенка – она длится месяцами.
В этот период следует выполнять все рекомендации специалистов, участвующих в лечении малыша.
Эффективность консервативной терапии определяется целостностью нервных волокон. Для успеха в целости должна остаться хотя бы их часть. Эффект определяют через 3 месяца. Если же и к трем годам жизни малыш не может активно сгибать локоть, то специалисты рассматривают целесообразность проведения операции.
В ходе подобного микрохирургического вмешательства выполняется сшивание нервных волокон и пластика нервного ствола. Наблюдения показывают, что более результативны те операции, которые выполнялись в периоде 3–7 месяца жизни ребенка. Даже если операция оказалась успешной, она решает только часть проблем. После нее ребенку назначается длительный курс реабилитации, состоящий из медикаментозного и физиотерапевтического лечения. Он направляется на максимальное восстановление всех утраченных функций.
Паралич Дюшена – Эрба – это недуг, с которым нужно и стоит бороться. Своевременное лечение позволяет ребенку восстанавливаться максимально полно, а его отсрочка грозит необратимыми изменениями и инвалидностью.
Акушерские параличи – вялые параличи верхней конечности у ребенка, возникающие в результате родовой травмы плечевого сплетения, часто с сопутствующим гипоксическим повреждением. Проявляются снижением тонуса и подвижности в пораженной руке, нарушением чувствительности и местной терморегуляции. При несвоевременной терапии приводят к развитию мышечных контрактур. Диагностика акушерских параличей осуществляется на основании клинических данных, результатов электромиографии и рентгенографии. Лечение направлено на нормализацию положения конечности, улучшение иннервации и профилактику развития контрактур.
- Причины и классификация акушерских параличей
- Симптомы акушерских параличей
- Диагностика и лечение акушерских параличей
- Прогноз и профилактика акушерских параличей
- Цены на лечение
Общие сведения
Акушерские параличи получили свое название в связи с тем, что этиологически связаны с неправильной акушерской тактикой ведения родов. Патология впервые наблюдалась, была изучена и описана французским неврологом Дюшеном и немецким врачом Эрбом во второй половине XIX века. В настоящее время известно, что повреждение нервных сплетений возможно и при нормальных родах. Несмотря на большие успехи медицины в области родовспоможения, частота встречаемости за последние годы не уменьшилась и составляет около 0,2-0,4% для всех форм акушерских параличей. По этой причине подобные повреждения, полученные в родах, остаются актуальными в современной педиатрии. Даже успешная терапия не позволяет полностью восстановить функцию поврежденной конечности, что в дальнейшем снижает качество жизни больных.

Причины и классификация акушерских параличей
Акушерские параличи развиваются в результате повреждения нервов плечевого сплетения во время прохождения малыша по родовым путям. Причиной может быть механическое сдавливание при рождении головки и плечиков, а также использование акушерских щипцов. Гипоксия при длительных родах повышает риск развития акушерских параличей, поскольку ишемия также ведет к повреждению нервов. Родовая травма новорожденного может быть получена при несоответствии родовых путей размерам плода. Таким образом, крупный плод массой свыше 4 кг намного больше подвержен риску развития данной патологии. При ягодичном предлежании высока опасность травмы или разрыва грудино-ключично-сосцевидной мышцы, что также играет роль в патогенезе паралича.
Деление осуществляется на основе локализации травмы в нервном сплетении. Выделяют верхний, нижний и тотальный паралич. Верхний акушерский паралич Дюшена-Эрба) развивается при повреждении верхнего первичного пучка плечевого сплетения или верхних корешков спинного мозга, соответствующих первым шести шейным позвонкам. Паралич Дежерин-Клюмпке (нижний) поражает нижний пучок плечевого сплетения или корешки спинного мозга от последнего шейного позвонка и ниже. Тотальные акушерские параличи затрагивают весь пучок и являются наиболее тяжелой формой пареза. Кроме этого, встречаются сочетанные поражения пучков различной степени и атипичные парезы, при которых вовлекаются обе стороны.
Симптомы акушерских параличей
Как правило, подобные параличи заметны с рождения, кроме случаев легкого течения, которые обнаруживаются по мере повышения уровня сознательной активности ребенка, то есть к 3-6 месяцам. Но чаще педиатр и детский невролог уже при первом осмотре диагностируют сниженный мышечный тонус и изменение чувствительности. Рука висит, отсутствуют рефлексы Моро и Робинсона, а также ладонно-ротовой рефлекс. В зависимости от локализации акушерских параличей мышечный тонус и чувствительность больше снижены либо в проксимальной части руки (плечевой сустав, плечо), либо дистально (предплечье и кисть). В то же время, в зоне иннервации неповрежденных нервов может наблюдаться двигательная активность, хоть и в меньшей степени, чем со здоровой стороны.
Чувствительность в поврежденной конечности снижена, однако определить гипестезию у новорожденных удается только при ее достаточной выраженности. Ребенок либо не испытывает болевых ощущений при постукивании молоточком, либо отмечается гиперестезия при малейшем физическом контакте с областью паралича. Конечность остается холодной на ощупь. При акушерских параличах может наблюдаться общемозговая симптоматика в виде возбуждения, тремора, угнетения безусловных рефлексов. Это признаки перенесенной гипоксии. Обычно они присутствуют недолго и проходят самостоятельно. Одним из основных осложнений акушерских параличей являются мышечные контрактуры и развивающиеся вслед за ними костные деформации в результате патологического положения конечности.
Диагностика и лечение акушерских параличей
В большинстве случаев диагноз не представляет трудностей. Заподозрить акушерские параличи можно на основании течения родов, факта гипоксии и результатов осмотра. Уровень паралича подтверждается при проведении электромиографии ребенку. Во-первых, исследование позволяет дифференцировать первичные мышечные патологии от повреждений, связанных с нервной системой. Во-вторых, нарушение скорости прохождения импульса по конкретным нервам диагностирует их вовлеченность в процесс и дает возможность отличить верхний или нижний паралич. Обязательно проведение рентгенографии для исключения перелома ключицы.
Терапия начинается в роддоме и продолжается в отделении неврологии, куда ребенок переводится на следующие несколько месяцев. Первый этап лечения акушерских параличей заключается в фиксации конечности в разогнутом состоянии, в положении отведения и супинации. Для этого применяются специальные абдукционные шины. Сначала рука отводится от тела на максимальное расстояние, которое ребенок переносит спокойно. Конечная цель – добиться отведения конечности под прямым углом. Шина показана для постоянного ношения, кроме времени проведения гигиенических процедур и физиотерапии.
В комплекс терапевтических мероприятий при акушерских параличах включаются массаж и физиотерапия. Массаж проводится в течение длительного времени, обязательно сертифицированным специалистом. Отмечается положительный эффект тепловых методов физиотерапии (парафин, горячие укутывания). Также применяется электрофорез с антихолинэстеразными препаратами и спазмолитиками, тропными к сосудам головного и спинного мозга. В системной медикаментозной терапии используются ингибиторы холинэстеразы и витамины группы B. Показано наружное применение рассасывающих ферментных препаратов.
Прогноз зависит от степени повреждения и времени начала терапевтических мероприятий. Тотальные акушерские параличи поддаются лишь незначительной коррекции и требуют длительной терапии на протяжении многих лет. Мышечный тонус, чувствительность и сила полностью не восстанавливаются. Если лечение было начато с запозданием, возможно формирование мышечных контрактур, значительно ухудшающих прогноз для излечения. Кроме того, мышечные контрактуры впоследствии приводят к деформациям костей. В результате на пораженной стороне заметно недоразвитие, атрофия, рентгенологически подтверждается остеопороз. Профилактика акушерских параличей возможна только при грамотном ведении родов.
Акушерский паралич – это вялый паралич верхней конечности, возникший у ребенка во время родового акта вследствие повреждения плечевого сплетения. Проявляются акушерский паралич снижением подвижности и тонуса в пораженной руке, нарушением местной терморегуляции и чувствительности.
Что это такое
К акушерским параличам относятся лишь периферические параличи и не входят церебральные и спинномозговые, наступившие в результате травм и заболеваний головного и спинного мозга.
В зависимости от того, какие корешки поражены, различают три основных типа акушерских параличей:
1) верхний корешковый тип с повреждением V и VI шейных корешков (паралич Дюшена-Эрба);
2) нижний корешковый тип с повреждением VII, VIII шейных и I грудного корешков (паралич Клюмпке);
3) поражение всех перечисленных корешков.
Кроме того, встречаются атипичные формы параличей с изолированным парезом или параличом отдельных нервов. Наиболее часто встречается паралич Дюшена-Эрба.
Чаще наблюдается одностороннее поражение. Правая рука страдает в 1,5 раза чаще левой. Двусторонний акушерский паралич встречается в 20-30 раз реже одностороннего.
Причины и механизмы возникновения
Основной причиной акушерского паралича являются трудные роды, сопровождающиеся родовспоможением, когда вследствие неправильного положения плода затруднено родоразрешение и приходится прибегать к активному вмешательству. Наиболее часто акушерские параличи наблюдаются в результате применения щипцов и разных акушерских приемов (поворот на ножку, освобождение ручки и т. п.).
Повреждение нервов при акушерском параличе может быть вызвано прижатием их ключицей к I ребру. Перелом ключицы во время родов также может привести к повреждению плечевого сплетения. Давление со стороны тазового кольца матери при узком тазе на надключичную область может также привести к акушерскому параличу.
В то время как при вытяжении за руку по длине тела или с отведением плеча до прямого угла происходит равномерное напряжение всех ветвей плечевого сплетения, присоединение еще и ротации плеча в ту или другую сторону создает неравномерное натяжение ветвей плечевого сплетения, при этом более резко напрягаются nn. suprascapularis, axillaris, radialis, musculocutaneus.
Другим фактором, вызывающим натяжение преимущественно тех же проводников, исходящих из верхней половины плечевого сплетения, является резкое отклонение головы с шеей в сторону, противоположную фиксированной половине плечевого пояса.
При одновременной ротации головы и оттягивании ее в сторону от фиксированного плеча происходит натяжение верхних корешков С5, С6 над выступающими поперечными отростками. Усиление тракции и увеличение ротации до полного поворота головы к противоположному плечу приводят к резкому растяжению и разволокнению верхних корешков и надлопаточного нерва.
Те же самые повреждения дают тракция и ротация за плечи при фиксированной головке.
При запрокидывании руки за голову, что наблюдается нередко при тазовом предлежании, все стволы натягиваются, распластываясь над выступающей головкой плеча, а верхние, кроме того, испытывают давление со стороны ключицы. Таким образом, наряду с растяжением нервы подвергаются давлению костных частей: поперечных отростков, ключицы, головки плеча.
Симптомы
Симптоматология при акушерском параличе зависит от типа паралича, т. е. от того, какие мышцы 
парализованы. Так, при наиболее распространенном верхнем корешковом типе (Дюшена-Эрба) в основном поражаются следующие мышцы: всегда mm. deltoideus, biceps brachii, coracobrachialis, pectoralis major и в большинстве случаев mm. trapezius, levator scapulae, rhomboideus, infraspinatus, supraspinatus, serratus anterior, teres minor.
При этом мышцы страдают не в одинаковой степени, в соответствии с этим будут функциональные нарушения, чаще всего в этих случаях при сохранившейся подвижности кисти и пальцев отмечается невозможность активно отвести руку в плечевом суставе и завести ее назад.
При нижнем корешковом типе акушерского паралича (Клюмпке) с повреждением локтевого нерва поражаются следующие мышцы: mm. flexor carpi ulnaris, flexor digitorum profundus IV и V пальцев, мышцы возвышения мизинца, mm. interossei и lumbricales, при повреждении n. medianus – длинные и короткие сгибатели пальцев, мышцы возвышения большого пальца, mm. flexor carpi radialis, palmaris longus, pronator teres и pronator quadratus.
При нижнем корешковом типе страдает главным образом функция кисти и пальцев. Движения в плечевом и локтевом суставах сохранены почти в полном объеме.
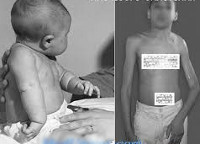
При третьем типе акушерского паралича поражены все мышцы плечевого пояса и руки, рука полностью обездвижена, лежит неподвижно рядом с туловищем или при вертикальном положении ребенка висит, как плеть, предплечье разогнуто и пронировано. Раздражение кожи (укол иглой) не вызывает ответной реакции.
Среди клинических симптомов при акушерском параличе встречается иногда неравномерность зрачков – на пораженной стороне зрачок уже, чем на здоровой.
Иногда акушерские параличи сочетаются с другими повреждениями, например переломом плеча, переломом ключицы, кривошеей и т. п.
Рентгенологическая картина
При акушерском параличе у новорожденных рентгенологическое исследование ничего характерного не обнаруживает. Впоследствии с ростом ребенка отмечается отставание в росте плечевой кости. Уменьшена в размерах и лопатка, суставная впадина ее уплощена. Головка плечевой кости недоразвита, не имеет характерных нормальных очертаний, находится в положении заднего подвывиха, обусловленного внутренней ротацией плеча.
Диагностика
Диагностика акушерского паралича обычно не представляет трудности. Затруднение в постановке правильного диагноза может встретиться в случае, когда больной поступает под наблюдение через длительный промежуток времени, а к ортопедам больные акушерским параличом обращаются обычно в поздние сроки, когда уже развились вторичные изменения. В этом случае может возникнуть подозрение на полиомиелит, особенно при наличии эпидемической вспышки.
Решающее значение при этом имеет анамнез: при полиомиелите появлению паралича предшествуют беспокойство ребенка, высокая температура. Акушерский паралич выявляется непосредственно после родов. Постановке правильного диагноза может помочь серологическая реакция крови на полиомиелит.
Дифференцировать акушерский паралич приходится также от перелома ключицы и плеча. При переломе ключицы и плеча резко выражена местная болезненность, а также сохранены движения в кисти и пальцах, чего обычно не бывает при параличе.
Осложнения
Из осложнений акушерского паралича на первом месте стоят контрактуры, развивающиеся довольно рано вследствие нарушения мышечного равновесия. Контрактуры, становясь стабильными, фиксируя конечность в порочном положении, сами по себе могут превратить ребенка в тяжелого калеку, в то время как явления паралича совершенно исчезли.
Довольно частым осложнением акушерского паралича верхней конечности является задний подвывих или вывих головки лучевой кости, что может послужить причиной ограничения подвижности в локтевом суставе, а также пронации и супинации предплечья.
С возрастом наблюдается отставание в росте парализованной руки, деформации головки плечевой кости, суставной впадины лопатки и акромиона – крючкообразный изгиб его кпереди. Иногда встречаются дыхательные расстройства (асфиксия, одышка), указывающие на сопутствующее повреждение диафрагмального нерва.
Лечение
Лечение акушерских параличей должно быть начато как можно раньше, как только будет установлен диагноз. От этого во многом зависят результаты лечения.
Из лекарственных средств показаны: прозерин внутримышечно, дибазол.
Физиотерапевтическое лечение акушерских параличей слагается из тепловых процедур, массажа и гимнастики. Массаж следует применять в форме поглаживания и легкого растирания, избегая сильного раздражения. Сеансы массажа первое время должны быть непродолжительными (3-5 минут). Нежное тепло: водные ванны 37°С, синий свет (лампа Минина). В более поздние сроки (через 2-3 месяца) электростимуляция мышц импульсным током под контролем врача-физиотерапевта, не вызывая утомления мышц.
С целью профилактики контрактур осуществляются пассивные движения парализованной рукой.
Консервативное лечение акушерских параличей у большинства больных дает вполне удовлетворительные результаты, однако в некоторых случаях приходится прибегать к оперативным, вмешательствам.
Из хирургических методов следует в первую очередь упомянуть об операциях на плечевом сплетении, с целью освобождения нервов из рубцов и восстановления анатомической целостности корешков. Они, так же как и другие оперативные вмешательства, должны применяться лишь после того как будут использованы все доступные средства консервативной терапии.
Далее следуют различные способы пересадки мышц с целью замещения функции парализованных; сюда относятся: операция Мура при параличе Эрба для улучшения функции дельтовидной мышцы, при этом пересаживается часть сохранившейся передней порции этой мышцы вместе с наружным краем акромиального отростка кзади на лопаточную ость. Перерезка сухожилия подлопаточной мышцы по Северу. Пересадка m. subscapularis на сухожилие m. teres minor.
Пересадка мышц показана только в тех случаях, когда пересаживаемая мышца обладает достаточной силой, в противном случае это бесполезно. Вследствие этого мышечная пластика при родовых параличах не находит широкого применения, в связи с ограниченной возможностью использования мышц, пригодных для пересадки из-за распространенности паралича в тяжелых случаях.
При полном параличе дельтовидной мышцы и хорошей функции мышц надплечья более перспективным по функциональным результатам, чем мышечная пластика, является артродез плечевого сустава. Цель операции артродеза заключается в том, чтобы срастить плечевую кость с лопаткой, обеспечить активное отведение плеча за счет движений лопатки. После удачной операции больные в короткий срок начинают двигать рукой, поднимая ее до уровня надплечья.
Особенно хорошие результаты получаются в случаях, когда мышцы плеча и предплечья не поражены, но даже и в случаях паралича всех мышц руки, в связи с восстановлением движений плеча улучшается работоспособность всей до того беспомощно висевшей руки: больной получает возможность удерживать предметы, зажимая их между плечом и туловищем, придерживать бумагу, тетрадь во время письма, прижимать линейку при черчении.
При парезе мышц плеча и предплечья после артродеза плечевого сустава наряду с улучшением функции руки увеличивается сила паретичных мышц, в связи с этим дети начинают постепенно осваивать навыки самообслуживания (причесываться, самостоятельно одеваться и т. д.).
Для успешной операции необходимо тщательно удалить хрящевой покров с артродезируемых поверхностей головки плечевой кости и суставной впадины лопатки, обеспечить тесное соприкосновение и прочное удержание в приданном им положении.
Последнее достигается путем вбивания гвоздя через головку плечевой кости в суставную впадину лопатки или через акромиальный отросток лопатки, нижняя поверхность которого предварительно освежается.
После снятия гипсовой повязки целесообразно в течение 2-3 месяцев носить руку на клиновидной подушке, постепенно уменьшая ее толщину. В это время проводится лечение массажем и гимнастикой.
Прогноз
Прогноз при акушерских параличах верхней конечности зависит от характера и тяжести повреждения нервов или их корешков, от времени, истекшего с момента травмы, от наличия вторичных контрактур. К счастью более легкие повреждения наблюдаются чаще и обычно быстро поддаются консервативному лечению.
Вместе с тем эти легкие случаи ничем вначале не отличаются от случаев, приводящих детей к инвалидности, поэтому прогноз ставится с осторожностью.
Стойкая неравномерность зрачков говорит о плохом прогнозе.
Профилактика
Профилактические мероприятия при акушерских параличах должны быть направлены в первую очередь на ознакомление лиц, принимающих участие в родовспоможении (акушерок), с осложнениями во время родов в виде переломов, вывихов и параличей, происходящих в результате применения чрезмерной физической силы и неправильных приемов при родовспоможении.
Дальнейшие профилактические мероприятия сводятся к раннему выявлению акушерского паралича и раннему лечению. С этой целью необходимо обучение персонала родильных домов и родильных отделений больниц (педиатров, акушеров) ранней диагностике повреждений, в частности параличей.
Дети, страдающие акушерским параличом, должны быть взяты на учет для дальнейшего диспансерного наблюдения и лечения.
Читайте также:


