С какими инфекциями делают кесарево
Кесарево сечение – это операция, при которой ребенок рождается не через естественные родовые пути, а через разрез в передней брюшной стенке.
Почти каждой 3 женщине приходиться с ней столкнуться. Знать показания к операции будет не лишним, а даже полезным. Это позволит тщательно подготовиться и настроиться морально.
Поводы для операции могут быть:
- относительными, когда отказ от операции граничит с высоким риском для нарушения здоровья матери и ребенка.
- абсолютными. Их не так уж и много. Это те случаи, когда роды через естественные родовые пути не возможны или могут привести к гибели матери и ребенка.
В последнее время все чаще операцию выполняют при сочетании нескольких факторов. Когда каждый из них сам по себе не является основанием делать операцию.

А вот сочетание 2 или нескольких становиться причиной операции. Например: первородящая женщина старше 30 лет и крупный плод более 4 кг. Сами по себе ни крупный плод, ни возраст не являются причиной операции. А вот вместе это уже аргумент.
Бывает плановое и внеплановое кесарево или экстренное. При плановой операции показания к ней возникают заранее, еще во время беременности. Например, миопия высокой степени. У женщины и врача есть время подготовиться. Осложнения в таких случаях встречаются редко.
Эстренную операцию могут выполнить в любой момент и даже во время естественных родов. Например, при гипоксии плода, отслойке плаценты.
В каких случаях делают кесарево?
- Отслойка плаценты. При этом начинается кровотечение. Не всегда кровь выделяется наружу. Она может скапливаться между маткой и плацентой. Плацента еще больше отслаивается. Ребенок страдает из-за гипоксии – кислородного голодания. Женщина из-за кровопотери. Необходимо экстренно извлечь ребенка и остановить кровотечение.
- Предлежание плаценты. Плацента перекрывает вход в матку. Поэтому естественные роды не возможны. Когда начинаются схватки, шейка открывается, плацента в этом месте отслаивается и начинается кровотечение. Поэтому таких женщин стараются прооперировать в назначенный день до начала родовой деятельности.
- Выпадение петель пуповины. Иногда петли пуповины выпадают из матки во время родов до полного ее открытия. Они оказываются зажатыми между костями таза и головкой или ягодицами плода. Кислород перестает поступать к ребенку, он может погибнуть. Необходимо в течение нескольких минут завершить роды.
- Несоответствие размеров таза матери и ребенка. Если малыш слишком крупный, то родиться сам он не сможет. Что называется, не пролезет. Здесь кесарево будет лучшим способом помочь женщине и при этом не повредить ребенка. Иногда уточнить это обстоятельство можно только во время родов. Женщины начинают рожать сами, но когда появляются признаки несоответствия размеров, им выполняют кесарево сечение.
- Поперечное положение плода. Ребенок в нормальных родах должен лежать вниз головой. Если он лежит в матке поперек. То такие роды не возможны. После излития околоплодных вод есть риск выпадение ручки плода, ножки или пуповины. Это опасно для его жизни. В таких ситуациях операцию стараются запланировать до начала родов.
- Эклампсия и преэклампсия. Это состояние является тяжелым осложнением беременности. В сложных случаях нарушается работа внутренних органов, повышается артериальное давление до критических цифр. Возрастает риск кровоизлияния во внутренние органы: сетчатку глаза, головной мозг, печень, надпочечники и др. Чтобы помочь женщине необходимо выполнить экстренное родоразрешение – кесарево.
- После операций на шейке матки. Почему? Потому что естественные роды приведут к повреждению шейки.
- Препятствия, не позволяющие вести роды через естественные родовые пути. Опухоли матки, мочевого пузыря, костей таза. Значительные сужение таза, а также его деформации.
- Свищи между влагалищем и прямой кишкой или мочевым пузырем. А также разрывы прямой кишки в предыдущих родах.
- Хронические заболевания женщины. Это заболевания глаз, сердца, нервной системы, эндокринной системы, суставов и костей, а также хронические инфекционные заболевания гепатит С и В, ВИЧ-инфекция. Решение в этом случае принимают врачи других специальностей: офтальмологи, хирурги, инфекционисты. Подход здесь плановый. Женщина знает заранее о предстоящей операции и готовиться к ней.
- Тазовое предлежание плода. Естественные роды возможны. Но так как имеется риск травмы ребенка и матери, то чаще прибегают к кесареву сечению.
- Разгибательные вставления головки. Во время родов головка должна максимально согнуться. Чтобы пройти через узкий таз матери. Но бывают случаи, когда что-то мешает ей это сделать. Головка разгибается. В таком случаи ее размеры оказываются слишком большими.
- Рубец на матке. Он может остаться как после кесарева, так и после операций на матке по удалению миоматозных узлов и прочих. Естественные роды возможны с одним рубцом на матке. 2 и более рубца являются показанием к кесареву. Естественные роды после кесарева возможны только в случае, если рубец состоятельный по данным УЗИ. А у женщины нет тянущих болей внизу живота и кровянистых выделений.
- Гипоксия плода или кислородное голодание. Ребенок получает недостаточно питание и кислород. Это состояние может возникнуть остро, например при отслойке плаценты или выпадении пуповины. Или развиваться постепенно. Обвитие пуповины вокруг шеи, кисты и инфаркты плаценты. Оболочечное прикрепление плаценты. Иногда ребенок из-за хронической гипоксии отстает в росте и рождается маловесным.
- Если показания к родам возникают на сроке от 28 до 34 недель, то должно делаться кесарево. Так как роды для недоношенного ребенка могут стать фатальными.
- Однояйцевые близнецы, а также тройни.
- Двухяйцевые близнецы, если первый ребенок находиться в тазовом предлежании или лежит в матке поперек.
- Слабость родовых сил. Когда шейка матки отказывается открываться во врем родов, несмотря на проводимое лечение.
- Беременность после ЭКО, а также длительное лечение бесплодия в сочетании с другими факторами.
- Возраст женщины старше 30 лет в сочетании с другими факторами.
- Переношенная беременность в сочетании с прочими причинами.
Вместе с тем к этой операции нет противопоказаний в том случае, если отказ от неё будет иметь негативные последствия для женщины. Но её нежелательно выполнять при наличие в организме инфекции любой локализации, а также, если ребенок погиб.
Когда назначают кесарево решает врач. Задача будущей мамы довериться доктору и настроиться на благополучный исход родов.

Что такое кесарево сечение?
Кесарево сечение – это хирургическое вмешательство, которое выполняется под наркозом. В давние времена манипуляция проводилась только для тех женщин, которые не имели шансов на жизнь. Во время процедуры жизнеспособный ребенок извлекался из матки, после чего пациентка погибала от кровопотери. Со временем возможности медицины совершенствовались, а специалисты становились опытнее. Современное кесарево сечение не является столь варварским методом родоразрешения, как раньше. Данная процедура позволяет спасти жизнь ребенка и его мамы в случае возникновения угрозы или осложнений.

После операции кесарева сечения остается рубец на животе
Оперативное вмешательство выполняется с помощью разреза брюшной полости. Послойно рассекаются эпидермис, мышцы, стенка матки. После этого происходит рождение ребенка и отделение последа. После завершения процедуры проводится туалет брюшной полости и санация, затем выполняется послойное ушивание тканей в обратном порядке.
Статистика показывает, что в последние годы возрастает тенденция к рождению детей с помощью кесарева. Это объясняется тем, что у женщин присутствует страх боли во время естественного процесса. Гинекологи стараются переубедить своих пациенток и объяснить, что кесарево сечение – не лучшая альтернатива естественному родоразрешению.
Хирургическое вмешательство позволяет избежать проблем, которые могли бы вызвать естественные роды. Однако это не говорит, что всем необходимо выбирать кесарево. Операция имеет собственные достоинства и недостатки, которые необходимо оценивать всем женщинам.
Как проходит операция
Вмешательство выполняется в стенах медицинского учреждения, которое располагает нужной аппаратурой, условиями и имеет квалифицированных специалистов. На основании того, как протекает беременность, участковый гинеколог может предвидеть необходимость вмешательства. Если есть основания для назначения манипуляции, то ее условия обговариваются заблаговременно.
Оперативное вмешательство выполняется под наркозом. Это позволяет избежать любого дискомфорта. Современная хирургия допускает использование общего обезболивания или эпидуральной анестезии. Последний вариант все чаще выбирается роженицами, поскольку позволяет находиться в сознании и видеть процесс появления ребенка.
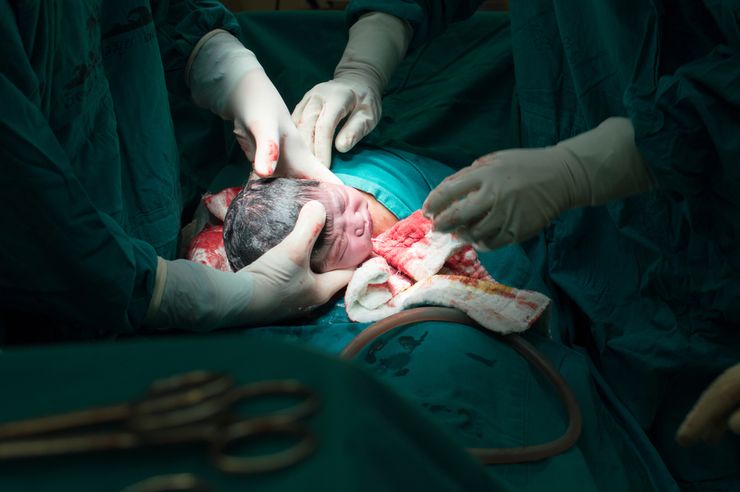
Операция выполняется под наркозом
Кесарево сечение занимает от 20 до 60 минут. Большую часть времени требуют подготовка и последующая обработка. Ребенок извлекается из полости матки сразу после рассечения тканей. Хирурги стараются не медлить с извлечением малыша, поскольку обезболивающие средства через большой круг кровообращения поступают в организм ребенка.
Показания для процедуры
Основанием для назначения манипуляции является особое состояние мамы или ребенка.
Вмешательство назначается для мамы при следующих состояниях:
- осложнение беременности, требующее незамедлительного родоразрешения;
- инфекция, которая может передаться ребенку по вертикальному пути;
- тяжелые заболевания сердца и сосудов;
- патологии органов зрения;
- узкий таз;
- большой вес плода;
- многоплодная беременность;
- предлежание плаценты или близкое расположение к зеву;
- серьезные травмы спины и промежности;
- анатомические особенности строения малого таза;
- опухолевые процессы, затрудняющие естественные роды;
- многократное повторение неудачных родов в прошлом.
Показания для ребенка:
- стремительное ухудшение самочувствия;
- слабая сердечная деятельность;
- острое кислородное голодание;
- неестественное расположение;
- врожденные аномалии, не позволяющие родиться естественным путем.
Срочное оперативное вмешательство выполняется при возникновении неожиданных оснований: разрыв полости матки, внутреннее кровотечение, высокая вероятность гибели ребенка, отсутствие родовой деятельности.
Противопоказания к операции
Противопоказанием к вмешательству являются заболевания крови у матери. При нарушении свертываемости есть большой риск кровопотери, поэтому решение о возможности проведения вспомогательной процедуры принимают индивидуально, оценивая все риски.
Операцию не проводят, если плод погиб. Нельзя выполнять кесарево у женщин с острыми инфекционными процессами. Тяжелые заболевания сосудов и сердца могут стать основанием для отказа от вмешательства. Кесарево не проводится при преждевременных родах на малом сроке, поскольку есть высокий риск гибели ребенка вне материнской утробы.
Виды кесарева сечения
Методика проведения вмешательства зависит от того, на каком сроке оно выполняется и какие есть основания.
Беременность после кесарева сечения можно планировать не раньше, чем через 2-3 года
По срочности проведения манипуляция делится на экстренную и плановую:
- плановое – является предполагаемым, назначается заранее и позволяет тщательно подготовиться;
- экстренное – проводится быстро, основной целью становится спасение жизни женщины и ребенка.
По методу выполнения разреза кесарево бывает продольным и поперечным:
- продольное – используется при преждевременных родах, живот рассекается по вертикальной линии;
- поперечное – применяется чаще всего, брюшная стенка разрезается в нижнем сегменте поперек.
Сколько длится кесарево – идет быстро и запланированно или приобретает затяжной характер – зависит от хода процедуры. При возникновении осложнений период хирургического вмешательства увеличивается.
Последствия
Вероятность возникновения неприятных последствий есть всегда. Осложнения могут появиться во время операции, сразу после нее или даже через несколько лет.
Риски хирургического родоразрешения для женщины:
- повреждение соседних органов, расположенных вблизи матки;
- возникновение спаечной болезни;
- инфицирование брюшины, матки или придатков;
- нарушение функции кишечника;
- аллергические реакции на анестезию;
- воспаление органов дыхания при использовании аппарата искусственной вентиляции легких;
- послеоперационные хронические боли;
- затрудненное отделение содержимого матки;
- длительный восстановительный процесс;
- высокий риск повторного кесарева при следующей беременности;
- продолжительный период рубцевания тканей.
Весомым недостатком данной манипуляции является эстетический дискомфорт. После проведенного вмешательства у женщины остается заметный шов в нижней части брюшной полости.
Риски для ребенка:
- воспалительные заболевания нижних отделов дыхательной системы;
- увеличение адаптационного периода к новым условиям;
- отсутствие грудного вскармливания на протяжении нескольких дней, пока маме вводят антибиотик;
- высокий риск неврологических нарушений;
- склонность к повышенному внутричерепному давлению;
- низкая оценка по шкале АПГАР.
Несмотря на высокие риски, большинство детей после рождения путем кесарева сечения быстро догоняют своих сверстников. Если основанием для оперативного вмешательства не были врожденные пороки и генетические отклонения, то уже к завершению первого полугода дети развиваются примерно одинаково.
Достоинства
Многие женщины добровольно решаются на операцию, считая ее более безопасным вариантом родоразрешения. Основанием для данного решения становятся плюсы процедуры:
- все процессы тщательно контролируются специалистами;
- во время родов отсутствуют болезненные ощущения;
- нет необходимости тужиться и испытывать мучительные схватки;
- появляется возможность заблаговременно узнать дату рождения ребенка и даже выбрать ее самостоятельно;
- малыш рождается быстро, продолжительность операции составляет не более часа;
- снижается риск появления геморроя, опущения матки, а также прочих неприятных осложнений самостоятельных родов;
- влагалище остается эластичным, что позволяет избежать комплексов при последующей половой жизни.
Сопоставляя плюсы и минусы данной процедуры, необходимо трезво оценивать риски. На практике все оказывается не так гладко, как представляется будущим мамам. Вред от кесарева сечения для организма более серьезен, чем трудности естественного процесса. Выбирая метод родоразрешения, необходимо обязательно прислушиваться к мнению гинеколога, поскольку врач учитывает все нюансы беременности и предполагает риски.
Инфекция после кесарева сечения обычно связана с бактериальной инфекцией на месте хирургического разреза.
Общие признаки включают лихорадку (от 38ºC до 39,4ºC), чувствительность раны, покраснение, отек на месте разреза и боль внизу живота. Очень важно своевременно обратиться к врачу, чтобы предотвратить осложнения от инфекции.
Инфекции могут возникать в течение первых 6 недель после родов.
Факторы риска
Некоторые женщины чаще, чем другие, получают инфекцию после кесарева сечения. Факторы риска могут включать:
- ожирение
- диабет или иммуносупрессивное расстройство (например, ВИЧ )
- хориоамнионит (инфекция амниотической жидкости и эмбриональной мембраны) во время родов
- продолжительный приём стероидов (внутрь или внутривенно)
- плохая дородовая помощь (несколько визитов к врачу)
- предыдущие кесарево сечение
- отсутствие предупредительных антибиотиков или предварительно необработанный надрез антимикробными средствами
- длительная работа или операция
- чрезмерная потеря крови во время родов
Согласно исследованию 2012 года, опубликованному в Южноафриканском медицинском журнале, у женщин, получающие нейлоновые швы после кесарева сечения, чаще развивается инфекция. Сшивание швов также может быть проблематичным. Швы, изготовленные из полигликолида (ПГА), являются предпочтительными, поскольку они являются абсорбируемыми и биоразлагаемыми.
Симптомы
Если у вас было кесарево сечение, важно следить за раной и внимательно выполнять послеоперационные инструкции вашего врача. Если вы не можете увидеть рану, попросите близкого человека проверять рану через день, чтобы следить за предупреждающими признаками инфекции.
Позвоните своему врачу за советом или обратитесь за медицинской помощью, если у вас есть какие-либо из этих симптомов после освобождения из больницы:
- сильная боль в животе
- покраснение на участке разреза
- опухоль участка разреза
- выделение гноя с места разреза
- боль на месте разреза, которая не уходит или ухудшается
- температура выше 38ºC
- болезненное мочеиспускание
- неприятный запах влагалища
- кровотечение в течение часа
- кровотечение, которое содержит большие сгустки
- боль в ногах или опухоль
Диагностика
Некоторые инфекции, вызванные раной после кесарева сечения, обнаруживаются до того, как пациент выписан из больницы. Однако многие инфекции не появляются до тех пор, пока вы не покинете больницу. На самом деле, многие инфекции после кесарева сечения обычно появляются в течение первых двух недель после родов. По этой причине большинство этих инфекций диагностируются при последующих посещениях.
Зараженные инфекции диагностируются по:
- внешнему виду раны
- прогрессу исцеления
- наличию общих симптомов инфекции
- наличию определенных бактерий
Вашему врачу, возможно, придется открыть рану, чтобы поставить диагноз и обеспечить надлежащее лечение. Если гной выливается из разреза, врач может использовать иглу, чтобы удалить гной из раны. Жидкость может быть отправлена в лабораторию для идентификации присутствующих бактерий.
Типы инфекций
Инфекция после кесарева сечения классифицируется как раневой целлюлит или раневой (абдоминальный) абсцесс. Эти раневые инфекции могут распространяться по телу и вызывать проблемы с органами, кожей, кровью и местной тканью.
Целлюлит раны обычно является результатом либо стафилококковой, либо стрептококковой бактерий. Эти штаммы являются частью обычных бактерий, обнаруженных на коже.
При целлюлите зараженная ткань под кожей воспаляется. Покраснение и припухлость быстро распространяются от хирургического разреза наружу до ближайшей кожи (возле раны). Инфицированная кожа обычно теплая и нежная на ощупь, гной отсутствует в самом разрезе.
Абсцесс вызывается теми же бактериями, как раневой целлюлит и другими бактериями. Инфекция на месте хирургического разреза приводит к покраснению и отекам по краям разреза. Гной попадает в тканевую полость, вызванную бактериальной инфекцией. Большинство раневых абсцессов также вызывают гной из разреза.
Абсцессы могут образовываться при разрезе матки, рубцевой ткани, яичников и других тканях или близлежащих органах, когда инфекция присутствует после операции.
Некоторые бактерии, которые вызывают раневой абсцесс, также могут вызывать эндометрит . Это раздражение матки после кесарева сечения, которое может вызвать:
- боль
- аномальное кровотечение
- выделения
- припухлость
- лихорадку
- недомогание
Другие распространенные инфекции после кесарева сечения не всегда присутствуют у женщин, у которых есть инфекция участка разреза. К ним относятся инфекции молочницы и мочевыводящих путей или мочевого пузыря:
Инфекция вызвана грибом Candida , который обычно присутствует в организме человека. Этот гриб может вызвать инфекцию у людей, принимающих стероиды или антибиотики и у людей с ослабленной иммунной системой. Гриб может вызвать вагинальную дрожжевую инфекцию или хрупкие красные и белые болячки во рту. Лекарства не всегда необходимы, но противогрибковое средство или средство для полоскания рта могут помочь вам бороться с инфекцией. Ешьте йогурт и другие пробиотики, чтобы предотвратить разрастание дрожжей, особенно если вы были на антибиотиках.
Катетеры, используемые во время пребывания в больнице, могут вызывать инфекции мочевыводящих путей и мочевого пузыря . Эти инфекции обычно являются результатом бактерий E. coli и поддаются лечению антибиотиком. Они могут вызывать чувство жжения во время мочеиспускания, частую потребность в мочеиспускании и лихорадку.
Лечение
Если у вас раневой целлюлит, антибиотики должны очистить инфекцию. Антибиотики специально подбираются на стафилококковые и стрептококковые бактерии. В больнице раневые инфекции обычно лечатся внутривенными антибиотиками. Если вас лечат как амбулаторного пациента, вам дадут или назначат антибиотики, чтобы принимать их дома.
Абсцессы раны также лечатся антибиотиками и требуют особого ухода. Ваш врач откроет разрез на всей зараженной поверхности, а затем вытолкнет гной. После тщательной промывки области ваш врач предотвратит накопление гноя, поставив на его место антисептик с марлей. Рану нужно регулярно проверять, чтобы обеспечить правильное заживление.
После нескольких дней лечения антибиотиками и ирригации ваш врач снова проверит разрез. В этот момент рана может быть снова закрыта или начнёт исцеляться самостоятельно.
Профилактика
Некоторые хирургические инфекции развиваются вне вашего контроля. Однако, если у вас было кесарево сечение, вы можете предпринять определенные шаги, чтобы уменьшить вероятность заражения и принять меры для предотвращения осложнений.
Если у вас уже был этот вид операции, вот некоторые меры, которые вы можете предпринять:
- Следуйте инструкциям по уходу за раной и послеоперационным лекарствам, указанными вашим врачом или медсестрой. Если у вас есть вопросы, не стесняйтесь обращаться к врачу.
- Если вам дали антибиотики для лечения или профилактики инфекции, не пропускайте дозы и не прекращайте использовать их до тех пор, пока вы не закончите весь курс лечения.
- Очищайте рану и регулярно меняйте повязки.
- Не надевайте плотную одежду и не наносите лосьоны для тела на рану.
- Попросите совета по содержанию и кормлению ребенка, чтобы избежать неудобного давления на вашу рану, особенно если вы планируете кормить грудью.
- Старайтесь не допускать складки кожи и прикосновений к области разреза.
- Измеряйте свою температуру с помощью термометра, если вы чувствуете лихорадку. Обратиться за медицинской помощью или позвонить своему врачу, если у вас температура выше 37,7ºC.
- Обращайтесь за медицинской помощь если участок разреза содержит гной, набухает, становится более болезненным или проявляется покраснение на коже, которое распространяется от места разреза.
- Женщины с вагинальными родами менее подвержены инфекциям после родов. В некоторых случаях, однако, вагинальное рождение после кесарева сечения опасно из-за других рисков для матери и ребенка.
- Обсудите свои личные факторы риска с вашим врачом.
Если у вас не было кесарева сечения, но возможно вам предстоит, вот несколько шагов, которые вы можете предпринять:
- Поддерживайте здоровый вес. Если вы еще не беременны, тренируйтесь и следуйте здоровой диете, чтобы избежать беременности с ожирением.
- Выбирайте естественные роды, если это возможно. Женщины с вагинальными родами менее подвержены инфекциям после родов.
- Если у вас есть инфекция или болезнь, постарайтесь, чтобы она лечилась до беременности.
- Вы также должны выбрать безопасный метод закрытия раны. Если ваш врач планирует использовать скобы, спросите, доступен ли альтернативный метод (например, швы PGA). Врач всегда предложит самый лучший вариант — весь вопрос только в цене.
- Попросите проверить вас на наличие признаков инфекции, прежде чем вы отправитесь домой из больницы.
Осложнения
В некоторых случаях раневая инфекция может вызвать серьезные осложнения. Примеры включают:
- некротический фасцит, который является бактериальной инфекцией, которая разрушает здоровую ткань
- расхождение краев раны, которая является открытием слоёв кожи и ткани, которые зашивали после операции
- открытие раны и выпячивание кишечника, проходящего через разрез
Если у вас возникнут какие-либо из этих проблем, то потребуется хирургическая операция. Это также может привести к значительному времени восстановления. В редких случаях осложнения могут быть фатальными.
Прогноз
Если ваше лечение начнётся на начальной стадии заражения, то вы можете оправиться от инфекции без долгосрочных последствий. Обычное заживление разреза занимает от четырех до шести недель. Однако, если инфекция обнаружена до выписки из больницы, пребывание в больнице может быть как минимум на несколько дней дольше. (Это также увеличит ваши расходы на госпитализацию.)
Если вы уже были отправлены к тому времени домой, когда возникла ваша инфекция после кесаревой раны, вам может потребоваться повторное обследование для постановки диагноза и для приема внутривенных препаратов или дальнейшей операции. Некоторые из этих инфекций можно лечить в амбулаторных условиях антибиотиками и с дополнительными посещениями врача.
При наличии потенциальной или клинически выраженной инфекции производят абдоминальное родоразрешение с временной изоляцией брюшной полости или использованием внебрюшинного доступа.
Кесарево сечение с временным отграничением брюшной полости (временно-внебрюшинное, провизорно-экстраперитонеальное). Эту операцию выполняют по методике, разработанной В.А. Покровским (1936) и В.П. Марковой (1969). При этом производят поперечное надлобковое чревосечение, париетальную брюшину вскрывают также в поперечном направлении и отсепаровывают от передней брюшной стенки. Низко (на 1 см выше края мочевого пузыря) рассекают пузырно-маточную складку, верхний листок ее отсепаровывают от матки вверх до места плотного прикрепления брюшины к матке.
Верхний листок висцеральной брюшины соединяют с верхним листком париетальной (зажимами, отдельными швами или непрерывным швом). Таким образом, происходит почти полное закрытие брюшной полости с изоляцией от нее нижнего сегмента матки. Затем операцию выполняют обычным способом. В послеоперационном периоде обязательна антибиотикопрофилактика.
При клинически выраженной инфекции, живом плоде и отсутствии условий для родоразрешения через естественные родовые пути рекомендуется использовать экстраперитонеальное кесарево сечение (в модификации Е.Н. Морозова). В ряде случаев оно является единственным методом, позволяющим сохранить живого ребенка и предотвратить развитие септической инфекции у матери [Чернуха Е.А., Комиссарова Л.М., 1978; Серов В.Н. и др., 1989; Краснопольский В.И. и др., 1994; Лебедев АС., 1996].
Показания к экстраперитонеальному кесареву сечению: хориоамнионит и эндометрит при длительном безводном промежутке, острые и хронические инфекционные заболевания половых органов и мочевыводящих путей, гнойно-септические заболевания любой локализации, перитонит в анамнезе, мочеполовые и кишечно-половые свищи, поливалентная аллергия. При использовании внебрюшинного доступа должны быть соблюдены следующие условия: удовлетворительное состояние плода, согласие матери на операцию и высокая квалификация хирурга, владеющего техникой этой операции.
Экстраперитонеальное кесарево сечение противопоказано во всех клинических ситуациях, когда требуются осмотр малого таза и расширение объема операции: несостоятельности рубца на матке, угрожающем и начавшемся разрыве матки, предлежании и преждевременной отслойке плаценты, опухоли матки и придатков, необходимость стерилизации.
Экстраперитонеальное кесарево сечение выполняют при наполненном мочевом пузыре. Основными этапами операции являются выполнение поперечного послойного разреза передней брюшной стенки до брюшины; отведение правой прямой мышцы живота зеркалами вправо; обнажение нижнего маточного сегмента. При этом необходимо провести тщательное топографическое ориентирование, при котором выявляют треугольник, образованный сверху складкой париетальной брюшины, с внутренней стороны боковой поверхностью верхушки мочевого пузыря (lig. vesico-umbilicalia lateralia), с наружной — правым ребром матки.
Затем отслаивают пузырно-маточную складку и верхушку мочевого пузыря с последующим отведением их влево. Для того чтобы добиться достаточного смещения мочевого пузыря, ряд авторов предложили производить его мобилизацию путем рассечения поперечной фасции по всей поверхности ее соединения с мочевым пузырем [Краснопольский В.И. и др., 1994; Логутова Л.С, 1996]. По их мнению, данная манипуляция обеспечивает внебрюшинный доступ к нижнему сегменту матки длиной не менее 12 см и шириной не менее 6 см.
Далее в ходе операции выполняют поперечный разрез в нижнем сегменте матки на 2 см ниже складки брюшины, тупым путем или по Дерфлеру увеличивают его до 10—12 см, извлекают плод и послед, как при абдоминальном родоразрешении с использованием традиционной методики. Затем восстанавливают рассеченную стенку матки (без перитонизации), обязательно осуществляют контроль целости брюшины, мочевого пузыря и параметральной клетчатки. В послеоперационном периоде проводят профилактическую или терапевтическую антибактериальную терапию, в отдельных случаях ее дополняют аспирационно-промывным дренированием матки.
По мнению ряда авторов, преимуществами экстраперитонеального кесарева сечения перед другими методиками являются: отсутствие возможности для развития перитонита и ранений кишечника, меньшая кровопотеря и продолжительность операции, отсутствие возможности развития спаек в брюшной полости и в связи с этим отсутствие перитонеальных болей и нарушений функции кишечника; небольшая вероятность развития послеоперационных осложнений [Чернуха Е.А., Комиссарова Л.М., 1978; Серов В.Н. и др., 1989; Кулаков В.И. и др., 1998].
Однако следует отметить, что экстраперитонеальное кесарево сечение технически более сложное по сравнению с общепринятым интраперитонеальным. Это одна из причин его ограниченного применения не только в нашей стране, но и за рубежом. Осложнения, наиболее часто возникающие входе выполнения экстраперитонеального кесарева сечения, — ранения брюшины и мочевого пузыря, которые, по данным В.И. Городского и соавт. (1983) и Н.В. Hanson (1984), наблюдались соответственно у 0,3—2,5 и 4—7,5 % женщин, перенесших эту операцию. Другая причина — трудно обеспечить бережное, щадящее извлечение плода.
В связи с этим отдельные авторы с целью атравматичного извлечения головки плода в ходе выполнения экстраперитонеального кесарева сечения рекомендуют всегда использовать акушерские щипцы [Краснопольский В.И. и др., 1994]. Они признают, что данный вопрос является предметом дискуссии, но в качестве довода в его пользу приводят собственные данные об отсутствии клинических проявлений внутричерепных кровоизлияний у всех 115 детей, извлеченных при использовании внебрюшинного доступа с применением акушерских щипцов. Конечно, для окончательного решения вопроса необходимы дальнейшие исследования новорожденных с применением высокоинформативных диагностических методов (нейросонография с допплерометрией, компьютерная томография, определение газового состава крови) и длительное клиническое наблюдение за психомоторным и общесоматическим развитием детей.
При длительном безводном промежутке с целью профилактики инфекционных осложнений отдельные авторы с успехом используют дренажную трубку, которую подводят к области шва на матке [King P.W. et al., 1986].
При потенциальной инфекции в родах (длительный безводный промежуток, большое количество влагалищных исследований) и наличии очагов экстрагенитальной инфекции (острый пиелонефрит с наложением односторонней нефростомы у отдельных женщин) мы выполняем интраперитонеальное кесарево сечение с применением пролонгированной послеоперационной лапароскопической санации [Лебедев В.А., 1989; Стрижаков А.Н. и др., 1996].
Устройство (канюля) состоит из специального троакара, гильзы с шарнирно закрепленным на конце фиксатором, имеющим в продольном сечении Г-образную форму. На рабочем конце гильзы имеется резьба для фиксирующей гайки, опорной втулки, уплотнительного кольца, заглушки. Троакар, гильза и опорная втулка выполнены из титана, фиксирующая гайка и заглушка — из фторопласта.
При работе с устройством последовательно выполняют следующие действия [Стрижаков А.Н., Подзолкова Н.М., 1996]: канюлей в собранном состоянии прокалывают переднюю брюшную стенку, ослабляют фиксирующую гайку, поворачивают троакар и извлекают его; после прикрепления канюли к передней брюшной стенке через нее в брюшную полость вводят лапароскоп.
Как правило, динамическую лапароскопию производят в операционной; при тяжелом состоянии больной ее можно выполнить в реанимационном отделении. Для обезболивания применяют кратковременный внутривенный наркоз. Динамическую лапароскопию осуществляют по методике, описанной нами ранее [Стрижаков А.Н., Подзолкова Н.М., 1996].
При лапароскопической санации, которую проводили в 1-е и на 2-е сутки после операции, осматривали матку, линию шва перитонизации и прилегающие петли кишечника, оценивали количество и характер выпота в брюшной полости и вводили антибиотики. В 1-е сутки в брюшной полости у всех обследованных обнаружено небольшое количество серозно-геморрагического выпота (до 70—100 мл), который был эвакуирован. На 2-е сутки отмечены изменение характера выпота на серозный и уменьшение его количества.
При бактериологическом исследовании выпота в нем были выявлены условно-патогенные микроорганизмы; у 1/4 больных роста микрофлоры не обнаружено. Висцеральная брюшина (на матке, прилегающих петлях кишечника), так же как и париетальная, была розовой, блестящей; в области шва перитонизации отмечались небольшие сгустки крови. Проведение послеоперационной лапароскопической санации способствовало восстановлению моторной функции кишечника.
Положительная динамика клинических симптомов и благоприятная лапароскопическая картина на 2-е сутки после операции свидетельствовали о возможности прекращения эндоскопического контроля и удалении канюли. Одновременно производили инфузионно-трансфузионную терапию, местное и общее целенаправленное антибактериальное лечение, стимуляцию кишечника, применяли утеротонические средства. Течение послеоперационного периода у всех обследованных женщин было гладким, пареза кишечника и тяжелых гнойно-септических осложнений не отмечено.
Полученные данные свидетельствуют о целесообразности проведения пролонгированной послеоперационной лапароскопической санации у женщин из группы высокого риска развития инфекционных осложнений.
Читайте также:


