Сальные железы при каких инфекциях

Сальные железы – кожные железы, чей секрет является жировой смазкой для поверхности кожи и волос.
Расположены они практически по всей коже, за исключением подошв ног и кожи ладоней. По размерам они существенно различаются, а также имеют разное строение и локализацию в разных участках кожи. Больше всего скопление сальных желез наблюдается в волосистой части головы, а также на подбородке и щеках. Расположены они и на участках, лишенных волос: в уголках рта, на губах, клиторе, сосках, малых половых губах, головке полового члена, крайней плоти.
Расположение, размеры и строение сальных желез зависит от срока закладки волоса. Располагаются они в ретикулярном (сетчатом) слое дермы и залегают в немного косом направлении между мышцей-поднимателем волоса и его фолликулом. При сокращении мышцы волос выпрямляется и оказывает давление, способствуя секреции сальной железы.
Простая сальная железа состоит из выводного протока и концевой секреторной части. Выводной проток представляет собой выстланный изнутри неороговевающий плоский эпителий, а концевая секреторная часть – мешочек, снаружи окруженный тонкой соединительной капсулой. Под капсулой расположен ростковый слой – недифференцированные клетки, обладающие высокой митотической активностью, которые лежат на базальной мембране. В центре концевой секреторной части находится клеточный детрит, состоящий из распавшихся секреторных клеток – секрет железы.
Кровеносные сосуды обеспечивают кровоснабжение желез и питают корневую систему волоса. Сальные железы снабжаются адренергическими и холинергическими нервными волокнами. Адренергические нервные волокна прободают базальную мембрану и окружают секреторные клетки, а холинергические нервные волокна располагаются на поверхности базальной мембраны.
На протяжении всей жизни человека сальные железы меняются. На момент появления на свет они очень развиты и интенсивно функционируют. На протяжении первого года жизни на фоне сниженной секреции сальных желез преобладает их рост, в дальнейшем они частично атрофируются, особенно в коже спины и голеней.
В период полового созревания рост их снова усиливается, повышается функция сальных желез.
В пожилом возрасте железы перестают развиваться, что проявляется в уменьшении их размеров, упрощении строения, снижением функциональной и метаболической активности секреторных клеток. Некоторые железы с возрастом вообще исчезают.
В норме железа в сутки выделяет примерно 20 г кожного сала. Секреция сальных желез делает волос эластичным, регулирует испарение воды, смягчает эпидермис, препятствует проникновению в кожу некоторых веществ извне, оказывает антигрибковый и антимикробный эффект.
Функция сальных желез регулируется нейрогуморальным путем преимущественно половыми гормонами, которые иногда могут вызывать усиление их активности (выделение слишком большого количества секрета, гиперплазия). У новорожденных детей на железы оказывают сильное влияние гипофизарные материнские гормоны и прогестерон, а в период полового созревания на них действует активация гонадотропной функции передней части гипофиза, усиление деятельности половых желез, активация коры надпочечников.
Патологии сальных желез
Патология желез заключается в пороках развития, дистрофических изменениях, функциональных нарушениях, воспалении сальных желез и опухолях желез.

Нарушение функции сальных желез, как правило, возникает в результате поражения вегетативной периферической или центральной нервной системы, нарушения обмена веществ и гормональной регуляции. Часто усиление активности желез можно наблюдать при кататоническом ступоре, поражениях передней доли гипофиза, половых желез, коры надпочечников, а также при эпидемическом вирусном энцефалите вследствие поражения вегетативных центров. К снижению функции желез приводит снижение функции желез внутренней секреции, например, при орхиэктомии.
Часто в результате нарушения работы происходит закупорка сальных желез. Одной из наиболее распространенный патологий, в основе которой лежит нарушение секреторной функции, является себорея. При этом заболевании в протоках желез возникают сально-роговые пробки, или комедоны, возникающие в результате закупорки сальных желез. Также нередким явлением является возникновение атером – ретенционных кист. Множественные кисты возникают также при пилосебоцистоматозе вследствие нарушения невоидной дисплазии эпидермиса.
Дистрофические изменения могут быть как возрастного характера, так и развиваться при некоторых приобретенных заболеваниях (склеродермия, атрофия кожи и др.). Часто дистрофические изменения вызваны наследственными факторами.
Воспаление сальных желез возникает довольно часто, особенно в период полового созревания. Характеризуется воспаление образованием угрей. При этом воспалительный процесс может захватывать стенки желез и ткани вокруг них (пустулезные угри), а может распространяться и в более глубокие слои кожи, иногда даже захватывая подкожную клетчатку (флегмозные угри).
К доброкачественным опухолям сальных желез относится истинная аденома железы, которая чаще всего развивается у взрослых и пожилых людей и выглядит как плотный круглый узелок на спине или лице.
К злокачественным опухолям относится базалиома, которая обладает местнодеструирующим ростом. Чаще всего рак сальной железы развивается из желез хряща век – мейбомиевых желез.
Многие и не догадываются, что у них есть сальные железы, до тех пор, пока не происходит какое-либо нарушение их работы. Это может быть закупорка, воспаление, избыточное или недостаточное жирообразование и многое другое. Как и все в организме человека, эта маленькая фабрика по выработке кожной смазки великолепно устроена. Особого ухода она не требует. Соблюдения простых правил гигиены вполне достаточно для ее функционирования.
Но если что-то пошло не так? Если лицо покрылось угрями, на веке вскочил ячмень, а на плечи сыпется перхоть? Чтобы избавиться от проблем, для начала следует установить причину сбоя. Для этого стоит рассмотреть строение сальной железы.
Немного анатомии
Почти на всей коже человека расположены железы. Одни выводят пот, другие – кожное сало, которое носит название себум. Интересно, что самые продуктивные сальные железы располагаются на лице, спине и груди, но их нет на ладонях и подошвах.
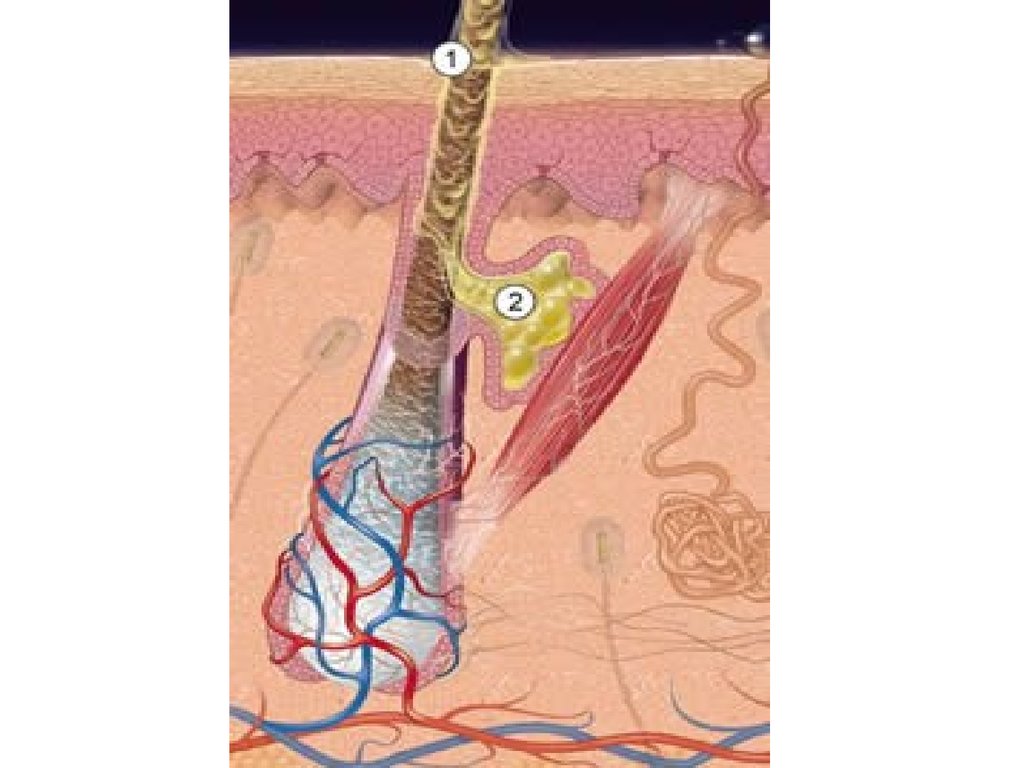
На рисунке показано строение кожи:
Существуют следующие их разновидности:
- Однодольчатые – открывающие протоки в устье волоса.
- Многодольчатые – характерные для области лица, пушковых волосков.
- Не связанные с волосом – характерные для слизистых оболочек.
Сальные железы кожи состоят из двух частей: секреторной (железистого эпителия, производящего клетки себоциты) и выводного протока. Себоциты живут восемь дней, в течение которых накапливают жир, после чего разрушаются и представляют собой кожное сало. Себум двигается по протоку, подталкиваемый вновь образованными клетками. Мышца, которая поднимает волос, довершает выход секрета на поверхность.

С началом пубертатного периода происходит массовое их увеличение. С возрастом постепенно выделение себума снижается, а к старости большинство желез атрофируется.
Болезни сальных желез
Все болезни, вызванные нарушением выделения кожного сала, можно разделить на две группы: поражающие выводной проток и связанные с железистой тканью. На сбой в работе железы влияют и внешние, и внутренние факторы. В большой степени на отделение ее секрета влияет гормональный фон.
Среди распространенных патологий выделяют следующие:
- Себорея. Ее осложнение - акне: белые угри, розацеа, комедоны.
- Гиперплазия.
- Атерома.
Себорея
При гиперфункции работа сальной железы нарушена. Она производит слишком много себоцитов, что сопровождается скоплениями себума на поверхности кожи. Это называется себореей. При этой болезни себум меняет химический состав. Виной тому эндокринные нарушения, особенно касающиеся половых желез внутренней секреции. Вследствие уменьшения в себуме линолевой кислоты повышается рН кожи, она больше не может защищаться от инфекций. При гипофункции желез выделяется настолько мало себума, что кожа начинает истончаться и пересыхать. Нарушается рН и тоже страдают защитные функции.

Симптомы себореи (жирной, которая бывает сухая и жидкая):
- Лоснящаяся кожа.
- На носу и щеках расширенные выводные протоки сальных желез.
- Себум забивает выводные протоки и образуются вульгарные угри (акне).
- Перхоть слипшимися хлопьями.
Для сухой себореи характерны:
- Пересушенная и покрытая сеткой трещинок, шелушащаяся кожа.
- Мелкая перхоть.
- Себореиды.
- Зуд.
Лечение акне начинается с определения предпосылок его возникновения: сбора анализов, показывающих развернутую картину. Это общий анализ крови, бактериология (врач берет смывы с кожи), уровень глюкозы, гормонов. При этом исследовании полагается сдать еще один анализ – на демодекоз (поражение кожи клещом). После обследования назначается индивидуальное лечение.
Лечение жирной себореи
Для успешной борьбы с состоянием гиперфункции сальных желез следует соблюдать гигиену, не пользоваться чужими мочалками, расческами и другими предметами ухода. Чистая кожа исключит присоединение инфекций и развитие осложнений. Избыток сала удаляют обезжириванием 2%-ным раствором салицилового спирта. Процедуру проводят дважды в день. В промежутках очищают кожу, используя высококачественное мыло и теплую воду.
Несмотря на то что горячая вода быстро смывает жир, ее следует избегать: высокая температура провоцирует усиление деятельности желез. Заканчивать умывание необходимо холодной водой, чтобы закрыть поры. Голову моют подходящим шампунем, гарантирующим уничтожение патогенной флоры. Поскольку может присоединиться грибковая инфекция, используют соответствующие средства.

Никакие кремы, мази, лосьоны, тоники и пудры недопустимы. Они нарушают кислотно-щелочной баланс кожи, закрывают поры, тормозят излечение. Поможет вернуть здоровый цвет лица регулярное принятие солнечных ванн, а в плохую погоду - кварцевание. Ультрафиолетовые лучи убивают инфекцию и оставляют красивый загар. Морские ванны и пешие прогулки быстро нормализуют обмен веществ, что помогает в лечении сальных желез.
Лечение сухой себореи
Для лечения сухой себореи применяют серную мазь (10 %), которую в течение недели втирают в пораженные участки. Помогают препараты цинка, особенно в запущенных случаях. Когда эффекта не наблюдается, то применяют гормональные лекарства. В комплексе используют витамины D, E, A, B. Назначают физиотерапию.
Диета при себорее ограничивает жиры (особенно животного происхождения) и быстрые углеводы (изделия из белой муки и сладкое). Основой рациона должны стать овощи и фрукты, зелень, кисломолочные продукты, яйца, куриная грудка.

Народные методы лечения сухой себореи ставят целью восполнить недостаток кожного сала путем масляных притирок с травяными настоями. В течение 15 минут осторожно массируют пораженные участки. Большой популярностью пользуется репейное масло, смесь подсолнечного масла с соком лимона, вытяжка облепихи в оливковом масле. Голову моют, применяя отвар из корней лопуха, запаренные березовые почки, настой крапивы.
Гиперплазия
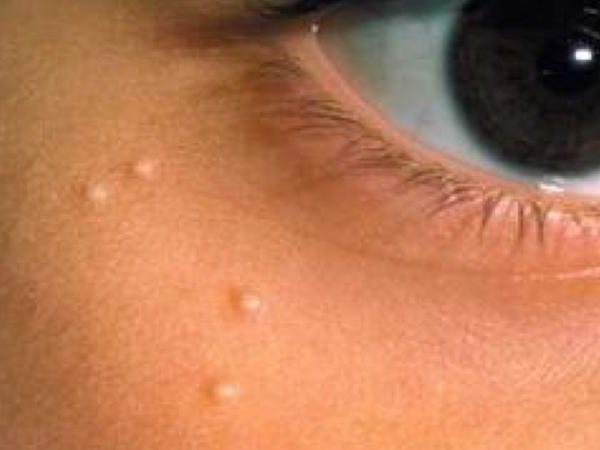
Если акне чаще бывает в юности, то гиперплазия, или разрастание, желез – болезнь зрелого возраста. На коже появляется углубление, вокруг которого располагаются дольки сальной железы.
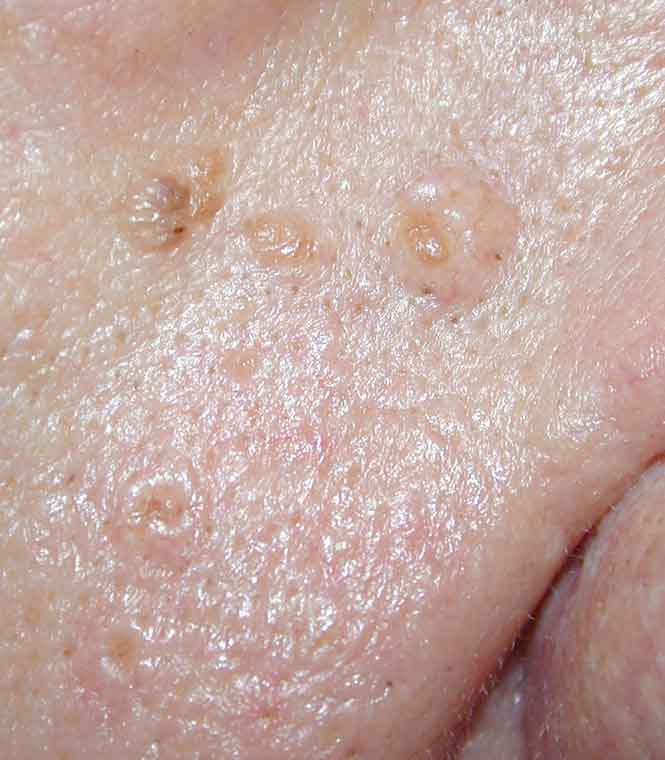
Фото отображает типичную гиперплазию, долгое время не беспокоящую человека. Произошедшая в свое время закупорка привела к разрастанию железы, увеличению ее долек и расширению общего протока. Появляются папулы, которые называют телеангиэктазиями. Нередко они прорастают сосудами и представляют значительный дефект, когда расположены на лице.
Цвет зрелых папул темно-желтый, четко отличающийся от окружающей кожи. По виду такой дефект похож на базально-клеточный рак. Поэтому обязательно следует сделать биопсию и исследовать телеангиэктазию. При гиперплазии врач получит подтверждение, что окружающая углубление ткань принадлежит к одной железе.
Лечение папул обычно не требуется. Если гиперплазия сальных желез на лице причиняет косметический дискомфорт, дефекты удаляет врач-косметолог. Хорошие результаты достигаются применением лазера, электроиссечения или трехуксусной кислоты.
Атерома
Закупорка сальной железы может привести к атероме, или подкожной кисте. Она имеет похожее на творог содержимое, представляющее собой себум и слущенные эпидермальные клетки. Почти всегда присоединяется инфекция, что приводит к неприятному запаху таких скоплений. Иногда атерома имеет отверстие, через которое может выходить содержимое. Нередко поражение носит множественный характер. Атерома считается косметическим дефектом, но может иметь неблагоприятный исход.
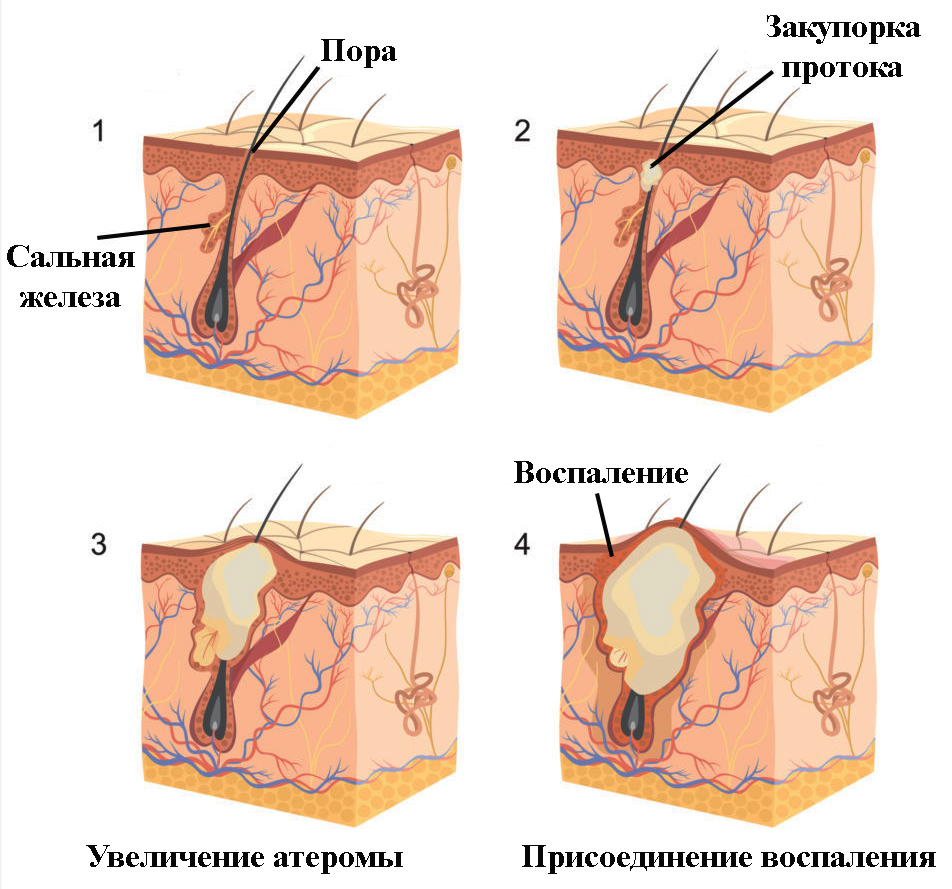
Причиной ее появления становится гормональный дисбаланс, нарушение обмена. Повышают риск заболевания неправильное использование косметики, травмы, несоблюдение гигиены. Снижение проходимости протока железы приводит к его закупорке. Не имея выхода для кожного сала железа увеличивается в объемах. При этом ее содержимое заключено в капсулу. Киста подвижна при надавливании, но часто болезненна.
При воспалении атеромы киста может вскрыться, оставив после себя язву. Может развиться абсцесс с образованием гнойника. Крайне редко бывает перерождение ее в рак. Самостоятельные попытки выдавить содержимое приводят к попаданию инфекции в кровь и общей интоксикации. Ее отличие от липомы – быстрый рост, расположение на лице, спине или в паху, воспаление, наличие выводного канала, болезненность. Липома – это опухоль жировой ткани, атерома же является следствием закупорки сальной железы.
Лечение атеромы
Если атерома небольшая, не воспалена, можно попробовать народные методы ее удаления, которые обычно применяют для избавления от жировиков:
- Можно добиться изъязвления кожи соком чистотела, а после вытянуть кисту компрессом из мази Вишневского. Этот способ не подходит для лица.
- Компресс из печеного лука с добавлением хозяйственного мыла поможет кисте рассосаться. Ингредиенты смешивают в равных пропорциях и хранят в холодильнике.
- Смазывание атеромы смесью топленого сала с чесночным соком после распаривания (баня, сауна) может увеличить кровоток в ее области и приведет к рассасыванию.
При воспалении сальных желез запрещено избавляться от атеромы самостоятельно. Следует незамедлительно обратиться к хирургу. Сначала проводится гистологическое исследование. Так дифференцируют атерому от липомы, фибромы, других похожих проявлений. Удаляют атерому хирургическим путем под местной анестезией. Врач иссекает кисту вместе с капсулой, что предотвращает рецидивы. В запущенных случаях пациента госпитализируют. При гнойной атероме делается надрез, вставляется дренаж. Назначают антибиотики.
Заключение
Чтобы не иметь неприятностей с кожей, следует помнить о том, что она представляет собой самый большой орган тела человека. У него своя физиология, он постоянно защищает своего хозяина от внешней среды. Гигиена – одно из условий его правильной работы. Будем же беречь верного защитника.
железы кожи, секрет которых служит жировой смазкой для волос и поверхности кожи.
Сальные железы расположены практически по всей коже за исключением кожи ладоней и подошв и в подавляющем большинстве связаны с фолликулами волос. Они могут существенно различаться по размерам, локализации и строению в разных участках кожи. Наиболее насыщена крупными С. ж. кожа волосистой части головы, щек и подбородка (400—900 желез на 1 см 2 ). Сальные железы, расположенные в участках кожи, лишенных волос (губы, угол рта, головка полового члена, внутренний листок крайней плоти, клитор, малые половые губы, соски и околососковые кружки молочных желез), называют свободными, или отдельными.
Строение, размеры и расположение С. ж. в коже зависят от сроков закладки волоса (Волосы). С. ж. располагаются в сетчатом (ретикулярном) слое дермы, залегая в несколько косом направлении между фолликулом волоса и мышцей-поднимателем волоса. При ее сокращении происходит выпрямление волоса, который, оказывая давление на С. ж., способствует усиленному выделению секрета.
Сформированная простая С. ж. (рис.) состоит из выводного протока, выстланного изнутри многослойным плоским неороговевающим эпителием, к концевой секреторной части — мешочка, окруженного снаружи тонкой соединительнотканной капсулой. По периферии мешочка (под капсулой) расположен сплошной слой недифференцированных клеток, лежащих на базальной мембране и обладающих высокой митотической активностью — так называемый ростковый слой. Ближе к центру мешочка помещаются более крупные секреторные клетки, содержащие небольшие жировые вакуоли. Чем ближе клетки расположены к центру, тем более выражены в них признаки гибели ядра и всей клетки, тем крупнее и обильнее жировые вакуоли, которые могут сливаться в конгломераты. В центре мешочка находится клеточный детрит, состоящий из распавшихся секреторных клеток, который и является секретом железы.
Кровоснабжение С. ж. обеспечивают кровеносные сосуды, питающие корневую систему волоса. С. ж. иннервируются холинергическими и адренергическими нервными волокнами. Окончания холинергических нервных волокон достигают базальной мембраны, располагаясь на ее поверхности, тогда как окончания адренергических нервных волокон прободают базальную мембрану, проникают в паренхиму и окружают секреторные клетки.
На протяжении жизни С. ж. подвергаются значительной перестройке. К моменту рождения они достаточно развиты и функционируют интенсивно. В течение первого года жизни преобладает рост желез на фоне сниженной секреции, в дальнейшем происходит частичная их атрофия, особенно в коже голеней и спины. Для периода полового созревания характерны усиление роста С. ж. и повышение их функции. У пожилых людей наблюдается инволюция С. ж., проявляющаяся упрощением их строения, уменьшением размеров, разрастанием соединительной ткани и понижением метаболической и функциональной активности секреторных клеток. Часть С. ж. с возрастом может исчезнуть полностью,
Сальные железы за сутки выделяют около 20 г кожного сала, которое у большинства желез выводится на поверхность кожи через корневое влагалище волоса, а у свободных желез — непосредственно из выводного протока. Секрет С. ж. придает эластичность волосу, смягчает эпидермис (у плода защищает кожу от мацерации), регулирует испарение воды и выведение из организма некоторых водорастворимых продуктов обмена, препятствует проникновению в кожу некоторых веществ из окружающей среды, оказывает антимикробный и антигрибковый эффект.
Регуляция функции С. ж. осуществляется нейрогуморальным путем в основном половыми гормонами, которые могут вызвать физиологическое усиление активности С. ж. (гиперплазию, выделение большого количества секрета). Так, у новорожденных на них оказывают влияние циркулирующие в крови прогестерон и гипофизарные гормоны матери, у подростков в период полового созревания — активация гонадотропной функции передней доли гипофиза, коры надпочечников, повышение деятельности половых желез.
Патология включает пороки развития, функциональные нарушения, дистрофические изменения, воспалительные процессы, а также опухоли С. ж. К порокам развития С. ж. относят врожденный астеатоз (отсутствие салоотделения или его резкое снижение в результате недостаточного развития С. ж.), а также гетеротопию С. ж. в слизистую оболочку рта и красную кайму губ (болезнь Фордайса). Появление С. ж. в полости рта при болезни Фордайса не сопровождается субъективными ощущениями, они обнаруживаются случайно при осмотре в виде маленьких полупрозрачных узелков бледно-желтого цвета на слизистой оболочке рта. Лечение при этом не требуется.
Функциональные нарушения деятельности С. ж. обусловлены поражением вегетативной центральной или периферической нервной системы, нарушением гормональной регуляции, обмена веществ и др. Усиление активности С. ж. отмечено у больных эпидемическим вирусным энцефалитом в результате поражения вегетативных центров, при кататоническом ступоре (субступоре), при поражениях передней доли гипофиза, коры надпочечников, половых желез, связанных с усилением их функции, например при болезни Иценко — Кушинга, семиноме и др. Снижение функции указанных желез внутренней секреции в результате их поражения приводит к уменьшению функциональной активности С. ж., что отмечено, например, при орхиэктомии.
Распространенным патологическим состоянием, в основе которого лежит нарушение секреторной функции С. ж. с изменением химического состава сального секрета, является Себорея. При этом изменения кожи нередко приводят к формированию в выводных протоках С. ж. сально-роговых пробок (комедонов), а также атером (стеатом) — ретенционных кист С. ж. Множественные кисты С. ж., возникающие в результате невоидной дисплазии эпидермиса, могут наблюдаться при пилосебоцистоматозе.
Дистрофические изменения С. ж. могут быть возрастными (в старческом возрасте) или развиваются при ряде приобретенных заболеваний — склеродермии, атрофии кожи и др. Нередко дистрофические изменения С. ж. связаны с наследственными особенностями их морфологии и функциональной активности, в частности с истончением эпителия, выстилающего выводные протоки С. ж., и секреторного эпителия мешочков, снижением секреторной функции и образованием поверхностных эпидермальных кист — милиумов, например при дистрофических формах эпидермолиза буллезного (Эпидермолиз буллёзный).
Воспалительные процессы в С. ж. наблюдаются часто, особенно в период полового созревания на фоне себореи. Характеризуются образованием угрей (Угри), при которых воспалительный процесс может развиваться как в стенках С. ж. и окружающей ее ткани (пустулезные угри), так и распространяться в глубокие слои кожи (индуративные угри) вокруг С. ж. и фолликулов волос, нередко с захватом подкожной клетчатки (флегмозные угри).
Доброкачественной опухолью С. ж. является истинная аденома сальной железы; наблюдается редко у взрослых и лиц пожилого возраста в виде плотного округлого, чаще единичного узелка на лице или спине, является инкапсулированной органоидной опухолью дольчатого строения.
К злокачественным опухолям С. ж. относят базалиому (см Кожа, опухоли), обладающую местнодеструирующим ростом. Рак С. ж. — редкая разновидность эпителиальной злокачественной опухоли, развивающаяся чаще из желез хряща век — мейбомиевых желез.
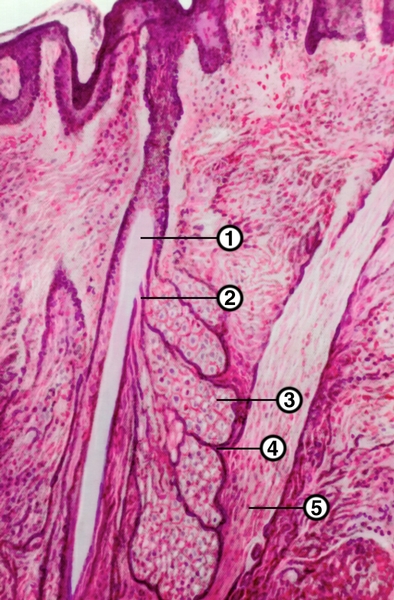
Микропрепарат кожи с расположенными в ней сальной железой и фолликулом волоса: 1 — фолликул волоса; 2 — выводной проток сальной железы; 3 — мешочек сальной железы, заполненный секретом; 4 — ростковый слой клеток сальной железы; 5 — мышца-подниматель волоса; окраска гематоксилином и эозином; ×80.
Себорея, перхоть, блефарит, ячмень, остиофолликулит, фолликулит, акне, сикоз, фурункул, фурункулез, карбункул, что общего между этими кожными расстройствами? Объединяет их то, что все они возникают из-за нарушения секреторной функции сальных желёз, расположенных на различных участках кожного покрова. Как только сальная железа, по каким либо причинам, начинает выделять на поверхность кожи избыточное количество сала, то это становится прекрасной пищей для различных микроорганизмов (бактерий, грибков, клещей), которые практически всегда присутствуют на поверхности кожного покрова. Микроорганизмы, проникая в сальные железы, при “хорошем питании” начинают там активно размножаться. Для организма это чужеродные тела, как и попавшая под кожу заноза и он начинает избавляться от незваных гостей, изолируя их и в последствии избавляясь отторжением рогового слоя или через воспаление (нарыв) в более тяжелых случаях с последующим удалением из организма, через гной, продуктов их жизнедеятельности.
Усиленное салоотделение может приводить, например, к выпадению волос на голове и даже к стойкому облысению у мужчин. Выводные протоки сальных желёз кожи головы при этом расширены, волосы становятся жирными, блестят, легко выпадают.
Кожным расстройствам такого типа в большей степени подвержены люди с холерическим и сангвиническим темпераментом.
Основные причины повышения активности сальных желез
1. Нарушение жирового обмена в организме вследствие функциональных расстройств или болезни: печени, желчного пузыря, поджелудочной железы, кишечника.
2. Эндокринные нарушения (сахарный диабет, ожирение).
3. Нарушение функции половых желез. Интенсивная секреция половых гормонов в период полового созревания (особенно мужского полового гормона тестостерона, который присутствует в некоторой степени у обоих полов) стимулирует повышение активности сальных желез кожи (угри обычно появляться в период полового созревания).
4. Предменструальные гормональные изменения.
5. Использование гормональных контрацептивов или их отмена, прием других гормональных препаратов (глюкокортикоидов).
6. Наследственная предрасположенность.
Способствующие факторы
1. Внутренняя “зашлакованность” организма, вызываемая неправильным питанием и другими причинами, например загрязненностью принимаемой пищи и воды.
2. Сильные стрессы могут нарушать гормональный баланс, привести к усиленной манипуляции с ранками и травмированию кожи.
3. Внешние факторы: повреждения кожи (расчесы, ссадины, потертости и др.), загрязнение ее частицами пыли, угля и т.д.
4. Злоупотребление спиртосодержащими косметологическими средствами.
5. Перегревание, чрезмерное пребывание на солнце, алкоголизм.
6. Посещение стран с жарким климатом и с высоким уровнем бактериального загрязнения.
Для нормальной секреторной функции сальных желез необходимо обеспечить:
1. Недопущение злоупотреблением горячей, жирной, жаренной, острой, соленой, кислой и ферментированной пищей. Следует избегать употребления молочных продуктов, белого хлеба, сладостей, картофеля, мяса, рыбы, грибов. Исключить специи. При острых состояниях необходима диета, способствующая очищению организма от шлаков и токсинов с употреблением салатов, пророщенных зерен и овощных соков. Отдавать предпочтение более мягкой пище наподобие риса, овсянки, яблочного десерта. Почти при всех видах кожных высыпаний помогает сок алоэ. Полезны травы с горьким вкусом, способствующие очищению печени: горечавка, барбарис, жимолость, шлемник байкальский, ревень, “золотая печать”, эхиноцея. Можно пить чай из трав, очищающих кровь: лопуха (корень), одуванчика (корень), клевера. При хронических заболеваниях требуются смягчающие и тонизирующие травы: алтей, солодка и т.п.
2. Устранение патологии желудочно-кишечного тракта, если таковая имеются: гепатит, дискинезия желчевыводящих путей, дисбактериоз, запор.
3. Нормальное функционирование половых желез в период полового созревания.
4. Устранение эндокринных нарушений, если таковые имеются: сахарный диабет, ожирение.
5. Избегание длительного пребывания на солнце или на жаре, чрезмерного увлечения горячими ваннами или сауной.
6. Избегание сильных стрессов, гнева, раздражительности. Не допускать затяжных депрессий, подавленных эмоций.
7. Проведение регулярных чисток кожи, крови, печени, толстого кишечника (при хроническом запоре).
8. Мытье кожи с мылом, например дектярным, не менее двух или трех раз в неделю.
Сальные железы располагаются неглубоко в дерме. Их протоки открываются в сумку волоса, на ладонях и подошвах, они отсутствуют. Формируются сальные железы к IV месяцу внутриутробного развития, обильно покрывая смазкой весь кожный покров плода. Железы активно функционируют на первом году жизни, затем почти прекращают свою деятельность до периода полового созревания.
Их секрет — кожное сало, которое служит смазкой для волос и для эпидермиса, предохраняет кожу от воды, микроорганизмов, смягчает ее и придает эластичность. За сутки сальные железы человека выделяют до 20 г секрета, состоящего из жирных кислот, жиров холестерина, глицерина и т.д. Смешиваясь с потом, сало образует тонкую пленку водно-жировой эмульсии ("кислая мантия кожи"), играющую большую роль и поддержании нормального состояния кожного покрова.
Розацеа (розовые угри) . В настоящее время рассматривается как поражение сосудов в области тройничного нерва. В развития забования игрвют роль функциональные нарушения желудочно-кишечного тракта, неврологические нарушения, эндокринопатии, изменения реактивности организма, климатические факторы, эмоциональные перенапряжения, У женщин возможно появление розацеа во время климакса, при приеме гормональных противозачаточных препаратов. Усугубляет течение кожного процесса клещ — демодекс (железница), который нередко поселяется в кожных железах и волосяных фолликулах и у здоровых людей.
Сходен с розацеа околоротовой периоральный дерматит Основные причины его развития — повышенная чувствительность кожи лица к некоторым косметическим средствам — губным помадам, зубным пастам, лосьонам, кремам, и т д. Определенную роль в возникновении этого состояния играет длительное применение мазей, содержащих гормоны.
Симптомы и течение. Заболевание начинается с незначительного покраснения кожи лица, которое усиливается от приема острой и горячей пищи. Постепенно покраснение становится стойким, приобретая синюшный оттенок. На этом фоне появляются расширенные сосуды (телеангиоэктазии), мелкие красного цвета узелки и гнойнички.
При длительном существовании розовых угрей в результате воспалительных явлений и венозного застоя кожа грубеет, утолщается, появляются бугристые набухания, может развиться шишковатый нос (ринофима).
Лечение. Следует начинать с устранения причинных факторов. Назначаются щадящие диеты. Необходимо значительно ограничить употребление острых, соленых, кислых и пряных блюд, избегать алкогольных напитков, кофе, крепкого чая и т.п. Больные не должны долго находиться на солнце, в помещениях с высокой температурой. Терапия должна быть комплексной, в ряде случаев совместной с эндокринологом и терапевтом.
Используют препараты группы имидазола — метронидазол, трихопол. Их лечебный эффект связан с усилением защитных и регенеративных свойств слизистой желудка, кишечника, а также с антипаразитарным действием на железницу. При приеметрихопола у некоторых больных появляется горечь во рту, тошнота, боли в желудке и в области печени, обложенность языка — следует уменьшить суточную дозу препарата и добавить алмагель, аллохол, но-шпу, нистатин.
При пустулезных розовых угрях показаны антибиотики — метициклин, оксациллин, метациклин, эритромицин, олеандомицин.
При стойких папулезных розовых угрях в ряде случаев эффективным является фтивазид.
Существенную часть комплексного лечения составляет витаминотерапия, особенно никотиновой кислоты, рибофлавина, Вб, аскорутина. В случаях, когда розацеа сочетается с аллергическими реакциями, рекомендуется десенсибилизирующее лечение — тиосульфат натрия, хлористый кальций, антигистаминные препараты. Благоприятное влияние оказывают синтетические противомалярийные препараты группы хингамина.
Особого внимания и постоянного наблюдения окулиста требуют больные, страдающие розацеа-кератитом. При этой форме закапывают гидрокортизоновые капли и внутрь преднизолон, антигистаминные препараты, инъекции 1 % рибофлавин-фосфата.
Необходимо местное лечение. При острых воспалительных изменениях лучше всего делать охлаждающие примочки из 12 % раствора резорцина, 2 % раствора борной кислоты, отвара лекарственных трав (ромашка, липовый цвет, полевой хвощ, шалфей). В промежутках между примочками — противовоспалительные борно-нафталановые кремы. Затем переходят на лечение антипаразитарными серно-дегтярными пастами и мазями, постепенно повышая концентрацию серы и дегтя от 5 % до 15%. Мазь "Ям" следует накладывать в первый день на 15 минут, а потом удалять растительным маслом и смазывать кожу кремом. При отсутствии ощущения жжения экспозицию на следующий день увеличивают до 30 минут и постепенно доводят до нескольких часов.
Можно применять 2% трихополовую мазь.
А для лучшего проникновения трихопола в кожу можно использовать растворенныетаблетки этого препарата (10-15 % раствор трихопола с 40 % димексидом). При пустулах добавлять 5 % р-р антибиотиков.
Следующий этап — физиотерапевтические процедуры. Криомассаж проводят через день, либо снег 2 раза в неделю, на курс 8-10 сеансов, применяя либо жидкий азот, либо снег угольной кислоты. Стойко сохраняющиеся телеангиоэктазии следует удалять путем электролиза.
В начальных стадиях ринофимы, которая развивается как осложнение красных угрей, следует использовать рентгенотерапию, в поздних — хирургическое вмешательство.
Профилактика. Заключается в соблюдении гигиенического образа жизни, лечении сопутствующих заболеваний. Следует воздерживаться от острых и пряных блюд, избегать всего, что ведет к приливам крови к лицу. При выходе на улицу, особенно в солнечную погоду, обязательно наносить под пудру фотозащитные кремы "Луч", "Щит" и др. Необходимы диспансерное наблюдение и сезонные профилактические курсы лечения.
Себорея. При этом заболевании не только повышается или понижается секреторная функция сальных желез, но и изменяется химический состав кожного сала.
Возникает при нарушении в организме гормонального равновесия в период полового созревания или у новорожденных. Отклонения в составе секрета приводит к подавлению его бактерицидных свойств и создает благоприятные условия для размножения в сальных железах разнообразной микрофлоры. Стафилококки и угревые бактерии вызывают острую воспалительную реакцию, которая проявляется угревой сыпью, атеромой (киста сальных желез), заболеванием волос. Различают жирную, сухую и смешанные формы себореи.
Жирная себорея.
Симптомы и течение. Локализуется на лбу, крыльях носа, подбородке, волосистой части головы. Пораженные участки как бы смазаны жидким маслом, волосы жирные и блестящие, пропитываются кожным салом уже на 2-3 день после их мытья. Появляется зуд кожи головы, затем начинается выпадение волос, вначале малозаметное, в дальнейшем способное привести к облысению.
Сухая себорея.
Встречается несколько реже, чем жирная. Поражает преимущественно волосистый покров головы, бороду, усы, брови, ресницы. Кончики волос обламываются, появляется перхоть, волосы приобретают из-за нее вид напудренных. Кожа лица — сухая, шелушится, после умывания мылом появляется неприятное ощущение ее стягивания.
Лечение. Для нормализации функции вегетативной нервной системы рекомендуются препараты кальция, бромкамфора, беллоид, белласпон, транквилизаторы. Предусмотрена также нормализация функции желудочно-кишечного тракта (панзинормфорте, вигератин, липоболит, холензим и др.), назначается диета, лишенная грубых жиров, с ограничением углеводов, поваренной соли, холестериносодержащих продуктов. Вегетарианское питание с обилием овощей, салатов, винегретов с растительным маслом, фруктов. Терапия очагов инфекции — хронического тонзиллита, гайморита и т.д. Курс (на 2-3 месяца) витамина А по 100000 ME в сутки внутрь ежедневно или внутримышечно через день. Витамины группы В, С, Д, Е, а также препараты серы, мышьяка, железа, фосфора и др. Полезны регулярные занятия физкультурой, прогулки, достаточный сон.
При тяжелом течении жирной себореи проводится (под контролем эндокринолога) лечение женскими половыми гормонами и их синтетическими аналогами.
Местное лечение: правильный уход за кожей. При жирной себорее начинают с ее протирания водными 1-2 % растворами натрия тиосульфата, натрия тетрабората или натрия гидрокарбоната, 3-5 % серы очищенной. По мере стихания острых явлений переходят на спиртовые растворы с настойкой валерианы, ландыша, боярышника, танином, резорцином, салициловой и борной кислотами. При резко выраженном салоотделении часто мыть кожу с мылом, протирать камфорным, салициловым спиртом, припудривать лицо тальком, окисью цинка или пудрой с серой, борной кислотой, жжеными квасцами.
Выраженный эффект у женщин можно получить, используя наружные средства, содержащие эстрогены (женские половые гормоны). Применять эти препараты надо через 2 дня после окончания менструации и заканчивать за неделю до наступления следующей. Мужчины наружные эстрогенные средства применяют длительно, в течение 6-8 недель.
Местное лечение сухой себореи предусматривает обтирание кожи 1 % водным раствором соляной или уксусной кислоты, натрия тетрабората и натрия гидрокарбоната, 70 % спиртовым раствором салициловой, борной, лимонной кислоты; смазывание взбалтываемыми взвесями с серой, ихтиолом. После исчезновения острых явлений назначают отшелушивающие и разрешающие препараты, способствующие отделению комедонов.
Весьма полезны при сухой себорее кремы с витаминами А, Е, F (типа "Люкс", "Янтарь"), с лечебными травами, а также фурацилином, серой и борной кислотой (типа "Маска"). Благоприятное влияние оказывают препараты, содержащие сульфид селена (сульсеновое мыло, паста сульсена). Парфюмерной промышленностью выпускается шампунь от перхоти "Себорин".
С целью профилактики рекомендуется уничтожить головные щетки и расчески, которыми пользовался больной, сменить головной убор.
При смешанной форме себореи комбинируют наружные лекарственные средства, указанные выше, т.е. мази и спиртовые растворы. Временное улучшение дает втирание нафталанной пасты со спиртом, а также препаратов, содержащих сульсен.
Прогноз у больных себореей, как правило, благоприятный. Регулярное общее и местное лечение, лечебная физкультура, сбалансированное питание и физиотерапия (УФО, токи Д'Арсонваля, паровые ванны, сероводородные орошения, массаж) способствуют нормализации состояния кожи.
Угри обыкновенные, юношеские (акне). Локализация на лице (лоб, нос, щеки, подбородок), на груди, спине. В пустулах обнаруживают стафилококк. Угревая сыпь возникает при гормональных нарушениях (избыточной секреции глюкокортикоидных гормонов), всегда при себорее, сахарном диабете, функциональных нервно-психических расстройствах. Способствуют перенесенные инфекционные заболевания, авитаминоз, недостаточный уход за кожей. Очень часто появляются в период полового созревания из-за усиленного салоотделения и ороговения эпителия, ведущих к сужению и закупорке наружной части волосяного мешочка — фолликула. К зрелому возрасту такие угри проходят даже без лечения.
Симптомы и течение. В начальной стадии возникает закупорка выводного протока сальной железы, появляется припухлость и воспалительная краснота в окружности. В дальнейшем на верхушке появляется гнойничок. При выдавливании пустулы выделяется густой желтого цвета гной, иногда с примесью крови. Подчас образуются крупные, более глубокие абсцессы. На поверхности таких конгломератов видны отверстия фолликулов, закрытые комедо-роговыми пробками с черной точкой в центре (комедоны).
Обыкновенные угри имеют наклонность к длительному рецидивирующему течению.
После себя могут оставлять мелкие рубчики и различные изменения цвета кожи.
Лечение. Большое значение имеет соблюдение диеты — ограничение углеводов и жиров, включение в пищевой режим молочнокислых, белковых продуктов, овощей, фруктов, в ряде случаев — бессолевая диета.
Терапия предусматривает сочетание внутренних и наружных препаратов. Особое внимание — психотерапевтическому воздействию и седативным средствам: препаратам, применяющимся для лечения себореи. В случаях упорного образования пустул применяют антибиотики с предварительным определением антибиотикограммы и с учетом их переносимости. Предпочтение отдается препаратам тетрациклинового ряда, нормализующим салообразование, эритромицину, которые следует назначать курсами, длительно (до 6 месяцев), совместно с нистатином. Эффективными являются различные виды иммуностимулирующих средств — стафилоанатоксин, стафилоантифагин, стафиловакцина, стафилококковый гамма-глобулин, стрептовакцина, аутогемоилактотерапия, гемо — и плазмотерапия, пирогенные препараты (пирогенал, продигиозан).
Хорошее действие оказывают инъекции сульфата цинка, бисмоверола, сульфонов. Во всех случаях лечение необходимо сочетать с приемом витаминов А, Е, В2, В6, B12, B15, серы, дрожжей.
Наружное лечение преследует цель обезжирить кожу, улучшить салоотделение. При отсутствии гнойничков следует начинать с удаления комедонов. Для этого можно применять либо солевые процедуры, либо механическое их удаление, т.н. чистку кожи лица. Хорошо очищает и укрепляет кожу "солевая процедура", при которой круговыми скользящими движениями, не сдвигая кожу, на лицо наносят мыльную пену, смешанную с мелкой столовой солью (1/4 чайной ложки). Маску оставляют на 2-3 минуты, а затем смывают горячей и холодной водой. Лицо вытирают насухо махровым полотенцем, смазывают тонким слоем смягчающего крема. Чистка лица является комплексной процедурой, состоящей из тепловых воздействий (паровая ванна, припарки, парафиновая маска) и механического удаления комедонов, и проводится в косметических лечебницах.
Если нет резко выраженных воспалительных явлений, рекомендуется массаж кожи лица по схеме А.И. Поспелова. Для обезжиривания и сокращения пор желательно 23 раза в день протирать лицо настойкой календулы (1 ст. ложку на 1/2 стакана воды) или делать маски из календулы и бодяги. Успешно действуют кремы и пасты, содержащие препараты группы имидазола, и лосьоны, содержащие эритромицин, левомицетин, резорцин, серу, салициловую и борную кислоты, бодягу. Рекомендуются растворы с эстрогенами (см. Себорея). Необходим регулярный и правильный уход за кожей, 2-3 раза в день протирать лицо спиртовым раствором камфары, пергидроля, нашатырного спирта (0,25-0,5 % раствор), лимонной кислотой.
При не очень жирной коже, можно употреблять кремы и мази с серой, ихтиолом, нафталаном, дегтем, зеленое мыло, которые обладают отшелушивающим действием.
При глубоких угрях проводят дополнительно антибиотикотерапию, назначают мази, содержащие антибактериальные препараты. При невоспаленных атеромах (больших узлах) рекомендуется вскрывать и вылущивать капсулы. Воспаленные конгломераты (абсцессы) — требуют радикального хирургического вмешательства.
Значительное место в терапии угревой сыпи принадлежит физиотерапевтическим методам — УФО в эритемных или субэритемных дозах, криомассажу, ионофорезу.
Профилактика обыкновенных угрей заключается в современном и рациональном лечении себореи, соблюдении гигиенического и диетического режима.
Читайте также:


