Сенная лихорадка аллергический ринит аллергический конъюнктивит
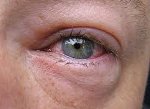
Аллергический конъюнктивит – это реактивное воспаление конъюнктивы, вызванное иммунными реакциями в ответ на контакт с аллергеном. При аллергическом конъюнктивите развиваются гиперемия и отек слизистой глаза, зуд и отечность век, слезотечение, светобоязнь. Диагностика основывается на сборе аллергологического анамнеза, проведении кожных тестов, провокационных аллергических проб (конъюнктивальной, назальной, подъязычной), лабораторных исследований. В лечении аллергического конъюнктивита применяются антигистаминные препараты (внутрь и местно), топические кортикостероиды, специфическая иммунотерапия.
МКБ-10
Общие сведения
Аллергический конъюнктивит встречается примерно у 15% населения и является значимой проблемой современной офтальмологии и аллергологии. Аллергическое поражение органа зрения в 90% случаев сопровождается развитием конъюнктивита, реже – аллергического блефарита, дерматита век, аллергического кератита, увеита, ирита, ретинита, неврита. Аллергический конъюнктивит встречается у лиц обоих полов, преимущественно молодого возраста. Аллергический конъюнктивит часто сочетается с другими аллергозами - аллергическим ринитом, бронхиальной астмой, атопическим дерматитом.

Причины
Общим в этиологии всех форм аллергического конъюнктивита является повышенная чувствительность к различного рода факторам окружающей среды. В силу особенностей анатомического строения и расположения глаза наиболее подвержены контакту с экзогенными аллергенами. В зависимости от этиологии различают:
- Сезонный аллергический конъюнктивит. Поллинозный конъюнктивит (сенная лихорадка, пыльцевая аллергия), вызываемый пыльцевыми аллергенами во время цветения трав, деревьев, злаковых. Обострение поллинозного конъюнктивита связано с периодом цветения растений в том или ином регионе. Сезонный аллергический конъюнктивит у 7% больных обостряется весной (в конце апреля - конце мая), у 75% - летом (в начале июня – конце июля), у 6,3% - в межсезонье (в конце июля – середине сентября), что соответственно совпадает с опылением деревьев, луговых трав и сорных трав.
- Весенний конъюнктивит. Этиология весеннего конъюнктивита изучена мало. Заболевание обостряется весной - в начале лета и регрессирует осенью. Данная форма аллергического конъюнктивита обычно проходит самопроизвольно в пубертатный период, что позволяет предположить определенную роль эндокринного фактора в его развитии.
- Крупнопапиллярный конъюнктивит. Главным фактором развития считается ношение контактных линз и глазных протезов, длительный контакт слизистой с инородным телом глаза, наличие раздражающих конъюнктиву швов после экстракции катаракты или кератопластики, отложения кальция в роговице и т. д. При данной форме аллергического конъюнктивита воспалительная реакция сопровождается образованием на слизистой верхнего века крупных уплощенных сосочков.
- Лекарственный конъюнктивит развивается как местная аллергическая реакция в ответ на топическое (90,1%), реже системное (9,9%) применение лекарственных средств. Возникновению лекарственного аллергического конъюнктивита способствует самолечение, индивидуальная непереносимость компонентов препарата, политерапия - сочетание нескольких лекарственных средств без учета их взаимодействия. Чаще всего к лекарственному аллергическому конъюнктивиту приводит использование антибактериальных и противовирусных глазных капель и мазей.
- Хронический аллергический конъюнктивит. Составляет более 23% случаев всех аллергических болезней глаз. При минимальных клинических проявлениях течение хронического аллергического конъюнктивита отличается упорным характером. Непосредственными аллергенами в данном случае обычно выступают домашняя пыль, шерсть животных, сухой корм для рыб, перо, пух, пищевые продукты, парфюмерия, косметика и бытовая химия. Хронический аллергический конъюнктивит часто ассоциирован с экземой и бронхиальной астмой.
- Атопический кератоконъюнктивит. Является аллергическим заболеванием мультифакторной этиологии. Обычно развивается при системных иммунологических реакциях, поэтому часто протекает на фоне атопического дерматита, астмы, сенной лихорадки, крапивницы.
Патогенез
В основе патогенеза аллергического конъюнктивита лежит IgE-опосредованная реакция гиперчувствительности. Пусковым фактором аллергического конъюнктивита служит непосредственный контакт аллергена с конъюнктивой, приводящий к дегрануляции тучных клеток, активации лимфоцитов и эозинофилов и клиническому ответу с последующей воспалительно-аллергической реакцией. Высвобождаемые тучными клетками медиаторы (гистамин, серотонин, лейкотриены и др.) вызывают развитие характерных симптомов аллергического конъюнктивита.
Тяжесть течения аллергического конъюнктивита зависит от концентрации аллергена и реактивности организма. Скорость развития реакции гиперчувствительности при аллергическом конъюнктивите может быть немедленной (в течение 30 минут от момента контакта с аллергеном) и замедленной (через 24-48 и более часов). Такая классификация аллергических конъюнктивитов практически значима для выбора медикаментозной терапии.
Классификация
Аллергические поражения глаз могут протекать в форме поллинозного конъюнктивита, весеннего кератоконъюнктивита, крупнопапиллярного конъюнктивита, лекарственного конъюнктивита, хронического аллергического конъюнктивита, атопического кератоконъюнктивита. По течению аллергические конъюнктивиты могут быть острыми, подострыми или хроническими; по времени возникновения – сезонными или круглогодичными.
Симптомы аллергического конъюнктивита
При аллергии, как правило, поражаются оба глаза. Симптомы развиваются в сроки от нескольких минут до 1-2-х суток от момента воздействия аллергена. Аллергический конъюнктивит характеризуется сильным зудом глаз, жжением под веками, слезотечением, отечностью и гиперемией конъюнктивы; при тяжелом течении – развитием светобоязни, блефароспазма, птоза.
Зуд при аллергическом конъюнктивите выражен настолько интенсивно, что вынуждает пациента постоянно растирать глаза, что, в свою очередь, еще более усиливает остальные клинические проявления. На слизистой могут образовываться мелкие сосочки или фолликулы. Отделяемое из глаз обычно слизистое, прозрачное, иногда – вязкое, нитевидное. При наслоении инфекции в уголках глаз появляется гнойный секрет.
При некоторых формах аллергического конъюнктивита (весеннем и атопическом кератоконъюнктивите) происходит поражение роговицы. При лекарственной аллергии может наблюдаться поражения кожи век, роговицы, сетчатки, сосудистой оболочки, зрительного нерва. Острый лекарственный конъюнктивит иногда усугубляется анафилактическим шоком, отеком Квинке, острой крапивницей, системным капилляротоксикозом.
При хроническом аллергическом конъюнктивите симптоматика выражена скудно: характерны жалобы на периодический зуд век, жжение глаз, покраснение век, слезотечение, умеренное количество отделяемого. О хроническом аллергическом конъюнктивите говорят, если заболевание длится 6-12 месяцев.
Диагностика
В диагностике и лечении аллергического конъюнктивита важно согласованное взаимодействие лечащего офтальмолога и аллерголога-иммунолога. Если в анамнезе прослеживается четкая связь конъюнктивита с воздействием внешнего аллергена, диагноз, как правило, не вызывает сомнений. Для подтверждения диагноза проводится:
- Офтальмологический осмотр. Выявляет изменения конъюнктивы (отек, гиперемию, гиперплазию сосочков и т. д.). Микроскопическое исследование конъюнктивального соскоба при аллергическом конъюнктивите позволяет обнаружить эозинофилы (от 10% и выше). В крови типично повышение IgE более 100-150 МЕ.
- Аллергологическое обследование. Для установления причины аллергического конъюнктивита проводятся пробы: элиминационная, когда на фоне клинических проявлений исключается контакт с предполагаемым аллергеном, и экспозиционная, заключающаяся в повторном воздействии данным аллергеном после стихания симптоматики. После стихания острых аллергических проявлений конъюнктивита выполняют кожно-аллергические пробы (аппликационную, скарификационную, электрофорезную, прик-тест). В период ремиссии прибегают к проведению провокационных проб - конъюнктивальной, подъязычной и назальной.
- Лабораторное обследование. При хроническом аллергическом конъюнктивите показано исследование ресниц на демодекс. При подозрении на инфекционное поражение глаз проводится бактериологическое исследование мазка с конъюнктивы на микрофлору.
Лечение аллергического конъюнктивита
К основным принципам лечения аллергических конъюнктивитов относятся: элиминация (исключение) аллергена, проведение местной и системной десенсибилизирующей терапии, симптоматической лекарственной терапии, специфической иммунотерапии, профилактика вторичных инфекций и осложнений. При крупнопапиллярном конъюнктивите необходимо прекращение ношения контактных линз, глазных протезов, снятие послеоперационных швов или удаление инородного тела.
При аллергическом конъюнктивите назначаются прием антигистаминных препаратов внутрь (кларитин, кетотифен и др.) и применение противоаллергических глазных капель (левокабастин, азеластин, олопатадин) 2-4 раза в день. Также показано местное использование в виде капель производных кромоглициевой кислоты (стабилизаторов тучных клеток). При развитии синдрома сухого глаза назначаются слезозаменители; при поражении роговицы - глазные капли с декспантенолом и витаминами.
Тяжелые формы аллергических конъюнктивитов могут потребовать назначения топических кортикостероидов (глазные капли или мази с дексаметазоном, гидрокортизоном), топических НПВП (глазные капли с диклофенаком). Упорно рецидивирующие аллергические конъюнктивиты являются основанием для проведения специфической иммунотерапии.
Прогноз и профилактика
В большинстве случаев, при установлении и элиминации аллергена, прогноз аллергического конъюнктивита благоприятный. При отсутствии лечения возможно присоединение инфекции с развитием вторичного герпетического или бактериального кератита, снижение остроты зрения. С целью профилактики аллергического конъюнктивита по возможности следует исключить контакт с известными аллергенами. При сезонных формах аллергического конъюнктивита необходимо проведение превентивных курсов десенсибилизирующей терапии. Пациенты, страдающие аллергическим конъюнктивитом, должны наблюдаться у офтальмолога и аллерголога.
[youtube.player]Яркий клинический признак поллиноза – насморк и воспаление глаз – риноконъюнктивит, который больше всего досаждает в сухие ветреные дни. Для некоторых эти страдания настолько велики, что, выходя на даче во двор, они вынуждены надевать противогаз. Поэтому аллергики любят дождь, в сырую погоду им можно свободно дышать - дождик осаждает пыльцу.
Сезонный аллергический ринит возникает чаще всего у детей в возрасте 4-6 лет, хотя может возникать и раньше, и позже. В период цветения растений, к которым пациент чувствителен, появляются симптомы заболевания: водянистые обильные выделения из носа, чихание, зуд в области носа, глаз и ушей, нарушение носового дыхания. У маленьких детей симптомы сезонного аллергического ринита могут стертыми и нередко проявляются только почесыванием носа и век. Вне сезона цветения никаких проявлений болезни нет. Круглогодичный аллергический ринит характеризуется постоянными симптомами: заложенностью носа, а также приступообразным чиханием в ранние утренние часы. У некоторых больных заложенность носа выражена больше ночью, что мешает им полноценно высыпаться. Страдающие круглогодичным аллергическим ринитом замечают и другие симптомы: повышенную утомляемость, головную боль, сердцебиение и потливость.
Сезон поллиноза в наших широтах начинается с цветением лещины (орешника), потом - ольхи, березы, то есть с середины апреля. Однако случается, что у больных даже в конце марта, когда еще лежит снег, появляются признаки этого заболевания. Врачи ставят диагноз ОРВИ , потому что, казалось бы, еще не наступило время аллергического ринита. Но они ошибаются. Потому что пыльца при ветреной погоде может перемещаться на тысячи километров и из южных регионов добирается до Петербурга.
Существует календарь цветения различных растений в наших широтах, который должен знать каждый страдающий непереносимостью пыльцы тех или иных растений. После того, как отцвели деревья, в конце мая, начале июня цветет одуванчик. Июнь - июль – злаковые травы: овсяница лисохвост, костер… В конце июля – августе появляется пыльца на сорняках – полыни, лебеде…
Как правило, у людей, страдающих поллинозом, возникает перекрестная аллергия на некоторые продукты. Так, индикатором аллергии к березовой пыльце служит неприятие яблок - строение аллергена пыльцы березы аналогично строению аллергена яблока, поэтому если у вас першит в горле, когда вы едите яблоки, то это тоже может свидетельствовать о поллинозе. Злаковые травы имеют перекрест со злаками – рожью, пшеницей, значит, даже зимой у человека может возникать аллергическая реакция на хлеб, на крупы. Береза и лещина имеет перекрест со всеми косточковыми фруктами: с яблоками, сливами, виноградом, абрикосами, персиками… Если человек, страдающий поллинозом поест их, начинается жжение в месте контакта аллергена с организмом - в полости рта (пыльца, в первую очередь попадает в глаза и в нос). От всех продуктов пчеловодства могут возникнуть крапивница, отеки Квинке (опухают губы, нос, веки), ведь мед – это пыльца.
У многих пациентов, страдающих аллергическим ринитом, со временем болезнь может приобрести более грозную форму - бронхиальную астму. Причем, если на начальных этапах заболевания в приступах затрудненного дыхания виновата только пыльца растений, то на поздней стадии вызывать приступы бронхиальной астмы могут и другие аллергены - домашняя пыль, шерсть животных, запах продуктов. Поэтому весной и летом надо особенно внимательно относиться к своему самочувствию: если появляется зуд глаз, чихание и насморк (в лесу, на даче, на прогулке по городу, или просто когда вам подарили цветы), нужно обращаться к врачу и получать соответствующее лечение. Даже если пыльцевая аллергия выражена ярко, не стоит отчаиваться, это не опасная болезнь, при внимательном отношении к себе и к ней и выполнении всех рекомендаций врача-аллерголога с поллинозом можно либо спокойно сосуществовать, либо избавиться от его проявлений если не навсегда, то на долгие годы.
Если человек замечает, что из года в год в определенное время у него возникают реакции, характерные для острого респираторного заболевания, надо обязательно обратиться к аллергологу. Для постановки диагноза аллергического ринита он проведет риноскопию (осмотр полости носа и придаточных пазух с помощью прибора), при которой учитывается цвет слизистой оболочки, отечность, характер выделений. Для исключения неаллергических форм ринита иногда необходимо исследование периферической крови, а в некоторых случаях, цитологическое исследование секрета полости носа.
По способам лечения поллиноза оно делится на лечение в фазе ремиссии и в фазе обострения. Но в любом случае требуется элиминация – избавление от аллергена, вызывающего иммунный ответ у конкретного пациента.
К сожалению, не всегда удается совсем избавиться от причинно-значимого аллергена, а точнее очень редко. Поэтому лечение требуется практически всем. Один из основных способов лечения аллергии - специфическая иммунотерапия (СИТ): инъекции аллергена в ничтожных дозах, которые постепенно увеличиваются. Это своеобразная тренировка иммунной системы, после которой организм более стойко переносит встречу с опасной для него пыльцой или любым другим аллергеном. Существует ошибочное мнение, что для того, чтобы заняться специфической иммунотерапией требуется много свободного времени и дисциплинированность. Действительно, еще недавно для прохождения полного курса такого лечения требовалось ходить к врачу через день, а то и каждый день в течение всей зимы. Но сейчас существуют новейшие не аллергенные, а аллергоидные препараты и достаточно 12-14 инъекций за сезон, чтобы получить тот же эффект, что и от старых лекарств. Специфическая иммунотерапия может применяться только аллергологами и только в специально оборудованных кабинетах. Сезон такого лечения начинатеся в конце осени.
Немедикаментозное лечение – рефлексотерапия (иглоукалывание), массаж, галатерапия, горный воздух, лечебная физкультура, лечебное плавание, рефлексотерапия, гомеопатия, остеопатия, гирудотерапия - очень эффективно в сочетании с медикаментозным лечением и специфической иммунотерапией.
И в предсезонный, и в острый период наши врачи рекомендуют комплексное лечение – медикаментозное и немедикаментозное. Дело в том, что кромогексал натрия снижает чувствительность к пыльце растений в среднем в 100 раз, если начать принимать его за 2-3 недели до начала цветения. Так же в 100 раз снижает чувствительность к аллергену специфическая иммунотерапия, и во столько же раз - немедикаментозное лечение, и в сочетании мы добиваемся такого результата, что стойкость к аллергену устанавливается на долгое время, а может, и навсегда при соблюдении всех рекомендаций врача.
Основное правило аллергика - избегать контактов со своим аллергеном. Для страдающего поллинозом это значит, что нельзя держать дома травы, заваривать их в любое время года. Летом надо проводить меньше времени на улице, в помещении - закрывать окна, а если открывается форточка, следует завесить ее влажной марлей, в квартире надо регулярно проводить влажную уборку. Возвращаясь с улицы все члены семьи, в которой есть аллергик, должны снять одежду в коридоре, помыться в душе, одежду положить в стиральную машину или хотя бы пропылесосить.
Есть специальные средства для избавления от пыльцы в квартире – очистители воздуха и пылесосы со специальным водяным фильтром.
Если позволяют обстоятельства, в сезон цветения вашего растительного неприятеля уезжайте в места, где он уже миновал или еще не наступил. Если не позволяют, то ведите "городской" образ жизни, не выезжайте на природу, не гуляйте там, где есть цветущие деревья или травы , на улице носите солнцезащитные очки, в автомобиле ездите, не открывая окон . Вернувшись с улицы, промойте носоглотку водой.
Во время цветения нагрузка на организм должна быть щадящей - работа не должна требовать больших физических или интеллектуальных усилий, спортивные тренировки лучше отменить, плановые операции - перенести. Аллергическую реакцию могут вызвать антибиотики и другие лекарства. Предупреждайте об этом любого врача, к которому пришлось обратиться за любой помощью. Исключите из своего рациона продукты, способные выделять гистамин, это алкоголь, копчености, деликатесы, шоколад.
Всегда имейте при себе назначенные лекарства — они могут понадобиться для экстренной помощи, если ваше состояние ухудшится.
Всегда внимательно следите за прогнозом погоды. В сухую жаркую и ветреную погоду пыльца очень активно и далеко разлетается. В такие дни старайтесь сокращать свое пребывание на открытом воздухе. Самые походящие дни для пребывания на улице - безветреные с высокой влажностью.
Разные деревья, кустарники и травы цветут в разное время. Но при этом придерживаются почти точного ежегодного графика (+ 1/2 недели)
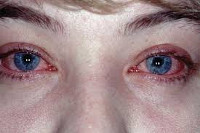
[youtube.player]Аллергический конъюнктивит в разных формах возникает более чем у 15% людей. Поражение слизистой глаза при аллергии обычно затрагивает конъюнктиву, хотя возможно воспаление роговичной, радужной и сосудистой оболочек, а также сетчатки и век. Вместе с конъюнктивитом могут диагностировать аллергическое воспаление носа, бронхиальную астму и экзему в атопической форме.

Механизм развития аллергического конъюнктивита
Аллергический конъюнктивит развивается из-за IgE-опосредованной реакции. Это немедленный иммунный ответ, который начинается при контакте аллергена с иммуноглобулинами на клетках. Когда раздражитель связывается с молекулами IgE, запускается дегрануляция тучных клеток и начинается выработка целого ряда медиаторов воспаления.
При аллергическом конъюнктивите частицы раздражителя попадают непосредственно на слизистую. Немедленные реакции проявляются через полчаса, а замедленные в течение нескольких суток. Тяжесть воспаления будет завесить от концентрации раздражителя и степени чувствительности организма.
Симптомы воспалительного процесса
Аллергический конъюнктивит затрагивает оба глаза. В зависимости от формы воспаления, симптомы развиваются либо за минуты, либо за несколько суток от контакта с раздражителем. Главный признак – сильный зуд, который заставляет человека чесать глаза и усугублять дискомфорт.
Признаки аллергического конъюнктивита:
- ощущение жжения под веками;
- слизистый характер отделяемого;
- слезотечение;
- отечность и покраснение;
- скопление гноя на ресницах и в уголках глаз;
- образование сосочков или фолликулов.
Признаки тяжелой формы воспаления:
- повышенная чувствительность к свету;
- блефароспазм (самопроизвольное смыкание глаз);
- птоз (опущение подвижного века).
Весеннее и атопическое воспаления заодно поражает и роговицу. При аллергии на лекарства процесс распространяется на кожу век, роговицу, сосуды, сетчатку и нервы. Лекарственный конъюнктивит в острой форме сопровождается отеком Квинке, сильной крапивницей и капилляротоксикозом системного типа.
Хроническое воспаление отличается вялым течением. Периодически возникает дискомфорт, слизистая краснеет, усиливается слезотечение. Конъюнктивит признается хроническим, если периодически повторяется в течение года.

Виды аллергического конъюнктивита
Аллергический конъюнктивит не зависит от половой принадлежности, но часто наблюдается у молодых парней. По выраженности симптомов разделяют острый, подострый и хронический воспалительный процесс, а по времени проявления сезонный и круглогодичный.
Формы аллергического конъюнктивита:
- Поллинозная или сезонная. Воспаление глаз может быть ответом на воздействие пыльцы и ежегодно повторяться в период цветения. Болезнь ослабевает с годами, переходя к хронической форме и проявляясь умеренно. Изначально симптоматика поллинозного конъюнктивита острая: зудящее ощущение на веках, сильный отек и покраснение, световая чувствительность, увеличение продукции слезы. Когда в процесс включается роговица и увеальный тракт, возможно ухудшение зрения. Симптомы поллиноза проявляются также через кожу, органы дыхания и слизистую ЖКТ.
- Весенняя. Заболевание распространено в южных широтах, протекает под видом весенне-летних обострений. Сезонные вспышки диагностируют преимущественно у мальчиков от 5 до 12 лет, реже у парней до 30. Причинами обострений называют чувствительность к ультрафиолету и гормональные сбои. Болезнь начинается с нарастающего зудящего ощущения и светобоязни, на слизистой возникают сосочки и скапливается отделяемое. Часто воспаление переходит на роговицу. Симптоматика угасает в сентябре.
- Крупнопапиллярная. Развивается при длительном раздражении слизистой инородными частицами. Эта форма может проявляться и без аллергического фактора. Пациенты жалуются на присутствие раздражителя под веком, иногда это ощущение сопровождается зудом и отделением слизи. Обследование у специалиста выявляет покраснение конъюнктивы и образование на ней разноразмерных сосочков. Симптоматика быстро угасает после очищения слизистой.
- Атопическая. Чтобы развилось атопическое воспаление глаз, необходимо сочетание нескольких факторов. Это обязательно предрасположенность и влияние извне (вредные привычки, потенциально опасная работа, образ жизни). Атопический конъюнктивит может сопровождать астму, крапивницу, дерматит и другие иммунологические реакции. У болезни выраженная клиническая картина: двусторонний воспалительный процесс, зуд, отечность, сухое шелушение век и кожи, иногда происходит дисфункция желез. Атопическое поражение является благоприятной средой для вторичного инфицирования.
- Лекарственная. Реакция со стороны зрительной системы может произойти сразу после введения лекарства, либо постепенно. Лекарственные конъюнктивиты делят на острые, подострые и длительные. Острое воспаление нарастает в течение часа; наблюдается покраснение, отечность и слезотечение. Клиническая картина подострого конъюнктивита выражена в меньшей степени. При затяжном развитии воспаления первые проявления возникают только спустя несколько дней (образование фолликулов на слизистой, зуд, гиперемия, выделения). Аллергия на лекарства обычно поверхностная, при отмене раздражающего препарата симптомы бесследно исчезают.
- Хроническая. Зуд тревожит человека на протяжении всего года и часто сочетается с воспалением слизистой носа. Дискомфорт более выражен до обеда. Круглогодичному воспалению глаз больше подвержены женщины.

Причины
Классическая аллергическая реакция – проявление чувствительности организма к внешним аллергенам. Из-за своего расположения глаза больше чем другие органы подвержены раздражению.
Причиной поллинозного конъюнктивита выступает активное цветение злаковых культур, трав и деревьев. Статистика поллиноза отличается для регионов с разным климатом и количеством пальцевых аллергенов. У большинства людей симптомы проявляются летом (июнь-июль), реже в весенний период (апрель-май). Иногда поллинозный конъюнктивит проявляется в межсезонье.
Весенний конъюнктивит больше распространен среди мальчиков. Болезнь может исчезнуть в пубертатный период, поэтому есть основания связывать ее с наследственными и гормональными факторами. Первые проявления отмечаются в конце весны или начале лета, стихание болезни происходит осенью.
Лекарственная форма часто выступает ответом на местное использование лекарств и лишь в 10% — на системное. Чаще всего у офтальмологических пациентов развивается аллергия на противовирусные капли и мази, а также антибактериальные. Риск появления аллергии повышается при самолечении и применении нескольких средств, которые плохо взаимодействуют между собой. Если воспаление возникло при монотерапии, возможно у человека имеется непереносимость компонентов этого лекарства.
Крупнопапиллярную форму диагностируют преимущественно у людей, которые используют контактные линзы или протезы, и швы после микрохирургической операции, имеют раздражающее воздействие различных частиц или роговичные отложения. Симптомы хронического воспаления усиливаются при постоянном контакте с пылью, перьями, пухом, шерстью домашних животных, косметикой, химическими соединениями. Причинами атопического кератоконъюнктивита выступают иммунологические реакции. Обычно болезнь сочетается с астмой, дерматитом в атопической форме, выраженной крапивницей.
Методы диагностики
Точно поставить диагноз при аллергическом воспалении глаз способен только офтальмолог или аллерголог-иммунолог. Обычно пациент сам сообщает о контакте с раздражителями или в анамнезе прослеживаются факторы риска. Первичный осмотр выявляет характерные изменения конъюнктивы, отмечается сильное покраснение, отечность, гиперплазия элементов.
Для провести назначают лабораторные тесты: исследование соскоба со слизистой и развернутый анализ крови (концентрация антител IgE больше 100 МЕ). Если имеются опасения по поводу инфекции, проверяют микрофлору посредством бактериологического анализа. При хроническом течении проводят забор ресничного материала для исследования на предмет демодекса.
Кожно-аллергические пробы:
- Аппликационная (прикладывание марли с аллергенным раствором к кожному покрову).
- Скарификационная (нанесение капель аллергена и создание поверхностных царапин).
- Прик-тест (нанесение аллергена и прокалывание кожи ланцетом).
Определить аллергическую природу воспалительного процесса можно при помощи специфических проб. Элиминационная заключается в полном исключении контакта с предполагаемым раздражителем, а экспозиционная в повторном воздействии, но только после затихания симптоматики. Во время ремиссии дополнительно проводят провокационные пробы.

Лечение аллергического конъюнктивита
Любые антигистамины и противовоспалительные средства назначают только при подтверждении диагноза. Важность правильной диагностики обусловлена тем, что подобная терапия при другом типе заболевания способствует прогрессированию и осложнениям. Лечение начинается с устранения главного и потенциальных раздражителей, либо с ограничения контакта. Если полностью избегать раздражителей невозможно, назначают специальное лечение, чтобы болезнь не перешла в хроническую форму.
Способы уменьшить контакт с потенциальными аллергенами:
- Закрывать окна, использовать кондиционеры с фильтрами в домашних и рабочих помещениях, а также в машине.
- Воздержаться от прогулок и пробежек ранним утром. В это время суток растения выпускают больше всего пыльцы.
- Прикрывать глаза солнцезащитными очками.
- В дни сильного ветра или повышенной загазованности воздуха лучше оставаться дома.
- Сушить одежду, постельное белье и полотенца в помещении, чтобы на ткань не попадала пыльца и другие потенциальные аллергены.
В первую очередь назначают десенсибилизирующие препараты для местного и системного воздействия. Обязательно устраняют симптомы и назначают специфическую иммунотерапию. В тяжелых и запущенных случаях требуется профилактика инфицирования и распространения воспаления.

- Антигистамины. Специалисты выбирают препараты 2 и 3 поколения курсом до 14 дней. Препараты 3 поколения более безопасные, поэтому могут использоваться месяцами (актуально для весенне-летнего затяжного воспаления). Обычно назначают среднюю дозировку по возрасту один раз в сутки. Препараты в таблетках малоэффективны (Кларитин, Кетотифен), поэтому рекомендовано также местное лечение глазными каплями (Аллергодил, Азеластин, Опатанол, Левокабастин, Гистимет). Антигистаминные растворы закапывают трижды в день.
- Производные кромоглициевой кислоты. Самые безопасные лекарства для лечения глаз у аллергиков, помогающие стабилизировать работу тучных клеток. Поскольку эффект достигается только через две недели лечения, производные назначают длительным курсом. Обычно это глазные капли Кромогексал, Оптикром или Хай-Кром по 1-2 капли трижды в день.
- Сосудосуживающие препараты. Часто назначают Оксиметазолин, который оказывает продолжительное воздействие. Препараты вроде Нафазолина и Тетризолина менее эффективны. Сосудосуживающие капли используют до 4 раз в сутки.
- Н1-блокаторы. Дают хорошие результаты вместе с сосудосуживающими каплями. Средство Левокабастин (Н1-блокатор селективной природы) устраняет основные симптомы конъюнктивита, применяется трижды в день.
- Слезозаменители при пересыхании глаз.
- Витаминотерапия. Капли с витаминами показаны при распространении воспалительного процесса на роговицу.
- Нестероидные противовоспалительные. Препараты этой группы хорошо справляются с выраженным зудом при тяжелом конъюнктивите. Нестероидные противовоспалительные не препятствуют регенерации тканей, не скрывают инфекции, не повышают ВГД и не вызывают помутнение хрусталика (если сравнивать с действием кортикостероидов). Возможно местное применение Индометацина, Фенилбутазона, Кеторолака, Ибупрофена, Кетопрофена, Флурбипрофена, мефенаминовой кислоты.
- Кортикостероиды. Средства этой группы назначают при тяжелом воспалении, когда другие лекарства не действуют. Рекомендованы препараты местного использования (Дексаметазон и Преднизолон в каплях, Гидрокортизон в каплях и мази, раствор Медризона, в крайнем случае Фторметолон). Кортикостероиды применяют по такой схеме: по капле каждые 1-2 часа в первые двое суток (исключая время сна), затем по капле 2-3 раза в день до угасания симптоматики. Перед лечением нужно исключить вирусный кератит посредством биомикроскопии. После двух недель лечения необходима дополнительная консультация окулиста, чтобы исключить развитие катаракты и глаукомы.
- Специфическая иммунологическая терапия. Аллерген-специфическая терапия показана людям с постоянными рецидивами воспаления. Назначением конкретных препаратов занимается аллерголог. Терапия заключается в введении рассчитанных доз аллергенов, постепенно увеличивая их концентрацию, чтобы выработать толерантность и свести симптоматику к минимуму. Специфическая иммунотерапия признана самым радикальным способном лечения проявлений аллергии.
- Для облегчения зуда и жжения можно накладывать холодные компрессы на воде. Травяные настои лучше не использовать, поскольку многие травы являются сильными аллергенами (особенно ромашка).
Необходимо прекратить ношение контактных линз, в особенности при крупнопапиллярной форме. Рекомендуется также снять швы и удалить инородные элементы из глаза. Чтобы не усугублять симптомы, нужно отказаться от посещения задымленных помещений (бары, кальянные) и не контактировать с курящими людьми. Если у больного имеются вредные привычки, от них нужно отказаться, в особенности при хронической природе воспалений. Во время лечения острого конъюнктивита нельзя заниматься уборкой и строительством.

Аллергический конъюнктивит у ребенка
Воспаление глаз у ребенка проявляется аналогично. Первый случай аллергического конъюнктивита обычно диагностируют в 3-4 года. У маленьких детей причиной воспаления чаще становятся генетические, социальные и бытовые факторы, а у школьников бытовые, пищевые и эпидермальные. Воспалению глаз больше подвержены маленькие мальчики до начала полового созревания.
Разделение аллергических конъюнктивитов у детей и подростков такое: поллинозные, гиперпапиллярные, весенне-летние, медикаментозные, туберкулезные, инфекционные. Стремительные воспаления затрагивают оба глаза; происходит напухание век, покраснение слизистой, усиление слезотечения, возникает сильнейший дискомфорт зудящего характера. Когда аллергический конъюнктивит осложняется вторичной инфекцией, появляются обильные гнойные выделения.
Методы обследования ребенка с конъюнктивитом:
- исследования слезы на микроскопическом уровне;
- бактериологический анализ выделений из глаз;
- обследование пищеварительной системы, анализ кала (проверка на паразитов);
- щадящие кожные аллергопробы;
- специальный анализ крови (выявление IgE антител).
При лечении воспаления конъюнктивы у ребенка очень важно исключить любой контакт с главным раздражителем. Назначают противоаллергенные препараты в таблетках и каплях. В случае тяжелого аллергического конъюнктивита показаны глазные капли с кортикостероидами и нестероидными противовоспалительными.
Если не начать лечение вовремя, воспалительный процесс непременно распространяется на роговичную оболочку и другие структуры глазного яблока. При тяжелых конъюнктивитах у детей нередко падает зрение, развиваются кератиты, изъязвляется роговица. Чтобы уберечь ребенка от глазных заболеваний, необходимо всячески укреплять иммунитет, сократить количество аллергенов в доме и проводить сезонные десенсибилизирующие курсы.

Прогноз и профилактика
Если точно установить тип раздражителя и ограничить все контакты, аллергический конъюнктивит исчезает без последствий для зрения. Отсутствие адекватного лечения или его недостаточность приводят к инфекционным осложнениям, развитию кератита и ухудшению зрительных функций. Возможно присоединение осложнений со стороны других чувствительных органов (уши, нос, легкие, кожа).
Люди с предрасположенностью обязаны регулярно посещать окулиста и аллерголога. При сезонной форме конъюнктивита необходимо ежегодно применять десенсибилизирующие средства. Лучшая профилактика аллергического конъюнктивита – исключение любых аллергенов и раздражителей из дома, а также усиление естественной защиты организма. Обязательно проводят аллергологические тесты, чтобы выявить главную опасность.
Аллергический конъюнктивит имеет разные причины и симптомы, поэтому и методы лечения назначают разные. Не рекомендуется заниматься самолечением при невыясненном характере аллергена. Если характерные симптомы повторяются ежегодно в одно время, лучше обратиться к окулисту или аллергологу. Консультация специалиста и простые тесты помогут уточнить природу аллергии и предотвратить хронизацию болезни.
[youtube.player]Читайте также:


