Сенная лихорадка на латыни
Лихорадка
- febris; pyrexia;
• сильная лихорадка - aestus febrisque;
• избавиться от лихорадки - febri liberari / carere;
• страдать от лихорадки - febri laborare / jactari / tentari;
• подхватить лихорадку - febrim nancisci / habere;
IЛихора́дка (febris, pyrexia)типовая терморегуляторная защитно-приспособительная реакция организма на воздействие пирогенных веществ, выражающаяся врем. смотреть
(febris), или горячка — ненормальное повышение температуры (перегревание, hyperthermia) тела, сопровождающая самые разнообразные страдания, особенно во. смотреть
Лихорадка (febris), или горячка — ненормальное повышение температуры (перегревание, hyperthermia) тела, сопровождающая самые разнообразные страдания, о. смотреть
– повышенная температура тела (свыше 37 °C), возникающая как защитно-приспособительная реакция при инфекционных и многих других заболеваниях либо как проявление нарушений терморегуляции при патологии нервной или эндокринной системы. Сопровождается нарушением некоторых функций организма, является дополнительной нагрузкой на системы дыхания и кровообращения. При лихорадке обычно повышен основной обмен, усиливается распад белков (в связи с чем увеличивается выделение азота с мочой), возрастает частота дыхания и сердечных сокращений; возможно помрачение сознания. Однако наблюдаемые при лихорадке нарушения функций и обмена веществ часто определяются не самой лихорадкой, а основным заболеванием. В зависимости от причины возникновения различают инфекционную и неинфекционную лихорадку. Последняя наблюдается при отравлениях различными ядами (растительными, животными, промышленными и др.), при аллергических реакциях (например, при парентеральном введении белка) и заболеваниях (бронхиальной астме), злокачественных опухолях, асептических воспалительных процессах, некрозе. Как проявление расстройств регуляции температуры тела неинфекционная лихорадка отмечается при заболеваниях головного мозга, тиреотоксикозе, дисфункции яичников. Механизм возникновения инфекционной и неинфекционной лихорадки сходен. Он состоит в раздражении нервных центров терморегуляции веществами (так называемыми пирогенами) экзогенной природы (продукты распада микробов, токсины) или образующимися в организме (иммунные комплексы, пирогены, вырабатываемые в лейкоцитах). Различают три стадии лихорадочной реакции. Первая стадия – повышение температуры – результат повышения теплопродукции при уменьшении теплоотдачи, что обусловлено рефлекторным спазмом сосудов кожи. При этом часто отмечаются бледность кожи и озноб. Затем теплоотдача начинает возрастать за счет расширения сосудов, и во второй стадии лихорадки, когда температура удерживается на повышенном уровне (разгар лихорадки), повышены как теплопродукция, так и теплоотдача. Бледность кожи сменяется гиперемией, температура кожи повышается, у больного появляется ощущение жара. Третья стадия лихорадки – снижение температуры тела – наступает вследствие дальнейшего усиления теплоотдачи, в том числе за счет обильного потоотделения и значительного расширения сосудов, что может привести к коллапсу. Такое течение нередко наблюдается при резком, так называемом критическом, снижении температуры, или кризисе. Если снижение температуры происходит постепенно на протяжении многих часов или нескольких дней (литическое снижение, или лизис), то угроза возникновения коллапса, как правило, отсутствует. При некоторых болезнях (например, малярии) лихорадка носит циклический характер: три стадии лихорадки повторяются через некоторые интервалы времени, когда температура остается нормальной. По степени повышения температуры тела различают субфебрильную (от 37 до 38 °C, умеренную (от 38 до 39 °C), высокую (от 39 до 41 °C) и чрезмерную, или гиперпиретическую, лихорадку (свыше 41 °C). В типичных случаях при острых инфекционных болезнях наиболее благоприятной формой является умеренная лихорадка с суточным колебанием температуры в пределах 1 °C. Гиперпирексия опасна глубоким нарушением жизнедеятельности, а отсутствие лихорадки свидетельствует о снижении реактивности организма. При различных болезнях лихорадочные реакции могут протекать по-разному. Это находит отражение в температурных кривых – графическом изображении колебаний температуры тела, измеряемой ежедневно утром и вечером (или в другое время суток). По видам температурных кривых выделяют следующие типы лихорадки: 1) постоянная лихорадка: температура тела обычно высокая, часто более 39 °C, держится в течение нескольких дней или недель с суточными колебаниями в пределах 1 °C; встречается при острых инфекционных болезнях (сыпном тифе, крупозной пневмонии и др.); 2) послабляющая, или ремиттирующая, лихорадка: значительные суточные колебания температуры тела – от 1 до 2 °C и более; встречается при гнойных заболеваниях; 3) перемежающаяся, или интермиттирующая, лихорадка: резкий подъем температуры тела до 39 – 40 °C и выше со спадом ее в короткий срок до нормальной или даже субнормальной и с повторением таких подъемов через 1–3 дня; характерна для малярии; 4) истощающая, или гектическая, лихорадка: значительные суточные или с интервалами в несколько часов колебания температуры тела (свыше 3 °C) с резким падением ее от высших до нормальных и субнормальных значений; наблюдается при септических состояниях; 5) возвратная лихорадка: повышение температуры тела сразу до 39 – 40 °C и выше, температура остается высокой несколько дней, затем снижается до нормальной или субнормальной, а через несколько дней лихорадка возвращается и вновь сменяется ремиссией; встречается, например, при возвратном тифе; 6) волнообразная лихорадка: постепенное изо дня в день повышение температуры тела, которая за несколько дней достигает максимума, затем в отличие от возвратной лихорадки также постепенно снижается и вновь постепенно повышается, что выглядит на температурной кривой как чередование волн с периодом в несколько дней для каждой волны; наблюдается при бруцеллезе, лимфогранулематозе и др.; 7) неправильная лихорадка: не имеет определенных закономерностей в суточных колебаниях; встречается наиболее часто (при ревматизме, пневмонии, дизентерии, гриппе и многих, в том числе онкологических, заболеваниях); 8) извращенная лихорадка: утренняя температура выше вечерней; отмечается при затяжном сепсисе, вирусных болезнях, нарушениях терморегуляции. Температурная кривая отражается в температурном листе. Характер температурной кривой может иметь важное диагностическое и прогностическое значение. Лечение направлено прежде всего на основное заболевание. При гиперпирексии и у больных с высокой температурой тела на фоне имеющихся болезней сердца, дыхательной недостаточности, истощающих заболеваний показано применение жаропонижающих средств (ацетилсалициловой кислоты, амидопирина и др.). Их не следует назначать при умеренной лихорадке, хорошо переносимой больным, так как при инфекционных заболеваниях температурные реакции носят защитно-приспособительный характер. Больные с высокой лихорадкой, особенно лица пожилого возраста и дети, требуют повышенного внимания и нуждаются в уходе. Медсестра должна следить за состоянием сознания, дыханием, частотой пульса и его ритмом, а при нарушении дыхания или сердечного ритма немедленно сообщить об этом врачу. Необходимо часто поить больного, своевременно осуществлять смену белья после обильного пота, протирать кожу последовательно влажным и сухим полотенцами. Помещение, в котором находится лихорадящий больной, должно быть хорошо проветрено и иметь постоянный приток свежего воздуха. смотреть
выработавшаяся в процессе эволюции защитно-приспособительная реакция организма высших животных и человека, выражающаяся в ненормальном повышени. смотреть
Медицинский справочник болезней
Поллиноз (сенная лихорадка). Причины, симптомы и лечение поллиноза.
Поллиноз (от англ. pollen — пыльца) — аллергическое заболевание из группы атопий, вызываемое пыльцой растений и характеризующееся острыми воспалительными изменениями в слизистых оболочках главным образом дыхательных путей и глаз. Заболевание имеет четко повторяющуюся сезонность, совпадающую с периодом цветения некоторых растений.
Этиология и патогенез.
Причиной поллиноза, как уже указывалось, является пыльца растений (некоторых деревьев, семейства злаковых, мальвовых) в период цветения:
- Пыльца ольхи, орешника, березы, платана, тополя, карагача, шелковицы, ясеня, акации, грецкого ореха, шелковицы, чинары, в незначительной степени пыльцы липы;
- Пыльца полыни, амброзии, тимофеевки, ежа, мятлика, лисохвоста, пырея, овсяницы, конопли, подсолнечника, кукурузы, лебеды, кохии, саксаула, опунции, шпината, мака, гибискуса, мальвы, хлопчатника;
- Пыльца куриного проса.
Аллергенные и антигенные свойства пыльцы связывают в основном с белками и небелковыми азотсодержащими соединениями. При попадании пыльцы на слизистую оболочку носа атопического субъекта пыльца благодаря фактору проницаемости проходит сквозь эпителий слизистой оболочки.
Пыльца имеет сложный антигенный состав. Антигены пыльцы присутствуют не только в пыльцевых зернах, но и в других частях растений — в стеблях, листьях. Поллиноз вызывает не любая пыльца, а только обладающая определенными свойствами и при определенных условиях.
Таковыми являются:
- Аллергенные свойства пыльцы;
- Принадлежность пыльцы к роду растений, широко распространенных в стране.
- Она должна обладать летучестью и продуцироваться в значительных количествах, чтобы создавать определенную, довольно высокую концентрацию в воздухе. Например, при амброзийном поллинозе вспышка заболевания отмечается при концентрации пыльцы около 25 зерен на 1 см 3 воздуха.
Имеет значение и размер зерен пыльцы. Пыльца диаметром до 25 мкм проникает глубоко в дыхательные пути и вызывает их сенсибилизацию. Пыльца, диаметр которой более 30 мкм, задерживается в верхних дыхательных путях. - Развитию поллиноза способствует наследственная предрасположенность.. Установлено, что в качестве доминантного признака наследуется способность к повышенному образованию IgE.
Заболевание поллинозом у городского населения намного выше, чем у сельского, хотя концентрация пыльцы и городском воздухе значительно меньше, чем в сельском. Объясняют это тем, что городское население дышит воздухом, загрязненным выхлопными газами машин, продуктами выброса в атмосферу химических предприятий, вследствие чего слизистые оболочки горожан находятся в состоянии неспецифического хронического воспалительного или дистрофического процесса. Кроме того, урбанизация населения способствует развитию неврозов и вегетативных дисфункций, что является благоприятной почвой для изменения реактивности организма. Установлено, что работники умственного труда составили 58% всего контингента больных, в то время как сельскохозяйственные рабочие — только 2%.
Наибольшее количество пыльцы выбрасывается растением в утренние и дневные часы, в сухой солнечный день. При дожде пыльца почти полностью исчезает из воздуха. Больные поллинозом чутко реагируют на содержание пыльцы и отмечают значительное облегчение состояния при дождливой погоде.
Редко наблюдались случаи острой крапивницы у больных с риноконъюнктивальной формой поллиноза во время дождя. По-видимому, пыльца, растворенная в дождевой влаге, вызвала местные кожные реакции по типу кожных аллергических аппликационных проб.
Клиническая картина.
Морфологическим выражением острого пыльцевого аллергического ринита является отек и эозинофильная инфильтрация слизистой оболочки носа. Риноскопическая картина: слизистая оболочка бледно-серого цвета, отекшая, иногда видны пятна Воячека (участки ишемии). Серозно-слизистое отделяемое содержит большое количество эозинофилов.
Выделяют три формы аллергического ринита: гиперсекреторную, вазодилататорную, комбинированную. Чаще всего встречается последняя.
Острый аллергический пыльцевой ринит может сопровождаться острым синуситом. Такое сочетание отмечается у 65,4% больных. Как правило, в таких случаях в процесс вовлекается слизистая оболочка гайморовых пазух. Рентгенографическая картина варьирует от легкой завуалированности и отечно-пристеночного набухания слизистых оболочек до интенсивного гомогенного затемнения. Динамика процесса обычно благоприятна, за исключением случаев, когда к тяжелой форме аллергического гайморита присоединяется банальная инфекция.
При тяжелом прогрессирующем течении поллиноза, спустя 2—4 года от начала заболевания, может возникнуть пыльцевая бронхиальная астма, которая, по данным разных авторов, развивается в 13—50% случаев. Как правило, она протекает в сочетании с аллергическим сезонным ринитом и конъюнктивитом. Обычно же пыльцевая бронхиальная астма протекает сезонно, и при элиминации аллергена приступы удушья быстро прекращаются (например, уже в самолете или спустя 24—48 ч после перемены климата).
Одно из редких проявлений поллиноза — Эозинофильный легочный инфильтрат. Обычно диагноз ставят после неэффективности антибактериальной терапии и спонтанного купирования заболевания одновременно с исчезновением пыльцы из воздуха или при применении специфической терапии.
Из Поливисцеральных проявлений поллиноза отмечают кожные поражения типа крапивницы, отеков Квинке, контактных дерматитов на открытых участках кожи.
Также иногда встречается вульвиты у девочек и циститы в сочетании с другими симптомами поллиноза.
Не остается интактной и нервная система с самой разнообразной локализацией патологического процесса. При поллинозе описаны диффузное поражение сосудов головного мозга с клиническими проявлениями в виде аллергического арахноэнцефалита, поражения слухового нерва и органа равновесия с развитием синдрома Меньера, а также поражения зрительного нерва. Наблюдались случаи и пыльцевой эпилепсии (Адо А. Д. и др., 1973).
При попадании аллергена с пищей к процессу присоединяются симптомы поражения желудочно-кишечного тракта: тошнота, рвота, диарея, резкие боли в животе в сочетании с крапивницей и отеком Квинке.
В связи с этим больным поллинозом предлагают исключить из рациона питания ряд продуктов:
- Яблоки, орехи, коньяк, вишню, черешню, абрикосы;
- Больным с аллергией к злаковым травам — пшеничный и ржаной хлеб, пшеничную водку;
- Больным с аллергией к группе сорняков — халву, подсолнечное масло, семечки, дыни, арбузы.
- Всем больным поллинозом запрещается мед, так как он содержит до 10% пыльцы.
- Больным с аллергией к пыльце растений нужно очень осторожно назначать лекарства из лечебных трав. Например, больные с аллергией к полыни могут бурно прореагировать на календулу, ромашку, мать-и-мачеху; больные с аллергией к пыльце деревьев — на березовые почки или ольховые шишки и т. д.
Диагноз.
Он основан на стереотипности симптомов, повторяющихся в определенный сезон (совпадение вплоть до дней), синдроме климатической элиминации.
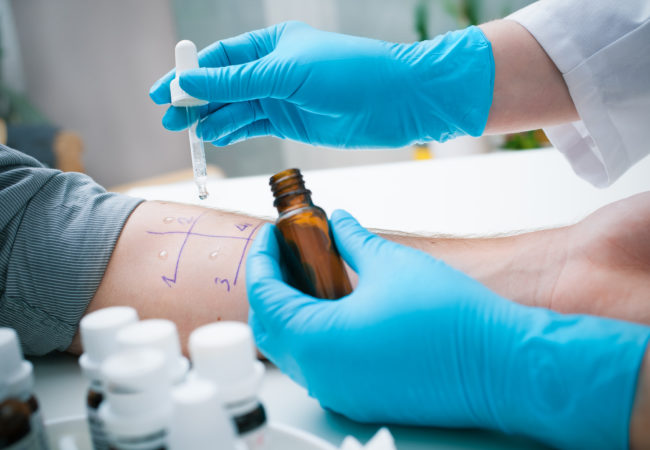
Специфическое аллергологическое обследование включает целенаправленный сбор аллергологического анамнеза, постановку кожных проб и подтверждение их (в сомнительных случаях) провокационными пробами — назальными, конъюнктивальными, ингаляционными.
При отрицательных кожных и провокационных пробах диагноз поллиноза становится сомнительным, если даже в анамнезе четко выявляется сезонность заболевания. В этом случае этиологическим фактором может быть не пыльца растений, а грибы, вегетация которых также подвержена сезонности.
Определенные трудности представляет диагностика поллиноза с поливисцеральным синдромом. Однако она облегчается сочетанием с другими классическими симптомами поллиноза, четкой сезонностью, синдромом климатической элиминации. Окончательное подтверждение диагноза поллиноза в этих случаях остается за врачом-аллергологом после применения методов специфического обследования.В период обострения заболевания с успехом применяют антигистаминные препараты в виде инъекций, капель, мазей, электрофореза или принимают их внутрь.
Антигистаминные препараты.
Они являются производными различных групп химических веществ и блокируют эффекты гистамина. В каждом случае следует подбирать оптимально действующий препарат. Известны случаи, когда длительный прием одного препарата приводил к тому, что он сам становился аллергеном и вызывал лекарственную аллергию. Эти препараты не оказывают терапевтического действия при II, III и IV типах аллергических реакций, однако их применение в комплексной терапии с соответствующими препаратами целесообразно, так как они могут блокировать действие гистамина, образовавшегося при включении вторичных, неосновных путей его освобождения, например из тучных клеток, продуктами активации комплемента.
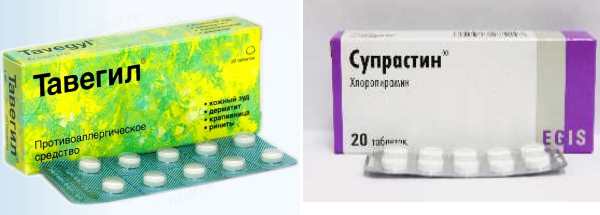
Существует несколько поколений антигистаминных препаратов. В препаратах новых поколений меньше побочных эффектов, не вызывают привыкания, имеют длительнее действие.- Антигистаминные препараты I поколения (седативные).
Димедрол (дифенгидрамин), Хлоропирамин (супрастин), Клемастин (тавегил), Перитол, Прометазин (пипольфен), Фенкарол, Диазолин. - Антигистаминные препараты II поколения (неседативные).
Диметенден (фенистил), Терфенадин, Астемизол, Акривастин, Лоратадин (кларитин), Азеластин (аллергодил) и др. - Антигистаминные препараты III поколения (метаболиты).
Третье поколение — являются активными метаболитами препаратов второго поколения:
Цетиризин (зиртек), Левоцетиризин, Дезлоратадин, Сехифенадин, Фексофенадин, Хифенадин.
При пыльцевой астме антигистаминные препараты неэффективны. В случае неэффективности антигистаминных препаратов назначают Глюкокортикоидные гормоны:- Глазные капли— 1% раствор гидрокортизона;
- Интраназальные и интратрахеальные ингаляции бекотида (дозы устанавливался индивидуально),
- Внутрь—триамцинолон, полькортолон, преднизолон и др. по схеме в зависимости от тяжести состояния больного.
- Эффективно применение кромолин-натрия (интала) при лечении пыльцевой бронхиальной астмы. Препарат безопасен, не дает осложнений, эффективен. Назначают ог 3 до 6 ингаляций в сутки; 4% раствор кромолин-натрия может быть применен и при сезонном рините.
ПРОФИЛАКТИКА ПОЛЛИНОЗА.Специфическая Гипосенсибилизация.
Существует несколько методов ее проведения.По данным разных авторов, отличные и хорошие результаты специфического лечения поллиноза получены у 60—84% больных (по некоторым данным, даже у большего процента больных). В случаях невозможности проведения специфической гипосенсибилизации рекомендуется временный выезд или вообще переезд в другую климато-географическую зону, где данные растения отсутствуют либо их намного меньше.
- К методам неспецифического лечения относится применение гистаглобина, который назначают обычно за 2 нед до сезона цветения. Препарат вводят подкожно в дозе 1—2 мл 2 раза в неделю, всего 8— 11 инъекций. Дозу и количество инъекций устанавлиют индивидуально. Препарат эффективен при лечении аллергических заболеваний, в частности поллиноза, не вызывает осложнений и может быть применен вне аллергологического кабинета.
- Хороший результат наблюдали при предсезонном (за 1-2 нед до цветения) применении курса инъекций гамма-глобулина. Препарат вводили внутримышечно в миг 1,5 мл 2 раза в неделю, всего 5 инъекций.
Прогноз заболеваний в основном благоприятный при раннем и адекватном применении профилактической специфической гипосенсибилизирующей терапии.
Поллинозы (сезонный аллергический риноконъюнктивит) — представляют собой группу заболеваний представленных аллергическими реакциями, возникающими вследствие высокой концентрации пыльцы растений в окружающем воздухе.
Аллергические реакции на пыльцу могут наблюдаться с конца весны и до начала осени – время цветения различных растений.
В МКБ-10 сенная лихорадка внесена в раздел J30.1 – аллергический ринит, вызванный пыльцой растений.
Причины возникновения и провоцирующие факторы
В роли этиологического фактора, вызывающего аллергическую реакцию выступает пыльца цветущих растений – это могут быть как цветы, так и травы, кустарники и деревья.
Главная причина развития – повышенная чувствительность (сенсибилизация) организма к раздражающему агенту.
Патогенез поллиноза основывается на повторном контакте сенсибилизированного организма с аллергеном.
При первичном контакте вырабатываются аллергенспецифические Ig E-антитела, которые связываются с рецепторами базофилов и тучных клеток, а уже при повторном внедрении аллергена в организм происходит их связывание с фиксированными на клетках антителами и запуск аллергической реакции.
![]()
Немаловажную роль отводят и провоцирующим факторам, которые сами по себе не вызывают заболевания, но при наличии причины увеличивают риск его появления и скорость развития ответной реакции.
К таковым следует отнести:
- сухую ветреную погоду – отмечается значительное увеличение пыльцы в воздухе;
- женский пол;
- городское место жительства;
- отягощённый наследственный анамнез: если хотя бы один из родителей имеет склонность к аллергии, то риск развития аллергического заболевания у ребёнка возрастает на 25%, если же оба родителя аллергики – соответственно на 50%;
- вредные привычки;
- частые инфекционные заболевания (преимущественно вирусного генеза) у маленьких детей, в особенности те, которые поражают слизистую оболочку респираторных путей;
- родовая травма;
- профессиональные вредности;
- проживание в определённой географической полосе.
Клиническая картина заболевания
![]()
Поллиноз у детей – довольно частое явление, ведь впервые данная аллергическая реакция проявляется у детей и лиц молодого возраста. Ввиду лабильности нервной системы у детей, помимо основной симптоматики на первый план могут выходить такие проявления заболевания, как:
- повышенная раздражительность и капризность;
- нарушение режима сна и бодрствования.
А вот поллиноз у беременных женщин может возникнуть впервые во время вынашивание малыша. Это связано с гормональной перестройкой организма.
Наиболее подвержены развитию данного заболевания женщины, первый триместр беременности которых приходится на летний период, когда цветение растений в разгаре. После родов данный тип аллергической реакции может исчезнуть насовсем.
Ввиду того, что мелкая, порой невидимая глазу растительная пыльца оседает на кожных покровах и слизистых оболочках носа, симптомы можно условно разделить на 2 большие группы:
I.Респираторные и глазные проявления:
- ринит, для которого характерен сильный отёк слизистой оболочки носовой полости и, как следствие, сильный насморк в сочетании с заложенностью носа;
- анафилактический шок;
- нарушение обоняния;
- кашель;
- приступы удушья;
- чихание;
- конъюнктивит, сопровождающийся зудом век, слезотечением, дискомфортом глаз (ощущение песка в глазах), покраснением конъюнктивы и век. Поражение глаз всегда двустороннее;
- светобоязнь.
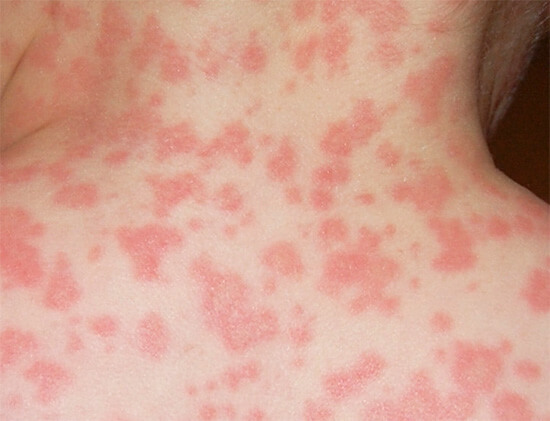
- зуд кожных покровов;
- высыпания по типу крапивницы (см. фото выше);
- экзема (мокнущий лишай);
- отёчность мягких тканей и подкожной жировой клетчатки (отёк Квинке).
Тяжёлое течение заболевания может провоцировать появление и обострение бронхиальной астмы с аллергическим компонентом.
В этом случае пациенты отмечают не только учащённые приступы удушья и надрывный кашель, а появление одышки не только при физической активности, но и в покое, а также тахикардию, приносящую значительный дискомфорт.
![]()
Клиническую картину развития такого явления, как сенная лихорадка можно условно разделить на 2 стадии:
- I стадия – симптомы этой стадии нетяжёлые и, как правило, проходящие. Для неё характерно: зуд в носоглотке, першение в горле, зудящие ощущения в проекции трахеи, конъюнктивит со светобоязнью, ринит с обильным слизистым выделяемым, заложенность ушей.
- II стадия – начинается спустя 8 часов после первой и связана с прогрессированием воспалительного процесса, а также ответной иммунной реакцией. Выделяемое из носа и глаз приобретает гнойный характер, характерны приступы удушья, нередко развивается отёк Квинке, сыпь на теле становится обильной, нередко носит сливной характер. Может появиться контактный или атопический дерматит. Возможно повышение температуры тела. Поллиноз у взрослых и детей в этой стадии может провоцировать развитие осложнений со стороны других органов и систем. Так, нередки случаи осложнений со стороны:
- нервной системы – мигрень, раздражительность и нервозность, бессонница, повышенная утомляемость, плаксивость, потливость;
- пищеварительной системы – диспепсия, боли в животе, тошнота и рвота, снижение аппетита;
- мочевыделительной системы – цистит, нефрит, воспаление и появление отёчности наружных половых органов.
Диагностический поиск пыльцевой аллергии
![]()
Поллиноз у детей и взрослых диагностируется на основании не только собранного анамнеза и клинической картины заболевания.
Он должен быть подтверждён рядом специальных методов обследования, проведением аллергопроб и, конечно, консультацией узких специалистов.
При сборе анамнеза особое внимание уделяется таким факторам, как: сезонность (когда заболевание дебютировало и, в какое время года наблюдаются обострения), генетическую предрасположенность, наличие контактного или любого другого типа аллергии ранее.
Среди базисных методов диагностики аллергии на пыльцу растений можно выделить:
- риноскопию – этот метод позволяет оценить состояние слизистой оболочки носовых ходов, передних отделов дна носа, нижней и средней раковины (передний конец), носовой перегородки. Это всё можно осмотреть при передней риноскопии. При аллергическом рините отмечается сильная отёчность слизистой, а также значительное сужение носовых ходов.
Для поллинозов характерным симптомом при риноскопии является отсутствие ответной реакции на орошение слизистой оболочки сосудосуживающими препаратами;
- провокационные тесты – проводятся под тщательным контролем медиков в условиях стационара. Крайне редко применимы по отношению к маленьким детям;
- кожные аллергопробы – их не проводят детям младше 3 лет, а также непосредственно во время обострения заболевания;
- определение в сыворотке крови Ig E (иммуноглобулина, являющегося индикатором аллергии);
- иммуноблотинг – такое исследование позволяет обнаружить наличие антител к аллергену;
- анализ мокроты, отделяемого из носа, конъюнктивы – позволяет обнаружить большое количество эозинофилов.
Немаловажной станет консультация узких специалистов: оториноларинголога, пульмонолога, дерматолога, офтальмолога, иммунолога.
Лечение поллиноза
Лечение поллиноза должно быть комплексным и включать в себя не только медикаментозное воздействие. В первую очередь необходимо ограничить контакт с аллергеном и после этого прибегать к помощи медикаментозных методов.
![]()
В основе фармацевтического воздействия на заболевания лежит применение таких групп лекарственных средств, как:
- антигистаминные препараты:
- системного действия – Фенкарол, Тавегил, Супрастин, Фексофенадин, Астемизол, Лоратадин;
- местного действия при кожных высыпаниях – Ц-дерм, Гиоксизон, Фенистил – мази, Азеластин, Левокабастин – спреи, Аллергодил, Виброцил – капли;
- глюкокортикостероиды:
- ингаляционные (при осложнённых формах и сочетании аллергии с бронхиальной астмой) – Беклометазон, Мометазон, Циклесонид, Будесонид – в виде ингаляций;
- местные – Мометазон, Флутиказон, Беклометазон – в виде назальных спреев;
- местные адреномиметики и другие сосудосуживающие препараты – показаны при выраженной отёчности носа:
- Ксилометазолин;
- Нафазолин.
Местное лечение применимо только при лёгкой степени заболевания. При средней и тяжёлой степенях течения показано комбинирование фармацевтических средств местно и системного назначения.
Поллиноз у беременных должен лечиться под тщательным наблюдением не только врача аллерголога и терапевта, но и гинеколога.
В том случае, если поллиноз протекает крайне тяжело, не поддаётся консервативной терапии на протяжении длительного времени и сочетается со значительным сужением носовых ходов, то врачи могут поставить вопрос о целесообразности проведения операции по частичному удалению носовых раковин.
![]()
К одному из альтернативных, но весьма действенных методов лечения поллинозов и предотвращения частых рецидивов является аллергенспецифическая иммунотерапия.
Он относится к патогенетическим методам лечения, то есть не просто устраняет симптомы болезни, а действует непосредственно на причину и механизм развития. Это такая методика, согласно которой организм должен получать аллергены в постепенно растущей дозировке.
Суть метода заключается в том, что организм больного человека постепенно привыкает к аллергену, и его чувствительность в значительной мере снижается.
Провоцирующий агент вводится подкожно или внутрикожно, гораздо реже – внутримышечно или интраназально. Курс лечения составляет порядка 5 месяцев.
Диетическое питание при поллинозах основано на исключение из рациона тех продуктов питания, которые чаще всего могут провоцировать развитие перекрёстной аллергии. К таковым относятся: продукты пчеловодства, орехи, куриные яйца, некоторые крупы (манная, овсяная, пшеничная, перловая).
Рекомендуется полностью исключить продукты, содержащие красители. Несмотря на полезные свойства ягод и фруктов, от некоторых из них стоит отказаться: груши, яблоки, черешня, вишня, слива, айва, персики и абрикосы, малина, клубника, цитрусовые.
Профилактические мероприятия
Люди, страдающие аллергией на пыльцу растений, должны придерживаться всех правил, позволяющих свести к минимуму риск развития обострения.
Первой мерой профилактики является ограничение пребывание на улице в сухую ветреную погоду в период цветения аллергического провокатора. Дома лучше не открывать надолго окна и пользоваться специальными очистителями воздуха и функцией ионизации.
Активно проветривать жилое помещение лучше всего в дождливую погоду, не сопровождающуюся сильным ветром.
Регулярная влажная уборка и отсутствие в доме полевых и садовых цветов также значительно снижает риск появления аллергической реакции.
Так как полностью ограничить контакт с улицей невозможно, людям, страдающим аллергией на пыльцу, рекомендуется после прихода с улицы принимать душ и регулярно в течение дня полоскать горло, а также промывать нос и глаза с целью удаления даже минимального скопления аллергена.
Прогноз
Поллиноз относится к заболеваниям, которые можно контролировать. И хотя избавиться от него окончательно весьма проблематично, можно свести к минимуму его рецидивирование. Для этого достаточно соблюдать банальные меры профилактики, а в случае появления симптомов необходимо как можно раньше начать лечение.
Если не воздействовать на заболевание, оно может приобрести хроническую форму или трансформироваться в более сложную нозологическую единицу. Зачастую банальные поллинозы, которые остались без терапевтического вмешательства, перерастали в бронхиальную астму.
Так, поллиноз у ребёнка, на который можно воздействовать на ранних этапах развития, без должного лечения в дальнейшем причиняет немало хлопот и приводит к развитию более серьёзных заболеваний респираторного тракта.
Видеозаписи по теме
- Антигистаминные препараты I поколения (седативные).
Читайте также: