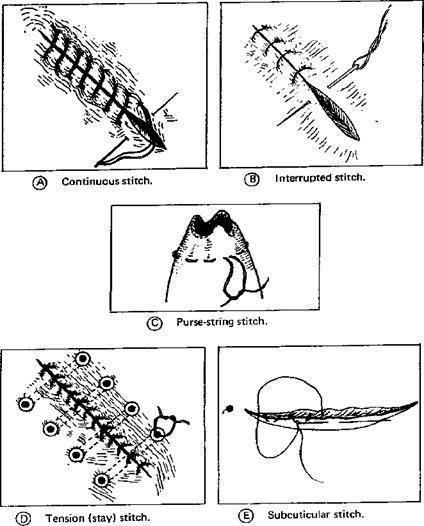
Серозно мышечный кишечный шов
Понятие "кишечный шов" является собирательным и подразумевает устранение ранений и дефектов пищевода, желудка и кишечника. Еще во время Крымской войны Пирогов Николай Иванович использовал за ушивания полых органов специальные швы. Они помогали сохранить пострадавшему орган. На протяжении многих лет предлагались всё новые модификации кишечного шва, обсуждались преимущества и недостатки различных его вариаций, что указывает на важность и неоднозначность данной проблемы. Эта область открыта для исследований и экспериментов. Возможно, в недалеком будущем найдется человек, который предложит уникальную методику соединения тканей. И это станет прорывом в технике накладывания швов.
Основные требования к кишечному шву
В хирургии существует ряд условий, которым должен соответствовать кишечный шов для того, чтобы его можно было применять в абдоминальных операциях:
- В первую очередь, герметичность. Это достигается путем точного сопоставления серозных поверхностей. Они прилипают друг другу и плотно спаиваются, формируя рубец. Негативным проявлением данного свойства являются спайки, которые могут затруднить прохождение содержимого кишечной трубки.
- Способность останавливать кровотечение, при этом сохраняя достаточно сосудов для кровоснабжения шва и его скорейшего заживления.
- Шов должен учитывать строение стенок пищеварительного тракта.
- Значительная прочность на всем протяжении раны.
- Заживление краев первичным натяжением.
- Минимальная травматизация органов ЖКТ (желудочно-кишечного тракта). Это подразумевает отказ от обвивных швов, использование атравматичных игл, а также ограниченное использование хирургических пинцетов и зажимов, которые могут повредить стенку полого органа.
- Предупреждение некроза оболочек.
- Четкое сопоставление слоев кишечной трубки.
- Использование рассасывающего материала.
Строение стенки кишечника
Как правило, стенка кишечной трубки имеет одинаковое строение на всем протяжении с незначительными вариациями. Внутренний слой - слизистая ткань, которая состоит из однослойного кубического эпителия, на котором в определенных участках имеются ворсинки для лучшего всасывания. За слизистой находится рыхлый подслизистый слой. Затем идет плотный мышечный слой. Толщина и расположение волокон зависит от отдела кишечной трубки. В пищеводе мышцы идут циркулярно, в тонком кишечнике – продольно, а в толстом мышечные волокна расположены в виде широких лент. За мышечным слоем идет серозная оболочка. Это тонкая пленка, которая покрывает полые органы и обеспечивает их подвижность друг относительно друга. Наличие этого слоя обязательно учитывается, когда накладывается кишечный шов.
Свойства серозной оболочки
Полезным для хирургии свойством серозной (т. е. наружной) оболочки пищеварительной трубки является то, что после сопоставления краев раны она прочно склеивается в течение двенадцати часов, а через двое суток слои уже достаточно плотно срастаются. Это обеспечивает герметичность шва. Чтобы получить такой эффект, необходимо накладывать стежки достаточно часто, не менее четырех на одном сантиметре.
Для уменьшения травматизации ткани в процессе сшивания раны используют тонкие синтетические нити. Как правило, к серозной оболочке подшивают мышечные волокна, придающие шву большую эластичность, а значит, способность растягиваться при прохождении пищевого комка. Захват подслизистого и слизистого слоя обеспечивают хороший гемостаз и дополнительную прочность. Но важно помнить, что инфекция с внутренней поверхности кишечной трубки по шовному материалу может распространиться по всей брюшной полости.
Наружный и внутренний футляр пищеварительного канала
Когда хирург зашивает стенку пищевода, то вкалывает иглу в косо-латеральном направлении (в бок). А прободение стенки желудка будет ушиваться уже в обратном, косо-медиальном, направлении. Тонкий и толстый кишечник прошивают строго перпендикулярно. Расстояние между стежками должно быть не меньше четырех миллиметров. Уменьшение шага приведет к ишемии и некрозу краев раны, а увеличение – к несостоятельности и кровотечению.
Краевые швы и прикраевые швы
Кишечный шов может быть механический и ручной. Последние, в свою очередь, делятся на краевые, прикраевые и комбинированные. Первые проходят через края раны, вторые отступают от ее края не сантиметр, а комбинированные сочетают в себе два предыдущих способа.
Краевые швы бывают однофутлярными и двухфутлярными. Это зависит от того, сколько оболочек соединяется одномоментно. Шов по Биру с узлами по наружной стенке и шов Матешука (с узлами вовнутрь) относятся к одномоментным, так как захватывают только серозную и мышечную оболочку. А трехслойный кишечный шов Пирогова, которым прошивают не только наружный футляр, но и подслизистый слой, и сквозной шов Жели являются двухфутлярными.
В свою очередь, сквозные соединения могут быть выполнены как в виде узлового, так и в виде непрерывного шва. Этот последний имеет несколько вариаций:
- обвивной;
- матрацный;
- шов Ревердена;
- шов Шмидена.
Прикраевые тоже имеют свою классификацию. Так, выделяют шов Ламбера, который представляет собой двустежковый узловой шов. Его накладывают на наружный (серозно-мышечный) футляр. Еще существует непрерывный объемный, кисетный, полукисетный, П-образный и Z-образный.
Комбинированные швы
- Шов Черни представляет собой соединение краевого и прикраевого серозно-мышечного шва.
- Шов Кирпатовского – это комбинация краевого подслизистого шва и серозно-мышечного.
- Шов Альберта включает в себя еще два специфических шва: Ламбера и Жели.
- Шов Тупе начинается как краевой сквозной шов, узлы которого завязываются в просвет органа. Затем сверху накладывается шов Ламбера.
Классификация по количеству рядов
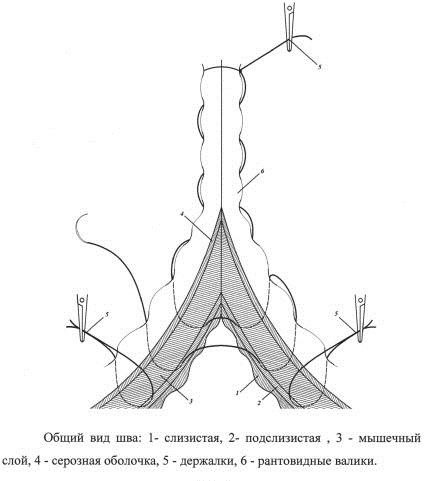
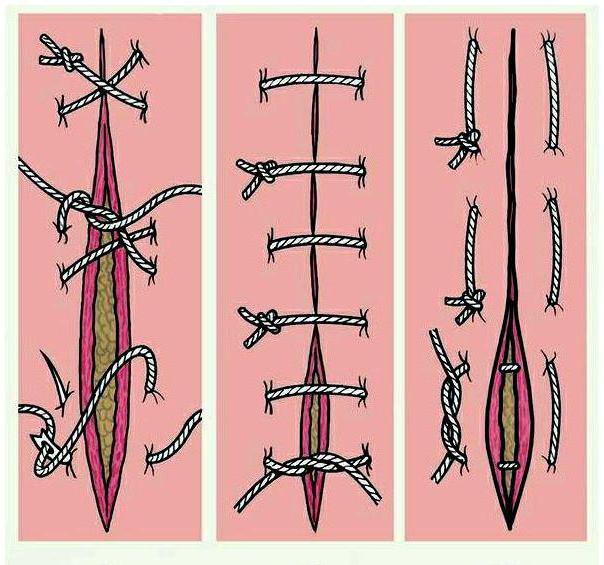
Существует также разделение швов не только по авторам, но и по количеству рядов, накладываемых один над другим. Кишечная стенка имеет определенный запас прочности, поэтому и механизм ушивания ран был разработан таким образом, чтобы не допускать прорезывания тканей.
Однорядные швы накладываются сложно, для этого необходима специфическая прецизионная хирургическая техника, умение работать с операционным микроскопом и тонкие атравматичные иглы. Такое оборудование есть не во всякой операционной, и не каждый хирург может справиться с ним. Наиболее часто используются двухрядные швы. Они хорошо фиксируют края раны и являются золотым стандартом в полостной хирургии.
Многорядные хирургические швы используются крайне редко. В основном из-за того что стенка органа кишечной трубки тонкая и нежная, и большое количество нитей будет прорезывать ее. Как правило, наложением многорядных швов заканчиваются операции на толстом кишечнике, например аппендэктомия. Хирург накладывает сначала лигатуру на основание червеобразного отростка. Это первый, внутренний шов. Затем идет кисетный шов через серозную и мышечную оболочку. Он затягивается и закрывается сверху Z-образным, фиксирующим культю кишки и обеспечивающим гемостаз.
Сравнение кишечных швов
Для того чтобы знать, в какой ситуации целесообразно применять тот или иной шов, необходимо знать их сильные и слабые стороны. Рассмотрим их подробнее.
1. Серо-серозный шов Ламбера при всей своей легкости и универсальности имеет ряд недостатков. А именно: не обеспечивает необходимый гемостаз; достаточно непрочный; не сопоставляет слизистые и подслизистые оболочки. Поэтому использовать его необходимо, комбинируя с другими швами.
2. Краевые одно- и двухрядные швы достаточно прочны, обеспечивают полное сопоставление всех слоев тканей, создают оптимальные условия для заживления тканей, при этом не сужая просвет органа, а также исключают появление широкого рубца. Но имеют они и недостатки. Шов проницаем для внутренней микрофлоры кишки. Гигроскопичность приводит к инфицированию тканей около него.
3. Серозно-мышечно-подслизистые швы обладают значительной механической прочностью, отвечают принципам футлярности строения стенки кишки, обеспечивают полный гемостаз и предотвращают сужение просвета полого органа. Именно такой шов предложил в свое время Пирогов Николай Иванович. Но в его вариации он был однорядным. Данная модификация имеет и отрицательные качества:
- ригидная линия соединения тканей;
- увеличение размеров рубца за счет отека и воспаления.
4. Комбинированные швы надежны, просты в исполнении, гемостатичны, герметичны и прочны. Но даже у такого, казалось бы, идеального шва, есть свои недостатки:
- воспаление по линии соединения тканей;
- медленное заживление;
- формирование некроза;
- высокая вероятность спаек;
- инфицирование нитей при прохождении через слизистую.
5. Трехрядные швы применяются в основном при ушивании дефектов толстого кишечника. Они прочные, обеспечивают хорошую адаптацию краев раны. Это позволяет снизить риск воспаления и некроза. Из недостатков этого метода можно назвать:
- инфицирование нитей за счет прошивания двух футляров одновременно;
- замедление регенерации тканей в месте раны;
- высокую вероятность появления спаек и, как следствие, непроходимости;
- ишемию тканей в месте наложения шва.
Можно сказать, что каждая техника ушивания ран полых органов имеет свои преимущества и недостатки. Хирургу необходимо ориентироваться на конечный результат своей работы - чего именно он хочет добиться этой операцией. Конечно, положительный эффект должен всегда превалировать над отрицательным, но последний полностью нивелировать не удастся.
Прорезывание швов
Условно все швы можно разделить на три группы: те, которые прорезываются практически всегда, прорезываются редко и практически не прорезываются. В первую группу попадает шов Шмидена и шов Альберта. Они проходят через слизистую, которая легко травмируется. Ко второй группе принадлежат швы, располагаемые около просвета органа. Это шов Матешука и шов Бира. К третьей группе относятся швы, которые не соприкасаются с просветом кишки. Например, Ламбера.
Полностью исключить возможность прорезывания шва невозможно, даже если он накладывается только на серозную оболочку. При равных условиях непрерывный шов прорежется с большей вероятностью, чем узловой. Эта вероятность увеличится, если нить проходит близко к просвету органа.
Различают механическое прорезывание нити, отторжение шва вместе с некротическими массами и прорезывание в результате местной реакции поврежденных тканей.
Современные рассасывающиеся материалы
На сегодняшний день самый удобный материал, которым можно выполнить кишечный шов, – это рассасывающиеся синтетические нити. Они позволяют соединить края раны на достаточно длительное время и не оставлять в организме пациента инородных материалов. Особое внимание уделяют механизму удаления нитей из организма. Натуральные волокна подвергаются воздействию тканевых ферментов, а синтетические нити расщепляются путем гидролиза. Так как гидролиз меньше разрушает ткани организма, то предпочтительнее использовать искусственные материалы.
Кроме того, использование синтетических материалов дает возможность получить прочный внутренний шов. Они не прорезывают ткань, следовательно, все неприятности, которые это может за собой повлечь, тоже исключаются. Еще одно положительное качество искусственных материалов в том, что они не впитывают воду. Это значит, что шов не будет деформироваться и кишечная флора, которая может инфицировать рану, также не попадет из просвета органа на его наружную поверхность.
Выбирая шов и материал, которым будет ушиваться рана, хирург должен ориентироваться на соблюдение биологических законов, обеспечивающих срастание тканей. Стремление унифицировать процесс, уменьшить количество рядов или применить неапробированные нити не должно быть целью. В первую очередь важна безопасность пациента, его удобство, уменьшение времени послеоперационного восстановления и болевые ощущения.
По отношению к просвету кишки швы делят на непроникающие и проникающие.
Непроникающими асептическими швами называются такие швы, при которых нить не проникает в просвет кишки. В зависимости от захвата в шов элементов стенки различают: а) серозные швы — захватывается только серозная оболочка (висцеральная брюшина); б) серозно-мышечные швы — захватывается серозная и мышечная оболочки (наружный футляр); в) серозно-мышечно-подслизистые швы — прошивают три наружные оболочки и не прошивают слизистую оболочку.
Проникающими (инфицированными) швами называют такие швы, при которых нить проходит через слизистую оболочку и находится в просвете кишки.
Различают следующие проникающие швы: а) сквозной — шов, при котором нить проходит через все слои стенки кишки; б) мышечно-подслизисто-слизистый; в) подслизисто-слизистый; г) шов слизистой оболочки.
По методике наложения различают такие швы: отдельные узловые; П-образные; непрерывные (накладывают одной длинной нитью); непрерывно-узловые (накладывают двумя концами одной длинной нити, которую после каждого стежка завязывают в узел).
По сопоставлению тканей после затягивания шва различают: краевые швы (в шов проходит край Разреза стенки кишки); вворачивающие швы, обеспечивающие соприкосновение сшиваемых участков серозными оболочками: выворачивающие швы, обеспечивающие соприкосновение сшиваемых участков слизистыми оболочками; комбинированные вворачивающе-выворачивающиеся швы.
По количеству рядов различают: однорядные, двухрядные и трехрядные швы.
По материалу нитей различают: кетгутовые, шелковые, капроновые, лавсановые и другие швы.
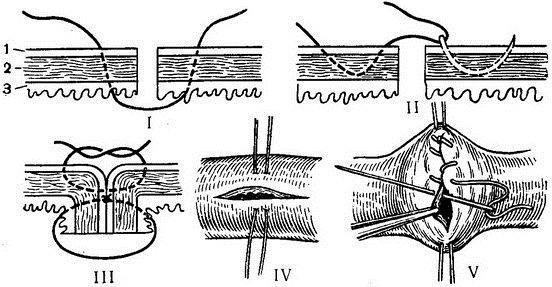
Непроникающие швы. Шов Ламбера — отдельный узловой серозно-мышечный шов. Накладывают круглой и тонкой (кишечной) иглой. В качестве шовного материала используют нерассасывающиеся нити (шелк, капрон, лавсан) № 2—4.
Иглу вкалывают и выкалывают на серозной поверхности с каждой стороны раны. В шов захватывают серозную и мышечную оболочки. Расстояние между местами вкалывания и выкалывания иглы не должно превышать 0.5 см. Однако при соединении тканей различной толщины глубина захвата более толстой стенки должна быть большей, чем тонкой. Это может возникнуть при соединении стенки желудка и тонкой кишки, в частности, в том случае, когда стенка желудка гипертрофирована.
После прошивания обеих стенок нить завязывают таким образом, чтобы произошло плотное соприкосновение серозных оболочек, причем узел должен располагаться на менее подвижном краю раны или стенке органа.
Вследствие недостаточной прочности серозной и мышечной оболочек при чрезмерном затягивании узла нить может прорезать ткань. Необходимо помнить, что серозно-мышечные швы Ламбера обеспечивают в основном не механическую прочность, а герметизацию линии шва.
Шов Пирогова — отдельный краевой серозно-мышечно-подслизистый шов. Иглу вкалывают со стороны серозной оболочки и выкалывают на поверхности разреза стенки кишки между подслизистым слоем и слизистой оболочкой. Затем иглу вкалывают между слизистой оболочкой и подслизистым слоем другого края раны и выкалывают на серозной поверхности оболочки. При этом в шов захватывают серозную и мышечную оболочки, а также иодслизистый слой, который обладает наибольшей механической прочностью.
При завязывании узла однородные ткани соприкасаются.
Шов Пирогова — Матешука — отдельный краевой серозно-мышечно-подслизистый внутриузловой шов. Отличается от шва Баришевского-Матешука тем, что в стежок незахватывается слизистая оболочка. Нить проводят со стороны просвета через подслизистый слой, мышечную и серозную оболочки с одной стороны и через серозно-мышечную оболочку и подслизистый слой с другой стороны. Узлы завязывают со стороны просвета.
Шов Мышкина — Долгушина — отличается от шва Пирогова — Матешука тем, что при его наложении нить проводят через мышечную оболочку, подслизистый слой без захвата серозной оболочки. Узел также завязывают со стороны просвета кишки.
Шов Момбурга — представляет собой комбинацию швов Ламбера и Пирогова.
Иглу вкапывают и выкалывают со стороны серозной оболочки, отступив на 1,5 см от края раны, при этом в шов захватывают серозную, мышечную оболочки и подслизистый слой. Затем на расстоянии 0,5 см от края раны иглу вкалывают со стороны серозной оболочки, выкалывают ее со стороны раны между подслизистым слоем и серозной оболочкой. На другом краю раны иглу вкалывают со стороны раны между слизистой оболочкой и подслизистым слоем, выкалывают ее на серозной поверхности кишки, после чего вновь вкалывают и выкалывают со стороны серозной оболочки, проводя иглу несколько глубже мышечной оболочки.
После завязывания узла происходит сопоставление краев раны, а также широкое соприкосновение их серозными оболочками.
Кишечный шов — метод восстановления повреждений кишечной стенки, а также соединения различных отделов желудочно-кишечного тракта после резекции кишечника или с целью наложения обходных соустий (гастро-, энтеро-, эзофагоеюно-, холецистоэнтеро-, энтероэнтеро-, илеотрансверзо- и колоколоанастомозы). О кишечном шве упоминает еще врач Праксагор (431 г. до н. э.).
Кроме различных способов и вариантов ручного шва, в хирургической практике нашел значительное распространение механический шов с помощью различных сшивающих аппаратов (см.).
Независимо от метода наложения Кишечного шва после операции необходим режим, обеспечивающий оптимальные условия заживления. Этот режим определяется особенностями каждой операции и заболевания, по поводу которого оперирован больной.
Ручной шов остается основным методом, который практически не имеет противопоказаний к применению, тогда как использование сшивающих аппаратов не всегда возможно (при рубцовых и инфильтративных изменениях стенок кишки, при разной ширине просвета сшиваемых отрезков кишечника и пр.). К этому нужно добавить, что некоторые сшивающие аппараты (ПКС-25, КЦ-28, НЖКА) обеспечивают наложение лишь одного ряда металлических скобочных швов и большинство хирургов после этого с целью перитонизации накладывают второй ряд швов ручным способом.
Ручные швы различают по глубине захвата тканей стенки кишки (через все. слои, серозно-мышечный и серо-серозный), по количеству рядов (одно-, двух- и трехрядный), по материалу нитей (кетгут, шелк, синтетические монофильные и полифильные вязаные или крученые волокна и др.— см. Шовный материал), по методике наложения (отдельные узловые швы или непрерывный обвивной, с вворачиванием краев, гемостатический и др.) и по использованию обычных или атравматических игл.

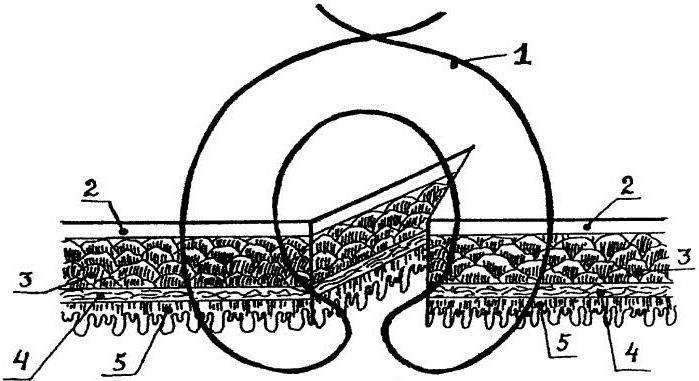
Принципиальное значение имеет предложение А. Ламбера (1826) сшивать края раны кишечной стенки, захватывая серозный или серозно-мышечный ее слой (рис. 1). При этом важна рекомендация автора вводить иглу на расстоянии 5—8 мм и выводить ее на расстоянии 1 мм от края раны кишечной стенки, а другой край раны захватывать в обратном порядке. При завязывании такого шва края слизистой оболочки остаются в просвете кишки и довольно хорошо прилегают друг к другу.


Черни (V. Czerny, 1880) накладывал два ряда ламберовских швов (рис. 2), а Альберт (Е. Albert) первый ряд швов накладывал через все слои кишечной стенки и перитонизировал их серо-серозными швами (рис. 3). В результате был выработан один из основных принципов современной хирургии желудочно-кишечного тракта — необходимость перитонизации линии анастомоза. Сопоставление серозных оболочек сшиваемых органов приводит к быстрому склеиванию по линии швов за счет выпадающего фибрина, обеспечивает герметичность анастомоза и гемостаз.
Большинство хирургов признает необходимым накладывать двухрядный шов как наиболее надежный и рациональный. Внутренний ряд швов, выполнив свои функции при заживлении раны, через 15—30 дней или несколько позднее прорезывается и отторгается в просвет кишки. Для уменьшения отрицательного влияния на заживление кишечной раны нерассасывающихся нитей из шелка или синтетических материалов хирурги давно стали применять вначале обычный кетгут, а затем хромированный, отличающийся от обычного большей прочностью и меньшей скоростью рассасывания.

Кушинг (H. W. Cushing, 1889), В. П. Матещук (1945), Гамби (L. Gambee, 1951), В. С. Савельев с сотр. (1976) с успехом использовали однорядный шов, считая, что он меньше нарушает кровоснабжение сшиваемых участков кишечной стенки (рис. 4). И. Д. Кирпатовский (1964) и др. отстаивают трехрядный шов при операциях на толстой кишке, исходя из анатомических особенностей этого органа и большой опасности инфицирования брюшной полости. Однако большинство хирургов предпочитает на толстой кишке применять двухрядный шов, но обязательно узловой.
В хирургии жел.-киш. тракта распространены также непрерывные швы, причем чаще непрерывной нитью накладывают внутренний шов (обычно кетгутом), а снаружи узловой или также непрерывный шелком или синтетической нитью. Наложение непрерывного шва несколько сокращает продолжительность операции, но сопровождается сбориванием тканей и слегка суживает просвет анастомоза. Непрерывный шов способствует большему некрозу сшитых тканей по линии соустья, поэтому при наложении наиболее опасных в отношении недостаточности соустий с толстой кишкой отдается предпочтение двум рядам узловых швов.
Непрерывный шов вполне допустим при формировании гастроэнтеро- и энтероэнтероанастомозов.


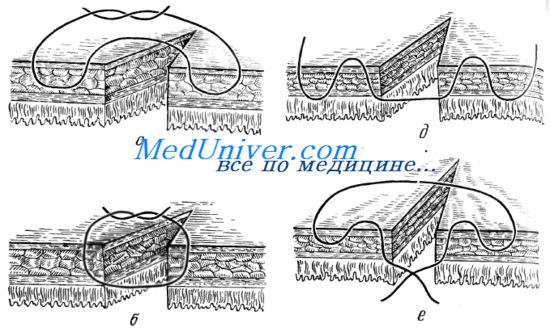
Существует несколько методик наложения внутреннего непрерывного (обычно кетгутового) шва. Применяются обычный обвивной (рис. 5), скорняжный и вворачивающий шов по Шмидену (рис. 6). При необходимости ушивания поперечно пересеченной кишки обычно используют непрерывный обвивной шов кетгутом с последующим погружением культи кисетным или рядом узловых швов из шелковых (или синтетических) нитей. Лучше пользоваться швами на атравматических иглах, особенно при операциях на толстой кишке, имеющей тонкую стенку со слабо выраженным мышечным слоем.


Широкое распространение получили серо-серозные инвагинирующие кисетный (рис. 7) и Z-образный (рис. 8) швы, служащие для ушивания небольших ран кишки, не проникающих в ее просвет, а также для перитонизации культи кишки при ее резекции или червеобразного отростка при аппендэктомии.
Механический шов с использованием металлических скобок имеет ряд положительных качеств, среди которых необходимо отметить инертность шовного материала (тантал и т. п.), обусловливающую малую реакцию сшиваемых тканей, меньшую возможность образования гранулем. Сшивающие аппараты обычно обеспечивают хорошую адаптацию сшиваемых тканей, герметичность и быстроту наложения шва. Однако каждый аппарат рассчитан на работу в условиях определенной стандартизации эластичности, плотности, толщины тканей и т. п., что далеко не всегда встречается при выраженных патологических изменениях.
В. С. Маятом с сотр. накоплен большой опыт применения механических швов при резекции желудка и гастрэктомии.
Не вызывает сомнений целесообразность использования механических швов (УКЛ, УО, НЖКА) при поперечном пересечении в типичных условиях при операциях на тонкой и толстой кишке. Линия механических швов обязательно должна быть перитонизирована серо-серозным ручным швом.
Библиография Калинина Т. В. и Касулин В.С. Применение аппаратов ПКС-25 и КЦ-28 в хирургической практике, М., 1968, библиогр.; Кирпатовский И. Д. Кишечный шов и его теоретические основы, М., 1964, библиогр.; Маят В.С. и др. Резекция желудка и гастрэктомия, М., 1975; Рыжих А. Н. Атлас операций на прямой и толстой кишках, М., 1968; Федоров В. Д. и др. Межкишечные анастомозы, Сов. мед., № 2, с. 32, 1975, библиогр.; Lembert А. Memoire sur l’enteroraphie, avec la description d’un procede nouveau pour pratiquer cette operation chirurgicale, Repert. gen. anat. physiol, path., t. 2, p. 100, 1826.
Требования к кишечному шву:
- Герметичность (основана па свойстве брюшины склеиваться, обеспечивается соединением сероза к серозе).
- Прочность (на 80% зависит от того, прошит ли подслизистый слой).
- Гемостатичность (достигается прошиванием подслизистой, в которой расположены кровеносные сосуды).
- Адаптационность (достигается прошиванием всех слоев и сопоставлением их друг другу).
- Стерильность (если прошита слизистая, то не стерильный).
1. По глубине захвата ткани:
2. По стерильности:
4. По особенностям выполнения:
5. По способу выполнения:
Характеристика кишечных швов:
- Шов Ломбера: серозно-мышечный чистый шов (герметичный, но не негемостатичный ), выполняется шелком или другим нерассасывающимся материалом.
- Шов Мультановского:сквозной грязный шов (прочный, адаптационный, гемостатичный, но инфицированный), выполняется кетгутом.
- Шов Шмидена(елочный, скорняжный): сквозной грязный шов, прокалывается изнутри кнаружи.
- Кисетный иZ-образный:серозно-мышечные чистые швы.
- Шов Матешука:серозно-мышечно-подслизистый, отвечает всем требованиям к кишечному шву.
Патоморфология кишечного шва.
В первые 3 суток вся прочность будет определяться только прочностью шовного материала, который в первые часы пропитывается выпадающим фибрином. В дальнейшем по ходу прокола нитей образуются клетки инородных тел (4-6 суток), увеличивается отверстие, резко снижается прочность (критический период). Созревание соединительной ткани происходит не ранее 7 суток, когда прочность обеспечивается спайками.
Классификация желудочно-кишечных анастомозов:
• Конец в конец (недостаток: возможность сужения в области анастомоза, развития кишечной непроходимости).
• Бок в бок (недостаток: в слизистой оболочке слепых мешков м.б. эрозии, кровотечения).
Резекция тонкого кишечника.
Бывает;
- Пристеночная (пересекаются терминальные сосуды, не затрагивается брыжейка).
- Клиновидная (иссечение клином вместе с брыжейкой, при опухолях). Особенность – тонкую кишку резецируют под углом 45° кнаружи (чтобы не было сужения в области анастомоза).
Способы обработки культи:
- Способ Дуайена– накладывают раздавливающий зажим, кишку перевязывают толстым кетгутом, перерезают. Культя погружается в кисетный шов.
- Способ Шмидена– накладывается вворачивающий шов Шмидена, поверх – шов Ламбера.
- Шов Мойнигена– сквозной обвивной шов поверх зажимов, который погружается в серозно-мышечный кисетный.
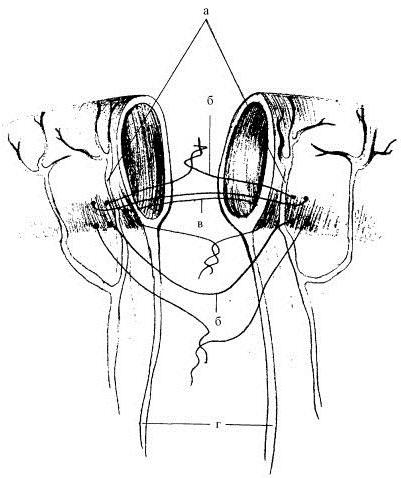
Техника выполнения анастомоза бок в бок. Тонкая кишка: задняя губа (Л, М), передняя губа (Ш, Л). На толстый кишечник накладывают 2 линии шва Ламбера (много патогенных микроорганизмов), жировые привески дополнительно прикрывают линию выполнения анастомоза.
Толстая кишка: задняя губа (Л, Л, М), передняя губа (Ш, Л. Л). Особенность имеется pars nuda (участок не покрыт брюшиной),требует обработки.
Формирование кишечных трансплантатов в пластических целях. Из тонкой кишки можно произвести пластику мочеточника, пищевода.
Учитываются 2 момента:
- При заборе трансплантата не д.б. натяжения в области сосудистой ножки.
- Необходимо забирать участки, имеющие хороший венозный отток. Верхняя брыжеечная артерия дихотомически делится, отдавая 18-20 ветвей. Для создания подвижной сосудистой ножки при пластике пищевода пересекают и перевязывают аркады с 1 стороны клиновидно резецируемого участка.
Аппендэктомия.
Показания: о. аппендицит, хр. аппендицит в стадию ремиссии.
Ориентиры: т. Мак-Бурнея, т. Ланца.
Доступы: основной косо-переменный доступ по Мак-Бурнею-Волковичу-Дьяконову (перпендикулярно линии, соединяющей пупок и передневерхнюю ость, через т. Мак-Бурнея, 1/3 сверху, 2/3 снизу, 8-10 см), другие параректальный доступ по Леннандеру, надлобковый доступ по Пфанненштилю.
Выполнение доступа: разрезают кожу, п/ж/к, апоневроз наружной косой мышцы, тупо раздвигают наружную, внутреннюю косую и поперечные мышцы, рассекают поперечную фасцию и париетальную брюшину.
Признаки слепой кишки: отсутствие жировых привесок, tenii, гаустры. Аппендикс находят по tenia libera в месте соединения 3 полос.
Варианты расположения:
- Переднее.
- Латеральное.
- Медиальное.
- Восходящее.
- Нисходящее.
- Ретроцекальное.
- Ретроперитонеальное.
Методы удаления: прямой (антеградный), ретроградный (если имеются спайки, ретроперитонеальное расположение).
Ход операции: На брыжейку накладывают зажим Кохера, отсекают и перевязывают. Отступя 1-1,5 см на отросток накладывают кисетный шов, 2 зажима Кохера. По уровню наложения первого зажима перевязывают, отсекают по нижнему краю второго зажима. Культю обрабатывают йодом, погружают в кисетный шов, поверх – Z-образный. После – ревизия брюшной полости.
Операции на толстом кишечнике.
Особенности:
- Толстая стенка, патогенное кишечное содержимое.
- Отдельные отделы мезоперитониально (pars nuda).
- Имеются критические зоны с плохим кровоснабжением (печеночный угол, селезеночный угол, переход сигмовидной кишки в прямую).
При небольших ранениях можно положить кисетный шов. При резекции критические зоны удаляются т.е. половина толстой кишки (например правосторонняя гемиколэктомия).
Подвесная илеостомия по Юдину. При наличии перитонита для устранения источника инфицирования, санирования.
Ход операции: срединная лапаротомия, на стенку кишки накладывается кисетный шов, производят отверстие, через которое вставляют трубку, кисетный топ затягивают, дополнительно трубку привязывают. По наружному краю прямой мышцы живота троакаром выполняют отверстие.
Читайте также:


