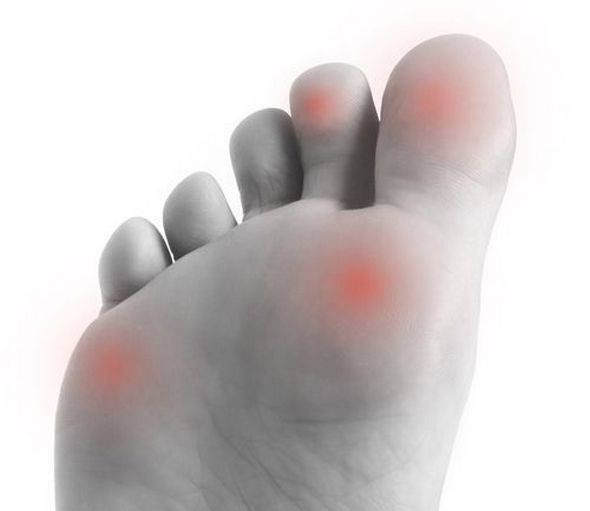
Шишки на голени при ревматизме
Чем опасен ревматизм
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Болезнь затрагивает не только опорно-двигательную систему, но и соединительные суставные ткани, что ведет к поражению внутренних органов, суставных хрящей, сердечно-сосудистой и даже нервной системы.
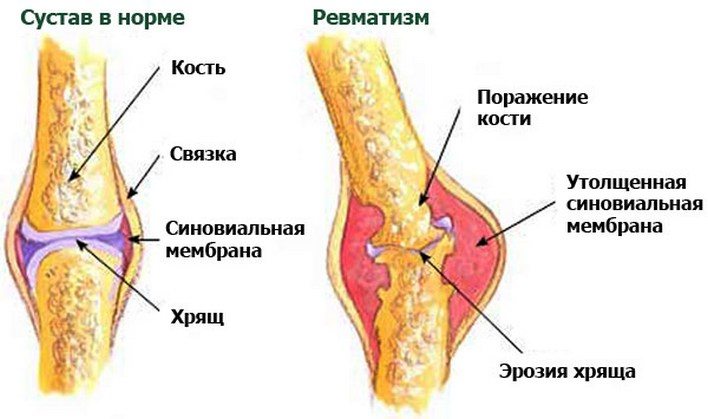
Большинство полагает, что ревматизму подвержены только пожилые. В действительности наиболее часто это заболевание проявляется в детском возрасте (7-15 лет) и у людей, не достигших 40 лет. Независимо от возраста, любой человек оказывается в группе риска.
Причины появления ревматизма
Ревматизм суставов может развиться по следующим причинам:
- Генетическая предрасположенность.
- Наличие белка группы В.
- Аллергическая реакция.
- Частые переохлаждения.
- Перенесенные инфекционные (ангина, тонзиллит, скарлатина) или стрептококковые заболевания.
- Бактерии, проникающие в суставы через кровь.
Как только стрептококк попадает в организм, иммунитет начинает вырабатывать антитела для борьбы с ним. Те же антитела присущи людям, склонным к ревматизму. Во время этой атаки иммунная система разрушает соединительные ткани, органы и суставы.
Симптомы заболевания и его классификация
Посетите врача, если чувствуете какие-либо перечисленные признаки:
- Воспаление и боль в суставах. Пораженная часть заметно опухает, а боль становится сильнее при нажатии. При ревматизме воспаление разрушает не только единичный сустав, но и соседние с ним. Хотя чаще всего это касается коленных и голеностопных суставов, пострадать могут и мелкие: например, пальцы ног. Больше всего вреда наносится сердцу.
- Постоянная слабость после небольших физических нагрузок.
- Скачки температуры (иногда до высокой отметки).
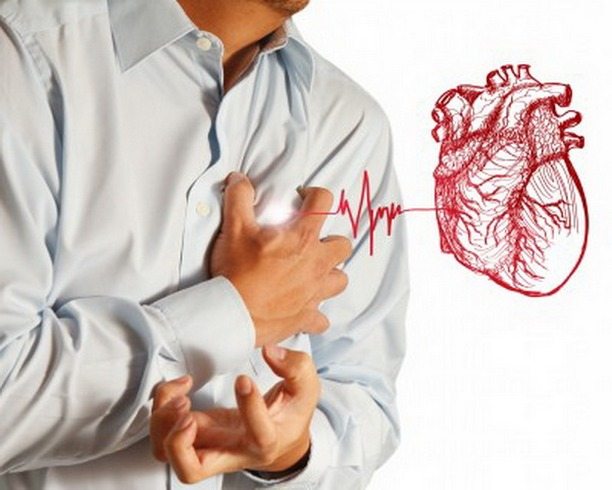
- Нарушения в работе сердца.
Классификация ревматизма
- Кожный ревматизм. Во время проявления этой формы патологии увеличивается проницаемость капилляров. Вследствие этого возникают небольшие кровоизлияния, плотные узелки или темно-красные болезненные уплотнения (узловая эритема).
- Ревмокардит. Для него характерны следующие симптомы: постоянные боли в области сердца, одышка, учащенное сердцебиение. Часто около правого подреберья появляются отеки.
- Ревматический полиартрит.Боль постепенно поражает все суставы. Суставные сочленения отекают, движения в них ограничены.
- Ревматический плеврит. Достаточно редкий вид заболевания. Сопровождается интенсивными болями, усиливающимися при вдохе, повышенной температурой, приступами сухого кашля. При ухудшении самочувствия наблюдаются такие признаки, как одышка, цианоз, неровное дыхание, набухание межреберных промежутков.
- Ревматический перитонит. Часто случается при первичном ревматизме. Проявляется повышением температуры, тошнотой, рвотой, болями в животе и нарушениями стула.
- Поражение нервной системы. Ему сопутствует разрушение мозговых веществ и оболочек и подкоркового слоя. Может проявляться ревмахореей (пляской святого Витта). Для него характерно сокращение поперечнополосатых мышц, что приводит к внезапному приступу удушья.
При постановке диагноза зачастую возникают сложности. Симптомы ревматизма нетипичны, могут указывать на ряд других заболеваний. Из-за этого для выявления стрептококковой инфекции и некоторых признаков ревматизма назначают ряд клинических и инструментальных исследований, в которые входят анализ крови, ЭКГ, УЗИ сердечной мышцы, рентген.
Лечение
Успешность лечения достигается при его начале сразу после диагностирования, пока болезнь не затронула сердце и другие органы. Поэтому необходимо посетить врача, который назначит комплексное лечение, направленное на уничтожение стафилококка и предупреждение развития болезни.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.

- Стационарное лечение. Пациента помещают в стационар, где в течение 1-2 месяцев он проходит медикаментозную терапию, соблюдает диету и занимается лечебной физкультурой. Для борьбы с инфекцией используют антибиотики (чаще — пенициллин). Антиревматическая терапия включает нестероидные противовоспалительные препараты, используемые в монолечении или в комплексе с другими лекарствами. Во время стационарного лечения обязательно нужно устранить все причины развития инфекции.
- Восстановление в санаториях. После терапии в больнице необходимо пройти лечение в кардиоревматологическом санатории, где нужно будет соблюдать оздоровительный режим, заниматься лечебной физкультурой и принимать целебные ванны.
- Контроль. Постоянное наблюдение и лечебные мероприятия предотвращают развитие ревматизма. Пациентам назначают лечение для восстановления кровообращения, физиопроцедуры, массаж.
Любую болезнь легче предупредить, чем лечить. Ревматизм — не исключение.
Меры первичной профилактики:
- Изолирование больного, носящего стрептококковую инфекцию.
- Поддержание защитных сил организма (занятия спортом, лечебные упражнения, сбалансированный рацион).
- Устранение всевозможных очагов инфекции (ангина, тонзиллит, кариес).
- Постоянное наблюдение, обследование и диагностика.
Вторичная профилактика во избежание рецидива:
- Постановка на учет и своевременный контроль пациента.
- Профилактическое антибактериальное лечение.
- Антиревматическая терапия.
Способы лечения ревматизма в домашних условиях — фитотерапия и правильное питание. Из средств народной медицины можно попробовать следующие:
- Сок клюквы и гречишный мед.
- Питье лимонного сока со стаканом теплой воды по утрам (за полчаса до еды).
- Употребление арбузов, черники, киселей из клюквы и брусники.
- Настой из малины и черной смородины.

Компрессы, настойки и мази:
- нарвите березовые листья, ошпарьте кипятком для мягкости, обложите ими больное место, укутайте теплой тканью и оставьте на ночь;
- столовую ложку сухого можжевельника залить стаканом водки и оставить на 3 дня. Принимать по паре чайных ложек в день в течение 1.5-2 месяцев;
- сок сельдерея залить 2 стаканами кипятка, настоять несколько часов, процедить, принимать по 2-3 чайной ложки несколько раз в день;
- смешайте натертый картофель и положите на поврежденное место. Укутайте теплой тканью или шарфом;
- спиртовой настой из цветков сирени: положить цвет до трети бутылки, залить спиртом и настоять. Пить 2 раза в день по 10-15 капель.

Эти средства, приготовленные в домашних условиях, снижают боль и помогают вылечить суставы на начальных стадиях ревматизма.
Во время активной фазы ревматизма основная цель диеты – уменьшить воспаление и восстановить нарушенный обмен веществ, повысить эффект проведенного медикаментозного лечения и снизить побочные действия некоторых лекарств.
Питание нужно организовать таким способом, чтобы в нем было как можно меньше соли и приправ, крепких мясных супов и бульонов, сладостей (мед, джем, кондитерские изделия). Количество потребляемой жидкости свести до 1 литра в сутки. В умеренных дозах есть яйца, молочные и кисломолочные продукты.

Ревматизм ног не представляет непосредственной угрозы для жизни. Но ввиду его тяжелых последствий при первых же симптомах ревматизма необходимо срочно обратиться к врачу, поскольку правильно поставленный диагноз и своевременное лечение помогут вылечить болезнь и предотвратить ее рецидив.
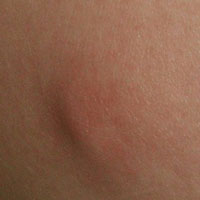
Воспаление суставов приносит больному массу неприятных ощущений: боль, скованность, нарушение подвижности. Наряду с этим под кожей могут появляться специфические узелки. Несмотря на то, что подобные образования безболезненны и выглядят как незначительный косметический дефект, они являются важнейшим диагностическим признаком тяжелых системных заболеваний, таких как ревматизм и ревматоидный артрит.

Что такое ревматоидные узелки, почему образуются
Это плотные подкожные или надкостные образования, состоящие из скоплений некротических участков соединительной ткани.
Внимание! Узелки встречаются у 20-30% больных серопозитивным ревматоидным артритом (РА) в период обострения.
Этиология образований до конца не изучена, но существует теория, согласно которой узелки появляются из-за васкулита мелких сосудов, вызванного аутоиммунными нарушениями. У 5-7% больных системной красной волчанкой отмечаются похожие образования.
Клиническая картина при узловом артрите
Узелки при РА плотные на ощупь, подвижные, безболезненные округло-выпуклой формы. Развиваются чаще всего в подкожной клетчатке, в местах повышенного давления. Их размер колеблется от нескольких миллиметров до 3-4 см в диаметре. Количество образований индивидуально для каждого больного – от одного до нескольких десятков.

Возникают узелки преимущественно в области локтей, предплечий, кистей и мелких суставов пальцев рук. Локализация может варьироваться в зависимости от индивидуальных особенностей больного:
- стопы – ношение неудобной обуви;
- ягодицы, седалищные бугры — при сидячем образе жизни;
- затылок, лопатки, позвоночник, крестец – у лежачих больных.
- легкие;
- сухожилия, мышцы;
- кости, синовиальная оболочка сустава;
- сердце;
- нервная система;
- склера глаза.
Внимание! Висцеральное образование узелков протекает бессимптомно, но при срастании с окружающими тканями возникают нарушения в работе внутренних органов.
Диагностика
Поскольку появление узелков происходит безболезненно, многие больные не обращают на них внимания. В связи с этим при подозрении на РА проводят целенаправленный поиск новообразований на коже с параллельной лабораторной диагностикой:
- общеклинический и биохимический анализ крови;
- общий анализ мочи;
- анализ крови на наличие ревматоидного фактора.
В результатах исследования обнаруживают маркеры воспалительного процесса: лейкоцитоз, повышение СОЭ и С-реактивного белка, уменьшение уровня гемоглобина. В 90% случаев в крови присутствует ревматоидный фактор.

При биопсии ревматоидного узелка отмечают характерную гистологическую картину: фиброзная ткань с ограниченными очагами некроза коллагена, вокруг которых палисадообразно расположены макрофаги. Кроме того, обнаруживают грануляционную ткань и воспаление кровеносных сосудов, вызванное большой концентрацией иммунных комплексов (IgG и IgM) и ревматоидного фактора.
Узелки при ревматоидном воспалении имеют симптоматическое сходство с образованиями при кольцевидной гранулеме, лепре, саркоидозе, узловатой эритеме, липоидном некробиозе и ревматизме. Для дифференциальной диагностики проводят микроскопию внутренних тканей. Маленькие твердые узелки часто путают с тофусами, которые появляются при подагре.

Ребята! Мы запустили авторское сообщество на тему здоровья, фитнеса и долголетия.
Давай вместе построим экосистему, которая заставит нас развиваться, несмотря ни на что!
Вступай, если тебе не безразлично твое здоровье!
Всегда ли развивается узелковый артрит
Характерные узелки образуются у 20% больных с тяжелым течением РА и высоким титром ревматоидного фактора в крови. Чаще всего они обнаруживаются при системной форме заболевания.
Это интересно! У мужчин после 40 лет встречается нетипичная форма болезни – нодулез. Для него характерен незначительный артрит, возможные висцеральные проявления и образование нескольких десятков ревматоидных узелков.

Лечение ревматоидных узелков
Для устранения ревматоидных узелков необходимо провести комплексную терапию РА. Дополнительное лечение и хирургическое вмешательство может понадобиться при изъязвлении образований и присоединении инфекционного процесса.
Для полноценной терапии ревматоидного артрита и купирования воспалительного процесса используют несколько групп препаратов:
- НПВС (Диклофенак, Мелоксикам, Нимесулид, Целекоксиб). Эффективно устраняют боль и воспаление в пораженных тканях.
- Глюкокортикостероиды (Преднизолон, Метилпреднизолон, Триамцинолон, Бетаметазон). Назначаются внутрь при системных проявлениях, внутривенно при остром течении заболевания, и внутрисуставно для устранения воспаления в острый период. Для уменьшения ревматоидных узелков применяются местно в виде мазей и кремов.
- Базисные противовоспалительные средства (Метотрексат, Сульфасалазин, Циклоспорин А). Назначаются курсами на несколько лет для торможения воспаления и деструктивных процессов в суставах. Используются по отдельности и в комбинации с небольшими дозами гормональных средств и биологических препаратов.
Это важно! Если при лечении Метотрексатом наблюдается увеличение количества и размера узелков, препарат следует заменить другим средством.
При неэффективности терапии глюкокортикоидами и базисными препаратами назначают биологические агенты (Инфликсимаб). Они эффективно подавляют аутоиммунную воспалительную реакцию, но при длительном применении могут сильно ослабить сопротивляемость организма к инфекциям.

В период ремиссии больным РА показано проведение физиотерапевтических процедур:
- фонофорез с гидрокортизоном;
- лазерная терапия;
- магнитотерапия;
- электрофорез кальция;
- сероводородные и радоновые ванны;
- грязелечение;
- криотерапия.
Дополнительно нужно делать лечебный массаж и заниматься ЛФК и легкими видами спорта (плавание, езда на велосипеде). Всем пациентам показано регулярное санаторно-курортное лечение.
Наряду с приемом препаратов для устранения узелков можно применять рецепты народной медицины:
- Картофельный компресс. Очищенный и натертый сырой картофель бланшируют 2-3 минуты. Наполняют мешочек из натуральной ткани и прикладывают к узелкам, закрепив пленкой или марлевой повязкой.
- Хвойный настой. 40 г молодых веточек сосны, столько же шиповника и зубчик чеснока кипятить 30 минут с 2 л воды. Перелить в термос или толстостенную кастрюлю, закутать одеялом и оставить на 2 дня. Принимать по 1 стакану 4 раза в сутки.
Подобные средства могут помочь уменьшить воспаление в узелках, но для полного удаления необходимо пройти полноценную терапию.

Ревматические узелки и аннулярная сыпь
Эти два проявления не имеют отношения к ревматоидному артриту.
Узелок ревматический – это плотное малоподвижное подкожное образование округлой или овальной формы. Наблюдается у 3% больных тяжелым ревматизмом.
Внимание! Такие узелки развиваются безболезненно в течение нескольких часов или через 5-10 дней после начала болезни, и могут рассасываться сами за 2-8 недель.
Аннулярные высыпания, или кольцевидная эритема, – это бледно-розовая сыпь, появляется на фоне активного воспаления и исчезает после его завершения. Кроме поражения кожи и лихорадки ревматизм сопровождается ревматическим артритом.
Такие узелки развиваются в подкожной клетчатке, в тканях апоневрозов, сухожилий, фасций и суставных сумок. Располагаются недалеко от очага воспаления, чаще всего на сгибе локтевых, коленных, голеностопных суставов, в зоне остистых отростков позвоночника, лодыжек, затылка и волосистой части головы.
Появляются симметрично по одному или группами. Размер узелков варьируется от 2 мм до 2 см, поэтому диагностировать их лучше при максимально согнутом суставе.

Несмотря на внешнее сходство, ревматические узелковые образования отличаются от ревматоидных по целому ряду клинических и микроскопических признаков:
- небольшой размер;
- возможная чувствительность при пальпации;
- групповое расположение;
- быстрое рассасывание;
- отсутствие палисадообразного строения гистиоцитов;
- разделение грануляционной ткани на зоны.
Для дифференциальной диагностики РА и ревматизма назначают проведение биопсии тканей узелка и анализ крови на ревматоидный фактор.
Отдельное лечение ревматических узелков не проводится, поскольку они исчезают сами после прекращения воспалительного процесса в организме. Для медикаментозной терапии ревматизма применяют следующие препараты:
- Антибиотики чувствительные к В-гемолитическому стрептококку – пенициллины (Бензилпенициллин), цефалоспорины (Цефуроксим), Кларитромицин, Линкомицин.
- НПВС (Диклофенак, Нимесулид, Целекоксиб).
- Глюкокортикоиды (Преднизолон, Метилпреднизолон). Назначаются при неэффективности НПВС.
- Биологические препараты (Инфликсимаб, Ритуксимаб). Назначаются при тяжелом течении заболевания и осложнениях.
Комплексная терапия предупреждает повреждение новых тканей и значительно ускоряет рассасывание ревматических узелков.

Дополнительно для устранения ревматических симптомов можно использовать средства народной медицины:
- 1 ч. л. сосновых почек залить стаканом воды, довести до кипения, 5 минут подержать и снять с огня. Принимать теплым по 1 ст. л. 3 раза в день после еды.
- 1 ч. л. сухого измельченного корневища аира запить стаканом воды натощак.
- 100 г промытых стеблей сельдерея вместе с корнем залить доверху водой и уваривать до 200 мл. Выпить готовый отвар в течение дня.
- По 20 г цветов бузины и ромашки заварить кипятком, оставить на 15 минут и завернуть в натуральную ткань. Прикладывать к воспаленным суставам.
- 50 г травы чабреца залить 1 л кипятка и дать настояться не меньше 2-3 часов. Процеженный отвар добавить в воду при принятии ванны на ночь.
При суставных заболеваниях эффективно применяются хвойные ванны (или скипидарные).
Полезное видео
Программа о здоровье, посвященная проявлениям и лечению ревматоидного артрита.
Безобидные на первый взгляд узелки свидетельствуют о воспалительной патологии всего организма. Поэтому при обнаружении любых подкожных образований не стоит заниматься самолечением. Нужно немедленно обратиться к врачу и провести полноценную терапию основного заболевания.
Уплотнения в виде шариков под кожей на ноге – симптом, с которым может столкнуться каждый из нас в любое время, и в любом возрасте. Причин такой аномалии существует огромное множество, и большинство из них тесно связано с патологическими процессами, протекающими в организме.
Иногда фактором, предрасполагающим к появлению подобного новообразования, является изменение гормонального фона. Не во всех случаях оно опасно, особенно если шишечка появилась на ноге у подростка. Но если такое уплотнение долго не проходит, болит или увеличивается в размерах, то это уже тревожный знак. При таких обстоятельствах нужно врачебное вмешательство, пока ситуация не усугубилась возникновением осложнений.
Основные причины шишек на ногах
Твердая шишка на ноге под кожей может образоваться спонтанно. Но в большинстве случаев этот процесс занимает немало времени, и начинается с появления маленького круглого образования. Оно далеко не всегда заметно для глаза, поэтому пациент вполне может в течение длительного времени попросту его не замечать.
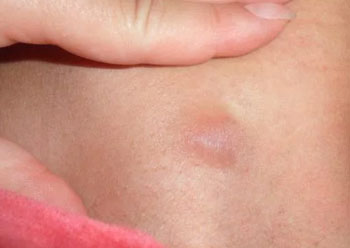
Каковы причины формирования шишек на ногах под кожей на голени, или в другом участке нижней конечности? Мы рассмотрим самые распространенные провоцирующие факторы, с которыми может столкнуться каждый из нас.
Уплотнение на ноге может появляться по причине:
- патологических и физиологических гормональных колебаний/нарушений,
- неблагоприятной наследственности,
- варикозного расширения вен,
- тромбофлебита,
- поперечного плоскостопия.
Это еще далеко не все причины, по которым может появиться шишка на подъеме на ноге. Далее мы будем рассматривать все возможные провоцирующие факторы по отдельности.
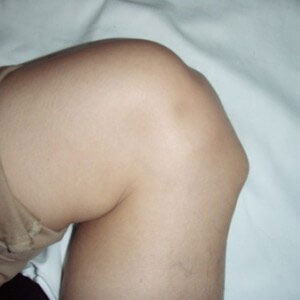
Шишка на голени может стать следствием недавно перенесенной травмы. Это может быть растяжение или разрыв связок, сильный ушиб, перелом кости, вывих или подвывих сустава.
Если проблема действительно в этом, то необходимо незамедлительно обратиться за помощью к травматологу. В противном случае последствия будут самыми серьезными.
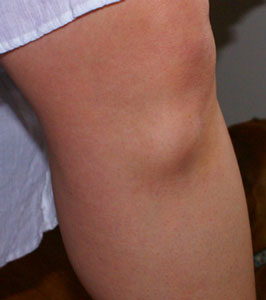
Шишки на ногах под кожей образуются не только после травм, но также при воспалительно-дегенеративных заболеваниях связок, суставов, костей и мышц. Опираясь на это, рассмотрим самые частые болезни, которые могут спровоцировать появление выпуклостей на нижних конечностях. Это:
Это те причины, почему на ногах появляются подкожные шишки, которые связаны с нарушением работы суставов нижних конечностей. Но есть и ряд других факторов, которые с опорно-двигательным аппаратом не имеют совершенно никакой связи. О них тоже необходимо знать, чтобы уберечься от возможных последствий.
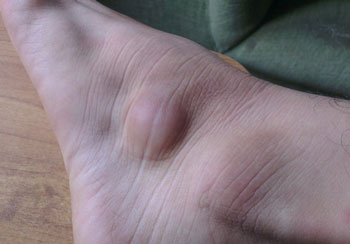
Образование под кожей в виде шарика, или шишка на поверхности кожи телесного либо красного цвета – это те наросты, которые встречаются в хирургической и дерматологической практике чаще всего. Остановимся детальнее на их причинах.
Важно! Подкожную шишку на бедре, голени, колене или ступне, как и атерому, ни в коем случае нельзя ни прокалывать, ни давить! Это может быть крайне опасно, и последствия не заставят себя долго ждать. Причем, одним воспалительным процессом они могут и не ограничиться.
Диагностика и терапевтические мероприятия
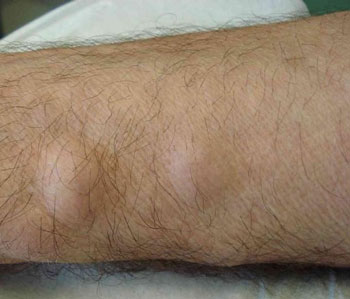
Диагностикой уплотнения на ноге под кожей с покраснением могут заниматься разные медицинские специалисты:
- Ортопед и ревматолог. К врачам этих профилей необходимо обращаться в том случае, если болезненная шишка стала следствием суставных патологий.
- Травматолог. Если на ноге появилась шишка, которая болит, и она является следствием ушибов, падений или других повреждений, то помощь в такой ситуации окажет врач-травматолог.
- Дерматолог. К этому специалисту рекомендуется обращаться при наличии гемангиом на теле.
- Хирург. К врачу-хирургу пациент может обратиться при наличии гемангиом, атеромы или жировика на теле, поскольку такие новообразования лечатся, как правило, хирургическим путем.
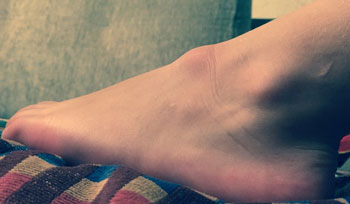
Во время обследования врач должен собрать полный анамнез заболевания. Важное диагностическое значение имеют симптомы в виде:
- суставной боли,
- отечности кожи в больном месте,
- нарушения подвижности конечности,
- образования гнойных очагов,
- отечности ноги,
- уплотнения кожи в пораженном участке,
- гипертермии,
- признаков общей интоксикации организма,
- гиперемии и повышенной температуры кожи в проблемной зоне.
Далее осуществляется физикальный осмотр, после чего пациенту могут быть назначены:
- МРТ или КТ пораженной конечности,
- анализ крови на наличие воспалительных процессов (при таковых повышаются, прежде всего, показатели СОЭ и лейкоцитов),
- рентгенография нижних конечностей,
- бактериологическое исследование содержимого шишки (если таковое имеется).
Только после получения полной картины заболевания врач сможет поставить точный диагноз, и назначить адекватное лечение бугорка под кожей.
Лечение новообразований на ногах зависит от того, что именно стало их причиной. Вкратце рассмотрим основные методы терапии.
- Суставные патологии лечатся при помощи приема нестероидных противовоспалительных препаратов. Если твердый маленький шарик под кожей стал следствием артроза, то пациенту могут вводиться внутрисуставные медикаменты – хондропротекторы, те же НПВП и пр. При подагре лечение более сложное и затяжное. Фармакотерапия при такой патологии проводится лишь для устранения симптомов. Сами же узлы могут быть удалены хирургическим способом, но и это не дает полной гарантии на отсутствие рецидивов.
- Мягкая шишка на щиколотке, сформированная из жировых тканей (жировик), тоже лечится исключительно при помощи операции. Она может проводиться как под местным, так и под общим наркозом. Таким же в большинстве случаев является и принцип лечения атером, остеопороза и остеосклероза.
- Бурсит лечится при помощи медикаментов – НПВП, а при необходимости, и антибиотиков или антимикотиков. Если жидкость продолжает накапливаться, проводится пункция с последующим отсасыванием патологического экссудата.
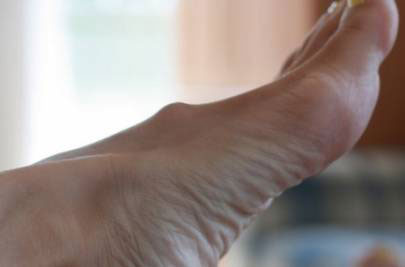
Иногда шишка на пятке снизу под кожей является банальной мозолью, пяточной шпорой или бородавкой. Такие дефекты устраняются при помощи лекарств или аппаратных методик.
Таким образом, если на ляшке появилась шишка под кожей, не нужно самостоятельно искать этому причину. Следует незамедлительно обратиться к врачу, и все дальнейшие шаги предпринимать только под его контролем.
Дата публикации: 04.03.2019
Дата проверки статьи: 11.12.2019
К внесуставным проявлениям артрита со стороны кожи относят ревматоидные узелки, которые в народе называют шишками. Это подкожно расположенные элементы, образованные соединительной тканью, плотные на ощупь. Их появление связано с высокой активностью болезни, исчезновение — с ремиссией. Для них характерна подвижность, безболезненность, могут иметь единичный или множественный характер, симметричную или несимметричную локализацию. Отличаются местом расположения: чаще поражают локтевой сустав, кисти рук и стоп. Возможно образование узелков во внутренних органах: легких, миокарде, печени. В статье ниже обсудим: какой вред здоровью от них, как их развитие влияет на ход артрита и возможности лечения, что делать и к какому врачу обращаться?
- Причины возникновения
- О чём говорят шишки при артрите?
- С чем можно перепутать шишки при артрите?
- Что делать?
- Когда нужно обращаться к врачу, и какому?
- Как лечить артрит, если есть шишки
- Источники
Причины возникновения
Развитие системных проявлений со стороны кожи характерно для средней и высокой активности артрита тяжелого, длительного течения. При отказе от лечения или позднем обнаружении артрита болезнь прогрессирует, увеличивается выработка провоспалительных цитокинов, которые поддерживают воспаление, способствуют повреждению и разрушению здоровых тканей, поражению внутренних органов и систем. При вовлечении в патологический процесс кожных покровов образуются ревматоидные узелки. Одновременно с ними наблюдается сухость и истонченность эпидермиса, сыпь и изъязвления.
О чём говорят шишки при артрите?
Появление подкожных образований указывает на распространенность и высокую активность воспалительного процесса. Развитие внесуставных изменений со стороны кожи вызывают тяжёлые формы артрита, отсутствие терапии или неадекватное лечение, длительное течение основных процессов.
С чем можно перепутать шишки при артрите?
Схожие клинические характеристики с артритом, осложненного образованием подкожных шишек, имеют такие заболевания, как:
- склеродермия;
- дерматомиозит;
- системная красная волчанка;
- болезнь Стилла;
- системные васкулиты;
- узелковый полиартериит;
- деформирующий остеоартроз;
- болезнь Лайма;
- подагра;
- спондилит;
- узелки Гебердена и Бушара.
Что делать?
Самостоятельно повлиять на ревматоидные узелки невозможно. Они уменьшаются в размерах или полностью исчезают по мере снижения активности основных процессов сопутствующего заболевания. Для достижения положительной динамики, исчезновения клинических проявлений необходимо воздействовать на механизмы развития артрита. Для этого, лечение должен назначать врач в случае конкретного пациента, после того, как будет установлен точный диагноз.
Шишки сами по себе безболезненны, не вызывают дискомфорта, больше расцениваются, как эстетический дефект. Меры срочной помощи могут потребоваться при возникновении острой боли, лихорадки. До обращения больного за медицинской помощью или прибытия медработников разрешается принять жаропонижающее или болеутоляющее лекарство. При высокой температуре необходимо пить больше жидкости, обеспечить покой, соблюдать постельный режим.
Когда нужно обращаться к врачу, и какому?
Необходимость обратиться к врачу возникает с момента первых признаков артрита. Чаще это боль, утренняя скованность, отечность и припухлость над пораженным суставом. Первичный осмотр проводит семейный врач или терапевт, который ставит предварительный диагноз, и перенаправляет к узкопрофильному специалисту.
В ходе диагностики артрита, осложненного образованием ревматоидных узлов, пациент проходит консультацию ревматолога и исследования, позволяющие определить характер поражения, стадию, локализацию воспаления. Основным является рентгенография сустава в прямой и боковой проекциях. При необходимости в план диагностики включают магнитно-резонансную томографию, компьютерную томографию, артрографию, ультразвуковое сканирование. Определить характер воспаления позволяет анализ крови, исследование суставной жидкости по клеточному составу, содержанию белка, ферментов, вязкости, наличию микроорганизмов.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Как лечить артрит, если есть шишки
Лечение артрита комплексное: лекарственная терапия в сочетании с консервативной направлена на уменьшение боли, замедление прогрессирования деструктивных процессов, сдерживание воспаления, улучшение функционирования в суставах. На стадии осложнений показаны органосохраняющие операции или эндопротезирование. Консервативную терапию осуществляет ревматолог, при необходимости совместно со специалистами других областей. Вопрос об операции решается с травматологом-ортопедом.
В основе лекарственной терапии артрита при наличии подкожных образований лежит назначение препаратов симптоматического действия и модифицирующих течение болезни. Для облегчения тяжести симптомов используют нестероидные противовоспалительные средства и глюкокортикостероиды. За счет подавления воспаления НПВП уменьшают боль в суставах, отёчность, припухлость, снижают высокую температуру тела, тем самым улучшают общее состояние здоровья, восстанавливают двигательные функции. НПВП только уменьшают проявления болезни, как боль и утренняя скованность, а противовоспалительный эффекту них значительно слабее, чем у других препаратов, используемых для лечения артрита.
К наиболее сильным противовоспалительным лекарствам относят стероидные гормоны. Они оказывают комплексное влияние на патологический процесс: тормозят аллергическую реакцию, препятствуют прогрессированию воспаления, уменьшают выраженность боли, облегчают зуд. Назначают местно, внутрисуставно, внутримышечно или в виде пульс-терапии. Глюкокортикостероиды часто вызывают побочные реакции: задерживают жидкость в организме, повышают артериальное давление, вызывают психические нарушения, общую слабость, обмороки, расстройства пищеварения, рвоту, мышечную слабость. Поэтому назначение глюкокортикоидов должен осуществлять только ревматолог в минимально эффективных дозах по конкретным показателям и коротким курсом.
Их действие заключается в способности подавлять работу избыточно активированных иммунных клеток. Для достижения положительной динамики назначают длительным курсом — 2-3 месяца. При лечении иммунодепрессивными препаратами могут возникать нежелательные реакции, которые затрагивают важные органы и системы человека, например, нервную, сердечно-сосудистую, пищеварительную, лимфатическую, кроветворную, органы зрения, слуха. Для улучшения переносимости “Метотрексата” одновременно назначают фолиевую кислоту.
Также существуют препараты нового поколения. Они оказывают конкретное воздействие на иммунные механизмы воспаления: блокируют выработку провоспалительного белка — цитокина, благодаря чему прекращается или уменьшается активность разрушения тканей, обеспечивается стойкий положительный эффект.
Чтобы ускорить выздоровление по показаниям местно используют компрессы, противовоспалительные, обезболивающие мази, гели, крема.
Шишки при артрите не удаляют, они исчезают самостоятельно по мере снижения активности воспаления. Операция может потребоваться на позднем этапе, отсутствии возможности вылечить артрит фармакологическими методами. С учетом развившихся осложнений выполняют артропластику мелких и крупных суставов, синовэктомию (удаление поврежденной синовиальной оболочки), артроскопические вмешательства на хрящах, связках, костях, частичную или полную замену сустава имплантом.
Улучшить общее состояние, функциональность пораженного сустава, уменьшить выраженность боли и воспаления помогают физиотерапевтические мероприятия в комплексе с лекарственными препаратами. С учетом клиники болезни, противопоказаний и задач терапии пациенту могут быть назначены:
- лекарственный фонофорез или электрофорез;
- магнитотерапия;
- лазерное излучение;
- водолечение;
- грязевые аппликации;
- массаж;
- лечебная гимнастика;
- лечение холодом или теплом;
- электромиостимуляция.
Читайте также:


