Симптом тренделенбурга при врожденном вывихе
 |  |  |  |

Рис. 311. Ограничение отведения бедер при одностороннем врожденном вывихе бедра у новорожденного.

Рис. 312. Определение укорочения бедра при одностороннем врожденном вывихе бедра.
Симптом вызывают и другим способом: обе ноги ребенка сгибают в тазобедренных и коленных суставах (руки врача лежат на внутренней и наружной поверхностях бедер), после чего производят их медленное разведение. Если ощущается щелчок, симптом считают положительным.
Симптом щелчка в первые 3 мес жизни бывает положительным (Ортолани).
3. Асимметрия складок на бедре, ягодицах и в подколенной области. Асимметрия складок на бедре, а также неодинаковое их число свидетельствуют о наличии дисплазии или вывиха. Нередко асимметрия ягодичных складок может свидетельствовать об одно-или двустороннем вывихе бедра. Однако этот симптом не является абсолютным, так как асимметрия складок, особенно бедра, встречается и у здоровых детей.
4. Укорочение нижней конечности. Оно хорошо видно на глаз при положении ребенка на спине с ногами, согнутыми под прямым углом в коленных суставах (рис. 312). Можно сравнивать длину по расположению лодыжек и пяток при выпрямленных ножках.
5. Наружная ротация нижней конечности. Наиболее заметен этот симптом при патологии с одной стороны в сравнении со здоровой ногой. Особенно ротация кнаружи бросается в глаза во время сна ребенка, когда мать сама может обратить на это внимание.
6. В случае врожденного вывиха бедра большой вертел на стороне вывиха более массивный, выступает под окружающими тканями и располагается выше.
7. Метод рентгенографии является обязательным для уточнения патологии в случае подозрения на дисплазию или вывих в тазобедренном суставе. При производстве снимка ребенок лежит в положении небольшой ротации внутрь ног, которые вытянуты и приведены. Таз должен плотно прилегать к кассете. Половые органы прикрывают просвинцованной резиной.
Чтение рентгенограмм новооожденных детей представляет определенную трудность, так как анатомические соотношения кости и хряща у ребенка постоянно меняются, а до 3 мес жизни головка бедра состоит из хряща и на рентгенограмме не видна, так же как и хрящ вертлужной впадины.
При чтении рентгенограммы необходимо учитывать уже имеющиеся ориентиры, например медиальные и латеральные выступы шейки бедра, взаимоотношения верхнего конца бедра и вертлужной впадины. Существует несколько схем по рентгенограммам для определения правильного расположения костей, образующих тазобедренный сустав.
Надежным опознавательным признаком смещения головки будет нарушение линии Шентона, которая в норме проходит по верхневнутренней границе запирательного отверстия и переходит в линию шейки бедра. Нарушение правильного расположения линии указывает на вывих в тазобедренном суставе.
До появления ядра окостенения головки бедра за ориентир принимают медиальный выступ шейки бедра.

Рис. 313. Схемы расчета рентгенограмм у новорожденных. а —схема Хильгенрейнера: а — линия Шентона; 6 — схема Путти.
Диагностика врожденного вывиха бедра в более старшем возрасте. У детей старше года диагностика врожденного вывиха бедра не представляет больших затруднений. Прежде всего при наличии врожденного вывиха бедра, особенно двустороннего, дети делают первые шаги намного позднее, чем здоровые (к 14 мес). При одностороннем вывихе появляются неустойчивая походка, хромота, при двустороннем вывихе переваливающаяся походка, или так называемая утиная походка.
Симптом Тренделенбурга: если ребенок стоит на одной ноге, а другая согнута в тазобедренном и коленном суставах под прямым углом, то при стоянии на здоровой ноге средняя и малая ягодичные мышцы удерживают таз и на стороне приподнятой ноги поднимается одноименная половина таза — отрицательный симптом Тренделенбурга. При стоянии на ноге с врожденным вывихом бедра средняя и малая ягодичные мышцы вследствие их недостаточности не могут удерживать таз в горизонтальном положении. При этом таз наклоняется в здоровую сторону, опускается ягодичная складка той же стороны, а сам больной компенсаторно наклоняется в больную сторону— положительный симптом Тренделенбурга (рис. 314).

Рис. 314. Симптом Тренделенбурга (положителен справа).
Симптом Тренделенбурга также может быть положительным и при другой патологии: слабости средней и малой ягодичных мышц как следствие полиомиелита, вывихах приобретенного характера, варусной шейке бедра.
При ощупывании скарповского треугольника кнутри от сосудистого пучка в случае врожденного вывиха головка бедра определяться не будет. Определенное клиническое и прогностическое значение имеет возможность проследить за степенью фиксации головки и сумки к тазовой кости, для чего ребенку делают при фиксированном тазе ручное вытяжение за нижний отдел бедра. Визуальное наблюдение позволяет определить степень мобильности бедра.
Большой вертел стоит выше линии Розера — Нелатона, соединяющей передневерхнюю ость подвздошной кости с седалищным бугром (рис. 315).
Имеется относительное укорочение конечности при сохранении абсолютной длины.
Основное значение не только для установления диагноза, но и для выбора метода лечения имеют данные рентгенологического обследования: снимки нужно делать в положении стоя и лежа (особенно, когда выбираешь метод лечения). Рентгеновские снимки, снятые в среднем положении конечности и внутренней ротации, позволяют сделать вывод об антеверсии.
Дифференциальный диагноз при врожденном вывихе бедра надо проводить между варусной шейкой бедра, параличом средней ягодичной мышцы, а также патологическим и травматическим вывихом. Данные рентгенологического обследования и анамнеза позволяют сравнительно легко провести дифференциальную диагностику.

Рис. 315. Отношение точки большого вертела к линии Розера—Нелатона. а — в норме; 6 — при врожденном вывихе бедра.
В связи со снижением возрастной границы оперируемых детей и для решения вопроса о методе и характере оперативного вмешательства возникла необходимость более углубленного исследования тазобедренного сустава. Одним из таких методов исследования является контрастная рентгенография сустава (артрография).
Травматология и ортопедия. Юмашев Г.С., 1983г.
Для детей младшего возраста характерны клинические симптомы:
Основные,достоверные:
- симптом вправления и вывихивания, "симптом нестойкости", "щелчка " или "соскальзывания"- симптом Маркса - Ортолани
- ограниченное отведение бедер - гипертонус мышц бедер;
- укорочение ноги (на стороне вывиха при односторонней патологии).
Второстепенные или вспомогательные:
- асимметрия кожных складок на ягодицах и бедрах;
- разболтанность тазобедренных суставов (чрезмерная подвижность);
- внешняя ротация нижних конечностей;
- симптом Богданова, симптом Ляндреса.
Симптом "вправления и вывихивания" впервые описал В.О.Маркс (1934), назвав его симптомом соскальзывания. Этот симптом необходимо проверить в родильном зале, а потом на 3-5 сутки и перед выпиской из родильного дома: новорожденного укладывают на спинку. Большими пальцами рук исследующий охватывает коленные суставы ребенка, а ІІ-V пальцы рук располагает в участке больших вертелов. Одновременно с отведением осуществляется тракция по оси бедра в дистальном направлении, а средние пальцы слегка нажимают на большие вертела по направлению к вертлужной впадине, во время приведения выполняется легкая тракция на оси бедра, направленная кзади. Во время этих действий при отведении головка бедренной кости входит в суставную впадину, при приведении - выходит из нее. Вправление и вывихивание головки бедренной кости сопровождается характерным звуком - "щелчком", пальцы исследующего ощущают этот "щелчок". Все движения необходимо выполнять медленно, без усилия. Этот симптом может исчезнуть через 7-20 дней после рождения.
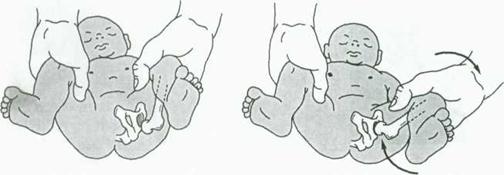
Рис. 1. Определение симптома "щелчка".
По данным исследований, этот симптом определяется у 24-31 ребенка на 1000 новорожденных (Я.Б.Куценюк, 1992). В дальнейшем, в месячном возрасте, симптом отмечался только у 34% малышей.
Вторым, возможным симптомом является ограничение отведения бедер (рис. 2). Этот симптом определяется у 70-75% детей с разными формами нарушения формирования тазобедренных суставов. Сразу после родов у новорожденного отмечается несколько сниженный мышечный тонус и только на 3-5 сут можно определить степень отведения бедер. На мышечный тонус влияют много факторов, которые необходимо учитывать при проведении дифференциальной диагностики (черепно-мозговая травма, спинальна травма, перинатально-гипоксическое поражение ЦНС, асфиксия, артрогрипоз и др.).
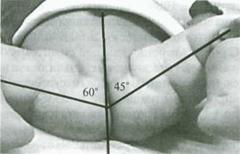
Рис. 2. Определение степени отведения бедер.
С ростом ребенка частота симптома вправление и вывихивания значительно уменьшается, в тот же время ограниченное отведение бедер встречается чаще.
Установление патологии со стороны тазобедренных суставов у новорожденных в родильном доме не гарантирует своевременного начала лечения. Большая часть матерей не обращается к хирургу, ортопеду по месту жительства после выписки и на протяжении первых месяцев. С ростом малыша мать не видит у него патологии и не посещает поликлинику, поэтому врачи родильного дома в выписке должны подчеркнуть какой диагноз, симптомы установлены при осмотре ребенка ортопедом, хирургом, какое лечение назначено, когда необходимо посетить специалиста, а участковый педиатр должен проконтролировать это.
Другие симптомы определяются у детей как первого года жизни, так и старших. Диагностика односторонней патологии намного легче, наиболее сложнее выявить двустороннее поражение и незначительную степень дисплазии.
С возрастом все симптомы становятся более выраженными. Когда ребенок начинает ходить, при одностороннем вывихе бедренной кости он хромает, при двустороннем - наблюдается шаткая "утиная" походка. Верхушка большого вертела располагается выше линии Розера-Нелатона, которая соединяет седалищную кость с верхней передней остью подвздошной кости. Отмечают положительный симптом Дюшенна - Тренделенбурга (рис. 3) - симптом опущенной ягодицы (встать на ногу, на стороне врожденного вывиха бедра, и согнуть другую ногу в коленном и тазобедренном суставах - наблюдается опущение ягодицы согнутой конечности).
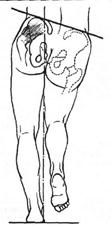
Рис. 3. Симптом Дюшена-Тренделенбурга.
У детей старшего возраста при вывихе бедра отмечается увеличение лордоза в поясничном отделе позвоночника (рис. 4 ).
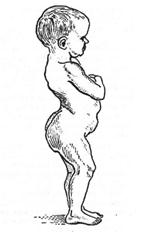
Рис. 4. Увеличение лордоза в поясничном отделе позвоночника
Обследование ребенка с патологией тазобедренного сустава. Показания к инструментальному обследованию у новорожденных и детей первого года жизни:
1. Клиническая симптоматика
· симптом вправления и вывихивания ("щелчок");
· ограниченное отведение бедер;
· асимметрия седалищных и бедренных складок;
· разная длина конечности.
2. Наследственность: у матери, отца или у других родственников есть патология со стороны тазобедренных суставов, другая врожденная патология.
3. Особенности течения беременности: многоплодная беременность, ягодичное предлежание, ранний, поздний токсикоз, другие осложнения.
4. Особенности родов: тазовое предлежание, маловодие, осложненные роды, акушерское пособие.
5. Дети с рахитом и заболеваниями ЦНС (спинальная травма, гидроцефальный синдром и др.).
Врожденный вывих бедра

Врожденный вывих бедра является тяжелым врожденным дефектом. Данное заболевание встречается у девочек в 5–10 раз чаще, чем у мальчиков. Двустороннее поражение встречается в 1,5–2 раза реже одностороннего.
Многочисленные современные исследования показали, что в основе врожденного вывиха бедра лежит дисплазия (т. е. нарушение нормального развития элементов тазобедренного сустава) в период внутриутробного развития.
Эти первичные нарушения вызывают вторичные – недоразвитие костей таза, полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх, замедление окостенения (оссификации) костных элементов сустава и др.
Дисплазия тазобедренных суставов бывает в трех вариантах:
1. Дисплазия тазобедренных суставов в виде неправильной формы суставной впадины, головки и шейки бедра, без нарушения соотношения суставных поверхностей.
2. Врожденный подвывих головки бедра, когда наряду с неправильной формой суставной впадины, головки и шейки бедра, но здесь уже нарушаются соотношения суставных поверхностей, головка бедра смещается кнаружи и может находиться на самом краю сустава.
3. Врожденный вывих бедра – самая тяжелая форма дисплазии тазобедренных суставов. При нем кроме неправильной формы элементов сустава возникает полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх.
Заболевания матери в первую половину беременности, интоксикации, травмы и т.д.
Неблагоприятная экологическая обстановка в месте постоянного проживания или работы матери.
Клиника врожденного предвывиха, подвывиха и вывиха бедра у детей
После рождения ребенка дисплазию тазобедренных суставов можно обнаружить в ходе ортопедического осмотра в родильном доме или в поликлинике сразу же после рождения ребенка по основным симптомам:
У детей старше года существуют дополнительные симптомы данного заболевания, такие как нарушение походки, симптом Дюшена-Тренделенбурга (симптом недостаточности ягодичных мышц), высокое стояние большого вертела (выше линии Розера-Нелатона), симптом неисчезающего пульса.
Решающее значение в диагностике имеет УЗИ–диагностика и рентгенография тазобедренного сустава.
Если Вы обнаружили эти симптомы у своего ребенка, то следует срочно обратиться к детскому ортопеду. Диагностика и лечение детей с предвывихом, подпывихом и вывихом бедра должна производиться в первые 3 месяца жизни, более поздние сроки принято считать запоздалыми.
Осложнения врожденного вывиха бедра
Ребенок с врожденным вывихом бедра чаще всего поздно начинает ходить. У таких детей нарушается походка. Ребенок хромает на ножку с больной стороны, туловище его наклоняется в эту же сторону. Это приводит к развитию искривления позвоночника – сколиоза.
Не леченная дисплазия тазобедренного сустава у детей, может привести к развитию диспластического коксартроза (смещение головки бедренной кости наружу, уплощение суставных поверхностей и сужение суставной щели, остеофиты по краям вертлужной впадины, остеосклероз, множественные кистовидные образования в наружном отделе крыши вертлужной впадины и головке бедренной кости) у взрослых. Лечение этой патологии у взрослых очень часто возможно только проведением операции эндопротезирования сустава, т.е. замена больного сустава металлическим.
Существуют два основных метода лечения данной патологии: консервативное и оперативное (т.е. хирургическое). Если вовремя и правильно поставлен диагноз, то применяются консервативные методы лечения.
В таком случае ребенку индивидуально подбирается шина, которая позволяет удерживать ножки ребенка в положении сгибания в тазобедренных и коленных суставах под прямым углом и отведения в тазобедренных суставах, что способствует правильному их развитию и формированию.
Вправление головки бедра должно происходить медленно, постепенно, атравматично. Всякое насилие при этом недопустимо, так как легко повреждает головку бедра и другие ткани сустава.
Консервативное лечение детей с врожденным предвывихом, подвывихом и вывихом бедра является ведущим методом. Чем раньше удается добиться сопоставления вертлужной впадины и головки бедра, тем лучшие условия создаются для правильного дальнейшего развития тазобедренного сустава.
Идеальным сроком для начала лечения следует считать первые дни жизни ребенка, т. е. тогда, когда вторичные изменения впадины и проксимального конца бедренной кости минимальны. Однако консервативное лечение применимо и в случае запоздалой диагностики у детей более старшего возраста, даже старше 1 года, т. е.
тогда, когда имеется сформированный вывих бедра.
Для этого как нельзя лучше подходят одноразовые подгузники в сочетании с костюмчиками. Если же вы пользуетесь марлевыми подгузниками и пеленками, тогда марлю следует сложить в четыре или более слоев, а пеленки не стягивать туго. Метод широкого пеленания позволяет всем элементам тазобедренного сустава замечательно развиваться.
При отсутствии противопоказаний также рекомендуются курсы массажа и гимнастика.
Оперативные вмешательства выполняются, как правило, при застарелых вывихах.
Как лечить врожденный вывих бедра?

Врождённый вывих бедра – внутриутробная патология костной системы, тяжёлая форма проявления тазобедренной дисплазии.
Характеризуется нарушением всех структур сустава, при котором суставная поверхность проксимальной части бедренной кости удерживаться в вертлужной впадине тазовых костей не может.
Вывих бедра происходит во время родов или вскоре после рождения. Патология развивается в большинстве случаев с одной стороны, но бывает двустороннее поражение. Часто бывает у девочек, распространённость составляет до 4%.
Врождённый вывих бедра появляется под влиянием следующих факторов:
- Длительное неправильное положение или ягодичное предлежание плода.
- Повреждение эмбриона механическим путём.
- Давление на плод образованиями матки, тазовыми костями.
- Токсическое действие лекарственных препаратов, алкоголя.
- Перенесённые беременной женщиной инфекционные заболевания.
- Недостаточность питания (нехватка витаминов и микроэлементов).
- Наследственная предрасположенность.
Некоторые симптомы патологического процесса можно увидеть вскоре после рождения. Вывих бедра у детей характеризуется следующими признаками:
Врождённый вывих бедра диагностируется на основании следующих данных.
Осмотр ребёнка, пальпаторное обследование, выявление характерных симптомов заболевания.
Является стандартом в диагностике врождённого вывиха. Рекомендовано к проведению у детей, которым уже исполнилось три месяца, поскольку высока лучевая нагрузка. По строгим показаниям рентгенография выполняется в любом возрасте. Проводится в положении ребёнка на спине, с ножками, приведёнными и разогнутыми в коленях и тазобедренных суставах, с обязательной фиксацией таза.
На рентгенограмме суставная поверхность бедренной головки не имеет точек соприкосновения с вертлужной впадиной, смещена кверху и кнаружи. Вертлужная впадина плоская, гипоплазия зон окостенения на головке кости бедра.
Врождённый вывих бедра (в зависимости от рентгенологических изменений):
- 1 степень – бедренная головка смещена в сторону, но на уровне впадины (предвывих);
- 2 степень – головка кости – на уровне верхней части суставной впадины костей таза (подвывих);
- 3 степень – головка кости принимает расположение под козырьком впадины;
- 4 степень – головка бедра закрыта тенью подвздошной кости;
- 5 степень – головка бедра принимает наиболее высокое положение возле верхнего крыла подвздошной кости.
Рекомендована для детей младше трёх месяцев, но возможно применение в любом возрасте. На сонограмме определяется смещение головки бедра. Угол α – соответствует наклону вертлужной впадины, угол β – степень развития крыши хряща.
Осмотр врачами: ортопедом и хирургом.
Врождённый вывих бедра лечится двумя способами – консервативным и хирургическим (оперативным). Если диагностика заболевания проведена в период новорожденности, то в бывает достаточно консервативного лечения. Если патология выявлена поздно, без вмешательства хирурга не обойтись.
- Консервативные способы коррекции:
- широкое пеленание. Используется в период новорожденности до шестимесячного возраста, по показаниям до 1 года. Между разведенными нижними конечностями на 70–80 градусов подкладывают плотно сложенные пелёнки и фиксируют сверху другой пелёнкой. При этом движения ребёнка не ограничиваются;
- ортопедические приспособления. Врождённый вывих бедра корректируется ношением специальных приспособлений, к которым относятся подушка Фрейка, лечебные шины Виленского и Волкова, стремена Павлика. С их помощью ноги ребенка фиксируются в разведённом положении, с согнутыми коленями, с сохранением допустимой подвижности. Размер подбирается по мере роста малыша;
- лечебная гимнастика, массаж. Направлены на восстановление работоспособности тазобедренного сустава, увеличения объёма движений, укрепление мышц ягодиц и ножек.физиотерапевтические методы. Применяют подводный массаж, парафиновые аппликации, лечение озокеритом, грязелечение.
2. Оперативные методы терапии. Применяют после исполнения ребёнку трёх лет, до этого борьба с патологией проводится консервативными способами.
- открытое вправление тазобедренного сустава;
- открытое вправление и реконструкция сустава;
- хирургическое вмешательство на подвздошной кости;
- паллиативные операции.
Могут развиваться в результате несвоевременной диагностики и врачевания патологического процесса. К ним относятся:
- Дефекты осанки.
- Нарушение походки.
- Коксартроз.
- Некроз головки бедра, асептический.
- Остеохондроз.
- Плоскостопие.
- Укорочение конечности.
Врождённый вывих бедра у детей старше трёх лет и у взрослых является сложной патологией в плане терапии и дальнейшего восстановления функций тазобедренного сустава.
Часто поздняя диагностика заболевания приводит к необратимым изменениям опорно-двигательного аппарата и инвалидности.
Поэтому очень важно диагностировать патологический процесс в период новорожденности и своевременно начать лечение.
Симптомы врожденного вывиха бедра

Для детей младшего возраста характерны клинические симптомы:
Основные,достоверные:
– симптом вправления и вывихивания, “симптом нестойкости”, “щелчка ” или “соскальзывания”- симптом Маркса – Ортолани
– ограниченное отведение бедер – гипертонус мышц бедер;
– укорочение ноги (на стороне вывиха при односторонней патологии).
Второстепенные или вспомогательные:
– асимметрия кожных складок на ягодицах и бедрах;
– разболтанность тазобедренных суставов (чрезмерная подвижность);
– внешняя ротация нижних конечностей;
– симптом Богданова, симптом Ляндреса.
Симптом “вправления и вывихивания” впервые описал В.О.Маркс (1934), назвав его симптомом соскальзывания. Этот симптом необходимо проверить в родильном зале, а потом на 3-5 сутки и перед выпиской из родильного дома: новорожденного укладывают на спинку.
Большими пальцами рук исследующий охватывает коленные суставы ребенка, а ІІ-V пальцы рук располагает в участке больших вертелов.
Одновременно с отведением осуществляется тракция по оси бедра в дистальном направлении, а средние пальцы слегка нажимают на большие вертела по направлению к вертлужной впадине, во время приведения выполняется легкая тракция на оси бедра, направленная кзади.
Во время этих действий при отведении головка бедренной кости входит в суставную впадину, при приведении – выходит из нее. Вправление и вывихивание головки бедренной кости сопровождается характерным звуком – “щелчком”, пальцы исследующего ощущают этот “щелчок”. Все движения необходимо выполнять медленно, без усилия. Этот симптом может исчезнуть через 7-20 дней после рождения.
Рис. 1. Определение симптома “щелчка”.
По данным исследований, этот симптом определяется у 24-31 ребенка на 1000 новорожденных (Я.Б.Куценюк, 1992). В дальнейшем, в месячном возрасте, симптом отмечался только у 34% малышей.
Вторым, возможным симптомом является ограничение отведения бедер (рис. 2). Этот симптом определяется у 70-75% детей с разными формами нарушения формирования тазобедренных суставов.
Сразу после родов у новорожденного отмечается несколько сниженный мышечный тонус и только на 3-5 сут можно определить степень отведения бедер.
На мышечный тонус влияют много факторов, которые необходимо учитывать при проведении дифференциальной диагностики (черепно-мозговая травма, спинальна травма, перинатально-гипоксическое поражение ЦНС, асфиксия, артрогрипоз и др.).
Рис. 2. Определение степени отведения бедер.
С ростом ребенка частота симптома вправление и вывихивания значительно уменьшается, в тот же время ограниченное отведение бедер встречается чаще.
Установление патологии со стороны тазобедренных суставов у новорожденных в родильном доме не гарантирует своевременного начала лечения. Большая часть матерей не обращается к хирургу, ортопеду по месту жительства после выписки и на протяжении первых месяцев.
С ростом малыша мать не видит у него патологии и не посещает поликлинику, поэтому врачи родильного дома в выписке должны подчеркнуть какой диагноз, симптомы установлены при осмотре ребенка ортопедом, хирургом, какое лечение назначено, когда необходимо посетить специалиста, а участковый педиатр должен проконтролировать это.
Другие симптомы определяются у детей как первого года жизни, так и старших. Диагностика односторонней патологии намного легче, наиболее сложнее выявить двустороннее поражение и незначительную степень дисплазии.
С возрастом все симптомы становятся более выраженными. Когда ребенок начинает ходить, при одностороннем вывихе бедренной кости он хромает, при двустороннем – наблюдается шаткая “утиная” походка.
Верхушка большого вертела располагается выше линии Розера-Нелатона, которая соединяет седалищную кость с верхней передней остью подвздошной кости. Отмечают положительный симптом Дюшенна – Тренделенбурга (рис.
3) – симптом опущенной ягодицы (встать на ногу, на стороне врожденного вывиха бедра, и согнуть другую ногу в коленном и тазобедренном суставах – наблюдается опущение ягодицы согнутой конечности).
Рис. 3. Симптом Дюшена-Тренделенбурга.
У детей старшего возраста при вывихе бедра отмечается увеличение лордоза в поясничном отделе позвоночника (рис. 4 ).
Рис. 4. Увеличение лордоза в поясничном отделе позвоночника
Обследование ребенка с патологией тазобедренного сустава. Показания к инструментальному обследованию у новорожденных и детей первого года жизни:
1. Клиническая симптоматика
· симптом вправления и вывихивания (“щелчок”);
· ограниченное отведение бедер;
· асимметрия седалищных и бедренных складок;
· разная длина конечности.
2. Наследственность: у матери, отца или у других родственников есть патология со стороны тазобедренных суставов, другая врожденная патология.
3. Особенности течения беременности: многоплодная беременность, ягодичное предлежание, ранний, поздний токсикоз, другие осложнения.
4. Особенности родов: тазовое предлежание, маловодие, осложненные роды, акушерское пособие.
5. Дети с рахитом и заболеваниями ЦНС (спинальная травма, гидроцефальный синдром и др.).
Не нашли то, что искали? Воспользуйтесь поиском:
Врожденный вывих бедра или, другими словами, дисплазия тазобедренного сустава – наиболее частая врожденная аномалия развития у младенцев. Статистические данные утверждают, что, в среднем, в трёх-четырёх случаях на 1000 новорожденных малышей выявляется данная патология, и заболевание поражает девочек примерно в шесть раз чаще, чем малышей мужского пола.

Из-за аномального развития элементов тазобедренного сустава появляется вывих (полное разъединение суставных поверхностей костей) или подвывих (частичное разъединение суставных поверхностей костей), которые можно исправить консервативными методами лечения только в раннем младенческом возрасте обычно до полугода. Поэтому молодым родителям важно знать основные симптомы патологии и последствия развития её осложнений. При наличии любых подозрений в отношении заболевания малыша им следует своевременно обратиться за профессиональной помощью к врачу-ортопеду.
Особенности заболевания
Тазобедренный сустав имеет следующие элементы: суставную (вертлужную) впадину, головку бедра и шейку бедра. Вертлужная впадина имеет чашеобразную форму, внутри покрыта хрящевой тканью (валиком) и наполнена суставной жидкостью. Головка бедра имеет аналогичное внешнее хрящевое покрытие, дополнительно соединяется связками c суставной впадиной. Шаровидная форма головки позволяет ей надежно держаться в вертлужной впадине, дает возможность двигаться суставу в разные стороны.
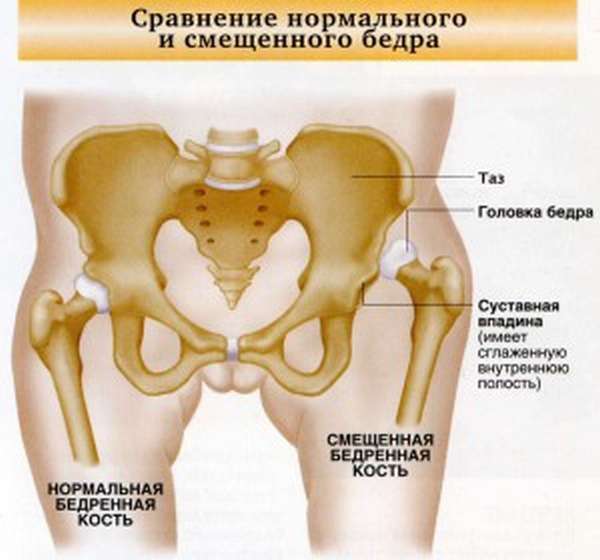
Вышеперечисленные патологии в комбинации со слабой мышечной тканью благоприятствуют возникновению врожденного вывиха или подвывиха бедра у новорожденных детей. Патология тазобедренного сустава может развиться с одной стороны или одновременно с обеих.
Причины

Вывих головки бедренной кости без соответствующего лечения провоцирует развитие диспластического коксартроза. Такое изменение сопровождается постоянной болью, уменьшает подвижность сустава и в конечном итоге приводит к инвалидности.
Степени дисплазии
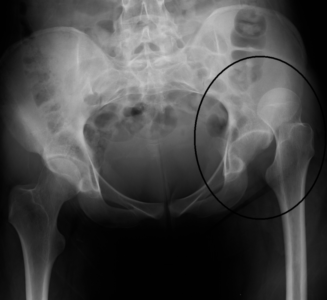
Врожденный вывих бедра имеет несколько степеней тяжести протекания заболевания:
- дисплазия поверхности остаются конгруэнтными, однако существуют явные анатомические предпосылки к развитию вывиха,
- предвывих сохраняется нормальное прилегание между суставными элементами, однако капсула сустава натянута, существует смещение и излишняя подвижность головки бедра внутри сустава,
- подвывих нарушается прилегание поверхностей элементов сустава, связка значительно натянута, головка бедренной кости сдвинута с места,
- вывих существует абсолютное несоответствие головки бедренной кости и суставной впадины, головка бедра находится вне пределов сустава, суставная капсула существенно напряжена и натянута.
Для выявления подобных изменений у ребенка в первые месяцы его жизни используется ультрасонографический метод диагностики, а по истечении четырех месяцев со дня рождения малыша применяется рентгенологическое обследование.
Симптомы заболевания
Врожденный вывих бедра имеет ряд неспецифических симптомов, при наличии которых можно заподозрить патологию у ребенка. В возрасте до года и после года симптомы проявляются по-разному вследствие взросления, развития ребенка, усугубления невыявленной патологии.
Врожденный вывих бедра проявляется у новорожденных от 0 до 12 месяцев в виде следующих признаков:
- симптом Маркса-Ортолани, который проявляется у детей в возрасте до трех месяцев в виде характерного щелчка (происходит свободный выход бедренной головки из суставной впадины) при сгибании ног в коленях и разведении бедер,
- асимметрия ягодично-бедренных кожных складок,
- симптом Дюпюитрена, при котором происходит беспрепятственное движение головки бедра вверх и вниз,
- у малыша наблюдается укорочение пораженной конечности,
- разворот кнаружи стопы ноги ребенка с развитой патологией, обычно происходит во время сна, однако этот симптом может быть и у здоровых детей,
- ограниченное отведение обеих ножек или одной ноги при сгибании (угол отведения бедра составляет менее 80-90 градусов),
- симптом Барлоу, при котором в результате сгибания ноги в бедре проявляется смещение головки бедренной кости.
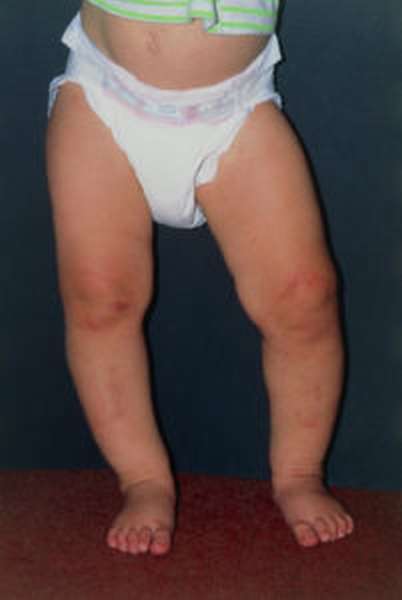
При наличии вышеперечисленных признаков точный диагноз и дальнейшее лечение ребенку устанавливаются врачом-ортопедом на основании результатов обследований, проведенных с помощью рентгенограммы (по истечению 3-х месячного возраста), УЗИ или МРТ тазобедренного сустава.
Способы лечения
Врожденный вывих бедра следует начинать лечить сразу после проведения диагностики.
Лечение врожденного вывиха бедра осуществляется консервативными и оперативными методами. Если заболевание не выявлено в раннем возрасте, то в дальнейшем оно усугубляется, возникают осложнения, которые требуют оперативного вмешательства. Наиболее благоприятным периодом для лечения дисплазии консервативными методами считается возраст ребенка до 3-х месяцев, если диагноз установлен позже, то лечение считается поздним. Однако и при возрасте старше 3-х месяцев ряд консервативных методик лечения дают хорошие результаты.
При врожденном вывихе бедра консервативное лечение осуществляется несколькими способами или сочетанием этих способов.
Лечебный массаж является обязательной процедурой при дисплазии, позволяет укрепить мышцы, а также стабилизировать и вправить поврежденный сустав.

Фиксация ног с помощью гипсовых или ортопедических конструкций выполняется на продолжительный период времени, позволяет зафиксировать ноги в разведенном положении до момента нарастания хрящевой ткани на вертлужной впадине и стабилизации всех составных элементов сустава. Конструкции устанавливаются и регулируются только лечащим врачом. Примерами ортопедических конструкций являются шина Павлика, шина Фрейка, шина Виленского.
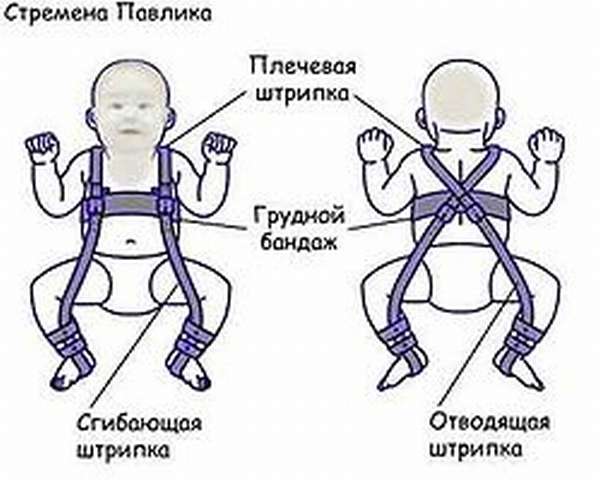
Физиотерапевтические процедуры, такие как электрофорез, аппликации с озокеритом, УФО, применяются в комплексном лечении дисплазии.
При отсутствии результативности от применения вышеперечисленных консервативных методов лечения в возрасте от года до пяти лет иногда назначают закрытое вправление вывиха. После процедуры накладывается фиксирующая гипсовая конструкция на срок до полугода, при этом ноги ребенка закрепляются в разведенном положении. После удаления конструкции проводится реабилитация.
Операция назначается при врожденном вывихе бедра в случаях, когда консервативные методы не дали положительных результатов. Подходящий возраст для проведения операции – это 2-3 года. Хирургическое лечение выполняется несколькими способами:
- открытое артропластическое вправление врожденного вывиха бедра,
- эндопротезирование, или замена сустава,
- реконструкция подвздошной и бедренной костей, суставная капсула не вскрывается,
- комбинация вышеперечисленных лечебных методов.
Способ оперативного лечения выбирается врачом с учетом анатомических модификаций сустава.
Профилактика

Профилактика врожденного вывиха бедра проводится в несколько этапов.
Пренатальная (дородовая) и интенатальная (родовая) профилактика предполагает соблюдение следующих правил будущей матерью:
- своевременное прохождение периодических осмотров у гинеколога-акушера, выполнение его предписаний и назначений (прохождение УЗИ плода, сдача анализов, прием медикаментов) для предупреждения развития и своевременного диагностирования пороков у плода,
- воздержание от курения и употребления алкоголя,
- соблюдение здорового образа жизни (ежедневные прогулки, выполнение гимнастики для беременных, достаточный сон),
- применение принципов правильного питания (дробное употребление пищи, в рационе должна присутствовать сбалансированная еда, богатая клетчаткой и белком молочные и мясные продукты, свежие овощи, зелень и фрукты, необходимо исключить употребление жареной, острой, соленой, консервированной, жирной пищи),
- своевременное обращение к врачу в случае появления признаков гестоза (высокое давление, отеки),
- правильное поведение при родах (выполнение указаний врача).
Постнатальная профилактика предполагает соблюдение следующих правил матерью в отношении новорожденного ребенка:
Своевременная профилактика, ранняя диагностика и лечение выявленной патологии способствуют благоприятному исходу для здоровья ребенка.
Читайте также:


