Системная красная волчанка sle-dac
Системная красная волчанка – хроническое системное заболевание, с наиболее выраженными проявлениями на коже; этиология красной волчанки не известна, но ее патогенез связан с нарушением аутоиммунных процессов, в результате чего вырабатываются антитела к здоровым клеткам организма. Заболеванию в большей степени подвержены женщины среднего возраста. Заболеваемость красной волчанкой не велика – 2-3 случая на тысячу человек населения. Лечение и диагностика системной красной волчанки осуществляются совместными усилиями ревматолога и дерматолога. Диагноз СКВ устанавливается на основании типичных клинических признаков, результатов лабораторных анализов.
- Развитие и предполагаемые причины системной красной волчанки
- Клиническая картина системной красной волчанки
- Диагностика системной красной волчанки
- Лечение системной красной волчанки
- Цены на лечение
Общие сведения
Системная красная волчанка – хроническое системное заболевание, с наиболее выраженными проявлениями на коже; этиология красной волчанки не известна, но ее патогенез связан с нарушением аутоиммунных процессов, в результате чего вырабатываются антитела к здоровым клеткам организма. Заболеванию в большей степени подвержены женщины среднего возраста. Заболеваемость красной волчанкой не велика – 2-3 случая на тысячу человек населения.
Развитие и предполагаемые причины системной красной волчанки
Точная этиология красной волчанки не установлена, но у большей части пациентов обнаружены антитела к вирусу Эпштейна-Барр, что подтверждает возможную вирусную природу заболевания. Особенности организма, вследствие которых вырабатываются аутоантитела, также наблюдаются почти у всех больных.
Гормональная природа красной волчанки не подтверждена, но гормональные нарушения ухудшают течение заболевания, хотя спровоцировать его возникновение не могут. Женщинам с диагностированной красной волчанкой не рекомендован прием пероральных контрацептивов. У людей, имеющих генетическую предрасположенность и у однояйцевых близнецов заболеваемость красной волчанкой выше, чем в остальных группах.
В основе патогенеза системной красной волчанки лежит нарушение иммунорегуляции, когда в качестве аутоантигенов выступают белковые компоненты клетки, прежде всего ДНК и в результате адгезии мишенью становятся даже те клетки, которые изначально были свободны от иммунных комплексов.
Клиническая картина системной красной волчанки

При красной волчанке поражается соединительная ткань, кожа и эпителий. Важным диагностическим признаком является симметричное поражение крупных суставов, и, если возникает деформация суставов, то за счет вовлечения связок и сухожилий, а не вследствие поражений эрозивного характера. Наблюдаются миалгии, плевриты, пневмониты.
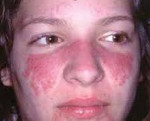
Но наиболее яркие симптомы красной волчанки отмечаются на коже и именно по этим проявлениям в первую очередь и ставят диагноз.
На начальных стадиях заболевания красная волчанка характеризуется непрерывным течением с периодическими ремиссиями, но почти всегда переходит в системную форму. Чаще отмечается эритематозный дерматит на лице по типу бабочки – эритема на щеках, скулах и обязательно на спинке носа. 
Появляется гиперчувствительность к солнечному излучению – фотодерматозы обычно округлой формы, носят множественный характер. При красной волчанке особенностью фотодерматозов является наличие гиперемированного венчика, участка атрофии в центре и депигментации пораженной области. Отрубевидные чешуйки, которыми покрывается поверхность эритемы, плотно спаяны с кожей и попытки их отделить, очень болезненны. На стадии атрофии пораженных кожных покровов наблюдается формирование гладкой нежной алебастрово-белой поверхности, которая постепенно замещает эритематозные участки, начиная с середины и двигаясь к периферии.
У некоторых пациентов с красной волчанкой поражения распространяются на волосистую часть головы, вызывая полную или частичную алопецию. Если поражения затрагивают красную кайму губ и слизистую оболочку рта, то очаги поражения представляют собой синюшно-красные плотные бляшки, иногда с отрубевидными чешуйками сверху, их контуры имеют четкие границы, бляшки склонны к изъязвлениям и причиняют боль во время еды.
Красная волчанка имеет сезонное течение, и в осенне-летние периоды состояние кожи резко ухудшается из-за более интенсивного воздействия солнечного излучения.

При подостром течении красной волчанки наблюдаются псориазоподобные очаги по всему телу, ярко выражены телеангиэктазии, на коже нижних конечностей появляется сетчатое ливедио (древоподобный рисунок). Генерализованная или очаговая алопеция, крапивница и кожный зуд наблюдаются у всех пациентов с системной красной волчанкой.
Во всех органах, где имеется соединительная ткань, со временем начинаются патологические изменения. При красной волчанке поражаются все оболочки сердца, лоханки почек, желудочно-кишечный тракт и центральная нервная система.
Если помимо кожных проявлений пациентов мучают периодические головные боли, суставные боли без связи с травмами и погодными условиями, наблюдаются нарушения со стороны работы сердца и почек, то уже на основании опроса можно предположить о более глубоких и системных нарушениях и обследовать пациента на наличие красной волчанки. Резкая смена настроения от эйфоричного состояния до состояния агрессии тоже является характерным проявлением красной волчанки.
У больных красной волчанкой пожилого возраста кожные проявления, почечный и артралгический синдромы менее выражены, но чаще наблюдается синдром Шегрена – это аутоиммунное поражение соединительной ткани, проявляющееся гипосекрецией слюнных желез, сухостью и резью в глазах, светобоязнью.
Дети, с неонатальной формой красной волчанки, родившиеся от больных матерей, уже в младенческом периоде имеют эритематозную сыпь и анемию, поэтому следует проводить дифференциальный диагноз с атопическим дерматитом.
Диагностика системной красной волчанки
Реакция Вассермана может быть ложноположительной, как и другие серологические исследования, что порой приводит к назначению неадекватного лечения. При развитии пневмонии проводят рентгенографию легких, при подозрении на плеврит - плевральную пункцию. Для диагностики состояния сердца - ЭКГ и эхокардиографию.
Лечение системной красной волчанки

Как правило, первоначальное лечение красной волчанки бывает неадекватным, так как ставятся ошибочные диагнозы фотодерматозов, экземы, себореи и сифилиса. И только при отсутствии эффективности назначенной терапии проводятся дополнительные обследования, в ходе которых и диагностируется красная волчанка. Полного излечения от этого заболевания добиться невозможно, но своевременная и корректно подобранная терапия позволяет добиться улучшения качества жизни пациента и избежать инвалидизации.
Пациентам с красной волчанкой нужно избегать прямых солнечных лучей, носить одежду, прикрывающую все тело, а на отрытые участки наносить крема с высоким защитным фильтром от ультрафиолета. На пораженные участки кожи наносят кортикостероидные мази, так как использование негормональных препаратов не приносит эффекта. Лечение необходимо проводить с перерывами, чтобы не развился гормонообусловленный дерматит.
В при неосложненных формах красной волчанки для устранения болевых ощущений в мышцах и суставах назначаются нестероидные противовоспалительные препараты, но с осторожностью следует принимать аспирин, так как он замедляет процесс свертывания крови. Обязателен прием глюкокортикостероидов, при этом дозы препаратов подбираются таким образом, чтобы при минимизации побочных эффектов защитить внутренние органы от поражений.
Метод, когда у пациента делают забор стволовых клеток, а потом проводят иммунодепрессивную терапию, после чего для восстановления иммунной системы вновь вводят стволовые клетки, эффективен даже в тяжелых и безнадежных формах красной волчанки. При такой терапии аутоиммунная агрессия в большинстве случаев прекращается, и состояние пациента с красной волчанкой улучшается.
Здоровый образ жизни, отказ от алкоголя и курения, адекватная физическая нагрузка, сбалансированное питание и психологический комфорт позволяют пациентам с красной волчанкой контролировать свое состояние и не допустить инвалидизации.
Комплексное исследование аутоантител, относящихся к иммунологическим критериям системной красной волчанки (АНА, анти-dsDNAи антител к кардиолипину), которое используется для диагностики этого заболевания.
Серологическая диагностика СКВ;
аутоантитела при СКВ.
Serologic Tests, SLE;
Immunological Criteria, SLE.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Системная красная волчанка (СКВ) – аутоиммунное заболевание, характеризующееся разнообразными клиническими проявлениями и широким спектром аутоантител. Наибольшее клиническое значение имеют следующие виды антител:
- Антинуклеарный фактор (АНФ, другое название: антинуклеарные антитела, АНА) – это гетерогенная группа аутоантител, направленных против компонентов собственных ядер. АНА обнаруживаются у 98 % пациентов с СКВ. Такая высокая чувствительность означает, что отрицательный результат исследования исключает диагноз "СКВ". Эти антитела, однако, не специфичны для СКВ: они также выявляются в крови пациентов с другими заболеваниями (другие заболевания соединительной ткани, аутоиммунный панкреатит, первичный билиарный цирроз, некоторые злокачественные новообразования). Существует несколько способов определения АНА в крови. Метод непрямой реакции флюоресценции (РНИФ) с использованием человеческих эпителиальных клеток HEp-2 позволяет определить титр и тип свечения. Наиболее характерны для СКВ гомогенный, периферический (краевой) и крапчатый (гранулярный) типы свечения.
- Анитела к двухцепочечной ДНК (анти-dsDNA) – аутоантитела, направленные против собственной двуспиральной ДНК. Они являются разновидностью АНА. Анти-dsDNA обнаруживаются приблизительно у 70 % пациентов с СКВ. Хотя чувствительность анти-dsDNAв отношении СКВ ниже, чем у АНА, их специфичность достигает 100 %. Такая высокая чувствительность означает, что положительный результат теста подтверждает диагноз "СКВ".
- Антифосфолипидные антитела – это гетерогенная группа аутоантител, направленных против фосфолипидов и связанных с ними молекул. В эту группу входят антитела к кардиолипину, бета-2-гликопротеину, аннексину V, фосфатидил-протромбину и другие. 5-70 % пациентов с СКВ имеют антифосфолипидные антитела. Наиболее часто выявляемым видом антифосфолипидных антител являются антикардиолипиновые антитела (АКА). АКА направлены против одного из фосфолипидов мембраны митохондрий, называемого кардиолипином (известно, что АКА направлены не на сам фосфолипид, а на плазменный аполипопротеин, ассоциированный с кардиолипином).
Диагностика СКВ достаточно трудна и носит комплексный характер. Иммунологические нарушения – это характерная черта этого заболевания, и лабораторные исследования являются частью диагностического алгоритма. Во избежание ошибок врачу (и пациенту) необходимо понимать, какова роль лабораторных анализов в диагностике этого заболевания и как правильно интерпретировать их результаты.
Ранее к диагностическим критериям СКВ относили LE-клетки и стойкие ложноположительные серологические тесты на сифилис. С развитием методов лабораторной диагностики и более полным пониманием патогенеза СКВ диагностические критерии менялись. В настоящее время для диагностики СКВ наиболее часто ориентируются на классификационные критерии Американского колледжа ревматологии (ACR) 1997 г. Они включают в себя клинические признаки, показатели крови и иммунологические нарушения (всего 11 критериев). При выявлении у пациента 4 и более критериев ACR диагноз "СКВ" считается вероятным. К иммунологическим критериям ACRотносятся:
- Наличие антител к двуспиральной ДНК (анти-dsDNA), антител к антигену Smith (анти-Sm) или антифосфолипидных антител (включая антикардиолипиновые антитела IgG и IgM, волчаночный антикоагулянт и ложноположительные реакции на сифилис) – 1 балл. Видно, что в классификации ACR все три вида аутоантител объединены в один критерий.
- Наличие антинуклеарных антител АНА – 1 балл. Более высокий титр (более 1:160) более специфичен для СКВ.
В 2012 г. эти критерии были пересмотрены с учетом новых представлений о СКВ, результатом чего стали классификационные критерии СКВ SLICC. Интерпретация иммунологических нарушений при СКВ подверглась значительным изменениям.К иммунологическим критериям SLICCотносятся:
- Наличие АНА в титре, превышающем референсное значение лаборатории – 1 балл;
- Наличие анти-dsDNA в титре, превышающем референсное значение лаборатории, или при использовании ИФА (ELISA) – в два раза превышающем лабораторное значение – 1 балл;
- Наличие анти-Sm – 1 балл;
- Наличие антифосфолипидных антител, включая антикардиолипиновые антитела IgG, IgM и IgA в высоком и среднем титре, волчаночный антикоагулянт, ложноположительный результат антикардиолипинового теста/микрореакции преципитации на сифилис, антител к бета-2-гликопротеину IgG, IgM и IgA) – 1 балл;
- Снижение уровня комплемента (C3,C4 или C50) – 1 балл;
- Положительный результат прямого теста Кумбса (при отсутствии гемолитической анемии) – 1 балл.
При выявлении у пациента 4 и более критериев SLICC (при этом обязательно наличие одного клинического и одного иммунологического критерия) диагноз "СКВ" считается вероятным. Видно, что критерий АНА остался неизменным, в то время как анти-dsDNA, анти-Smи антифосфолипидные антитела были разделены на самостоятельные критерии. Кроме того:
(1) рекомендован более строгий подход к интерпретации результата анализа на анти-dsDNA при использовании метода ИФА (титр должен быть в два раза больше референсного значения);
(2) антикардиолипиновые антитела в низком титре более не принимаются во внимание;
(3) добавлен класс IgA антикардиолипиновых антител и антител к бета-2-гликопротеину;
(4) добавлены дополнительные критерии (снижение уровня комплемента, антител к бета-2-гликопротеину и пр.).
В данное комплексное исследование вошли наиболее частовстречающиеся аутоантитела при СКВ (АНА, анти-dsDNA и антикардиолипиновые антитела). Хотя эти три вида антител по-прежнему остаются важными критериями, появляются новые критерии, которые могут быть полезны для диагностики СКВ. Поэтому в некоторых случаях этот комплексный анализ дополняют другими лабораторными тестами. Следует еще раз подчеркнуть, что, хотя лабораторные тесты играют огромную роль в диагностике СКВ, их следует оценивать только в комплексе с клиническими данными.
Для чего используется исследование?
- Для диагностики системной красной волчанки.
Когда назначается исследование?
- При наличии симптомов системной красной волчанки: лихорадки, поражения кожи (эритема-бабочка, дискоидные и другие высыпания на коже лица, предплечий, груди), артралгий/артрита, пневмонита, перикардита, эпилепсии, поражения почек;
- при наличии типичных для СКВ изменений в клиническом анализе крови: гемолитической анемии, лейкопении или лимфопении, тромбоцитопении.
Что означают результаты?
1. Антинуклеарный фактор
Титр: Что может влиять на результат?
- Время, прошедшее с начала болезни;
- активность болезни.
- Результат анализа следует оценивать вместе с данными дополнительных лабораторных и инструментальных исследований;
- для получения точного результата необходимо следовать рекомендациям по подготовке к тесту.
Кто назначает исследование?
Врач общей практики, терапевт, ревматолог.
Литература
- Petri Met al. Derivation and validation of the Systemic Lupus International Collaborating Clinics classification criteria for systemic lupus erythematosus. Arthritis Rheum. 2012 Aug;64(8):2677-86. doi: 10.1002/art.34473.
- Gibson K, Goodemote P, Johnson S. FPIN’s clinical inquiries: antibody testing for systemic lupus erythematosus. Am Fam Physician. 2011 Dec 15;84(12):1407-9.
- Yu C, Gershwin ME, Chang C. Diagnostic criteria for systemic lupus erythematosus: a critical review. J Autoimmun. 2014 Feb-Mar;48-49:10-3.
- Gill JM, Quisel AM, Rocca PV, Walters DT. Diagnosis of systemic lupus erythematosus. Am Fam Physician. 2003 Dec 1;68(11):2179-86.
Заболевание, при котором образующиеся аутоимунные антитела вступают в реакцию с веществами собственного организма.
При СКВ аутоантитела разрушают различные органы. В зависимости от поражённого органа болезнь проявляется повышением температуры, слабостью и др. признаками воспалительных процессов, артритом, сыпью на лице в форме крыльев бабочки, психоневрологическими симптомами, повреждением почек, болезнью сердца и лёгких, отклонениями от нормы показателей крови.
Симптомы могут появляться лишь однажды, либо постепенно один за другим, у больного чередуются ухудшение и улучшение самочувствия, что свидетельствует о хроническом заболевании.
Примерно 80-90% больных СКВ – молодые женщины в возрасте 20-30 лет. СКВ болеют во многих странах мира, но в особенности заболевание распространено среди чернокожих и азиатских народов.
Причины заболевания.
Причины возникновения СКВ до сих пор неясны. Предполагается, что болезнь обусловлена несколькими генетическими факторами, а спусковым крючком для начала болезни может послужить вирусная инфекция (простуда и др.), ультрафиолетовые лучи (поездка на море, катание на горных лыжах), некоторые лекарственные препараты, а также секреция женских гормонов. Нарушение иммунного баланса предположительно и вызывает системную красную волчанку.
Иммунная система выполняет важную роль защиты организма от бактерий, вирусов и др.. Однако при СКВ иммунная система начинает атаковать собственный организм, вызывая воспалительные процессы. Анализ крови на наличие антител позволяет определить, работает ли иммунитет против своего организма. У 95-и и больше процентов больных СКВ анализ крови показывает наличие антинуклеарных антител.
Симптомы.
При СКВ наблюдается повышенная температура, общее недомогание, утомляемость, отсутствие аппетита, потеря веса. Почти у всех пациентов появляются кожные и суставные признаки заболевания. Симптомы могут в значительной степени различаться в зависимости от больного, и медленно прогрессировать в течение нескольких месяцев. У многих больных СКВ женщин симптомы исчезают с началом менструации и появляются вновь ближе к концу.
Современные методы позволяют диагностировать заболевание на ранних стадиях. Благодаря появлению новых эффективных терапевтических методов, прогноз для больных СКВ за последние 30 лет значительно улучшился. Тем не менее, предсказать ход течения болезни очень сложно из-за множества вариантов.
-
Поражения кожи и слизистых оболочек.
Характерным признаком СКВ является сыпь на лице от носа к щекам. Поражённый участок по форме напоминает бабочку. Иногда на коже появляются слегка выпуклые бляшки, бесцветные экземы на лице, шее, локтях. У 40% больных после нахождения под сильными ультрафиолетовыми лучами появляется сыпь и волдыри, сопровождающиеся лихорадкой (синдром гиперчувствительности к солнечным лучам). Характерными симптомами СКВ являются также похожие на обморожения повреждения кожи на ладонях, пальцах рук, ступнях. Иногда на слизистой оболочке полости рта (в особенности в задней части ротовой полости за щеками и дёснами), либо в носовой полости появляются неглубокие безболезненные язвочки.
Проблемы с суставами. Примерно 90% пациентов страдают отёками рук и пальцев, болезненными воспалениями крупных суставов, таких, как коленный и локтевой. Больного мучает боль, местоположение которой меняется день ото дня. При симптомах артрита СКВ иногда путают с ревматоидным артритом. Однако, в отличие от ревматоидного артрита, при СКВ не происходит разрушения кости. В редких случаях заболевание может привести к деформации суставов (артрит Жаку).
Повреждение почек.
Поражения почек у больных СКВ бывают как лёгкие бессимптомные, так и тяжёлые, заканчивающиеся летальным исходом. Особенностью острой почечной недостаточности при СКВ является протеинурия, большое количество лейкоцитов, эритроцитов и целиндров в осадке мочи. Гломерулонефрит (люпус-нефрит) наблюдается примерно у половины пациентов, и без лечения приводит к нефротическому синдрому и почечной недостаточности с необходимостью диализа, и несёт угрозу жизни больного.
Повреждение центральной нервной системы.
Другим серьёзным симптомом системной красной волчанки является повреждение центральной нервной системы. Психоневротические синдромы могут быть самыми различными. Наиболее распространены депрессия, дезориентация, паранойя, мигрень, эпилептические припадки, судороги, повреждение сосудов головного мозга.
Болезни сердца и лёгких.
Чаще всего встречается воспаление серозной оболочки сердца (перикардит), вызывающее боль в груди. В 20% случаев перикардит сопровождается серозитами (перикардит и преврит). Плеврит может протекать как со скоплением жидкости, так и без. Часто у больных наблюдаются незначительные нарушения функции лёгких, в редких случаях диагностируется воспаление лёгких (люпус-пневмония), опасные для жизни лёгочные кровотечения, лёгочная гипертензия и др. трудноизлечимые заболевания.
Повреждения органов пищеварительного тракта.
В случае появления у больного СКВ болей в животе и тошноты существует вероятность васкулита брызжейки, люпус-перитонита, люпус-холецистита.
Повреждение кроветворной системы
У больного СКВ часто диагностируют анемию, лейкопению, тромбопению. Если у больного наряду с кровотечением (в основном при повторяющихся выкидышах, тромбозе, тромбоцитопении) обнаруживаются антифосфолипидные антитела, то такое состояние называют синдромом антифосфолипидного антитела.
Диагностика СКВ
В Японии для диагностики системной красной волчанки, как правило назначают анализ крови, мочи, проверяют скорость оседания эритроцитов (СОЭ), иммуноглобулин, белок крови, антинуклеарные антитела, делают рентген грудной клетки, ЭКГ, серологический анализ крови на аутоантитела, антиДНКантитела, антиSMантитела, антифосфолипидные антитела (антикардиолипиновые антитела, люпус-антикоагулянт). Серологический тест биологического ложного срабатывания на сифилис также является важным показателем.
С помощью анализа мочи на наличие белка и эритроцитов, и анализа крови на увеличение концентрации креатинина выясняют, не повреждены ли почки. Иногда для планирования лечения необходима биопсия почек.
Однако из-за разнообразия симптомов отличить СКВ от других заболеваний на начальной стадии бывает сложно. Очень важно пройти обследование у врача, чьей специализацией являются коллагеновые и ревматоидные заболевания.
Лечение системной красной волчанки
Цель основных методов лечения – контроль иммунной функции организма и подавление воспалительных процессов. Для этого прежде всего используются кортикостероидные препараты (стероиды). Если стероиды недостаточно эффективны, проводится комбинированная пульс-терапия стероидами и иммунодепрессантами.
Благодаря современным методам лечения 10-летняя выживаемость больных СКВ достигает 95%. Чаще всего больные погибают от инфекций, почечной недостаточности, повреждения центральной нервной системы. До разработки метода лечения стероидами 50-60% больных погибало в течение 5 лет, и через 10 лет в живых оставались единицы.
При принятии решения о типе и дозе лекарства принимают во внимание тяжесть и уровень прогрессии заболевания. Как правило, при тяжёлой СКВ назначают 60мг преднизолона в день. При лёгкой и средней формах лечение начинают с 20-40мг в день.
Если под действием стероидов симптомы утихают, а анализы крови улучшаются, дозу постепенно уменьшают. Резкое уменьшение дозы препарата может привести к рецидиву болезни, поэтому чрезвычайно важно постепенное уменьшение дозы.
Например, дневная доза препарата уменьшается каждые 2-4 недели не больше чем на 10%. Минимальная доза лекарства, которое пациент должен принимать в течение длительно времени, составляет от 1 до 5 мг ежедневно.
Если начальная доза препарата не даёт достаточного эффекта, либо уменьшение дозы привело к рецидиву, дозу препарата увеличивают. Если же и эти меры не дают результата, прибегают к пульс-стероидной терапии и иммунодепрессантам (50-100 мг циклофосфамида в день, и 50-100 мг азатиоприна в день). Доказано, что внутривенное введение циклофосфамида (пульс-терапия) в терапии люпус-нефрита Ⅳ класса по классификации ВОЗ имеет очень хорошие результаты с точки зрения долгосрочного прогноза.
Однако нужно учитывать, что побочным действием циклофосфамида является нарушение функции репродуктивной системы (отсутствие менструаций), поэтому решение о применении данного препарата должно быть тщательно взвешено.
Побочным эффектом стероидов является луноподобное лицо, язвы, сахарный диабет, инфекции, остеопороз и др. В период орального приёма стероидов следует особое внимание обратить на вероятность возникновения пневмоцистной пневмонии, др. оппортунистических инфекций.
Остеопороз в результате приёма стероидов наблюдается у подавляющего большинства пациентов и прогрессирует даже при дозе 5 мг преднизолона в день, поэтому для профилактики одновременно назначают препарат активного витамина Д.
Кроме того, если кровь больного СКВ подвержена легкосвёртываемости, используют небольшие дозы аспирина. Аспирин контролирует связываемость тромбоцитов, предотвращая образование тромбов).
На что следует обратить внимание больным СКВ
Особенность СКВ – хронический характер болезни с чередующимися улучшениями и ухудшениями состояния больного. Поддерживать болезнь в состоянии длительной ремиссии является целью терапии. Причиной рецидива СКВ часто является воздействие солнечных лучей, холода (купание в море, катание на горных лыжах, солнечные ванны), простудные и др. инфекционные заболевания, беременность, травмы, операции, аллергия на лекарства.
Также больному рекомендуется принимать лекарственный препарат строго в соответствии с указанием врача, вести здоровый образ жизни, стараться не простужаться. Поскольку одним из побочных действий кортикостероида является повышенный аппетит, больному следует контролировать количество и калорийность употребляемой еды.
Операция и беременность являются сложной проблемой для больных СКВ и требуют пристального врачебного наблюдения. У больных часто наблюдаются выкидыши.
Однако если беременность наступила во время долгосрочной ремиссии, то проблем с ходом беременности, как правило, не возникает. Если болезнь удаётся держать под контролем при дозе преднизолона меньше 15 мг в день, то возможны беременность и роды.
Однако после родов болезнь часто обостряется, поэтому при необходимости дозу препарата временно увеличивают.
При простудах и инфекциях больной ни в коем случае не должен прекращать приём препарата. Благодаря длительному использованию стероидов удаётся свести к минимуму стрессовую реакцию коры надпочечников, поэтому при резком прекращении препарата существует опасность возникновения почечной недостаточности и шока.
Профессор Миясака Нобуюки
Информация о больнице
Больница Токийского медицинского и стоматологического университета – одна из крупнейших и известнейших университетских больниц Японии. В больнице 32 отделения (в том числе коллагеновых болезней и ревматизма, генной диагностики, неврологии, сахарного диабета и тд.) и 10 специализированных центров, отделение неотложной медицинской помощи с собственной вертолётной площадкой. Больница является не только многопрофильной клиникой, но и крупным исследовательским центром.

Исследуем причины и методы лечения системной красной волчанки, трудного диагностируемого аутоиммунного заболевания, симптомы которого возникают внезапно и могут привести к инвалидности и даже смерти в течение десяти лет.
Что такое системная красная волчанка
Системная красная волчанка – это сложное хроническое воспалительное заболевание аутоиммунного характера, которое влияет на соединительную ткань. Поэтому оно атакует различные органы и ткани, имеет системный характер.

Воспалительная реакция, которую приносит заболевание, влияет на функции пораженных органов и тканей, и если болезнь не контролировать, то она может привести к их уничтожению.
Обычно, заболевание развивается медленно, но может также возникнуть очень внезапно и развиваться как форма острой инфекции. Системная красная волчанка, как уже упоминалось, является хронической болезнью, от которой не существует лечения.
Её развитие является непредсказуемым и протекает с чередованием ремиссий и обострений. Современные методы лечения, хотя и не гарантируют полного излечения, дают возможность контролировать заболевания и позволяют больному вести почти обычную жизнь.
Наиболее подверженных риску развития заболевания представители этнических групп африканских стран Карибского бассейна.
Причины волчанки: известны только факторы риска
Все причины, которые ведут к развитию системной красной волчанки, – неизвестны. Предполагается, что не существует одной конкретной причины, а к заболеванию приводит комплексное влияние различных причин.
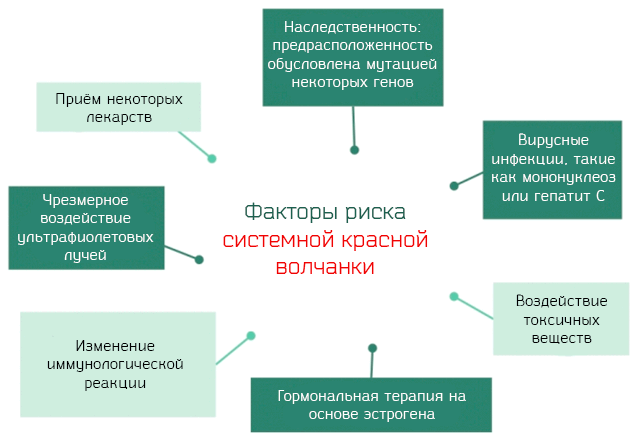
Однако, известны факторы, предрасполагающие к заболеванию:
Конечно, обладание генами, которые предрасполагают к развитию системной красной волчанки, ещё не гарантирует развитие заболевания. Существуют некоторые условия, которые действуют как спусковой крючок. Эти условия относятся к числу факторов риска развития системной красной волчанки.
Опасности окружающей среды. Таких факторов много, но все связаны со взаимодействием человека и окружающей среды.
Наиболее распространенными являются:
- Вирусные инфекции. Мононуклеоз, парвовирус B19, ответственный за кожную эритему, гепатита C и другие, могут вызвать системную красную волчанку у генетически предрасположенных лиц.
- Воздействие ультрафиолетовых лучей. Где ультрафиолетовые лучи – это электромагнитные волны, не воспринимаемые человеческим глазом, с длиной волны меньше, чем фиолетовый свет, и с более высокой энергией.
- Лекарства. Существует множество препаратов, как правило, используемых при хронических заболеваниях, которые могут вызвать системную красную волчанку. В эту категорию можно отнести около 40 препаратов, но наиболее распространенными являются: изониазид, используется для лечения туберкулеза, идралазин для борьбы с гипертонией, хинидиназин, используемый для лечения аритмических заболеваний сердца и др.
- Воздействие токсичных химических веществ. Наиболее распространенными являются трихлорэтилен и пыли кремнезема.
Гормональные факторы. Многие соображения заставляют нас думать, что женские гормоны и, в частности, эстроген играют важную роль в развитии болезни. Системная красная волчанка – это типичная для женщин болезнь, которая, обычно, появляется в годы полового развития. Исследования, проведенные на животных, показали, что лечение с помощью эстрогена вызывает или ухудшает симптомы волчанки, в то время как лечение мужскими гормонами улучшает клиническую картину.
Нарушения в иммунологических механизмах. Иммунная система, в нормальных условиях, не атакует и защищает клетки организма. Это регулируется с помощью механизма, который известен под названием иммунологической толерантности в отношении аутологичных антигенов. Процесс, который регулирует всё это, чрезвычайно сложный, но, упростив его, можно сказать, что в процессе развития иммунной системы, под влиянием лимфоцитов, могут появиться аутоиммунные реакции.
Симптомы и признаки волчанки
Трудно описать общую клиническую картину системной красной волчанки. Причин тому много: сложность заболевания, его развитие, характеризующееся чередованиями периодов длительного покоя и рецедивов, большое количество поражаемых органов и тканей, изменчивость от человека к человеку, индивидуальный прогресс патологии.
Всё это делает системную красную волчанку единственной болезнью, для которой вряд найдётся два полностью идентичных случая. Конечно, это значительно усложняет диагностику заболевания.
Волчанка сопровождается появлением очень расплывчатых и неспецифических симптомов, связанных с возникновением воспалительного процесса, который очень похож на проявление сезонного гриппа:
После начальной стадии и повреждения органов и тканей развивается более специфическая клиническая картина, которая зависит от областей тела, пострадавших от воспалительного процесса, поэтому могут возникнуть наборы симптомов и признаков, показанных ниже.
Также страдают слизистые оболочки рта и носа, где могут развиться очень болезненные поражения, которые плохо поддаются лечению.
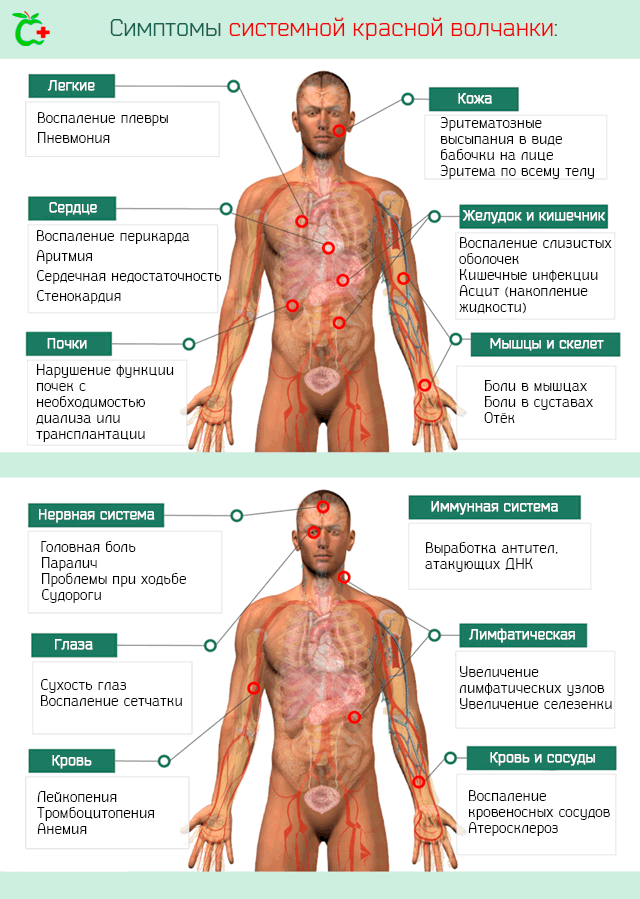
Иммунная система. Болезнь определяет следующие иммунологических расстройств:
- Положительность на антитела, направленные против ядерных антигенов или против внутренних белков ядра, которые включают в себя ДНК.
- Положительность на антитела против ДНК.
- Положительность на антифосфолипидные антитела. Это категория аутоантител, направленных против белков, которые связывают фосфолипиды. Предполагается, что эти антитела способны даже в условиях тромбоцитопении вмешиваться в процессы свертывания крови и вызывать образование тромба.
Лимфатическая система. Симптомы, которыми характеризуется системная красная волчанка, когда поражает лимфатическую систему, это:
- Лимфаденопатия. То есть увеличение лимфатических узлов.
- Спленомегалия. Увеличенная селезенка.
Почки. Нарушения в работе почечной системы иногда называют волчаночный нефрит. Она может пройти несколько стадий – от легкой до тяжелой. Волчаночный нефрит требует скорейшего лечения, поскольку может привести к потере функции почек с необходимостью диализа и трансплантации.
Сердце. Вовлечение сердечной мышцы может привести к развитию различных заболеваний и их симптомов. Наиболее частыми являются: воспаление перикарда (мембрана, которая окружает сердце), воспаление миокарда, серьезная аритмия, нарушения в работе клапанов, сердечная недостаточность, стенокардия.
Кровь и кровеносные сосуды. Наиболее ощутимым следствием воспаления кровеносных сосудов является затвердение артерий и преждевременное развитие атеросклероза (образования бляшек на стенках сосудов, что сужает просвет и препятствует нормальному току крови). Этому сопутствует стенокардия, а в тяжелых случаях инфаркта миокарда.
Тяжелая системная красная волчанка влияет на концентрацию клеток крови. В частности, большой может иметь:
- Лейкопению – снижение концентрации лейкоцитов, вызванное, в основном, уменьшением лимфоцитов.
- Тромбоцитопению – снижение концентрации тромбоцитов. В связи с этим возникают проблемы со свертыванием крови, что может привести к серьезным внутренним кровотечением. В некоторых случаях, а именно у тех пациентов, у которых из-за болезни появляются антитела к фосфолипидам, ситуация диаметрально противоположная, то есть высокий уровень тромбоцитов, что ведёт к риску развития флебита, эмболии, инсульта и др.
- Анемия. То есть низкая концентрация гемоглобина в результате снижения количества циркулирующих в крови эритроцитов.
Легкие. Системная красная волчанка может вызвать воспаление плевры и легких, а затем плеврит и пневмонию с соответствующей симптоматикой. Также возможно скопление жидкости на уровне плевры.
Желудочно-кишечный тракт. Больной может иметь желудочно-кишечные боли из-за воспаления слизистых оболочек, которые покрывают внутренние стенки, кишечные инфекции. В тяжелых случаях воспалительный процесс может привести к перфорации кишечника. Также возможны скопления жидкости в брюшной полости (асцит).
Центральная нервная система. Заболевание может вызвать как неврологическую, так и психиатрическую симптоматику. Очевидно, что неврологическая симптоматика является наиболее грозной и, в определенных ситуациях, может поставить под серьезную угрозу саму жизнь пациента. Основным неврологическим симптомом является головная боль, но могут возникнуть паралич, трудности при ходьбе, судороги и эпилептические припадки, накопление жидкости во внутричерепной полости и увеличение давления, и др. Психиатрические симптомы включают расстройства личности, расстройства настроения, тревожность, психоз.
Глаза. Наиболее распространенным симптомом является сухость глаз. Также могут возникнуть воспаления и нарушения функции сетчатки, но эти случаи редки.
Диагностика аутоиммунного заболевания
Из-за сложности заболевания и неспецифичности симптомов диагностировать системную красную волчанку очень трудно. Первое предположение в отношении диагноза формулируется, как правило, врачом общей практики, окончательное подтверждение дают иммунолог и ревматолог. Именно ревматолог затем осуществляет контроль за пациентом. Также, учитывая большое количество повреждаемых органов, может потребоваться помощь кардиолога, невролога, нефролога, гематолога и так далее.
Сразу скажу, что ни один тест не может, сам по себе, подтвердить наличие системной красной волчанки. Заболевание диагностируется путём объединения результатов нескольких исследований, а именно:
- Анамнестическая история пациента.
- Оценка клинической картины и, следовательно, симптомов, испытываемых пациентом.
- Результаты некоторых лабораторных тестов и клинических исследований.
В частности, могут быть предписаны следующие лабораторные испытания и клинические исследования:
Анализ мочи. Используется для выявления белка в моче, чтобы получить полную картину функционирования почек.
Рентген грудной клетки для исследования на наличие воспаления легких или плевры.
Эходоплерография сердца. Чтобы убедиться в правильной работе сердца и его клапанов.
Терапия системной красной волчанки
Лечение системной красной волчанки зависит от степени выраженности симптомов и конкретных пораженных органов, и, таким образом, доза и вид препарата является предметом постоянного изменения.
В любом случае, обычно используют следующие лекарства:
- Все нестероидные противовоспалительные препараты. Служат для того, чтобы снять воспаление и боль, снизить жар. Тем не менее, они имеют побочные эффекты, если принимать их в течение длительного времени и в высоких дозах.
- Кортикостероиды. Имеют большую эффективность в качестве противовоспалительных средств, но побочные эффекты очень серьёзные: увеличение веса, гипертония, сахарный диабет и потеря костной массы.
- Иммунодепрессанты. Препараты, которые подавляют иммунный ответ и используются при строгих формах системной красной волчанки, которая затрагивает жизненно важные органы, такие как почки, сердце, центральная нервная система. Они эффективны, но имеют много опасных побочных эффектов: увеличение риска развития инфекций, повреждение печени, бесплодие и увеличения вероятности развития рака.
Риски и осложнения волчанки
Осложнения от системной красной волчанки связаны с теми нарушениями, к которым приводит повреждение затронутых заболеванием органов.
Также к осложнением следует добавить дополнительные проблемы, вызванные побочными эффектами терапии. Например, если патология затрагивает почки, в долгосрочной перспективе может развиваться почечная недостаточность и необходимость диализа. Кроме того, нефрологическую волчанку следует держать строго под контролем, и поэтому есть необходимость в иммуносупрессивной терапии.
Системная красная волчанка является хроническим заболеванием, от которого не существует никакого лечения. Прогноз зависит от от того, какие органы и в какой степени повреждены.
Конечно, хуже, когда вовлечены жизненно важные органы, такие как сердце, мозг и почки. К счастью, в большинстве случаев, симптоматика заболевания довольно сдержанная, и современные методы лечения могут справиться с заболеванием, что позволяет пациенту вести почти нормальный образ жизни.
В любом случае, если ребенок выживает после родов, симптомы системной красной волчанки сохранятся не более 2 месяцев, пока в крови младенца будут присутствовать антитела матери.
Читайте также:


